3 недели беременности после ЭКО
Для женщин, которые отважились на экстракорпоральное оплодотворение, первые 3 недели после переноса эмбрионов становятся самым тяжелым временем, когда радость от возможного материнства смешивается со страхом потерять растущую новую жизнь.
Именно в это время в организме матери происходят важнейшие перестройки, обуславливающие дальнейшее нормальное протекание беременности, а также закладываются будущие системы органов ребенка.
Что происходит в организме матери. 3 недели после ЭКО
Эмбрион на третьей неделе уже прочно имплантирован в стенку матки, что и обусловливает запуск механизмов гормональных изменений в материнском теле. В яичнике на месте выхода яйцеклетки формируется желтое тело – основной источник прогестерона беременных в первые 12 недель вынашивания ребенка. Под действием прогестерона начинается изменение во всех системах организма женщины:
- Снижается иммунитет. Это необходимо для того, чтобы организм не отторг крошечный организм, который воспринимается чужеродным;
- Уменьшается сократительная способность матки, что дает возможность эмбриону удерживаться на её стенке;
- Прекращается созревание яйцеклеток на весь период беременности;
- Начинаются изменения в молочных железах, сопровождающиеся разрастанием железистой ткани и её подготовкой к лактации.
Также в большом количестве продуцируется эстроген, способствующий улучшению эластичности мышечных волокон, изменению кровоснабжения и росту матки.
При экстракорпоральном оплодотворении, спустя 3 недели после переноса эмбрионов, женщина чаще всего продолжает прием гормональных средств, повышающих количество эстрогена и прогестерона и снижающего вероятность прерывания беременности.
Содержание
Ощущения женщины. 3 недели после ЭКО
Спустя 3 недели после экстракорпорального оплодотворения, будущая мама может столкнуться с основными признаками беременности, сопровождающими изменения в организме. Наиболее часто женщины отмечают:
- Утреннюю тошноту. Ранний токсикоз является наиболее характерным симптомом беременности, особенно для женщин, принимающих поддерживающие препараты;
- Изменения настроения. Меняющийся гормональный фон приводит к эмоциональной лабильности большинства беременных женщин. Обострение нервных реакций является естественным процессом, но женщинам после ЭКО особенно важно избегать негативных эмоций;
- Чувствительность груди. Обострение чувствительности грудных желез и увеличение их объема – один из первых признаков любой беременности. Перемены в структуре молочных желез начинаются с первого дня зачатия и именно разрастание железистой ткани приводит к возрастанию чувствительности и некоторой болезненности при прикосновениях.
 Кроме основных трех признаков, сопровождающих большинство беременностей, существуют и другие, носящие индивидуальных характер, например: сонливость, повышение утомляемости, тяжесть внизу живота, обострение обоняния и др.
Кроме основных трех признаков, сопровождающих большинство беременностей, существуют и другие, носящие индивидуальных характер, например: сонливость, повышение утомляемости, тяжесть внизу живота, обострение обоняния и др.
Ультразвуковое обследование женщины 3 недель после ЭКО
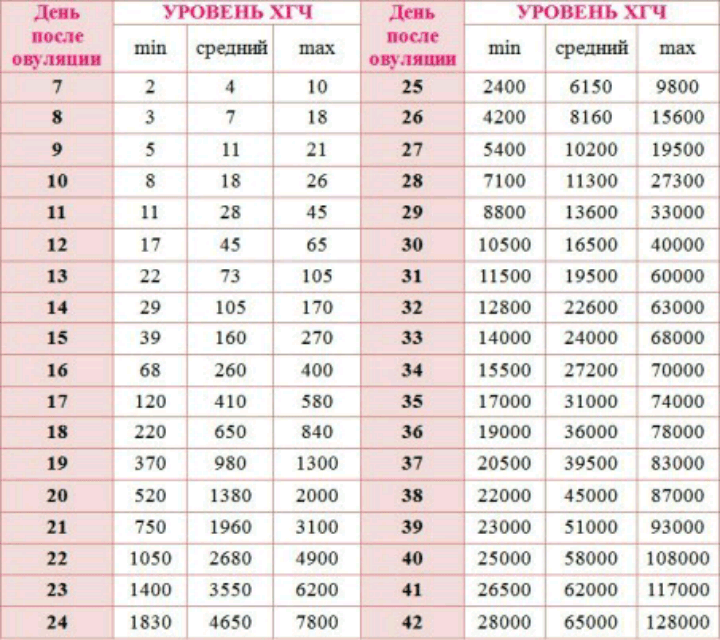
После проведения анализа на содержание в крови хорионического гонадотропина женщина уже может знать, что она носит в себе новую жизнь. Спустя 3 недели беременности, что происходит с плодом – можно разглядеть с помощью ультразвукового исследования.
На этом этапе эмбрион представляет собой крошечный шар с едва различимыми головным и хвостовым концами, окруженный плодным яйцом. УЗИ-диагностика на ранних сроках беременности проводится двумя способами:
- Трансвагинальным, при котором непосредственно во влагалище вводится небольшой датчик, излучающий ультразвуковые волны. Именно такая процедура позволяет наиболее детально рассмотреть состояние матки и плодного яйца в ней. Для подготовки к сканированию не требуется особых приготовлений, кроме исключения из рациона за несколько дней до УЗИ продуктов, провоцирующих повышенное газообразование, а также опустошить кишечник и мочевой пузырь непосредственно перед процедурой;
- Трансабдоминальным методом рекомендуется пользоваться на больших сроках. Такое обследование не требует никакой подготовки, но и является менее подробным из-за большего количества структур на пути ультразвука.
Именно УЗИ на третьей неделе после введения эмбрионов является методом, позволяющим достоверно определить наличие беременности, так как ЭКО, к сожалению, не всегда может гарантировать удачный результат.
 Кроме того с помощью ультразвукового сканирования можно увидеть:
Кроме того с помощью ультразвукового сканирования можно увидеть:
- Количество жизнеспособных эмбрионов в матке;
- Место расположения плодного яйца;
- Изменения в яичниках.
Первое УЗИ является необычайно важным для исключения серьезных патологий в виде внематочной беременности, остановки развития плода, определения многоплодной беременности и необходимости дальнейшего проведения или коррекции поддерживающей терапии.
Основные риски срыва беременности на третью неделю после ЭКО
3 неделя беременности после ЭКО сопровождается такими же факторами риска, как при наступлении естественным путем, но с большей долей вероятности выкидыша.
Основными причинами прерывания беременности на таком сроке являются:
- Травмы, сопровождающиеся нарушением прикрепления зародыша к стенке матки;
- Наличие серьезных генетических патологий, несовместимых с жизнью плода;
- Инфекционные заболевания и воспалительные процессы, как поражающие половую систему женщины, так и весь организм;
- Недостаточность прогестерона;
- Прием некоторых лекарственных средств;
- Внематочное расположение плодного яйца.
 Повышение рисков при ЭКО обусловлено искусственным вызовом свойственных природной беременности изменений в организме. В первые 3-4 недели после переноса эмбрионов женщине рекомендуется постоянно пребывать под врачебным контролем и обращаться к специалистам при возникновении малейшего повода для беспокойства.
Повышение рисков при ЭКО обусловлено искусственным вызовом свойственных природной беременности изменений в организме. В первые 3-4 недели после переноса эмбрионов женщине рекомендуется постоянно пребывать под врачебным контролем и обращаться к специалистам при возникновении малейшего повода для беспокойства.
При нормальном протекании первых трех недель женщину могут снять с наблюдения в центре репродуктологии и поставить на учет в обычной женской консультации. Но при желании пациентки беременность может наблюдаться в клинике вплоть до самых родов.
Какие бывают выкидыши
По характеру развития, проявлению и методам диагностики различают несколько форм спонтанных абортов:
- Угрожающий (abortus imminens). Может заявлять о себе незначительными бурыми выделениями, болезненностью в области лобка, правда, неприятные ощущения иногда отсутствуют. При осмотре устанавливается: зев шейки матки закрыт, плод жив. Риск невынашивания слишком велик, чтобы проигнорировать данные симптомы.
- Начинающийся (abortus incipiens). Беспокоят схваткообразные, весьма ощутимые боли внизу живота. Возможны мажущие темные выделения или сгустки ярко-красного цвета. УЗИ визуализирует частичное отслоение плаценты, структурные трансформации цервикального канала.
- “В ходу” (abortus progrediens). Данному виду патологии свойственна ярко выраженная симптоматика: сильные боли в брюшной и поясничной областях, интенсивные кровянистые выделения. При осмотре обнаруживается гибель и отторжение плода. Его ткани заполняют открывшийся цервикальный канал и влагалище.
- Несостоявшийся (missed abortion). Погибший плод как бы замирает и остается в матке, которая не сокращается и не открывается. Кровотечения и боли могут при этом отсутствовать. Ранняя диагностика патологии предотвратит инфицирование организма матери некрозными тканями эмбриона.
- Неполный (abortus incompletus). Пациентка не испытывает сильных болей в нижней части живота. Кровотечение из влагалища не всегда обильно. В расширенной полости матки нет плодного яйца, шейка открыта. Бездействие в этом случае может привести к очень тяжелому состоянию.
- Полный (abortus completes). Жалоб практически нет (возможны легкая боль и продолжающиеся выделения). Маточная полость свободна, шейка закрыта..
Планирование новой беременности
Потерпевшие неудачу, но не теряющие надежду женщины часто спрашивают докторов, через сколько после выкидыша можно делать ЭКО. Специалисты объясняют: грубейшая ошибка – немедленно повторить попытку. К новой беременности нужно готовиться, проанализировав возможные причины предшествующей неудачи.
Потребуется не менее 6 месяцев, иногда больше, для восстановления физических сил и психоэмоционального состояния. Реабилитационный период надо использовать для проведения тщательной предгравидарной подготовки (“пре” – предшествование, gravida (лат) – беременность).
Вот примерный комплекс мероприятий для “тайм-аута” между двумя ЭКО-беременностями:
- Консультации обоих супругов с квалифицированным психологом.
- Дополнительные лабораторные исследования: кариотипирование супругов, анализ на HLA-совместимость, АФС-синдром и др.
- Обследование у профильных специалистов: эндокринолога, генетика, репродуктолога, гинеколога, терапевта, гематолога.
- Прохождение терапевтического курса по каждому выявленному заболеванию.
- Избавление от пагубных привычек, разработка рационального меню и оптимального распорядка дня.
Подготовка к будущей ЭКО-беременности может включать в себя ряд превентивных лечебных мер:
Стоит отметить последние достижения медицины, направленные на повышение эффективности репродуктивных технологий: