Содержание
- Срок беременности при ЭКО
- Календарь беременности при ЭКО рассчитать ПО УРОВНЮ ХГЧ
- Календарь беременности после ЭКО — правильный расчет сроков
Вспомогательные репродуктивные технологии стали неотъемлемой частью жизни общество в современном мире. Пары, которые уже потеряли надежду на обретение счастливой семьи с беготней детишек, при помощи врачей-репродуктологов продолжают беременеть и рожать своих крох. Женщин, вступающая в протокол экстракорпорального оплодотворения как никогда встревожена и переживает за каждую мелочь, пытаясь ничего не пропустить мимо своего внимания. Это касается препаратов, дозировок, которые пациентки знают на уровне докторов, так как то и дело читают на просторах интернета информацию за каждое назначенное лекарство. Точно так же происходит и со сроком беременности. Женщина считает каждую неделю, каждый день, который приближает ее к встрече с ее чадом. Но как же на самом деле правильно высчитать срок беременности, ЭКО ведь отличается от самопроизвольно наступившей беременности.
Если речь идет о физиологической беременности, которая наступила без применения каких-либо методик вспомогательных репродуктивных технологий, то расчет срока производится по дате последней менструации, а конкретнее, по ее первому дню – дню начала менструального кровотечения. Однако, цикл у всех разный и никто не знает когда именно произошло оплодотворение, так как овуляция могла быть как на 12 так и на 17 день цикла. Поэтому срок называется акушерским и условно отсчитывается от дня начала месячных.
Если же женщина не помнит эту дату, то срок беременности может установить врач акушер-гинеколог, который при постановке на учет в женскую консультацию осмотри женщину и по размерам матки установит сколько недель данной развивающейся беременности. Это второй способ узнать ориентировочный срок беременности.
Третий способ – это применение всем известного и такого необходимого во всех отраслях медицины метода ультразвуковой диагностики, который довольно точно определит срок беременности по фетометрии: врач посмотрит такие параметры, как КТР (копчико-теменной размер), бипариетальный размер головки, окружность живота, длину бедренной кости, а так же ряд других параметров, на основании которых можно поставить возраст крохи, который пока еще измеряется в неделях и днях после зачатия.
Четвертым способом определение срока гестации является дата первых шевелений плода, когда женщина их ощутила. При первой беременности за среднее значение принято считать дату первого шевеления, которое и будет равняться 20 неделям, у повторнобеременных — 18 недель. И от этой даты ведется дальнейший отсчет срока. Срок родов в первом случае высчитывается путем прибавления к дате первого шевеления 20 недель. А во втором случае у повторнобеременных прибавляют 22 недели.
Еще одним способом расчета предполагаемой даты родов, сокращенно ПДР, является: от первого дня последнего менструального кровотечения отнять 3 месяца, а затем прибавить 7 дней. Сделав такие нехитрые манипуляции, мы получаем дату, которая равняется 40 полным акушерским неделям.
С физиологической беременностью немного разобрались, а как же считать срок беременности после ЭКО?
Содержание
ЭКО беременность после постановки на учет
 Женщине до 12 недель необходимо встать на учет в женскую консультацию по месту жительства.Гинеколог, вне зависимости от того как наступило зачатие (естественным путем, после ИИ или ЭКО), даже если женщина достоверно знает дату зачатия ребенка, началом беременности считает первый день последних месячных. Бывают случаи, когда у пациентки до протокола экстракорпорального оплодотворения был не регулярный менструальный цикл, тогда за точку отсчета принимается предполагаемый первый день последней менструации, т.е. к дню пункции прибавляют 14 дней.
Женщине до 12 недель необходимо встать на учет в женскую консультацию по месту жительства.Гинеколог, вне зависимости от того как наступило зачатие (естественным путем, после ИИ или ЭКО), даже если женщина достоверно знает дату зачатия ребенка, началом беременности считает первый день последних месячных. Бывают случаи, когда у пациентки до протокола экстракорпорального оплодотворения был не регулярный менструальный цикл, тогда за точку отсчета принимается предполагаемый первый день последней менструации, т.е. к дню пункции прибавляют 14 дней.
Продолжительность беременности ЭКО аналогична естественной, поэтому женщина самостоятельно может посчитать все важные для нее даты.
Врач всегда считает все важные даты (УЗИ на 12-недель, на 20-недель, срок выхода в декретный отпуск, день родов и т.д.) от первого дня последней менструации. Женщина может самостоятельно подсчитать дату родов по формуле день “подсадки” + 38 недель. Результат, правда, будет только на несколько дней отличаться от подсчитанного врачом, ведь это аналогично дате последних месячных + 40 недель (понятно, что в 1 день цикла беременность не наступает, а наступает в середине цикла).
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: После процедуры ЭКО на какой день показывает тест?
Подытожим, как считать срок беременности при ЭКО: до постановки на учет от даты пункции, после постановки на учет от последней менструации. Дату родов можно посчитать по калькулятору родов.
Симптомы невынашивания беременности
Изменения в эндокринной системе после гормональной терапии существенно влияют на первичные признаки беременности после ЭКО. Через две недели после успешного зачатия в сыворотке крови увеличивается концентрация хорионического гонадотропина человека (ХГЧ), который продуцируется эмбрионом. В связи с этим отмечаются изменения в состоянии женщины, к числу которых относятся:
- увеличение молочных желез;
- повышение чувствительности сосков;
- снижение аппетита;
- быстрая утомляемость;
- ощущение дискомфорта внизу живота.
Клинические проявления беременности после ЭКО не имеют существенных отличий от симптоматики, характерной для естественного зачатия. Только некоторые из них выражены более ярко по причине искусственного поддержания в орагнизме необходимого уровня женских гормонов. Типичными проявлениями начала гестации являются:
- частое мочеиспускание;
- токсикоз;
- нарушение моторики желудка;
- головокружение;
- расстройства стула;
- молочница;
- дискомфорт в области промежности.
Основные признаки беременности проявляются через 7-8 дней после искусственного оплодотворения. На фоне естественного снижения реактивности организма увеличивается вероятность обострения хронических заболеваний и развития респираторных инфекций.
Этапы беременности
 Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
-
1 триместр (1-14 недели) – в первые 12 недель происходит закладка жизненно важных органов и систем плода. Женщины жалуются на появление токсикоза, частое мочеиспускание и изменение вкусовых ощущений;
-
2 триместр (15-26 недели) – развитие плода продолжается, на УЗИ удается распознать пол ребенка. Признаки интоксикации полностью исчезают, общее состояние женщины считается удовлетворительным;
-
3 триместр (27-40 недели) – наблюдается окончательное формирование дыхательной и сердечно-сосудистой системы ребенка. Увеличение массы плода приводит к ухудшению самочувствия будущей матери: изжога, одышка, боли в пояснице.
1 триместр
Первый триместр – зачатие и формирование зародыша, во время которого происходит развитие нервной трубки и жизненно важных систем. Гормональные изменения в организме матери приводят к появлению токсикоза, проявлениями которого являются:
- тошнота;
- расстройства стула;
- изменение вкуса;
- головокружение;
- рвотные позывы;
- раздражительность.
Вероятность выкидыша в этот период максимальная, поэтому акушеры рекомендуют женщинам меньше нервничать, отказаться от избыточных физических нагрузок, улучшить питание и нормализовать питьевой режим.
3 триместр
В последнем триместре продолжается интенсивное развитие опорно-двигательного и мышечно-связочного аппарата ребенка. По причине увеличения массы плода и поднятия диафрагмы женщины могут жаловаться на:
- затрудненное дыхание;
- повышение артериального давления;
- боли в спине;
- тошноту;
- повышение температуры тела.
Для обеспечения нормального развития ребенка рекомендуется включить в меню белковую пищу и ограничить потребление газированных напитков. Принимают пищу небольшими порциями, чтобы предотвратить усиление тошноты. В день запланированных родов матерями становятся не более 5% женщин, для большинства из них родоразрешение наступает на 10-14 дней раньше или позже рассчитанного срока.
Невынашивание беременности
 Самопроизвольное прерывание беременности возможно вплоть до 37 недели гестационного периода. Причинами могут стать эндокринные нарушения, респираторные заболевания, гестоз, предлежание плаценты и т.д. К основным признакам нарушений в состоянии плода относятся:
Самопроизвольное прерывание беременности возможно вплоть до 37 недели гестационного периода. Причинами могут стать эндокринные нарушения, респираторные заболевания, гестоз, предлежание плаценты и т.д. К основным признакам нарушений в состоянии плода относятся:
- высокая температура;
- спазмы в животе;
- недомогание;
- рвота;
- кровянистые выделения из влагалища.
Чаще всего самопроизвольный выкидыш при ЭКО происходит в промежутке между 6 и 10 неделями. Именно в этот период наблюдается до 78% прерываний беременности.
Неудача при ЭКО
Даже самые современные репродуктивные технологии не могут гарантировать успешного зачатия и вынашивания плода при искусственном оплодотворении. Чаще всего причинами самопроизвольного аборта являются:
- хронический эндометрит;
- патологическое развитие плаценты;
- эндокринные нарушения;
- спаечные процессы в матке;
- обострение инфекционных заболеваний.
Согласно статистике, большинство неудач при ЭКО обусловлено патологиями эндометрия. Полипы, миомы, рубцы и воспаления в матке препятствуют нормальной имплантации и развитию эмбриона.
Вероятность естественного зачатия после неудачи при ЭКО
 До процедуры ЭКО женщины проходят предварительную подготовку, благодаря которой нормализуются функции яичников. После гормональной терапии вероятность самостоятельно зачатия возрастает в 2-3 раза. Примерно у 17% женщин после неудачного ЭКО наступала естественная беременность. Чтобы увеличить вероятность зачатия, необходимо:
До процедуры ЭКО женщины проходят предварительную подготовку, благодаря которой нормализуются функции яичников. После гормональной терапии вероятность самостоятельно зачатия возрастает в 2-3 раза. Примерно у 17% женщин после неудачного ЭКО наступала естественная беременность. Чтобы увеличить вероятность зачатия, необходимо:
- устранить витаминно-минеральную недостаточность;
- использовать препараты для стимуляции выработки прогестерона;
- провести иммуностимулирующую терапию;
- улучшить качество питания.
Самостоятельное зачатие возможно только при условии обратимого бесплодия и нарушений в репродуктивной системе партнера. Наступление беременности невозможно при наличии следующих заболеваний:
- инфантильность матки;
- непроходимость фаллопиевых труб;
- дисфункция яичников;
- азооспермия.
Заключение
 В настоящее время вероятность зачатия после ЭКО варьируется в пределах 35-38%. Самопроизвольный аборт и невынашивание плода чаще всего связаны с патологиями в развитии репродуктивной системы женщины. При обратимом бесплодии шансы на естественное зачатие после выкидыша при ЭКО увеличиваются в 2-3 раза.
В настоящее время вероятность зачатия после ЭКО варьируется в пределах 35-38%. Самопроизвольный аборт и невынашивание плода чаще всего связаны с патологиями в развитии репродуктивной системы женщины. При обратимом бесплодии шансы на естественное зачатие после выкидыша при ЭКО увеличиваются в 2-3 раза.
Хорионический гонадотропин человека (показатель ХГЧ)
Процедура криопереноса представляет собой подсадку ранее замороженных эмбрионов. При такой процедуре мужчинам не требуется сдавать сперму, а женщинам – стимулировать овуляцию. Специалисты говорят о высоких шансах эмбриона прижиться в матке, но не дают 100% гарантий. Так как на это может оказывать влияние целый ряд факторов, в первую очередь это самочувствие пациентки. После процедуры ей необходимы положительные эмоции и покой.
Первый анализ на ХГЧ назначают через 14 дней после процедуры. Он проводится путем забора крови из вены (обязательно натощак). Чем показатель ХГЧ выше, тем вероятнее, что криоперенос прошел удачно.
Чтобы определить правильность развития эмбриона, существует специальные таблицы с нормой показателя ХГЧ (такая таблица представлена ниже). Если значение ХГЧ возрастает каждые двое-трое суток (такая тенденция в основном наблюдается в первый месяц), то это признак правильно проходящей беременности после криопереноса.
ХГЧ продуцируется тканями зародыша, после его внедрения в матку.
Тест, проведенный ранее, чем через 14 дней после процедуры может дать ложный результат.
Внизу размещена таблица с показателями ХГЧ и соответствии возраста эмбриона:
| Возраст эмбриона, | Показатель ХГЧ (мЕд/мл) | ||
| Максимум | Норма | Минимум | |
| 7 дней | 10 | 4 | 2 |
| 8 дней | 18 | 7 | 3 |
| 9 дней | 18 | 11 | 3 |
| 10 дней | 26 | 18 | 8 |
| 11 дней | 45 | 28 | 11 |
| 12 дней | 65 | 45 | 17 |
| 13 дней | 105 | 73 | 22 |
| 14 дней | 170 | 105 | 29 |
| 15 дней | 270 | 160 | 39 |
| 16 дней | 400 | 260 | 68 |
| 17 дней | 580 | 410 | 120 |
| 18 дней | 840 | 650 | 220 |
| 19 дней | 1300 | 980 | 370 |
| 20 дней | 2000 | 1380 | 520 |
| 21 день | 3100 | 1960 | 750 |
| 22 дня | 4900 | 2680 | 1050 |
| 23 дня | 6200 | 3550 | 1400 |
| 24 дня | 7800 | 4650 | 1830 |
| 25 дней | 9800 | 6150 | 2400 |
| 26 дней | 15600 | 8160 | 4200 |
| 27 дней | 19500 | 10200 | 5400 |
| 28 дней | 27300 | 11300 | 7100 |
| 29 дней | 33000 | 13600 | 8800 |
| 30 дней | 40000 | 16500 | 10500 |
| 31 день | 60000 | 19500 | 11500 |
| 32 дня | 63000 | 22600 | 12800 |
| 33дня | 68000 | 24000 | 14000 |
| 34 дня | 70000 | 27200 | 15500 |
| 35 дней | 74000 | 31000 | 17100 |
| 36 дней | 78000 | 36000 | 19000 |
| 37 дней | 83000 | 39500 | 20500 |
| 38 дней | 87000 | 45000 | 22000 |
| 39 дней | 93000 | 51000 | 23000 |
| 40 дней | 108300 | 58000 | 25000 |
| 41 день | 117400 | 62000 | 26500 |
| 42 дня | 128200 | 65000 | 28000 |
Этапы развития эмбриона
Криоперенос является одной из разновидностей ЭКО, которая может применяться при созревании здоровых яйцеклеток (более 4-х). В зависимости от ситуации женщине могут подсаживать от 1 до 4-х яйцеклеток. Оставшийся материал может быть заморожен и хранится около 20 лет.
Важным условием успешного протекания беременности после процедуры криопереноса является отсутствие стрессов и других эмоциональных расстройств у пациентки.
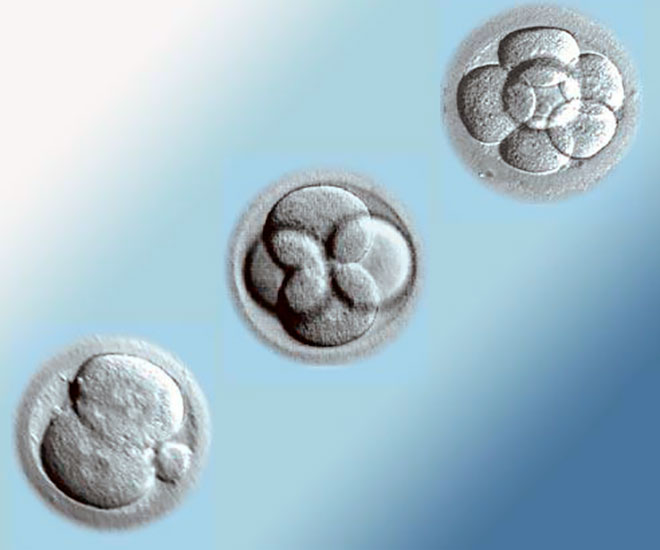
Оплодотворение яйцеклетки происходит вне организма женщины. Сначала клетка проходит стадию зиготы (первые 12-16 часов) с двойным набором хромосом. На вторые сутки начинается деление клеток эмбриона на бластомеры. Только на пятый день после оплодотворения яйцеклетка полностью пригодна для подсадки
Этапы развития эмбриона можно разделить по дням после процедуры криопереноса.
- первый день – зародыш развивается и постепенно растет;
- второй день – стадия бластоцисты;
- третий день – выход бластоцисты из своей оболочки;
- четвертый день – прикрепление бластоцисты к стенке матки;
- пятый, шестой день – внедрение образованной морулы в стенку матки;
- седьмой день – формирование клеток зародыша и плаценты;
- восьмой день – начало выработки хорионического гонадотропина человека (гормона беременности);
- одиннадцатый день – благодаря росту показателя ХГЧ его можно заметить с помощью анализов и точно определить беременность.
Бывают случаи, когда беременность после криопереноса не наступает, эмбрионы не приживаются. Наиболее частые причины — изменение структуры слизистой оболочки матки или не выявленные заболевания.
Поэтому перед процедурой ЭКО рекомендуют пройти необходимые обследования и гормональную терапию. Чтобы внедрение эмбриона прошло успешно также необходимо высчитать благоприятный день, в зависимости от менструального цикла женщины. Далее начинается процедура переноса 5-ти и 3-х дневных эмбрионов, в зависимости от здоровья пациентки и количества подобных процедур.
Что еще нужно знать?
С появлением экстракорпорального оплодотворения (ЭКО), в том числе криопереноса эмбрионов, бесплодие перестало быть приговором. Сегодня многие семьи благодаря ЭКО обретают свое счастье.
Под процедурой криопереноса эмбрионов подразумевается введение в матку от 1 до 3-х эмбрионов. Такое внедрение проводится с помощью специального катетера, обязательно в стерильных условиях. Процесс переноса контролируется аппаратом УЗИ.
Женщины часто с опаской относятся к данной процедуре. Хотя она абсолютно безопасна и даже при неудачном исходе, не нанесет вреда здоровью женщины. Так что ее можно будет повторить снова.
Криопернос обладает рядом преимуществ:
- высокая вероятность рождения здорового ребенка. Все эмбрионы перед криоконсервацией проходят тщательное обследование;
- мужчина не обязан специально сдавать сперму для оплодотворения.
Единственным минусом можно считать прием специальных гормональных препаратов, симулирующих естественное оплодотворение.
Что делать после криопереноса эмбрионов?
После процедуры очень важно закрепить результат и сделать все, чтобы эмбрион прижился. Для успешного приживания нужно придерживаться всего нескольких правил, которые описаны ниже.
Как нужно себя вести после криопереноса эмбрионов:
- Исключить стрессы и эмоциональные потрясения (проще говоря, не волноваться). Такое же правило соблюдается и при обычной беременности. Помните, успешное протекание беременности на прямую будет зависеть от Вашего самочувствия. Поэтому лучше всего отвлечься от переживаний каким-нибудь делом.
- Исключить физические нагрузки. Если вы регулярно посещали спортзал или бегали по утрам, то рекомендуется на время от этого отказаться.
- Следить за своим питанием. Оно должно быть правильным и сбалансированным, с достаточным количеством витаминов и минералов. Лучше если это будут фрукты или овощи, но если нет возможности включить их в свой рацион, то подойдут и комплексные витаминные добавки.
- Придерживаться режима дня. Регулярный прием пища и достаточное количество сна (минимум 8 часов в сутки).
В основном, беременность после криопереноса, протекает без осложнений и неприятных симптомов. Главное выполнять все рекомендации врача и при любом дискомфорте и беспокойстве не бояться обращаться к нему за советом. Помните, от этого зависит ваше здоровье и здоровье вашего ребенка.
Спасибо за посещение сайта ekobesplodie.ru, надеемся мы смогли помочь Вам. Помогите и Вы нам, поставьте оценку под статьей с помощью звездочек. Также можно поделиться этой статьей в соцсетях. Пусть Ваша беременность пройдет спокойно и удачно!
Автор: svetlana06
ЭКО бесплатно по ОМС в 2018 году: главные условия …
Как правильно вести себя после переноса эмбрионов …
Выделения после переноса эмбрионов: причины, виды …
Вторая попытка ЭКО: статистика и особенности…
Что такое ЭКО? Как делают процедуру поэтапно?…
Актуальная статистика ЭКО протоколов в России и ми…
Как берут яйцеклетку у женщины: подготовка и пункц…
Месячные после неудачного ЭКО: когда начинаются пе…
Кровотечение после переноса эмбрионов: почему и чт…
Выделения после переноса эмбриона
Выделения после ЭКО считаются нормой, если имеют определенный вид:
- физиологические;
- выделения вследствие приема медикаментов;
- имплантационные выделения.
Физиологические выделения имеют однородную прозрачную структуру, без запаха. После подсадки слизь становится немного гуще по сравнению с овуляторной фазой цикла. Это связано с изменениями гормонального фона.
После переноса эмбриона в полость матки врач назначает препараты прогестерона. Некоторые из них применяются в виде вагинальных капсул или гелей. Соответственно вагинальное введение препаратов изменит характер выделений.
Имплантационные выделения возникают не у всех женщин, но тоже являются вариантом нормы. Эти выделения происходят при повреждении капилляров стенки матки в процессе имплантации. Имеют мажущую консистенцию, скудные, от розового до бледно-коричневого цвета, не продолжительные. Возникают в конце первой недели после переноса эмбриона в полость матки.
Если тянет низ живота
Поскольку ЭКО инвазивная процедура, при которой производится пункция яичников после их стимуляции, то болезненные ощущения в области живота являются одной из основных жалоб женщин. Тянущие боли в животе могут также быть признаком беременности после подсадки эмбриона. Если боли внизу живота усилились после переноса, заметно его визуальное увеличение (вздутие), то необходимо обратиться к врачу. Эти симптомы могут оказаться проявлениями такого осложнения ЭКО, как гиперстимуляция яичников.
Конечно же, после переноса эмбрионов следует соблюдать все назначения врача и придерживаться специальной диеты. Избегать тяжелых физических нагрузок, воздержаться от приема горячей ванны, исключить половые контакты. Но и не стоит зацикливаться на ощущениях организма, что может негативно повлиять на психологическое состояние и усилить тревожность. Следует сохранить привычный ритм жизни лишь с незначительными корректировками.
Дополнительная информация
Как проводят процедуру ЭКО?
Основная задача врача перед началом стимуляции и получения биологического материала (у мужчины это сперматозоиды, у женщины яйцеклетки) тщательно обследовать пациентов и выявить причины, которые могут препятствовать положительному результату лечения.
Сколько попыток может быть при ЭКО
С каждым годом количество бездетных пар в России становится все больше. Сегодня эта цифра уже превышает 15% от общего числа семей. Но благодаря вспомогательным репродуктивным технологиям клиники Новая жизнь завести ребенка смогли уже 50 000 семей не только из России, но и по всему миру.
Подготовка к переносу эмбрионов
Если о том, —как подготовиться к беременности— естественным путем, информации достаточно, то о приготовлениях к беременности с помощью ЭКО известно немного. Подсадка эмбриона в полость матки женщины – завершение долгого этапа на пути к желанной беременности. Когда именно произойдет перенос эмбрионов при ЭКО, а также рекомендации по специальной подготовке, в особой необходимости, сообщает ваш врач-репродуктолог. Но существуют общие рекомендации, которые можно применить к любой женщине.
Как подготовиться к ЭКО
- Необходимо принять душ накануне процедуры;
- За час-полтора до —имплантации эмбриона— выпить стакан воды, чтобы увеличить наполненность мочевого пузыря;
- Не использовать духи и макияж в день процедуры;
- Сдача крови на экстрадиол и прогестерон в день манипуляции крайне желательна;
- Сохранять позитивный настрой перед и во время процедуры.
В первую очередь, важно следовать рекомендациям своего лечащего врача, и ориентироваться на них. Только репродуктолог может подсказать, как вести себя перед переносом эмбрионов, и что делать после оплодотворения.
Что нужно для успешного протокола ЭКО
- Удачный результат после процедуры оплодотворения зависит, в первую очередь, от здоровья будущих родителей до процедуры, а также правильной тактики поведения во время беременности. Важнейшую роль играет питание. Оно должно быть четко сбалансировано по количеству жиров и углеводов, а также богато полезными белками. Беременность – не время для диет, задумываться о —похудении после родов— будете потом. Но и принимать пищу за двоих однозначно не стоит.
- Во время подготовки к процедуре оплодотворения стоит полностью исключить прием медикаментов, алкоголя и сигарет. Наличие негативных привычек не может не сказаться на будущем потомстве.
Важно! Биохимический анализ крови сдается исключительно натощак. А потому от приема пищи перед сдачей крови на гормоны стоит воздержаться.
- Все выявленные инфекции у женщины необходимо вылечить до наступления беременности. И строго следить за своим здоровьем после процедуры ЭКО, ведь здоровье малыша теперь на первом месте.
- Многие женщины отмечают наличие болезненных ощущений во время половых контактов после процедуры оплодотворения. Но ЭКО не является противопоказанием к занятиям сексом. Стоит воздержаться от контакта только за неделю до подсадки эмбриона, и до момента определения успешности процедуры.
- Весь этап подготовки к оплодотворению и самой имплантации эмбриона занимает около месяца. А потому нужно запланировать визиты к доктору совместно с супругом. Обследования проходят оба партнера. Пунктуальность и обязательность в данном вопросе крайне важны.
- И последнее: женщина, пережившая перенос эмбрионов, ожидает особые ощущения в удачном протоколе. Однако зачастую их может и не быть. Стоит запастись терпением и следовать указаниям врачей относительно последующих анализов.
Почему отменяют подсадку эмбрионов
Для успешного прохождения процедуры ЭКО необходимо, в первую очередь, соблюдение двух основных условий:
- Наличие качественного материала для оплодотворения;
- Хорошего рецептивного эндометрия, в который будет производиться подсадка.
При несоблюдении хотя бы одного из приведенных условий процедура будет отменена либо отложена на определенный срок. В случае, когда хороший материал для подсадки уже есть, его подвергают криоконсервации и используют при первой же возможности.
Почему дата подсадки может быть отодвинута
- Гиперстимуляция яичников – синдром, при котором происходит забор более 20 яйцеклеток за раз, при этом, у женщины значительно ухудшается самочувствие.
- Увеличение эндометрия – если эндометрий превышает 1,4 см, то проводить процедуру бесполезно, эмбрион не закрепится. Оптимальной толщиной считается от 0,9 до 1,2 см.
- Повышение уровня прогестерона – указывает на открытие имплантационного окна за большое количество времени до процедуры. Эмбрион может не иметь достаточного количества времени для успешной имплантации.
- Наличие заболеваний у женщины в острой форме.
Отмена имплантации не должна пугать женщину. Перенос эмбрионов после криоконсервации нисколько не уменьшает, а, по некоторым данным, и увеличивает шансы на благополучный исход оплодотворения. Ученые из Италии пришли к выводу, что —угроза выкидыша— после замораживания яйцеклетки значительно снижается.
Калькулятор
На интернет сайтах существует калькулятор беременности при ЭКО.
Некоторые из них запрашивают уже перечисленные показатели, а также иногда — возраст эмбриона на дату переноса.
- «Календарь беременности после ЭКО» — по дате последних месячных, зачатия (пункции), переноса, рассчитывает срок беременности, соответствующие ему размеры эмбриона или плода по УЗИ, начало декретного отпуска, дату родов.
- «Календарь беременности» – расчет этих параметров ведется с учетом нерегулярного цикла.
- «Рассчитать срок беременности после ЭКО» – по тем же показателям и плюс возраст эмбрионов в день переноса в полость матки, калькулятор беременности после ЭКО высчитает сроки, соответствие возраста эмбриона параметрам УЗИ, дату родов.
Калькулятор ответит на вопрос: как после ЭКО считать недели беременности, но ни один их них не выдаст документ на дородовый отпуск, не сможет наблюдать женщину и плод на протяжении всего срока беременности, с учетом особенностей после экстракорпорального оплодотворения.
Так, может быть, лучше спросить у врача, как определить срок беременности после ЭКО. В природе нет математически точных сроков, все предложенные формулы имеют поправки на разные обстоятельства: экзогенные и эндогенные факторы, влияющие на тонус матки, развитие плода, общее состояние организма женщины, настроение малыша, его желание встречи с миром.
Пункция фолликулов при ЭКО
Для ЭКО необходимы яйцеклетки женщины, которые извлекают при пункции яичников. Для увеличения вероятности оплодотворения яйцеклеток нужно взять как можно больше, но за один цикл созревает только одна. Потому необходима подготовка к пункции фолликулов – женщине проводят стимуляцию яичников хорионическим гонадотропином и другими препаратами по схеме, чтоб добиться созревания как можно большего числа фолликулов.
На какой день цикла будет проводиться пункция фолликулов – назначит врач, но это происходит до наступления овуляции. Фолликулы помещают в специальную среду для созревания, а потом проводят оплодотворение яйцеклеток и эмбрион подселяют в матку женщины. Успешный забор яйцеклеток — важная часть ЭКО, потому женщина должна придерживаться следующих рекомендаций:
- принимать только те лекарственные препараты, которые назначает врач;
- исключить кофеин, курение и алкоголь;
- перед проведением пункции 4-5 дней исключить секс;
- избегать диет и голодания, тяжелых физических нагрузок;
- избегать контактов с больными инфекционными заболеваниями, при наличии симптомов инфекции – поставить в известность врача для решения вопроса о противопоказаниях к пункции;
- не принимать горячие ванны, не ходить в сауны или бани;
- не принимать пищи накануне пункции и не употреблять жидкости минимум за 2 часа до процедуры;
- перед проведением пункции опорожнить кишечник и мочевой пузырь.
Как происходит пункция фолликулов?
Пункцию фолликулов проводят через влагалище под контролем вагинального ультразвукового датчика. Для пункции размер фолликулов должен быть не менее 18-20 мм на УЗИ, при этом в яичнике должно быть более 3 зрелых фолликулов. Пункцию проводят под местной анестезией. Жидкость, полученная во время пункции, передается эмбриологам для помещения в инкубатор до созревания яйцеклетки.
Процедура пункции фолликулов при ЭКО
 После проведения пункции женщина находится под наблюдением лечащего врача несколько часов. Такие неприятные симптомы, как боли внизу живота слабой или средней интенсивности, незначительные мажущие выделения после процедуры являются нормой и редко вызывают необходимость в назначении анестетиков или другом лечении.
После проведения пункции женщина находится под наблюдением лечащего врача несколько часов. Такие неприятные симптомы, как боли внизу живота слабой или средней интенсивности, незначительные мажущие выделения после процедуры являются нормой и редко вызывают необходимость в назначении анестетиков или другом лечении.
Осложнения, возникшие после проведения процедуры, можно распознать по появлению резкой слабости, головокружения, потере сознания, падению артериального кровотечения, усилению болей внизу живота, учащенному сердцебиению. Все это симптомы сильного кровотечения, которое может потребовать срочного вмешательства для его остановки.
Перенос эмбрионов при ЭКО
Перенос эмбрионов при ЭКО представляет собой стандартную процедуру и один из самых знаменательных этапов искусственного оплодотворения. Перед этим эмбриолог осуществляет ежедневную проверку и оценку состояния эмбрионов, которая включает в себя фиксацию таких важных параметров как: их количество и качество, присутствие отклонений и скорость развития.
Подготовка к переносу эмбрионов
В зависимости от того, в какой фазе развития находятся оплодотворенные яйцеклетки, и будет зависеть дата их переноса. Стандартно это выпадает на 2-5 день от начала культивации. Пациентка, как правило, уже прошла все подготовительные медикаментозные процедуры. Женщина обязана прийти за полчаса до самого сеанса переноса эмбрионов. Допускается присутствие мужа или близкого человека. Разрешен легкий завтрак без обильного питья, что поможет избежать дискомфорта в области мочевого пузыря. Перед самим моментом транспортировки нужно уточнить количество переносимых бластоцист. У будущей мамы есть возможность увидеть их фотографическое изображение.
Как происходит перенос эмбрионов в полость матки?
После уточнения всех волнующих вопросов эмбриолог начинает забор эмбрионов в специальный пластиковый катетер с подсоединенным к нему шприцем. Женщине необходимо удобно расположиться в гинекологическом кресле, после чего гинеколог обнажает шейку матки при помощи зеркал и вводит катетер в детородный орган. После этого эмбрионы буквально впрыскиваются в матку, а женщине рекомендуется 40-45 минут полежать на кресле. Эмбриолог проверяет катетер на наличие оставшихся эмбрионов и предлагает паре заморозить лишние бластоцисты. Это необходимо, если возникнет необходимость повторного проведения ЭКО.
Что происходит после переноса эмбрионов?
После завершения мини-операции, женщина получает лист нетрудоспособности и четкие указания врача, касающиеся ее дальнейшего поведения. Обязателен прием препаратов, содержащих синтетический гормон прогестерон, причем их доза удваивается. Допускается появление незначительных выделений. Диагностирование беременности выпадает на 14-й день после переноса.
Обязателен прием препаратов, содержащих синтетический гормон прогестерон, причем их доза удваивается. Допускается появление незначительных выделений. Диагностирование беременности выпадает на 14-й день после переноса.
Перенос криоконсервированных эмбрионов
Если первая попытка оказалась безрезультатной, женщине можно воспользоваться своими замороженными бластоцистами. Для этого необходимо иметь четкий природный или медикаментозно установленный овуляционный цикл, на 7- 10 день которого и будет осуществлен перенос эмбрионов после криоконсервации.
В наши дни мы с радостью наблюдаем как современная медицина, шагая вперед семимильными шагами, помогает все большему количеству женщин познать радость материнства. К огромному сожалению, природа порой обделяет некоторых представительниц прекрасного пола возможностью продуцировать женские половые клетки, либо же они испытывают проблемы с их полноценным созреванием и последующим оплодотворением.
Процедура стимуляции овуляции как раз и занимается решением этих проблем.
Показания к стимуляции
Основным показанием для стимуляции овуляции является отсутствие овуляции, так называемая ановуляция или же эндокринное бесплодие. Проведение этой процедуры становится возможным и у женщин с нормальным стабильным менструальным циклом в таких случаях как проведения лапароскопии, восстановления проходимости маточных труб и некоторых других.За счет увеличения количества овуляторных циклов повышается вероятность забеременеть. Стимуляция овуляции также проводится в циклах ЭКО, ИИ (искусственной инсеминации), при бесплодии неясного генеза.
Ановуляторное бесплодие принято делить на следующие типы:
- Гипоталамо-гипофизарная недостаточность (низкий уровень ЛГ и ФСГ, часто включает в себя первичную или вторичную аменорея;
- Гипоталамо-гипоофизарная дисфункция (синдром поликистозных яичников с хронической ановуляцией, гиперандрогенией, высокими концентрациями ЛГ);
- Первичная яичниковая недостаточность, (содержание ЛГ и ФСГ повышено, наличие первичной или вторичной аменореи).
При гипоталамо-гипофизарной недостаточности обычно находят свое применение прямые (гонадотропины) индукторы овуляции, при 2 типе используются как прямые, так и непрямые индукторы овуляции, а при 3 типе рекомендовано проведение ЭКО.
УЗИ-мониторинг
Чтобы обнаружить и установить причины проблем с овуляцией необходимо неоднократное проведения процедуры УЗИ, а именно фолликулометрии.
При наличии стабильного 28-дневного цикла первое УЗИ можно делать на 8-10 день от последнего дня месячных и затем УЗИ проводят через каждые 2-3 дня (ведется наблюдение за наличием,количеством и ростом фолликулов в яичнике) до дня установки факта произошедшей овуляции либо начала новой менструации.
В результате УЗИ исследования врач может получить следующую информацию:
- фолликулы не развиваются и как следствие этого овуляция отсутствует
- фолликул развивается, но регрессирует (останавливается в развитии и сходит на «нет», так и не достигнув необходимых размеров), овуляция отсутствует
- доминантный фолликул развивается, однако не дорастает до нужных размеров, овуляция отсутствует
- доминантный фолликул развивается, дорастает до необходимых размеров, но не происходит его разрыва (образуется функциональная киста яичника, которая уходит вместе с месячными), овуляция отсутствует
- фолликул развивается, наступает овуляция и на месте фолликула появляется желтое тело
При получении последнего результата стимуляция не требуется — Ваш организм сам прекрасно справляется с этой функцией.
Что такое пункция молочной железы
Пункция молочной железы – это диагностическая процедура, которая проводится для получения элементов ткани (биопсия) на анализ, а также наиболее достоверный способ получения точной информации о природе новообразования в груди.
Особое значение эта методика имеет при признаках возможного злокачественного роста:
- быстрое увеличение новообразования в размерах;
- наличие изменения, увеличения или воспаления регионарных лимфатических узлов, чаще подмышечных, расположенных на стороне новообразования;
- при патологических выделениях из соска;
- деформации молочной железы;
- наличие изменения цвета кожи, язв, видимой сосудистой сетки;
- стойкий дискомфорт или боли.
Пункция молочной железы — это метод диагностики, при котором специальной иглой (в зависимости от вида пункции) проводится прокол ткани железы в области расположения новообразования (если опухоль расположена глубоко биопсия проводится под контролем УЗИ). После прокола, шприцом «забирается» небольшая часть содержимого новообразования (пунктат) и отправляется на цитологическое исследование – уточнение клеточного состава кисты или опухоли, определение измененных (атипичных) клеток и анализ жидкости (при ее наличии). Цитологическое и гистологическое исследование проводиться с помощью микроскопа.
Показания к пункции молочной железы
Этот вид обследования назначается врачом – хирургом, маммологом или онкологом после подтверждения наличия опухолевидного новообразования в молочной железе.
Сначала уточняются жалобы и анамнез заболевания, проводится пальпация грудной железы, маммография или УЗИ для уточнения расположения образования.
Показания к проведению пункционной биопсии молочной железы:
- обнаружение уплотнений, узловых или кистозных образований в груди;
- изменения формы, деформации молочной железы, втяжение соска;
- воспалительные процессы в области соска, наличие язвочек или патологических выделений;
- изменение кожи над новообразованием (покраснение, шелушение, сухость).
Важно знать, что не всегда при обнаружении узлов или кистозных образований, назначается пункция. Часто ультразвукового и рентгенологического методов обследования достаточно для уточнения диагноза и назначения лечения. При этом направление на биопсию, также не является прогностически неблагоприятным фактором – это обследование необходимо для исключения возможных патологических изменений тканей и определения способа лечения новообразования (консервативная терапия или оперативное вмешательство).
Противопоказания к проведению пункции
Пункция молочной железы, как и любое серьезное (инвазивное) вмешательство даже с диагностической целью имеет определенные противопоказания. К ним относятся:
- острый инфекционный процесс или обострения соматических болезней;
- повышение температуры тела;
- беременность и период лактации;
- недавнее оперативное вмешательство;
- нарушения свертываемости крови.
Как делают пункцию молочной железы
Простая (тонкоигольная) пункция молочной железы проводиться после уточнения точного расположения новообразования (узла или кисты):
- опухолевидное образование определяется пальпаторно, фиксируется при поверхностном расположении пальцами врача и в него вводится игла;
- шприцем отсасывается часть тканей;
- место прокола до и после процедуры обрабатывается бактерицидным средством.
При глубоком расположении новообразования для пункции используют специальные иглы (большей длинны, объема или специальный «пистолет» для биопсии). Эти манипуляции проводятся под контролем УЗИ и под местным обезболиванием.
Выделяют несколько видов пункции молочной железы:
- Тонкоигольная биопсия.
- Стереотаксическая пункция – процедура похожа на тонкоигольную биопсию, но новообразование покалывают в нескольких местах под контролем УЗИ и местной анестезией (при больших узловых опухолях или кистах).
- Толстоигольная аспирационная пункция проводится с помощью специальной иглы или автоматического биопсийного пистолета с целью получения большего количества тканей для обследования.
- Пункция иницизионного типа проводиться в виде мини — хирургического вмешательства для более точного определения клеточного состава опухоли. Проводиться не просто забор тканей, а иссечение части новообразования специальным пункционным прибором для получения пунктатов. Проводиться под местным или общим обезболиванием.
Осложнения пункции молочной железы
Осложнения после проведения этой процедуры возникают редко. К ним относятся:
- Гематомы;
- Отеки;
- Болезненность в месте проведения пункции;
- Аллергические реакции на обезболивающие средства.
Они быстро купируются и не носят угрожающего жизни и здоровью характера (кроме выраженных аллергических реакций). Поэтому необходимо ответственно отнестись ко всем вопросам специалистов о возможном развитии аллергических реакций, семейной предрасположенности к их возникновению. Также нельзя в течение недели до начала процедуры принимать антикоагулянты и нестероидные противовоспалительные средства (аспирин или ацетилсалициловую кислоту) – это может вызвать повышенную кровоточивость и образование гематомы в месте пункции. Для профилактики образования отеков и гематом после биопсии нужно приложить холод на место пункции.
На сегодняшний день различные методики метод пункционного забора материала считаются самыми безопасными и точными при подозрении рака груди. Поэтому нельзя сознательно отказываться от его проведения — расшифровка результатов цитологического обследования поможет специалистам определить характер новообразований и выбрать наиболее эффективный метод лечения заболевания.
ЭКО — что это и как делается?
 Аббревиатуру ЭКО хоть раз слышала каждая женщина, но что это, и как оно делается, знают далеко не все представительницы прекрасного пола. Под данным термином в репродуктивной медицине принято понимать оплодотворение забранной созревшей яйцеклетки сперматозоидами в условиях лаборатории. Говоря другими словами, — внедрение мужской половой клетки происходит вне женского организма. Данная процедура значительно увеличивает шансы зачатия и используется в тех случаях, когда у супружеских пар, по тем или иным причинам, длительное время не получается забеременеть естественным путем. Давайте рассмотрим ЭКО более детально, и расскажем о том, как проходит данная процедура поэтапно.
Аббревиатуру ЭКО хоть раз слышала каждая женщина, но что это, и как оно делается, знают далеко не все представительницы прекрасного пола. Под данным термином в репродуктивной медицине принято понимать оплодотворение забранной созревшей яйцеклетки сперматозоидами в условиях лаборатории. Говоря другими словами, — внедрение мужской половой клетки происходит вне женского организма. Данная процедура значительно увеличивает шансы зачатия и используется в тех случаях, когда у супружеских пар, по тем или иным причинам, длительное время не получается забеременеть естественным путем. Давайте рассмотрим ЭКО более детально, и расскажем о том, как проходит данная процедура поэтапно.
Что включает в себя ЭКО?
Для начала стоит отметить, что в каждой отдельно взятой ситуации, данная процедура может иметь некоторые нюансы, которые связаны с особенностями физиологии женщины, наличием или отсутствием у нее нарушений.
Однако в большинстве случаев процедура ЭКО включает в себя следующие этапы:
- индукция суперовуляции (второе название — стимуляция яичников);
- пункция фолликулов в яичниках;
- оплодотворение забранных ооцитов и их культивирование;
- перенос эмбрионов в маточную полость;
- поддержку лютеиновой фазы;
- диагностику беременности малого срока.
В некоторых случаях проведение искусственного оплодотворения возможно и без первого этапа, в условиях естественного менструального цикла. Рассмотрим, как делают ЭКО, подробно.
Индукция суперовуляции
Цель данного этапа заключается в том, чтобы получить как можно большее количество созревших за один цикл половых клеток. При этом может использоваться несколько типов, так называемых протоколов. Классический, или как его еще называют, — длинный, начинают на 21 день цикла. Длится он порядка месяца. При этом выбор схемы, по которой проводится стимуляция, а также вводимых лекарственных средств и их дозировок осуществляется индивидуально. Что касается короткого протокола, то начинают его с 3-5 дня цикла и длится он всего 12-14 дней.
Необходимо отметить, что данный этап предполагает осуществление контроля за процессом развития фолликулов, а также эндометрия, что проводится с помощью аппарата УЗИ. При том производят регистрацию числа фолликулов, их размеров, фиксируют толщину эндометрия.
Пункция фолликулов
Данная процедура предполагает изъятие из организма женщины половых клеток. Осуществляется она трансвагинально, с помощью ультразвукового контроля. При этом используются пункционные иглы. В результате манипуляции получают 5-10 яйцеклеток. Сама процедура осуществляется под внутривенным или местным обезболиванием. Буквально спустя час после забора, женщина покидает учреждение.
Оплодотворение ооцитов и культивирование in vitro
Яйцеклетки, а вместе с ними и сперматозоиды, забранные у супруга или донора, помещаются в питательную среду. Именно на этом этапе и происходит оплодотворение. С помощью специальных длинных трубочек под микроскопом происходит оплодотворение яйцеклетки и внедрение сперматозоида внутрь ее.
После этого наступает процесс культивирования, который может занимать 2-6 дней, в зависимости от выбранного врачом протокола ЭКО.
Перенос эмбриона
Для начала необходимо отметить, что данная манипуляция может осуществляться на различных стадиях развития зародыша: от стадии зиготы до стадии бластоцисты. С целью достижения максимального результата, согласно стандартов международной практики, эмбриологи переносят сразу 2-3 эмбриона.
Если же говорить о том, как происходит подсадка эмбрионов при ЭКО, то для данной процедуры, как правило, не требуется анестезии. С помощью специальных катетеров, вводимых в маточную полость через цервикальный канал, производит транспортировку культивированных зародышей.
Поддержка лютеиновой фазы
 Осуществляется препаратами прогестерона.
Осуществляется препаратами прогестерона.