Во время беременности и родов на матку идет очень большая нагрузка. Когда родоразрешение не имеет возможности проходить естественным путем, врачи рекомендуют делать кесарево сечение. Они предупреждают, что остается рубец на матке после такого хирургического вмешательства. Немногие женщины знают, чем это чревато в последствие, и как это может отразиться на последующем здоровье женщины.
Содержание
- 1 Кесарево сечение или естественные роды при двойне
- 2 Когда кесарево сечение действительно необходимо?
- 3 В каких случаях делают плановое кесарево сечение
- 4 В каких случаях делают экстренное кесарево сечение
- 5 Показания для операции
- 6 Операция кесарева сечения и послеоперационный период
- 7 Послеоперационный период – еда, питье, борьба с запором
- 8 Преимущества и недостатки
- 9 Кесарево сечение как причина возникновения рубца
- 10 Рубец на матке
- 11 Экстренное кесарево сечение
- 12 УЗИ рубца после кесарева
Содержание
Содержание
- Кесарево сечение как причина возникновения рубца
- Рубец на матке
- Разновидности рубца
- Причины несостоятельности рубца
- Методы диагностики рубца и его характера
- Экстренное кесарево сечение
- Плановое КС
- УЗИ рубца после кесарева
- Толщина рубца после КС

Кесарево сечение или естественные роды при двойне
Существуют абсолютные и относительные показания для проведения операции, поэтому двойню можно родить как естественным путем, так и при помощи хирургического вмешательства.
- Предлежание плодов
- Вид двойни
- Возраст будущей мамы
- Наличие рубцов на матке
- Показания жизнеспособности плодов и мамы
Если оба ребенка лежат головками вниз – можно смело отправляться на естественные роды.
Если один малыш находится в головном предлежании, а второй – в ножном виде тазового предлежания, то и в таком случае можно родить самостоятельно. После появления на свет первого ребенка врач может перевернуть второго. Но такой способ не всегда возможно осуществить, поэтому нужно быть готовой к вероятности экстренного кесарева сечения, которое призвано будет помочь появиться второму ребенку.
Если у близнецов одна плацента на двоих (монохориальная моно – или биамниотическая двойня), вам предстоит операция.
Если роженице больше 30 лет, то, скорее всего, ей следует готовиться к операции. Если девушка рожает впервые, опять же надо настраиваться на оперативное вмешательство.
В случае уже проводимых операций кесарева на матке остаются шрамы. Такой роженице должно быть обеспечено пристальное внимание врачей во время всей беременности. При одном рубце еще возможны естественные роды (если прошло более трех лет после родов), но при двух и более – готовьтесь к кесареву сечению.
Если во время беременности или родов врач замечает какие-либо отклонения в развитии деток (отслойка плаценты, выпадение пуповины и др.), назначают плановое или проводят экстренное кесарево сечение соотвественно.
Особенности кесарева сечения при двойне
Сама операция практически ничем не отличается от проведения кесарева сечения при одном ребенке, за исключением того, что за вами наблюдает большее количество врачей. Кроме хирургов, гинекологов и анестезиологов, в родильном зале присутствует команда реаниматологов и неонатологов, на случай осложнений.
Вид применяемой анестезии роженица обычно выбирает сама, за несколько часов до операции (конечно, не в случае экстренного кесарева). Это может быть спинальная анестезия или общий наркоз.
Операция под общим наркозом проходит незаметно для самой роженицы: уснула, посмотрела цветные сны, проснулась уже с двумя детьми.
Спинальная анестезия подразумевает введение препаратов в спину и в вену на руке. Спустя несколько минут роженица перестает чувствовать нижнюю часть тела. При использовании спинальной анестезии во время родов женщина может чувствовать недомогания: тошнота, рвота, острая боль в висках, озноб, вплоть до стучания зубов. Зато есть возможность услышать первый крик своих деток и хотя бы щекой прижаться к ним.
Послеоперационный период довольно болезненный и неприятный. В течение 6-8 часов мамочка должна находиться в палате интенсивной терапии, под пристальным наблюдением специалистов. Но уже через сутки можно покормить малышей (при условии, что они родились с жизнеспособным весом и не находятся в кувезах на “доращивании”).
Самостоятельно вы родите своих малюток или с помощью операции – решит врач. Главное, что вы станете мамой. Мамой в двойном размере.
Когда кесарево сечение действительно необходимо?
Как и любая другая хирургическая операция, кесарево представляет серьезный риск для здоровья и жизни женщины, поэтому его никогда не проводят «по прихоти» самой беременной женщины или наблюдающих ее врачей.
Распространенное мнение относительного того, что женщины «идут на кесарево сечение» для того чтобы «легко родить ребенка» совершенно неправильно. Кесарево сечение ничуть не легче обычных родов, а в том, что касается сложности и продолжительности восстановления, как будет показано ниже, даже тяжелее.
В настоящее время существует множество эффективных и безопасных методов обезболивания во время естественных родов (например, эпидуральная анестезия) поэтому кесарево сечение никогда не проводится только потому, что женщина боится боли при обычных родах.
Кесарево сечение всегда проводят по необходимости, то есть в случаях, когда естественные роды представляют опасность для беременной женщины или ее ребенка.
Необходимость проведения кесарева сечения чаще всего возникает в следующих ситуациях (показания к операции):
- Женщина уже рожала путем кесарева сечения в прошлом (из-за этого естественные роды могут вызвать у нее опасные осложнения)
- Ребенок расположен поперек матки или головой вверх
- Имеется риск гибели ребенка во время родов (например, в случае прилежания или преждевременного отслоения плаценты)
- Размеры головы ребенка больше размеров таза женщины
- Во время беременности у женщины развились такие осложнения как преэклампсия, эклампсия
- Многоплодная беременность
Реже, показаниями для проведения кесарева сечения могут быть: множественные и большие кондиломы влагалища, миома матки, опухоли влагалища и шейки матки, герпес половых органов, недавно перенесенные операции на промежности, ВИЧ+ статус матери, различные сердечнососудистые заболевания у матери, отслоение сетчатки и пр.
В каких случаях делают плановое кесарево сечение
Плановое (выборочное) кесарево сечение может быть сделано, когда:
- Вы уже делали кесарево сечение, и во время процедуры были осложнения. Если осложнений не было, после кесарева возможны вагинальные роды, которые являются успешным в 70 процентах случаев.
- Ребенок находится в положении снизу вверх, а поворот на головку не рекомендуется или его не смогли успешно провести.
- Вы ожидаете близнецов, а первый ребенок не находится в положении вниз головой. Если будет рождаться тройня или больше детей, врачи изначально планируют проводить кесарево сечение.
- Предполагаемый вес ребенка составляет больше 4,2-4,5 кг.
- У ребенка диагностировали определенные условия, не позволяющие ему рождаться обычным путем, например, расщепленный позвоночник.
- Ребенок находится в боковом положении (поперечном), или его положение постоянно меняется (нестабильное положение).
- Рубец от прошлого кесарева сечения плохо сросся или вызывает дискомфорт. Напряженная деятельность матки во время вагинальных родов может повредить целостность рубца от прошлых операций, поэтому во избежание риска врачи назначают еще одно плановое кесарево сечение.
- У вас тяжелая преэклампсия или эклампсия, и роды ребенка через влагалище займут слишком много времени, поэтому могут быть небезопасными.
- У вас опущенная плацента (предлежание плаценты).
- Вы страдаете от определенных заболеваний, противопоказанных при родах, например, определенный тип болезни сердца.
- Вы сами просите кесарево сечение, возможно, из-за предыдущих проблемных вагинальных родов.
- У вас был генитальный герпес в третьем триместре.
- У вас ВИЧ или гепатит С. Вагинальные роды возможны, если ВИЧ находится под контролем.
Иногда определенные условия появляются вместе, давая более одной причины для планового кесарева сечения. Например, опущенная плацента может способствовать неправильному положению плода.
В каких случаях делают экстренное кесарево сечение
Случается так, что медицинскому персоналу приходится действовать быстро, чтобы ребенок мог родиться безопасно (экстренное кесарево сечение). Это может произойти, если:
- Ребенку причиняется боль во время родов. Стресс или напряжение, производимые на плод по каким-либо причинам во время родов могут потребовать срочного оперативного вмешательства, чтобы не навредить здоровью ребенка.
- Роды проходят долго и медленно (неспособность к прогрессу), так как шейка матки не открывается достаточно, чтобы позволить ребенку пройти через родовые пути.
- Ребенок получает недостаточно кислорода из-за чрезмерной родовой деятельности или каких-либо патологий. Это состояние можно увидеть на УЗИ, после чего врачи назначают экстренную операцию.
- У вас слабая родовая деятельность, которая не поддается стимуляции лекарственными препаратами. В таком случае акушер проводит экстренное кесарево сечение, чтобы здоровье ребенка не ухудшилось.
- Была неудачная попытка провести роды с помощью таких инструментов, как пинцет или вакуум-экстрактор.
- Плацента отслоилась в конце беременности или во время родов, что опасно для жизни матери и ребенка.
- Шрам от предыдущего кесарева слез (разрыв матки). Это происходит у одной из 200 женщин, так что не является распространенным явлением.
- Пуповина проскальзывает через шейку матки впереди ребенка (обмотка пуповиной). Это осложнение нередко означает, что существует опасность того, что пуповина будет затягиваться, перекрыв снабжение кислорода для ребенка, что приведет к удушению.
https://www.youtube.com/watch?v=olfxHFRP0sI
Во многих случаях делают кесарево сечение по понятным причинам, и это самый безопасный вариант для мамы и ребенка. Иногда, правда, решение делать кесарево принимается на основе информации, которая не всегда может быть интерпретирована однозначно, или отражает навыки или опыт акушера. Это означает, что решения могут варьироваться от больницы к больнице.
Поговорите со своим врачом, чтобы узнать больше о своем конкретном случае. Всегда просите узнать мнение другого врача, если не уверены, что это решение является правильным.
Показания для операции
 Современные методы диагностики позволяют определить готовность организма женщины к естественным родам (а также расположение – или, в медицинских терминах, «предлежание» плода) еще в период беременности. В связи с этим назначить плановое кесарево лечащий врач может уже на стадии второго-третьего триместра (а Минздрав наделяет правом такого выбора еще и будущую маму). Тем не менее, иногда существует необходимость и срочного вмешательства, возникающая в тех случаях, когда та или иная опасная ситуация неожиданно случается уже в процессе родов.
Современные методы диагностики позволяют определить готовность организма женщины к естественным родам (а также расположение – или, в медицинских терминах, «предлежание» плода) еще в период беременности. В связи с этим назначить плановое кесарево лечащий врач может уже на стадии второго-третьего триместра (а Минздрав наделяет правом такого выбора еще и будущую маму). Тем не менее, иногда существует необходимость и срочного вмешательства, возникающая в тех случаях, когда та или иная опасная ситуация неожиданно случается уже в процессе родов.
Помимо деления на плановые и экстренные, показания к кесареву могут быть также абсолютными и относительными.
Абсолютные
К таковым относят причины, при которых родоразрешение естественным путем считается недопустимым (или, по крайней мере, в разы более опасным, чем операция кесарения). Примерный их перечень выглядит таким образом:
- слишком узко расположенные тазовые кости (грозящие застреванию головки ребенка);
- механические повреждения тех же костей;
- опухоль на яичниках;
- некоторые разновидности маточной миомы;
- расположение плаценты между шейкой матки и плодом;
- наличие рубцов, швов и прочих остаточных последствий хирургических операций на поверхности матки (могущих привести при традиционных родах к ее разрыву);
- преждевременное плацентарное отслоение (приводящее к кислородному голоданию зародыша);
- чрезмерно слабая или внезапно прекратившаяся полностью родовая деятельность при еще недоношенном ребенке.
Относительные
Название «относительные» говорит о том, что определить степень рисков кесарева сечения в сравнении с традиционными родами у некоторых женщин довольно трудно. Окончательное решение в таких случаях принимается только после тщательного рассмотрения всех сопутствующих факторов, к основным из которых относятся:
- многоплодная беременность (как правило, не двойня, а большее количество зародышей);
- проблемы со зрением у беременной (при естественных родах грозящие привести к повреждению глазного яблока из-за высокой нагрузки);
- больные почки (а также факт перенесенных операций на них в прошлом);
- заболевания сердечно-сосудистой системы (в том числе ярко выраженный варикоз);
- проблемы с позвоночником и спиной;
- гестоз;
- нервно-симпатические патологии;
- наличие доброкачественных и особенно злокачественных опухолей;
- инфекции половых органов и т.д.
Операция кесарева сечения и послеоперационный период
Остановимся более подробно на том, как делают кесарево сечение, какие подготовительные процедуры ему предшествуют и что необходимо знать женщине о послеоперационном периоде.
Назначение срока операции всегда индивидуально, но при отсутствии каких-либо противопоказаний ее принято проводить в день, предшествующий ожидаемой дате родоразрешения (либо и вовсе уже при начинающихся первых схватках).
Подготовка
Будущая мамочка, которую ожидает запланированное кесарево, ложится в роддом заранее. Это необходимо для того, чтобы в последние дни или недели перед родами врачи могли ежедневно контролировать состояние ее и ребенка, а сама женщина – еще и морально подготовиться. Кесарение проводится только на голодный желудок, в связи с чем последний раз поесть и попить роженица должна не позднее, чем за 16-20 часов до операции (то есть около 2-3 часов дня, если она назначена на следующее утро).
В последние минуты протокол подготовки предусматривает:
- клизму;
- удаление волос с лобка (если он не побрит);
- переодевание роженицы в длинную рубашку для родов;
- непосредственно на родовом ложе – анестезия, обработка места разреза дезинфицирующим составом, ввод катетера в мочевой пузырь и установка небольшой ширмочки перед лицом женщины (для ограждения от наблюдения работы врачей).
Анестезия
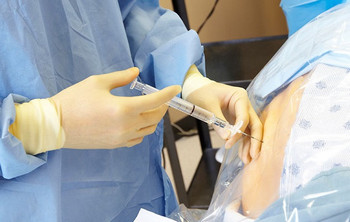 В родовой медицине на сегодняшний день используется две разновидности обезболивания – эпидуральная анестезия и общий наркоз.
В родовой медицине на сегодняшний день используется две разновидности обезболивания – эпидуральная анестезия и общий наркоз.
Первый метод значительно более прогрессивен и всегда используется при плановом кесаревом сечении. Суть его состоит в блокировании сигналов спинного мозга, передающихся в головной. В результате, после легкого укола, уже несколько минут спустя нижняя часть тела перестает ощущаться, и находящейся в полном сознании женщине абсолютно не больно переносить хирургическое вмешательство.
Второй метод применяется только экстренно, когда сделать блокаду нейронов времени не остается. В этом случае наркоз сразу подается в трахею, и приступать к операции можно практически немедленно.
Операция
Последовательность действий при ней следующая:
- после того, как введенный анестезиологом наркоз начинает действовать, брюшная стенка роженицы рассекается разрезом (продольным – при плановом кесаревом сечении и поперечным – при срочном);
- далее хирургом таким же образом разрезается матка, после чего из вскрытого плодного пузыря извлекается младенец;
- после перерезки плаценты и обработки ее пупочного конца матка и брюшная полость зашивается специальными, применяющимися в акушерстве органическими нитями, самостоятельно рассасывающимися через 2-3 месяца;
- на следующем этапе идет наложение стерильной повязки и охлаждение места разреза (чаще всего для этого используется лед, заставляющий матку быстро сокращаться без излишних кровопотерь).
Сколько длится кесарево сечение? При отсутствии осложнений операция продолжается порядка получаса, хотя извлечение ребенка производится уже на 8-12 минуте.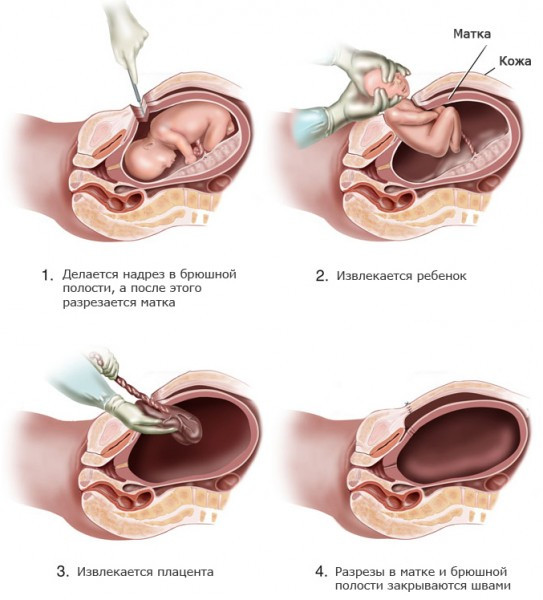
Первые сутки следующие за операцией
На протяжении первых 24 часов после завершения кесарева роженица находится под наблюдением врачей в реанимационной палате. Весь этот период мамочке необходимо принимать как минимум три вида препаратов – обезболивающие, интенсифицирующие маточные сокращения и нормализующие работу ЖКТ (иногда в список добавляется и антибиотик).
Вставать с кровати первые 6 часов запрещается. Далее сидеть, подниматься и тем более ходить требуется так, чтобы швы не испытывали ни малейших нагрузок. Хорошо помогает в этом специальный бандаж – не только снижающий риск расхождения швов, но и уменьшающий болевые ощущения.
Примечание: весь период нахождения женщины в роддоме обработка ее швов производится только медсестрами.
Послеоперационный период – еда, питье, борьба с запором
- 1
 -й день – разрешается исключительно вода без газа, причем в больших количествах (с максимально частым опорожнением мочевого пузыря).
-й день – разрешается исключительно вода без газа, причем в больших количествах (с максимально частым опорожнением мочевого пузыря). - 2-й день – кроме воды необходима жидкая пища (суп с протертыми овощами, бульон, каша).
- 3-й день – при отсутствии проблем с пищеварением рекомендуется постепенный переход на стандартный рацион, специально разработанный для кормящих мам.
Часто возникающие запоры (спровоцированные малой подвижностью или неправильным питанием) излечиваются переходом на строгую диету с преобладанием продуктов, имеющих слабительное действие, а также применением глицериновых свечей и клизм.
Преимущества и недостатки
Мнения о том, насколько оправдана операция кесарева сечения без наличия к ней прямых показаний, у врачей различных стран существенно отличаются. В ряде государств на первое место ставится желание женщины – стремящейся избавить себя от разрывов внешних половых органов, неизбежного расширения влагалища, а также родовых болей. Всемирная организация здравоохранения стоит на других позициях – упирая на то, что избавление от одних неприятных последствий может принести другие (проблемы с лактацией, длительное послеоперационное восстановление и т.д.).
Поскольку единого подхода к тому, как и почему выбирать тот или иной путь, в настоящий момент не существует – перечислим основные плюсы и минусы родов с помощью кесарева сечения.
Достоинства
- первое важное преимущество состоит в том, что операция продолжается не более 20-40 мин. (в то время как традиционное родоразрешение бывает длиться больше 12 часов);
- вторым достоинством является сохранение в целости и сохранности половых органов (что особенно важно для женщин, живущих активной половой жизнью).
Недостатки
Для мам:
- длительные болевые ощущения, которые окончательно проходят не ранее, чем несколько месяцев спустя;
- невозможность некоторое время жить полноценной жизнью (в том числе половой);
- остающийся на животе шрам;
- психологический дискомфорт (часть женщин ощущают себя «виновными» в том, что якобы произвели ребенка на свет не так, как должны были, естественным путем).
Для детей:
- частичное проникновение в кровь малыша препаратов для анестезии;
- ненулевая вероятность попадания в легкие младенца околоплодных вод;
- до сих пор не подтвержденные (хотя и не опровергнутые) утверждения, согласно которым дети, рожденные с помощью кесарева сечения, отстают в развитии от своих сверстников и психологически менее устойчивы.
Кесарево сечение как причина возникновения рубца
В последнее время женщины все больше прибегают к искусственным родам через кесарево сечение. Рожать самим, мучиться несколько часов, потом долго восстанавливаться после внутренних разрывов – все это звучит устрашающе. Операция КС не так страшно выглядит – вкололи анестезию, роженица ничего не почувствует, как ей разрезали живот, разрезали матку и достали ребенка. А, когда проснется, ребенок уже будет вне утробы, довольный, живой, не помятый и, скорее всего, счастливый. Преимущества кесарева сечения перед естественными родами заключаются в следующем:
- В некоторых ситуациях это единственный выход, чтобы сохранить жизнь матери и ребенку;
- Не происходят разрывы внутренних органов и опущение малого таза;
- Не появляется геморрой от излишнего перенапряжения;
- Операция кесарева сечения происходит быстрее, чем обычный процесс родов;
- Плановая операция, к которой роженица может спокойно подготовиться и отправиться на роды, не изнемогая от боли схваток.
Но акушеры-гинекологи настоятельно советуют женщинам рожать естественным путем. Только в крайнем случае прибегать к хирургическому методу. Естественные роды предусмотрены природой. За все время существования мира женщины рожали именно таким способом. Недостатками кесарева сечения можно назвать следующие моменты:
- Психологическое состояние, при КС роженица не чувствует связи с ребенком;
- Восстановление после операции, в том числе, ограничение в физических нагрузках, поэтому первое время нельзя ребенка брать на руки;
- Восстановление после анестезии;
- Остается большой шрам на животе;
- Остается рубец на матке после кесарева сечения.
При операции вскрывается брюшная полость продольным разрезом, затем вскрывается матка. Ее хирурги полосуют двумя способами – поперечным или продольным. Выбор врачей зависит от расположения плода и состояния матери. Продольный рубец больше предрасположен к несостоятельности, чем поперечный. В некоторых случаях, когда проводится экстренная операция, хирурги делают поперечный разрез брюшной полости.
Рубец на матке
Оставшийся рубец на матке после кесарева сечения даст о себе знать в случае еще одного планирования беременности. Рубец – это след от разреза. Другими словами, это шрам, который находится в процессе заживления. Он состоит из миометрия матки и клеток соединительных тканей. На месте этого шрама стенка матки тоньше, в различной степени менее эластична и упруга.
Читайте также: Матка после кесарева сечения
Такое образование может быть не только после КС, но и после других гинекологических операций. Например, после миомэктомии или хирургического прерывания беременности. Наличие рубца на матке может стать серьезным противопоказанием к вынашиванию плода и родам. Если образование диагностировали во время беременности, то будет обеспечено повышенное внимание к матери и плоду. Гинеколог распланирует методы предотвращения разрыва рубца, в том числе, повторное КС вместо обычных родов.
Разновидности рубца
Многие женщины рожают естественным путем с рубцом на матке. Это зависит от характера образования. Врачи гинекологи отличают два вида шрама на матке, в зависимости от его свойств и толщины:
- Несостоятельный;
- Состоятельный.
Несостоятельный рубец отличается тем, что он находится на той стадии регенерации, когда состоит только из соединительных клеток. Шрам только начинает заживать. По толщине он не больше 1 мм. Его несостоятельность характеризует также в некоторых случаях ребристая поверхность. У этого образования отсутствует такое свойство, как упругость. Поэтому при увеличении матки и схватках он лопается. С таким рубцом планирование беременности советуют отложить на определенный период времени, чтобы он перешел в стадию состоятельного образования.
Состоятельный рубец уже содержит в себе не только соединительные клетки, но и мышечные волокна. Благодаря такому составу, он может растягиваться и сжиматься вместе с остальной тканью стенки матки. По толщине он составляет, примерно 3,4 – 3,7 мм. Это свидетельствует о том, что во время увеличении матки или во время родов, он может выдержать нагрузку. С таким видом шрама роженицы идут даже на естественные роды, избегая еще одного рубца после КС.
Причины несостоятельности рубца
По прошествии определенного времени после родов, рубец на матке должен перейти в стадию состоятельности. Но в некоторых случаях этого не происходит. Врачи выделяют несколько причин, по которым шрам остается в несостоятельной стадии. К ним относятся:
- Возникновение послеродовых осложнений, например, нагноение на швах, воспаление, частичное расхождение или образование на поверхности шрама свищей;
- Эндометрит, возникший после КС;
- Не первое гинекологическое хирургическое вмешательство или наличие еще рубцов на стенках матки;
- Медленное восстановление в связи с индивидуальными особенностями организма.
В перечисленных ситуациях врачи прописывают определенные виды лечения, позволяющие ускорить процесс регенерации. На протяжении всего лечения периодически проводится диагностика состояния рубца. На состоянии женщины несостоятельный рубец практически никак не отражается. Он не мешает жить и не вызывает болевых ощущений. Однако при беременности он дает о себе знать.
Методы диагностики рубца и его характера

На стадии планирования беременности, женщины проходят полное обследование. Во время УЗИ врач увидит, что матка после КС, по рубцу. В процессе ультразвуковой диагностики будет выявлена его форма и размеры. Однако состоятельность рубца на этом этапе очень сложно выявить. Поэтому врачи рекомендуют пройти дальнейшую диагностику для уточнения диагноза.
- Рентген
- Гистероскопия
- МРТ
На рентгенологическом исследовании есть шанс просмотреть матку с внутренней стороны и выявить рельеф рубца. Наличие неровностей и углублений на шраме свидетельствует о его несостоятельности. Гистероскопия помогает выявить наличие кровеносных сетей на рубце, что тоже указывает на состоятельность образования, его цвет и форму. На магнитно-резонансной томографии врачи определяют соотношение соединительных клеток к мышечным волокнам. Фото и видео запись с исследований помогает точнее всего поставить диагноз.
Однако ни один из них не дает стопроцентной гарантии точного диагноза. Доктор принимает решение по поводу состоятельности шрама сам, берет на себя ответственность за жизнь плода и матери. Также он анализирует анамнез роженицы, изучает причины возникновения рубца, почему в первый раз было проведено кесарево сечение, изучает результаты анализов, выявляет способность организма к регенерации. Поэтому к роженице с рубцом на матке такое повышенное внимание.
Читайте также: Беременности с рубцом на матке
Экстренное кесарево сечение

На поздних сроках беременности женщина должна быть особенно внимательна к себе и прислушиваться к каждому движению, каждой реакции организма. Шрам может разойтись в любой момент, даже если он казался до этого достаточно прочным. Излишняя физическая нагрузка или ложная схватка приводит матку в такое напряжение, что рубец может не выдержать. Если появились следующие симптомы, то стоит немедленно обратиться к врачу, так как нависает угроза разрыва матки:
- Резко возникшая боль внизу живота
- Повышение температуры тела
- Небольшие кровянистые выделения
- Напряжение в матке
- Сбитый сердечный ритм плода
В таком случае нужна срочная госпитализация. По результатам осмотра и обследования врач может вынести вердикт об экстренном кесаревом сечении. Если женщина вовремя не обратится к доктору за медицинской помощью, может произойти разрыв матки. Внутреннее кровотечение перекроет ребенку кислород, и его спасти не удастся. Из-за сильной кровопотери у матери может случиться геморрагический шок, что тоже ведет к необратимым последствиям или летальному исходу.
УЗИ рубца после кесарева
После родов с КС врачи наблюдают за состоянием роженицы в течение долго времени. Восстановление женщины идет медленнее и сложнее, чем при естественных родах. В некоторых случаях ультразвуковую диагностику органов малого таза проводят сразу же после проведения операции, чтобы выявить целостность шва.
Следующий раз УЗИ проводят уже через три дня после КС. На этом этапе врачи отслеживают, начался ли процесс заживления, приняла ли матка естественную форму, не появились ли какие-либо другие осложнения. Если на данном этапе заметны отклонения, например, отечность рубца, то это первый признак возникновения заболевания. Это может быть эндометрит или другое постродовое осложнение, которое диагностируют врачи на основе исследований. По результатам прописывают необходимое лечение.
Диагностирование на раннем этапе осложнений помогает избежать серьезных осложнений, которые могут повлечь за собой дальнейшее бесплодие или удаление матки. На протяжении всего периода восстановления врач назначает периодическую диагностику. Таким образом, он отслеживает процесс регенерации рубца и предотвращает появление патологий на ранних стадиях.
В течение 2-х лет после искусственных родов матери рекомендуется периодически проходить диагностику шва на матке. Во время этого периода не рекомендуется беременеть. Это связано с несостоятельностью шва. В зависимости от индивидуальных показателей, женщине врач может разрешить планировать беременность раньше окончания этого срока, если заживление прошло без патологий и в ускоренном темпе. Чаще всего у молодых женщин процесс регенерации проходит быстрее.