Все беременные женщины испытывают страх перед родами. А еще страшнее, если роды будут проходить не естественным путем, а кесаревым сечением. Но чтобы было не так страшно, давайте разберемся почему делают кесарево сечение, на каком сроке обычно проводится операция, сколько по времени она занимает и рассмотрим весь ход операции.
Во время наблюдения за беременностью, врач дает рекомендацию о том, как должны проходить роды. Если у женщины беременность протекает нормально, то скорее всего, роды будут проходить естественным путем. Если же имеются какие-либо отклонения во время протекания беременности или при самих родах, то врачи могут решить проводить роды с помощью кесарева сечения.
Различают экстренное и плановое кесарево сечение:
- Плановое кесарево сечение назначается во время протекания беременности. В этом случае роженица заблаговременно готовится к операции, проходит все необходимые обследования и на заранее определенном сроке беременности ложится в отделение патологии. Наиболее частыми показаниями к плановому кесареву сечению являются:
- преждевременная отслойка плаценты;
- гемолитическая болезнь плода;
- предлежание плаценты;
- многоплодная беременность;
- тяжелая форма гестоза;
- абсолютно узкий таз;
- поперечное положение плода и др.
- Экстренное кесарево сечение проводится при непредвиденных осложнениях непосредственно во время родов, угрожающих здоровью матери или ребёнка. От своевременности решения о проведении операции может зависеть здоровье как ребенка, так и матери. В таких ситуациях очень важна квалификация врача и решительность роженицы (ведь без ее согласия операция проводиться не может).
Содержание
Оптимальные сроки
Плановое кесарево сечение, как правило, делают на 40-ой неделе беременности. Это оптимальный срок для проведения операции – при достаточной массе плод уже считается доношенным, а легкие ребенка достаточно развиты, чтобы он мог самостоятельно дышать.
При повторном кесаревом сечении сроки операции сдвигаются в меньшую сторону – его делают на пару недель раньше планируемого срока родов, обычно это 38-ая неделя беременности.
Такой подход позволяет избежать начала схваток, что уменьшает риск различных осложнений во время операции. Помните, что только врач может правильно определить на каком сроке делать кесарево сечение в каждом конкретном случае.
Подготовка к операции
Роженицу, которой назначили плановое кесарево, обычно направляют в больницу примерно за неделю до операции. Если же женщина хочет остаться дома, то она может прийти в больницу в день, когда будет проходить операция. Но это допустимо только при отсутствии сильных осложнений и при хорошем здоровье матери и ребенка.
Полная подготовка к плановому кесареву сечению включает в себя обследование состояния роженицы, консультации специалистов и проведение требуемых процедур.
Необходимо сдать плазму, чтобы в случае надобности в крови, можно было сразу ее использовать. Так же это исключает возможность заражения гепатитом, ВИЧ и другими опасными заболеваниями.
В день операции нельзя ничего есть и пить. Перед операцией необходимо сделать клизму, и поставить катетер в мочевой пузырь.
Этапы и техника оперативного вмешательства
Во время операции роженице делают анестезию. Сейчас активно используются два вида анестезии – операции проводится как под общим наркозом, так и под местным – эпидуральная анестезия.
Эпидуральная анестезия позволяет женщине быть в сознании и услышать первые крики своего малыша. Также такой вид наркоза позволяет женщине чувствовать, что она участвует в процессе рождения ребенка, что положительно влияет на материнские инстинкты. Общая анестезия используется гораздо реже из-за негативного влияния на здоровье женщины.
Как правило, ребенка извлекают не позднее 4-5 минуты от начала операции, и занимает это около 5-7 минут, а длительность всей операции в среднем составляет 20-40 минут. Если наркоз не общий, то на груди женщины ставят преграду, чтобы она не видела место разреза.
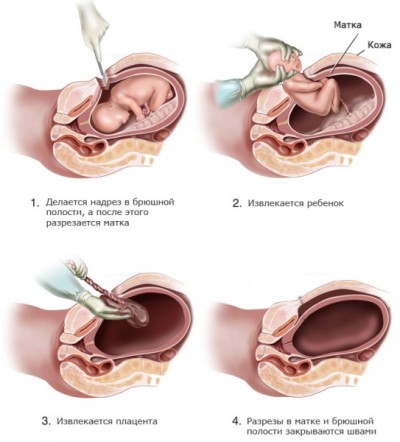
- Сначала разрезается брюшная стенка, а затем матка и плодный пузырь.
- После этого врач достает ребенка, передает его акушерке и выдавливает послед.
- Зашивается матка. Делается это специальными нитями, которые со временем рассасываются самостоятельно. Брюшную стенку тоже зашивают, и накладывают стерильную повязку. Помимо этого на живот кладут лед, который помогает матке сокращаться и уменьшает кровопотерю.
- После операции роженица должна как минимум сутки лежать на кровати, а врачи обязаны следить за ее давлением, пульсом и общим состоянием.
Последнее время все большую популярность в Европе набирает естественное кесарево сечение. Во время операции хирург делает небольшой разрез, помогая достать головку новорожденного. После чего малыш самостоятельно покидает утробу матери, имитируя вагинальные роды. Подробнее об этом способе родоразрешения читайте здесь.
Послеоперационный период
После операции обычно назначаются обезболивающие, поскольку женщина испытывает сильные болевые ощущения после кесарева сечения. Также, в зависимости от состояния женщины, врач может назначить различные лекарственные препараты, например, антибиотики, или добавки, улучшающие работу желудочно-кишечного тракта.
Вставать после операции можно не ранее, чем через шесть часов. Также рекомендуется купить послеоперационный бандаж, который значительно облегчит состояние при ходьбе.
Питание после операции должно быть специальное – в первые сутки после кесарева сечения можно пить только обычную воду.
На вторые сутки женщине можно попробовать супы, каши и другую жидкую пищу.
На третьи сутки, при правильном восстановлении, можно употреблять любую пищу, которая разрешена во время лактации.
Если вам все-таки назначили плановое кесарево сечение, то не стоит бояться. Чаще всего боязнь кесарева происходит из-за недостаточной осведомленности о ходе операции. Зная, через что именно предстоит пройти, женщине гораздо легче психологически подготовить себя к предстоящим событиям.
Что такое кесарево сечение
Роды при помощи кесарева — акушерская операция, которая относится к неотложной помощи. Методику выполнения должен знать каждый врач акушер-гинеколог. Это, прежде всего, спасение, при осложненной беременности и родах, которое помогает сохранить жизнь маме и ребенку. В процессе не всегда удается сохранить здоровье ребенка, в особенности при гипоксии плода, инфекционных заболеваниях, глубокой степени недоношенности или переношенной беременности. Кесарево проводится только по серьезным показаниям – решение принимает хирург родильного отделения.
Статьи по теме Комплекс упражнений при диастазе прямых мышц живота Реабилитация после абдоминопластики живота Ребенок на 9 месяце беременности
Даже с учетом новых технологий, высокого качества шовного материала, процедура может вызывать осложнения, такие как:
- кровотечение;
- эмболия околоплодными водами;
- развитие перитонита;
- тромбоэмболия легочных артерий;
- расхождение послеоперационных швов.
Почему так называется
Слово «кесарь» — это форма латинского слова «цезарь» (т.е. властелин). Есть предположения, что название относится к Гаю Юлию Цезарю. По старинной легенде мать императора скончалась во время родов. Врачам той эпохи, ничего не оставалось, как разрезать живот беременной, чтобы спасти ребенка. Операция была успешна, малыш родился здоровым. С тех времен, по сказаниям, так и прозвали эту операцию.
По другой теории, название может быть связан с законом (издан во времена Цезаря) который гласил: при смерти роженицы – спасать ребенка, рассекая переднюю брюшную стенку и слои матки, извлекая плод. Впервые же операцию по рождению малыша, со счастливым концом для матери и ребенка, провел Якоб Нуфер своей жене. Он всю жизнь проводил операции – кастрация хряков. При длительных и безуспешных родах своей жены, попросил разрешение сделать ей разрез собственноручно. Роды путем кесарево были успешны – мать и дитя остались живы.
Показания
Основные показания к проведению процедуры следующие:
- полное и не полное предлежание плаценты;
- преждевременная, быстрая отслойка плаценты с внутриутробным страданием плода;
- несостоявшийся рубец на матке после предыдущих родов или же иных операций на матке;
- наличие двух и более рубцов после кесарево;
- анатомически узкий таз, опухолевые заболевания или выраженные деформации тазовых костей;
- послеоперационные состояния на тазовых костях и суставах;
- пороки развития женских половых органов;
- наличие опухолей в полости малого таза или во влагалище, которые блокируют родовые пути;
- наличие фибромиомы матки;
- наличие гестоза тяжелой степени, и отсутствие эффекта от лечения;
- тяжелые заболевания сердца и сосудов, заболевания ЦНС, миопия и другая экстрагенитальная патология;
- состояния после сшивания свищей мочеполовой системы;
- наличие рубца промежности 3-й степени, после предыдущих родов;
- варикозное расширение вен влагалища;
- поперечное расположение плода;
- многоплодная беременность;
- тазовые предлежания плода;
- крупный плод (более 4000 г);
- хроническая гипоксия у плода;
- возраст первородящих старше 30-ти лет, имеющие заболевания внутренних органов, которые могут отягощать роды;
- длительное бесплодие;
- гемолитическая болезнь у плода;
- переношенная беременность с неготовыми родовыми путями, отсутствие родовой деятельности;
- рак шейки матки;
- наличие вируса герпеса с обострением.
Показания к экстренному кесареву сечению
В некоторых случаях проведение операции необходимо в экстренном порядке. Показаниями будут:
- выраженное кровотечение;
- клинически узкий таз;
- околоплодные воды излились преждевременно, а родовой деятельности нет;
- аномалии родовой деятельности, которые не поддаются на действие медикаментов;
- отслойка плаценты и кровотечение;
- ситуация угрожающая разрыву матки;
- выпадение петель пуповины;
- неправильные вставления головки плода;
- внезапная смерть роженицы, а плод жив.
Кесарево сечение: за и против
Многие роженицы видят очевидные положительные стороны операции, но не взвешивают все за и против кесарева сечения. Из плюсов:
- извлечение малыша без боли и в короткий период;
- уверенность за здоровье плода;
- отсутствие повреждений половых органов;
- можно выбрать дату рождения малыша.
Мамочки даже не подозревают о минусах такой процедуры:
- боли после проведения операции очень интенсивные;
- существует возможность осложнений после операции;
- возможны проблемы с грудным вскармливанием;
- трудно ухаживать за малышом, риск расхождения швов;
- долгий период восстановления;
- возможны трудности при последующих беременностях.
Кесарево бывает: абдоминальным, брюшностеночным, забрюшинным и влагалищным. Лапаротомию проводят для извлечения жизнеспособного младенца, для нежизнеспособного возможно влагалищное и брюшностеночное. Виды кесарева сечения различаются по локализации маточного разреза:
- Корпоральное кесарево – вертикальный разрез тела матки по средней линии.
- Истмикокорпоральное – разрез матки располагается по средней линии частично в нижнем сегменте и частично в теле матки.
- Разрез при кесаревом сечении в нижнем сегменте матки, поперечный с отслойкой мочевого пузыря.
- В нижнем сегменте матки поперечным разрезом без отслойки мочевого пузыря.
Как происходит
Порядок проведения или как делается кесарево при плановой госпитализации, описано далее:
- Перед операцией проводят анестезию (спинальную, эпидуральную или общий наркоз) катетеризируется мочевой пузырь, область живота обрабатывают дезсредством. На груди у женщины находиться ширма, чтобы закрыть доступ осмотра операции.
- После начала действия анестезии, начинают процедуру. Первоначально проводят брюшной разрез: продольный – идет вертикально от лонного сочленения и до пупка; или поперечный – над лобковым сочленением.
- После этого акушер раздвигает брюшные мышцы, разрезает матку и производит вскрытие плодного пузыря. После того как новорожденный извлекается, происходит рождение плаценты.
- Далее врач производит зашивание слоев матки, специальными рассасывающими нитями, далее зашивается и брюшная стенка.
- Накладывают стерильную повязку на живот, пузырь со льдом (для интенсивного сокращения матки, уменьшения кровопотери).
Сколько по времени делают кесарево сечение
В норме операция длится не более 40-ка минут, при этом плод извлекается примерно, на десятой минуте процесса. Большое количество времени занимает послойное зашивание матки, брюшины, особенно при наложении косметического шва, чтобы шрам, в дальнейшем был не заметен. Если возникают осложнения во время операции (долгое действие наркоза, острая кровопотеря у матери и др.), длительность может увеличиться до 3-х часов.
Противопоказания
При выполнении кесарева следует учитывать противопоказания. При этом, если процедура назначается по жизненно важным показаниям для женщины, они не учитываются:
- Смерть плода внутриутробно или аномалии развития, которые несовместимы с жизнью.
- Гипоксия плода, без неотложных показаний к кесарево со стороны беременной женщины, при уверенности в рождении жизнеспособного малыша.
Последствия
При хирургическом вмешательстве, существует риск таких осложнений:
- могут появляться болезненные ощущения возле шва;
- долгое восстановление организма;
- возможно инфицирование шрама;
- наличие шрама на животе на всю жизнь;
- ограничение физических нагрузок продолжительное время;
- невозможность нормальных гигиенических процедур для тела;
- ограничение интимных отношений;
- вероятность психологических потрясений.
Чем опасно для ребенка
К сожалению, операционный процесс не проходит бесследно для ребенка. Возможны такие негативные последствия для малыша:
- Психологические. Существует мнение, что у детей происходит снижение реакций приспособления к окружающей среде.
- Возможно наличие в легких малыша околоплодной жидкости, которая осталась после операции;
- В кровь младенца попадают препараты наркоза.
Что происходит при кесаревом сечении?
Кесарева сечение относится к хирургическим операциям, основная задача, которой извлечь новорожденного из полости матки через брюшную часть. На сегодняшний день такие операции проводятся довольно часто и спасают жизнь, как женщине, так и ее плоду. Оговоримся, что проведение такого вмешательства допустимо лишь по медицинским показателям. О необходимости проведения операции подробней описано в статье: . Весь родовой процесс проходит под наркозом. Врач производит два надреза:
- на брюшной стенке;
- на матке.
Исходя из показаний, они могут быть, вертикальными (корпоральный) или горизонтальными (поперечный). После отсасываются околоплодные воды, и извлекается новорожденный. Удаляется плацента, и зашиваются надрезы. Следует отметить, что при вертикальном надрезе, следующее родоразрешение естественным путем становятся невозможными. В дальнейшем именно рубец, образовавшийся на матке, становится причиной:
- последующие родовые процессы возможны только при помощи кесарева сечения;
- возможен запрет последующих беременностей.
Роды после кесарева, когда разрешено планировать следующую беременность?
Обычно после родов, независимо естественные они были или женщину кесерили, все мамочки заняты своим ребенком, не задумываются про еще одного малыша. Но по истечении какого-то периода стает вопрос о братике или сестрички. Вот тут женщины, которых кесерили должны задуматься, поскольку следующие роды после кесарева должны быть тщательно спланированными и не раньше чем через два/три года. Объясняется это тем, что именно по истечении этого времени организм полностью восстанавливается, а рубец оставшийся после кесарева становится полноценным.
Вернемся к формированию рубца. Планируя роды после кесарева, необходимо знать, что за два/три года шов может быть:
- мышечным, что делает возможным родить малыша естественным путем;
- смешанным, здесь шансы 50Х50;
- соединительнотканным, родоразрешение только через кесарево.
Поэтому дабы знать, чего ждать от грядущей беременности, будущая мама должна пройти полное обследование, УЗИ и получить консультацию гинеколога.
Могут ли быть роды естественными после кесарева?
Как подготовится?
Если роды после кесарева предполагаются вагинальные, то уже на 35 неделе пройдите УЗИ. Такое исследование «расскажет»:
- о состоянии рубца на матке;
- о том, как лежит малыш.
Если после обследования, будет все в порядке, то гинеколог разрешит рожать самостоятельно. Чтобы минимизировать всевозможные риски вас положат в стационар уже на 38 неделе, где будут тщательно следить за дальнейшим течением беременности.
Родовой процесс
Повторное проведение кесарева сечения
Чтобы повторно кесарить нужны определенные показания, их найдете в статье: . Также играет роль, кокой рубец сформировался на матке, и какой разрез был сделан при первой операции.
Есть два «сценария» проведения операции:
1. Надрез делается ровно по старому шву, сделанном впервые.
2. Надрез производится противоположный имеющемуся. Так, при вертикальном, делают горизонтальный или наоборот.
Какой вариант будет, зависит от индивидуальных и многих других факторов, поскольку каждый родовой процесс может «пойти своим путем», спровоцировав нестандартные ситуации.
Последствия повторной операции
После второго кесарева могут появится такие последствия для роженицы:
- сбои и нарушения в менструальном цикле;
- воспалительный процесс в районе шва;
- развитие тромбофлебита, анемии, эндометрита;
- по ходу операции из-за сильного кровотечения могут удалить матку.
Также бесследно не проходит кесарево сечение и для младенца, у него могут диагностировать:
- перебои с кровообращением головного мозга;
- развитие гипоксии из-за длительного нахождения матери под наркозом, так как второе кесарево длится значительно дольше, первого.
Довольно часто перед проведением повторного кесерения женщинам предлагают перевязать трубы (стерилизация), дабы беременность больше не наступала и проблем с абортированием или третьими родами не возникало.
Какие перспективы после второго кесарева
Если женщину кесерили дважды, то про естественные роды можно забыть, а прежде чем делать кесарево в третий раз, нужно очень хорошо подумать, так как слишком много рисков в виде:
- разрыва матки по швам — самый страшный вариант течения беременности или родового процесса, в котором смертность для обоих участников довольно высока;
- появление спаек после предыдущих двух операций, что приводит к загибам матки и дальнейшему бесплодию;
- гипоксия плода;
- послеоперационная грыжа, приводящая к опущению внутренних детородных органов;
- невралгические осложнения.
Если даже такие перспективы не могут остановить женщину в ее стремлении родить еще одного ребенка, то она должна быть готова, что во многих женских консультациях (роддомах) ей будет отказано в ведении беременности. В крайнем случае, она обязана дать расписку, что при всевозможных осложнениях, а также в случае смерти, ее родственники не выдвинут претензии к врачам.
Есть и чудеса, когда счастливые мамочки, которых уже дважды кесерили, рожают вполне здорового карапуза без всевозможных осложнений, но это скорее исключение, чем норма. Обдуманно взвешивайте все доводы, принимая решения о рождении третьего малыша после двух кесаревых.
Подготовительный этап на пути к будущей беременности
Вскоре после рождения первенца, многие родители задаются вопросом о следующем ребенке. А как поступить, если женщина перенесла кесарево сечение? Получив необъективную информацию от подружек или же из интернета, напуганные родители бегут к врачу. Лет 10 назад им бы сказали, что вторые роды должны закончиться такой же операцией, а беременеть лет 5, вообще, не стоит. Благо, сейчас эти стереотипы остались в прошлом. Современное акушерство утверждает, что оптимальное время для следующей беременности с 2 до 10 лет после кесарева.
Стоит позаботиться о хорошей контрацепции и дать женскому организму необходимое время, чтобы восстановить свои резервы. Если беременность наступит скорее, то рубец может попросту лопнуть со всеми вытекающими последствиями. В период реабилитации (2 года) молодой маме надо исключить возможность аборта или других гинекологических манипуляций в полости матки. Это значительно ухудшает состояние рубца.
Перед зачатием новой жизни обоим партнерам не помешает:
- посетить гинеколога и андролога и пройти полное обследование;
- разнообразное и сбалансированное питание: белки, фрукты, овощи, жиры.
- укрепить рубец поможет фитнес и йога, прогулки на свежем воздухе и здоровый сон.
Есть два нюанса, при наличии которых, о беременности придется забыть:
- Более трех оперативных родоразрешений. Но роды после двух кесаревых считаются допустимым.
- Продольный (корпоральный) шов после операции.
- Рубец сформировался из соединительной, а не мышечной ткани.
Доказано!
Кесарево не является табу для рождения ребенка через половые пути женщины.
Алгоритм ведение беременности с рубцом на матке
Если время пришло, и вы твердо настроены стать мамой, то есть определенные правила игры, которые надо выполнять. Некоторые из них вступают в силу еще во время выписки из роддома.
Если женщине делали кесарево сечение, то в ее выписке должны присутствовать такие данные:
- причина кесарева сечения;
- метод кесарева и способ зашивания шва;
- осложнения (если были) и процесс послеродового восстановления;
- перечень прописанных препаратов.
Постановка на учет и ведение беременности у женщин после кесарева сечения не сильно отличается от женщин с обычными родами. Возможно, придется чаще проходит обследование, сдавать анализы и делать контрольное УЗД больше положенного. Если женщина носит двойню, то в III триместре ее могут преждевременно направить в стационар роддома, чтобы естественные роды после кесарева прошли благополучно.
В половине случаев женщину направляют в стационар до наступления родовой деятельности. Это вызвано частым преждевременным отхождением околоплодных вод. О родах дома или в воде даже речи быть не может. Зачастую, у женщин с рубцом на матке плацента не отходит самостоятельно и ей требуется медицинская помощь.
На заметку!
Продольный разрез называют доступом по Джоэл-Кохену, а поперечный ― доступом по Пфанненштилю.
Главные аспекты естественных родов после КС, которые стоит знать
Если женщина решается на естественные роды после кесарева сечения, то она должна понимать, что не должно быть абсолютно никаких вмешательств в родовой процесс. Это касается также проколов водного пузыря и препаратов, которые размягчают шейку матки.
Немного статистики.
Естественные роды после кесарева по статистике в большинстве случаев завершаются с благоприятным исходом. Вероятность разрыва матки по рубцу в процессе естественных родов без стимуляции составляет 0.5%. Если родовая деятельность возбуждается простагландинами, то риск разрыва матки возрастает на 15,5%, а при использовании окситоцина ― на 4.5%.
Принимается статочный результат о природных родах, лишь на 36 неделе, когда плод окончательно сформировался и набрал окончательный вес. Разрешение дается, если все условия соблюдены:
- вес ребенка не более 4 кг;
- плацента не расположена около рубца;
- возраст женщины до 40 лет;
- нет симптомов гестоза у беременной;
- предыдущее кесарево было спровоцировано слабой родовой деятельностью;
- рубец в хорошем состоянии и составляет не менее 3 мм.
Совет! Если организм не готов и ваш доктор сомневается в безопасности естественных родов, не стоит рисковать своим здоровьем и жизнью малыша.
Возможные осложнения и риски
Риск есть всегда во время любых родов. Но решаясь на такой подвиг, стоит просчитать все мелочи и взвесить все «за» и «против». Чего ожидать или бояться смотрим ниже:
- Расползание или разрыв рубца. Состояние довольно редкое и бывает лишь у 1% женщин.
- Аномальная родовая деятельность. Рубец приводит определенный сегмент матки к не рабочему состоянию. Это частично снижает ее способность сокращаться и выталкивать плод.
- Послеродовое кровотечение. После беременности и родом тело матки сильно растянуто, плохо сокращается и не может избавиться от плодных оболочек. Это может вызывать гипотоническое кровотечение.
Когда естественные роды под запретом…
Основные причины для повторного кесарева сечения:
- Вертикальный или неполноценный рубец на матке.
- Большая масса плода.
- Эндокринологические болезни (сахарный диабет, гипотиреоз).
- Деформированный или узкий таз.
- Серьезные заболевания глаз (миопия, отслоение сетчатки).
- Спаечные процессы после хирургических операций.неправильное расположение ребенка.
- Инфекционные, венерические заболевания половых путей, ВИЧ.
- Патологии плода.
- Нервно-психологические болезни женщин.
- Гестоз.
- Артериальная гипертензия.
- Отслоение плаценты.
- Ранняя беременность (раньше 12 месяцев после КС).
Около 40% женщин рожают второго ребенка вагинальным способом, а остальные идут на кесарево. В любом случае риск минимальный, поскольку женщина под пристальным наблюдением и вдруг поедет, что не так ― ей сразу сделают операцию.
Что все-таки лучше: кесарево или роды?
О том, сколько проблем в будущем доставляет оперативный метод рождения уже известно. Какие же преимущества в себе таят естественные роды?
Положительные моменты:
- минимальный риск для ребенка;
- отсутствует послеоперационный период;
- разрешается обезболивающая анестезия;
- детородная функция скорее возобновляется;
- лучшая адаптация ребенка к жизни.
Часто женщины, которые забеременели с помощью экстракорпорального оплодотворения, не могут решиться: выбрать роды после эко методом кесарево, или естественные. Если прямых показаний нет, тогда от операции лучше отказаться. И на это есть весомые причины.
Есть данные, что у кесерят, в дальнейшем намного чаще диагностируются респираторные заболевания, а также имеют место проблемы с желудочно-кишечным трактом. Сегодня ученые не имеют четкой картины о важности прохождения младенца по родовым путям. Но, есть догадки о том, что этот процесс позволяет ребенку избавиться от легочной жидкости, а микрофлора матери передается новорожденному и укрепляет иммунную систему.
Главный вопрос: смогу ли я родить?
Если вы задаетесь вопросом о том, возможны ли естественные роды после кесарева. И у вас нет выше перечисленных противопоказаний, то ответ: однозначно да!
А чтобы все прошло на «5» надо всего лишь 4 вещи:
- Отличное настроение.
- Профессиональный акушер с подобным опытом.
- Роддом с первоклассным оборудованием.
- Поддержка близкого человека во время родов.
- Если вы забеременели ранее чем через 6-8 месяцев после операции, то постоянный мониторинг у врача просто необходим.
- Запрещается набор лишнего веса свыше нормы.
- Никаких тяжестей, в том числе запрещается поднимать ребенка или вес более 5 кг.
- После 20 недели нужно носить специальный бандаж.
- Исключить перелеты и длительные поездки.
- С 35 недели необходимо проводить постоянный контроль за состоянием матки.
Про естественные роды после кесарева бывают отзывы самые разные: кто-то доволен, а кому-то пришлось не сладко. Каждый случай индивидуален. Главное верить, что у все пройдет отлично.
Кесарево сечение в последнее время перестало быть редкостью. Если раньше это была экстренная помощь, к которой прибегали только в крайних случаях, то на сегодняшний день проводят плановые операции, назначаемые на дату родов, установленную врачом. В связи с этим у многих женщин возникает вопрос о том, возможно ли при повторной беременности родить самостоятельно.
Содержание:
Что необходимо знать о кесаревом сечении
Кесарево сечение – это вид операции, при котором роды проводятся путем рассечения передней стенки матки и извлечения из нее ребенка. При этом образуется не только внешний рубец, на животе, но и внутренний, на матке, который и представляет наибольшую опасность при повторной беременности и родах.
Если рубец на коже формируется достаточно быстро, на 7-10 день после проведенной операции, то для полного заживления маточного рубца понадобится гораздо больше времени – от полугода до года. Именно поэтому врачи рекомендуют воздержаться от повторной беременности и родов минимум 2 года. Это время полного восстановления женского организма, а швы – как на животе, так и на матке – успеют сформироваться и зажить. В этом случае можно будет думать и о естественных родах после кесарева сечения.
Показания к родам посредством кесарева сечения могут быть следующие:
- узкий таз роженицы;
- препятствия для прохождения ребенка по родовым путям (опухоли, неправильно расположенные кости таза);
- предлежание плаценты;
- отслоение плаценты;
- состояния, угрожающие жизни и здоровью малыша (длительный безводный период, гипоксия и прочие);
- поздний токсикоз , или гестоз ;
- слабая родовая деятельность;
- поперечное или тазовое предлежание плода.
Существует два вида разрезов, которые проводятся при оперативных родах:
- Поперечный разрез, или так называемый «разрез бикини». Рубец образуется в самом низу живота, выше линии лобка. На матке такой рубец будет образован в нижнем сегменте, чуть выше маточного зева. Такой рубец внешне менее заметен, но главным его преимуществом является то, что при данном виде кесарева сечения остается возможность влагалищных родов, если прошло достаточное количество времени после предыдущей операции.
- Классическое кесарево предполагает продольный рубец, который начинается, как правило, чуть выше лобковой линии и заканчивается у пупка. Такой разрез считается менее безопасным для ребенка, однако при проведении классического кесарева сечения о естественных родах при повторной беременности можно забыть.
Видео: Виды швов после кесарева сечения.
Подготовка к родам
Вторые роды после кесарева сечения вполне могут быть самостоятельными, если была устранена причина, приведшая к операции, или же оперативное вмешательство было вызвано особенностями течения беременности. В любом случае, после операции врач даст все разъяснения, почему она была проведена, и рекомендации по восстановлению организма и планированию последующей беременности. Уже на этом этапе могут быть даны некоторые прогнозы, каким способом будут проведены очередные роды.
Третья беременность после двух кесаревых сечений – достаточно высокий риск. Поэтому при повторном кесаревом сечении врачи, как правило, предлагают женщине стерилизацию. Однако известно немало случаев, когда женщинам удавалось благополучно выносить малыша после двух оперативных вмешательств. Здесь следует помнить, что третьи роды после двух предшествующих кесаревых сечений – это стопроцентное оперативное родоразрешение, после которого беременеть нельзя категорически.
Решение о том, как будут проходить роды, принимает только врач. Сама женщина вряд ли сможет оценить свое состояние и все риски для здоровья. Для этого обязательно учитываются следующие моменты:
- наличие операционных вмешательств в брюшной полости (не только кесарево сечение);
- результаты исследования рубца – как методом пальпации, так и инструментальными методами;
- количество и исходы беременностей между кесаревым сечением и текущей беременностью;
- осложнения и патологии во время настоящей беременности: гестоз, заболевания матери, состояние плода;
- время, прошедшее после предыдущего кесарева сечения.
С 35 недели беременности состоятельность рубца на матке определяется при помощи пальпации на болезненность, наличие уплотнений или размягчений. Кроме того, обязательной становится УЗИ-диагностика вагинальным датчиком раз в неделю. В это же время принимается окончательное решение о способе родоразрешения, на что влияет не только состояние маточного рубца, но и размер плода, его положение, то, как плацента располагается по отношению к образовавшемуся рубцу и зеву матки.
Самостоятельные роды
Естественные роды считаются предпочтительными для матери и для ребенка. Однако следует помнить, что во время беременности матка несет огромную нагрузку, но еще большим испытаниям она подвергается во время родов. После кесарева сечения велик риск расхождения послеоперационного шва, поэтому роды должен вести опытный акушер-гинеколог, очень бережно и аккуратно.
Самостоятельные роды проводятся в плановом порядке. Существует две основные методики их принятия.
Первая сводится к тому, что роды вызывают искусственно, путем прокалывания плодного пузыря в то время, на которое приходится дата родов. Родовая деятельность в этом случае проходит по определенному плану и под строгим наблюдением бригады врачей в дневное время. Специалисты утверждают, однако, что при искусственно вызванных родах высок риск неполного раскрытия шейки матки, что дает огромную нагрузку на орган и повышает риск расхождения рубца.
При плавном раскрытии шейки матки такой риск минимален, поэтому большинство врачей придерживаются второй методики, то есть медицинского невмешательства. Такие роды, конечно, будут более длительными, но и более плавными и менее травмоопасными.
Непосредственно после родов рождается плацента, после чего маточный рубец обследуют изнутри под анестезией.
Самостоятельные роды после кесарева сечения возможны в следующих случаях:
- предыдущая операция проводилась в нижней части матки;
- при наличии только одних оперативных родов;
- отсутствие постоперационных осложнений в прошлом;
- рубец на матке хорошо сформирован и является состоятельным;
- вес плода не превышает 3,5 кг;
- плод имеет головное предлежание;
- правильное расположение плаценты;
- плацента не крепится в области рубцовой ткани.
Стоит помнить также, что рубец никогда не расходится внезапно, ведущий роды врач обязательно заметит опасное состояние и примет меры. Кроме того, в процессе естественных родов операционная находится в подготовленном состоянии на случай экстренной операции.
Видео: Врач акушер-гинеколог об особенностях родов с рубцом на матке.
Оперативное родоразрешение
Кесарево сечение спасло немало жизней как малышей так и женщин, однако это полноценная операция, со всеми возможными послеоперационными последствиями и осложнениями, которые могут оказаться опасными для роженицы. Для ребенка такое появление на свет также является не лучшей альтернативой, так как естественные роды после кесарева сечения предпочтительнее. Поэтому повторная операция проводится лишь по абсолютным медицинским показаниям:
- предшествовавшее классическое кесарево сечение с продольным рубцом на матке;
- несостоятельный рубец, сформированный даже с незначительной долей соединительной ткани;
- третье кесарево сечение;
- крупный плод, весом выше 3,5 кг;
- наличие в матке двух и более плодов;
- расположение плаценты по маточному рубцу.
Если женщина беременна двойней, то роды путем кесарева сечения проводятся на сроке 37-38 недель. Этот же срок – время для третьей операции.
Кесарево сечение уже давно перестало быть противопоказанием к появлению еще одного малыша. Главное здесь – планирование беременности и правильное ее ведение, выбор же способа родов лучше предоставить врачу.
Рекомендуем также
1. Анестезия по собственному желанию
По ряду причин в нашем обществе женщины не подготовлены к материнству, часто боятся родовой боли. Это привело к широкому использованию «эпидуралки» по желанию будущей мамы. У каждого человека свой болевой порог. В некоторых случаях анестезия может быть действительно необходима.
Однако, со временем, многие врачи и акушерки стали замечать негативные последствия обезболенных родов. На заре обезболенных родов женщина должна была лежать на спине и не могла встать. Поэтому роды могли затягиваться, повышалась необходимость вмешательств — наложения щипцов, вакуум-экстракции, участились операции кесарева сечения.
С дальнейшей эволюцией препаратов для эпидуральной анестезии и способов их введения у рожениц появилась возможность свободно двигаться и, даже самостоятельно контролировать дозу анестетика.
Процент осложненных родов несколько снизился, однако, он все равно выше, чем при физиологических родах. Дело в том, что при эпидуральной анестезии может повышаться температура тела матери, изменяться артериальное давление матери, а все это изменяет сердечный ритм ребенка. В такой ситуации врачи вынуждены активно вмешаться в родовой процесс.
Плюс ко всему, медперсонал заметил изменения в психологии матерей после обезболенных родов. У многих женщин возникали трудности с принятием ребенка, налаживанием грудного вскармливания. Женщины не отмечали эмоционального подъема после родов, падала самооценка. Часто начиналась послеродовая депрессия.
Влияние самого анестетика на эти негативные проявления не доказано. Однако врачи подозревают, что виной всему — вмешательство в естественный процесс. Роды — это сложный танец матери и ребенка, их гормонов и рефлексов. Исключение какого-либо звена, например, чувствительности матери, негативно влияет на весь процесс рождения ребенка в целом.
Осознанный подход к родительству и психологическая подготовка к родам радикально меняют отношение к родовой боли. Она становиться нашей помощницей. «Опирайся на боль и через нее родиться твой ребенок», так говорила мне моя врач. К тому же существует целый ряд немедикаментозных способов обезболивания родов.
2. Виды анестезии, особенности, противопоказания
Итак, давайте рассмотрим, какие существуют способы анестезии при родах.
Общий наркоз. Полностью «выключает» женщину из процесса родов. Используется как для планового кесарева сечения, так и для экстренных операций. Бывает ингаляционный — женщина вдыхает медикамент через маску, и внутривенный — анестетик вводят непосредственно в кровь. Беременным, в силу ряда физиологических особенностей, требуется 30-50% обычной дозы. Из положительных сторон — действует быстро.
Каждый человек реагирует на наркоз по-своему. Побочные эффекты у одних людей будут ярко выражены, у других — отсутствовать. Возможные побочные эффекты — сильная жажда при пробуждении, тошнота, рвота. Нарушения сна, беспокойство или подавленность в первые 2-3 дня.
Препараты общего наркоза попадают в кровь ребенка, что вызывает заторможенность, проблемы с сосанием.
Противопоказания практически отсутствуют. Все состояния, при которых общий наркоз противопоказан несовместимы с беременностью. Если в анамнезе была злокачественная гипертермия — проследите, чтобы эту информацию занесли в обменную карту и проинформируйте об этом Вашего врача или акушерку при поступлении в роддом.
Эпидуральная анестезия. Введение анестетика в окрестности спинного мозга. Позволяет добиться разных уровней потери чувствительности в частях тела, ниже введения анестетика. В зависимости от выбранного препарата и дозировки может полностью отключить чувствительность для кесарева сечения. А может и частично — для облегчения боли в родах с сохранением подвижности в ногах. Так называемая «ходячая» анестезия (walking anesthesia). Процесс обезболивания занимает 15-20 минут.
Плюсы. Сохраняется активность матери в родах. Препараты, почти не попадают в кровоток матери, мало влияют на ребенка.
Минусы. Возможно неравномерное обезболивание. Может изменять артериальное давление и сердечный ритм матери. В редких случаях — головные боли в положении стоя, в течение нескольких дней после родов.
Противопоказания:
- Отказ пациента
- Наличие аномальных кровотечений или прием антикоагулянтов (в последние 12 часов)
- Инфекции кожи в самом месте инъекции или около него
- Не корректируемая потеря жидкости (Гиповолемия)
- Наличие неврологических расстройств
- Некоторые сердечно-сосудистые заболевания
- Анатомические аномалии позвоночника
- Аллергия на анестетики класса аминоамидов (лидокаин и др.)
Спинальная анестезия. Введение анестетика непосредственно в спинномозговой канал. Процесс обезболивания нижней части тела занимает 15-20 минут.
Особенности: короткий срок действия час или два, препарат вводиться только один раз за роды в небольшой дозе. Не влияет или почти не влияет на ребенка. Возможно прикосновение к нервным волокнам. Это будет чувствоваться, как прострел.
Минусы и противопоказания. Те-же, что и у эпидуральной анестезии.
В случае эпидуральной и спинальной анестезии возможно сохранение ощущение напряжения и давления в период потуг.
Пудендальная анестезия. Обезболивание мягких тканей промежности и влагалища после разрывов или эпизиотомии. Неэффективна для обезболивания потуг.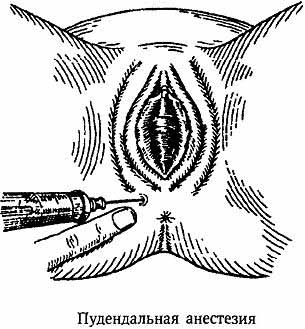
Противопоказания:
- Аллергическая реакция на конкретный анестетик в анамнезе;
- Гиперчувствительность к солнцезащитным средствам или краскам для волос;
- Инфекционный процесс в месте инъекции;
Плюс ко всему , каждый анестетик может иметь свои противопоказания. Их можно найти в инструкции к избранному препарату.
Горизонтальные роды
В акушерстве родовой акт, при котором роженица находится в специальном кресле в положении лежа на спине, является классическим вариантом. Будущая мама на лекциях в школе материнства узнает об этом, и будет готовиться именно к такому положению в родах. Может, это конечно и неудобно, но для акушерки и врача такое положение позволяет максимально быстро и эффективно провести все плановые и экстренные мероприятия во время родового акта. То есть, по сути, горизонтальное положение используется в основном для удобства медицинского персонала, особенно если нужно оказать помощь. Рожать на спине для многих женщин значительно болезненно и неудобно. Это обусловлено тем, что большая и тяжела матка сдавливает крупные сосуды, вены и артерии, которые проходят вдоль позвоночного столба, в результате страдает нормальный кровоток матери и плода. Из-за этого роды могут замедлиться и увеличивается вероятность появления слабости. В этом случае применяются родостимулирующие или обезболивающих средства, которые, так или иначе, отражаются на состоянии малыша.
горизонтальные роды (1)
горизонтальные роды (2)
Вертикальные роды, стоя
Роды, при которых женщина находится в вертикальном положении стали достаточно популярны в последнее время. В роддомах появились специализированные кровати, на которых женщина стоит спиной к персоналу на коленках, делая упор на руки, либо стоит на корточках. Вертикальное положение во время родов облегчает потуги, женщина испытывает меньше боли, снижаются риски внутричерепных травм у ребенка, плацента отделяется значительно быстрее. Не стоит забывать, что вертикальные роды не совсем удобны для акушера — гинеколога, так как в таком положении плохо видна промежность роженицы и трудно следить за состоянием плода. К тому же в вертикальных родах не применяется эпидуральная анестезия. Если вы всё же планируете рожать вертикально, то вам стоит предварительно узнать, сможет ли выбранный вами родильный дом предоставить такую возможность как вертикальные роды. Этот вид родов сертифицируется отдельно и роды проводятся специально подготовленной бригадой медиков, возможна предварительная госпитализация для подготовки к родам.
вертикк (1)
вертикк (2)
Кесарево сечение
Кесарево сечение (дословно «королевский разрез») — родоразрешающая операция, когда ребёнок извлекается хирургом через разрез, сделанный прямо на матке. Говоря про операцию, трудно это назвать типом родов, потому что его выполняют только при необходимости. Как правило, кесарево сечение предписываются специалистом еще в период беременности, однако могут принять решение в ходе самых родов, если присутствуют осложнения.
Показания для кесарева сечения:
- маленький размер таза роженицы и крупный плод ребенка;
- неправильное положение плода;
- рубец на матке оставшийся после первых родов;
- отслоение сетчатки;
- тяжелый гестоз;
- миома шейки матки;
- многоплодная беременность;
- генитальный герпес.
Однако бывают случаи, когда женщина идет рожать естественным путем, но в ходе родовой деятельности возникают осложнения и врачи принимают решение делать экстренное кесарево сечение. Показания к его применению:
- прекращение родовой деятельности;
- преждевременное отслоение плаценты;
- вялое течение родовой деятельности;
- гипоксия плода;
- разрыв матки.
Кесарево сечение проводится исключительно по медицинским показаниям и часто становится единственным способом спасения жизни как матери так и ребенку.
кесарево (1)
кесарево (2)
Домашние роды
Домашние роды — это роды которые происходят дома, в отличии от родов в родильном доме или больнице. Роды бывают запланированными или незапланированными, с акушерской помощью или без нее.
Принято считать , что если роды проходят дома, в привычной обстановке и в окружении близких сердцу людей, а не в медицинском учреждении с равнодушным медицинским персоналом, то большинства проблем можно избежать. Родовой стресс ребенка и послеродовая депрессия роженицы — это вполне может быть реакцией на незнакомую и пугающую больничную обстановку.
Молодая мама, которая выбрала роды дома, должна тщательно к ним подготовится:
- пройти все обследования;
- посещать вместе папой школу будущих родителей;
- подготовить аптечку для домашних родов;
- договорится с акушеркой, которая будет принимать роды;
- договорится с родильным домом, на случай если понадобится медицинская помощь.
Но не стоит забывать о том, что роды это процесс непредсказуемый. Иногда осложнения возникшие во время родов развиваются настолько быстро, что только наличие рядом хирурга, анестезиолога и неонатолога могут спасти жизнь как матери так и ребенка. К тому же дома не меньше микроорганизмов, которые опасны для малыша и для мамы, а организовать необходимые гигиенические условия гораздо сложнее.
роды дома (1)
роды дома (2)




































 Проекционные зоны органов на ладонях
Проекционные зоны органов на ладонях  Лучшие настольные игры ссср
Лучшие настольные игры ссср  Гиалуроновая кислота в таблетках: не колем, а едим
Гиалуроновая кислота в таблетках: не колем, а едим  Уход за губами после увеличения – необходимое условие поддержания косметического эффекта
Уход за губами после увеличения – необходимое условие поддержания косметического эффекта  Анатомия и тренировка мышц бедра
Анатомия и тренировка мышц бедра  Согласные звуки в русском языке
Согласные звуки в русском языке