В очередной раз мы познакомились с очередной бригадой скорой помощи. Сначала у сына резко поднялась температура до 39,6С, правда она сбилась ненадолго. А через пять часов все снова повторилось, только теперь ртутный столбик поднялся до отметки 40С. Пришлось вызывать врачей, а что делать? Температура была высокая, а дело близилось к ночи.
И самое неприятное в этой ситуации было то, что температура не сбивалась. Временами падала чуть-чуть и не на продолжительное время, а потом снова поднималась. Врач скорой помощи внимательно осмотрела ребенка, проверила нет ли сыпи (сыпи у нас не было), красное ли горло (слегка), спросила о судорогах – есть ли они (нет). А потом попросила сына лечь на диван, опустить голову и коснуться подбородком груди (при этом помогала ему, поддерживая голову).
Вот такую «гимнастику» с нами еще никто не проводил, хотя при высокой температуре мы всегда вызываем врачей. Как оказалось позже, врач проверяла, нет ли у сына подозрения на менингит – при менингите температура тела очень высокая, шея напряжена, и ребенок не дает наклонить голову к груди.
После всех манипуляций врач вынесла вердикт – инфекционное заболевание. И дала указания что делать при температуре, в том числе при несбивающейся температуре. Но так как у нас уже был опыт общения с бригадами неотложки, то нижеследующие советы – это скорее «сборная солянка» рекомендаций всех врачей и той информации, которую я собрала при попытке неоднократно сбить сыну температуру.
Содержание
- 1 Температура у ребенка до года
- 2 Какая нормальная температура тела должна быть у грудного ребенка?
- 3 Как и чем лечить ребенка при температуре 38?
- 4 Как сбить температуру без лекарств?
- 5 Какую температуру надо сбивать у ребенка?
- 6 Доктор Комаровский о подгузниках при температуре:
- 7 Сбиваем температуру с отметки 39°C
- 8 Физиологические факторы
- 9 Инфекционные заболевания
- 10 Принципы лечения
- 11 Что делать при температуре 38 у новорожденного
- 12 У ребенка не сбивается температура?
- 13 Как распознать кишечную инфекцию
- 14 Кто виноват
- 15 Как лечить
- 16 Как поить и чем
- 17 Когда врач нужен срочно
- 18 Как сбить температуру у ребенка в домашних условиях
Температура у ребенка до года
Каждый педиатр знает, что терморегуляция у новорожденного и, соответственно, его температура тела, существенно отличается от теплообмена взрослого человека. У многих деток первые несколько дней после рождения температура может держаться на отметке 37,3-37,4 градуса. Со временем показатели снижаются до привычных 36,6 градусов, обычно этот период занимает около года.
Но, как бы там ни было, повышение температуры может быть и симптомом серьезного заболевания. Поэтому молодым мамам необходимо внимательно следить за колебаниями температуры, и знать определенные детские особенности, которые могут влиять на показатели термометра.
Нормальная температура у новорожденного ребенка
Температура у грудничка 37 градусов считается нормой, особенно, если малыш бодрый и активный. Причем она может еще больше повыситься, если ребенок только покушал, плакал, или одет не по погоде. Также не стоит мерить температуру грудничку сразу после того, как он проснулся, или вернулся с прогулки. И в этом случае показатели могут оказаться несколько завышенными.
Особенно нестабильна температура у малышей до трех месяцев. В зависимости от условий окружающей среды в этом возрасте детки быстро перегреваются или переохлаждаются.
Чтобы узнать, какая температура тела считается нормальной для каждого конкретного ребенка в возрасте до года, необходимо регулярно ее измерять по несколько раз в сутки, в одно и тоже время в течение определенного периода. Полученные данные можно записать в специальный дневник. Это позволит сразу заподозрить неладное, если температура поднимется выше обычного.
В педиатрической практике у деток от 1-го месяца до 5-7 лет нормальными считаются показатели:
Кроме того, очень важно научится правильно измерять температуру у ребенка до года.
Как мерить температуру грудничку?
Лучше всего измерять температуру у новорожденного во время сна. Для этого необходимо положить кроху на бочок, а термометр установить в подмышечной впадине.
В настоящее время родители могут воспользоваться не только ртутным градусником (который, даже в сравнении с последними новинками, остается самым надежным), но и электронным, инфракрасным. соской-термометром и другими современными приспособлениями. Конечно, они существенно облегчают сам процесс, однако результаты могут оказаться не совсем верными.
Стоит воспользоваться электронным или инфракрасным градусником, если у ребенка жар и температуру нужно измерить как можно быстрее.
Как сбить температуру ребенку до года?
При значительном повышении температуры, вызванном инфекционными агентами или вирусами необходимо действовать по обстоятельствам. Врачи не рекомендуют принимать жаропонижающие средства. если термометр показывает 38,5 и ниже. Такая температура считается защитной и свидетельствует о том, что организм активно борется с микробами. Однако, это не касается тех случаев, когда у малыша на фоне повышения температуры тела возникают судороги, он постоянно плачет и капризничает, или же при наличии заболеваний сердечнососудистой и дыхательной систем. В такой ситуации куда безопаснее сразу дать ребенку лекарство, дабы избежать нежелательных последствий.
Также лучше пренебречь рекомендациями, и заранее принять жаропонижающее средство, если температура начинает стремительно подниматься на ночь. Потому как, мама — тоже человек и может банально уснуть, и не уследить, когда температура начнет зашкаливать.
Что касается способов снижения температуры, здесь существует несколько вариантов:
- Сироп. Если температуру нужно сбить как можно быстрее, и при этом у ребенка нет рвоты, можно дать данный вид лекарственного средства. Он начинает действовать спустя 20-30 минут после приема.
- Свечи — считаются более щадящим средством для желудочно-кишечного тракта, однако свое действие они оказывают не раньше чем через 40 минут после введения. Но когда ребенок отказывается пить сироп, или вырывает его сразу же после приема, свечи являются замечательной альтернативой.
- 36 -37,3 °C -в подмышечной впадине;
- 36,6 -37,2 °C -температура оральная;
- 36,9 -38 °C -температура ректальная.
- Детская комната должна быть хорошо прогрета от 20? до 24?С .
- Одевать грудного ребенка нужно на один слой больше/меньше (в зависимости от сезона), чем одет в данных условиях взрослый.
- Следить, чтобы ребенок не мерз в ночное время. Укрывайте его натуральным одеялом (из шерсти, хлопка), которое лучше сохраняет тепло, одновременно обеспечивая правильную терморегуляцию.
- Для гуляния на улице грудной ребенок должен быть одет по сезону и в соответствии с погодой. Важно, чтобы головка ребенка находилась в тепле во избежание переохлаждения, т.к. почти 30% тепла теряется именно при открытой голове.
- На первых порах будет разумным использовать в комнате простой настенный термометр для определения температурного режима в комнате (См статью об оптимальной температуре в комнате новорожденного ).
- Чтобы убедиться, что ребенку тепло, прикоснитесь ладонью к затылку. Если затылок прохладный, значит, грудничок нуждается в дополнительном тепле.
Если вы дали лекарство как раз во время стремительного повышения температуры, то после принятия жаропонижающего средства, она может еще какое-то время (до часа) подниматься, или держаться на высокой отметке.
При отсутствии положительного результата, необходимо незамедлительно вызывать скорую помощь.
Какая нормальная температура тела должна быть у грудного ребенка?
Нормальная температура тела у грудного ребенка в первые дни жизни померенная в подмышечной впадине -37,0-37,5 °C. Уже спустя несколько дней температура может колебаться от 36 до 37 °С. (Вообще, всем привычная температура в 36,6 устанавливается лишь к концу первого года жизни малыша.)
Нормальная температура грудничка
У новорожденных детей процесс терморегуляции окончательно не сформирован и теплоотдача преобладает над теплопродукцией (выработкой тепла), детки часто мерзнут, что выражается в икании, охлаждении и посинении ручек, ножек. Поэтому грудных детей легко перегреть или переохладить.
Родители должны знать, что в условиях постоянного пеленания механизмы терморегуляции не запускаются. Это задерживает адаптацию ребенка к естественной среде и делает его подверженным к простудным заболеваниям.
Поддержание нормальной температуры у самых маленьких деток достигается путем обычного ухода за ребенком.
Температура тела не бывает одинаковой для всех детей и колеблется, как указано выше от 36 до 38 градусов (в зависимости где измеряем), плюс зависит от многих факторов развития и физиологии ребенка. Для определения оптимальной (нормальной) температуры тела вашего малыша, необходимо на протяжении нескольких дней утром, в обед и вечером ее измерять. Таким образом, родители смогут установить среднею стабильную температуру своего новорожденного ребенка.
Читаем как температуру измерить (в каком месте и каким термометром)
Видео: как померить температуру грудничку
Способы поддержания нормальной температуры тела у новорожденного
Чем меньше ребенок, тем больше он нуждается в создании специального теплового режима. Есть простые способы создать ребенку комфортные условия.
Как предупредить перегрев грудничка
В то же время родители должны быть внимательны, чтобы не допустить перегрева малыша, т.к. перегрев дети грудного возраста переносят гораздо тяжелее переохлаждения.
Нормальная температура тела определяется по теплому тельцу, розовому кожному покрову, активности ребенка. Если родители заметили снижение активности ребенка, отсутствие аппетита, повышение температуры (особенно, если такие признаки встречаются в теплое время года) – возможно, малыш перегрелся. (В особо тяжелых случаях, перегрев может привести даже к летальному исходу. )
Для предупреждения перегрева воспользуйтесь следующими способами:
- Грудничок должен быть соответствующе одет (летом хватит хлопчатобумажной рубашечки и простынки для укрывания).
- Обеспечьте ребенка обильным питьем.
- В жару не выносите новорожденного на открытое солнечное пространство, старайтесь гулять с ним в тени.
- Надевайте на головку ребенка панамку.
- Не оставляйте летом без присмотра ребенка в коляске для дневного сна, т.к. солнце может нагреть не только коляску, но и перегреть ребенка.
- НИКОГДА не оставляйте грудного ребенка в закрытой машине одного.
Каждый ребенок индивидуален и норма температуры у каждого грудного ребенка может быть своя. Если ребенок активен, здоров, хорошо кушает и не испытывает какого-либо дискомфорта, то повода для беспокойства нет!
Ну а если у вашего ребенка высокая температура, то ознакомьтесь со статьями:
Как и чем лечить ребенка при температуре 38?
- Срочно вызовите врача.
- Не снижайте температуру до 38.5 градусов с помощью медикаментозных препаратов.
- Исключите звуковые и световые раздражители в помещении.
- Если ребенок на грудном вскармливании, приложите его к груди или дайте сцеженное молоко — источник иммуноглобулина и антител.
- Если присуствует аппетит, кормите малыша легкоусвояемой пищей (например, овощным или фруктовым пюре).
- Обеспечьте обильное питье. Лихорадка провоцирует обезвоживание, что чревато еще большими нарушениями в терморегуляции тела. Справиться с проблемой поможет минеральная вода без газа и подсластителей, а также ромашковый чай.
- Сделайте обертывание. Хлопковую ткань нужно смочить в обычной воде и обернуть ей тело ребенка.
- Ни в коем случае не прикладывайте ко лбу лед и не делайте клизм с прохладной водой. Также не рекомендуется делать уксусные или водочные обтирания, так как они сушат кожу.
- Старайтесь поддерживать в комнате температурный режим не более 21 градуса. За счет теплообмена со средой температура тела должна снизиться на 1-2 градуса.
- Если наблюдается умеренная гипертермия (38,5-39 градусов), для борьбы с ней можно использовать жаропонижающие средства.
- Парацетамол.Также входит в состав Эффералгана и Панадола.
- Анальгин. Обладает ярко выраженным жаропонижающим эффектом, поэтому может применяться при высокой гипертермии. В критических ситуациях лекарство лучше всего вводить внутримышечно, чтобы добиться быстрого снижения температуры. Также входит в состав Пенталгина и Баралгина.
- Ибупрофен.Обладает не только жаропонижающим, но и анальгезирующим действием. Применяется для борьбы с инфекциями, сопровождающимися воспалительными процессами в ЛОР-органах.
К числу самых эффективных и безопасных детских жаропонижающих препаратов относятся:
Прежде, чем лечить ребенка при помощи вышеперечисленных лекарств, желательно проконсультироваться с педиатром. В состав каждого из препаратов входят активные компоненты, передозировка которыми может спровоцировать аллергическую реакцию.
prostudynet.ru
Как сбить температуру без лекарств?
Если малышу меньше 13 недель и у него появился жар, а термометр показывает значение выше 38 градусов, можно попробовать старинные способы снятия жара. Более взрослому малышу можно попробовать сбить температуру выше 39 градусов (рекомендуем прочитать: как можно быстро сбить температуру у ребенка?).
- Не надо малыша с лихорадкой укрывать теплым одеялом. Напротив – его надо охладить. Для этого намочите марлевые салфетки теплой водой, положите одну из них на лоб малыша, другие – на голые ручки и ножки. Вода начнет испаряться, а тело охлаждаться. Можно время от времени протирать такой салфеткой все тело младенца. Педиатр Комаровский советует использовать для протираний именно теплую воду, а не уксус или водку, поскольку она не навредит организму малыша и не вызовет интоксикацию.
- При сильном жаре малышу надо давать много жидкости, поскольку он потеет, и жидкость из тела испаряется. Если мама кормит младенца грудью, во время лихорадки надо предлагать ему покушать чаще, чем обычно. Для питья используют детский чай, кипяченую воду или регидрационный раствор. Обильное питье пропишет малышу лечащий врач.
- Больной должен находиться в покое, соблюдать постельный режим. Температура воздуха в комнате должна быть комфортной – 20-22 градуса. Если просто раздеть малыша и подержать его 10-15 минут голым в комнате, тельце охладится и жар спадет.
- «Заболевшему ребенку надо помочь избавиться от лишнего тепла (естественно, не утрируя и не доводя дело до озноба, ведь озноб тоже будет только способствовать повышению тепла). Первым делом следует снять подгузник и лишнюю одежду. Порой врачи могут рекомендовать прохладные компрессы и даже прохладные ванночки для ребенка. Лично мы до ванночек не доходили, но компрессы нам помогали. И снять памперс – тоже. Мы, конечно, и так обычно щеголяли с голой попой, но когда ребенок первый раз заболел (три месяца нам было), я решила, что в подгузнике, без высаживаний, ему будет спокойнее — и надела памперс. Температура практически моментально выросла на половину градуса. Подгузник сняли — она упала до не столь пугающих 37,9.»
- «При повышенной температуре тела, ребёнка рекомендуют раздеть, поэтому, как у ребёнка часто поднимается температура именно из-за перегрева. Можно также смочить руки тёплой водой, и протереть тело ребёнка. Я никогда не снимала памперс, хватало просто снять с ребёнка всю одежду, и у него снижалась температура на 1-1,5 градуса.»
- «Я купила марлевые подгузники, потому что мне стало очень жаль свою кроху, который вынужден 24 часа в сутки находиться в одноразовых подгузниках. Когда он одет в марлю хотя бы несколько часов в день, мне как-то спокойнее. К тому же одноразовые подгузники при температуре у ребенка носить нежелательно, о чем написано, пожалуй, на каждой пачке. Думаю, нас прекрасно выручат марлевые, но лучше конечно не болеть!»
- «У нас после роддома сразу началась сильная аллергия на одноразовые подгузники, и врач рекомендовала их без лишней необходимости не использовать. Так что нарезали марлю, сворачивали уголком и завязывали ребенку. От мокроты, использовали впитывающую пеленку. Это вообще вещь, только сохнет долго!!! Потом когда болели и температурили, то делали тот же фокус с марлей, что бы лишний раз попу не парить в подгузнике.»
- у нас широкий выбор многоразовых подгузников, пеленок.
- только сертифицированная продукция, безопасная для мам и малышей;
- доставка товаров по всей России.
- Повторить прием жаропонижающего средства, но уже с другим действующим веществом. Если сначала малыш принял препарат на основе ибупрофена, то через час при отсутствии эффекта можно дать лекарство на основе парацетамола.
- Если жар остается на уровне 39 спустя час, можно воспользоваться ректальной свечой Анальдим для детей. В аптеке нужно уточнить дозировку. Свеча сочетает в себе анальгин и димедрол – вещества, которые вводятся внутримышечно врачом «скорой помощи» при гипертермическом синдроме.
- Если у ребенка «красная» лихорадка, его нужно раскутать, раздеть, давать питье часто и дробно, проветривать комнату и следить за температурой в помещении (должна быть 18 – 21°C). Можно даже ополоснуть малыша теплой водой, при этом не обтирая влагу полотенцем. То есть сделать теплоотдачу максимальной, чтобы организм не перегревался и температура не повышалась еще сильнее. Вызвать врача на дом.
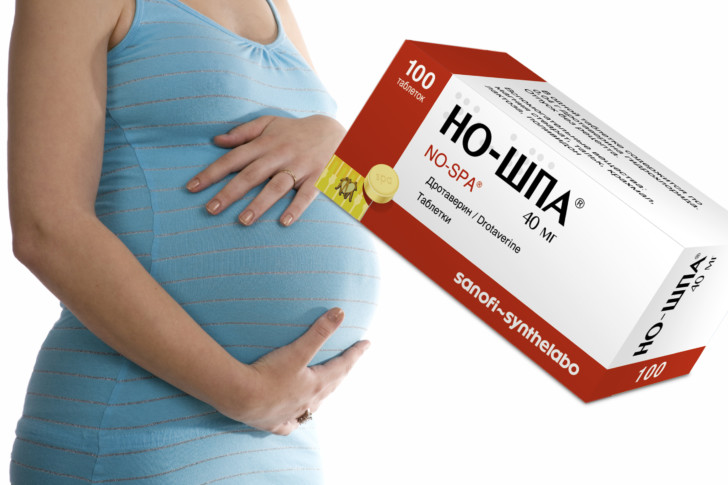
- При «белой» лихорадке ребенка нужно согреть, одеть и укутать в тонкое одеяло, давать теплое питье. Чтобы снять спазм сосудов, следует дать малышу Но-шпу (1/4 – ½ таблетки). Вызвать врача.
- Если температура все равно держится или ребенок, несмотря на все действия, остается вялым и апатичным, при возникновении судорог и бреда, острой реакции на свет, звук и прикосновения, выраженной общей бледности и синюшности носогубного треугольника, нужно срочно вызвать «скорую помощь».
- Перегревания;
- недостатка жидкости в организме;
- стресса;
- иммунного ответа на проведение прививки;
- сбоях в функционировании коры головного мозга;
- прорезывании первых зубов.
- Жар;
- обильное потоотделение;
- покраснение лица;
- слабость;
- недомогание;
- сильный плач;
- отказ от кормления;
- вялость;
- насморк;
- чихание;
- кашель.
- Антибактериальные препараты;
- противовирусные средства;
- дезинтоксикационную терапию;
- дезинфицирующие вещества;
- антигистаминные лекарства.
- Виферон при температуре детям — принцип действия и противопоказания
- Успокоить младенца;
- открыть форточку и поместить его под прохладную воздушную струю;
- одеть ребенка как можно легче;
- протирать его тело и конечности жидкостью комнатной температуры;
- увлажнять атмосферу в комнате;
- в его отсутствие открыть окно и дать внутренней температуре помещения упасть на несколько отметок, затем вернуть туда малыша;
- давать ему побольше пить.
- Виферон при температуре у детей — действие препарата и протвопоказания
- Температура 39-39.5 без симптомов у ребенка причины и что делать
- Температура 41 у взрослого и ребенка что делать
- Кашель и температура 39 у ребенка — что делать и чем лечить
- У ребенка болит живот, понос и температура 38-39: что это значит и что делать
- Если у ребенка температура 38 что делать и как ее сбить правильно
- Температура у ребенка 38 без симптомов — что это может быть и мнение доктора Комаровского
- Желательно эти два сиропчика держать в аптечке вместе. И если не сбивается температура у малыша, то следует чередовать их прием. Например, сначала дали Эффералган, наблюдаете за малышом – температура не сбивается – через час дали Нурофен.
- При высокой температуре врачи скорой помощи делают ребенку укол из анальгина и димедрола. Эффект от такой инъекции наблюдается молниеносный и температура падает на глазах. Если вы не медик, то в домашних условиях вряд ли сможете сделать укол своему ребенку, а вот поставить свечу – запросто. Есть такие свечи Анальдим, они и содержат в себе анальгин и димедрол. Если жаропонижающий сироп не помог и у ребенка продолжается жар, осторожно введите суппозиторию Анальдима в прямую кишку. Допустимые дозы 1-3 раза в сутки (в аптеке попросите свечи с нужным содержанием анальгина и димедрола – они отличаются в зависимости от возраста ребенка).
- Что еще делать? Пока жаропонижающее средство начнет действовать, может пройти не один десяток минут. У ребенка жар, поэтому ему надо обязательно сбивать температуру, хороший способ – обтирания раствором из воды, водки и уксуса (как его приготовить и применять читайте здесь). Им спасались еще наши бабушки, а вот современные педиатры, например, известный доктор Комаровский, не разрешают использовать физические способы снижения температуры: обтирания, клизмы и т.д. Он говорит, что водка и уксус впитываются через кожу и к повышенной температуре добавляется еще и отравление кислотой и спиртом.Если вы боитесь применять этот по-настоящему эффективный способ, то можете ограничиться обтиранием теплой водой – раздеваете ребенка, подогреваете воду (она должна быть теплой, но не холодной!), обмакиваете ткань в воду, выжимаете и обтираете ребенка. Но не применяйте обтирания, если у ребенка ноги и руки холодные – в этом случае нужно дать ему Но-шпу, чтобы расширить сосуды.
- Ребенок становится очень, очень капризным: плачет без остановки и не слезает с рук. Вероятней всего, на этой стадии вы ещё не придадите значения его поведению, списав всё на «голодный», «устал», «хочет спать» и т.д. Между тем, самые внимательные мамочки уже сейчас, ощупав лобик, могут обнаружить повышенную (зачастую до 38-39 градусов) температуру тела.

- Далее малыша или внезапно вырвет, или случится приступ поноса, или и то, и другое. Это уже конкретные симптомы, после появления которых для мамы становится очевидным: «что-то не так». После подобного эпизода я рекомендую отправиться в помещение, помыть и переодеть малыша в одежду, которую не жалко, если вырвет или сильно обкакается повторно (по возможности, и самой переодеться в наряд попроще), умыть ему личико прохладной водичкой и измерить температуру тела (если вы не сделали этого ранее).
- В зависимости от тяжести инфекции приступы поноса и рвоты могут повторяться с той или иной периодичностью.
- Некачественная вода (помыли ручки водопроводной водой, не успели вытереть, малыш сунул их в ротик, замешали кашку на воде сомнительного качества или налили такую воду крохе в бутылочку и т.д.).
- Еда (употребление сыроватой, недостаточно термически обработанной пищи, особенно курицы и мяса).
- Грязные руки (поползали по полу в номере и лобби-баре, поиграли в детской песочнице, куда имеют доступ уличные животные, погладили отельную кошку, а потом скушали печеньку и т.д.).
- литр бутилированной или кипяченной воды;
- 2 столовые ложки сахара;
- 1 чайная ложка соли;
- 1 чайная ложка соды.
- Готовим раствор для пероральной регидратации.
- Набираем его в пластиковый дозатор или шприц (без иглы).
- Берём малыша на ручки, или располагаем на другой поверхности, чтобы нам было удобно и его голова находилась повыше, чем туловище.
- Набираем жидкость в пластиковый дозатор или шприц (без иглы) и начинаем потихоньку, буквально по капельке капать раствор крохе за щёчку.
- Следим, чтобы проглатывал и не давился. Рассчитываем количество жидкости исходя из возраста ребенка и объёма желудка от 20 мл в возрасте 1 месяц до 80 мл в возрасте 1 года. Повторять процедуру каждый 1 час.
- У вас не получается ребенка поить.
- Есть признаки обезвоживания (самый очевидный — ребенок не мочится 6 часов и более).
- Есть кровь в каловых массах или рвоте.
-
Уксусные обтирания
Используйте яблочный или столовый уксус 9%. Смешайте в стеклянной или эмалированной посуде уксус с теплой водой в пропорции 1 ст.л. на 500 мл теплой (не горячей) кипяченой воды. Далее смочите губку и оботрите ею кожу малыша: вначале спинку и животик, после этого руки, ноги, ладошки и стопки. После обмахивайте малыша, чтоб жидкость быстрее испарилась. Процедура повторяется через каждые 2-3 часа.
-
Холодное обертывание
Постелить махровое полотенце или одеяло. Поверх положите мокрую пеленку или простыню. Раздетого ребенка уложите на мокрую ткань. Оберните влажной пелёнкой, а сверху плотным теплым одеялом. Через пол часа разверните, оботрите и переоденьте в сухую одежду. Проводите холодное обертывание раз в день. Используются только при температуре выше 38,5. До этого придела делайте теплое обертывание.
-
Очистительная клизма
В стакане холодной воды растворите 2 ч.л. соли. Добавьте 10-15 капель свекольного сока. После этого набрать приготовленный раствор в клизму. Малышу хватит 50 мл воды.
Если у малыша больной кишечный тракт (колит), то лучше делать очистительную клизму с лечебными свойствами. Добавьте в раствор ромашку. Заварить так: 3-4 ст.л. цветов ромашки положите в эмалированную посуду. Залить одним стаканом горячей кипяченой воды, накрыть крышкой и нагреть на кипящей водяной бане в течении 15 минут.
Затем остужают при комнатной температуре 45 мин., процеживают, оставшееся сырье отжимают, и количество образовавшегося настоя разводят кипяченной водой до объёма 200 мл.
Настой ромашки смешайте с подсолнечным маслом, для маленьких детей — пополам, детям постарше к 700-800 мл раствора добавить 2 столовые ложки подсолнечного масла.
-
Теплый компресс
Намочите махровые салфетки в теплом отваре мяты, потом как следует отожмите.
Положите приготовленные компрессы на область лба, висков, запястья, паховые складки. Эти компрессы меняйте каждые 10 мин. Такой способ поможет быстро сбить температуру у ребенка.
-
Гипертонический раствор
При высокой температуре стоит пить гипертонические растворы. Дозу рассчитывайте следующим образом: 1-2 чайные ложки соли приготовить на 1 стакан (200 мл) теплой кипяченой воды (прохладная вода вызовет у малыша спазмы и боль).
Приготовленный раствор помогает всасыванию воды через стенки кишечника и выводит токсины вместе с каловыми массами.
Малышам до 6 месяцев вводить 30-50 мл приготовленного раствора.
Детям от 6 месяцев до 1-1,5 года вводить 70-100 мл.
Детям 2-3 лет — 200 мл.
Детям дошкольного возраста — 300 — 400 мл.
Детям 12-14 лет нужно вводить 700-800 мл воды из расчета на 1 литр воды 1 -2 столовые ложки поваренной соли без верха.
-
Обильное питье
При высокой температуре организм усиленно теряет жидкость через кожу. Для снижения температуры нужно сильно потеть. Поэтому давайте малышу пить чай, настой или морс как можно чаще. Важно чтобы питьё не мыло горячим, но обязательно тёплым. Полезными свойствами обладают: липовый настой, клюквенный морс, сок из ягод красной смородины, брусничный сок, настой из ягод шиповника, отвар изюма, деток постарше поят компотом из сухофруктов. Чай с малиной лучше давать после любого другого напитка, чтоб не провоцировать обезвоживание.
-
Проветривание помещения
Регулярно проветривайте комнату. Свежий воздух должен быть постоянно. Важно обеспечить в детской комнате прохладу (18-20°С). Ребенка при этом быть в комнате не должно.
-
Влажная среда
В сухом воздухе организм будет терять больше жидкости. Поэтому почаще протирать пол влажной тряпкой или развесить возле кроватки влажные полотенца. Воспользуйтесь увлажнителем воздуха. Оптимальную влажность помещения — 50-60 %.
-
Ванна с прохладной водой
Ребенка сажают по пояс в слегка теплую ванну, процедура длится до 20 минут и повторяется два раза. Тело нельзя вытирать насухо. Пока тело будет высыхать, через кожу будет выделяться температура.
-
Правильная одежда
Слишком теплая одежда для малыша опасна. Приведет к перегреву и тепловому удару. Если ребенка не знобит, оденьте легко, не накрывайте плотными одеялами. Не одевайте малыша в синтетическую одежду. Отдайте предпочтение натуральным тканям.
Хороший эффект дают воздушные ванны — температура тела сразу же снижается
Иногда при жаре у младенца остаются холодными конечности. В этом случае ножки и ручки надо согреть, укрыв их или надев носочки и варежки. Такое охлаждение конечностей говорит о плохом кровообращении. Необходимо дать малышу теплое питье и провести утепляющие процедуры.
Какую температуру надо сбивать у ребенка?
 При очень высокой температуре (39 и выше) мы уже рискуем здоровьем малыша – идет нагрузка на сердце, у малышей до 5 лет могут возникнуть фебрильные судороги. Это уже повод бить тревогу и срочно снижать температуру.
При очень высокой температуре (39 и выше) мы уже рискуем здоровьем малыша – идет нагрузка на сердце, у малышей до 5 лет могут возникнуть фебрильные судороги. Это уже повод бить тревогу и срочно снижать температуру.
За отметкой в 40 градусов уже с нашими клетками происходит тоже самое, что с яйцом на сковороде: белок разрушается, клетка погибает. В перспективе это чревато отеком мозга и прочими смертельными опасностями. Xотя история знает случай, когда один юноша после теплового удара, выжил с показаниями термометра 46,5! Но это смелый эксперимент, нам такого не надо.
Поэтому, если у малыша старше года начинает расти температура, то следите за ней и при отметке 38,7-39, если он перестает играть, бегать, начинает прикладываться, капризничать, то для вас это сигнал, что нужно начать сбивать высокую температуру у ребенка.
Некоторые не очень злые вирусы позволяют обойтись физическими методами снижения температуры: раздеть малыша, оставив майку, трусики и х/б носочки.
Распространенная ошибка – у ребёнка температура 39, а мама с бабушкой надевают теплую пижаму, шерстяные носочки да еще теплое одеяло сверху. Если укутать горячую кастрюлю с картофельным пюре одеялом, то она долго не остынет. Так и ребенок — просто перегреется из-за того, что тело полностью закрыто и не может отдавать тепло. Укрывать ребенка можно максимум легкой простынкой, и то зону позвоночника и ножки. Ребенку будет легче и температура не будет так легко и высоко подниматься.
Доктор Комаровский о подгузниках при температуре:
Особая осторожность с подгузниками необходима, если ребенок заболел и у него высокая температура
— ведь подгузник покрывает около 30% поверхности тела и препятствует отдаче тепла. Поэтому при температуре тела выше 38 °С подгузник лучше не использовать.
Одевать ли подгузник при высокой температуре тела, что говорят мамы:
Как итог можно отметить следующее:
При повышенной температуре у ребенка нужно максимально отрегулировать температуру окружающей среды, и по возможности, не перегревать его дополнительно.
Подгузник не является главной причиной повышения температуры, но ему следует уделить особое внимание. Если вы все же решили оставить малыша в подгузнике при температуре, то следует снять всю другую одежду. В данном случае подгузник нужно менять чаще, чем в обычной жизни. Он должен быть максимально сухим и легким.
Как альтернативу одноразовому подгузнику на период температуры можно использовать марлевые подгузники в тандеме со впитывающими пеленками. Пеленка впитает, и удержит влагу, а подгузник позволит задержать фекалии и облегчит процесс пеленания.
Автор текста: Марина Минакова.
Ищете средства детской гигиены?
В магазине «EDUSMAMOY» большой выбор детских гигиенических средств.
Сбиваем температуру с отметки 39°C
Веществ, разрешенных для снятия гипертермического синдрома у детей всего два: Парацетамол и Ибупрофен. Они выпускаются в виде сиропов, суспензий, ректальных свеч. Хорошо, если они помогли с первого применения. В случае, если у ребенка температуру 39°C и выше не получается сбить, необходимо принимать другие меры:
В случае, когда эффективность от препаратов есть, но длится слишком мало времени (3 – 4 часа), можно менять препараты. В первый прием – ибупрофен, через 4 часа – парацетамол, еще через 4-5 часов – свечку.
О том, что делать, если ваш ребенок часто болеет простудными заболеваниями, читайте здесь.
Если у ребенка температура 39°C и выше, и вы не можете ее понизить самостоятельно, не бойтесь звонить в «03». Сотрудники «скорой» могут направить бригаду или проконсультировать по телефону. Не давайте ребенку других препаратов для снижения температуры. Например, аспирин запрещен для применения у детей, он вызывает разжижение крови и может стать причиной кровотечения. Не забывайте: вы в ответе за здоровье своего малыша.
Физиологические факторы
Довольно распространенными являются случаи, когда температура у грудничков повышается в силу:
Эти факторы затрагивают центр терморегуляции, заставляя его работать с полной нагрузкой, нарушают водно-солевой обмен в организме младенца, а также оказывают значительное влияние на его иммунную и нервную систему. В данном случае, температура у грудничка 38 без дополнительных симптомов — типичное явление.
Центр терморегуляции, который расположен в определенной зоне коры головного мозга, у детей до года еще недостаточно хорошо развит. Поэтому малыши очень страдают от жары или от холода.
Нормальной температурой у грудничка считается показатель до 37 градусов. А в случае перегрева или обезвоживания может произойти значительный сбой и увеличение значений градусника до 38.8.
Через некоторое время ситуация стабилизируется и показания градусника вернутся к прежним отметкам.
Температура у грудничка 38 может также отмечаться во время запоров, создающих немалую нагрузку на его неокрепший организм, длительного и сильного плача, вызвавшего перенапряжение нервной и вегето-сосудистой системы, а иногда подскочить после обильного грудного вскармливания.
При прорезывании зубов, температура 38 у ребенка держится 2 месяца. Она носит непостоянный характер — когда зуб полностью врастает, температура приходит в норму, и повышается при новом прорезывании. У годовалых детей, показатели не превышают 38.2 градуса.
Инфекционные заболевания
Родителям следует иметь в виду, что гипертермия может возникнуть и в силу менее безобидных причин.
Младенец способен заразиться бактериальным или вирусным заболеванием, а также подхватить кишечную или респираторную инфекцию.
В этих случаях у него чаще всего наблюдаются:
Эти симптомы прямо указывают на развитие инфекции. Но иногда при таких заболеваниях может отмечаться температура у грудничка 38 без симптомов.
Это обычно происходит в самом начале заболевания. В подобных случаях способны отсутствовать и какие-либо внешние проявления болезни, кроме гипертермии.
Поэтому не следует торопиться ее устранять.
Это нужно делать только в том случае, если жар усиливается и превышает показатели в 38.5 градусов. Дальнейшее его повышение считается угрожающими жизни ребенка, поскольку велик риск возникновения судорог.
Например, при развитии пневмонии в первые сутки начала болезни у младенца наблюдается только повышение температуры до тридцати восьми градусов.
Если ее попытаться сбить, то вскоре эти цифры появятся на градуснике снова. Наличие температуры 38 градусов у ребенка 5-6 дней, требует немедленного обращения ко врачу.
Если температура 38 у ребенка держится 2 — 3 дня, и при этом наблюдается насморк и кашель — это очевидный симптом простудных заболеваний.
При возникновении кишечной инфекции у ребенка отмечается жар в пределах 38.2-38.6 градусов, боли в брюшной полости, частое срыгивание, тошнота, рвота с примесью желчи, обладающая крайне неприятным запахом и сильное побледнение кожных покровов.
Аналогичные симптомы возникают при детских инфекциях. Но из дополнительных проявлений, обязательно присутствуют кожные высыпания, по наличию которых врач без дополнительных обследований ставит диагноз.
Поэтому при наличии фебрильной температуры у грудничка необходима срочная помощь врача.
Принципы лечения
После уточнения диагноза проводится борьба с основным заболеванием, так как именно оно вызывает подъем температуры у младенца. Как только исчезнет болезнетворный фактор, она упадет сама собой.
Если температура поднялась до отметки в тридцать восемь градусов, нежелательно сразу же ее снижать. Необходимо дать иммунитету ребенка окрепнуть и научиться справляться с нагрузками.
Кроме того, при повышении значений градусника погибает большая часть патогенной микрофлоры. Поэтому такой режим функционирования организма необходим при наличии инфекции.
Начинать тревожиться следует только в том случае, если термометр уже фиксирует показания в 38.2 по Цельсию.
В подобных случаях родителям нужно в первую очередь избавиться от жара, оказывающего негативное влияние на ребенка. Но стоит также запомнить, что полноценное функционирование иммунной системы имеет защитный механизм, поэтому вопрос о срочном назначении жаропонижающих препаратов способен решить только лечащий педиатр.
Обычно врач назначает:
Иногда при отсутствии эффективности этих методов рекомендуется хирургическое вмешательство. Поэтому, когда температура у новорожденного 38, держится 3-5 дней — что делать в таком случае может решить только лечащий врач. Все меры помощи будут направлены на устранение основного заболевания.
Обычно жаропонижающие препараты он разрешает дать ребенку, когда ясна причина возникновения болезни.
Врачи рекомендуют их прием, если температура 38 у ребенка не сбивается, а общее состояние остается без изменений, а так же если гипертермия продолжает усиливаться и отметки на градуснике приближаются уже к 38.7-38.9 по Цельсию, но никаких других симптомов при этом не наблюдается.
Необходим также прием подобных препаратов, если имеется угроза развития осложнений со стороны сердца, сосудов или центральной нервной системы. Врач захочет подстраховаться также в случае наличия у грудничка рвоты или поноса, чтобы избежать обезвоживания организма.
Вас также заинтересует:
Что делать при температуре 38 у новорожденного
До прихода педиатра можно оказать ребенку первую помощь. В этом случае лучше всего:
Эти меры позволят избежать излишней нагрузки на нервную систему младенца, снизить показатели градусника и избежать обезвоживания организма.
Поэтому, если у малыша температура 38, то родителям терять голову от беспокойства не нужно. Следует срочно вызвать врача и предоставить ему решать, что делать в первую очередь.
К его приезду желательно продумать все, что ему необходимо знать о состоянии ребенка.
Поэтому нужно зафиксировать все показания термометра, которые были отмечены за конкретный отрезок времени, продумать, какие события предшествовали развитию жара, рассказать о перенесенных младенцем заболеваниях и вакцинациях, а также о принятых им накануне препаратах.
Отдельно стоит описать врачу все меры, которые были приняты по оказанию грудничку первой помощи, чтобы частичное улучшение его самочувствия не затруднило постановку диагноза.
Повышение температуры тела у ребенка — Неотложная помощь «Школа Доктора Комаровского»
Причины температуры у грудничка и ребенка 38-38.9 градусов, и что при этом делать
Оцените статью:
Материалы по теме:
У ребенка не сбивается температура?
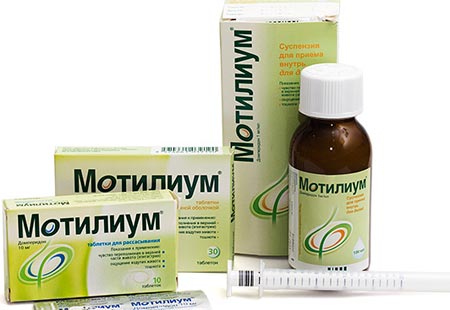
Для начала давайте уясним одно простое правило. Для снижения температуры отечественные медики чаще всего назначают детям парацетамол и ибупрофен. Эти два препарата разрешены для использования в педиатрии. Но так как не все дети захотят выпить таблетку (а грудные крохи тем более), то для маленьких пациентов эти два препарата выпускаются в виде сиропа.Наиболее распространены два жаропонижающих сиропа – это Эффералган (содержит парацетамол) и Нурофен (содержит ибупрофен).
А вот еще один распространенное средство среди взрозлых – аспирин – давать детям нежелательно по причине возможных побочных эффектов.
Как распознать кишечную инфекцию
Конечно, с грудничками сложнее диагностировать любую болезнь по одной простой причине: они не умеют говорить и сказать, где и что у них болит, не могут.
Но даже неопытная мамочка всегда заметит, что что-то не так, и сможет заподозрить острую кишечную инфекцию по следующим признакам:
Кто виноват
Чаще всего проблемы с животиком возникают при смене обстановки, питания и воды, и это не удивительно. Ведь отправляясь в путешествие, малыш попадает в новую для себя микробную среду, к которой он абсолютно не привычен. Желудок – это самое слабое и уязвимое место у крохи, потому что его организм ещё не вырабатывает достаточное количество соляной кислоты и желудочного сока, которые могли бы эффективно обезвреживать патогенные микроорганизмы. Добавьте сюда привычку ползать, хватать, тянуть в рот грязные предметы и руки.
Однозначно установить причину заражения достаточно сложно, но по статистике, лидируют:
 Профилактика проблем с животиком заключается в исключении вышеперечисленных моментов, тщательном мытье рук и фруктов перед едой, употреблении бутилированной или кипяченной воды, соблюдении всех правил при приготовлении и хранении продуктов.
Профилактика проблем с животиком заключается в исключении вышеперечисленных моментов, тщательном мытье рук и фруктов перед едой, употреблении бутилированной или кипяченной воды, соблюдении всех правил при приготовлении и хранении продуктов.
Как лечить
Разумеется, первое, что вы должны сделать – попытаться обратиться к доктору. Однако, в тех ситуациях, когда такой возможности нет, или не получается сделать это немедленно, нужно начинать лечение самостоятельно в домашних условиях.
Запомните главное! 90 процентов всех кишечных инфекций успешно нейтрализуются системой собственного иммунитета и лечатся без антибиотиков дома при выполнении одного простого условия, которое не выполняют 90 процентов родителей, и потому их дети лечатся под внутривенными капельницами в инфекционных больницах.
Первое и самое важное. Ребенок должен пить! Очень-очень-очень много! При поносе, рвоте и высокой температуре это жизненно необходимо! Главная опасность любой кишечной инфекции – не сами микробы, а обезвоживание и вызванные им бактериальные осложнения (пневмонии, отиты и др.).
Когда вас с ребенком с поносом и рвотой привезут в больницу в любой стране мира, в первую очередь врачи будут решать именно проблему обезвоживания. Как? Поставят внутривенно капельницу с физраствором и глюкозой. Одновременно с этим дадут жаропонижающее. В результате, естественно, состояние ребенка нормализуется и вас отпустят домой.
Никаких волшебных таблеток в лечении кишечных инфекций и обезвоживания не существует! Независимо от того, кто возбудитель: ротавирусная инфекция, норовирусная, сальмонеллез, аденовирус и т.д. Если не сможете влить достаточное количество воды через рот, её будут колоть через капельницу.
И хорошо, если попадётся опытная детская медсестра, а не как у нас однажды с Лёвой, когда ему в три месяца нужно было взять какой-то анализ крови (именно из вены), и эту вену ему искали, шаря в ручке иголкой, минут 15. Как он кричал, и как у меня обливалось кровью сердце!
К чему я всё это рассказываю? Да к тому, что вы должны сделать всё от вас зависящее, чтобы вылечить кроху дома и не попасть в инфекционную больницу, где будут уколы, капельницы и злые тёти.
Однако, большинство родителей недооценивают необходимость обильного питья при болезнях, перекладывая ответственность за здоровье своего ребенка на врачей. Мне доводилось слышать и такое: зачем поить ребенка, если он не хочет, я ведь такая «добрая» и «хорошая» мама, не могу его уговорить, нам проще съездить в больницу и прокапаться.
Я рассуждаю по-другому. Мы на то и родители, взрослые и опытные, чтобы уметь помогать своим детям в разных ситуациях и при разных болезнях. Да, бесспорно, есть врачи, но это на крайний случай, а не по каждому чиху. При лечении детских болезней, в частности, кишечных инфекций, слишком многое зависит именно от родителей, и совсем немного – от врачей.
Всё, что нам нужно сделать – это помочь маленькому организму продержаться 3-5 дней (это именно то, сколько времени лечится стандартная кишечная инфекция), за которые система иммунитета распознает возбудителя болезни и выработает антитела к нему, в результате чего малыш успешно выздоровеет.
Это ни в коем случае не призыв к самолечению, а призыв к активной позиции в вопросах детского здоровья, и не перекладывания ответственности за здоровье собственного ребенка только на врачей.
Второй момент в лечении. Приготовьтесь к тому, что грудничок не будет есть несколько дней.
Я понимаю, что это сложно для вас как для русской мамы психологически, но поверьте, еда – это последнее, в чем сейчас нуждается маленький организм.
Если не хочет, ни в коем случае не принуждайте. Если хочет – строгая диета (безмолочные кашки, жидкие постные супчики, отварные или тушеные овощи, галетное сухое печенье, корочки хлеба, кисломолочные (не путать с просто молочными) продукты – кефир, нежирный творог).
Такой же диеты следует придерживаться и после выздоровления. Как долго? Ориентируйтесь на рекомендации доктора и состояние ребенка. В среднем же достаточно 7-10 дней после полного выздоровления.
В любом случае из рациона следует временно исключить молоко, свежие фрукты и овощи и жирную тяжёлую пищу.
У меня Ева совсем не ела 2 дня. На третий день, когда нормализовалась температура, она попросила еды, и мы ещё пару-тройку дней сидели на растворимой безмолочной каше и печенье.
Третья рекомендация. Если у ребенка при кишечной инфекции температура, даём жаропонижающее симптоматически, если температура повышается до 38 градусов. Ждать более высокой отметки (до 38,5 – 39 градусов), как при ОРВИ, не стоит, поскольку сейчас тот случай, когда высокая температура создаёт дополнительную опасность обезвоживания вдобавок к поносу и рвоте.
Безопасные лекарства для снижения температуры, разрешённые к применению у детей – парацетамол и ибупрофен. О том, как их выбирать и применять по отдельности и в сочетании (для большего эффекта), а также о других допустимых способах снижения жара, мы уже говорили в статье как быстро и эффективно сбить температуру у ребенка.
Как поить и чем
Мы уже выяснили, что залог успешного лечения кишечной инфекции в том, чтобы малыш пил много жидкости.
Причём это как раз тот случай, когда главное – количество, а не качество. Поэтому, если ребенок соглашается пить только сладкий сок или газировку, пусть пьёт даже это. Оптимально, конечно, постараться залить в ребенка вредный напиток хотя бы немного в разбавленном виде (к примеру, 3 к 1 или 2 к 1 с водой), но если уж совсем никак, то можно и не разбавлять.
Вам остаётся только контролировать, хватает ли ребенку жидкости. Здесь самый простой способ как определить, достаточно ли карапуз пьёт – отслеживать частоту, объём и цвет мочеиспусканий. Ребенок должен ходить по-маленькому каждые 1 — 2 часа, и чаще. Моча при этом должна быть светлой.
Если промежутки более длинные, это повод увеличивать количество выпиваемой жидкости. Итак, если малыш пьёт и достаточно часто (раз в 1 — 2 часа и чаще мочится), всё под контролем.
Теперь поговорим о тех ситуациях, когда кроха (как моя Ева) отказывается пить, плюётся и плачет. Как напоить в этом случае? Придётся карапузу помогать пить. И раз мы всё равно будем делать это принудительно, рациональней использовать специальные растворы для пероральной регидратации (например, Регидрон), которые максимально быстро и эффективно могут восполнить дефициты жидкости и необходимых солей в организме малыша.
Если готового пакетика под рукой нет, аналог такого раствора можно приготовить дома самостоятельно из подручных продуктов.
Рецепт раствора для пероральной регидратации:
Лучше всего, если раствор будет температуры тела, то есть 36-37 градусов. Это позволит жидкости быстрее всосаться из желудка и не спровоцировать рвоту.
Поскольку соску и бутылочку малыш выплёвывает, мы будем использовать другие предметы. Очень удобен для применения специальный пластиковый дозатор, который идёт в комплекте с жаропонижающими детскими сиропами (Панадол, Нурофен). Но если такого под рукой нет, вполне подойдёт обычный шприц (естественно, без иглы).
Итак, мы запаслись всем необходимым, чтобы восполнить запасы жидкости в организме у грудничка, который отказывается пить, порядок действий будет следующий.
Приготовьтесь к тому, что будет плакать, кричать, скандалить, а как же иначе? Первые сутки я и ночами вливала в Еву этот раствор.
Конечно, жить в режиме круглосуточного вливания в грудничка соленого раствора хоть и жизненно необходимо, но тяжело. Поэтому я рекомендую не прекращать попытки предлагать различные сладкие напитки (компот, морс, разбавленный сок, сладкий чай и т.д.). Кстати, именно в это русло можно направить лишнюю энергию советчиков (бабушек и других родственников), которые норовят накормить больного ребенка и напихать в него ненужных лекарств.
Вполне возможно, что ребенок, поначалу отказывающийся от питья, начнёт с удовольствием пить сладкие напитки после солевого раствора.
Именно так получилось и у нас. То есть я сначала вливала раствор из шприца, потому что Ева отказалась даже от сладкого сока (разбавленного 1 к 1 с водой), но потом через пару таких вливаний она начала с удовольствием поглощать тот же самый сок из бутылочки, который я ей предлагала каждый раз.
Это позволило мне со временем совсем отказаться от вливания солевого раствора, потому что добровольно выпиваемой жидкости стало хватать, и питьевой режим был налажен.
Наградой мне было полное выздоровление моей малышки уже на третьи сутки без антибиотиков, капельниц и больниц. Именно так всё закончится и у вас в 90 процентах случаев при выполнении всех рекомендаций.
На фото ниже абсолютно весь арсенал средств, которые мы использовали при лечении кишечной инфекции, ничего больше! Через три дня мы уже вновь купались в море, а через пять кушали с отменным аппетитом.
Когда врач нужен срочно
Тем не менее, есть случаи, когда оставаться дома с больным ребенком вы не можете, и врач нужен не просто срочно, а неотложно:
Остались вопросы? Рекомендую к просмотру отличное видео, в котором известный детский врач Комаровский Е.О. простым языком объясняет все нюансы лечения кишечных инфекций.
Как сбить температуру у ребенка в домашних условиях
Обтирание уксусным раствором не сбивает температуру насовсем, а снижает только до комфортного уровня. Организму легче справится с болезнью. Осложнения от повышенной температуры исключаются.
Делайте обтирание следующих участков тела: подмышки, изгиб локтя, изгиб колена, за ушами, лоб, шея.
Помните! Чистым уксусом нельзя растирать — повредите кожу ребенка.