Оглавление:
- Мамам на заметку. Опрелости у детей
- Метилурациловая мазь – все способы эффективного применения препарата
- Метилурациловая мазь – состав
- От чего помогает метилурациловая мазь?
- Метилурациловая мазь – побочные эффекты
- Метилурациловая мазь – противопоказания
- Мазь метилурацил – применение
- Мази от опрелостей
- Показания к применению мази от опрелостей
- Форма выпуска
- Фармакодинамика
- Побочные действия мази от опрелостей
- Передозировка
- Условия хранения
- Срок годности
- Мази от опрелостей
- Показания к применению мази от опрелостей
- Форма выпуска
- Фармакодинамика
- Побочные действия мази от опрелостей
- Передозировка
- Условия хранения
- Срок годности
Содержание
Метилурациловая мазь – состав
Рассматриваемая форма препарата рекомендуется для местного нанесения на кожу и слизистые оболочки. Мазь Метилурацил включает мало компонентов, поэтому редко вызывает аллергические реакции и хорошо переносится. В 1 г лекарства содержится 100 мг одноименного активного вещества. Вспомогательные ингредиенты:
- ланолин;
- белый мягкий парафин, очищенный для медицинских целей;
- вода.
От чего помогает метилурациловая мазь?
Спектр областей, в которых применяется представленный препарат, очень обширен. Это обусловлено химическими свойствами действующего компонента мази. Метилурацил производит следующие эффекты при местном нанесении:
- ускоряет механизмы клеточной реакции;
- способствует быстрому заживлению повреждений;
- активизирует образование лейкоцитов и эритроцитов;
- стимулирует тканевые и клеточные защитные факторы;
- уменьшает чувствительность к радиации;
- предотвращает рубцевание тканей и образование шрамов;
- купирует воспалительные процессы;
- интенсифицирует рост мышечной массы;
- поддерживает местный иммунитет.
Метилурацил – показания к применению:
- лучевые, термические, химические ожоги;
- плохо заживающие и глубокие раны;
- фотодерматит;
- пролежни;
- облучение новообразований при невысокой радиочувствительности;
- поздние окклюзии влагалища;
- радиоэпителиит;
- опрелости;
- фурункулы;
- геморрой;
- угревая сыпь;
- стоматит;
- воспалительные процессы носовых пазух;
- формирующиеся рубцы и шрамы.
Метилурациловая мазь в гинекологии
Описываемый медикамент часто назначается женщинам сразу после родов, особенно если они проходили тяжело. Метилурациловая мазь используется для заживления микротрещин, серьезных разрывов и стимуляции срастания швов в промежности или слизистой влагалища. Препарат способствует ускорению восстановления целостности тканей, препятствует сухости и возникновению раздражения, предупреждает образование рубцов. Есть 2 варианта применения метилурациловой мази в послеродовом периоде:
- Наружно, при повреждениях промежности. Необходимо тщательно подмыться с гипоаллергенным мылом, обработать швы и раны любым антисептическим раствором (фурацилин, перекись водорода). После подсушивания кожи чистой мягкой тканью следует выдавить на стерильный марлевый отрез или бинт немного мази, приложить компресс к повреждениям. В зависимости от объема и количества ран и разрывов повязка меняется каждые 2-5 часов.
- Внутренне, при повреждениях слизистых оболочек влагалища. Перед использованием метилурациловой мази нужно подмыться и сделать спринцевание с легким антисептиком. После этого можно обработать влагалище препаратом с помощью пальца, предварительно обеззараженного, либо выдавить немного лекарства на тампон и аккуратно его ввести. Процедура повторяется 2-3 раза в сутки на протяжении 4-7 дней.
Еще один пункт, для чего применяется мазь Метилурацил в гинекологии – послеоперационный период. Активное вещество помогает заживлению нанесенных повреждений и препятствует формированию рубцовой ткани. После удаления опухолей и лучевой терапии препарат обеспечивает профилактику радиоэпителиита и поздних сокращений стенок влагалища, увеличивает продуцирование эритроцитов и лейкоцитов.
Метилурациловая мазь в косметологии
Наличие парафина в составе указанного медикамента не слишком благоприятно отражается на состоянии кожи, но при правильном использовании негативных эффектов можно избежать. Метилурацил – показания в косметологической сфере:
- морщины;
- сухость, шелушение и сильное растрескивание губ;
- угревая болезнь;
- длительно заживающие мелкие повреждения на коже;
- формирование рубцов.
Метилурациловая 10%-ная мазь способствует заживлению тканей и ускоряет процессы регенерации клеток. Благодаря этому ее можно применять с целью омоложения кожи, разглаживания мелких, только закладывающихся морщин. Восстанавливающие способности препарата помогают справиться с растрескиванием губ, особенно если данная проблема является хронической. При наличии ран и ссадин с риском образования шрамов мазь Метилурацил не только ускорит заживление, но и предотвратит гиперпигментацию поврежденных участков, образование шрамов.
Ознакомьтесь так же: Грибок на золотых
В случае угревой болезни или акне рассматриваемое средство редко применяется в классическом варианте. Чаще дерматологи и косметологи назначают метилурациловую мазь с мирамистином. Дополнительный компонент в составе усиливает противовоспалительный эффект медикамента и оказывает выраженное антисептическое воздействие, обладает некоторыми антибактериальными свойствами.
Метилурациловая мазь в стоматологии
Данная медицинская сфера включает разные хирургические вмешательства на слизистых оболочках ротовой полости. Метилурациловая мазь эффективна при любых механических повреждениях в стоматологии. Часто ее назначают после операций на деснах, удаления зубов и других травмирующих процедур. Еще одно, от чего помогает Метилурацил, – стоматит. Благодаря противовоспалительному действию купируются патологические процессы в слизистых оболочках, а регенеративные способности лекарства обеспечивают ускоренное заживление десен, остановку кровотечений.
Метилурациловая мазь – побочные эффекты
Описываемый препарат хорошо переносится большинством людей, перечисленные ниже проблемы возникают в исключительных случаях. Метилурациловая мазь – побочные явления:
- кратковременное жжение в месте нанесения;
- зуд;
- кожные высыпания аллергической природы;
- покраснение эпидермиса или слизистых оболочек;
- раздражение кожи.
Метилурациловая мазь – противопоказания
При наличии любых аллергических реакций на ингредиенты препарата его использование запрещено. Не применяется метилурациловая мазь для детей раннего возраста. Она может спровоцировать негативный ответ иммунной системы в виде симптомов гиперчувствительности – кожных высыпаний, отека и покраснения. Особенно не рекомендуется метилурациловая мазь грудничкам, ее разрешается использовать только в возрасте с 3-х лет.
- избыточная грануляция в ране;
- острый, хронический лейкоз, особенно миелоидный;
- злокачественные опухоли костного мозга;
- лимфогранулематоз;
- кожные высыпания в месте нанесения.
Показания к применению мази от опрелостей
Опрелости чаще всего появляются в складках между пальцами на ногах и руках, в пахово-бедерной и межъягодичной областях, в складках шеи и живота (у полных людей), в области подмышек. У женщин могут возникать опрелости под молочными железами, у маленьких детей – при недостаточном уходе и различных дерматологических заболеваниях.
Показания к применению мазей от опрелостей
- опрелости (обычные, инфекционные) и их профилактика;
- гнойное поражение кожи;
- экзема;
- омертвение кожных покровов при постоянном давлении (пролежни);
- заживление ожогов, порезов, ссадин, ран, трещин;
- пеленочный дерматит;
- поражение кожи и слизистых оболочек дрожжевым грибком (кандидоз);
- псориаз;
- дерматит.
Фармакодинамика
Мази от опрелости в паху
Очень часто данный диагноз ставят маленьким детям. Взрослые считают опрелости деликатной проблемой и довольно-таки редко обращаются за медицинской помощью. Такая тактика неверна. Необходимо вовремя выявить опрелость и начать её лечение.
План коррекции опрелостей. Чтобы устранить неприятные симптомы данного заболевания требуется в первую очередь необходимо соблюдать правила личной гигиены. Носить чистую одежду из натуральных тканей, чтобы кожа могла дышать, регулярно принимать душ или ванну, тщательно высушивать паховые складки. Для индивидуальной гигиены рекомендуются нейтральные моющие средства, которые не вызывают раздражения или аллергических реакций. Помимо всего вышеперечисленного, необходимо медикаментозное лечение:
- Обеззараживающие средства: настойка календулы, салициловая кислота, раствор борной кислоты и т.д. Также, можно использовать мази с антибиотиками или сульфаниламидами, которые обладают хорошей антибактериальной активностью (к примеру, синтомицин, клотримазол, нистатин, стрептоцид, метилурацил и т.д.).
- Подсушивающие препараты. Из вышеописанных мазей, кремов и паст сюда подойдут мази: салициловая и цинковая, салицилово-цинковая паста и прочие.
- Заживляющие средства: бепантен, декспантенол, мазь календулы.
Мази от опрелости ног
В данном случае опрелости по большей части появляются между пальцами ног. Причинами могут быть: частое и сильное трение, заражение ног грибком, большой вес и обильное выделение пота.
План коррекции опрелостей. Как говорилось выше, нужно соблюдать правила личной гигиены: своевременно очищать ступни ног от загрязнений, старательно высушивать ступни (особенно между пальцами). Что касается обуви и носков, то они должны быть из натуральных кожи и тканей соответственно, чтобы ступни могли «дышать». Для устранения неприятного запаха можно применять тальк или другие индифферентные присыпки для ног. Из медикаментов используются мази: стрептоцидовая, синтомициновая, «Клотримазол» и прочие мази от опрелостей с антибиотиками для устранения грибковых инфекций. Для отшелушивания грубой кожи на пятках применяется салициловая мазь.
Мази от опрелостей у новорожденных и детей
Причинами опрелостей у малышей могут послужить одежда из синтетических материалов, ношение некачественных подгузников, перегрев, частное трение, заражение грибком и т.д.
План коррекции опрелостей. Ребенок должен носить дышащую одежду и качественные подгузники. Максимальное время ношения одного подгузника три часа. После каждой смены подгузника малыша нужно купать, тщательно обтирать мягким полотенцем и смазывать детским кремом или индифферентной присыпкой.
Медикаменты, которые можно использовать:
- Лечение опрелостей у новорожденных следует проводить под присмотром врача. Он может назначить купание в травяных ваннах, использование различных кремов (детских), присыпок или мазей (на травах).
- Для лечения опрелостей у детей постарше можно использовать цинковую мазь, крема (детские), мази на травах (календула, ромашка, череда и эвкалипт, облепиха и т.д.).
Лучшая мазь от опрелостей
Мамы маленьких детей советуют покупать цинковую мазь, пантестин, бепантен, декспантенол. Эти мази от опрелостей доступны по цене, практически безвредные и отлично помогают справиться с опрелостями, как у новорожденных, так и у детей постарше.
Взрослые советуют использовать салицилово-цинковую пасту при легких формах опрелостей, а при тяжелых – крем «Адвантан», мази: стрептоцидовая, синтомициновая, нистатиновая и прочие. Большой популярностью пользуется метилурациловая мазь, о ней хорошо отзывается большинство людей.
Показания к применению мази от опрелостей
Опрелости чаще всего появляются в складках между пальцами на ногах и руках, в пахово-бедерной и межъягодичной областях, в складках шеи и живота (у полных людей), в области подмышек. У женщин могут возникать опрелости под молочными железами, у маленьких детей – при недостаточном уходе и различных дерматологических заболеваниях.
Показания к применению мазей от опрелостей
- опрелости (обычные, инфекционные) и их профилактика;
- гнойное поражение кожи;
- экзема;
- омертвение кожных покровов при постоянном давлении (пролежни);
- заживление ожогов, порезов, ссадин, ран, трещин;
- пеленочный дерматит;
- поражение кожи и слизистых оболочек дрожжевым грибком (кандидоз);
- псориаз;
- дерматит.
Фармакодинамика
Мази от опрелости в паху
Очень часто данный диагноз ставят маленьким детям. Взрослые считают опрелости деликатной проблемой и довольно-таки редко обращаются за медицинской помощью. Такая тактика неверна. Необходимо вовремя выявить опрелость и начать её лечение.
План коррекции опрелостей. Чтобы устранить неприятные симптомы данного заболевания требуется в первую очередь необходимо соблюдать правила личной гигиены. Носить чистую одежду из натуральных тканей, чтобы кожа могла дышать, регулярно принимать душ или ванну, тщательно высушивать паховые складки. Для индивидуальной гигиены рекомендуются нейтральные моющие средства, которые не вызывают раздражения или аллергических реакций. Помимо всего вышеперечисленного, необходимо медикаментозное лечение:
- Обеззараживающие средства: настойка календулы, салициловая кислота, раствор борной кислоты и т.д. Также, можно использовать мази с антибиотиками или сульфаниламидами, которые обладают хорошей антибактериальной активностью (к примеру, синтомицин, клотримазол, нистатин, стрептоцид, метилурацил и т.д.).
- Подсушивающие препараты. Из вышеописанных мазей, кремов и паст сюда подойдут мази: салициловая и цинковая, салицилово-цинковая паста и прочие.
- Заживляющие средства: бепантен, декспантенол, мазь календулы.
Мази от опрелости ног
В данном случае опрелости по большей части появляются между пальцами ног. Причинами могут быть: частое и сильное трение, заражение ног грибком, большой вес и обильное выделение пота.
План коррекции опрелостей. Как говорилось выше, нужно соблюдать правила личной гигиены: своевременно очищать ступни ног от загрязнений, старательно высушивать ступни (особенно между пальцами). Что касается обуви и носков, то они должны быть из натуральных кожи и тканей соответственно, чтобы ступни могли «дышать». Для устранения неприятного запаха можно применять тальк или другие индифферентные присыпки для ног. Из медикаментов используются мази: стрептоцидовая, синтомициновая, «Клотримазол» и прочие мази от опрелостей с антибиотиками для устранения грибковых инфекций. Для отшелушивания грубой кожи на пятках применяется салициловая мазь.
Мази от опрелостей у новорожденных и детей
Причинами опрелостей у малышей могут послужить одежда из синтетических материалов, ношение некачественных подгузников, перегрев, частное трение, заражение грибком и т.д.
План коррекции опрелостей. Ребенок должен носить дышащую одежду и качественные подгузники. Максимальное время ношения одного подгузника три часа. После каждой смены подгузника малыша нужно купать, тщательно обтирать мягким полотенцем и смазывать детским кремом или индифферентной присыпкой.
Медикаменты, которые можно использовать:
- Лечение опрелостей у новорожденных следует проводить под присмотром врача. Он может назначить купание в травяных ваннах, использование различных кремов (детских), присыпок или мазей (на травах).
- Для лечения опрелостей у детей постарше можно использовать цинковую мазь, крема (детские), мази на травах (календула, ромашка, череда и эвкалипт, облепиха и т.д.).
Лучшая мазь от опрелостей
Мамы маленьких детей советуют покупать цинковую мазь, пантестин, бепантен, декспантенол. Эти мази от опрелостей доступны по цене, практически безвредные и отлично помогают справиться с опрелостями, как у новорожденных, так и у детей постарше.
Взрослые советуют использовать салицилово-цинковую пасту при легких формах опрелостей, а при тяжелых – крем «Адвантан», мази: стрептоцидовая, синтомициновая, нистатиновая и прочие. Большой популярностью пользуется метилурациловая мазь, о ней хорошо отзывается большинство людей.
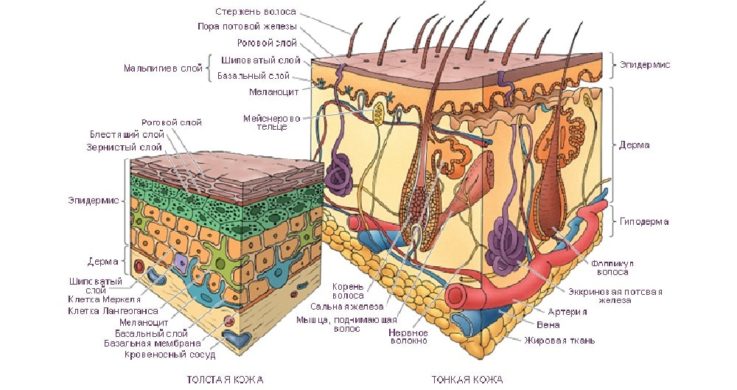
Строение кожи у детей
Кожа составляет общий покров тела ребёнка и состоит из:
- эпидермиса (верхний слой кожи или надкожица);
- дермы (собственно кожи);
- гиподермы или подкожно-жировой клетчатки.
Дерма — это основной слой кожи, состоящий из сосочкового и сетчатого слоя. В ней располагаются:
- кровеносные сосуды (отвечают за доставку и отток крови);
- лимфатические сосуды (осуществляют лимфоотток от кожи);
- нервные волокна (передача нервного импульса);
- потовые железы (главная функция — терморегуляция);
- сальные железы (отвечают за барьерную, защитную функцию);
- коллагеновые волокна (придают прочность коже);
- эластические волокна (упругость);
- волосяные фолликулы (нужны для роста и развития волос).
Эпидермис — верхний отдел кожи, включающий в себя следующие слои:
- ростковый (его производными будут ногти, волосы и кожные железы);
- базальный (в нём непрерывно созревают новые клетки кожи);
- шиповатый (клетки в этом слое соединены особыми выростами);
- зернистый (в нём содержатся макрофаги, выполняющие защитную функцию);
- блестящий (состоит из одного или двух рядов параллельно вытянутых клеток, преимущественно имеется на подошвах и ладонях);
- роговой (живые клетки здесь отсутствуют, выполняет защитную функцию, именно этот слой чаще всего поражает стрептодермия).
Гиподерма — слой, содержащий жировую ткань. Защищает кожу и органы от воздействия низких температур и механических влияний.
Особенности строения детской кожи
Отличительными особенностями строения кожи у детей, предрасполагающими к развитию стрептодермии, являются:
- тонкость эпидермиса (присутствуют на значительном протяжении только 3 слоя — роговой, базальный и шиповатый);
- недоразвитость соединительнотканных волокон дермы;
- нарушение в работе сальных и потовых желёз (в мозге ещё не окончательно сформированы центры, отвечающие за эти процессы);
- кожа и подкожная клетчатка обладают повышенной васкуляризацией, гидрофильностью (быстро вспыхивают и долго поддерживаются воспалительные процессы, вызванные инфекционными агентами, такими как стрептококк).
Основные особенности функции кожи у детей
Дети чаще подвержены стрептодермиям и другим гнойничковым заболеваниям кожного покрова (стафилодермиям и др.) ввиду того, что структурные элементы кожи недоразвиты, а защитные функции их покрова весьма несовершенны. Бактерицидность секрета потовых и сальных желёз у них значительно снижена, к тому же нарушена их регуляция, водно-липидная плёнка кожи имеет не кислую среду, как у взрослых, а слабощелочную или вообще нейтральную. Это обусловливает лёгкую ранимость кожи ребёнка, особенно на первых этапах её развития, склонность к образованию ссадин, трещин, лёгкому развитию патологических процессов при наличии инфекционного агента, такого как стрептококк и другие.
Период новорождённости и грудного возраста благополучен для стрептодермий в связи с тем, что уровень иммунитета малыша зависит напрямую от состояния иммунных сил его матери и иммунологических свойств её молока. Не менее подвержены стрептодермиям дети, находящиеся на искусственном вскармливании. Частота инфекционных поражений кожи увеличивается от 1 года до 8 лет, так как после года жизни уровень врождённого иммунитета ослабевает, а приобретённый ещё недостаточно отрегулирован. Ко всему прочему, у детей снижен синтез витамина D, что сказывается на защитных свойствах кожи ребёнка.
О возбудителе
Данную болезнь вызывают стрептококки, имеющие яйцеобразный или шарообразный вид. Они располагаются на поверхности кожи и в норме, т.е. являются условно-патогенной микрофлорой, но проникнуть внутрь не способны из-за иммунных клеток, находящихся в коже. Кроме человека паразитируют на грибах, животных и растениях. Детей они поражают после явлений, снижающих защитные силы организма и иммунный ответ кожи (различные заболевания, травмы кожи — ссадины, расчёсы, порезы и др.). Стрептококки вызывают 45 — 55% всех кожных инфекций у детей.
Интересные факты о стрептодермии
- Если у ребёнка появилась стрептодермия — это повод для родителей задуматься о состоянии иммунной системы их малыша. Ведь стрептококк есть на коже у всех людей, а вызывает стрептодермию лишь у некоторых.
- Стрептодермия может быть и самостоятельным заболеванием (первичная форма), либо осложнять течение других (ветряной оспы, герпетической инфекции, атопического дерматита и др.), т.е. является вторичной.
- Она чаще поражает детей, находящихся в больших коллективах (интернаты, детские дома, летние лагеря и др.).
- Стрептококк кроме стрептодермии может вызывать ангину, скарлатину, поражать сердце, лёгкие и может стать пусковым механизмом для ревматических заболеваний (острая ревматическая лихорадка, хроническая ревматическая болезнь сердца).
- Стрептодермией может заболеть любой человек, но чаще встречается у детей до 10 — 12 лет из-за особенностей, о которых мы говорили выше.
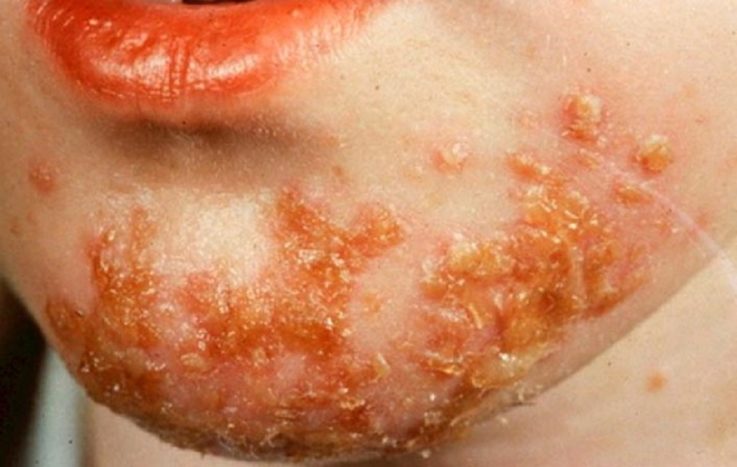
Какие бывают виды стрептодермии у детей и как они проявляются?
У детей стрептодермия зависит от общего состояния здоровья, его иммунитета, характера питания, сопутствующих заболеваний и может проявляться следующими формами:
- стрептококковое импетиго;
- простой лишай;
- буллёзное импетиго;
- щелевидное импетиго;
- импетиго ногтевых валиков или турниоль;
- обыкновенная эктима;
- сверлящая, или пронизывающая эктима;
- сифилоподобное папулёзное импетиго;
- стрептококковая опрелость;
- хроническая поверхностная диффузная стрептодермия.
Стрептококковое импетиго
На гиперемированном (покрасневшем) основании образуется полостной элемент (фликтена) с вялой стенкой и серозным содержимым. Часто стрептококковое импетиго поражает детей, которые длительно болеют ринитами (воспаление слизистой оболочки носа), отитами (воспаление уха) и др. При данных заболеваниях ребёнок постоянно вытирает вытекающие из носа и уха выделения, тем самым травмируя кожу вокруг них, в которую с лёгкостью проникает стрептококк. Процесс начинается с маленького красного пятнышка, на поверхности которого через пару часов образуется фликтена (светлый пузырёк) величиной от булавочной головки до горошины. Реже пузырёк образуется на неизменной коже. Его содержимое быстро мутнеет (становится гнойным, реже геморрагическим), засыхает в тоненькую корочку светлого цвета. Длится примерно около трёх, четырёх недель. Очаги поражения локализуются на верхних и нижних конечностях, лице, боковых поверхностях туловища.
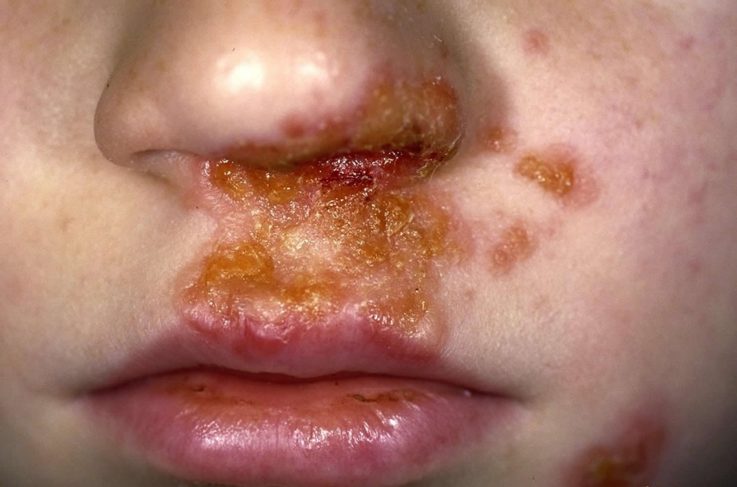
Щелевидное импетиго
Щелевидное импетиго или заеда (ангулярный стоматит) представляет собой быстро вскрывающиеся фликтены, расположенные в одном или обоих уголках рта, реже на латеральном крае глазной щели или крыльях носа. Без лечения болезнь длительно протекает, так как дети постоянно облизывают углы рта, поддерживая мацерацию (пропитывание тканей жидкостью). Проявляется дискомфортом и болью при открывании ребёнком рта.
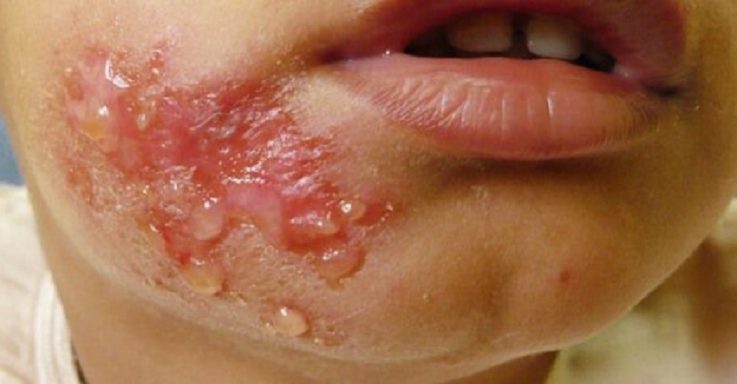
Буллёзное импетиго
Наиболее частая локализация буллёзного импетиго — тыл кистей ребёнка, реже — голени и стопы. Характеризуется образованием фликтен размером от чечевицы до голубиного яйца, которые лопаются и оставляют после себя постепенно увеличивающиеся язвенные дефекты.
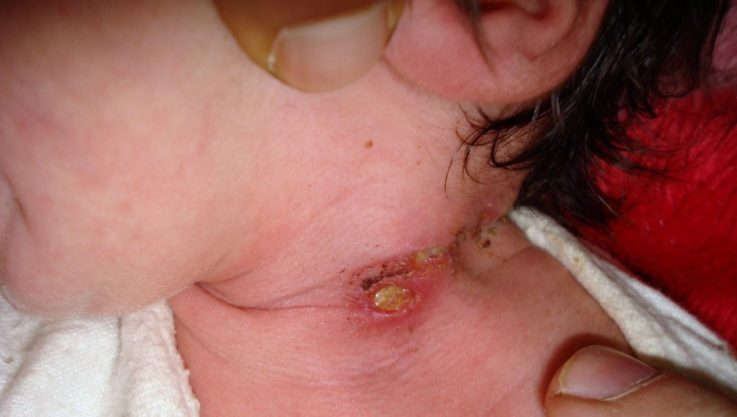
Импетиго ногтевых валиков, или турниоль
Фликтены при турниоле расположены вокруг ногтевых пластинок. После вскрытия пузырей образуется подковообразная эрозия, охватывающая ногтевые валики. Могут отторгаться ногтевые пластины, реже возникает озноб, лихорадка, лимфангит (воспаление лимфатических сосудов). Дети гораздо реже переносят импетиго ногтевых валиков в отличие от взрослых.
Обыкновенная эктима
Эктима начинается с небольшого пузырька или пустулы (гнойничок), который быстро ссыхается и оставляет после себя выпуклую корочку золотистого цвета. После отпадения корки остаётся язва овальной формы с кровоточащим дном. Заживает язвенный дефект примерно две-три недели. Частая локализация обыкновенной эктимы — голени, реже — ягодицы, бёдра. Субъективно отмечается небольшая болезненность в области язвы.
Сверлящая, или пронизывающая эктима
Пронизывающая эктима возникает у сильно ослабленных, плохо питающихся, обезвоженных вследствие длительного поноса детей в первые годы жизни (до 3 лет). Отмечается злокачественным течением с образованием глубоких язв с явлениями гангренизации (омертвения) участков кожи. Возникает на ягодицах, волосистой части головы, нижних конечностях. Связывают заболевание с присоединением к процессу кишечной или синегнойной палочки.
Простой лишай
Считается сухой разновидностью стрептодермии. Характеризуется простой (белый) лишай чётко ограниченными овальными очагами белого и розоватого цвета. Поражение расположено чаще в области щёк, нижних конечностей, рта. При воздействии солнечных лучей возможно их исчезновение. Характерна сезонность данной болезни (чаще возникает осенью и весной).
Стрептококковая опрелость
Характерно для тучных, перекормленных, потливых детей. Фликтены в большом количестве сливаются, вскрываются и оставляют сплошные эрозированные мокнущие поверхности красноватого цвета. Возможно присоединение по краям эрозий дрожжеподобных грибов. Течение длительное.
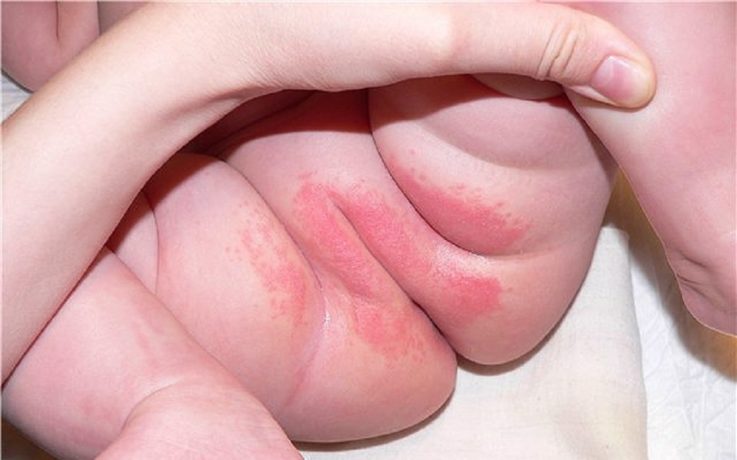
Сифилоподобное папулёзное импетиго
Преимущественно наблюдается у детей грудного возраста с плохим гигиеническим уходом. Фликтены разрываются с образованием эрозий с инфильтратом в основании, похожих на сифилитическое поражение. Окончательный диагноз выставляется после исследований, направленных на выявление бледной трепонемы (вызывает сифилис).
Хроническая поверхностная диффузная стрептодермия
Возникновению хронической диффузной стрептодермии способствуют:
- изменение обменных процессов кожи;
- длительные нарушения местного кровообращения;
- гипоксия тканей;
- длительные переохлаждения.
Характерно распространённое поражение обширных областей кожи. Очаг имеет крупнофестончатое очертание, иногда с синюшным или красноватым оттенком, покрыт корками.
Диагностика
При проявлениях стрептодермии вам помогут следующие специалисты:
- врач-педиатр;
- семейный врач;
- дерматовенеролог;
- хирург (при глубоких язвенных дефектах);
- иммунолог (заболевание часто связано с понижением защитных сил организма).

Врачи, кроме сбора анамнеза, осмотра, могут назначить следующие виды исследований:
- бактериологическое исследование с определением чувствительности микроорганизма к антибиотикам;
- общий анализ крови (возможно повышение лейкоцитов, скорости оседания эритроцитов);
- биохимический анализ крови (характерно повышение С-реактивного белка, сиаловых кислот, серомукоида и др.);
- реакция Вассермана (для исключения сифилитического поражения кожи);
- анализ крови на вирус иммунодефицита человека;
- анализ кала на яйца глист (глистные инвазии снижают иммунитет).
Лечение стрептодермии у детей в домашних условиях
Лечение на дому стрептококковых поражений кожи возможно только при незначительных очагах и удовлетворительном общем состоянии ребёнка.
Для местного лечения используют анилиновые красители:
- фукорцин;
- раствор бриллиантового зеленёго (зелёнка);
- метиленовый синий.
Из антисептиков:
- перекись водорода 1%;
- салициловый спирт 2%;
- перманганата калия (марганцовка) слабый раствор.
Их используют от 2-х до 4-х раз в сутки с последующим нанесением мазей.
Обзор 5 лучших мазей против стрептодермии
Для детей подходят следующие виды мазей:
- Левомеколь — проверенная временем высокоэффективная и недорогая мазь против стрептодермии. Обладает противомикробным действием, улучшает регенерацию кожи, уменьшает отёчность.
- Гиоксизон — оказывает антибактериальное, противовоспалительное действие, устраняет зуд и жжение кожи.
- Бактробан — останавливает рост и размножение микроорганизмов.
- Банеоцин — благодаря комбинации двух антибиотиков (неомицин и цинк-бацитрацин) оказывает выраженное антимикробное действие.
- Эритромициновая мазь — снижает выработку кожного сала, эффективный препарат в отношении многих инфекционных агентов.
Также возможно применение синтомициновой, цинковой мази, тридерма.
Перед использованием мазей проконсультируйтесь со специалистом, лечение будет эффективней, если предварительно сделать бактериологическое исследование с чувствительностью микроорганизма к антибиотикам.
При обширных поражениях кожи, тяжёлом течении болезни, неэффективности местных препаратов назначают системную антибактериальную терапию. Назначают: амоксициллин, азитромицин, цефуроксим и др.

Народные средства
Эффективны при стрептодермиях у детей следующие отвары:
- ромашки;
- череды;
- коры дуба;
- шалфея.
Используются в виде примочек на поражённые участки кожи ребёнка 2 — 4 раза в сутки. Вышеперечисленные отвары оказывают антимикробное, противовоспалительное, болеутоляющее действие, способствуют более быстрому заживлению очагов поражения.

Как укрепить иммунитет?
Родителям в первую очередь стоит отказаться от кормления ребёнка сладкими, мучными, жирными блюдами, так как они способствуют распространению стрептококка. В рационе обязательно должно присутствовать большое количество овощей и фруктов. Малыш обязан хорошо высыпаться, не перенапрягаться, избегать стрессов, иметь полноценный отдых. Возможен приём витаминов группы A, E (благоприятно влияют на функцию кожи). Не рекомендован, но возможен приём препаратов, обладающих иммуномодулирующими свойствами — Полиоксидоний, Циклоферон, Виферон, Ликопид и др.

Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Мази от стрептодермии у детей и взрослых
Цинковая мазь при стрептодермии назначается дерматологами для борьбы со стрептококком, который не переносит цинк. Данная мазь делает кожу мягче, увлажняет ее и дает длительный целебный эффект. Мазь наносится тонким слоем на чистую кожу 5-6 раз в сутки. Усилить эффект, при лечении стрептодермии, поможет цинковая мазь с левомицетином. Противопоказаний нет.
Банеоцин – комбинированная антимикробная мазь при стрептодермии с двумя антибиотиками.Она борется со стрептококками и стафилококками. Мазь наносится легким слоем пару в сутки. Противопоказана пациентам с больными почками, беременным и кормящим женщинам.
Пиолизин – хорошее комбинированное средство, уничтожает микробы, снимает воспалительные процессы и ускоряет заживление пораженных участков кожи. Наносится несколько раз в день на больные места. Противопоказаний нет.
Тетрациклиновая мазь при стрептодермииь- это хороший антибиотик широкого спектра против бактерий. Наносится небольшим слоем на проблемную кожу 2 разв в сутки или под повязку на 24 часа. Лечение длительное, до двух недель.
Гентаксан — комплексный противомикробный препарат. Мазь наносится на проблемный участок, сверху накладывается стерильная повязка на несколько часов. Могут возникнуть несколько побочных дерматологических эффектов.
Бактробан — активный антибиотик широкого спектра действия. Препятствует развитию и размножению микробов. Антибактериальная мазь при стрептодермии равномерно наносится ватным тампоном по проблемному участку, далее на обработанную кожу следует наложить стерильную повязку. Допустимы небольшие побочные реакции.
Салициловая мазь снимает воспалительные процессы, дезинфицирует проблемные участки. Накладывается несколько раз в день. Противопоказаний нет.
Так же вам может быть интересно:
- Лечим сами — как можно избавиться от бородавок в домашних условиях читайте тут.
- Выбираем самую лучшую мазь от фурункула
- Вульгарная пузырчатка — причины, симптомы, лечение
Мазь Фузидерм при стрептодермии относится к антимикробным препаратам местного воздействия, только для наружного применения. Наносится небольшим слоем на поврежденные фрагменты кожных покровов на 8-12 часов. Средняя длительность использования 7 дней.
Ихтиоловая мазь при стрептодермии — это местный антисептик, дезинфицирует и быстро устраняет инфекцию с кожной поверхности. Лечит кожный зуд и смягчает ороговевшую кожу, насыщает кожу, ускоряет восстановление кожи и прекращает чрезмерное шелушение. Анальгезирующие свойства проявляются уже через пару часов после применения.
Мазь Левомеколь при стрептодермии выписывают для комплексного воздействия. Эта мазь повышает уровень местного иммунитета, ускоряет заживление ран, снимает воспаления. Препарат наносится на стерильную салфетку, которую аккуратно накладывают на больное место. Лечение продолжительное, до полного выздоровления.
Гиоксизон – мазь при стрептодермии для комбинированное воздействия. Антибиотик, губительно действует на различные инфекции, ликвидирует воспалительные процессов, а также предотвращает возникновение и развитие вторичной инфекции. Мажется аккуратным слоем на рану, сверху накрывается повязкой на несколько часов.
Серная мазь при стрептодермии оказывает противомикробное действие. Наносится на больные участки кожы в течение 5 дней. Только после этого курса лечения больному можно водные процедуры и поменять постельное белье. Нистатиновая мазь – это антибиотик, обладает противогрибковым свойством.
Мазь Вишневского при стрептодермии – это антисептик широкого спектра. Препарат широко используется для устранения воспалений и высыпаний. Восстанавливает кожу при различных травмах и повреждениях. Применяется по предписанию врача. Возможны побочные эффекты.
Метилурациловая мазь при стрептодермии обладает свойствами анаболического средства, ускоряет клеточное восстановление, быстро заживляет раны, укрепляет иммунитет, снимает воспалительные процессы. Мазь применяется наружно, мажется легким слоем на проблемную кожу каждый день до полного выздоровления.
Симптоматика и постановка диагноза
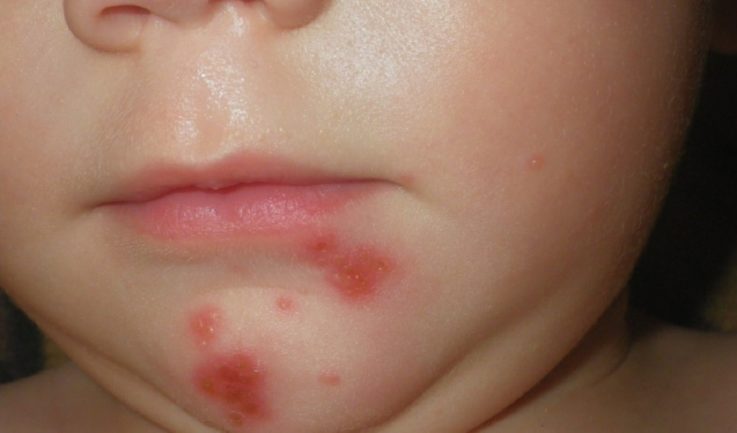
Начинается стрептодермия всегда с небольшого покраснения участка кожи. Через несколько дней появляется небольшой, вялый пузырек, наполненный жидкостью, вокруг него всегда имеется своеобразный воспаленный венчик. На этой стадии стрептодермия напоминает ветрянку. Пузырек лопается, образуя рыхлые, объемные корочки, которые, отпадая, открывают язвочки. Основными симптомами стрептодермии является поражение кожи, причем заболевание различают по локализации поражения:
- щелевидное импетиго или заеда – наиболее легкое проявление инфекции, очень часто начинается как трещина в углу рта, приносящая небольшой дискомфорт, и самопроизвольно заканчивается. При распространении, поражает не только кайму губ, может распространяться на крылья носа, слизистой носа. Характеризуется сильным жжением, ребенок не может открыть рот, слюнотечение усугубляет распространение бактерий на коже лица и рук. Небольшой пузырек может быстро превратиться в линейную трещину, покрытую корочкой медового цвета. Корочка отпадает, но возможно повторное появление; (Про заеды на губах у нас есть отдельная статья);
- стрептококковая опрелость – диагностируется у младенцев, так как локализуется в складках кожи. Фликтены или пузырьки сливаются в небольшие очаги, вызывая зуд;
- поражение ногтевых валиков – фиксируется при попадании стрептококка в область ногтя, вызывает сильную болезненность, резкое покраснение околоногтевого пространства. Всегда поражает несколько ногтей;
- буллезное импетиго – локализуется на руках, ногах ребенка, фликтены имеют большой размер, вскрываясь, образуют язвы, поражаются глубокие слои эпидермиса;
- стрептококковое импетиго – бактерии базируются в верхнем слое кожи, распространяется на лице, после отпадания корочек кожа имеет синеватый оттенок.
- размер волдырей может увеличиться до трёх сантиметров. Поначалу внутри высыпаний можно увидеть прозрачную жидкость, которая со временем темнеет, превращаясь в гной;
- пузыри локализованы в одном месте, могут нарастать друг на друга. Площадь повреждения кожи постепенно растет. Кожа в очаге проблемы может шелушиться и трескаться;
- при сдирании или чесании из волдырей может выделять кровь;
- после разрыва волдыря на его месте остается гной, который смывается со временем. Затем на коже можно увидеть небольшое пигментное пятнышко;
- когда болезнь отступает, папулы сохнут, на них образовывается корочка.
- Стрептококковое импетиго. При таком стрептококковом дерматите вокруг волдыря на коже появляется красная «рамка». В течение недели созревший пузырь вскрывается. После лопания его место покрывается светло-желтой корочкой, которая со временем просто исчезает.
- Буллезное импетиго. Пузыри при этом достигают большего размера (до полутора сантиметров), мутная серая жидкость в них созревает намного дольше. Такой волдырь не проходит бесследно, на его месте остается ранка.
- Щелевидное импетиго. Особенность такой болезни в том, что она появляется в уголках носа, глаз и рта. В народе такая проблема считается простым «заедом» и, как правило, проходит сама, не принося особых неудобств.
- Эритемато-сквамозное заболевание. Это сухая форма стрептодермии у детей, стрептококковой кожной болезни. Красноватые пятна, сухие и трескающиеся, могут распространяться по всей коже малыша. Сухая стрептодермия у детей заразна и плохо поддается лечению.
- Панариций. Как результат осложнения импетиго на пальцах возникает панацирий – стрептококковое повреждение ногтя. Кожа вокруг ногтя краснеет, шелушится. На запущенных стадиях ноготь может отслоиться.
- Опрелость. Так называются пиодермию, возникшую в складках кожи. От других видов отличается большим количеством трещинок на коже.
- Вульгарная эктима. Одна из самых тяжелых форм стрептодермии. Наблюдается глубокая эрозия кожи, а папулы больше похожи на язвы.
- Общая пиодермия. От стрептококковой отличается тем, что содержимое пузырьков остается прозрачным, не имея гнойной составляющей.
- Герпес или молочница на уголках губ. Их часто путают со щелевидным видом стрептодермии. Герпес отличается сильным зудом, а молочница – белым налётом.
- Ветряная оспа. Отличить её от инфекции стрептококка можно по наличию других признаков, например, острому повышению температуры.
- сужает поры и протоки сальных желез;
- обладает антисеборейным и иммуномодулирующим действием;
- убирает воспаление вокруг прыщей;
- быстро действует на самых сложных участках: на носу, подбородке, лбу, щеках.
- помогает в регенерации тканей и разглаживает рубцы;
- подсушивает жирную кожу на лице.
- от почечной недостаточности;
- гипервитаминоза;
- повышенного уровня липидов в крови;
- излишней чувствительности кожи на лице.
- На время лечения отказаться от загара, даже в солярии. Ретиноевая мазь увеличивает чувствительность к ультрафиолету.
- То же самое касается и пилинговых процедур.
- Не мазать вокруг рта и в промежутке от губ к носу, даже если там много прыщей.
- Применять увлажняющие крема и лосьоны.
- Очищать кожу щадящими средствами без спиртовой составляющей.
Все разновидности стрептодермии могут сочетаться между собой, встречаться у одного ребенка, в сущности, происходит самозаражение, так как бактерии быстро распространяются по кожному покрову. Неверно думать, что это лишь кожное заболевание. Атака стрептококков не проходит бесследно для всего организма: малыш становится вялым и раздражительным, страдает аппетит, меняются показатели анализа крови. Если иммунитет ослаблен, то бактерии могут атаковать и внутренние органы, вызвав ангину, поражение почек.
Диагноз педиатр ставит на основании внешнего осмотра.
Чем лечить экзему на ногах? Узнайте самые эффективные методы у нас на сайте.
Инструкцию по применению эфирного масла чайного дерева для кожи прочтите на этой странице.
Все подробности о стрептодермии у взрослых прочтите по этому адресу.
Как распознать проблему
Стрептококковая пиодермия может протекать бессимптомно в течение первой недели своего развития. Этот период стрептодермии у детей считается инкубационным. Далее начинает появляться клинический образ проблемы.
Поздняя диагностика может замедлить лечение, поэтому каждому родителю необходимо знать особенности течения такого дерматологического недуга.
Как выглядит стрептодермия у детей, фото:
Первые и последующие симптомы
Первое время симптомы болезни не носят ярко-выраженного характера. Появляется только небольшое покраснение в инфицированной области. Ею может быть кожа рук и ног, спины и живота. Но чаще всего недомогание появляется на лице, немного выше губ.
Вскоре на покрасневших от воспаления участках появляются небольшие красные точки, похожие на простую пищевую аллергию. Это первые стрептококковые волдыри.
Стрептодермия у детей в ранней стадии, фото:
По мере ухудшения состояния больного могут проявиться следующие симптомы:
От аллергических реакций такую пиодермию отличает отсутствие сильного зуда и жжения. Как правило, зуд присутствует, но не очень беспокоит ребенка. Болезнь сопровождается общей слабостью и усталостью, иногда – тошнотой.
На более запущенных стадиях, при сильной интоксикации организма, может подниматься температура и появляться озноб.
Папулы при стрептодермии имеют размер от нескольких миллиметров до одного сантиметра и шарообразную форму. Они покрыты тонкой оболочкой, под которой можно увидеть прозрачную или темную жидкость.
Существует множество подвидов заболевания, при которых внешние признаки стрептодермии отличаются друг от друга:
Чаще всего в раннем возрасте заражение стрептококками путают с пищевой аллергией. На первых стадиях стрептодермия и, правда, похожа на аллергическую реакцию. Отличить болезнь можно в тот момент, когда в папулах появляется жидкость.
Какой препарат самый популярный?
У многих в борьбе против угрей на первом месте ретиноевая мазь. Ее активным компонентом является изотретиноин в составе витамина А. Он способствует клеточной регенерации, нормализует выделение сального секрета, стопорит воспалительные процессы. Благодаря своему составу, ретиноевая мазь имеет много преимуществ:
Ретиноевая мазь имеет несколько аналогов. Так, «Ретасол» можно применять и для малышей от трех лет. «Клензит» и «Дифферин» советуют для лечения сыпи у подростков, но детям их не рекомендуют.
Наносится ретиноевая субстанция на пораженные места дважды в сутки и действует 12 часов.
Ретиноевая мазь очень эффектна, но подходит не всем. Так, не советуют ее тем, кто страдает:
Врачи выступают против применения этого средства беременными и кормящими женщинами.
Могут возникнуть и некоторые побочные эффекты: сухость кожи на лице, покраснение, небольшое жжение и зуд. Чтобы избежать их, следует проконсультироваться с дерматологом, показана ли вам ретиноевая мазь. И соблюдать определенные правила применения:
Какие еще мази спасут от прыщей?
Существует достаточно много альтернатив ретиноевой мази, эффективных и недорогих.
| Название | Как действует активный компонент | Преимущества | Противопоказания и побочные эффекты |
| Ихтиоловая | Ее активное вещество – ихтиол – положительно воздействует на воспаления, устраняет гнойники, застойные пятна и заживляет ранки. Серьезный противник дрожжеподобных грибков, стрептококков, стафилококков. | Воздействует на самые глубинные комедоны. Ее можно применять беременным и кормящим, но лишь по рекомендации дерматолога. | Индивидуальная непереносимость или аллергия на ихтиол, не рекомендуется детям до шести лет. |
| Салициловая | Отличное средство для ликвидации глубоких и поверхностных угрей на носу, щеках, лбу, подбородке. Основной компонент – салициловая кислота. Она обладает серьезными антисептическими и антибактериальными свойствами. | Восстанавливает кровообращение кожи. На лице благодаря этой мази не остаются пятна после прыщей. | Из-за изменения водного баланса может возникнуть ощущение сухости кожи. |
| Левомеколь | Противовоспалительные процессы происходят при помощи содержащихся в средстве левомицетина и метилурацила. Мазь снижает отечность, ликвидирует бактерии глубоко под кожей, усиливает регенерацию дермы. | Действует очень быстро. Разрешено использовать при беременности и кормлении грудью; Выравнивает цвет лица, убирает покраснение. | При чувствительности к составляющим – раздражение и зуд. |
| Эритромициновая | Главный компонент – антибиотик эритромицин. Он убивает все вредные бактерии, предотвращая дальнейшее воспаление. Рекомендована для применения против подростковых угрей. | Гипоаллергенна, не токсична. | Кожа при длительном периоде лечения привыкает к мази, что может привести к повторному раздражению. |
| Синтомициновая | Синтомицин ликвидирует множество бактерий, провоцирующих воспаление, в местах обширной локализации: на носу, лбу, подбородке, щеках. | Быстрый эффект. Необходима при обширном распространении комедонов. | Не рекомендуют применять длительно (больше одной недели), а также беременным. |
| Цинковая | Цинк – сильный антисептик. Он строит защитный барьер вредным воздействиям, эффективен как противовоспалительное средство. Хорош при стрептодермии и подростковых угрях. | Можно применять длительно без негативных последствий, в том числе детям, беременным и кормящим. | Непереносимость определенных компонентов. |
| Линимент Вишневского | Главное составляющее – антисептик ксероформ. Также средство содержит касторовое масло и березовый деготь. В комплексе с ксероформом они убыстряют заживление гнойных ранок. Мазь обладает антимикробным и регенерирующим действиями. | Нетоксична, не вызывает побочных эффектов, безопасна для детей и беременных женщин. | Неприятный запах, индивидуальная непереносимость. |
| Серная | Сера – хороший антисептик, действующий против бактерий и грибков. Она подсушивает жирную кожу, способствует рассасыванию шрамов. | Нетоксична, дополнительно помогает против кожных клещей. | Неприятный запах, индивидуальная непереносимость. |
| Гидрокортизоновая | Основное вещество – гидрокортизон – относится к гормональным. Оно хорошо действует как антивоспалительное, но метод лечения здесь направлен на устранение причин высыпаний. Поэтому применять мазь можно только после визита к дерматологу. | Быстро ликвидирует прыщи и воспаление, снимает зуд. | Гидрокортизон может накапливаться в тканях. Нельзя применять беременным и кормящим, детям и подросткам, а также людям с болезнями эндокринной системы. |