Вирусный недуг, который характеризуется возникновением на кожном покрове пузырьковыми высыпаниями, называется опоясывающий лишай. Данный инфекционный недуг относится к герпетическим инфекциям. Опоясывающий лишай при беременности довольно частое заболевание.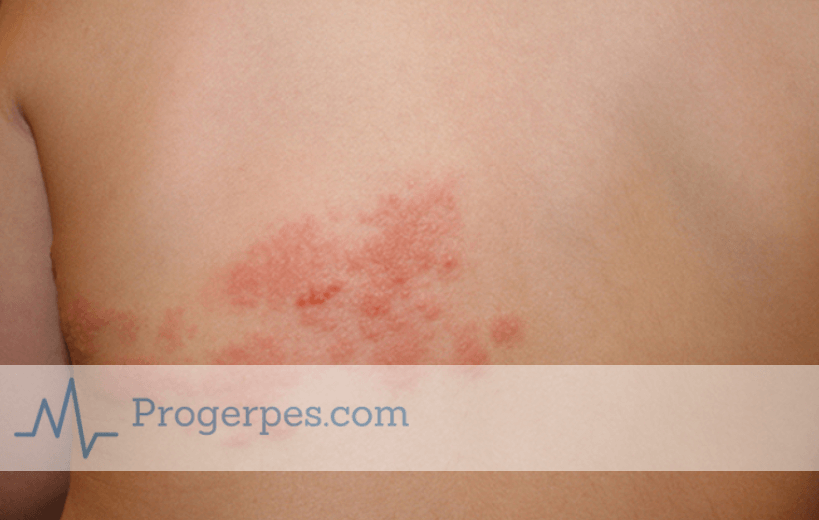 Хорошие иммунные силы способны подавлять герпесвирус в стадии активности. Но в период вынашивания ребенка организм женщины ослабляется, иммунная система не имеет специфических антител. Это может стать причиной серьезных осложнений как у самой беременной, так и у плода.
Хорошие иммунные силы способны подавлять герпесвирус в стадии активности. Но в период вынашивания ребенка организм женщины ослабляется, иммунная система не имеет специфических антител. Это может стать причиной серьезных осложнений как у самой беременной, так и у плода.
Такое заболевание, как опоясывающий лишай может передаваться новорожденному в процессе родов и при грудном вскармливании.
Опасность развития пороков развития нервной системы у ребенка возрастает в разы.
Перенесенная ветряная оспа, которая сопровождается сильными высыпаниями на теле, не исчезает из организма. Герпетическая инфекция внедряется в структуру нервной клетки и продолжает существовать в организме, находясь в латентной форме. Некоторые провоцирующие факторы способны привести вирус в стадию активности и тогда возникает опоясывающий лишай.
Содержание
Опоясывающий герпес и беременность
Опоясывающий лишай во время беременности возникает по причине сниженного иммунитета. Это становится отличной платформой для развития и размножения различных инфекционных недугов. Герпесвирус не является исключением в этом списке.
Основными факторами, которые могут спровоцировать активизацию латентной формы, являются:
- Сильные переохлаждения;
- Перегревания организма;
- Ситуации стрессового характера;
- Сильное перенапряжение в физическом плане;
- Острые респираторные вирусные инфекции.
Наибольшую опасность и влияние на плод несет в себе вирус ветряной оспы в первом триместре беременности. Это связано с тем, что именно в этот период начинают закладываться все будущие органы и системы ребенка. На более поздних сроках, опоясывающий лишай не так опасен, но не стоит пускать все на самотек и отказывать в лечении средствами от герпеса.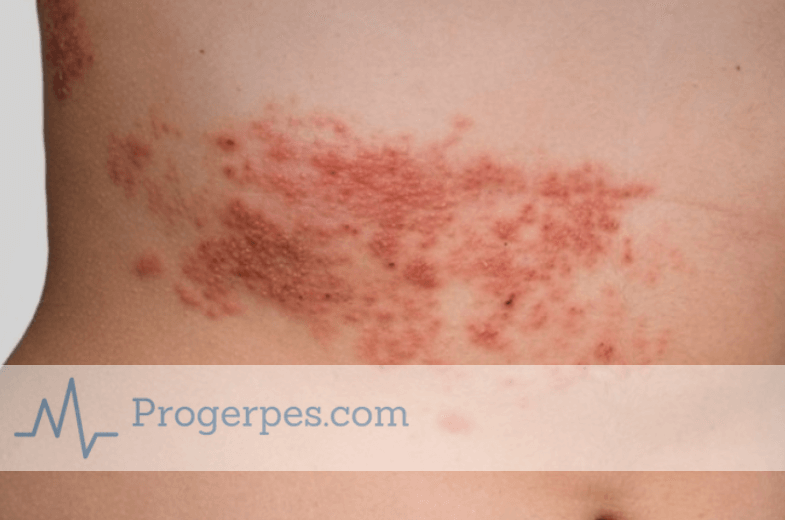
Проявление опоясывающего лишая начинается со следующих характерных симптомов:
- Повышение температурных показателей тела;
- Появление болевых ощущений в области поясничного отдела;
- Нарушение сна и отсутствие аппетита;
- Появление характерной сыпи.
Место в области высыпаний на кожном покрове отличается сильной болезненностью и зудом. Стадии развития опоясывающего лишая точно такие же, как при ветряной оспе. Начинают образовываться характерные пузырьки с жидкостью. С течением времени, новые высыпания не появляются, а жидкость в папулах темнеет. Далее образовываются корки, отпадающие самопроизвольно в течение 7 дней.
Болезнь может сопровождаться осложнениями, которые характеризуются поражением окончаний нервных волокон во внутренних органах.
При таком течении, отмечаются следующие нарушения:
- Ощущения дискомфорта в пищеварительном тракте;
- Нарушения движений в нижних и верхних конечностях;
- Появление проблем с мочеиспусканием.
Причины появления и возможная опасность
Опоясывающий герпес при беременности вызван вирусом ветряной оспы, относящийся к семейству герпетических инфекций. Первичное инфицирование варицеллой-зостер, вызывает ветрянку. В большинстве случаев ветряной оспой болеют дети и подростки. После заражения, спустя десятилетия может проявиться опоясывающий лишай.Причин появления опоясывающего герпеса несколько, и основными являются:
- Снижение иммунных сил организма;
- Сильные переохлаждения;
- Эмоциональная нагрузка;
- Инфекционные недуги.
Развитие опоясывающего лишая при вынашивании ребенка может стать причиной развития сильных осложнений самого периода вынашивания, а также существует риск инфицирования малыша. Не стоит паниковать заблаговременно, ведь риск развития опоясывающего лишая составляет всего 10% от всех ранее переболевших ветряной оспой пациентов.
Опоясывающий лишай может доставлять не только дискомфорт, а также стать причиной возникновения различных осложнений у самой беременной. Основными являются:
- Поражение роговицы глаз;
- Герпетическая инфекция в ушной раковине;
- Герпес опоясывающий двигательный.
Поражение роговицы глазного яблока – кератит, может возникнуть в случае, если вирус герпеса встроен в ветвь глазных нервов. На самой роговице могут появляться характерные пузырьковые высыпания и эрозивные поражения. Сопровождается это все сильными болевыми ощущениями и гиперемией глаз. Ушной герпес характеризуется поражением слухового прохода. А двигательный герпес поражает мышечные волокна там, где располагается сыпь.
Важно! Запоздалое лечение заболевания или же полное его отсутствие может стать причиной развития параличей и парезов.
Другими видами осложнений опоясывающего лишая являются:
- Воспаления мозговой оболочки;
- Воспаление нервных волокон в спинном мозге;
- Воспаления легочных структур;
- Воспаление печени.
Немаловажную роль играет опоясывающий лишай и в процессе формирования плода. Заражение ветряной оспой во время беременности становится причиной врожденных аномалий развития плода. У 6% новорожденных малышей могут отмечаться атрофии нижних и верхних конечностей, наличие рубцеваний на кожном покрове, аномалии развития сетчатки и центральной нервной системы.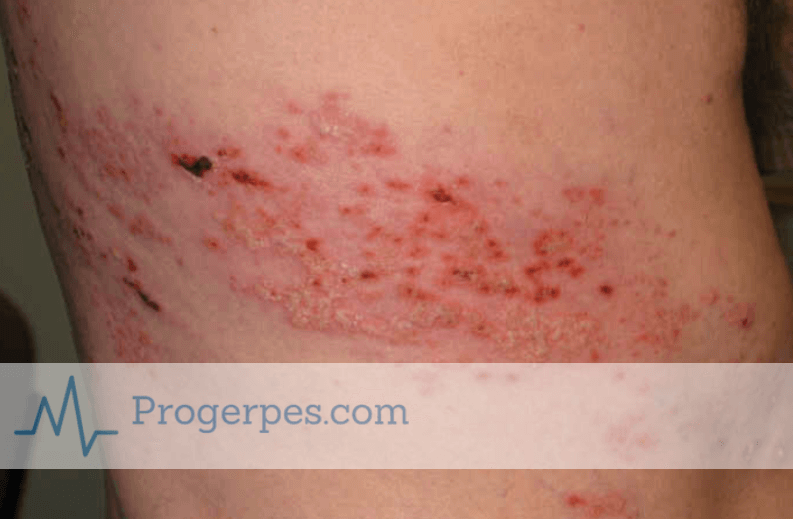
Помимо этого, опоясывающий лишай, возникающий в первом триместре беременности, может вызвать осложнения самого вынашивания:
- Начало преждевременных родов;
- Недостаточность плаценты;
- Кислородное голодание плода;
- Задержка развития плода;
- Многоводие.
Степень выраженности симптомов может зависеть от тяжести патологического процесса и от индивидуальных особенностей женского организма.
Читайте также
Опоясывающий лишай заразен или нет
Лечение опоясывающего герпеса
Схема лечебных мероприятий должна назначаться строго индивидуально.
Комплексная терапия герпетической инфекции подразумевает применение:
- Обезболивающих препаратов – для устранения болевых ощущений. Назначаются простые анальгезирующие вещества – Диклофенак, Ортофен. В дальнейшем может быть назначено- Темпалгин и Пенталгин.
- Препараты противовирусного характера – устраняют зуд и саму причину появления сыпи. Широко применяются такие медикаменты, как Ацикловир и Фамвир.
- Иммуностимулирующие препараты – Интерферон, Арбидол.
- Препараты обладающие местным терапевтическим эффектом – мази и гели Олазоль, Гипозоль.
Возможно применение народных средств в лечении опоясывающего лишая, но стоит помнить, что прежде чем употреблять настойки и экстракты необходимо проконсультироваться со специалистом.
Дерматологические проблемы при беременности
Время беременности – это особый период в жизни женщины. Она готовится стать матерью, у нее происходят перемены в сознании и в организме. Иммунитет понижается – иначе плод будет восприниматься инородным телом и отторгаться.
Обостряются хронические заболевания, патогенные микроорганизмы получают возможность активно размножаться – для них создаются благоприятные условия. У многих женщин появляется лишай при беременности – дерматологическое заболевание.
Выделяют несколько видов лишая:
- розовый;
- опоясывающий;
- стригущий;
- отрубевидный и некоторые другие.
Как заболевание влияет на состояние плода и как лечить дерматологические заболевания кожи?
Дерматологические проблемы при беременности
Время беременности – это особый период в жизни женщины. Она готовится стать матерью, у нее происходят перемены в сознании и в организме. Иммунитет понижается – иначе плод будет восприниматься инородным телом и отторгаться.
Обостряются хронические заболевания, патогенные микроорганизмы получают возможность активно размножаться – для них создаются благоприятные условия. У многих женщин появляется лишай при беременности – дерматологическое заболевание.
Выделяют несколько видов лишая:
- розовый;
- опоясывающий;
- стригущий;
- отрубевидный и некоторые другие.
Как заболевание влияет на состояние плода и как лечить дерматологические заболевания кожи?
Отрубевидный лишай при беременности
Лишаем называют воспалительные процессы в кожных покровах, имеющих инфекционный и паразитарный характер. Отрубевидный лишай, он же цветной — это разновидность лишая, вызванная грибком питироспорумом. Данный грибок благополучно проживает на коже людей и только при наступлении благоприятных условий начинает паразитировать. Лишаю подвержены люди с жирной кожей, склонные к повышенному потоотделению и те, кто не следит за гигиеной особенно в жаркое время года.
Гормональная перестройка на фоне беременности может спровоцировать патологическое развитие грибка.
Женское состояние во время беременности особенно благоприятно для перехода грибка в паразитирующую стадию. Началу патологии способствуют:
- снижение защитной функции иммунитета,
- повышенная чувствительность верхнего слоя эпидермиса,
- гормональный дисбаланс,
- сильная потливость,
- стрессовые состояния.
Все перечисленные факторы довольно часто встречаются у будущих мам. Спровоцировать развитие отрубевидного лишая могут и некоторые заболевания желудочно-кишечного тракта, изменения в обмене веществ.
Генетическая предрасположенность и отсутствие должной гигиены — также существенные причины отрубевидного лишая у беременной. Ожидание ребёнка в летний период, когда влажность воздуха сочетается с сильной жарой также может быть омрачено развитием отрубевидного лишая.
Единственным заметным признаком отрубевидного лишая являются изменения кожного покрова. При заболевании у беременной наблюдается появление цветных шелушащихся пятен (они могут быть иметь окраску от серо-жёлтого до ярко-коричневого).
Грибок у беременных чаще всего поражает:
Гораздо реже лишай локализуется на голове, конечностях и паховой области.
Некоторые пациентки с данным диагнозом жалуются на зуд и жжение в области поражённых участков. Однако при их отсутствии не стоит откладывать визита к доктору.
Диагностика отрубевидного лишая при беременности
Дерматолог может поставить диагноз после визуального осмотра кожных покровов беременной. Однако для уточнения типа болезни и её причины понадобятся и другие диагностические методы:
- Сбор анамнеза,
- Йодная проба, при которой помазанные йодом участки спустя небольшое время начинают краснеть;
- облучение люминесцентной лампой Вуда, при таком воздействии пятна лишая начинают люминировать зеленоватым цветом;
- микроскопическое исследование клеток поражённого эпидермиса (наличие изогнутых гифов и овальных спор подтверждают диагноз).
Профилактика
Во избежание заболевания будущая мама должна:
- отказаться от вредных привычек,
- вести здоровый образ жизни,
- соблюдать правила личной гигиены,
- носить одежду из натуральных тканей или из современных синтетических, которые впитывают пот и позволяют коже дышать,
- придерживаться правил рационального питания,
- принимать мультивитаминные комплексы,
- отказаться от посещения мест общего пользования (особенно бань, саун, бассейнов, фитнес-клубов с общим душем).
Для предотвращения рецидива отрубевидного заболевания беременной нужно выполнить следующие правила:
- в полном объёме пройти лечебный и профилактический курс по назначению врача,
- быть особенно аккуратной в вопросах гигиены,
- продолжать дезинфекцию своих вещей.
Чем лечить розовый лишай при беременности?
Высыпание на коже специфических пятен с очерченными краями – это возможный розовый лишай, во время беременности к необычной симптоматике нужно относиться с повышенным интересом.
Он может развиться из дремлющего вируса герпеса при ослаблении иммунитета или быть вызванным другими причинами:
- Гормональные перестройки, недостаток женских половых гормонов (нужно сдать кровь на анализ).
- Ослабление защитных функций материнского организма вследствие токсикоза (раннего или позднего).
- Частые простуды, перенесенные вирусные заболевания.
Лучше проконсультироваться с гинекологом, ведущим беременность. На ближайшие 9 месяцев он должен стать незаменимым человеком. Вот с ним все вопросы и следует обсудить.
Будущие мамы – это богини, приводящие в мир новую жизнь. Они могут вздохнуть с облегчением – розовый лишай при беременности влияние на плод не оказывает вообще. Ребенок защищен от дерматологических недугов. Но если причины лишая скрываются внутри, нужно укрепить здоровье женщины. А для начала определяют болезнь и борются с симптомами:
- Сначала появляется розоватое пятнышко, потом могут развиться новые.
- Через пару недель они станут светлеть, могут желтеть и шелушиться.
- Исчезают незваные гости через полтора месяца – 6 недель. Все.
Кроме зуда и морального дискомфорта пятна вреда не несут. Они с легкостью могут распространиться по телу вследствие растирания кожи во время купания. Терапии данный недуг особой не требует. Лекарственные травы внутрь принимать запрещено (особенно зверобой, душицу, шалфей). Дерматологи советуют будущим мамам обратить внимание на общеукрепляющие методы. Препараты назначает врач.
В качестве помощи ослабленному иммунитету врачи прописывают интерфероны (в ответ на возбудителей заболеваний организм вырабатывает антитела, похожие белки – это и есть интерфероны). Но их принимают с осторожностью, иначе собственные защитные функции совсем разленятся.
Помогут и сбалансированный рацион, гимнастические упражнения для беременных, ходьба.
Чем лечить розовый лишай при беременности, беспокоит женщин, испытывающих зуд:
- Пятна обрабатывают натуральным яблочным уксусом или растительными маслами (регенерации тканей способствует облепиховое масло).
- Настой ромашки является отличным антисептиком, им обтирают поврежденные участки кожи, как и отваром календулы.
- Смешивают сливочное масло с продуктами пчеловодства – медом, прополисом, если нет аллергии. Используют как мазь.
Беременным нужны положительный настрой, хорошее настроение и гармоничный график дня. Только так защитные функции будут работать с удвоенной силой. И не нужно переживать по пустякам. Розовый лишай – именно такая мелочь, заставляющая пересмотреть взгляд будущей мамы на себя и свой организм.
Методы лечения
Для лечения отрубевидного лишая применяются антимикотические препараты. Некоторые из этих средств блокируют выработку ферментов грибка, нарушая тем самым его функционирование в роговом слое кожи. Другие средства разрушают клеточную стенку микроорганизма, приводя к его гибели. Выбор конкретного препарата будет зависеть от тяжести состояния женщины и распространенности процесса. При лечении также стоит учитывать возможную устойчивость грибка к определенным антимикотическим средствам.
Во время беременности используются противогрибковые препараты местного действия – кремы и мази. В качестве действующего вещества используются только относительно безопасные для плода средства (кетоконазол, тербинафин, циклопирокс и др.). В I триместре все лекарственные средства применяются с большой осторожностью. Поскольку отрубевидный лишай – длительное вялотекущее заболевание, нет никакой необходимости торопиться с лечением. В большинстве случаев врачи стараются дождаться II триместра, прежде чем назначать любые антимикотические средства.
Курс лечения при отрубевидном лишае составляет до 3-4 недель. Все это время на кожу наносится рекомендованное дерматологом средство 2-3 раза в день. При появлении пятен на волосистой части головы используются специальные шампуни с антимикотическим действием. Длительность применения шампуня – 5-7 дней.
Замечено, что отрубевидный лишай чаще развивается у людей, находящихся в жарком влажном климате. По возможности беременной женщине, страдающей частыми обострениями лишая, следует на время ожидания малыша сменить место проживания. Если это не возможно, в жаркое время года необходимо обрабатывать кожные покровы антимикотическими средствами (крем для кожи и шампунь для волосистой части головы в течение 3-5 дней перед наступлением сезона).
Системные противогрибковые препараты во время беременности не назначаются. Антигистаминные средства используются при сильном зуде, который встречается крайне редко. Сильный зуд – повод пересмотреть диагноз и сменить тактику лечения.
Умеренный зуд при отрубевидном лишае может стать причиной определенного дискомфорта. Избавиться от неприятных ощущений помогут следующие рекомендации:
- Не используйте мыло и другие средства, высушивающие кожу. Обратитесь к дерматологу для подбора специальных средств по уходу за вашей кожей.
- На время обострения не принимайте горячую ванную или душ. Горячая вода усиливает зуд.
- Не растирайте кожу полотенцем.
- Откажитесь от ношения белья из грубой и синтетической ткани.
- Сразу после водных процедур наносите на кожу специальный увлажняющий крем, рекомендованный дерматологом.
Специфической профилактики отрубевидного лишая не существует. Рациональное питание и укрепление иммунной системы снижают риск обострения болезни во время беременности и сразу после родов. Будущим мамам, склонным к развитию лишая, следует избегать стрессов. Не рекомендуется посещать страны с жарким климатом и длительное время находиться во влажных помещениях. При появлении характерных пятен на коже необходимо обратиться к дерматологу.
Автор: врач акушер-гинеколог Екатерина Сибилева
Фото:Общественное достояние
 Педикулез при беременности
Педикулез при беременности Опоясывающий лишай при беременности
Опоясывающий лишай при беременности Фурункулы при беременности
Фурункулы при беременности Грибок ногтей при беременности
Грибок ногтей при беременности Солнечный ожог при беременности
Солнечный ожог при беременности Розовый лишай при беременности
Розовый лишай при беременности
Причины развития заболевания
Организм беременной женщины более подвержен различным заболеваниям. Так, основными причинами заражения лишаем беременной женщины являются:
- непосредственный контакт с человеком, зараженным грибковой или вирусной инфекцией;
- инфекция, полученная от кошки или других животных;
- недостаток витаминов в организме беременной;
- общая слабость и упадок сил;
- частая подверженность стрессам, негативно воздействующим на весь организм;
- длительное пребывание при низких температурах, что также весьма опасно для женщины и плода;
- ослабление иммунитета вследствие простуды;
- наличие хронических заболеваний.
Симптомы лишая
Лишай у беременных имеет такую же стандартную симптоматику. Основными признаками болезни выступают:
- появление на кожных покровах высыпаний различной формы, цвета, размеров и локализации;
- шелушение кожи;
- ярко выраженное ощущение зуда;
- изменение пигментации на кожных покровах, пораженных лишаем.
ВАЖНО! Симптомы лишая у беременных могут зависеть от разновидности самого заболевания, и лечение для них так же должно быть разным. Поэтому при появлении каких-либо кожных проявлений будущим мамам необходимо срочно обратиться к врачу.
Разновидности заболевания
В зависимости от формы поражения кожных покровов, от причин их возникновения и особенности протекания болезни в современной медицинской практике выделяют несколько видов лишая. Лечить каждый из них необходимо по-разному, поэтому крайне важно определить разновидность лишая у беременной женщины и узнать, насколько он опасен для нее самой и для плода.
Особенности розового лишая
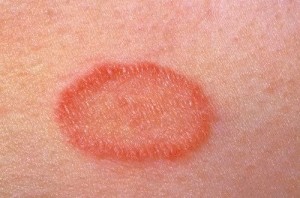 Название данной разновидности заболевания походит от проявлений главного его симптома. Первым признаком розового лишая у беременных выступает появление на коже пятна розового цвета округлой формы. Фото такого пятна поможет вам убедиться в точности симптома. В процессе развития заболевания беременные женщины могут наблюдать у себя появление небольших овальных розовых пятен на коже плеч, груди, по бокам и т.д. Кожа на пораженных участках начинает шелушиться и наблюдается довольно сильный зуд.
Название данной разновидности заболевания походит от проявлений главного его симптома. Первым признаком розового лишая у беременных выступает появление на коже пятна розового цвета округлой формы. Фото такого пятна поможет вам убедиться в точности симптома. В процессе развития заболевания беременные женщины могут наблюдать у себя появление небольших овальных розовых пятен на коже плеч, груди, по бокам и т.д. Кожа на пораженных участках начинает шелушиться и наблюдается довольно сильный зуд.
Читайте также: Белый лишай — лечение и причины его появления
Розовый лишай при беременности, как правило, возникает на фоне гормонального сбоя, резкого снижения иммунитета, а также на фоне аллергии. Обычно розовый лишай не требует специального лечения, ведь заболевание может пройти само по себе примерно через две недели после появления первых его признаков. Абсолютно не опасной и быстротечной окажется болезнь для беременной женщины и плода, если будущая мать будет соблюдать следующие рекомендации:
- носить просторную одежду из натуральных тканей (хлопка или шелка), отказаться от шерсти;
- увлажнять участки кожи при возникновении сильного зуда;
- не перегревать участки кожи, пораженные розовым лишаем, и мыть их с использованием мыла мягкого действия;
- не использовать косметические средства, как при наличии симптомов, так и после окончания лечения минимум две недели;
- после мытья наносить на пораженные участки каламиновую мазь.
Как определить разноцветный лишай?
Разноцветный лишай во время беременности опасен для будущих мам и малышей только неприятными симптомами. Также в медицинской сфере данный вид лишая носит название отрубевидный или цветной. Первыми симптомами разноцветного или отрубевидного лишая выступают разные по размеру пятна на различных участках кожных покровов. Как правило, такие пятна появляются на животе, под мышками, в области грудной клетки, в паху или под коленями.
Цветному (отрубевидному) лишаю беременные подвержены в первую очередь. Обусловлено это слабым иммунитетом и резким изменением гормонального фона. Отрубевидный лишай совершенно не опасен ни для матери, ни для ее будущего малыша. Пятна на коже могут даже не чесаться и не причинять какой-либо дискомфорт. Однако лечение разноцветного лишая должно быть своевременным, и назначаться только опытными специалистами-дерматологами.
Стригущий лишай: причины и симптомы
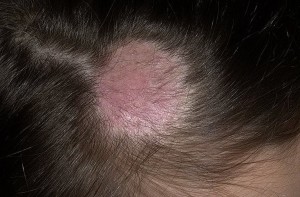 В отличие от отрубевидного или цветного, стригущий лишай более опасен для здоровья беременной женщины. Данная разновидность болезни поражает ногти и волосяные покровы. Фото таких поражений всегда смогут помочь удостовериться в имеющихся симптомах. Но в любом случае кожные проблемы у беременных всегда должны быть поводом для срочного обращения к врачу.
В отличие от отрубевидного или цветного, стригущий лишай более опасен для здоровья беременной женщины. Данная разновидность болезни поражает ногти и волосяные покровы. Фото таких поражений всегда смогут помочь удостовериться в имеющихся симптомах. Но в любом случае кожные проблемы у беременных всегда должны быть поводом для срочного обращения к врачу.
Стригущий лишай передается в основном от носителя данного заболевания. Нередко причиной заражения являются контакт с кошкой или собакой. Симптомы болезни проявляются практически сразу. Волосы на пораженных участках выпадают, а на их месте кожа обретает розовый цвет и начинает шелушиться. Стригущий лишай требует специального лечения. Чтобы избежать заражения, следует помнить, что чужие кошки и собаки, а также все, что с ними связано, на период беременности – запретная для вас тема.
Читайте также: Диагностика и признаки лишая у человека
Опасен ли опоясывающий лишай?
Такое заболевания для беременных наиболее опасно. Опоясывающий лишай вызывается вирусом герпеса третьего типа. На теле в области межреберных впадин образовываются пятна, на месте которых со временем появляются пузырьки. Такие поражения вызывают сильную боль, поэтому лечить их надо неотложно. По размерам пятна могут быть самыми различными, также в процессе развития болезни они могут сливаться и расползаться по телу.
ВАЖНО! Такое заболевание, как опоясывающий лишай, опасно только для психоэмоционального состояния матери, которое непременно влияет и на плод. Поэтому при появлении характерных кожных дефектов необходимо срочно обратиться к дерматологу. Ведь помимо лишая возможно развитие псориаза при беременности и других дерматологических заболеваний.
Как лечат лишай при беременности?
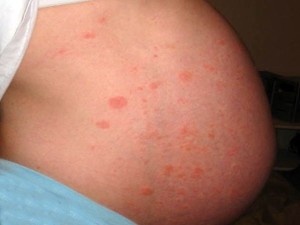 Лечение болезни зависит от того, какой именно вид лишая (цветной или опоясывающий, розовый или стригущий) наблюдается у беременной пациентки. Также средства для лечения определяются по степени запущенности заболевания. Как правило, чтобы снять сильный зуд, врач-дерматолог назначает пациентке безопасные антигистаминные препараты. Если лишай при беременности появляется из-за вируса, то необходимо использование противовирусных средств, если из-за грибка – противогрибковых. Прием восстановительных и витаминных препаратов необходим беременным, чтобы укрепить иммунитет и впредь не сталкиваться с лишайными заболеваниями, которые переносят не только люди, но также кошки и другие животные.
Лечение болезни зависит от того, какой именно вид лишая (цветной или опоясывающий, розовый или стригущий) наблюдается у беременной пациентки. Также средства для лечения определяются по степени запущенности заболевания. Как правило, чтобы снять сильный зуд, врач-дерматолог назначает пациентке безопасные антигистаминные препараты. Если лишай при беременности появляется из-за вируса, то необходимо использование противовирусных средств, если из-за грибка – противогрибковых. Прием восстановительных и витаминных препаратов необходим беременным, чтобы укрепить иммунитет и впредь не сталкиваться с лишайными заболеваниями, которые переносят не только люди, но также кошки и другие животные.
Эффективны ли народные средства для лечения лишая?
Как и любое заболевание, лечить лишай в период беременности можно с помощью народных средств. Такие методы лечения должны быть только вспомогательными, ведь беременность – не время для экспериментов. Среди популярных народных средств, с помощью которых в народной медицине лечат розовый, разноцветный, стригущий и опоясывающий лишай при беременности, стоит отметить:
- нанесение на пораженные участки настойки календулы и касторового масла, смешанные в равных долях;
- наложение на пораженный участок свежего капустного листа со сметаной;
- втирание в пораженные лишаем участки смеси уксуса и горчицы;
- смазывание очагов заболевания пеплом от сожженной газеты.
Кроме того существует еще масса методов, позволяющих облегчить протекание цветного, розового и других видов лишая, а также предотвратить их негативные последствия для здоровья матери и ребенка. Но в любом случае целесообразность использования народных средств должна быть предварительно оговорена с врачом.
Особенности течения псориаза у беременных
Специалисты провели ряд исследований с целью сравнения симптоматики и скорости развития псориаза у женщин в различные репродуктивные фазы. Была определена зависимость проявлений заболевания и гормональных скачков. При этом не исключается вероятность влияния иных факторов, которые до сих пор не выяснены. Вполне возможно, что на механизмы развития псориаза оказывают влияние другие причины, которые не имеют отношения к гормональным.
Псориаз во время беременности имеет следующие особенности течения:
- Патологический процесс начинает прогрессировать гораздо медленнее.
- Существуют риски развития гипопигментации кожного покрова.
- После рождения ребенка клиническая картина становится более выраженной.
Интересно знать!
Усугубление чешуйчатого лишая отмечается достаточно редко. Практически во всех случаях заболевание протекает без каких-либо изменений.
Обострение псориаза во время беременности возможно на фоне нарушения гормонального метаболизма, что характерно для стрессовых ситуаций. Это может привести к генерализованной форме пустулезного чешуйчатого лишая. Она является достаточно тяжелой и чаще всего проявляется перед или после родового процесса.
Медикаментозные средства от псориаза при беременности
Для устранения симптоматики и остановки прогрессирования заболевания назначаются следующие средства:
-
Глюкокортикоиды
(кортизон). Препараты предназначены для ограниченных участков пораженного кожного покрова. Не рекомендуется наносить на область груди, живота и на плечи.
-
Отшелушивающие средства
(салициловая кислота и мочевина). Используются для ограниченных участков кожи с целью удаления ороговевших слоев эпидермиса.
Системные препараты, которые назначаются для лечения чешуйчатого лишая, обладают тератогенным действием. Они могут стать причиной образования тяжелых аномалий в период развития плода. Особенно опасно принимать такие средства на протяжении первого триместра беременности.
Единственный препарат, который может использоваться при беременности — «Циклоспорин». Его назначают при тяжелых формах псориаза. Лекарственное средство не оказывает негативного воздействия на ребенка, но может вызвать побочные реакции у матери.
Для предотвращения прогрессирования псориаза во время беременности, рекомендуется использовать смягчающие лосьоны, натуральные масла и увлажняющие кремы. Принимать медикаментозные препараты и наносить косметические средства следует только после консультации со специалистом. В противном случае существуют риски дальнейшего развития заболевания.
Задайте вопрос врачу

- Богдан Нефедов
- дерматолог, венеролог
- 16 лет опыта
Общее описание заболевания и группа риска
Герпес – инфекция, болезнь, вызванная вирусом разного типа происхождения. Вирус герпеса живет внутри нервных клеток, в районе позвоночника. Он там «дремлет». И периодически, в различных условиях, в зависимости от состояния организма, окружающей среды, он «пробуждается», вызывает «простуду» — высыпания на определенных участках кожи и слизистой.
Вирус передается, в основном, при контакте (половом, тактильном и даже при поцелуе).
Важно: по статистике герпесом заражены практически все (до 95%) взрослые люди.
У некоторых болезнь дает знать о себе часто, тяжело протекает, выздоровление длительное, с осложнениями. У других – явление редкое, быстро проходящее.
В чем тут секрет и кто является «слабым звеном» проявления вируса?
Зона риска, причины активности вируса:
- низкий иммунитет;
- гормональный сбой, перестройка организма будущей мамы;
- стрессы, усталость, бессонница;
- другие инфекции (простуда, грипп и т.д.);
- ВИЧ (СПИД).
Важно: у женщин во время беременности снижен иммунитет, организм все силы направляет на вынашивание плода, как следствие, во время беременности даже «спящий» вирус может проявить себя.
Классификация видов, форм, степеней болезни
Во-первых, вирус условно делится на два основных типа:
- 1 тип – «легкий» — поражение губ, носа, глаз.
- 2 тип – поражаются половые органы.
Важно: существует смешанный тип, когда инфекция распространяется на всю слизистую оболочку организма.
Иммунологи выделяют еще клинический 3 тип, протекающий в два этапа – ветрянка, а затем опоясывающий лишай.
Во-вторых, болезнь имеет два вида проявления вируса:
- Первичный – вирус попадает в организм.
- Рецидивирующий – вирус из организма не удален, находится в неактивном состоянии.
В-третьих, каждый тип имеет свои пути заражения:
- 1 – вирус попадает воздушно-капельным, контактным или половым путем;
- 2 – только половым путем;
- 3 – вирус приобретается от больного ветрянкой и опоясывающим лишаем.
Важно: во всех случаях вирус попадает в здоровый организм от больного человека, независимо от того, в активной или «спящей» форме он присутствует у больного.
Симптомы герпеса при беременности
Герпес во время беременности имеет стандартную классическую форму, симптомы не меняются:
- Первые признаки – общая слабость, вялость, разбитое состояние, снижается физическая активность. Может повыситься температура до 37 – 38°С, это всегда сопровождается ломотой в суставах и мышцах, головной болью.
- Признаки 1 типа – появляется неприятный зуд, жжение, покалывания в области губ, крыльях носа и пр. Затем появляются пятна — язвочки, пузырьки наполняются жидкостью, лопаются, после покрываются корочкой. Все это сопровождается болезненными ощущениями. После заживления корочки отслаиваются, не оставляя никаких следов.
- Признаки 2 типа – предыдущие симптомы сохраняются, меняется лишь область поражения – половые органы.
- При рецидивном, 3 типе, симптомы проявляются слабо, чаще всего безболезненно, даже удается предотвратить образование пузырьков, если вовремя начать лечение.
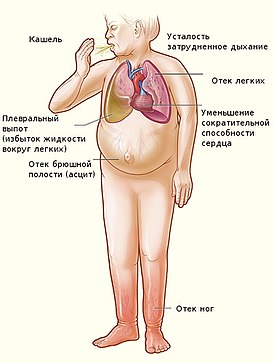
Осложнения
Опасен ли вирус герпеса для будущего ребенка? Вероятность тяжелых последствий зависит от вида проявления инфекции:
Первичное попадание вируса во время вынашивания плода очень опасно как для беременной женщины, так и для ребенка – инфекция может проникать через плаценту.
Заражение вирусом в 1 триместре беременности может привести к выкидышу. Возможные последствия для ребенка:
- врожденные отклонения в развитии мозга;
- поражения нервной системы;
- физические отклонения;
- дефекты слуха и зрения;
- заражение в 3 триместре имеют риск для малыша:
- поражение мозга;
- ребенок может родиться мертвым.
Опасность для матери:
- преждевременные роды;
- нарушение системы свертывания крови;
- вирусемия (инфекция попадает в кровь).
При рецидивирующем виде (ранее случались высыпания) риск значительно снижается до 5% случаев. В организме будущей матери присутствуют антитела, способные защитить ребенка от вируса.
Кроме того, при обострении герпеса 2 типа (генитального) перед самыми родами, врач может порекомендовать кесарево сечение, чтобы избежать заражения малыша во время родов.
Важно: герпес новорожденных – поражение организма ребенка во время родов.
Прогноз и профилактика
Во время планирования беременности супружеской паре следует пройти полное обследование на наличие любых инфекций и пролечить их.
Если женщина не является носителем вируса герпеса, возможна вакцинация, защищающая от заражения во время беременности.
Особенность вируса герпеса – окончательно вылечить его, удалить из организма невозможно. Но лечить и поддерживать организм, чтобы вирус не прогрессировал, необходимо как до беременности, так и во время вынашивания ребенка.
Меры профилактики:
- повышение сопротивляемости организма, укрепление иммунитета:
- прогулки,
- свежий воздух,
- гимнастика для беременных,
- дыхательные упражнения,
- хороший сон,
- избегание контакта с больными людьми – даже при разговоре можно заразиться вирусом,
- отказ от вредных привычек;
- планирование беременности, комплексное обследование;
- применение противовирусных препаратов (только по назначению специалиста).
Питание: ограничения по продуктам и приему лекарственных препаратов
Во время обострения и лечения герпеса следует воздержаться от:
- сладкого (сахар тормозит усвоение витаминов В, С, снижает иммунитет);
- цитрусовых;
- мучных продуктов;
- копченостей, консервов;
- жареных блюд.
Совсем исключить из рациона необходимо:
- шоколад,
- кофе,
- орехи, арахис,
- семечки,
- горох, фасоль,
- изюм.
Сократить мясные продукты (куриное мясо, говядину).
Не рекомендуется пить томатный сок.
Ограничить соленую и острую пищу.
В период рецидива в рационе должны присутствовать молоко и кисломолочные продукты, творог, богатая йодом морская капуста, яйца, овсяные хлопья, зародыши пшеницы.
Важно: несбалансированное питание приводит к активизации вируса герпеса.
Нельзя бесконтрольно принимать лекарства на основе элеутерококка, женьшеня. Лучше заменить эти препараты ягодами (калина, клюква, облепиха). Природная кислая среда противостоит вирусу герпеса и поддерживает организм.
Важно: перед применением любого лекарства нужно внимательно изучить инструкцию, в которой указаны противопоказания и ограничения (в том числе и для беременных женщин).
Заключение
Безусловно, герпес во время беременности опасен, но еще опаснее нервничать, паниковать и зацикливаться на этом. Стресс, недосыпание и ослабленный организм только способствуют болезни. Своевременное обследование, профилактика и поддержка организма обеспечат нормальное протекание беременности и рождение здорового малыша.
Сохраните ссылку на статью, чтобы не потерять!
Также читайте
- Сахарный диабет: классификация, симптомы, лечение
- Сбои гормонального фона у женщин: от причин до способов лечения
- Сифилис при беременности — не приговор
Записаться на прием к врачу
Почему страдают зубы во время беременности
В зависимости от наследственности и здоровья женщины, во время беременности зубы могут очень сильно пострадать, а могут на протяжении всех 9 месяцев оставаться совершенно здоровыми.
Последнее возможно, если родители планировали рождение ребёнка и полость рта будущей мамы была санирована (т. е. пролечена) ещё до зачатия. Почему же растущий внутри женщины плод оказывает такое мощное и в большинстве случаев разрушительное действие на зубы беременной? Медики называют несколько причин:
- Изменение гормонального фона отражается даже на составе и свойствах слюны, которая в этот период способствует развитию кариеса.
- Дёсна в период беременности снабжаются в большом количестве кровью, что делает их рыхлыми и доступными для болезнетворных бактерий. Результат — воспаления в ротовой полости. Следствие — гингивит. Непролеченный, он перерастает в пародонтит, основной признак которого — кровоточивость. Всё это заканчивается в итоге кариесом.
- Из-за токсикоза женщинам не избежать тошноты и рвоты. Рвотные массы обладают низким уровнем кислотности из-за обилия соляной кислоты. Они приводят к эрозии, истончению эмали зубов.
- Для внутриутробного формирования детского скелета расходуется много кальция. Его ребёнок получает из материнской костной системы, к которой относятся и зубы. Если женщине во время беременности не хватает кальция, зубы начинают разрушаться.
Беременность — стресс для женского организма, который по-своему и по-разному влияет на все его системы и органы. Полость рта — не исключение. Если отсутствует санация, соответствующее лечение, должный уход за ней в этот период, зубы начнут рушиться, крошиться и выпадать, а дёсны — кровоточить.
И вот тут как раз возникает вопрос: нужно лечение или нет? Чтобы ответить на него, полезно для начала узнать, как влияют на плод стоматологические заболевания.
Полезный совет. Чтобы во время беременности не ощущался недостаток кальция, который приводит к разрушению зубов, необходимо пить Кальций Д-3 Никомед (с разрешения врача) и включать в рацион как можно больше бобовых, орехов, семян, фруктов, злаков, овощей, зелени, ягод, яиц, рыбы и молочных продуктов.
Влияние здоровья зубов на беременность
На самом деле очень много женщин сомневаются: обязательно ли лечить зубы во время беременности — нельзя ли подождать рождения малыша и посетить стоматолога после этого? Если понять, насколько тесно связаны заболевания зубов с внутриутробным развитием малыша и его здоровьем, такого вопроса не возникнет. Вот всего лишь несколько фактов по этому поводу, доказанных лабораторно.
- Согласно недавним исследованиям, бактерия, провоцирующая кариес, приводит зачастую к преждевременным родам или рождению плода с маленькой массой тела. Она стимулирует в женском организме выработку цитокинов — веществ, вызывающих сокращение матки.
- Пульпит и периодонтит (осложнения кариеса) вызывают всасывание болезнетворных бактерий и токсинов в кровь, которая может попасть к плоду и заразить его.
- Зубная боль — психотравмирующий фактор для беременной женщины, который приводит к выбросу гормонов в организм. Всё это негативно сказывается на внутриутробном развитии ребёнка.
- Инфекция из гнилого зуба может попасть в ЖКТ и вызвать преэклампсию — поздний токсикоз.
Этих факторов вполне достаточно для того, чтобы понять, почему нужно лечить зубы во время беременности при обострении стоматологических заболеваний. На кону находится здоровье ещё не рождённого крохи, которое нужно беречь любыми способами.
Но откуда же тогда взялся миф, что терапия полости рта в этот период опасна? У него есть сторонники и противники: выслушать стоит обе стороны.
Упрямая статистика. Кариес диагностируется у 91,4% женщин при благоприятно протекающей беременности. И у 94%, если она осложнена токсикозом.
Лечить или не лечить: за и против
Задаётесь вопросом, можно ли во время беременности лечить зубы и не опасно ли это для ребёнка? Взвесьте все «за» и «против», прежде чем принимать окончательное решение.
Сами врачи (гинекологи и стоматологи) утверждают, что лечить зубы во время беременности можно и просто необходимо, если с ними возникли какие-то проблемы. Аргументы:
- Больной зуб — источник множества бактерий и инфекций, которые после рождения малыша могут атаковать его маленький и беззащитный организм, так как он будет находиться в постоянном контакте со своей мамой.
- Сама женщина, не позаботившись о зубах, может стать жертвой этих же инфекций, что потребует лечения антибиотиками, крайне не желательными во время беременности.
- После рождения ребёнка маме некогда будет бегать по врачам, поэтому лучше будет пролечить зубы во время беременности.
- Влияние непролеченных зубов на внутриутробное развитие плода — самое негативное: он может быть инфицирован, пострадать от переживаний мамы по поводу зубной боли, от этого могут зависеть его масса тела и срок.
- В арсенале стоматолога имеются медикаменты для лечения зубов, совершенно безвредные для плода, так что не нужно бояться их опасного воздействия на ребёнка.
Но откуда же тогда появились противники, утверждающие, что поход к стоматологу навредит ещё не рождённому малышу? Вот как они объясняют, почему нельзя лечить зубы во время беременности.
- Лечение зубов на ранних сроках беременности с применением анестезии может привести к нарушению формирования тканей у зародыша.
- Из-за пониженного иммунитета есть риск развития осложнения после лечения зуба.
- Болевой порог в этот период понижается, поэтому лечение зубы во время беременности — гораздо более неприятная процедура.
Женщина обязательно должна понимать и представлять, чем опасно лечение зубов во время беременности, чтобы вовремя предупредить стоматолога о своём положении. В связи с этим он выберет наиболее безопасный препарат для анестезии и посоветует, требует ли зуб немедленного лечения, или же может подождать до послеродового периода.
Если всё делать в соответствии с рекомендациями врача, поход к стоматологу не будет грозить опасностями и осложнениями малышу и маме ни до, ни после родов! Напротив: убережёт их от инфицирования.
Это нужно знать! В качестве анестетиков для беременных в стоматологии разрешён Лидокаин, а вот Мепивакаин нежелателен. В качестве анальгетиков можно пить для устранения зубной боли Парацетамол и Ибупрофен, но последний категорически запрещён на поздних сроках. Безопасные антибиотики для лечения начавшегося воспаления — пенициллин, цефалоспорин, клиндамицин, метронидазол.
Лечение по триместрам
Для каждого периода беременности врачи советуют разные подходы к лечению зубов, о которых необходимо знать всем женщинам, ожидающим ребёнка. От того, на каком сроке была применена даже самая безобидная анестезия, может зависеть здоровье и развитие малыша.
I триместр
- В течение «митотического» периода I триместра (с момента зачатия до 17-ого дня) у зародыша отмечается высокая чувствительность к токсинам. Несмотря на то, что оплодотворенная яйцеклетка защищена плотной оболочкой, не рекомендуется лечение зубов на этом сроке.
- «Органолептический» период в 1 триместре ещё опаснее. Происходит формирование органов и тканей у зародыша. Лечение зубов с обезболивающим на этом этапе может привести к нарушению этого важного процесса, что приведёт к отклонениям в дальнейшем развитии плода.
- Лечение зубов на ранних сроках беременности не рекомендуется при кариесе и хронических пульпите и периодонтите.
- Исключение — неотложные вмешательства: обострение пульпита и периодонтита, которые протекают с ярко выраженным болевым синдромом и чреваты гнойным воспалением.
II триместр
- Риск негативного влияния лечения зубов на ребёнка во 2 триместре уменьшается.
- В каждом отдельном случае врач должен учитывать токсический эффект медикаментов, применяемых в стоматологии: анестезии, антибактериальных и других препаратов.
- На данном этапе целесообразно проводить профилактику заболеваний зубов — профессиональную гигиену.
- Лечатся в первую очередь те зубы, состояние которых может резко ухудшиться в III триместре.
- Если риска нет, то лечение зубов переносится на послеродовый период.
- Любое решение о лечении зубов на данном этапе принимает исключительно врач.
III триместр
- Последние недели беременности характеризуются для женщины нарастающей тревогой, усталостью, учащённым сердцебиением. Если прибавить к этому страдания от зубной боли, может сложиться неблагоприятная картина: можно родить раньше времени родов (о последствиях ранних родов можно прочесть здесь). Поэтому лечение обязательно.
- С другой стороны, в 3 триместре матка становится особо чувствительной к любым внешним воздействиям, что также может спровоцировать преждевременные роды. Это касается лечения или удаления зубов с наркозом.
Теперь вы знаете, когда можно лечить зубы во время беременности: II триместр — самый подходящий срок для похода в стоматологию. В зависимости от заболевания, врач решит, какую именно терапию проводить: профилактическую или хирургическую, удаление нерва или обычное пломбирование, с анестезией или без.
Полезная информация. I триместр охватывает период с зачатия по 12 неделю включительно, II — с 13 по 28 недели, III — с 29 по 41.
Лечение заболеваний
Стоматологических заболеваний не так много, но именно они определяют терапевтический курс во время беременности — как именно проводится лечение зубов в зависимости от повреждений.
- Лечение кариеса зубов проводится без анестезии.
- Для пломб нет никаких ограничений: выбор осуществляет сама беременная.
- Лечение пульпита проводится только с уколом обезболивающего.
- Используются такие современные анестетики, как «Убистезин» и «Ультракаин», которые не проникают через плацентарный барьер и совершенно безопасны для плода.
- В них минимальна концентрация сосудосуживающих средств, в некоторых они совсем отсутствуют.
- Может потребоваться рентген зуба, которого не стоит бояться. От одного снимка плод не пострадает. Тем более, что в современных аппаратах доза облучения очень низка.
Периодонтит
- Не всегда требует обезболивания.
- А вот рентген в большинстве случаев нужно будет сделать.
Удаление
- Хирургическое лечение зубов при беременности с анестезией — обязательно.
- Требует чёткого выполнения всех рекомендаций врача в послеоперационный период: не полоскать ротовую полость, не нагревать её.
- Исключение — «зубы мудрости». Их удаление требует дополнительных манипуляций и послеоперационного применения антибиотиков для лечения. Так что данную процедуру отложить лучше на послеродовой период.
Протезирование
- К протезированию нет противопоказаний во время беременности. Процедуры стоматолога-ортопеда безопасны и безболезненны.
- Иное дело — имплантация, которая потребует больших затрат от и без того ослабленного организма. Приживление имплантов к тому же происходит под действием медикаментозных препаратов, которые не самым благоприятным образом влияют на плод.
Гингивит
- Самое распространённое стоматологическое заболевание при беременности, которое требует обязательного лечения.
- Лечение лёгкой формы гингивита сводится к антисептической обработке дёсен, полосканиям, профессиональной чистке зубов, аппликациям противовоспалительными препаратами.
- После родов симптомы лёгкого гингивита при соответствующем и своевременном лечении проходят бесследно.
- При тяжёлых формах проводится хирургическое вмешательство.
Если во время беременности обнаружились проблемы с зубами, затягивать с лечением ни в коем случае не рекомендуется. Даже если это I или III триместры, нужно обязательно посетить стоматолога для получения профессиональной консультации и следовать всем его рекомендациям. И особенно — для применения народных средств для устранения зубной боли.
Медицинский ликбез. Гингивит — воспаление дёсен без поражения зубов. При отсутствии лечения развивается в пародонтит — воспаление тканей, окружающих зуб.