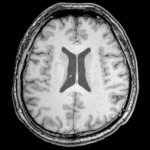
 Желудочки головного мозга – это своеобразные полости в ткани мозга, которые предназначены для депонирования ликвора – спинномозговой жидкости. Под влиянием определенных патологических факторов они могут увеличиваться в объеме. Боковые желудочки являются самыми крупными в данной системе. Третий желудочек головного мозга соединен с боковыми через межжелудочковые отверстия. Боковые желудочки состоят из центральной части, лобного рога, а также затылочного и височного рога. Они располагаются несколько ниже мозолистого тела, по бокам, при этом левый считается первым, а тот, который находится справа – вторым.
Желудочки головного мозга – это своеобразные полости в ткани мозга, которые предназначены для депонирования ликвора – спинномозговой жидкости. Под влиянием определенных патологических факторов они могут увеличиваться в объеме. Боковые желудочки являются самыми крупными в данной системе. Третий желудочек головного мозга соединен с боковыми через межжелудочковые отверстия. Боковые желудочки состоят из центральной части, лобного рога, а также затылочного и височного рога. Они располагаются несколько ниже мозолистого тела, по бокам, при этом левый считается первым, а тот, который находится справа – вторым.
Между мозжечком и продолговатым мозгом находится еще один важный элемент – четвертый желудочек. Он имеет ромбовидную форму и поэтому устоялось другое его название – ромбовидная ямка. В нем находится спинномозговой канал. Эти анатомические образования выполняют накопительную и образующую функции – они принимают активное участие в формировании спинномозговой жидкости. В обычном состоянии у здорового человека образованный таким образом ликвор удаляется в субарахноидальное пространство. Однако иногда данный процесс идет не так и развивается гидроцефалия. Асимметрия желудочков – это увеличение одного из них либо обоих полостей в разной степени.
Содержание
Размер желудочков в норме
У здорового новорожденного в норме присутствует 4 желудочка: два боковых, третий — условно передний и четвертый желудочковый компонент, который считается задним. Увеличение боковых желудочков влечет за собой продуцирование большого количества ликвора, который не сможет нормально циркулировать между оболочками мозга и соответственно выполнять свои функции по регулировке обменных процессов. Поэтому при оценке размеров желудочков новорожденных используют следующие нормы:
- боковые передние рога должны укладываться в диапазон 2—4 мм;
- боковые затылочные рога — 10—15 мм;
- тело боковых желудочков — не глубже 4 мм;
- III желудочек — не более 5 мм;
- IV — до 4 мм.
При обследовании мозга младенцев до года и старше, использование этих норм будет неверным, так как мозговое вещество и желудочки, будут расти, поэтому оценка проводится при помощи других показателей и соответствующих таблиц.
Причины увеличения желудочков
Если на первичном осмотре было выявлено, что незначительно увеличены желудочки головного мозга у новорожденного, то не стоит отчаиваться, так как в большинстве случаев такое состояние требует только наблюдение в течение первых лет жизни, а прогноз благоприятный.
Изначально небольшое расхождение показателей с нормами может быть обусловлено генетически, и являться особенностью строения мозга, тогда как патологические изменения происходят из-за хромосомного сбоя во время формирования плода.
Существует ряд факторов, провоцирующих асимметрию и дилатацию (увеличение) полости желудочков:
- инфекционные заболевания во время беременности (в частности, инфицирование плода цитомелаловирусом);
- заражение крови, сепсис;
- осложнения, вызванные хроническими заболеваниями матери;
- преждевременные роды;
- острая гипоксия во время внутриутробного развития, вызванная недостаточным кровоснабжением плаценты;
- варикозное расширение вен, питающих плод;
- длительный безводный период и затянувшаяся родовая деятельность;
- скоротечные роды;
- родовые травмы, гипоксия, вызванная обвитием пуповиной;
- деформация черепных костей;
- попадание посторонних предметов в мозговые структуры;
- кисты, новообразования различной природы;
- кровоизлияния;
- ишемический и геморрагический инсульт.
Также расширение желудочков может быть спровоцировано водянкой головного мозга неясной этиологии и другими врожденными болезнями.
Вот что говорит о расширении желудочков известный на постсоветском пространстве педиатр, врач высшей категории Евгений Комаровский.
Как проявляется
Основная функция желудочков заключается в секреции ликвора, а также обеспечении его нормальной циркуляции в субарахноидальном пространстве. Если баланс обмена и производства спинномозговой жидкости нарушается, то формируется застой и, как следствие, стенки полостей растягиваются. Одинаковое незначительное расширение боковых сегментов может быть вариантом нормы, а вот их асимметрия и увеличение отдельных частей (например, только рог), будет являться признаком развития патологии.
Увеличенные желудочки головного мозга у грудничка могут диагностироваться при таком врожденном заболевании, как вентрикуломегалия. Она быть разной степени тяжести:
- Незначительное расширение желудочков мозга до 11—12 мм, при этом выраженная симптоматика отсутствует. Проявляется в поведении ребенка: он становится более возбудимым и раздражительным.
- Увеличение глубины желудочков до 15 мм. Чаще всего патология сопровождается асимметрией и нарушением кровоснабжения пораженного участка, что влечет за собой появление судорог, увеличение размера головы и отставание в умственном и физическом развитии.
- Расширение желудочков до 20 мм, характеризуется необратимыми изменениями структур мозга, у младенцев часто сопровождается синдромом Дауна и ДЦП.
В более взрослом возрасте увеличение объема желудочков проявляется следующей симптоматикой:
- Нарушение походки, при этом ребенок ходит «нацыпочках» или наоборот, делает упор только на пятки.
- Появление зрительных расстройств, таких как косоглазие, недостаточная фокусировка взгляда, а также раздвоение изображения при попытке разглядеть мелкие детали.
- Тремор рук и ног.
- Поведенческие расстройства, которые проявляются в излишней вялости и сонливости, при этом ребенка трудно увлечь каким-либо занятием.
- Появление головных болей вследствие повышенного внутричерепного давления, иногда может наблюдаться тошнота, и даже рвота.
- Головокружение.
- Частые срыгивания, нарушение аппетита. Некоторые новорожденные способны отказываться от грудных кормлений.
Причины возникновения асимметрии
На данный момент достоверно известно, что величина боковых желудочков может изменяться в процессе жизни человека. Так, он постепенно увеличивается с возрастом. Некоторые заболевания (в основном те, последствием которых становится гидроцефалия) могут стать причиной увеличения этих полостей. Также боковые желудочки расширяются у лиц, страдающих шизофренией или биполярным расстройством.
Если у новорожденного есть подозрение на асимметрию желудочков мозга, не надо сразу паниковать: это состояние может быть вызвано и физиологичными причинами. К примеру, это может говорить лишь о том, что у ребенка размер головы немного меньше нормы. У новорожденных такое состояние не является редким. Увеличение желудочков может возникнуть у детей, которые родились раньше времени. У них размер данных полостей больше, чем у новорожденных, которые появились в срок.
Асимметрия боковых желудочков головного мозга может развиваться по одному из двух типов:
- гипертензионному;
- атрофическому.
В подавляющем большинстве случаев, около 99%, причиной роста объема желудочков мозга выступает гипоксия. Оставшийся один процент приходится на очень редкие заболевания и инфекции. Недостаток кислорода в мозге у здорового человека неизбежно вызывает усиленное продуцирование и накопление ликвора – внутримозговой жидкости. Это вызывает внутричерепную гипертензию, то есть повышенное внутричерепное давление. Оно расширяет полость желудочка и на ультразвуковом исследовании становится отчетливо видна появившаяся асимметрия.
Гидроцефалия атрофического типа чаще всего развивается из-за тяжелой гипоксии. Также ее могут вызвать обменные заболевания, которые встречаются достаточно редко, или инфекции и кровоизлияния. В данном случае говорят о непосредственном поражении мозга, что сулит в будущем возникновение неврологических патологий или угрозы ДЦП.
Диагностика
Определить достаточно достоверно, увеличен ли желудочек головного мозга у ребенка, довольно сложно. Даже в наше время не всегда удается поставить точный диагноз. Диагностика данного состояния включает комплекс таких мероприятий.
- Оценка прироста головы ежемесячно. Исследование выполняется участковым врачом или мамой ребенка. Этот метод невероятно прост, однако дает достоверную информацию о степени прогрессирования гидроцефалии.
- Ультразвуковое исследование мозга – хорошо и достоверно отображает размеры полостей мозга.
- Осмотр неврологом. Следует отметить, что у детей до трехмесячного возраста такой осмотр не информативен.
- Осмотр глазного дна, выявление отеков сосудистой сетки, спазма или кровоизлияния.
- Определение размеров мозговых желудочков при помощи метода нейросонографии.
Если врач, проанализировав данные, полученные при этих исследованиях, сделал вывод о серьезности ситуации, он может направить пациента на более детальные обследования: магниторезонансную томографию и компьютерную томографию мозга. Одним из самых достоверных методов исследования является поясничная пункция, которая дает информацию о давлении спинномозговой жидкости.
Классификация асимметрии боковых желудочков мозга
Вентрикуломегалия у новорожденного бывает двух типов:
- Идиопатическая – фактор возникновения патологии неизвестен, у беременной женщины не было никаких осложнений и проблем со здоровьем;
- Симптоматическая – во время беременности существовали предпосылки для появления недуга, например женщина перенесла инфекционное заболевание, употребляла алкоголь или перенесла тяжелую стрессовую ситуацию.
Причины и предпосылки развития вентрикуломегалии у плода
 Согласно медицинским исследованиям, вентрикуломегалия боковых желудочков возникает по следующим причинам:
Согласно медицинским исследованиям, вентрикуломегалия боковых желудочков возникает по следующим причинам:
- Наследственные предпосылки. Если кто-либо из близких родственников ребенка (мать, отец, родные/двоюродные брат или сестра) страдали подобным недугом, вероятность его появления у новорожденного возрастает до 25% в сравнении с малышом, у которого в роду никто не болел таким заболеванием;
- Вентрикуломегалия у плода часто развивается как побочное заболевание вместе с другим недугом, например синдром Дауна;
- Провоцируют патологию внутриутробные инфекции, вследствие которых желудочки головного мозга увеличиваются.
Течение вентрикуломегалии плода у беременных женщин после 35 лет
Вентрикуломегалия у плода чаще всего развивается в том случае, если матери ребенка больше 35-ти лет. Это происходит по следующим причинам:
- Возрастает риск генетических нарушений (например, появления синдрома Дауна);
- Чаще возникают внутриутробные инфекции;
- Беременная женщина после 35-ти лет подвержена осложнениям во время вынашивания ребенка.
Таким образом, если матери меньше 35-ти лет, вентрикуломегалия у ребенка возникает лишь в исключительных случаях.
Диагностика латеровентрикулоасимметрии головного мозга

В зависимости от возраста пациента применяются различные методы диагностики патологии:
- Обнаружить болезнь у плода можно, начиная с 17-той недели беременности. Для диагностики врач проводит УЗИ брюшной полости матери;
- Вентрикуломегалия у грудничка подтверждается после проведения УЗИ головы;
- Для диагностики взрослого человека назначается МРТ головного мозга.
Все процедуры направлены на обследование желудочков головного мозга и выявление латеровентрикулоасимметрии (нарушение симметрии желудочков).
Степени тяжести вентрикуломегалии боковых желудочков
Врачи выделяют три степени тяжести патологии:
- Первая: увеличение желудочков головного мозга до 11-12 мм. Пациентам ставится диагноз «вентрикулодилятация» — незначительное расширение желудочков головного мозга у новорожденных и детей дошкольного возраста;
- Вторая: увеличение желудочков до 15 мм. На фоне этого часто наблюдается асимметрия боковых желудочков мозга и нарушение притока крови к пораженным областям;
- Третья: увеличение желудочков до 20 мм. На этой стадии происходят необратимые изменения в структуре мозга.
Кроме этого, ребенку могут поставить диагноз «пограничная вентрикуломегалия», что обозначает увеличение боковых желудочков не более, чем на 9 мм.
Вентрикуломегалия 1 степени
На первом этапе развития недуга ярко выраженные симптомы отсутствуют. Обнаружить его может лишь невролог после проведения диагностики. Большинство родителей замечают, что ребенок становится легковозбудимым и раздражительным. Других симптомов, к сожалению, не проявляется.
Вентрикуломегалия средней степени тяжести
Вторую стадию недуга еще называют «умеренная вентрикуломегалия». Как правило, она сочетается с другими недугами, например, вентрикуломегалия и агенезия мозолистого тела часто встречаются вместе. Также в этом случае встречается латеровентрикулоасимметрия головного мозга (асимметрия желудочков). Также наблюдаются такие симптомы:
- Периодические конвульсии, схожие с эпилептическими припадками;
- Увеличение размеров головы;
- Наличие выпирающих вен на лбу;
- Замедленное физическое развитие;
- Умственная отсталость.
Тяжёлая степень вентрикуломегалии
Кроме аномального расширения желудочков головного мозга присутствуют такие симптомы:
- Повышение внутричерепного давления вследствие ассиметричной формы желудочков;
- Периодические головные боли;
- Нарушения речи.
К патологии часто добавляются дополнительные болезни: ДЦП, синдром Дауна или гидроцефалия.
Лечение вентрикуломегалии у плода
Заболевание чаще всего врожденное, поэтому его можно обнаружить еще до рождения ребенка. Для этого будущей матери делают УЗИ брюшной полости, по результатам которого определяют степень патологии. При третьей степени женщине предлагают сделать аборт, так как велик риск выкидыша.
В остальных случаях врачи начинают поиски причины патологии:
- Женщина должна сдать анализы на наличие инфекционных заболеваний;
- Плод проверяют на наличие врожденных патологий (ДЦП, синдром Дауна и т.д.);
- Если никаких отклонений выявлено не было, беременной женщине прописывают калий в таблетках. Он насыщает плод кислородом, что позволяет улучшить его состояние.
При вентрикуломегалии у плода последствия зависят от оперативности лечения на стадии беременности.
Лечение вентрикуломегалии у новорожденного
При легкой степени патологии никакой терапии не назначается: матери необходимо лишь внимательно наблюдать за состоянием ребенка и при малейших отклонениях от нормы обращаться к невропатологу.
Вторая стадия лечится медикаментозным путем: ребенку назначаются препараты, которые ускоряют процессы в головном мозге:
- Витамин B в таблетках;
- Диуретики – препараты, выводящие лишнюю жидкость из организма;
- Медикаменты для улучшения кровоснабжения.
Для усиления эффекта рекомендуется чаще гулять с ребенком на свежем воздухе и выполнять с ним минимальные физические упражнения.
Оперативное вмешательство
Третья степень патологии лечится хирургическим путем, так как прием медикаментов не даст никаких результатов. Ассиметричная форма желудочков корректируется путем проведения вентрикуло перитонеального шунтирования.
Это операция, во время которой устанавливаются шунты для выведения лишней жидкости. После хирургического вмешательства дети восстанавливаются достаточно быстро: пропадает бессонница и вновь появляется аппетит.
Возможные осложнения вентрикуломегалии у новорожденного
 Согласно статистическим данным, вентрикуломегалия плода в сочетании с другими генетическими отклонениями приводит к летальному исходу в 5% всех случаев недуга.
Согласно статистическим данным, вентрикуломегалия плода в сочетании с другими генетическими отклонениями приводит к летальному исходу в 5% всех случаев недуга.
В 25% случаев при успешном рождении ребенка в дальнейшем у него могут появиться такие болезни, как ДЦП, синдром Дауна и т.д. Но, как показывает практика, при своевременной терапии и проведении шунтирующей операции (при необходимости) состояние здоровья малыша можно заметно улучшить или вовсе устранить признаки недуга.
Классификация асимметрии боковых желудочков мозга
Вентрикуломегалия у новорожденного бывает двух типов:
- Идиопатическая – фактор возникновения патологии неизвестен, у беременной женщины не было никаких осложнений и проблем со здоровьем;
- Симптоматическая – во время беременности существовали предпосылки для появления недуга, например женщина перенесла инфекционное заболевание, употребляла алкоголь или перенесла тяжелую стрессовую ситуацию.
Причины и предпосылки развития вентрикуломегалии у плода
 Согласно медицинским исследованиям, вентрикуломегалия боковых желудочков возникает по следующим причинам:
Согласно медицинским исследованиям, вентрикуломегалия боковых желудочков возникает по следующим причинам:
- Наследственные предпосылки. Если кто-либо из близких родственников ребенка (мать, отец, родные/двоюродные брат или сестра) страдали подобным недугом, вероятность его появления у новорожденного возрастает до 25% в сравнении с малышом, у которого в роду никто не болел таким заболеванием;
- Вентрикуломегалия у плода часто развивается как побочное заболевание вместе с другим недугом, например синдром Дауна;
- Провоцируют патологию внутриутробные инфекции, вследствие которых желудочки головного мозга увеличиваются.
Течение вентрикуломегалии плода у беременных женщин после 35 лет
Вентрикуломегалия у плода чаще всего развивается в том случае, если матери ребенка больше 35-ти лет. Это происходит по следующим причинам:
- Возрастает риск генетических нарушений (например, появления синдрома Дауна);
- Чаще возникают внутриутробные инфекции;
- Беременная женщина после 35-ти лет подвержена осложнениям во время вынашивания ребенка.
Таким образом, если матери меньше 35-ти лет, вентрикуломегалия у ребенка возникает лишь в исключительных случаях.
Диагностика латеровентрикулоасимметрии головного мозга

В зависимости от возраста пациента применяются различные методы диагностики патологии:
- Обнаружить болезнь у плода можно, начиная с 17-той недели беременности. Для диагностики врач проводит УЗИ брюшной полости матери;
- Вентрикуломегалия у грудничка подтверждается после проведения УЗИ головы;
- Для диагностики взрослого человека назначается МРТ головного мозга.
Все процедуры направлены на обследование желудочков головного мозга и выявление латеровентрикулоасимметрии (нарушение симметрии желудочков).
Степени тяжести вентрикуломегалии боковых желудочков
Врачи выделяют три степени тяжести патологии:
- Первая: увеличение желудочков головного мозга до 11-12 мм. Пациентам ставится диагноз «вентрикулодилятация» — незначительное расширение желудочков головного мозга у новорожденных и детей дошкольного возраста;
- Вторая: увеличение желудочков до 15 мм. На фоне этого часто наблюдается асимметрия боковых желудочков мозга и нарушение притока крови к пораженным областям;
- Третья: увеличение желудочков до 20 мм. На этой стадии происходят необратимые изменения в структуре мозга.
Кроме этого, ребенку могут поставить диагноз «пограничная вентрикуломегалия», что обозначает увеличение боковых желудочков не более, чем на 9 мм.
Вентрикуломегалия 1 степени
На первом этапе развития недуга ярко выраженные симптомы отсутствуют. Обнаружить его может лишь невролог после проведения диагностики. Большинство родителей замечают, что ребенок становится легковозбудимым и раздражительным. Других симптомов, к сожалению, не проявляется.
Вентрикуломегалия средней степени тяжести
Вторую стадию недуга еще называют «умеренная вентрикуломегалия». Как правило, она сочетается с другими недугами, например, вентрикуломегалия и агенезия мозолистого тела часто встречаются вместе. Также в этом случае встречается латеровентрикулоасимметрия головного мозга (асимметрия желудочков). Также наблюдаются такие симптомы:
- Периодические конвульсии, схожие с эпилептическими припадками;
- Увеличение размеров головы;
- Наличие выпирающих вен на лбу;
- Замедленное физическое развитие;
- Умственная отсталость.
Тяжёлая степень вентрикуломегалии
Кроме аномального расширения желудочков головного мозга присутствуют такие симптомы:
- Повышение внутричерепного давления вследствие ассиметричной формы желудочков;
- Периодические головные боли;
- Нарушения речи.
К патологии часто добавляются дополнительные болезни: ДЦП, синдром Дауна или гидроцефалия.
Лечение вентрикуломегалии у плода
Заболевание чаще всего врожденное, поэтому его можно обнаружить еще до рождения ребенка. Для этого будущей матери делают УЗИ брюшной полости, по результатам которого определяют степень патологии. При третьей степени женщине предлагают сделать аборт, так как велик риск выкидыша.
В остальных случаях врачи начинают поиски причины патологии:
- Женщина должна сдать анализы на наличие инфекционных заболеваний;
- Плод проверяют на наличие врожденных патологий (ДЦП, синдром Дауна и т.д.);
- Если никаких отклонений выявлено не было, беременной женщине прописывают калий в таблетках. Он насыщает плод кислородом, что позволяет улучшить его состояние.
При вентрикуломегалии у плода последствия зависят от оперативности лечения на стадии беременности.
Лечение вентрикуломегалии у новорожденного
При легкой степени патологии никакой терапии не назначается: матери необходимо лишь внимательно наблюдать за состоянием ребенка и при малейших отклонениях от нормы обращаться к невропатологу.
Вторая стадия лечится медикаментозным путем: ребенку назначаются препараты, которые ускоряют процессы в головном мозге:
- Витамин B в таблетках;
- Диуретики – препараты, выводящие лишнюю жидкость из организма;
- Медикаменты для улучшения кровоснабжения.
Для усиления эффекта рекомендуется чаще гулять с ребенком на свежем воздухе и выполнять с ним минимальные физические упражнения.
Оперативное вмешательство
Третья степень патологии лечится хирургическим путем, так как прием медикаментов не даст никаких результатов. Ассиметричная форма желудочков корректируется путем проведения вентрикуло перитонеального шунтирования.
Это операция, во время которой устанавливаются шунты для выведения лишней жидкости. После хирургического вмешательства дети восстанавливаются достаточно быстро: пропадает бессонница и вновь появляется аппетит.
Возможные осложнения вентрикуломегалии у новорожденного
 Согласно статистическим данным, вентрикуломегалия плода в сочетании с другими генетическими отклонениями приводит к летальному исходу в 5% всех случаев недуга.
Согласно статистическим данным, вентрикуломегалия плода в сочетании с другими генетическими отклонениями приводит к летальному исходу в 5% всех случаев недуга.
В 25% случаев при успешном рождении ребенка в дальнейшем у него могут появиться такие болезни, как ДЦП, синдром Дауна и т.д. Но, как показывает практика, при своевременной терапии и проведении шунтирующей операции (при необходимости) состояние здоровья малыша можно заметно улучшить или вовсе устранить признаки недуга.
Причины увеличения желудочков
Асимметрия желудочков головного мозга у новорожденного в большинстве случаев происходит по причине воздействия генетического фактора. Набухание и отек развивается при хромосомных аномалиях, начало которых положено в период внутриутробного пребывания.
Увеличение головного желудочкового компонента может происходить и по иным причинам:
- инфекционные заболевания в нервной системе и других органах, которые перенесла женщина в период вынашивания малыша;
- инфекционные патологические состояния у плода во внутриутробный период, сепсис;
- попадание постороннего предмета в структуру головного мозга;
- тяжелое течение беременности, что происходит по причине обострения хронического заболевания;
- гипоксия плода;
- рождение раньше установленного срока;
- маловодье;
- нарушение венозного оттока головного мозга у ребенка;
- гидроцефалия неясного генеза.
Рекомендуем дополнительно прочитать Причины, последствия и лечение у новорожденного ребенка водянки яичек
Расширение у младенца левого или правого желудочка головного мозга происходит по вине травмы черепа во время родов, при развитии опухоли, кисты, гематомы на голове. Отек четвертого желудочкового элемента происходит на фоне патологии спинного мозга в области, где они соединяются.
Дилатация желудочков головного мозга чаще происходит по причине инфекционных заболеваний нервной системы. Это – краснуха, цитомегаловирус, токсоплазмоз, сифилис, которые перенесла беременная женщина, и что отразилось на состоянии здоровья плода.
Вторая наиболее распространенная причина поражения головных желудочков после заболеваний нервной системы – черепно-мозговая травма, которую получил ребенок во время прохождения по родовым путям.
Симптомы заболевания у младенца
Симптомы отека мозга у ребенка на ранних этапах (на ранней стадии развития головной патологии) можно обнаружить лишь по результатам проведенных диагностических мероприятий. Со временем, по мере увеличения отечности, возникают выраженные клинические проявления, среди которых:
- повышенное внутричерепное давление;
- повышение объема содержания ликворной жидкости (такое состояние приводит к гидроцефалии);
- отказ от груди, частое срыгивание после кормления;
- повышение раздражительности, плаксивость без видимой причины;
- снижение мышечного тонуса;
- в некоторых случаях возникает тремор рук и ног;
- снижение глотательного и хватательного рефлексов;
- развитие косоглазия;
- нарушение зрительной системы с развитием синдрома восходящего солнца (прикрытие наполовину радужки глаза нижним веком);
- набухание и повышение напряжения родничков головы;
- увеличение размера головы по мере развития патологии.
Со временем, если не начать лечение на раннем этапе патологии, ребенка начинает мучать головная боль, возникающая чаще в утренние часы. Характер симптома – распирающий, давящий. Локализуется в височной и лобной областях. Возникает и тошнотно-рвотный синдром.
Ребенку сложно поднимать глаза кверху, одновременно опуская голову книзу. Возможно головокружение. Наблюдается побледнение кожных покровов, общее недомогание, повышение чувствительности к громким звукам и яркому свету. За счет повышения мышечного тонуса в нижних конечностях ребенок ходит на носочках.
Если упускать из внимания первые симптомы отека головного мозга у новорожденного, можно вызвать развитие опухолевидного новообразования. Не редки и случаи, когда физиологический отек мозга путают с симптомами рака. Первые признаки опухолевидного новообразования у новорожденных следующие:
- увеличение размера головы в определенной области;
- незарастание основного родничка;
- повышение напряжения основного головного родничка, отсутствие пульсации в данном отделе;
- швы черепа расходятся, а, если надавить на кожный покров, возникают пальцевые вдавления;
- внутричерепная гипертензия (расстройство, вызванное нарушением венозного оттока в головном мозге);
- рвотный синдром;
- нарушение слуховой и зрительной функций с частичной потерей слуха и развитием косоглазия;
- запрокидывание головы назад;
- повышение раздражительности, плаксивость;
- опухоль гипофиза оказывает непосредственное влияние на состояние желудочков, что может повлечь возникновение водянки.
Рекомендуем дополнительно прочитать Причины и последствия возникновения у новорожденных детей водянки головного мозга
При раковой опухоли мозга у детей симптомы на протяжении длительного времени никак себя не проявляют. Выраженные клинические проявления развиваются при достижении новообразованием большого размера. Иногда даже инструментальными диагностическими методами невозможно обнаружить головную опухоль, развивающуюся на начальном этапе.
Возможные последствия и осложнения
Последствия отека мозга у новорожденного могут иметь различную степень выраженности. Это зависит от того, насколько своевременно были предприняты терапевтические меры, на каком этапе была выявлена патология. Возможные последствия:
- внутричерепная гипертензия (повышение давления внутри черепа, что характеризуется распирающими головными болями периодического характера);
- нарушение интеллектуальной способности ребенка в старшем возрасте, что возникает на фоне гибели клеток в корковой структуре;
- частые последствия отека – нарушение разгибательной функции конечностей, невозможность удержания головы, нарушение хватательного и сосательного рефлексов;
- среди осложнений – развитие детского церебрального паралича, эпилепсии;
- формирование опухоли костного мозга при расширении 4 желудочка.
Наиболее тяжелое последствие – летальный исход, что происходит при несвоевременном начале терапии или при первичном обширном поражении органа. В остальных случаях, при раннем обнаружении патологии, прогноз относительно благоприятный.
Не во всех случаях проводится лечение отека желудочка головного мозга у новорожденного. Если в соответствии с результатами проведенных диагностических мероприятий удалось обнаружить физиологическое увеличение структурного элемента (например, при крупном размере ребенка – это норма), специфическую терапию не назначают.
Рекомендуем дополнительно прочитать Причины образования мешков под глазами у годовалого ребенка и способы лечения красных глаз
При увеличении показателей ликворного давления требуется применение лечебных мер, которые заключаются в использовании лекарственных препаратов. Самолечение и народная медицина в таких случаях не эффективны.
Медикаментозная терапия
Если присутствуют выраженные клинические проявления, используют лекарственные препараты из следующих групп:
- диуретики назначают для уменьшения отечности желудочка, нормализации процесса мочеиспускания (Фуросемид и др.);
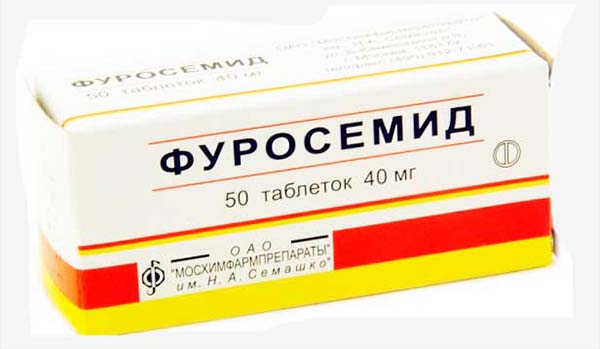
- средства с калием в составе восполняют его недостаточное содержание в организме, что происходит н фоне ускоренного функционирования органов мочевыводящего пути (Аспаркам и др.);
- витаминные препараты профилактически воздействуют на развитие рахита, ускоряют регенерационные процессы (В6, Д3 и др.);

- ноотропы нормализуют кровообращение в головном мозге, укрепляют сосудистые стенки (Энцефабол и др.);
- препараты с седативным действием снижают симптомы нарушения нервной системы (Глицин и др.).
В большинстве случаев медикаментозная терапия помогает избавиться от патологии. Лечение кисты головного мозга у ребенка, опухоли и других новообразований, которые сопровождаются отечностью, проводят хирургическим методом.
Хирургическое
Оперативное вмешательство назначают при имеющемся новообразовании в полости желудочка. Таковое иссекают хирургическими инструментами. В послеоперационный период назначают прохождение курсов массажа, лечебно-физкультурного комплекса, что позволяет нормализовать мышечный тонус и предотвратить атрофию.
Заключение
Расширение и отек желудочков мозга у новорожденного, хоть не частое явление в медицине, все же требует своевременного выявления и полноценной терапии. Определить характер синдрома (физиологический или патологический) сможет только врач по результатам диагностических мероприятий. Исходя из этого, и определяют вид лечения.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
https://otekoff.ru/avtor
Купина Надежда Анатольевна
Врач ультразвуковой диагностики, врач-невролог.
Последствия родовых травм могут быть не только явными с первых дней жизни, но и отсроченными, влияющими на дальнейшее психомоторное развитие ребенка.
Родовые травмы бывают разной степени тяжести — от переломов костей черепа, мозговых и внутрижелудочковых кровоизлияний, вывихов, переломов позвонков, до не проявляющих себя в первое время внутрикостных повреждений, ограничения подвижности швов (соединений костей) черепа, функциональных блоков межпозвонковых суставов, крестца и таза.
Чем раньше выявлена проблема и начато лечение, тем быстрее и лучше идет восстановление.«Золотым периодом» считается возраст до 3х месяцев, когда многие повреждения можно полностью исправить без последствий.
В более позднем периоде происходит консолидация костей черепа и некоторые дисфункции уже не подлежат полному восстановлению, а значит они могут проявляться в процессе роста и развития и требовать более продолжительной коррекции.
Таким образом остеопатическое лечение в раннем возрасте — это прежде всего профилактика развития неврологических, ортопедических и других заболеваний (задержки психомоторного и речевого развития, дисграфии, дефицит внимания и гиперактивность, сколиозы и деформации суставов, хронические заболевания желудочно-кишечного тракта и др.).
Показания к наиболее раннему посещению врача-остеопата:
- сложно протекавшая беременность, затяжные или стремительные роды, пособия в родах (вакуум-экстракция, щипцы, выдавливание), гипоксия в родах.
- кесарево сечение (особенно плановое).
- нарушение сосания.
- нарушение сна.
- деформации и асимметрия черепа.
- мышечный гипер- или гипотонус, асимметрия тонуса.
- нарушения стула (запоры, жидкий водянистый зеленый).
- задержка психомоторного развития.
- изменения по данным УЗИ головного мозга (нейросонографии) — расширения и асимметрия полостей (желудочки, субарахноидальные пространства), смещение срединных структур, кисты и кровоизлияния.
- дисплазии и подвывихи тазобедренных суставов.
Лечение проводится совместно с врачом-педиатром, неврологом, массажистом, а также логопедом-дефектологом (в более позднем периоде).
Во время родов младенец может получить травмы костей и суставов, мягких тканей, внутренних органов или нервной системы. Все это может служить причиной постановки следующих диагнозов:
- Невропатия
-
Гидроцефалия
-
Мозговые кровоизлияния
-
Детский церебральный паралич
-
Мышечная дистония
-
Вегетативная дисфункция
-
Мышечная кривошея
-
Поражения позвоночника и спинного мозга
- Задержка речевого и психического развития
Таким образом, при отсутствии жалоб и прямых показаний профилактический осмотр рекомендуется в течение 1-го месяца жизни ребенка. При наличии показаний чем раньше начать лечение, тем лучше. В лучшем случае в первые сутки, но возможно и в течение 2-3х недель.
Лечение проводится под контролем нейросонографии (в первую консультацию врача-остеопата входит УЗИ головного мозга), допплерографии сосудов и УЗИ шейного отдела позвоночника.
Кратность посещений зависит от состояния ребенка (от 2х раз в неделю в сложных случаях, до 1 раза в три месяца при достижении устойчивой положительной динамики).
Ведение детей раннего возраста, имевших проблемы в родах, проходит до полутора лет, когда можно уже удостовериться, что головной мозг сформировался и функционирует нормально.
Эффективное восстановительное лечение проводят врачи следующих профилей:
- Педиатр
- Остеопат
- Озонотерапевт
- Гомеопат
-
Специалист по лечебной физкультуре
- ЛОР
Наша цель — здоровый и гармонично развитый ребенок!
Коротко о слингах, эргорюкзаках, перносках, автокреслах и укачивающих устройствахНевролог назначил медикаментозное лечение? Подумаем!
Кисты классифицируют в зависимости от содержимого
- ликворная киста. Заполнена спинно-мозговой жидкостью;
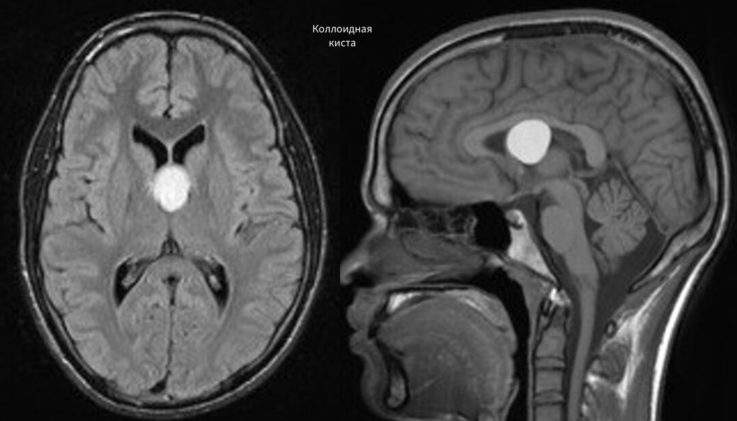
- коллоидная киста. Имеет слизистое содержимое, чаще всего это секрет железы;
- эпидермоидная и дермоидная киста. Содержимое данных образований — это волосы, зубы, клетки кожи. Появляется в результате нарушения эмбрионального развития;
- паразитарные кисты (эхиноккоковые, токсоплазмоз и др).
Киста головного мозга может образоваться в абсолютно любом отделе мозга, в толще оболочек мозга, в желудочках и т.д. В зависимости от локализации выделяют следующие виды кистозных образований:
- арахноидальная киста. Распространённость арахноидальных кист по данным нейровизуализационных методов (КТ/МРТ) около 4%. Это полость, образованная удвоением паутинной оболочки, которая со временем заполняется ликвором. Иногда кисты развиваются в результате спаечных процессов между арахноидальной и мягкой мозговыми оболочками. Такие кисты могут сообщаться с субарахноидальным пространством. Излюбленной локализацией кист является боковая (сильвиева) щель мозга – 45 — 50%, мостомозжечковый угол – 10%, четверохолмие – 10%. Даже при огромных размерах эти кисты зачастую бессимптомны. Опасными являются образования с клапанным механизмом. То есть подобная киста наполняется ликвором, но обратного оттока нет, поэтому происходит её быстрый рост и сдавление окружающих структур мозга. Самая распространённая киста среди взрослого населения.
- субэпендимальная киста. Представляет собой пузырьки, прилепленные к сосудистому сплетению боковых желудочков. Обнаруживается у младенцев, иногда прогрессирует, вызывая гидроцефалию, задержку развития у ребёнка;
- кисты III желудочка. В основном это кисты с коллоидным содержимым, округлой формы, расположены в передневерхних отделах III желудочка, поэтому могут стать причиной внутренней гидроцефалии;
- эпендимарная киста. Чаще всего локализируется вокруг боковых желудочков, особенность этих кист состоит в отсутствии базальной мембраны в стенке;
- киста кармана Ратке. Это кисты, расположенные в эндо- или супраселлярной области;
- ретроцеребеллярные кисты. Располагаются в области мозжечка в связи с обилием вокруг него «карманов», где легко задерживается инфекция, кровь. Такие кисты редко увеличиваются в размерах, в основном остаются бессимптомными, являются случайной находкой на МРТ или КТ;
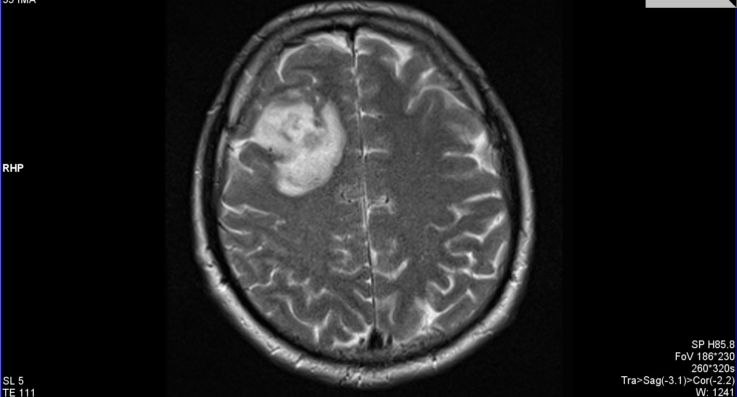
- внутримозговые кисты. Формируются в толще головного мозга на месте отмерших нейронов. Для них характерен быстрый рост со сдавлением окружающей ткани и бурной симптоматикой. Практически в 100% случаев нуждаются в хирургическом лечении;
- киста шишковидного тела, по-другому киста эпифиза. Развивается вследствие закупорки ходов, по которым выводится секрет железы.
Откуда берётся киста в головном мозге?
Существует множество причин появления кисты в головном мозге. К наиболее популярным относятся:

- нарушение эмбрионального развития вследствие курения, употребления алкоголя во время беременности, приёма некоторых видов лекарственных средств, радиационного облучения и др.;
- гипоксия плода во время беременности или родов, асфиксия при прохождении по родовым путям (возникают субэпендимальные кисты);
- паразитарные заболевания головного мозга;
- инфекционные заболевания, осложнившиеся менингитом, энцефалитом;
- инсульты головного мозга. Если киста возникает на месте инфаркта мозга, то её стенки и содержимое зачастую прозрачные, если на месте геморрагического инсульта, то в результате распада гемоглобина стенки окрашиваются в рыжий, коричневый цвет;
- черепно-мозговые травмы. Кисты чаще всего образуются на месте контузионного очага в мозге;
- заболевания соединительной ткани (синдром Марфана).
Что же ощущает человек с кистой головного мозга?

В большинстве случаев ничего. Как и любое другое объёмное образование головного мозга, киста долгое время, а то и всю жизнь может себя никак не проявлять. Но если происходит интенсивный рост такого образования, то симптомы не заставят себя ждать.
В отличие от кист любой другой локализации, которые человек может растить десятилетиями и особо не ощущать дискомфорта (к примеру, иногда кисты яичников могут достигать 30 кг и занимать всю брюшную полость), даже незначительное увеличение размеров кисты мозга проявит себя бурной клинической картиной.
На первых порах симптомы кисты головного мозга невозможно отличить от таковых при аневризме или опухоли. Характерно появление общемозговой симптоматики, которая развивается вследствие повышения внутричерепного давления и незначительного отёка вещества головного мозга; очаговой (локальной, местной, гнездной) симптоматики, которая возникает вследствие сдавления кистой прилежащих структур мозга; и так называемых симптомов «по соседству», возникающих при нарастании и распространении отёка вещества мозга за границы кисты.
К общемозговой симптоматике следует отнести:
- распирающую, приступообразную, иногда пульсирующую головную боль, которая практически не купируется анальгетиками;
- упорную тошноту, появление и нарастание которой не зависит от приёма пищи;

- рвоту. Появляется чаще всего на высоте головной боли, в большинстве случаев в утренние часы и не приносит облегчения;
- иногда светобоязнь, слезотечение;
- снижение остроты зрения;
- нарушение сна: бессонница, сонливость;

- снижение интеллекта, памяти, концентрации внимания;
- лабильность настроения;
- возможны периодические синкопальные состояния (обмороки).
Очаговыми симптомами и симптомами «по соседству» являются:
- парциальные джексоновские приступы (по-другому, фокальные судорожные приступы). Возникают в результате раздражения кистой коры головного мозга. Могут появляться в руке, ноге или половине туловища, иногда проявляются слуховыми или зрительными галлюцинациями – все зависит от расположения кисты в мозге. Отличительный признак – во время приступа больной находится в сознании;
- гемипарезы и параличи. Одностороннее снижение силы в конечностях, часто сопровождается потерей чувствительности;
- нарушение функции черепных нервов. Утрата слуха на одно ухо, выпадения полей зрения, выраженная асимметрия лица и др.;
- потеря или нарушение восприятия речи;

- головокружения, шаткость во время ходьбы;
- иногда генерализованные эпилептические приступы, сопровождающиеся потерей сознания. Они происходят у больных с повышенной судорожной готовностью мозга.
Это основные и самые часто встречающиеся очаговые симптомы. На самом деле их намного больше, так как появление того или иного симптома зависит от локализации кисты в мозге. Иногда киста головного мозга больших размеров способна привести к деформации костей черепа или расхождению швов. Данный симптом возникает в основном у детей, так как их кости довольно мягкие, окончательно не сформированные.
При появлении подобных симптомов не затягивайте своё обращение к специалисту (в данном случае неврологу). Только врач с применением специфических методов исследования способен установить правильный диагноз.
Какими способами верифицируют кисту головного мозга? Диагностика
Очень часто киста головного мозга является случайной находкой при проведении МРТ или КТ головного мозга по поводу другого заболевания. Ведь как уже говорилось раньше, в основном киста носит бессимптомный характер и проявляет себя опасными симптомами только при достижении определённых размеров.
При подозрении на кисту головного мозга перед врачами возникают две задачи: первая — подтвердить наличие объёмного образования в мозге и вторая – доказать, что это образование именно киста, а не опухоль или аневризма. Поэтому используются следующие методы:
- тщательное изучение анамнеза жизни и заболевания (некоторые перенесённые больным заболевания могут натолкнуть доктора на мысль о развитии кисты в мозге);
- электроэнцефалография. Позволяет выявить очаговые поражения мозга, выяснить происхождение судорожных приступов у больного;
- эхоэнцефалоскопия — метод одномерного УЗ исследования, которое позволяет выявить объёмные процессы в мозге благодаря изменению М-эхо сигнала, а также смещение срединных структур мозга при локализации кисты в больших полушариях, внутреннюю гидроцефалию, вызванную закупоркой ликворопроводящих путей;
- нейросонография. Тоже является УЗ исследованием, но проводится детям до года, пока не закрыт большой родничок, позволяет обнаружить наиболее распространённые в этом возрасте субэпендимальные кисты;
- КТ и МРТ головного мозга — на данный момент самые достоверные методы обследования, позволяющие не только обнаружить кисту и определить её точную локализацию, но и узнать её гистологическую структуру. Для выявления такой патологии, как киста головного мозга, чаще используют МРТ, так как этот метод более чувствителен к мягким тканям и не даёт «слепых зон» в отличие от КТ. Имеется в виду, что при использовании КТ плохо визуализируются структуры мозга, расположенные в задней черепной ямке. Если всё-таки нет возможности провести МР исследование, то выполняют КТ с внутривенным усилением, то есть вводится контрастное вещество;
- церебральная ангиография — метод, основанный на введении контрастного вещества в артериальное русло пациента с последующим проведением рентгенографии. Применяется для дифференциальной диагностики кисты мозга, опухоли и аневризмы сосудов головного мозга. Также позволяет выявить дислокацию сосудов в области кисты;
- консультация офтальмолога. При локализации кисты в области лобной доли, а также при повышении внутричерепного давления выявляются застойные изменения в области диска зрительного нерва.
Необходимо выполнять весь диагностический спектр назначенный врачом. Только в этом случае специалист (невролог или нейрохирург) сумеет выставить верный диагноз и определиться с дальнейшей тактикой лечения.