Оглавление:
- Почему чешется живот и как бороться с зудом?
- Зуд бывает разным
- Сыпь на животе
- У вас появилась сыпь? Это может быть сигналом опасной болезни!
- Сыпь на руках и животе причины
- Сыпь на руках и животе причины
- Как выглядит сыпь (виды сыпи)
- Сыпь при инфекционных заболеваниях
- Сыпь на коже при аллергических заболеваниях
- Сыпь при кожных заболеваниях
- Куда обращаться с сыпью
- Сыпь у ребенка: фото с пояснениями
Содержание
Сыпь на теле у ребенка
Сыпь на теле у ребенка может появляться по причинам разного характера. Чаще всего это последствия или признаки болезненных состояний малыша. Важно отметить, что сыпь просто так не может появиться. Для выяснения причин нужен визит к врачу.
Именно по причинам появления выделяются типы сыпи. Пример классификации:
- Сыпь имеет вид небольших пятнышек, неравномерно расположенных. Чаще всего пятнышки появляются небольшими кучками на различных участках тела.
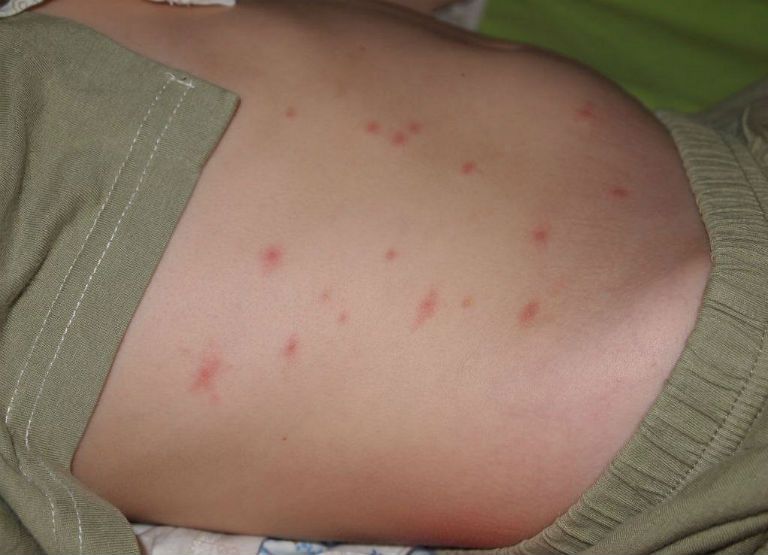
- Сыпь может иметь вид папул. От пятнышек различается прежде всего размером. Папулы не менее 5 мм, и цветом, цвет пятнышек менее насыщен, тогда как у папул насыщенный красный или розовый цвет.
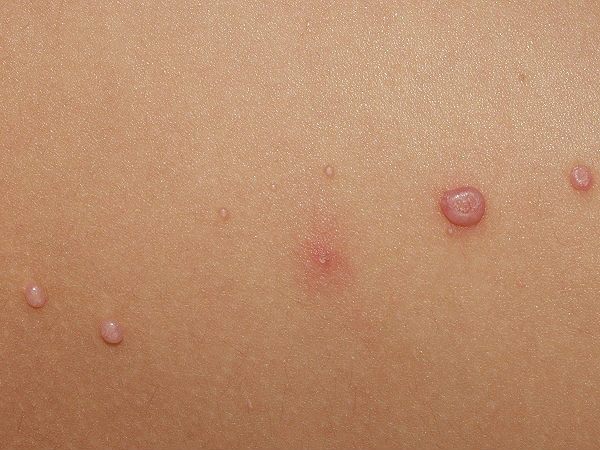
- Бляшки – тогда представляется из себя одну из разновидностей сыпи.
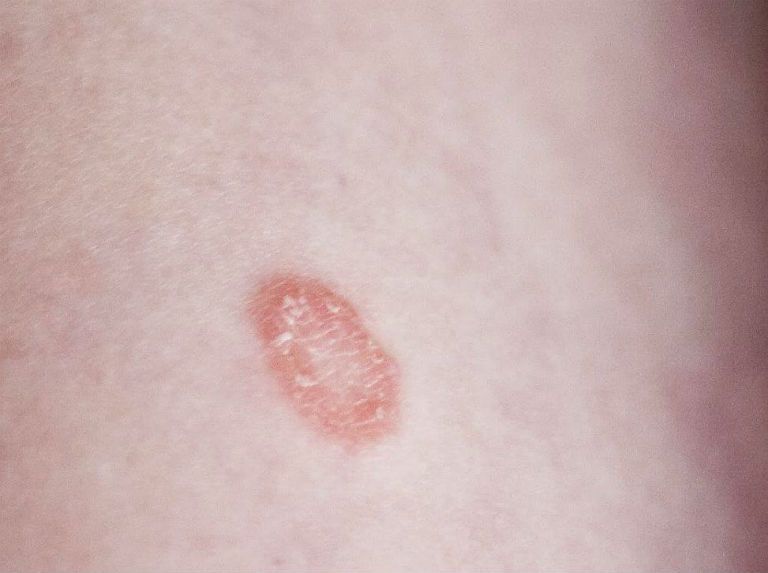
- Одна из формы сыпи – это сыпь с гноем внутри, которые имеют четкие контуры.
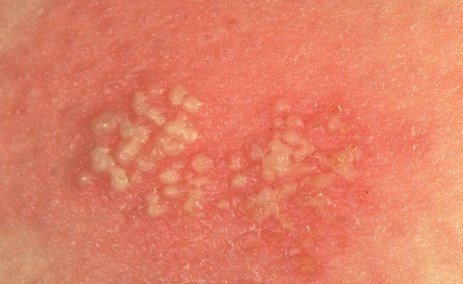
- Везикула – виды сыпи, представляющий из себя небольшие по размеру пузыри с жидкостью внутри.
Сыпь у ребенка по всему телу без температуры
Причинами появления этой сыпи может быть множество. К примеру:
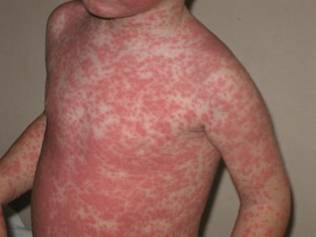
- Корь:
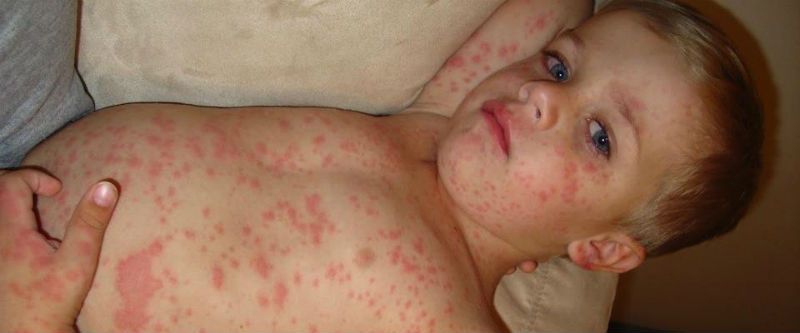
- Ветрянка у детей:
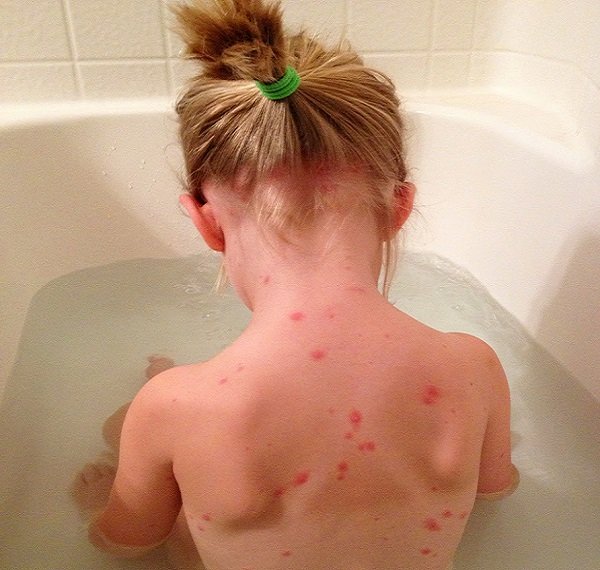
- Скарлатина:
- Краснуха у ребенка:
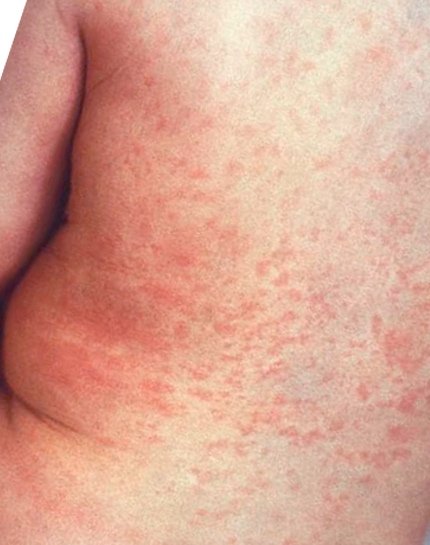
- Инфекционный мононуклеоз и эритема:
- Импетиго:
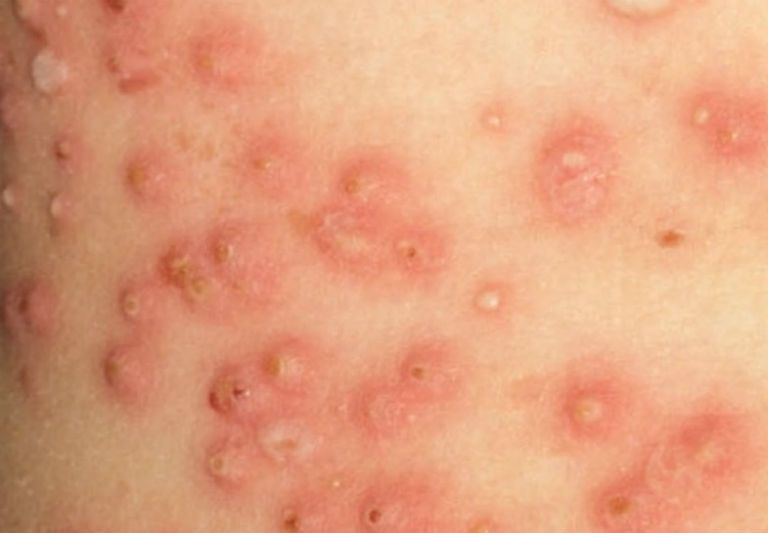
Все эти заболевания в большинстве случаев не сопровождаются температурой. Но сыпь в 99% есть. И не стоит родителям паниковать. Сыпь у ребенка по всему телу без температуры – всего лишь ответ детского организма на вирус внутри него.
Также причиной появления сыпи без сопровождения температуры может послужить «классическая» потница у ребенка: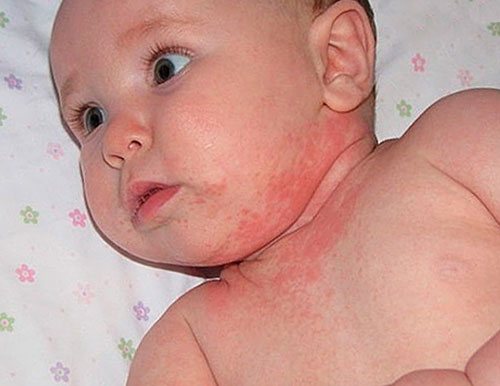
или акне: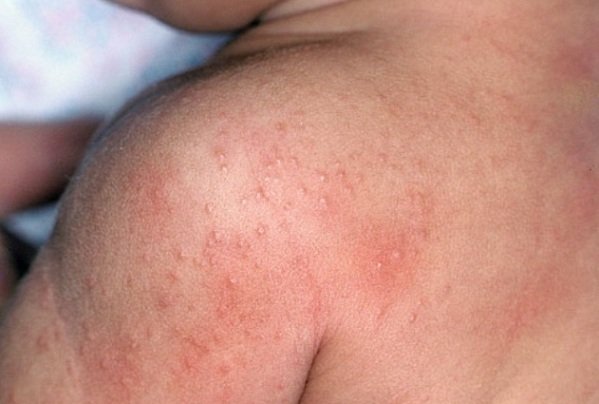
В чем заключается правильное поведение родителей в этом случае. Во-первых, никакой паники; во-вторых, сразу же вызвать врача для обследования; в-третьих, обязательно наблюдать за состоянием ребенка в дальнейшем всё передать специалисту. И последнее, строго следовать всем предписанным инструкциям от лечащего врача.
Мелкая сыпь на теле у ребенка похожая на мурашки фото
Причины появления мелкой сыпи на теле у ребенка, которая похожа на мурашки (на фото):
- Потница у ребенка. В этом случае достаточно ополоснуть малыша в душе с детским мылом. А в дельнейшем не кутать ребенка, чтобы он так сильно не потел.
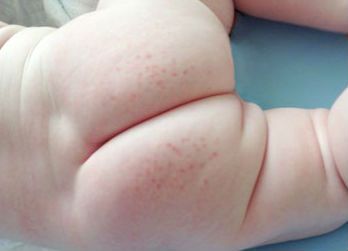
- Краснуха у детей – инфекционное заболевание. Сыпь, как признак этой болезни, появляется не сразу, а только через несколько дней. Вначале охватывается участке на затылке, около ушей и только потом – по сыпь распространяется по всему телу. При своевременном лечении краснухи сыпь может и не появится, либо зона распространения не будет значительной.
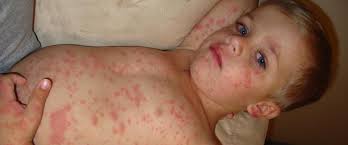
- Диатез. Это своего рода аллергическая реакция на неправильное питание малыша или его матери, когда ребенок находится на грудном вскармливании.

Лечение такой сыпи назначает специалист, исходя из первопричины появления.
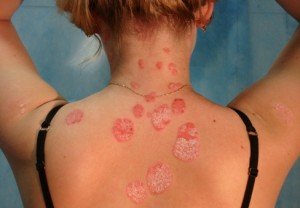
Сыпь на спине у ребенка
Сыпь на спине у ребенка – частое явление. Причинами появления могут быть следующие:
- Вирусные заболевания – скарлатина, ветряная оспа, корь, краснуха у детей, менингит.
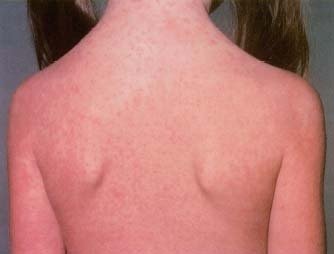
- Аллергическая реакция организма малыша.
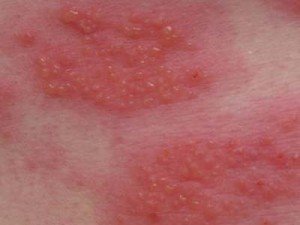
- Лишай.
- Потница у детей.
В каждом отельном случае сыпь – признак болезненных изменений. Сыпь может иметь различный характер и вид – мелкая, крупная, в виде папул, приплюснутая, гнойная или заполненная жидкостью и т. п.
В зависимости и от причины появления будет и соответствующее лечение.
Сыпь на животе у ребенка
Причиной появления сыпи на животе у ребенка может быть, как самая обыкновенная потничка, аллергическая реакция или же появление инфекционной болезни. Так и результат течения тяжкого заболевания в организме малыша.
В этом случае лучше не стоит надеется, что этого всего лишь потница у ребенка. Лучше вызвать педиатра на дом, по результату обследования врач назначит лечение. Или же даст общие рекомендации по уходу за ребенком, чтобы сыпь больше не беспокоила малыша.Вызов скорой медицинской помощи нужен в следующих случаях:
- Наблюдается резкое повышение температуры после появления сыпи на животе ребенка.
- Сыпь принимает характер гнойников с выделениями.
- Малыш становится вялым, малоподвижным, сонливым.
- Появление сыпи не только у ребеночка, а также у других детей или родителей.
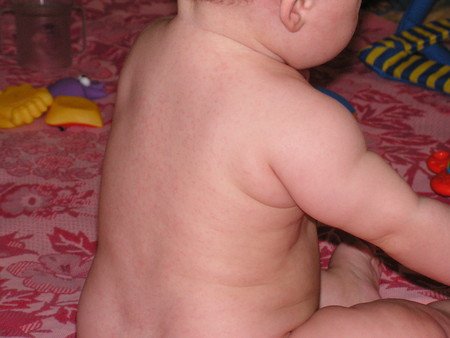
Красная сыпь на теле у ребенка
Причины красной сыпи у малыша:
- Потница у ребенка, плохая гигиена.
- Возможные послеродовые высыпания.
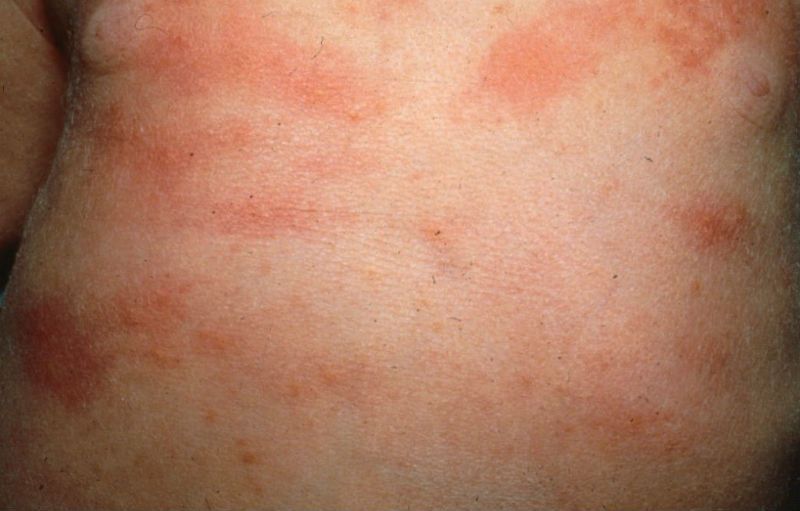
- Аллергические реакции детского организма.
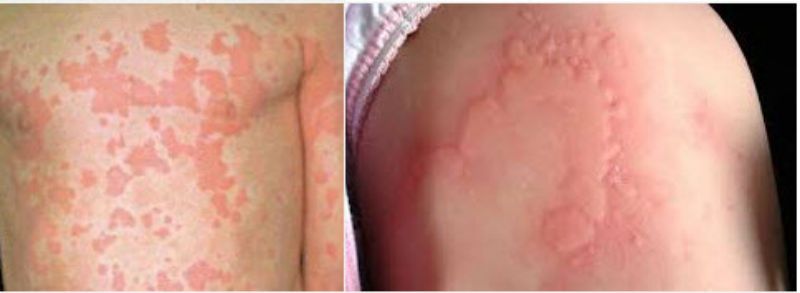
- Экзема.
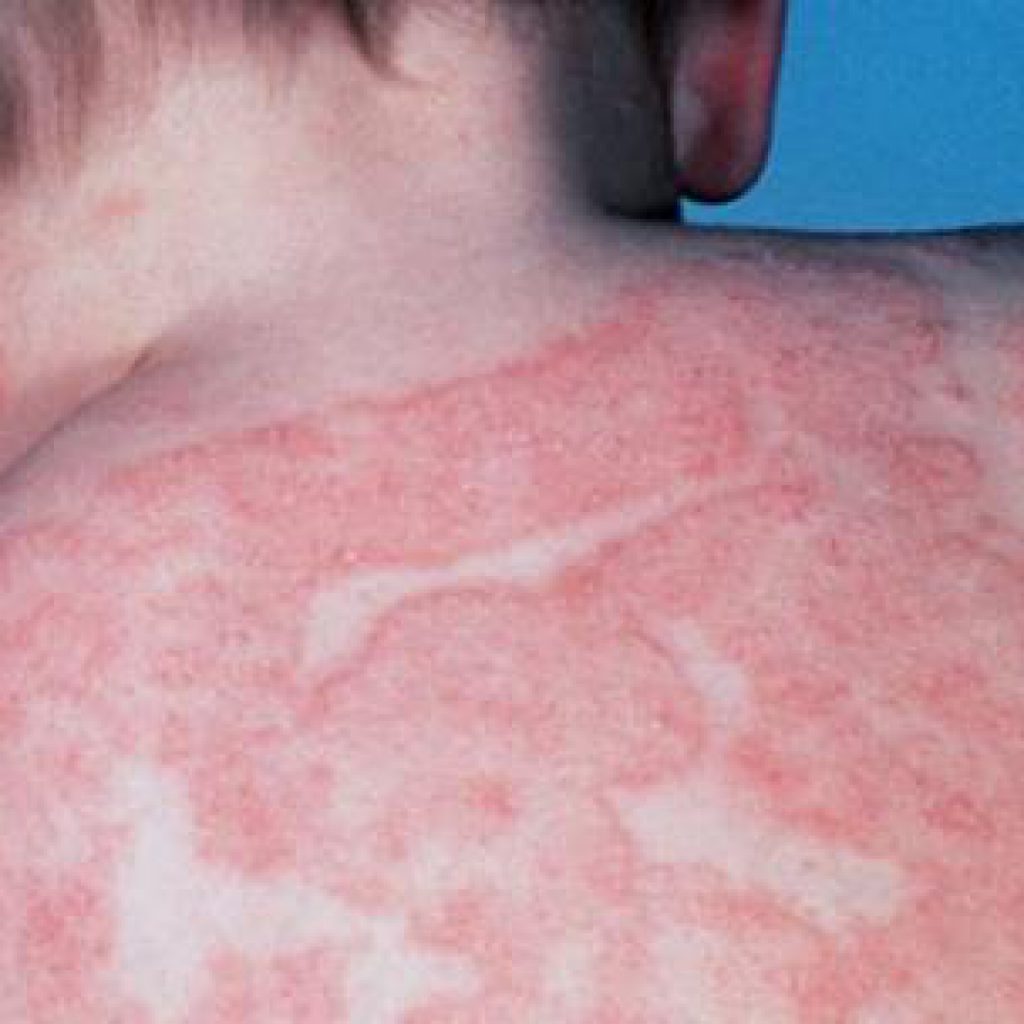
- Лишай. В этом случае сыпь не только красная, она еще и сопровождается гнойными выделениями.
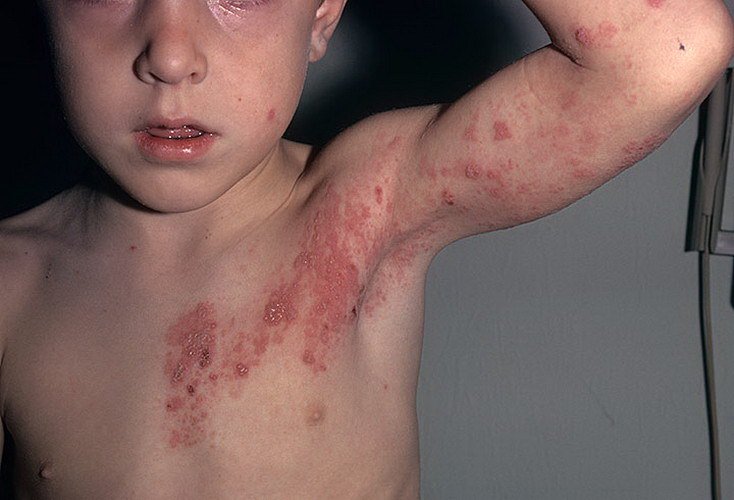
- Инфекционные заболевания.
В зависимости от причин появления красной сыпи на теле у ребенка будет и лечения.
Так, послеродовые высыпания могут появится в первые три недели жизни ребеночка. Страшного в них ничего нет, но, тем не менее, лечит их тоже надо. Появляется она из-за влияния материнских гормонов еще в утробе. Высыпания чаще всего наблюдаются на волосистой части головы. Могут периодически «проникать» на щечки или ушки, но также и быстро и «отступают». Никаких особых явных беспокойств такого рода сыпь ребенку не доставляет. И проходит при должном уходе быстро.
При перегреве сыпь возникает в складочках кожи малыша, в участках, где кожа соприкасается с одеждой. Эта сыпь доставляет ребенку дискомфорт. Но она быстро проходит. Необходимо только ополоснуть малыша а теплой воде и переодеть его в более легкую чистую одежду из натуральных тканей. Важно. Нельзя ребенка кутать, особенно в теплое время года. Сыпь может быть самым безобидным проявлением перегрева детского организма.
Лишай – поражение кожи ребенка грибком. Сыпь в этом случае выступает своего рода убежищем для обитания и развития грибка. Лечение должно быть своевременным. При халатном отношение со стороны родителей печальные последствия не заставят себя ждать. Самолечение неприемлемо.
Мы рассмотрели сыпь на теле у ребенка фото с пояснениями. А вам попадались подобные болезни? Оставьте свое мнение или отзыв для всех на форуме.
3 comments
Краснуха симптомы у детей с фото
Недуг проявлен характерной сыпью на фоне интоксикации умеренного типа. Сопутствующими для заболевания являются некоторые реакции. Классификация по формам недуга обширна и сопровождается различием в симптоматике. Болезнь может иметь осложнения неврологической природы. Среди деток болезнь имеет широкое распространение, подъемы фиксируются в течение 3-5 лет. Сезонные колебания наиболее характерны для краснухи, особенно часто проявляется в холодное время года. Вспышки эпидемической направленности происходят в детских коллективах.
Восприимчивость к заболеванию высока. Чаще всего страдают детки 1-7 лет. У самых маленьких жителей планеты до полугода есть готовый иммунитет, поэтому болезни встречаются редко. Источник образования – сам больной человек. Заразиться могут окружающие больного люди в то время, когда происходит проявление симптомов.
Заразными могут быть и простые носители вируса, которые не болеют. Врожденная форма предполагает выделение вируса в течение нескольких лет после рождения малыша.
Передача заболевания осуществляется воздушно-капельным методом и посредством контактно-бытового пути. Плоду от мамы передается болезнь вертикальным методом, здесь речь ведется о врожденной природе заболевания. Происходит размножение вируса и последующее его распространение вместе с кровотоком. Замороженным вирусом свойства могут сохраняться в течение нескольких лет.
Патогенез явления
Вирус болезни порождает многочисленные явления в виде повреждений сосудистых образований в мозге, а также проявляют себя нарушения нейронов, рассматриваемые как вторичные элементы по отношению к поражениям сосудов. При перенесении матерью заболевания на начальной стадии беременности, пороки могут развиваться у плода после момента рождения. Нарушается работа и развитие сердца, глаз, ушей. Врожденная краснуха имеет широкий спектр проявлений, затрагивающих большинство систем и органов.
Размножение вирусного элемента у детей образуется в области лимфатических узлов, но уже спустя неделю эти элементы попадают в область кровотока. Сыпь у ребенкаобразуется спустя неделю или две недели. В отделяемых веществах из носоглотки можно обнаружить вирус краснухи за несколько дней до сыпи. После того как проявляют себя высыпания на кожном покрове, сам по себе вирус исчезает, и его действие прекращается.
Симптоматика заболевания у деток
Инкубационный период при заражении стартует от 10 дней, максимальная длительность этого времени – до 25 дней. В качестве наиболее значимого признаки заболевания выступает сыпь на лице, проявляется этот внешний фактор и в области верхнего тела, на ягодицах (обычно это небольшие образования).
Помимо главного характерного признака заболевания можно выделить несколько дополнительных явлений.
- Повышение телесной температуры до среднего показателя в 38 градусов;
- заметное увеличение в области затылочных лимфатических узлов;
- воспалительный процесс на слизистых оболочках рта;
- образование насморка и кашля сухого типа;
- общее недомогание в организме;
- возникновение сильных головных болей;
- повышенное слезотечение;
- гиперемия в области зева и задней стенки глотки.
Краснуха у детей, фото которой представлены в статье, проявляется посредством общей вялости и недомогания.
Если дети достигли старшего возраста, могут поступать жалобы родителям на болевые ощущения в области мышц, суставов, изначально проявляют себя высыпания в области лица, но затем стартует сыпь на теле, распределяясь по конечностям, туловищу, волосистой части головы.
Также возникает вопрос, чешется краснуха или нет? Ответ отрицательный.
Характеристика сыпи при краснухе
Она имеет пятнистый характер, является папулезной и обладает розовым оттенком. Под проявлением этого признака цветовые характеристики кожи остаются неизменными. В случае краснухи сыпь имеет небольшие размеры, сливание отдельных ее элементов исключено. В редких ситуациях пациенты с врачами фиксируют более крупные образования округлой формой. У деток эти проявления не обильны, порой могут проявляться лишь в небольшом количестве. Полное исчезновение наблюдается, спустя несколько дней без остатка следов.
Прививка краснуха как переносится в 1 год, реакция
Особенности проявления краснухи у деток годовалого возраста знают не все мамы и папы, это и выступает в качестве наиболее частой причины путаницы и неверного лечения. На первых порах у годовалых деток недуг похож на диатез и прочие кожные заболевания, поскольку симптомы не имеют яркой выраженности. Но главная обязанность родителей заключается в отслеживании динамики сыпи по количеству, размерным характеристикам и внешнему виду. Поэтому важно диагностировать вовремя и принять профилактические меры в направлении осложнений, призванных затрагивать внутренние органы.
Оценить общее состояние заболевшего годовалого ребенка можно посредством нескольких факторов.
- Инфекция проявляется в 1 год жизни, если не была сделана прививка.
- Риск заболеваемости особенно часто проявляется зимой и весной.
- При выявлении среди контактов малыша зараженных лиц.
- Неустойчивые лица – это дети между 1-м и 4-мя годами жизни.
- При наличии опасности врожденной инфекции.
Краснуха у детей, фото которой представлены в материале, предполагает несколько трудностей диагностики, что связано с заражением в инкубационном периоде, длящемся до 21 дня. Уже со второго дня поражения больным человеком происходит активное поступление вирусного штамма в среду. Реакция на прививку, сделанную в годовалом возрасте, заключается в состоянии, похожем на действие легкой инфекции. Могут наблюдаться побочные эффекты в виде повышения температуры тела и общего недомогания, от родителей требуется максимальная концентрация внимания на состоянии здоровья ребенка.
Прививка от краснухи, когда делают и сколько раз
Прививки делаются преимущественно детям. Это связано с существованием когда-то времен, когда поражающий недуг стоят на третьем месте по частоте встречаемости среди деток. Но с момента изобретения вакцины ситуация приняла иной оборот. Есть несколько факторов, свидетельствующих о нужности вакцины.
- Длительность инкубационного времени – 24 дня, в течение этого времени может происходить выделение вируса, и опасность для окружения налицо.
- Риск заражения значительно повышается в детском коллективе, и это провоцирует опасность для других самых малых жителей планеты.
- Если ребенок заболел краснухой, усугубляется ситуация с симптоматикой данного явления, поскольку есть множество осложнений и последствий.
- При отсутствии прививок до 6 лет, есть большая вероятность сложностей прогрессирующего характера, сопровождающихся летальным исходом.
График вакцинации
До 12 месяцев малышу прививка не ставится, даже если среди его окружения кто-то переболел недугом. Другая причина отсутствия вакцины в этом периоде – неэффективность состава и более того – его вред для человеческого здоровья. Традиционно по графику введение прививки осуществляется два раз – в год и в 6 лет. Впервые, если отсутствуют противопоказания, вакцина состоит из трех компонентов – она проводится против краснухи, кори, паротитов. В принципе, после года прививки могут быть осуществлены в любой возрастной категории малыша. Повторная ревакцинация рекомендуется к проведению для деток, особенно для девочек в 12 лет и до 14 лет.
Профилактика краснухи у детей раннего возраста
Соблюдение чистоты и отсутствие пренебрежения правилами личной гигиены гарантирует определенный процент в профилактике заболевания. Помимо этого, стоит отслеживать отсутствие пребывания детей с носителями инфекции и с зараженными сверстниками в коллективе.
Для выработки иммунитета против заболевания проводится вакцинация.
- У деток в годовалом возрасте (случаи заболевания после прививки по вероятности сводятся к нулю);
- у женщин перед планированием беременности во избежание заражения ребенка.
Лечение краснухи у детей
Первые факторы диагностики заболевания проявляются на базе анамнеза в определенном населенном пункте. При осмотре врач должен обнаружить высыпания. При их отсутствии диагностические процедуры осуществляются лабораторным методом, для этого берется на сдачу венозная кровь. На базе полученных материалов осуществляется серологическое исследование.
Лечебные мероприятия обычно проводятся в условиях амбулаторного порядка, родители специальный 21-дневный лист, пока малышом не перестанет выделяться вирус, и он сможет посещать ДОУ. Для старта лечебного процесса нужно подготовить проветриваемое помещение, а также осуществить полную изоляцию от других деток с назначением полноценного постельного режима. Для устранения заболевания, чтобы побороть сыпь на руках и сыпь на ногах, а также на других участках тела, назначается комплекс медикаментов.
- Аскорутин 500 мг трижды в день с целью проведения профилактики синдрома внутрисосудистого кровяного свертывания.
- Спазмолитические средства и противовоспалительные составы для устранения мышечных болей и снятия температуры (триалгин и другие).
- Антибиотики не применяются, поскольку не дают результата. Они могут использоваться только в случае осложнений при пневмонии, ангине.
- Эффективным является средство вобэнзим, оказывающее влияние на общее повышение иммунитета, применяется трижды в день по 1 шт. в течение двух недель.
- Если наблюдаются заметные высыпания на кожном покрове, эффективно использовать супрастин, кларитин, диазолин, тавегил. Дозирование должно соответствовать массе и возрастным показателям малыша.
Поскольку речь ведется о детском заболевании, тот факт, как устранить сыпь у взрослых, не рассматривается. Краснуха у детей, фото которой можно рассмотреть в статье, легко поддается лечению, если симптоматика и характерные признаки выявлены своевременно.
Лечение краснухи народными средствами
Народные методики могут стать прекрасными элементами комплексной терапии при различных проявлениях болезни. Есть несколько действенных методов, призванных побороть сыпь (фото рассмотрены в статье), а также устранить прочие явления.
- ½ стакана соды растворяется посредством теплой воды, пока не обнаружится по консистенции специальная кашица. Именно она прикладывается к зудящим кожным участкам на 10 минут через смачивание в ней ватных дисков или салфеток. Процедура повторяется 2-3 раза за сутки.
- Если необходимо укрепить иммунитет, необходимо использовать ягоды шиповника и смородины черной. Горсть смеси помещается в термос, для заливки используется ½ л кипятка. Через три часа стартует прием внутрь по половине стакана в качестве чая.
- Соединяются ягоды в соотношении: 1 часть брусники, 3 доли шиповника и аналогичное количество крапивных листьев. Горсть этой смеси помещается в термос и заливается водой в количестве ½ литра, это должен быть кипяток. Смесь должна настаиваться в течение ночи и приниматься по ½ стакана.
Грамотное применение составов лечебного действия гарантирует прекрасные возможности для быстрого оздоровления.
А вы сталкивались с заболеванием краснуха у детей? Фото и симптомы были аналогичными? Оставьте свое мнение или отзыв для всех на форуме!
2 comments
Скарлатина: инкубационный период заражения
Заражение скарлатиной возможно не только от того, кто непосредственно ею болеет. Источниками инфекций могут выступать пациенты с разнообразными формами стрептококковых инфекций, в том случае, если штамм бактерии относится к токсинпродуцирующим. Возможно заражение от больных с такими болезнями, как:
- скарлатина;
- ангина;
- рожистое воспаление;
- стрептококковые пиодермии;
- кишечные инфекции;
- пиелонефрит;
- пневмонии;
- назофарингит;
- отит.
В очень редких случаях возможно заражение при контакте с носителями стрептококка.
Инкубационный период скарлатины у детей и у взрослых продолжается от 2 суток до 1 недели, реже — до 10 суток. Чаще всего он продолжается 3-4 дня. Инкубационный период представляет собой промежуток времени от момента заражения до момента проявления первых признаков болезни. Пациент становится заразным чаще всего за день до начала возникновения симптоматики. При выявлении случаев скарлатины в детском саду в обязательном порядке объявляется карантин.
Скарлатина: симптомы, признаки, фото
Скарлатина характеризуется острым, внезапным началом — симптоматика развивается буквально на протяжении нескольких часов. Итак, как проявляется это заболевание в детском возрасте, у мальчиков и девочек? Выделяют три основных группы клинических проявлений, которые имеет скарлатина, — признаки интоксикации, ангины и высыпаний.
Скарлатина у детей, симптомы и лечение, профилактика, фото — вот то, с чем можно ознакомиться в этом и последующих разделах статьи.
Интоксикация
Среди ее проявлений выделяют следующие:
- повышение температуры выше 39 градусов;
- сонливость и вялость;
- постоянная тошнота, периодическая рвота;
- боль в области живота;
- головные боли.
Ангина
При скарлатине возникают симптомы вовлечения дыхательных путей в инфекционно-воспалительный процесс. Сначала проявления носят катаральный характер — на миндалинах нет налета.
Важным симптомом данного заболевания является так называемый “пылающий зев”: при осмотре горла пациента отмечается яркая, ограниченная гиперемия мягкого неба, миндалин, язычка и небных дужек. Эти структурные образования становятся насыщенно красного цвета. Такие симптомы возникают у детей, фото клинических проявлений отражают тяжесть воспалительного процесса.
Ребенок может предъявлять жалобы на боли в области горла, причем болевой синдром может иметь различную интенсивность — от легкого першения до выраженной болезненности. Детям становится трудно глотать, зачастую они отказываются от приемов пищи.
При дальнейшем прогрессировании процесса, особенно в случае пренебрежения мерами терапии, катаральные проявления сменяются лакунарными (появляется налет на миндалинах), фолликулярные (образование гнойных пробок и пузырьков), некротические (образование очагов некроза с разнообразным по оттенку налетом).
Также по мере прогрессирования болезни развивается воспаление регионарных лимфатических узлов, наблюдаются изменения в тканях языка. Поверхность языка покрывается беловатым налетом, а сквозь него видны увеличенные сосочки ярко-розового оттенка.
Спустя 2 дня после начала проявления симптомов язык становится ярко-красного цвета,
этот признак также называют “малиновым языком”.
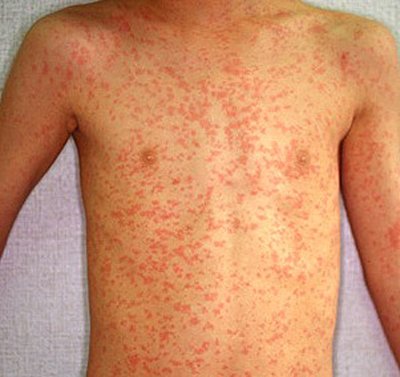
Высыпания на коже
Сыпь у ребенка появляется спустя несколько часов после завершения инкубационного периода. Сначала появляется сыпь на лице,
потом сыпь на теле— на спине, животе, груди.
Постепенно высыпания распространяются дальше, захватывая всю кожу — характерны также сыпь на руках
и сыпь на ногах.
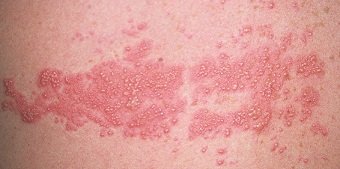
Самые яркие и обширные высыпания появляются на наиболее нежных кожных покровах — паховые, подколенные, подмышечные, локтевые складки, кожа на шее и в области лобка. На этих местах высыпания наиболее густые. При скарлатине сыпь (фото) розоватого или ярко-красного оттенка, мелкопятнистая.
Реже возникает геморрагическая сыпь, чаще наблюдаются петехии в форме точек коричневого или багрового цвета. Геморрагические высыпания часто сливаются, при этом образуются полосы, сохраняющиеся даже после того, как сыпь проходит.
Кожные покровы с высыпаниями становятся сухими и шершавыми. Для лица ребенка характерна отечность, красные щеки, вишневые губы, бледный носогубный треугольник.
Высыпания на лице, теле и конечностях в некоторых случаях проходят спустя часы, но чаще сохраняются в течение нескольких дней. После спадания сыпи кожные покровы шелушатся — на теле оно отрубевидное, а на конечностях — крупнопластинчатое.
Ответ на вопрос, чешется скарлатина или нет, является положительным. Характерен зуд умеренной интенсивности.
Скарлатина у взрослых: симптомы и лечение, фото
Конечно, чаще скарлатина развивается в детском возрасте, но это заболевание может поразить и взрослого человека. Скарлатина у детей, симптомы и лечение, профилактика, фото патологии — это крайне важно, но и у взрослых пациентов возможно довольно тяжелое течение болезни. Клиническая симптоматика выражается неявно, поскольку иммунная система борется с инфекционным агентом, и человек может не отличить скарлатину от привычного ОРВИ. В некоторых случаях скарлатина у взрослых имеет более выраженную симптоматику, начальная стадия характеризуется тяжелым течением.
Выделяют ряд клинических проявлений болезни у взрослых пациентов:
- Легкая форма: легкая гиперемия зева, которую можно отметить на фото горла, болезненность, симптоматика интоксикации. Появляется бледная сыпь, но не во всех случаях. Таким образом, ответ на вопрос, скарлатина бывает ли без сыпи, является утвердительным.
- Тяжелая форма: повышение температуры, озноб, учащение пульса. Характерны симптомы интоксикации: тошнота и рвота. Сыпь у взрослых появляется в первые дни болезни, одновременно с болью и покраснением в горле. Фото сыпи отражает яркость тяжелой формы болезни. По мере прогрессирования возможны осложнения в форме отита, абсцессов в глоточной области, кровоизлияния в различные внутренние органы. В более позднее время возможен ревматизм, миокардит, гломерулонефрит.
Скарлатина во взрослом возрасте также провоцирует сухость и шелушение кожных покровов. Лечение данного заболевания будет более подробно рассмотрено ниже.
Скарлатина: лечение в домашних условиях
Довольно часто возникает скарлатина у детей, симптомы и лечение, профилактика, фото — это то, с чем родителей должен ознакомить врач. Меры терапевтической коррекции скарлатины будет назначать специалист только после осмотра пациента. При тяжелых случаях возможно стационарное лечение, но обычно скарлатина довольно быстро лечится в домашних условиях.
Во время лечения важно соблюдать следующие меры:
- Правильный уход за пациентом. Необходим постельный режим и ограничение активности даже после стихания первых проявлений болезни. Следует регулярно проветривать помещения, проводить в них влажную уборку. Нужно своевременно менять как постельное, так и нательное белье, отдавая преимущества натуральным материалам.
- Коррекция диеты. Предполагает обильное питье, можно давать пациенту чай, теплое молоко, компоты, морсы, минеральную воду. При снижении аппетита не стоит настаивать на приемах пищи: такая реакция является отражением интоксикации организма. Постепенно в рацион можно вводить супы, пюре, каши, тушеные овощи. Все продукты должны легко усваиваться и быть питательными. Из-за боли в горле рекомендуется подавать пищу в полужидком или жидком виде, чтобы пациенту было легче глотать. Нужно ограничить соленые, острые блюда. Дополнительно можно вводить витаминно-минеральные комплексы.
- Медикаментозная коррекция при помощи антибиотиков. Невозможно вылечить скарлатину без антибиотиков, какими-то другими таблетками или способами. Антибактериальная терапия является обязательной мерой. Антибиотические препараты назначает врач, при лечении нужно строго придерживаться его рекомендаций относительно дозировки, кратности приема и продолжительности курсовой терапии. Чаще назначаются препараты на основе амоксициллина (Флемоксин-солютаб, Амоксиклав, Амписид и ряд других). Возможно назначение макролидов (азитромицин, макропен, джозамицин). Сравнительно редко назначают антибиотики цефалоспоринового ряда.
- Жаропонижающие средства. Детям возраста до 12 лет подойдут такие лекарства, как Калпол, Панадол, Нурофен детский. Для пациентов старшего школьного возраста предусмотрено лечение нимесулидом, аспирином. Наиболее эффективно применение жаропонижающих медикаментов в форме свечей, по прошествии периода интоксикации возможно давать детям сиропы или таблетки. Можно сбить температуру и другими методами: обильное питье чая с малиной, клюквенного или смородинового морса, обтирания.
- Лекарства для обработки горла. Для этой цели хорошо подходят местные антисептики, только перед использованием нужно учитывать возрастные ограничения. Наиболее эффективны препараты: Гексорал, Ингалипт, Стоп-ангин, Тантум-верде, Каметон. Также полезно полоскать горло травяными отварами, раствором фурацилина. Возможно устранять симптоматику при помощи таблеток для рассасывания.
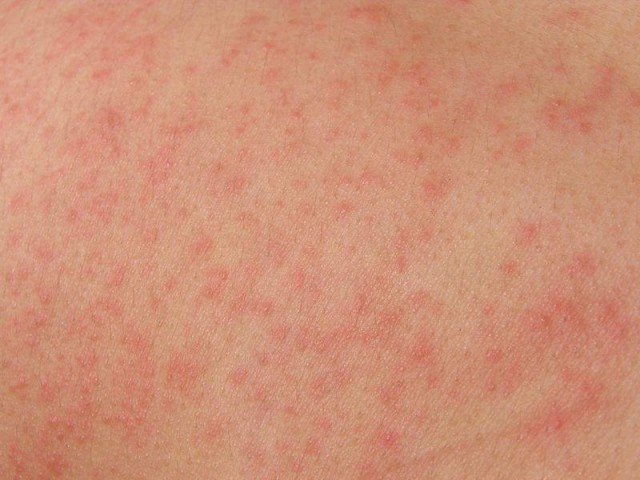
Сыпь на животе
Являясь самым большим органом в теле человека, кожа выполняет довольно большое количество функций. Одной из них является секреторная. Кожный покров отвечает за деятельность потовых и сальных желез, а также осуществляет выделительную функцию. Кроме того, кожа ежедневно подвергается огромному количеству воздействий, как внешней среды, так и в результате работы органов организма, и некоторые из этих факторов могут вызывать появление сыпи.
Причины появления сыпи на животе у взрослых
Появление сыпи на животе может быть обусловлено различными причинами.
Наиболее вероятной причиной мелкой сыпи на животе становится аллергическая реакция организма. Она может быть вызвана внешними и внутренними раздражителями:
- ношением одежды из определенных материалов;
- воздействием косметических средств;
- лекарственными препаратами;
- определенными продуктами питания.
Как правило, аллергическая сыпь на животе чаще всего чешется. Зуд в таком случае проходит после принятия антигистаминного средства.
Крапивница является одним из самых распространенных кожных проявлений аллергии. При ней появляются мелкие высыпания на коже, которые со временем объединяются в крупную папулу.
Ознакомьтесь так же: Как использовать чистотел при дерматите
Повышенное потоотделение может стать причиной возникновения потницы – красной сыпи на животе и в паху, которая чешется. Кроме того, потница возникает при активном физическом труде, ношении синтетических материалов, при использовании жирных кремов. После устранения причины, такая сыпь через несколько часов бледнеет и полностью исчезает через несколько дней, при соблюдении правил гигиены и применении специальных средств.
Еще одной возможной причиной появления сыпи в области живота у взрослого человека может стать вторичная стадия сифилиса. При этом сыпь может выглядеть по-разному, иногда она настолько мелкая и не вызывает никаких ощущений, что человек замечает ее только на приеме у врача.
При кожных заболеваниях сыпь является главным симптомом. Например, сыпь и зуд на животе могут стать признаками дерматита или псориаза.
Инфицирование чесоточным клещом может вызвать не только появление красной сыпи на животе, но и высыпаний между пальцами рук, в сгибах локтей и коленей.
Колебания гормонального фона могут вызвать сыпь на животе у беременных женщин, которая проходит после родов.
Вирус герпеса, который находится в организме большинства людей, в период активизации может вызвать высыпания в виде пузырчатой сыпи в области живота по линии нижнего ребра.
Несмотря на то, что многие заболевания, вызывающие сыпь на животе считаются детскими, иногда они могут появиться и во взрослом возрасте при сниженном иммунитете. Корь, скарлатина, ветрянка – эти вирусные заболевания характеризуются высыпаниями не только на животе, но и на всем теле. Например, скарлатина сопровождается появлением сильного зуда и сыпи внизу живота. Через несколько дней зуд утихает, а кожа в этом месте начинает шелушиться. А при ветрянке сыпь может распространяться по всему телу. Кроме кожных проявлений, у человека ухудшается общее состояние, поднимается высокая температура. Вирусная сыпь, как правило, имеет яркую окраску и выраженную структуру.
Лечение сыпи на животе
Лечение сыпи на животе, как, впрочем, и на других частях  тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
Лечение сыпи, как правило, начинается с устранения первопричины ее появления и сопровождается применением местных наружных средств:
Возможно применение иммуномодулирующих и противовоспалительных средств.
У вас появилась сыпь? Это может быть сигналом опасной болезни!
О чем могут говорить высыпания на коже? На какие признаки следует обратить внимание, если у вас появилась сыпь? Стоит ли относиться к сыпи серьезно и какие именно заболевания могут стать причиной появления сыпи? В каких случаях появление сыпи представляет угрозу жизни человека?
Бывает ли сыпь без причины?
Сыпь может появиться у любой возрастной группы и указывать на относительно легкие заболевания – грибковые инфекции (скажем, стригущий лишай или контактный дерматит); заболевания умеренной тяжести: аллергию, ветряную оспу, крапивницу или паразитарные инфекции кожи (например, чесотку). Сыпь может иметь место и в некоторых серьезных, даже опасных для жизни случаях: при менингите или тяжелых аллергических реакциях, которые включают анафилаксию и аллергическую пурпуру.
В зависимости от причины, сыпь бывает краткосрочной и быстро исчезает, например, после бритья или восковой депилляции. Она может также возникать внезапно, будучи вызвана воздействием аллергенов – химических веществ или растений, таких, как ядовитый плющ. Причинами более затяжной сыпи бывают, например, ветряная оспа или хроническая экзема.
А вот плохо заживающая сыпь на ногах – классический признак хронического заболевания, например недиагностированного сахарного диабета, как 2-го, так и 1-го типа.
Симптомы и диагностика
Высыпания отличаются по времени появления, характеру элементов и сопутствующим симптомам. Сыпь может возникнуть сама по себе или в сочетании с другими проявлениями основного заболевания. К другим симптомам можно отнести лихорадку, насморк, покраснение глаз, кашель, чихание и др.
Диагностику сыпи и ее причин начинают с изучения истории болезни (аллергены, инфекции и т.д). Также проводится комплексный медицинский осмотр.
Если как причину сыпи подозревают аллергию – для точности диагноза проводятся кожные тесты. Так к коже пациента приклеивают небольшие количества аллергенов, чтобы определить, какие вещества запускают аллергические реакции. С той же целью может быть сделан радиоаллергосорбентный тест (РАСТ) крови. При подозрении на пищевую аллергию, пациенту могут предложить вести журнал для записи тех продуктов, которые вызывают аллергическую реакцию, включающую сыпь.
Постановка диагноза также подразумевает ряд других тестов, для обнаружения основных и потенциальных заболеваний, таких как менингит и другие инфекции. Диагностика может включать в себя полный анализ крови, который определит наличие инфекционного процесса. При подозрении на менингит проводится спинномозговая пункция.
Сыпь – проявление опасных заболеваний
Некоторые из болезней, которые могут быть причиной сыпи, потенциально опасны или смертельны, если оставить их недиагностированными. Вот некоторые из них с описанием возможного характера высыпаний:
- Аллергические реакции – экземы
- Аллергия на пищевые продукты – крапивница
- Латексная аллергия – высыпания, зуд, отек
- Химическая аллергии – экзема
- Менингококковая инфекция – сыпь в виде пятен на коже
- Волчанка – сыпь на щеках в форме бабочки
- Сахарный диабет – сыпь
- Геморрагические лихорадки – сыпь
- Скарлатина – сыпь по всему телу
- Синдром токсического шока – сыпь, похожая на загар
- Острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Кровотечение надпочечников у новорожденных – сыпь
- Альвеолярный эхинококкоз – аллергическая сыпь
- Аутоиммунный гепатит – сыпь
- Бактериальный эндокардит – петехии (точечные кровоизлияния)
- Калифорнийский энцефалит – сыпь
- Болезнь Крона– сыпь
- Декомпрессионная болезнь – сыпь
- ВИЧ/СПИД – стойкая сыпь на коже
- Инфекционный эндокардит – петехии (крошечные красные пятна)
- Воспалительный рак молочной железы – сыпь на груди
- Аллергия на укус насекомого – крапивница
- Лейкемия – крошечные красные пятна (петехии), идущие под кожу
- Менингококковая инфекция – сыпь
- Миелодиспластический синдром – петехии (точечные кровоизлияния)
- Миокардит – сыпь
- Первичные расстройства иммунодефицита – экземы
- Сифилис – экземы в районе гениталий или сыпь, напоминающая прожилки мрамора (в зависимости от стадии болезни)
- Т-клеточный острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Токсемия – сыпь
- Диабет 2-го типа – сыпь
Лечение включает в себя диагностику сыпи, лечение основного заболевания и его причин. Обычно применяют антибактериальные (юнидокс), противомикробные, противогрибковые и иммуностимулирующие препараты. Некоторые болезни могут быть легко и успешно вылечены, в то время как другие потребуют более интенсивного лечения.
Как выглядит сыпь (виды сыпи)
Наиболее часто сыпь на коже образуют следующие элементы:
- пятна. Пятно – это покрасневший участок, не выступающий над уровнем окружающей его кожи. Покраснение связано с избыточным приливом крови. При надавливании на него пальцем пятно исчезает, а после прекращения давления появляется снова;
- узелки (папулы) – уплотненные участки, немного выступающие над уровнем кожи. Чаще всего папулы бывают округлыми или конической формы. Папулы могут сливаться между собой, образуя бляшки, иногда достаточно большие по площади (например, величиной с ладонь). При надавливании папула также теряет свою окраску;
- пузырьки (везикулы). Пузырёк – это элемент, как правило, округлой формы, возвышающийся над уровнем кожи и представляющий собой полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойнички (пустулы). Пустула – это пузырёк с гнойным содержимым. Кожа у основания пустулы также может быть затронута воспалением;
- волдыри – бесполостные элементы круглой или овальной формы, немного возвышающиеся над уровнем кожи, возникающие в результате ограниченного и остро протекающего отека.
Вышеперечисленные элементы называются первичными, поскольку возникают на чистой коже.
В процессе болезни на месте сыпи появляются и вторичные элементы:
- участки гиперпигментации или депигментации (кожа теряет свою естественную окраску, становясь либо темнее, либо обесцвечиваясь);
- шелушения (образуются чешуйки – частицы отмирающего верхнего слоя кожи);
- эрозии (поверхностное повреждение кожи, возникающее в результате вскрытия пузырька и гнойничка). В тяжелых случаях могут возникнуть язвы – нарушение целостности кожи, захватывающие все слои кожи – до подкожной жировой клетчатки;
- при расчесах – ссадины, как поверхностные, так и глубокие;
- корка (образуется в результате высыхания отделений мокнущей поверхности – например, на месте лопнувших пузырьки, гнойничков, а также язв и эрозий);
- участки лихенификации (уплотнения кожи с усилением её рисунка) и др.
Сыпь при кожных заболеваниях
Сыпь на теле также может быть проявлением таких кожных заболеваний, как:
- акне (угревая сыпь) – проявляется в виде папул и гнойничков на коже лба, щек, носа и подбородка;
- псориаз;
- грибковые заболевания;
- чесотка (вызывается микроскопическими паразитами).
Покраснение кожи вызывается также потницей (для грудных детей – типичная реакция на перегревание), укусами насекомых и т.д.
Тепловая крапивница: симптомы, виды, лечение, фото
Тепловая крапивница – патологическое состояние организма, не переносящее тепловое воздействие: прямые солнечные лучи, эмоциональное перенапряжение, также физические воздействия на организм. Есть множество причин, по которым болезнь может дать о себе знать: изменение гормонального фона, наследственные признаки.
Тепловая крапивница характеризуется гиперчувствительностью тепловых и холодовых рецепторов кожных покровов. Очень часто температурная крапивница проявляется на фоне других заболеваний, в основном это паразитарные болезни, болезни желудочно-кишечного тракта, простуды.
Основная причина заболевания до сих пор не выявлена. Но выделяют два механизма развития данного недуга: иммунный и не иммунный.
Так как данное заболевание является одним из типов аллергии, то при первых же симптомах ее нужно устранять. Многие знают, что не исключен вариант перехода одной аллергии в другую. Поэтому данное заболевание крайне опасно для людей, страдающих любым типом аллергии.
Какая бывает тепловая крапивница?
В основном выделяют 2 вида этого заболевания:
- Холинергическая генерализированная (затрагивает все участки кожи)
- Локальная (при контакте с фактором агрессии)
По способам протекания можно выделить 2 формы:
- Острая (симптомы проходят в период до 6 дней)
- Хроническая (затяжная стадия, около 45 дней)
Выделяют три важных фактора, которые могут повлиять на развитие данного заболевания:
- Повышенная чувствительность организма на любые аллергены.
- Повышенная чувствительность к выделению ацетилхолина.
- Избыточная реакция кожных покровов к ацетилхолину.
Симптомы тепловой крапивницы
- После столкновения с фактором агрессии (повышенная температура воды, стресс, высокая температура) проявляется в течение 10 минут.
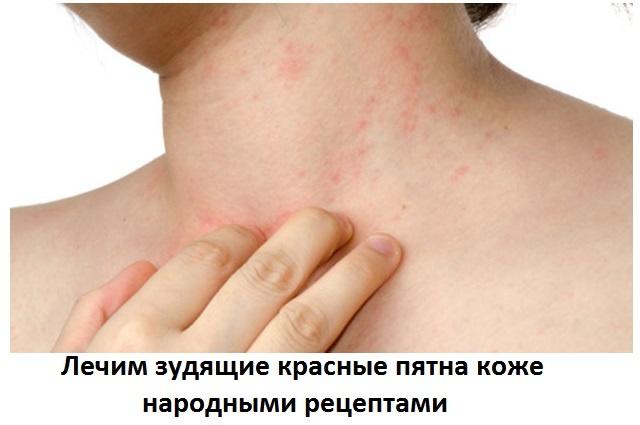
- На теле проявляются пятна в виде ожогов крапивы, которые несут за собой жжение и зуд.
- В основном пятна покрывают область шеи, груди, редко поражают все тело.
- Зуд постепенно усиливается.
- Нередко заболевание сопровождается симптомами общей интоксикацией (тошнота, рвота, головокружение, диарея)
Симптомы при локальной форме:
- Проявляется быстро (в течение 5 минут). Шея выглядит отёчной, кожа на теле, как правило, не сопровождается зудом.
- Пятна на коже держаться около 90 минут.
Температурная крапивница у беременных
Для беременных женщин любое заболевание крайне опасно, так как оно может перейти в хроническую форму. Из-за сильного зуда и жжения женщина будет ощущать нервозность, нарушение сна и общего состояния.
Не рекомендуется применение антигистаминных средств, ведь это очень вредно для будущего ребёнка. Особенно опасно применять такие лекарства на ранних сроках беременности, ведь у плода формируются все органы.
Какие условия необходимы, чтобы болезнь прогрессировала?
Как вы уже поняли, в механизме развития болезни огромную роль играет ацетилхолин. При локальной форме ацетилхолин активно начинает выделяться на тех участках, которые подвержены высокой температуре (40oC), что вызывает высвобождение гистамина. Он и вызывает отечность и покраснения данных участков, которые похожи на ожоги, волдыри.
Как узнать, что у вас есть предрасположенность к тепловой крапивнице
Чтобы поставить данный диагноз достаточно сделать специальные пробы, которые вызовут определенную реакцию организма. Чтобы убедиться, что вы предрасположены к данному заболеванию достаточно налить в стакан теплой воды и поднести к любому участку тела (в основном к предплечью или шее).
Также можно опустить кисть руки или ногу в тазик с теплой водой, если в течение 30 минут на коже наблюдаются покраснения, волдыри, то тест считается положительным.
Терапевтическое лечение тепловой крапивницы
При обнаружении этого вида аллергической реакции необходимо моментальное лечение. Если вы заметили локальную форму проявления, то постарайтесь исключить фактор, вызывающий негативную реакцию.
Лечение в домашних условиях
В этом деле хорошо помогают различные отвары из трав. Ромашка и череда обладают успокаивающим действием, снимают отеки. Травы нужно настоять на водяной бане, затем пропитать вату или ватный диск этим отваром и прикладывать на пораженные участки тела.
Неплохо справляется с крапивницей сок сельдерея. Сок должен быть обязательно свежевыжатый. Желательно пить его на голодный желудок за полчаса до еды. Процедуру проводить в течение 10 дней.
Диета, которой нужно придерживаться
Если у вас есть предрасположенность к тепловой крапиве, то это совсем не значит, что нужно во многом ограничивать. Аллергическая реакция не проявляется после употребления определенных продуктов.
Главное постараться уменьшить в своем рациона потребление соли, жирной пищи, исключить алкоголь. Очень полезно употреблять в пищу фрукты, богатые витамином B, он повышает иммунитет, облегчает неприятные симптомы.
Какие есть виды сыпи у ребенка? Описание и фото
Пузырьки постепенно мутнеют, лопаются, появляется корочка, которая сходит без следа. Инфекционная эритема Проявляется в виде мелкой сыпи красного или розового цвета. Постепенно высыпания разрастаются и сливаются в одно пятно.

Проходит примерно через 10 — 12 дней. Чесотка Очень заразное и трудно поддающееся лечению заболевание. Возникает при заражении чесоточными клещами, при контакте с больным человеком, плохо простиранным бельем. На коже появляются узелки и мокнущие бляшки. Распространяется сыпь по всему телу у ребенка, сопровождается сильным видом кожных высыпаний у детей фото, но без температуры. Характерной особенностью является форма самих высыпаний, которые образуют извилистые ходы, длиной до сантиметра. При рассмотрении под увеличением можно обнаружить черную точку — самого паразита. Мононуклеоз Инфекционная болезнь, вызванная вирусом Эпштейна — Барра. Проявляется симптомами простуды, с увеличением лимфоузлов, селезенки и печени.
Третий день заболевания проявляется болями в горле, высыпания появляются немного позже. Сыпь при мононуклеозе имеет вид мелких прыщиков и пустул, может не появляться вовсе.
Проходит сыпь самостоятельно при лечении основного заболевания. Следов на коже не остается. Менингит Опасное инфекционное заболевание. Дополнительные симптомы — повышение температуры, сонливость и светобоязнь. При появлении такой сыпи следует немедленно обратиться в стационар инфекционной больницы. Промедление грозить летальным исходом, который в большинстве случаев наступает в течение суток. На самом деле все совершенно наоборот, во взрослом возрасте они переносятся намного сложней, причем нередки всевозможные осложнения.















































