Фертильность. Фертильный период. Фертильный возраст
 Что такое фертильность? Фертильность — это способность половозрелых мужских и женских особей воспроизводить после себя потомство, другими словами — репродуктивная функция человека. Существует множество факторов, из-за которых семейные пары не могут успешно забеременеть. Все дело в том, что молодые люди не знают всех тонкостей и законов правильного зачатия ребенка. Для начала нужно разобраться, какие условия наиболее подходящие для успешного репродуктивного процесса и создания семьи, как для мужчин, так и для женщин.
Что такое фертильность? Фертильность — это способность половозрелых мужских и женских особей воспроизводить после себя потомство, другими словами — репродуктивная функция человека. Существует множество факторов, из-за которых семейные пары не могут успешно забеременеть. Все дело в том, что молодые люди не знают всех тонкостей и законов правильного зачатия ребенка. Для начала нужно разобраться, какие условия наиболее подходящие для успешного репродуктивного процесса и создания семьи, как для мужчин, так и для женщин.
Содержание
Как понять, что показывает спермограмма
Способность мужчины к продолжению рода зависит не от его сексуальной активности и потенции, а от качества спермы. Расшифровка анализа спермограммы — первейшее и необходимое условие для определения фертильности и разработки схемы лечения бесплодия. Итак, что же значат исследуемые показатели, какими они должны быть, и о каких нарушениях свидетельствуют отклонения от нормы.
- Объем эякулята — это очень важная характеристика, в норме составляющая от двух до пяти миллилитров. Если же при семяизвержении выделяется меньше спермы, то шансы на успешное зачатие заметно падают. Это объясняется тем, что во влагалище, в котором сперматозоиды начинают долгий путь к яйцеклетке, кислая среда, в которой они очень неуютно себя чувствуют. Большая часть мужских половых клеток не выдерживает этих условий и погибает, и только самые стойкие продолжают продвигаться вперед. От низких значений pH их предохраняет семенная жидкость, поэтому эякулята должно быть достаточно.
- Кислотность спермы — в норме среда эякулята слабощелочная. Если pH повышается, это говорит о воспалительном процессе в простате и семенных везикулах, а если понижается — о закупорке семявыводящих протоков.
- Вязкость эякулята и время его разжижения — на то, чтобы сперма стала более жидкой, необходимо от десяти до сорока минут. Если на это уходит больше времени — явно не все в порядке с предстательной железой. Вязкая и густая сперма затрудняет подвижность сперматозоидов и понижает их жизнеспособность.
- Цвет — этому показателю уделяют внимание, скорее, в силу сложившихся традиций. Однозначно важен для диагностики только красноватый оттенок спермы, что указывает на кровь в спермограмме. При отсутствии у мужчины патологических нарушений мочеполовой системы, эритроциты в спермограмме не наблюдаются. Они появляются только в случаях воспалительного процесса в простате или семенниках, которые приводят к разрушению мелких кровеносных сосудов. К тому же, такая картина анализа может говорить о развитии доброкачественных или злокачественных новообразований.
- Количество мужских половых клеток — в норме в миллилитре эякулята их содержится от 20 до 60 миллионов. Кстати, не особо переживайте, если у вас их немного — недостаток количества вполне может быть компенсирован высокой подвижностью.
- Подвижность сперматозоидов — один из самых важных показателей. Как бы много ни было спермиев, это будет абсолютно бесполезным для оплодотворения, если они не будут двигаться. В спермограмме в зависимости от подвижности сперматозоиды делят на четыре группы: A, B, C и D. Группа А — клетки, к скорости и направленности движения которых невозможно придраться. Группа В — спермии двигаются целенаправленно, но несколько медленнее. Группа С — клетки, вроде бы, активные, вот только двигаются они хаотично, в совершенно непонятном направлении. И, наконец, группа D — спермии, которые не подают признаков жизни. Для нормальной спермы необходимо, чтобы спермии первых двух групп составляли половину от общего количества, или же клетки группы А — не менее четверти.
- Агглютинация — в густой семенной жидкости спермии могут склеиваться между собой, что уже делает невозможным оплодотворение. Такая ситуация происходит при хронической форме простатита или при везикулите.
- Антиспермальные антитела — воспалительные процессы в мочеполовых органах могут вызвать развитие аутоиммунной реакции, когда в организме начинают вырабатываться антитела против своих же сперматозоидов. Так происходит из-за того, что находящиеся в крови иммунные агенты сталкиваются с незнакомыми им до сих пор половыми клетками и реагируют на них как на чужеродные. Антитела соединяются со спермиями, значительно снижают их жизнеспособность и мешают активному движению.
Микроскопическое исследование эякулята
Что можно увидеть, исследуя сперму с помощью микроскопа?
- Прежде всего, конечно же, сами сперматозоиды, что позволяет определять их количество и морфологию. Спермий состоит из овальной головки, шейки и тонкого хвостика. Патология, которая проявляется во внешних изменениях любой части спермия, называется тератозооспермией. «Уродства» бывают различными: головка может быть не овальной, а искривленной, к тому же слишком большой, хвостика (собственно, как и головки) может быть два и больше, а у некоторых клеток их нет вовсе. Считается, что для нормальной фертильности необходимо, чтобы аномальные сперматозоиды составляли не больше половины всех спермиев.
- Круглые клетки — лишенные подвижности клетки, являющиеся ничем иным, как сперматозоиды без жгутиков. Круглые клетки в спермограмме должны быть представлены в количестве не больше пяти миллионов на миллилитр.
- Липоидные тельца в спермограмме — при нормальном функционировании предстательной железы синтезируются в ней и входят в состав простатического секрета. Эти образования или, как их еще называют, лецитиновые зерна, в спермограмме обнаруживаются в норме в большом количестве.
- Макрофаги — в норме отсутствуют в сперме или выявляются очень редко. Поскольку эти клетки иммунной системы скапливаются в очаге инфекции, когда макрофаги в спермограмме присутствуют в большом количестве, это свидетельствует о развитии воспалительного процесса в органах мочеполовой системы.
- Эритроциты — в норме отсутствуют в сперме, их наличие говорит о наблюдающемся при воспалении нарушении целостности мелких сосудов.
Если вы получили плохие результаты спермограммы, не отчаивайтесь — возможно, вы в последнее время вели не слишком здоровый образ жизни, принимали какие-то лекарства, переболели ОРВИ или просто не особо тщательно подготовились к анализу.
«Санитары спермы» — спермиофаги
Эти включения в семенной жидкости являются относительно нормальными ее компонентами. Не вдаваясь в медицинскую терминологию, поясним, что это макрофаги, пожирающие дефектных сперматозоидов. Чаще всего выявляются у мужчин, долгое время не живших половой жизнью. Их «головастики» стареют и погибают, не покинув половые пути. Чтобы обновленная сперма не содержала подобный «мусор», из тканей выделяются «санитары» — спермиофаги. Повышенное количество спермиофагов, их нетипичное строение и поведение является сигналом неблагополучия и требует расширенной диагностики.
В эякуляте мужчины могут обнаруживаться и чужеродные организму элементы – бактерии. В урологии даже существует понятие «Бактериоспермия», для случаев, когда по результатам анализов концентрация бактерий в мужском семени оказалась свыше 10 3 КОЕ. Этот диагноз ставится примерно 10-15% пациентам старше 40 лет.
Какие именно бактериальные микроорганизмы могут быть выявлены при исследовании спермы? К их числу относят:
Стафилококк золотистый или ауреус
- Стафилококк золотистый или ауреус (staphylococcus aureus), эпидермальный, сапрофитный.
- Энтерококк фекальный (enterococcus faecalis).
- Стрептококк зеленящий.
- Кишечная палочка.
- Синегнойная палочка.
- Нейссерия непатогенная.
- Микоплазмы.
- Гарднерелла.
- Кандиды.
Энтерококки фекалис (enterococcus faecalis) и кишечная палочка также могут оказаться в составе спермы в результате анального секса или полового контакта с партнершей, во влагалище которой присутствовала фекальная микрофлора.
Микрофлора переднего канала мужской уретры содержит все вышеперечисленные элементы, являющиеся условно-патогенными. Сперма, проходя в момент семяизвержения через уретру, вбирает в себя все микроорганизмы. Поэтому в составе эякулята их не избежать, но до определенных показателей. Когда их количество зашкаливает, это говорит о развивающейся патологии, прогрессирующем воспалительном процессе или о последствиях хронического простатита, хламидиоза, гонореи, а это уже является серьезным поводом для начала лечения. Если проигнорировать увеличение количества бактерий в сперме, можно довести себя до бесплодия, ведь некоторые микроорганизмы способны механически повреждать половые клетки и даже уничтожать их, а также препятствовать нормальной эякуляции.
Но врачи успокаивают пациентов: одних бактерий в спермограмме недостаточно для постановки диагноза бактериоспермии. Во внимание берется спектр таких показателей, как количество лейкоцитов, увеличение кислотности, активность сперматозоидов, их аномальный вид, короткий срок жизнеспособности.
Современная медицина способна на многое, при условии, верно подобранного, лечения можно значительно улучшить показатели спермограммы, исключив из нее все лишнее, и увеличить шанс на благополучное отцовство и крепкое мужское здоровье.
Фертильный период у женщин
Фертильный период у женщин делится на четыре этапа:
- Ранний репродуктивный период берет начинается с первой менструации и продолжается до 20 лет. Организм молодой уже готовой к зачатию ребенка мамы приспосабливается к менструальному циклу, время перестройки продолжается где-то 1 год после первой менструации. Позже цикл стабилизируется и работает в привычном 23-31 дневном цикле. Овуляции в данном периоде редкие и спонтанные. Несмотря на это, возможность забеременеть высока.
- Средний репродуктивный период начинается после 20 лет и продолжается до 40-летнего возраста. При этом наблюдаются стабильные гормональные показатели, а также ровный менструальный цикл. Средний репродуктивный возраст является самим благожелательным для зачатия, вынашивания и рождения здорового малыша. По мнению специалистов до 35 лет – самый безопасный период для удачного рождения ребенка. После 35 у представительниц женского пола может уже наступать менопауза, но таких не более 1%.
 Поздний фертильный период наступает с 40 до 45 лет. Наблюдается регулярная цикличность овуляций и менструаций, несмотря на временные встряски гормонов в женском организме, который перестраивается и постепенно готовится к менопаузе и климаксу. Если женщина решается забеременеть в протекающей стадии, для того, чтобы выносить здорового ребенка и не испортить себе здоровье себе, ей понадобится медикаментозная поддержка. Подобная беременность позднего периода обязательно требует наблюдения и сопровождения со стороны врачей. Для исключения возможных патологий плода рекомендуют проходить генетический скрининг.
Поздний фертильный период наступает с 40 до 45 лет. Наблюдается регулярная цикличность овуляций и менструаций, несмотря на временные встряски гормонов в женском организме, который перестраивается и постепенно готовится к менопаузе и климаксу. Если женщина решается забеременеть в протекающей стадии, для того, чтобы выносить здорового ребенка и не испортить себе здоровье себе, ей понадобится медикаментозная поддержка. Подобная беременность позднего периода обязательно требует наблюдения и сопровождения со стороны врачей. Для исключения возможных патологий плода рекомендуют проходить генетический скрининг.-
Затухающий или заключительный период репродукции, берет начало с 45–60 лет. Для этого периода характерные очень редкие овуляции, а менструальный цикл превращается в нерегулярный. Отмечается постепенное понижение гормонального фона. Беременность возможна, только самостоятельное вынашивание без помощи гормональных препаратов неуместно.
Читайте также: Симптомы и лечение кисты копчика
Прогноз фертильности
Женская половая система является очень сложны механизмом и перебывает на постоянном контроле гормонов, отвечающих за слаженную работу оварильно-менструального цикла, время которого в среднем протекает на протяжении 28 дней. Данный цикл делится на фазы: менструальную, постменструальную, а также пред менструальною.
Кроме разделений стадий по годам есть определение дней фертильности и относительной бесплодности (стерильности). День, который является наиболее удачным для зачатия ребенка, называют фертильный день.
- Фаза относительного бесплодия (стерильности) протекает от завершения менструации текущего цикла до времени овуляции в последовательном цикле. Таким образом, первая фаза оварильно-менструального цикла по факту лишает женщину фертильности и делает ее на время бесплодной.
 Фаза женской фертильности выпадает на средину цикла, момент, когда вероятность забеременеть чрезвычайно высокая в сравнении с другими периодами менструального цикла. Она совпадает с овуляцией и 48 часов после нее. На протяжении 14 часов яйцеклетка способна сохранить свою способность оплодотворится. Сперматозоиды способны сохранить свою жизнеспособность на протяжении 3–5 дней. Это и есть причиной указания фертильной фазы в промежутках между 6–8 днями с десятого дня менструально-оварильного цикла.
Фаза женской фертильности выпадает на средину цикла, момент, когда вероятность забеременеть чрезвычайно высокая в сравнении с другими периодами менструального цикла. Она совпадает с овуляцией и 48 часов после нее. На протяжении 14 часов яйцеклетка способна сохранить свою способность оплодотворится. Сперматозоиды способны сохранить свою жизнеспособность на протяжении 3–5 дней. Это и есть причиной указания фертильной фазы в промежутках между 6–8 днями с десятого дня менструально-оварильного цикла.
По результатам исследования, в котором приняли участь 20 тыс. женщин, ученные Калифорнийского университета в городе Сан-Диего пришли к общему выводу и сообщили о том, что женщины, которые рождают первенца после 30, в большинстве случаев доживают до пожилого возраста чаще своих сверстниц, родивших раньше 30-ти. В то же время немецкий ученный Микко Мюрскюля и его коллега — ученный из Лондона Кирон Баркайл, анализируя историю 1,5 миллиона шведских людей, проживающих там в 1960 – 1991г., выяснили, что детишки 40-летних родителей оказались намного умнее и физически здоровее своих сверстников.
Для того чтобы узнать общий макроэкономический показатель государства или отдельной области проводят регистр беременных и женщин фертильного возраста, который показывает общий уровень рождаемости (государства, территории), и находят этот коэффициент с помощью формулы:
Также рекомендуем прочитать:
Как узнать пол ребенкаГипертонус матки при беременностиЧто значит мультифолликулярные яичникиСимптомы климакса у женщин в 48 лет
 K = N/n*1000
K = N/n*1000
N — число (общее) новорождённый детей, например, за 1 год или же 5, 10 лет;
n — означает общее число женщины в возрасте 15–50 лет, проживающих в регионе расчетного коэффициента фертильности;
K — коэффициент фертильности.
Результат выносится в промилле. Если результат подсчета выдает число меньшее 2.0(‰) тогда численность исследуемой социальной группы падает, если выше, тогда происходит прирост исследуемого населения.
 Фертильным возрастом мужчины принято считать момент полового созревания мальчика в возрасте 14–16 лет. С тех пор и практически до конца его дней мужской организм вырабатывает сперму. Получается, в отличие от женщин, мужской пол не имеет возрастных пределов репродукции. Но есть множество других факторов, влияющих на репродукцию с возрастом. Один из ключевых факторов – уменьшение выработки тестостерона в стареющем организме мужчины, что значительно увеличивает шанс зачать ребенка с генетическими отклонениями.
Фертильным возрастом мужчины принято считать момент полового созревания мальчика в возрасте 14–16 лет. С тех пор и практически до конца его дней мужской организм вырабатывает сперму. Получается, в отличие от женщин, мужской пол не имеет возрастных пределов репродукции. Но есть множество других факторов, влияющих на репродукцию с возрастом. Один из ключевых факторов – уменьшение выработки тестостерона в стареющем организме мужчины, что значительно увеличивает шанс зачать ребенка с генетическими отклонениями.
Читайте также: Лактостаза у кормящей матери: причины, симптомы и лечение
Принято считать, что 60 лет – возраст после которого не стоит мужчинам зачинать ребенка. Но не обходится и без исключений. Не так давно отцом стал 85-летний дедушка, у которого родился здоровый ребенок, но играть в такие игры опасно.
Для успешного сотворения жизни женщинам и мужчинам нужно знать о состоянии своей фертильности. Теперь по порядку.
Мужчина способен сохранить свою репродуктивною функцию до конца своих дней, если будет вести здоровый образ жизни и не поддаваться влиянию внутренних (экология, физическая переутомляемость, неправильное питание и др.) и психологических (постоянные стрессы, эмоциональные перегрузки, отсутствие полноценного сна) факторов жизни. Таким образом, мужчина всегда готов к зачатию ребенка, его фертильный период начинается от начала выработки сперматозоидов.
Очень часто молодые люди не могут зачать ребенка, ведя постоянную половую жизнь без контрацептивов. В таком случаи оба половых партнера должны пройти полное обследование своих репродуктивных органов и половых гормонов. Какие обследования нужно проходить мужчине?
Индекс фертильности у мужчин?
 Для того чтобы определить способность оплодотворения женщины, нужно узнать индекс фертильности у мужчины. С помощью лабораторных исследований спермы, так называемой, спермограммы, можно узнать возможность оплодотворения яйцеклетки всего за один половой акт. После спермограммы с помощью индекса Крюгера и Фарриса врачи могут точно прогнозировать способность сперматозоидов выполнить свою цель и оплодотворить яйцеклетку.
Для того чтобы определить способность оплодотворения женщины, нужно узнать индекс фертильности у мужчины. С помощью лабораторных исследований спермы, так называемой, спермограммы, можно узнать возможность оплодотворения яйцеклетки всего за один половой акт. После спермограммы с помощью индекса Крюгера и Фарриса врачи могут точно прогнозировать способность сперматозоидов выполнить свою цель и оплодотворить яйцеклетку.
Индекс Фарриса указывает количество, а также явный процент малоподвижных, живых, подвижных и неподвижных головастиков в одном миллилитре спермы или в общем ее количестве. Если показатели спермы мужчины достигают значения индекса 20–25, то у мужчины обычная фертильность. Когда значение превышает отметку 25, отмечается повышенная фертильность, в случае понижения до 20 и ниже фиксируют пониженную фертильность.
 При помощи индекса Крюгера узнают такие параметры, как: размер головки сперматозоида, его хвостика и шейки, готовый результат выражают в процентном соотношении числа вполне здоровых и тех что имеют дефекты сперматозоидов. Если число индекса больше 30% – это высокая фертильность, если ниже – низкая плохая фертильность. В общем, в ходе таких исследований можно увидеть общую картину фертильности мужчины и его возможности стать отцом. Даже если показатели низкие, это не значит, что такой мужчина не сможет иметь детей, снижается его репродуктивная возможность оплодотворить яйцеклетку, чем усложняется данный процесс.
При помощи индекса Крюгера узнают такие параметры, как: размер головки сперматозоида, его хвостика и шейки, готовый результат выражают в процентном соотношении числа вполне здоровых и тех что имеют дефекты сперматозоидов. Если число индекса больше 30% – это высокая фертильность, если ниже – низкая плохая фертильность. В общем, в ходе таких исследований можно увидеть общую картину фертильности мужчины и его возможности стать отцом. Даже если показатели низкие, это не значит, что такой мужчина не сможет иметь детей, снижается его репродуктивная возможность оплодотворить яйцеклетку, чем усложняется данный процесс.
Тест на фертильность женщины
А теперь перечень анализов на фертильность женщины и прогноз ее фертильности в дальнейшем:
- Необходимо провести исследования состояния матки, а также состояния фолликулов и созревшей в них яйцеклетки с помощью ультразвукового исследования. Данный тест проводится после месячных на 5–6 день нового менструального цикла. В ходе исследования измеряется диаметр яичников и ведется подсчет активных фолликулов, тут же узнают пропорцию соединительных и немаловажных гормональных тканей. Если показатель 20 — 120 мм, такой диаметр яичников является нормой. Выросшие фолликулы в норме – 5 штук, не больше и не меньше. Активная соединительная ткань обязана сохранять пропорцию 1:1.
 В заключение, на фоне результатов исследований овуляционный резерв оценивают по шкале от –2,0 до +2,0 баллов. Если по итогам исследования овуляционный резерв равен -2, это говорит о предельно низкой фертильности, т. е. женщине очень сложно зачать и выносить ребенка, а если результат +2, то эта женщина гипер фертильна, и ее здоровье позволяет ей забеременеть на протяжении двух из трех круговых циклов и без сложностей родить здорового ребенка. Кроме того, нужны и другие исследования:
В заключение, на фоне результатов исследований овуляционный резерв оценивают по шкале от –2,0 до +2,0 баллов. Если по итогам исследования овуляционный резерв равен -2, это говорит о предельно низкой фертильности, т. е. женщине очень сложно зачать и выносить ребенка, а если результат +2, то эта женщина гипер фертильна, и ее здоровье позволяет ей забеременеть на протяжении двух из трех круговых циклов и без сложностей родить здорового ребенка. Кроме того, нужны и другие исследования:
- Еще для определения фертильности делают анализ крови на предмет наличия таких гормонов, как лютеинизирующий гормон и фолликулостимулирующий гормон. Они имеют сильное воздействие на способность зарождения и вынашивания малыша в утробе матери. В случае превышения концентрации фолликулостимулирующего гормона над лютеинизирующим гормоном, в организме наблюдаются истощенные яичники и у женщины ослаблены способности к зачатию. Это стойкий тест-прогноз, который сохраняется на протяжении 3–5 лет. При лечении и правильном образе жизни результат заключения фертильности можно повысить.
- Нужно осмотреть какая проходимость маточных труб (в том случаи если у женщины раньше была внематочная беременность или бесплодие).
- В наше время можно проверить фертильность с помощью домашнего теста фертильности женщин. В емкость с утренней мочой нужно опустить тест, подобный тесту на беременность, который будет свидетельствовать произойдет ли успешная овуляция на протяжении двух дней. Вторая полоска насыщеннее окрашена по отношению к контрольной, значит, на данном этапе женщина имеет повышенную фертильность и ей удастся забеременеть. В случае слабого окраса в сравнение с контрольной полоской овуляция не состоится, и в этом менструальном цикле она не готова к беременности.
Как повысить фертильность?
Общие советы:
- Отказаться от таких вредных привычек, как курение и алкоголь, перестать употреблять наркотики, которые при длительном употреблении могут вызвать полную бесплодность партнеров.
- Два раза в неделю заниматься сексом. Будет лучше, если это постоянный половой партнер.
- Регулярные физические нагрузки.
- Контролировать свое психологическое состояние и не допускать нервных срывов, стрессовых ситуаций.
- Для женщин важно отказаться от обезболивающих во время овуляции, чтобы не нарушать данный процесс.
- Меньше кофеиносодержащих напитков.
- Выпивать 1,5 – 2 литра воды в день.
- Сбалансировать свой рацион питания. Он должен включать в себя: мясо, рыбу, морские и молочные продукты, фрукты овощи. В рационе отсутствуют: копчёности, консерваций и маринады. Пища должна быть здоровой и в нужном количестве. Ни больше, ни меньше.
Внимание, только СЕГОДНЯ!
Фертильность сперматозоидов мужчины
Фертильностью называют способность половозрелого организма создавать потомство. Проще говоря, чем выше мужская фертильность, тем больше шансов у мужчины стать отцом.
Как правило, необходимость проверки мужской фертильности возникает после нескольких неудачных попыток зачатия. Однако врачи считают, что о бесплодии следует говорить, если зачатие отсутствует в течение 1 года регулярной половой жизни без контрацепции.
При этом в 40 % случаев беременность не наступает из-за женского бесплодия, в 45 % – из-за низкой мужской фертильности, а в 15 % случаев из-за проблем у обоих партнеров.
Поэтому при ненаступлении беременности следует проверить фертильность как женщины, так и мужчины.
Оценить мужскую фертильность можно не только качественно, но и количественно. Для этого определяют фертильность спермы на основании спермограммы и устанавливают следующие характеристики:
- количество сперматозоидов в эякуляте,
- подвижность сперматозоидов (так называемая мотильность),
- количество сперматозоидов нормального строения (другое название этого показателя – морфология).
При отклонении от норм каждого или нескольких параметров фертильность спермы снижается.
Низкая фертильность мужчины: в чем причина?
Ухудшение качества спермы возникает по самым различным причинам. Наиболее распространенные из них:
- протекающие в настоящий момент заболевания (например, варикоцеле, простатит, эпидидимит, заболевания, передающиеся половым путем),
- перенесенные ранее болезни (например, паротит),
- неблагоприятная экологическая обстановка,
- прием определенных групп лекарств (стероиды, антибиотики),
- неправильное питание,
- курение,
- употребление алкоголя,
- частое посещение сауны и т.д.
В последнее время эти факторы вызывают астенотератозооспермию – существенное падение подвижности сперматозоидов с одновременным увеличением доли их патологических форм. Однако если устранить причины снижения репродуктивной функции и принять дополнительные меры, то мужскую фертильность можно увеличить.
Как увеличить фертильность мужчины?
Для начала остановимся подробнее на том, как в организме вырабатываются и созревают сперматозоиды.
Процесс выработки спермы называют сперматогенезом. Оптимальная температура для сперматогенеза составляет 34 ºС. Именно поэтому мужчинам вреден перегрев, частое посещение саун и даже тесные джинсы и белье. Отказавшись от них, мужчина создаст наиболее подходящие условия в организме для выработки жизнеспособных и подвижных сперматозоидов.
Сперматогенез длится 72–74 дня. За сутки у здорового мужчины образуется около 100 миллионов сперматозоидов. Процесс производства сперматозоидов непрерывен: одни сперматозоиды завершают свое созревание, другие только начинают расти, а третьи находятся в средней стадии.
В этот период воздействие на организм мужчины различных неблагоприятных факторов может оказать отрицательное влияние на развитие, подвижность, строение, а, следовательно, и на фертильность сперматозоидов (то есть на их биологическую способность к оплодотворению).
Поэтому на протяжении 2–3 месяцев до предполагаемого зачатия мужчине следует придерживаться здорового образа жизни, а также специально готовиться к будущему зачатию (нужно будет сделать ссылку на статью «подготовка к зачатию мужчинам»), в том числе принимать цинк, витамин Е и L-карнити – вещества, увеличивающие фертильность сперматозоидов. Этот совет особенно касается тех мужчин, у которых не выявлено заболеваний, влияющих на качество спермы.
Источник:
Результаты спермограммы: норма и патология
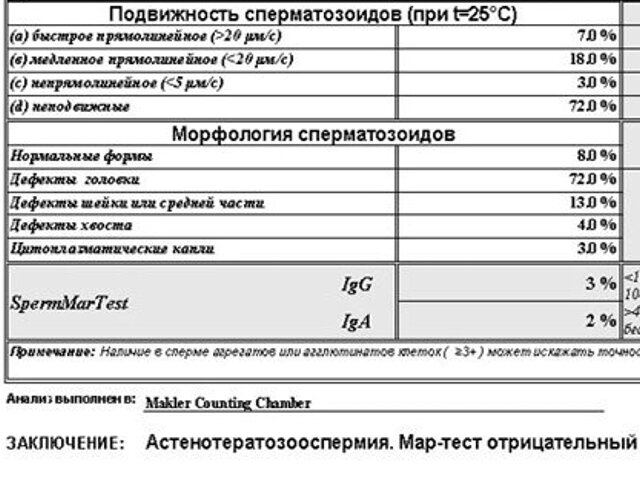
Здравствуйте!Хотим с мужем ребенка. Сдали на анализ сперму:
- объем — 2,2
- консистенция — вязкая
- время разжижения — через 20 мин.
- вязкость — 0,3
- pH — 8,0
- количество сперматозоидов в 1 мл — 10
- общее количество сперматозоидов в эякуляте — 22
- активно-подвижные (подвижность a) — 52
- малоподвижные с поступательным движением (b) — 11
- подвижность a+b — 63
- отсутствие поступательного движения (с) — 3
- неподвижные сперматозоиды (d) — 34
- жизнеспособность сперматозоидов (окраска по Блюму) — 12
- нормальные сперматозоиды — 20
- сперматозоиды с нормальной морфологией головки — 20
- незрелые сперматозоиды — 1
- патологические формы (дефект головки, шейки, средней части, хвоста) — 80
- клетки сперматогенеза (на 100 сперматозоидов) — 2
Я СМОГУ ЗАБЕРЕМЕНЕТЬ ЕСТЕСТВЕННЫМ ПУТЕМ?Марина
Здравствуйте, Марина!
Спермограмма — это основной анализ, который указывает на состояние мужского семени в данный момент. Существует вероятность того, что после проведения лечебных и оздоровительных мероприятий показатели этого анализа изменятся в лучшую сторону.
Для достоверного результата нужно исследовать не менее двух образцов спермы, причем интервал между проведением исследований должен быть не менее недели и не более трех месяцев.
Кроме того, перед сдачей материала на исследование необходимо воздержаться от семяизвержения в течение 2 — 7 суток, иначе результаты могут быть недостоверными.
Расшифровка результатов
По тем результатам, что приводите вы, можно сказать следующее.
Объем, консистенция, вязкость, время разжижения и уровень pH эякулята соответствуют норме.
Количество сперматозоидов в 1 мл и в порции семени значительно снижено: норма — не менее 20 млн в 1 мл или 40 млн в порции. Такое состояние называют олигозооспермией. Этот термин означает, что концентрация сперматозоидов в данном случае составляет ниже 15 млн/мл.
Показатели подвижности сперматозоидов соответствуют норме, что служит благоприятным прогностическим признаком: при норме количества сперматозоидов с прямым поступательным движением от 25% в данном случае их количество составляет 52%.
Отклоняется от нормы количество сперматозоидов с нормальным строением: норма их составляет от 30% и выше, в данном случае выявлено только 20% нормальных сперматозоидов. Это состояние называется тератозооспермией. Однако, по данным специалистов Всемирной организации здравоохранения, с бесплодием ассоциировано только снижение количества морфологически нормальных сперматозоидов до 15% и менее.
Таким образом, на основании приведенных результатов исследования можно поставить диагноз «тератоолигозооспермия».
Каковы шансы на успешное зачатие при отклонения в спермограмме?
Для определения вероятности успешного оплодотворения необходимо определить так называемые индексы фертильности, расчет которых основан на подсчете различных форм сперматозоидов. Эти индексы определяются в лаборатории, если на направлении есть соответствующая пометка доктора.
При определении индексов подсчитывается количество жизнеспособных сперматозоидов с разным типом движения и определяются размеры разных частей спермиев, после чего по определенной формуле совершается итоговый расчет.
Наиболее достоверным считается определение индекса фертильности по Крюгеру.
В целом представленные результаты анализов не исключают возможности успешного оплодотворения. На их основании можно сделать вывод о необходимости тщательного исследования органов репродуктивной системы мужчины.
Наиболее часто уменьшение количества сперматозоидов и изменение их морфологических форм происходит в результате воспалительных процессов в половых органах (яичках, простате) и интоксикаций, в том числе алкогольной и никотиновой.
Еще одна причина этих нарушений — наличие врожденных пороков развития половых органов.
Поэтому, если будет исключена врожденная патология их развития (в частности, гипоплазия яичек), после проведения лечения характеристики эякулята должны значительно улучшиться.
С наилучшими пожеланиями, Светлана.
Полезный совет?
Внимание!
Напоминаем вам, что статья носит рекомендательный характер.Для установления правильного диагноза нужна очная консультация врача!
Источник:
Нормальные показатели спермограммы
При помощи спермограммы можно не только определить фертильность мужчины, но и узнать о наличии патологий в предстательной железе, яичках, о возможном застое спермы семенных канальцах.
Многие предпочитают спермограмму другим анализам, например, анализу на секрет простаты из-за минимума подготовительных мер, простоты забора материала и сравнительно невысокой стоимости.
Расшифровка спермограммы
Важно! Спермограмма не является базисным анализом на основании которого ставится окончательный диагноз.
По показателям эякулята, с полной уверенностью можно поставить только 1 диагноз «бесплодие» и то, при сильных отклонениях от нормы. Для лечения других патологий нужно проводить дополнительные обследования.
Для подтверждения данной патологии спермограмму назначают повторно, минимум через 5 дней. При существенных отличиях – назначается сдача спермограммы в 3-й раз. Следовательно, имея на руках результаты, самолечением заниматься не стоит.
Показатели, указывающие на способность к оплодотворению
Утомляемость спермиев. Норма за 1 час на 10%, начиная с пятого часа, за каждый следующий час на 40%. Допускается – за каждый час до 20%.
Таким образом, сперматозоиды способны прожить не 6,5, а 5 часов. Этого времени достаточно для попадания в матку.
Если показатели доходят до 25% за час – больше вероятность зачатия девочки, а для успешного оплодотворения половой акт должен состояться в день овуляции.
Морфология эякулята – сколько сперматозоидов правильной формы. Норма – 50-60%. Допустимое значение – 20%. Если ниже – тератоспермия. Считается, что уродливые спермии приводят к врожденным патологиям плода.
Вязкость семенной жидкости – длина капли не менее 0,5 и не более 2 см. При большей норме вязкости спермии будут медленно двигаться, а при меньшем значении могут погибнуть из-за недостатка питательных веществ, содержащихся в семенной жидкости.
Время разжижения до нормы вязкости – меньше 60 минут. Если показатель превышает данное значение – возможны воспаления (везикулит), снижение фертильности, так как тратиться много энергии на движение.
Количество эякулята. Норма – 2-3,5 мл. Меньшее количество – микроспермия – нарушение функции яичек или других желез. Высокое количество эякулята более 5 мм – воспалительные процессы, что также плохо для фертильности.
Плотность сперматозоидов в эякуляте. Норма – от 60 до 120 млн/мл. Допустимо значение 20 млн/мл.
Превышение нормы свидетельствует о слабости отдельного микроорганизма вследствие нарушения иммунитета или радиоактивного облучения. Низкая плотность – проблемы с семенниками.
В обоих случаях снижается шанс на оплодотворение. При высокой плотности вырабатываются мужские спермии, а при низкой – женские.
PH. Чем ниже показатель, тем кислотнее среда. Норма – не менее 7,2. Данный показатель один из ключевых для определения фертильности. При РН ниже 3,5 вероятность зачатия ничтожна. Про стабильный плохой РН можно говорить как минимум после 2 повторных анализов. При показателе выше 7,8 воспаление или нарушение солевого баланса.
Подвижность спермиев. На протяжении 60 минут сперматозоиды должны сохранять подвижность.
Снижение подвижности менее чем за час – астенозооспермия, как правило, возникает у людей, ведущих сидячий образ жизни или, работающих в помещениях с высокими температурами.
При астенозооспермии для успешного зачатия, важно производить семяизвержение при поступательной фрикции как можно ближе к шейке матки.
Соотношение живых и мертвых спермиев. Если мертвых более 50% — некроспермия. Данное явление может быть следствием отравления или после злоупотребления алкоголем.
Клетки эпителия семенных канальцев (сперматогенеза). Максимально допустимое значение – 2%. Если выше – секреторное бесплодие.
Агглютинация – склеивание сперматозоидов. В норме – отсутствует. Чем больше, тем слабее иммунитет или избыток неактивного белка.
Показатели, влияющие на общее состояние организма
Лейкоциты. В норме 3-4. Повышенное значение – лейкоцитоз. Организм либо борется с каким либо заболеванием, либо проходит воспаление. Ниже нормы – сниженный иммунитет или ВИЧ.
Эритроциты в сперме свидетельствуют о наличии опухоли или о присутствии крови в эякуляте.
Цвет спермы:
- Молочно-белый – норма;
- Насыщено-желтый – болезнь Боткина или прием витаминов А, Ц, Б6.
- Бурый – примеси крови.
- Светло-коричневый – нагноения.
Амилоидные тельца должны отсутствовать. Если есть – застой спермы.
Лецитиновые зерна должны присутствовать в большом количестве. Если мало – проблемы с простатой. Как правило, недостаток тестостерона или простагландинов. О недостатке простагландина также свидетельствует малая подвижность сперматозоидов.
Источник: