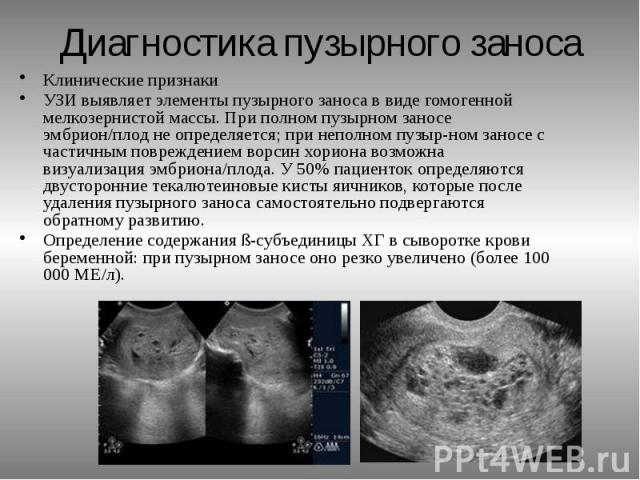
Появление родинок во время беременности
Очень распространенным явлением считаются новообразовавшиеся родинки во время беременности. Каждая будущая мамочка, столкнувшись с таким явлением, наверняка тут же бежит к врачу или пытается самостоятельно найти причину в книгах или в Интернете. Для того чтобы максимально подробно разобраться в этом вопросе, нужно выяснить, что же представляют собой родинка и почему она может появиться на теле человека.
Содержание
- 1 Когда темнеют ареолы сосков у беременной
- 2 Потемнение сосков при беременности
- 3 Особенности беременных изменений
- 4 Бугорки Монтгомери
- 5 Стимуляция сосков
- 6 Признаки беременности
- 7 Помощь при проблемах
- 8 Как подготовить грудь?
- 9 Мифы и реальность о родинках во время беременности
- 10 Полоска на животе при беременности: почему она появляется?
- 11 Полоска на животе при беременности: развенчиваем мифы
- 12 Почему это происходит?
- 13 Характер секрета при разных патологиях – общие признаки
- 14 Что делать при выделениях из сосков?
- 15 Методы лечения
- 16 Профилактика
- 17 Почему темнеют соски
- 18 Причины потемнения во время беременности
- 19 Восстанавливается ли пигментация
- 20 Уход за пигментацией
- 21 Профилактика появления
- 22 Тревожные сигналы
- 23 Уход и облегчение симптомов
- 24 Анатомия молочной железы
- 25 Основные изменения в молочных железах при беременности
- 26 Грудь после родов
Когда темнеют ареолы сосков у беременной
Область вокруг соска в период вынашивания малыша сильно изменяется. Ареолы темнеют и значительно увеличиваются в размерах. Когда потемнение ареол станет заметно? Здесь все индивидуально. В среднем, изменение цвета ареол вокруг сосков происходит на 5 неделе беременности.
Если почитать отзывы на форумах для будущих мам, то можно сделать вывод, что у одних женщин ареолы темнеют с 6 недели, у других на 8 неделе, а есть беременные, у которых потемнение сосков начинается только после 8 недель.
Достоверный факт: соски при беременности темнеют у всех женщин. На ранних сроках потемнение ареол не так заметно. С каждой неделей беременности эта область становится темнее и со временем достигает пика –темно-коричневого окраса.
Некоторые беременные отмечают, что на поздних сроках беременности их соски становятся похожими на соски темнокожих женщин. Изменение пигментации сосков происходит из-за гормональных изменений в организме беременной и активного отложения мелатонина. Недостаток фолиевой кислоты, витамина Д, стрессы способны ускорить процесс потемнения ареол и придать соскам более темный цвет.
Могут ли потемнеть ореолы сосков не из-за беременности?
Причин, по которым темнеют соски много. Основная из них – беременность. Об остальных сейчас расскажем.
Итак, почему ореолы сосков могут потемнеть:
- при переходном периоде из одного возраста в другой (от подростка к девушке, во время менопаузы);
- наследственный фактор: если у мамы в определенном возрасте ореолы сосков потемнели, то у дочки также может наблюдаться такое явление;
- вызвать пигментацию могут гормональные нарушения, появившиеся из-за болезни или стрессов. Фиолетовые или синие соски могут быть при некоторых заболеваниях;
- причиной повышенной пигментации сосков может стать употребление гормонов (противозачаточных препаратов);
- повлиять на цвет сосков в некоторых случаях может неправильно подобранный бюстгальтер.
Советуем почитать:

Признаки беременности: о них должна знать каждая женщина

Если очень хочется знать: неочевидные признаки беременности

Как отличить симптомы перед месячными от беременности?

Чего ожидать после родов?
Потемнение сосков при беременности
В норме соски имеют нежно-розовый цвет. В период беременности вы можете заметить, что эти участки тела стали гораздо более темными, чем обычно. Этот процесс затрагивает не только сосок, но и ареолу.
У смуглых женщин пигментация проявляется в насыщенно-коричневом, почти черном цвете. Беременные со светлыми волосами и кожей в период вынашивания малыша становятся обладательницами красноватых сосков.
Когда темнеют ареолы при беременности и с чем связан этот процесс?
Когда происходит потемнение сосков?
Заметные изменения цвета сосков начинают появляться уже через 5-6 недель после зачатия.
Кстати! Подобная пигментация может прямо указывать на наличие беременности, если вы не определили ее ранее.
Соски продолжают темнеть на протяжении всего времени вынашивания ребенка и захватывают период грудного вскармливания. Пик изменения цвета обычно приходится на 37-38 недель беременности. Читайте статью 3 триместр беременности>>>.
Почему это происходит?
На курсах по подготовке к родам мы часто обсуждаем с мамочками вопрос, почему темнеют соски при беременности?
Есть несколько причин таких изменений:
- Влияние гормонов;
Процесс пигментации сосков напрямую связан с активной перестройкой организма во время беременности.
В период вынашивания ребенка у вас усиливается выработка меланина — гормона, отвечающего за цвет волос, глаз и кожи. При беременности, в первую очередь, он начинает накапливаться именно в сосках.
- Недостаток полезных веществ в организме;
Нехватка нужных микроэлементов (фолиевой кислоты) или витаминов (группы В), также зачастую провоцируют потемнение сосков и ареолы при беременности.
- Наследственный фактор.
Изменение цвета сосков у будущих мам в роду женщины чаще всего скажется при вынашивании и на ней самой.
В большинстве случаев избыточная пигментация является результатом сочетания всех перечисленных факторов.
Всегда ли при беременности темнеют ареолы?
Нет, некоторые женщины в положении не отмечают никаких изменений цвета в этой зоне тела. Кроме того, у некоторых беременных и вовсе не происходит никаких изменений в области груди — ни в размере, ни в форме.
Тем не менее, большинство будущих мам все же отмечают налившуюся и увеличившуюся грудь, а также сильно потемневшие соски и ареолы.
Нужно ли что-то с этим делать?
Потемнение сосков при беременности вовсе не является косметическим дефектом. Если повышенная пигментация не сопровождается какими-либо тревожными признаком, беспокоиться по этому поводу не стоит.
Иначе обстоит дело, если потемнение сопровождается дополнительными признаками:
- разный цвет и размер сосков;
- появление на ареоле черных точек или бугорков;
- кровянистые или гнойные выделения из протоков;
- синеватый или фиолетовый оттенок сосков и ареолы;
- наличие шишек, узелков или других новообразований;
- потемнение соска сопровождается высокой температурой или болью в груди (читайте статью по теме: Когда начинает болеть грудь при беременности?>>>).
При наличии одного или нескольких факторов из этого списка, необходимо незамедлительно обратиться к врачу. Так могут проявляться симптомы мастопатии или других, более серьезных патологий.
Самостоятельная постановка диагноза или лечение в таких случаях недопустимы! Терапию должен назначать специалист, после тщательного обследования (УЗИ или маммограммы).
Особенности беременных изменений
Соски — не единственная часть тела женщины, меняющая свой цвет в период беременности.
- Вы можете заметить, несвойственную себе ранее, пигментацию кожи. Часто этот процесс затрагивает область вокруг глаз, на лбу и на щеках;
- Характерной чертой беременных также считается темная полоса кожи, проходящая от лобка, через пупок, по направлению к груди;
- Может увеличиться количество родинок и веснушек, особенно у предрасположенных к этому женщин;
Единственный способ замедлить пигментационный процесс — максимально оградить себя от чрезмерного облучения ультрафиолетом. Естественно, грудь беременной женщины не должна подвергаться прямому воздействию солнечных лучей.
Уход за областью груди с повышенной пигментацией не отличается особой сложностью. Достаточно лишь придерживаться нескольких рекомендаций:
- Бережно относиться к груди;
- Не применять агрессивных моющих средств;
- Носить удобный бюстгальтер;
- Придерживаться принципов здорового питания.
Про разумное питание читайте в книге Секреты правильного питания для будущей мамы>>>.
С потемневшими в период беременности сосками стоит смириться и не придавать этому факту повышенного значения. Тщательной защиты от солнца в большинстве случаев достаточно для замедления пигментации.
Как правило, после родов к соскам возвращается их первоначальный цвет.
Читайте также:
- Чешется живот во время беременности
- Молозиво при беременности
- Как подготовить грудь к кормлению?
Бугорки Монтгомери
Пузырчатые образования в виде прыщиков около соска – это так называемые бугорки Монтгомери, которые развиваются в период лактации и беременности. Такое развитие обусловлено все тем же гормоном для беременности, а также окситоцином, который в большом количестве вырабатывается перед самими родами.
Именно с наступлением оплодотворения большое количество женщин в положении отмечают увеличение в размерах таких образований, что вызывает страх и опасения. Считается, что особую значимость такие бугорки имеют в момент беременности и лактации. Предназначение таких образований:
- Выделение специального секрета, который обеспечивает антибактериальную защиту соска и груди в период беременности или при менструациях.
- Увлажнение ореола соска, который на ощупь становится как «вощенный». Это нормальное явление, более того, такое свойство крайне необходимо при подготовке соска к лактации.
- Способствуют быстрому привыканию ребенка к груди. Именно такие бугорки образуют специальный секрет, который по запаху малыш отличает в первоочередном порядке, нежели запах молока.
Набухать и увеличиваться в размерах такие бугорки начинают бугорки у некоторых женщин на первой неделе беременности. Такой признак является основным для большинства гинекологов, которые определяют и сроки беременности, и ее нормальное течение. Однако если изменения не происходят длительное время, переживать также не стоит, возможно, такие изменения появятся при лактации.
У 10% женщин при беременности и лактации бугорки Монтгомери не выделяются и не развиваются. Объясняется это индивидуальными особенностями организма. При этом на лактацию такой фактор не воздействует.
Бугорки Монтгомери, которые увеличиваются и отекают вместе с сосками и всей грудью, не являются поводом для беспокойства. Однако если они становятся красноватыми, розовыми, болят при прикасании и имеется зуд, жжение, то это повод для беспокойства и дополнительной консультации у гинеколога.
Лечение патологических образований на груди, в том числе и воспаленных бугорков Монтгомери у беременной женщины производится исключительно врачом, который ведет беременность в женской консультации. Поскольку круг препаратов в период беременности и лактации ограничен, то из всех возможных вариантов выбирается наиболее приемлемый и безопасный. Препараты, как правило, используются гомеопатического воздействия, с трав (фитопрепараты).
Беспокойство в сосках при беременности должно вызывать покраснение, отек, боль и покалывание. Также насторожить должны выделения неспецифического зеленоватого или розового оттенка.
Стимуляция сосков
Многие гинекологи рекомендуют проводить на протяжении всей беременности стимуляцию сосков для того, чтобы лактация далее проходила без осложнений. Однако стимуляция сосков должна проводиться аккуратно, поскольку при данной процедуре возможно сокращение матки. В норме, если угрозы выкидыша нет, то даже постоянная стимуляция е способна спровоцировать преждевременные роды, но если у женщины риск преждевременных родов, то проводить стимуляцию можно после консультации врача.
В чем заключается стимуляция сосков, и зачем это нужно? Прежде всего, проводиться стимуляция для того, чтобы сосок был готов к лактации. Женщина должна помнить, что захват соска производится полностью, большая часть – под нижней челюстью ребенка, верхняя губа наполовину захватывает сосок сверху. Если ребенок неправильно берет грудь, то появляются трещинок, которые на протяжении длительного промежутка времени кровоточат и болят.
Стимуляция сосков при беременности:
- контрастный душ каждое утро, при этом самая холодная вода не должна быть ниже градуса комнатной температуры;
- протирание сосков жестковатой тряпочкой, лучше из неочищенного льна;
- вытягивание и легкое прокручивание соска вперед, по часовой стрелке и против нее.
Признаки беременности
Во время вынашивания ребенка организм женщины сильно меняется и перестраивается под действием гормонов. Ещё до покупки аптечного теста можно заметить первые признаки беременности. В первую очередь претерпевают изменения соски и размер груди.
Для того чтобы понимать, когда начинаются первые гормональные колебания, влияющие на молочные железы, необходимо рассмотреть, что происходит после наступления зачатия. При успешном оплодотворении яйцеклетка прикрепляется к стенке матки, и начинают вырабатываться гормоны, отвечающие за дальнейшее успешное развитие беременности — эстроген, прогестерон и пролактин. Именно эти гормоны запускают каскад сложных реакций в организме, направленных на успешное вынашивание. Как меняется внешний вид:
- Под действием гормонов, и в частности эстрогена, начинают откладываться жировые накопления в качестве будущего энергетического ресурса, что придает женскому телу округлость.
- Даже на совсем маленьком сроке можно заметить увеличение живота. Такое явление связано с небольшим вздутием кишечника. Так как прогестерон в большом количестве влияет на сократимость кишечника, это может стать причиной метеоризма.
- Изменяются соски при беременности уже через несколько дней от момента зачатия. Сама молочная железа увеличивается, соски темнеют и становятся чувствительнее. За это отвечает пролактин.
То есть, еще до задержки месячных можно заподозрить беременность, нужно лишь внимательно присматриваться к своему телу, и знать какие изменения в нем могут происходить.
Помощь при проблемах
Для того чтобы облегчить неприятные ощущения в груди и сосках, необходимо предпринять перечень мер. При соблюдении этих простых рекомендаций, шелушения и боль в сосках при беременности не потревожат или проявятся в небольшом объеме. Что нужно делать:
- Прежде всего спокойно воспринимать грядущие изменения. Этот дискомфорт временный, и после рождения крохи и лактации все вернется на свои места. Правильный психологический настрой поможет с легкостью пережить встречающиеся трудности.
- Если чешутся соски и ореолы во время беременности, то самое время купить специальное белье для будущих мам. Оно изготавливается из экологического хлопка, не содержат избыточного содержания красителей. Модели имеют специальную конструкцию с минимальным количеством швов, приходящихся на соски. Следует отдать предпочтение изделиям без косточек, или каркасов. Можно покупать модели сразу с секретом для кормления и использовать это белье уже при кормлении малыша. Обычно такие бюстгальтеры имеют хорошую эластичность и подойдут на весь срок беременности, учитывая увеличение груди.
- При возникновении трещин и потертостей очень полезны воздушные ванны. Старайтесь некоторое время дома находиться без одежды. Это поможет скорейшему выздоровлению.
- При излишней сухости и шелушениях можно смазывать грудь, ореолы и соски специальными кремами для ухода за кожей при беременности. Они продаются в аптеке, следует отдать предпочтение качественной и безопасной косметике, например, Веледа, Мустела, Авен, Чикко. Также можно воспользоваться натуральными маслами, купленными в аптеке, например, кокосовое, масло зародышей пшеницы. Очень хорошо питает и увлажняет оливковое масло, его можно найти практически на каждой кухне.
- Прекрасно заживляет повреждения натуральный ланолин, например, Пурелан. Это средство абсолютно безвредно и разрешено к использованию при беременности. К тому же оно понадобится при становлении лактации для заживления сосков. О натуральности и безопасности говорит тот факт, что ланолин не нужно смывать после нанесения перед кормлением ребенка.
Что делать нельзя:
- Ни в коем случае не выдавливайте ничего на сосках, ореолах и груди, даже если по виду это обычный прыщик. В условия снижения иммунитета инфекция может распространиться и привести к тяжелым последствиям.
- Применять мази и растирки, купленные самостоятельно, тоже нельзя. Ведь все что попадает в организм женщины, даже в малых количествах и через кожу, окажется в организме ребенка. А это может привести к печальным последствиям, особенно в первом триместре.
- Следует воздержаться от ношения синтетических бюстгальтеров, особенно с толстым поролоном и косточками в жаркое время года.
- Ограничьте контакт сосков с мылом, оно сильно пересушивает нежную кожу. Не применяйте средства для ухода, содержащие спирт, они усугубят ситуацию и приведут к еще большему шелушению.
Внимательно следите за своим здоровьем, это поможет избежать неприятных осложнений.
Как подготовить грудь?
При беременности соски и грудь претерпевают изменения и готовятся к дальнейшему вскармливанию ребенка. После рождения малыш будь часто и интенсивно сосать грудь. Первое время это даже может вызывать трудности при неправильном захвате соска, приводить к ссадинам и трещинам. Очень важно готовить грудь заранее к предстоящему вскармливанию. Кожа на сосках очень нежная и нужно немного снизить ее чувствительность, сделать ее менее восприимчивой к внешним воздействиям. Что может помочь:
- Контрастный душ — прекрасное средство не только для сосков, но и для груди. Применение воды разной температуры поможет повысить порог чувствительности, сделает кожу более упругой и эластичной, уменьшает вероятность появления растяжек. Начинать нужно с теплой воды, постепенно снижая градус. Чередовать обливание прохладной и теплой водой. Можно проводить легкий массаж струей умеренной плотности из душевой лейки.
- После принятия водных процедур нужно аккуратно вытирать и растирать соски жестким полотенцем. Такое воздействие снизит чувствительность. Главное — не переусердствовать! Все нужно делать постепенно, с каждым разом беря все более жесткое полотенце.
- Массаж груди. Эту процедуру можно проводить с маслами и кремами. Легкими движениями втирать средство в кожу груди по часовой стрелке от основания до вершины. Ореолу и сосок нужно нежно и аккуратно массировать, как бы немного вытягивая. Это поможет придать правильную форму, удобную для малыша при сосании.
Важно! При угрозе прерывания беременности и повышенном тонусе матки категорически запрещается воздействовать и раздражать область сосков. Такие действия стимулируют выработку гормонов, вызывающих маточные сокращения. Это очень опасно и может привести к трагедии. Если есть осложнения в протекании беременности, то нужно обязательно консультироваться со специалистом по поводу любых своих действий.
Очень важно заняться подготовкой груди к кормлению еще во время вынашивания ребенка. Эти простые рекомендации помогут избежать многих трудностей после родов.
Мифы и реальность о родинках во время беременности
Беременные женщины, как известно, очень ранимы и особенно подвержены различным суевериям. В отношении родинок существует огромное количество поверий, примет и мифов. Давайте разберемся, является ли большинство распространенных страшилок реальностью:
- если на теле женщины появилась родинка, значит, у ее малыша на том же самом месте будет родимое пятно;
- родинки, появившиеся во время беременности, имеют для женщины судьбоносное значение;
- если женщина испугается и схватится за какую-либо часть тела, у ее малыша на этом месте будет родинка или пигментное пятно.
В отношении первого мифа можно сказать, что доля истины в этом есть. Новые невусы беременной женщины не повторятся на теле будущего малыша, это абсолютно точно. Другой стороной вопроса является предрасположенность к большому числу родинок, которая является генетической. Если у мамы на теле множество отметок, возможно, и у ребенка тоже их будет много. Однако никакой опасности это не несет и является совершенно нормальным явлением.
Второй миф находится в разделе веры в магические предсказания и предзнаменования. Если вы верите в приметы и поверья, возможно, вам стоит прислушаться к тому, что они говорят о родинках во время беременности. Однако стоит помнить, что никакой научной основы они под собой не имеют.
Третий миф вообще из разряда фантастики и бабушкиных суеверий. Не стоит беспокоиться о том, что ребенок будет иметь некрасивое пятно на лице, если вы в испуге схватились за голову. Во время беременности у будущей мамы хватает поводов для стресса и беспокойства, чтобы приписывать к ним очевидный бред и глупые приметы.
Не волнуйтесь понапрасну, если вы заметили у себя новые родинки. Беременность – это прекрасная пора, которой нужно наслаждаться. Родинки крайне редко являются поводом для беспокойства, вряд ли это коснется именно вас. Ваш малыш родится самым счастливым и здоровым ребенком, а вы будете самой заботливой на свете мамой.
Интересно! Древняя китайская медицина утверждает, что процесс появления родинок сопровождается высвобождением больной энергии. Другими словами, родинки появляются над больными органами. Беременным стоит обратить внимание, если у них появились новые родинки на животе, в области сердца или других важных органов. Важно уточнить, что опасность возникает не над ребенком, а над его мамой. Так, родинка в районе левой груди может означать, что сердце не справляется с нагрузкой и на поздних сроках будет сложно выносить малыша.

Полоска на животе при беременности: почему она появляется?
У беременной женщины в организме происходит очень много различных изменений, которые возникают из-за «расшалившегося» гормонального фона и как следствие гиперпигментации. Появление темной вертикальной полоски на животе при беременности не такой уж и неожиданный сюрприз для большинства женщин.
Специалисты говорят, что темная полоска на животе есть у каждой женщины, вот только особо заметной она становится у 90 % представительниц женского пола во время вынашивания ребенка примерно на 4-м месяце беременности. И склонны к ее возникновению смуглые и темноволосые беременные. Кстати, у некоторых будущих мам вертикальная полоска может начинаться не от пупка и тянуться к лону, а значительно выше – от ребер. Также она может быть еле заметной или быть очень темной, почти шоколадной.
Почему появляется темная полоска на животе при беременности?
Ученые до сих пор точно не знают, почему на животе у женщин при беременности возникает пигментная полоса. Известно только, что такое проявление связано с повышенной выработкой организмом прогестеронов, эстрогенов и меланотропинов (гормонов, которые отвечают за появление пигментных пятен, веснушек и потемнения кожи).
Читай также: Сезонные неприятности у беременных: что нужно знать об отеках и пигментации
Можно ли избавиться от темной полоски на животе?
Бывалые мамы тебе скажут, что после родов и восстановления гормонального фона эта пигментная полоса обычно исчезает бесследно. Но некоторых правил для того, чтобы она не проявлялась сильнее, все же нужно придерживаться.
Например, нельзя будущей маме находиться под открытым солнечным светом. Воздействие ультрафиолета повышает выработку пигментов, что может стать причиной того, что полоса станет более выраженной. Поэтому, если твоя беременность выпадает на летние месяцы, старайся носить закрытую одежду и пользоваться солнцезащитными кремами.
Читай также: Пигментные пятна на лице: 5 способов избавления в домашних условиях
Интересно знать! Специалисты говорят, что меланотропин – это антистрессовый гормон, который выделяется плодом, и по интенсивности окрашивания полоски на животе можно понять, насколько комфортно малютке, растущему внутри тебя. Если ты светловолосая, светлокожая и при этом проявилась темная полоска (что бывает достаточно редко), то это говорит о том, что малыш, растущий в тебе, имеет мощную генетическую устойчивость к стрессовым ситуациям.
Фото: depositphotos
tvoymalysh.com.ua
Полоска на животе при беременности: развенчиваем мифы

Беременность всегда сопровождается образованием полоски на животе и многими физическими изменениями в организме. В большинстве случаев проявляются такие видимые метаморфозы, как потемнение сосков, пигментация кожи на груди и лице, повышенной рост волосяного покрова. С этой полоской связано много мифов и предрассудков, часть из которых мы развенчаем в этой статье.
Большинством женщин образование полоски на животе воспринимается негативно. По мнению беременных дам, выглядит она непрезентабельно, своим темным цветом резко контрастирует с остальной коже на животе. В подобных мыслях нет беды, однако некоторые воспринимают полоску как нечто опасное для здоровья и принимают меры для того, чтобы ее свести.
Опасна ли полоска на животе для здоровья беременной?
На этот вопрос существует однозначный ответ — нет, не представляет. Более того, потемнение кожи на животе в виде полосы, простирающееся от пупка и ниже, а реже и чуть выше пупка, — это абсолютно нормальная гормональная реакция организма. Она происходит без исключения у каждой беременной, лишь проявляется с разной силой — в ряде случаев глазу может быть заметно лишь маленькое потемнение на дерме. Так что беспокоиться и принимать меры для ее ретуширования и сведения не следует.
Причина появления полоски — растягивание кожи на животе. Проявляется это, как правило, с началом третьего триместра, а после родов потемнение постепенно начинает сходить на нет, полностью исчезая через два-три месяца. В отдельных случаях полоска на животе при беременности остается на чуть большее время, что также является полностью нормальным процессом, переживать о котором не стоит.
Стереотипы, связанные с полоской на животе
Бытует мнение, будто бы по характерным внешним чертам полоски беременная может узнать пол будущего ребенка. Советуют обращать внимание на длину пигментации (якобы, если она распространяется выше пупка, значит, будет рожден мальчик), оттенок (едва заметная полоска цветом, близким к телесному, предвещает о рождении девочки). Однако медицинские исследования четко дают понять — все эти предсказания не более чем суеверия, которые не надо воспринимать всерьез. Кроме того, с появление УЗИ нужды в народных методах предсказания пола малыша больше нет.
Как сделать полоску менее заметной
Если беременной женщине темная полоска на животе доставляет много неудобств, способствует развитию стрессов, опасных для плода, можно принять меры к уменьшению ее заметности. Самый простой среди них — искусственный загар. Так как пигмент, как правило, темного цвета, его можно заретушировать специальными мазями, симулирующими загар. Загорать на солнце не рекомендуется, так как ультрафиолет способствует образованию у беременных гормона меланотропина, который как раз и ответственен за потемнения кожи. Полоска в этом случае потемнеет пропорционально коже и останется не менее заметной.
Таким образом, полоску на животе у женщин при беременности не стоит считать признаком неправильного развития плода. Напротив, пигментация свидетельствует о нормальном гормональном процессе в организме будущей матери.
Похожие статьи
mamalysh.net
Почему это происходит?
Можно выделить физиологические, доброкачественные и опасные злокачественные причины появления выделений из сосков.
Физиологические
Такие факторы являются для женщины естественными. Одна из причин появления секрета – лактация, то есть выработка грудного молока после родов. Также молочные железы синтезируют молозиво на поздних сроках беременности и в первые дни после рождения ребенка.
Прозрачная бесцветная жидкость из сосков может появляться вне беременности. Это вызвано гормональным дисбалансом. После прекращения менструаций (в постменопаузе) таких признаков быть не должно.
Доброкачественные
Заболевания, которые могут сопровождаться появлением жидкого содержимого из сосков, и при этом являются доброкачественными:
- внутрипротоковая папиллома (нераковая опухоль, напоминающая полип, расположенная в протоке железы);
- хронический воспалительный процесс – мастит;
- фиброзно-кистозная болезнь, возникающая в результате гормональных нарушений;
- расширение, или эктазия, млечных протоков;
- фиброаденома (доброкачественная опухоль);
- дуктальная гиперплазия – утолщение стенок протоков;
- аденома соска (доброкачественная опухоль).
Кроме болезней самих желез, появлением секрета часто сопровождается гиперпролактинемия, экзема или атопический дерматит соска.
Из этих заболеваний подобный признак чаще всего связан с эктазией протоков железы.
Отдельно нужно отметить, что прозрачные бесцветные выделения из сосков иногда наблюдаются при использовании лекарств, прежде всего метоклопрамида и домперидона. Эти вещества входят в состав популярных препаратов для устранения тошноты и укачивания – Церукала, Церуглана, Мотилиума, Пассажикса и других.
Злокачественные
Это предраковые или раковые заболевания:
- атипичная протоковая гиперплазия – утолщение стенок протока, в которых появляются предшественники раковых клеток;
- протоковая карцинома in situ – поверхностная опухоль на стенке протока;
- лобулярный рак in situ – ограниченная мелкая опухоль железистых структур органа;
- инвазивная протоковая карцинома или лобулярный рак – злокачественные опухоли, прорастающие в ткани железы, поражающие лимфоузлы и отдаленные органы;
- болезнь Педжета – рак области соска и ареолы.
При распаде злокачественной опухоли наблюдаются черные выделения, при появлении которых необходимо срочно обращаться за медицинской помощью.
Характер секрета при разных патологиях – общие признаки
При доброкачественных состояниях:
- обычно двусторонние;
- появляются при надавливании;
- без примесей и комочков;
- с липкой консистенцией;
- бесцветные, но могут иметь и окраску – от белой до желтой или зеленой.
Выделения из соска с примесью крови тоже чаще связаны с доброкачественными заболеваниями. Однако они могут быть вызваны и раком. Поэтому при появлении такого симптома необходимо углубленное обследование у врача.
При злокачественных заболеваниях:
- появляются с одной стороны;
- возникают самопроизвольно, подтекают без надавливания;
- встречаются прозрачные, светлые, розовые или кровяные выделения;
- в груди при прощупывании обнаруживается участок уплотнения, увеличены подмышечные лимфоузлы.
По цвету выделяемой жидкости можно предположить возможную причину патологии:
- белые, желтые или зеленые выделения из сосков характерны для воспалительных процессов, прежде всего, мастита;
- темные зеленые и густые появляются при нагноении дуктальных кист;
- коричневые встречаются при эктазии млечных протоков;
- прозрачные, водянистые – при раке молочной железы;
- кровянистые – при раке или папилломе.
Такой симптом может проявляться в совокупности и другими признаками заболеваний груди:
- боль, повышенная чувствительность;
- прощупываемое образование в ткани;
- втянутость соска, неровность кожи, изменение цвета, покраснение или зуд кожи;
- изменение размера одной из желез;
- лихорадка;
- нарушения менструального цикла;
- тошнота и рвота;
- слабость, снижение или увеличение веса.
Что делать при выделениях из сосков?
Если такой признак наблюдается у женщин, которые не беременны и не кормят грудью, необходимо выяснить его причину. Особенную озабоченность у врачей вызывают случаи, возникающие у женщин старше 40 лет, при появлении постоянных выделений из одной железы, с примесью крови и/или наличием уплотнения. Еще один фактор риска рака груди – наличие случаев такого заболевания в семье.
При использовании пациенткой какого-либо препарата для заместительной гормональной терапии или контрацепции, что сопровождается не только выделениями, но и болезненностью и отеком, врачу следует заменить лекарство на более безопасное.
Лабораторные исследования
Для диагностики используются следующие анализы:
- Определение уровня пролактина. Этот гормон регулирует выработку грудного молока. Его определяют для исключения пролактин-секретирующей опухоли гипофиза.
- Тиреотропный гормон вырабатывается гипофизом и регулирует активность щитовидной железы. Его уровень определяется для исключения гипотиреоза.
- Хорионический гонадотропин, или тест на беременность, для исключения физиологических причин этого симптома.
При подозрении на злокачественную опухоль врач может назначить цитологическое исследование секрета молочных желез для определения в нем злокачественных клеток. Однако это исследование далеко не всегда помогает выявить опухоль, поэтому применяется редко.
Биопсия кожи проводится при раке Педжета, поражающем сосок или ареолу. Симптомы болезни включают изменения кожи, напоминающие экзему (зуд, трещины, сухость, шелушение), и желтоватые выделения из соска. Пункционная биопсия позволяет подтвердить диагноз.
Инструментальная диагностика
- Маммография – рентгенологическое исследование молочных желез для выявления уплотнений, отложений кальция, асимметрии, аномалий сосудистого рисунка; используется у женщин старше 35-40 лет и часто помогает обнаружить раннюю стадию рака.
- Ультразвуковое исследование назначается женщинам моложе 35 лет для дифференциальной диагностики уплотнений и кист, заполненных жидкостью, а также используется при проведении направленной биопсии и во время хирургических операций.
- Дуктография – исследование протоков железы после введения в них рентгенконтрастного вещества, необходимо для выявления протоковых опухолей и точного определения их расположения.
- Магнитно-резонансная томография – безопасное исследование, выявляющее опухоли минимального размера; однако высока вероятность ложноположительного результата, поэтому такое исследование назначают реже, чем маммографию.
Методы лечения
Лечение выделений из сосков зависит от их причины:
- если установлено, что этот симптом вызван лекарственными средствами, их отменяют;
- при гипотиреозе назначают тироксин;
- при гиперпролактинемии возможно использование агонистов допамина, реже проводится хирургическое удаление опухоли гипофиза;
- при отсутствии видимой причины выделений лечение не назначают, повторное обследование проводят через 2 — 3 месяца;
- при фиброзно-кистозной болезни применяются гормональные препараты;
- мастит и другие инфекционные процессы требуют лечения антибиотиками.
При постоянных выделениях возможно хирургическое удаление расширенного млечного протока. Если обнаружена злокачественная опухоль, пациентка направляется к онкологу. Ей назначается комбинированное лечение, которое включает хирургическую операцию, облучение и прием химиопрепаратов в разных комбинациях.
Профилактика
Выделения из сосков нередко служат признаком заболеваний груди. Для профилактики патологии молочных желез необходимо:
- избегать травм молочных желез;
- поддерживать нормальный вес;
- вести здоровый образ жизни;
- не отказываться от грудного вскармливания ребенка, хотя бы в течение полугода после родов;
- не принимать оральные контрацептивы без консультации гинеколога;
- регулярно проводить самообследование молочных желез после завершения очередной менструации;
- при появлении необычных симптомов без промедления обращаться к врачу.
Женщинам старше 40 лет рекомендуется профилактическая маммография не реже, чем 1 раз в 2 года.
Почему темнеют соски
Цвет кожи зависит от количества пигмента меланина в кожных покровах. В зависимости от жизненных ситуаций, использования некоторых лекарственных препаратов продукция меланина может увеличиваться и снижаться.
Кожа молочных желез не отличается по своему строению от покровов на прочих участках тела. Почему пигментация этого участка тела вызывает столько вопросов?
Причины изменения цвета соска у женщин:
- беременность;
- использование гормональных контрацептивов;
- лечение прочими гормональными препаратами;
- гормональный дисбаланс;
- карциномы молочной железы.
У женщин при беременности, общих гормональных нарушениях изменяется цвет соска и ареолы на обеих молочных железах одновременно и одинаково. Если же потемнел один сосок – это свидетельствует о начале онкопроцесса в органе.
Причины гиперпигментации соска или ареолы у мужчин:
- гинекомастия – увеличение железы по женскому типу. Является предвестником онкопатологии;
- карцинома молочной железы;
- гормональные нарушения в гипофизе или коре надпочечников.
Все изменения формы и размера груди, соска, цвета тканей не являются самостоятельным симптомом как беременности, так и патологических изменений в органе.
Причины потемнения во время беременности
Во время беременности организм начинает продуцировать специфические гормоны, без которых развитие малыша невозможно. Эти вещества поддерживают беременность, оказывают иммуносупрессивное действие. Новый гормональный статус провоцирует повышенную продукцию меланина, и соски при беременности потемнеют.
Изменение цвета сосков и ареол начинается в первом триместре и продолжается в течение всего периода гестации и срока лактации. При этом увеличиваются молочные железы, изменяется форма и размер соска, на поздних сроках выделяется молозиво. Пик изменений приходится на 37–38 неделю беременности.
Цвет соска во время беременности зависит от индивидуальных особенностей организма. У одних женщин – это оттенки коричневого, у других – ареола чернеет. Это физиологическое состояние. Оно не требует лечения или косметической коррекции.
Советуем почитать
- Как вывести пигментные пятна на груди медицинскими способами
- К какому врачу обратиться при пигментации кожи
- Пигментные пятна на члене у мужчин: лечение, профилактика
Восстанавливается ли пигментация
Самостоятельное восстановление привычного цвета кожи на молочных железах у женщины возможно только после прекращения лактации.
Во всех остальных случаях изменение цвета возможно только после выявления причины изменения продукции меланина. Для этого следует обратиться к врачу – женщинам к гинекологу или маммологу, мужчинам – к андрологу и урологу.
Диагностические мероприятия проводят согласно протоколам Всемирной Организации Здравоохранения. Что входит в стандартное обследование при подозрении на заболевания молочных желез:
- осмотр и пальпация железы;
- обязателен сбор семейного анамнеза. Особое внимание уделяют случаям рака молочной железы у родственников пациента;
- УЗИ для определения формы, изменений в структурах органа;
- маммография – рентгеновское обследование груди;
- биопсия – при наличии уплотнений, для определения природы образования;
- МРТ – при подтвержденном новообразовании в молочной железе;
- мазок с соска, анализы крови на и мочи при подозрении на бактериальную природу заболевания;
- анализ крови на гормоны.
По результатам обследования пациенту рекомендуют ту или иную тактику лечения. После терапии основного патологического процесса пигментация кожи приходит в физиологическую норму.
Уход за пигментацией
Уход за участками с повышенной пигментацией не отличается от гигиенических требований по уходу за молочной железой.
Советуем почитать
- Методы избавления от темных пятен на коже
- Почему возникают коричневые пятна при варикозе ног
- Причины возникновения коричневых пятен на коже
Рекомендации специалистов звучат следующим образом:
- бережное отношение к груди;
- использование удобного белья;
- не использовать агрессивные моющие средства и косметику;
- не загорать топлес ни на пляже, ни в солярии;
- соблюдать принципы здорового питания;
- при появлении любых настораживающих признаков – боль, выделение крови или прозрачной, гнойной жидкости – срочно обратиться в медицинское учреждение.
Лучшим способом ухода за участком гиперпигментации без признаков патологического процесса будет просто оставить кожу в покое и не заострять на темном пятне внимание.
Профилактика появления
Во время беременности потемневшие соски и ареола являются физиологической нормой и специфической профилактики не требуют.
Вне периода гестации предупредить появления очагов гиперпигментации помогут следующие рекомендации:
- использовать качественное и индивидуально подобранное белье;
- не загорать с открытой грудью;
- стараться не травмировать нежную кожу соска;
- не применять гормональные препараты и оральные контрацептивы без назначения гинеколога;
- периодически проводить самообследование молочных желез;
- хотя бы 1 раз в год проходить УЗИ молочной железы, женщинам после 40 лет рекомендована маммография.
Не нужно искать на форумах почему потемнели или почернели соски. Особенно если гиперпигментация затрагивает только одну молочную железу. Не нужно искать какие-либо народные рецепты. Обратитесь к врачу на ранних этапах изменения цвета кожных покровов. Это увеличивает шансы на полное выздоровление!
Статья одобрена редакцией
Тревожные сигналы
В медицинское учреждение нужно незамедлительно обратиться, если наблюдается хотя бы один из перечисленных признаков, независимо от того, как меняется грудь при беременности:
- болезненность в нижней части живота;
- кровянистые выделения из влагалища;
- высокая температура тела;
- асимметричное увеличение груди;
- общее недомогание.
Подобные симптомы, в совокупности с резким прекращением роста груди, являются поводом для беспокойства, так как могут быть вызваны опасной патологией.
Уход и облегчение симптомов
Женщинам, интересующимся может ли болеть грудь на ранних сроках, необходимо знать, что все зависит от индивидуальных особенностей.
Однако чтобы уменьшить дискомфорт и болевые ощущения нужно соблюдать некоторые рекомендации:
- Правильно подбирать бюстгальтер (желательно предпочитать модели без косточек с широкими лямками).
- Периодически посещать маммолога, особенно при резких и сильных болях, а также при обнаружении узелков или уплотнений.
- Использовать специальные накладные сменные прокладки.
- Использовать надежные косметические средства по уходу за зоной груди.
Анатомия молочной железы
Достоверно изучить тему изменений в грудных железах при беременности можно только после рассмотрения ее внутреннего строения. Молочная железа представляет собой симметричный парный орган, расположенный на большой грудной мышце.
Основными компонентами груди являются
- Железистая ткань — образует дольки внутри железы, каждая из которых имеет свой млечный проток, выделяющий грудное молоко. Млечные протоки имеют выходы в области соска – млечные поры.
- Жировая прослойка — определяет размер и форму молочных желез.
- Соединительная ткань.
Сосково-ареольный комплекс представлен самим соском и околососковой окружностью, так называемой ареолой. Именно здесь находится большое количество нервных окончаний, что делает данную область наиболее чувствительной к болезненным ощущениям. После родов цвет соска и ареолы видоизменяется и становится гораздо темнее. То же самое происходит и с формой: до родов сосок имеет конусовидную форму, после – цилиндрическую. Изменения в этом случае индивидуальны.
Наличие лимфатических узлов обеспечивает молочным железам защиту от инфицирования. Они расположены в подмышечной, надключичной и подключичной области. Именно поэтому при появлении каких-либо патологий в грудных железах, лимфатические узлы также подвергаются воспалительному процессу.
Основные изменения в молочных железах при беременности
Все изменения в женском организме с наступлением беременности связаны с гормональным фоном. Увеличивается количество эстрогена и прогестерона. Гормоны ответственны за сохранность и вынашивание ребенка.
Хронический гонадотропин человека, сокращенно ХГЧ, является верным признаком «интересного положения» женщины. Его повышение можно выявить при помощи анализа крови или теста на беременность.
Основные изменения:
- набухание
- повышение чувствительности
- появление венозной сетки
- изменение цвета соска и ареолы
- болезненные ощущения
За формирование плаценты и подготовку груди к лактации отвечает другой гормон – пролактин. Ввиду повышения пролактина грудь на раннем сроке беременности становится более чувствительной и увеличивается в размерах. Это объясняется улучшением притока крови к молочным железам и разрастанием млечных протоков, жировой прослойки.
Повышенная чувствительность груди при беременности наблюдается исключительно на ранних этапах. Начиная со второго триместра, болезненные ощущения и чувство тяжести уменьшаются.
Некоторые женщины отмечают изменение внешнего вида сосково-ареольного комплекса в самом начале вынашивания ребенка. Ареола и сосок темнеют и увеличиваются в размере. Иногда отмечается наличие венозной сетки, проступающей сквозь кожные покровы молочной железы. В большинстве случаев такое явление встречается на более поздних сроках или вовсе отсутствует.
Благодаря гормонам, молочные железы могут увеличиваться примерно на два размера, что очень радует будущую маму. Однако пышные формы не останутся таковыми после рождения ребенка. Поэтому необходимо обеспечить надлежащий уход за грудью во избежание растяжек и обвисания.
К подбору нижнего белья стоит подойти с особой ответственностью. Ведь молочная железа в этот период нуждаются в поддержке ввиду ее утяжеления.
Если вы хотите предотвратить болезненные ощущения и обвисание груди после родов, подбирайте идеально подходящий по размеру бюстгальтер с широкими бретелями из натуральной ткани. Желательно, чтобы в нем отсутствовали жесткие элементы вроде металлических косточек.
Приготовьтесь к покупке увлажняющих кремов и ежедневному массажу молочных желез после душа. Таким образом, вам удастся сохранить форму и красоту вашей груди.
Грудь после родов
После рождения ребенка, а иногда и непосредственно перед родами, молочные железы начинают производить молозиво. Ценность продукта заключается в высокой концентрации в нем:
- белка
- иммуноглобулина
- аскорбиновой кислоты
- витамина А, Е и В12
Именно по этой причине специалисты рекомендуют как можно раньше начать прикладывать ребенка к груди.
Впоследствии концентрация полезных веществ приходит к обычному состоянию, но грудное молоко остается основным источником питания для новорожденного. Его польза для крохи неоценима ввиду уникального состава.
Спустя две недели начинается выработка так называемого зрелого молока. Его подразделяют на заднее и переднее. При кормлении ребенок обычно наедается передним молоком, которое богато белком, в то время как заднее насыщено жирами. Именно поэтому при наличии сцеживания ребенок может недополучить энергоемкие вещества, находящиеся в заднем молоке.
После родов наблюдается уплотнение и повышенная болезненность грудных желез. Порой такое явление сопровождается незначительным повышением температуры тела, которое исчезает через пару дней самостоятельно.
При наличии высоких температур и общего недомогания в течение длительного промежутка времени стоит заподозрить развитие лактационного мастита, спровоцированного лактостазом. Причиной является микроорганизм под названием золотистый стафилококк, который проникает внутрь железы через мельчайшие трещины и ранки на соске.
Мастит нельзя запускать и необходимо немедленно обратиться к специалисту. Своевременное лечение позволит избежать приостановки грудного вскармливания по причине приема антибиотиков. Запущенные стадии мастита приводят к возникновению гноя, что может свидетельствовать о наличии серьезного воспаления. Впоследствии даже может понадобиться оперативное вмешательство.
Важно не забывать о гигиене молочных желез в период грудного вскармливания. Мыть грудь рекомендуется непосредственно перед началом кормления без использования мыла, а также применять увлажняющие крема для самомассажа. При появлении трещин немедленно начать лечение с применением ранозаживляющих средств.
Грудь на ранних сроках уже нуждается в уходе. Не стоит отказываться от кормления грудью, чтобы сохранить ее красоту и форму. Ребенок нуждается в грудном молоке, которое невозможно заменить даже самой качественной искусственной смесью.





































 При беременности бурлит в животе
При беременности бурлит в животе На каком месяце беременности видно живот
На каком месяце беременности видно живот Чешется живот во время беременности
Чешется живот во время беременности На каком месяце видно живот при беременности
На каком месяце видно живот при беременности Растяжки на животе у беременных
Растяжки на животе у беременных Почему беременным нельзя спать на животе
Почему беременным нельзя спать на животе Чешется живот при беременности на поздних сроках
Чешется живот при беременности на поздних сроках Живот жесткий при беременности
Живот жесткий при беременности Как понять что живот опустился при беременности фото до и после
Как понять что живот опустился при беременности фото до и после Покалывание при беременности внизу живота
Покалывание при беременности внизу живота