Содержание статьи:
- Особенности миомы матки
- Основные клинико-морфологические варианты развития миомы матки
- ♦ Простая миома матки
- ♦ Пролиферирующая миома матки
- Изменения миоматозных узлов и плацентарного ложа во время беременности
- Степени риска осложненного течения беременности и противопоказания к сохранению ее при миоме матки
- Обследование беременных при миоме матки
- Осложнения беременности при миоме матки
- Профилактика и лечение
- ♦ Истмико-цервикальная недостаточность
- ♦ Быстрый рост миоматозных узлов
- ♦ Плацентарная недостаточность
- ♦ Нарушение питания в миоматозных узлах
- Ведение родов и послеродового периода у больных с миомой матки
Сочетание миомы матки и беременности относится к непростой проблеме. С одной стороны, беременность и роды у пациенток с миомой матки протекают без особых осложнений, с другой — могут возникать ситуации, требующие досрочного и оперативного родоразрешения с последующим удалением матки. Исходом осложненной беременности может быть рождение незрелого, больного ребенка с нарушением физического и/или нервно-психического развития в последующие годы.
Автор: Сидорова.
Причинами тяжелых осложнений беременности и родов могут быть не только сама миома (ее большие размеры, неблагоприятная локализация, нарушение питания узла опухоли), но и те причины, которые вызвали ее возникновение, рост и развитие. Миома матки не возникает у здоровых женщин.
К опухолевой трансформации незрелых миоцитов приводят соматические мутации клеток после перенесенных и сопутствующих гормональных нарушений, нейроэндокринно-обменных и воспалительных заболеваний, а также гипоксические, дистрофические и травматические повреждения матки как следствие внутриматочных вмешательств (аборты, выскабливания, воспалительные процессы).
Осложняющими факторами являются последствия миомэктомий, которые почти всегда сопровождаются спаечным процессом и образованием рубца на матке.
С миомой матки часто сочетаются воспалительные процессы и опухоли яичников, дисгормональные заболевания молочных желез, гипофункция щитовидной железы и коры надпочечников.
В последние годы обращает на себя внимание наличие миомы матки у молодых женщин (22— 29 лет). Как правило, это наследственные миомы матки. Если у матери пациентки миома матки была диагностирована в позднем репродуктивном или даже в пременопаузальном возрасте, то у ее дочери миома матки выявляется на 10—15 лет раньше. Причем у молодых женщин миомы матки нередко носят активный характер (быстро растут, сопровождаются выраженными клиническими признаками).
Чаще всего миома матки возникает у первородящих позднего репродуктивного возраста с отягощенным акушерско-гинекологическим и соматическим анамнезом. У этих женщин от начала половой жизни до первой беременности нередко проходит 15—20 лет. И в эти годы женщина, как бы уклоняясь от беременности, применяет длительную контрацепцию, переносит множество урогенитальных инфекций, имеет не менее трех—пяти соматических хронических заболеваний. Характерным для этой распространенной опухоли матки является также бесплодие или неоднократные аборты, стрессовые ситуации, психические напряжения и потрясения, истощающие функцию щитовидной железы и коркового вещества надпочечников.
Следует еще раз подчеркнуть, что преморбидным фоном развития миомы матки в любом возрасте являются соматическая мутация клеток, как следствие отягощенной наследственности, перенесенных соматических и гинекологических заболеваний, а также нарушение интегративных взаимоотношений в эндокринной, иммунной, нервной и гемостатической системах.
Содержание
Причины низкого прикрепления плаценты
- Особенности строения внутренних половых органов женщины, наличие врождённых пороков матки;
- Перенесённые инфекции, воспалительные процессы репродуктивной системы и органов малого таза;
- Перенесённые операции на матке;
- Если женщина старше 35 лет;
- Если ранее были сделаны аборты (вследствие их всегда повреждается эндометрий);
- Тяжёлая физическая нагрузка на организм женщины до беременности и в первые месяцы.
Т.е. любые воспаления, аборты, чистки – все это очень сильно травмирует эндометрий. Оплодотворенное яйцо «движется» по матке и выискивает наиболее безопасное, качественное место крепления. Чем ниже прикрепилось – тем хуже состояние эндометрия.
Признаки низкого расположения плаценты
- Выявляется низкая плацентация при беременности сроком 12 недель на УЗИ (узнайте из статьи: Какие анализы сдают при беременности?>>>);
- На ранних сроках никаких симптомов этого явления женщина обычно не ощущает. Чаще всего они проявляются, когда плод достигает значительных размеров – в третьем триместре;
- Ещё более достоверно выявление низкой плацентации при беременности на 20 неделе. Врач на УЗИ просто видит место крепления и записывает этот факт в выписке.
Меня в свое время сильно успокоили слова акушерки, наблюдавшей мою беременность. Она сказала: «То, что сейчас тебе ставят низкую плацентацию – еще ни о чем не говорит. Матка растет. И то, что сейчас выглядит как 1 см. от зева шейки матки, через 2 месяца превратится в 5-6 см. и крепление уже не будет низким»
Собственно, именно так и произошло.
Среди признаков, свидетельствующих как о низком расположении плаценты, так и других явлениях, можно выделить:
- Тянущие боли внизу живота, в пояснице (важная статья по теме: При беременности тянет низ живота>>>);
- Кровотечение. Его сила зависит от величины отслойки плаценты. Если она незначительная, то и количество крови выделяется совсем небольшое. При этом может не быть никаких болей внизу живота;
Если участок отслойки большой, то кровотечение будет сильным. В таком случае оно может сопровождаться головокружением, повышенной утомляемостью, обмороком, болью внизу живота. Обычно кровянистые выделения появляются после повышения физической нагрузки, активных движений, кашля, запоров. Даже при слабом кровотечении, обязательно обратитесь к врачу.
- Пониженное артериальное давление;
- Слабость, повышенная утомляемость.
В чём опасность низкой плацентации?
Многие будущие мамы, даже ещё не столкнувшись с этим явлением, задаются вопросом: чем грозит низкая плацента?
- Из-за того, что плацента близко расположена к зеву матки и частично может перекрывать отверстие, обычно возникают кровотечения и вероятен риск её отслойки. В свою очередь, это провоцирует угрозу выкидыша;
- Повышается риск того, что ребёнок будет испытывать нехватку кислорода и питательных веществ, поскольку внизу матки находится недостаточное количество сосудов;
- При расположении низкой плаценты по задней стенке, осложнения встречаются чаще, хотя выше вероятность того, что ситуация выправится со временем самостоятельно. Нередко в таком случае кровотечение может быть внутренним, выделений может не быть совсем. Но обычно присутствует ощущение давления внизу живота из-за накопления крови и незначительная боль, которая со временем усиливается;
- Какова опасность в ситуации, если плацента низко по передней стенке? С ростом матки и плода она будет сдвигаться и может полностью перекрыть зев. Также высок риск обвития пуповиной. При низком переднем расположении плаценты женщине нужно быть особо осторожной и внимательной к своему состоянию, строго выполнять все рекомендации врача.
Лечение низкой плацентации
Главные вопросы для женщин, у которых выявлена низкая плацентация при беременности – что делать и как её лечить?
Низкую плаценту никак не вылечить. Где она прикрепилась – там и будет находиться.
Если симптоматика не выражена и нет явного ухудшения состояния женщины и развития плода, то требуется лишь соблюдать ряд правил, способствующих нормальному протеканию беременности при данном отклонении:
- Избегайте серьёзных физических нагрузок (не поднимайте тяжести, не занимайтесь спортом, не передвигайтесь слишком быстро, не прыгайте);
- Откажитесь от интимной близости. Секс при низкой плаценте запрещен;
- В положении лёжа обеспечьте нахождение ног выше уровня тела (например, подложив под них подушку);
- Избегайте стрессов и конфликтов. Постарайтесь создать вокруг себя положительный эмоциональный фон;
Кстати, именно этой теме посвящен наш курс о подготовке к родам. В нем нет активных физических упражнений, и больший упор делается на ваше эмоциональное состояние + спокойные тренировки дыхательной системы + корректировка питания для наступления естественных родов в срок.
Проходите по ссылке, смотрите описание курса и начинайте заниматься по курсу Пять шагов к успешным родам>>>.
- Как можно меньше пользуйтесь общественным транспортом. Тряска и риск получить удары вам точно ни к чему!
- Следите за правильным питанием;
Правильное питание позволит получать малышу необходимые витамины, но не из синтетических препаратов, а из вашего ежедневного рациона.
Что обязательно должно входить в ваше питание каждый день, от каких продуктов нужно отказаться, какие 3 элемента необходимо ввести в свое питание, чтобы роды прошли легко?
Читайте в электронной книге для будущих мам Секреты правильного питания для будущей мамы>>>
- Если заметили даже небольшие кровянистые выделения, незамедлительно обратитесь к своему врачу. При сильном кровотечении необходимо срочно вызвать скорую помощь.
Роды при низком расположении плаценты
Довольно часто низкая плацентация никак себя не проявляет вплоть до родов. Многие женщины сильно беспокоятся за то, как они будут проходить при таком диагнозе.
- В большинстве случаев, при отсутствии осложнений и удовлетворительном состоянии будущей мамы, назначаются естественные роды. Конечно, при этом постоянно контролируется состояние женщины, артериальное давление, объём выделений, а также положение малыша в утробе, его пульс;
- Если после 36 недель беременности продолжает диагностироваться низкая плацентация (плацента на расстоянии 2 см и ближе к зеву матки), выявляются различные неблагоприятные симптомы, кровотечение, то чаще всего роды проходят с помощью кесарева сечения.
Каков бы ни был срок беременности, никогда не стоит паниковать, узнав о низкой плацентации. Это не патология, а лишь констатация факта, при котором просто следует быть осторожнее, чем в обычной ситуации.
Читайте также:
- Плохой анализ мочи при беременности
- Валерьянка при беременности
- Заложенность носа при беременности
Что такое плацента
- Плацента имеет вид полой лепешки. Она представлена двумя слоями: базальная пластина (материнская ткань) и хориальная пластина (плодовый слой). Пространство в виде углубления между этими слоями носит название котиледон. Сквозь базальную пластину проходят кровеносные сосуды материнского организма. Кровь из маточных артерий вытекает в межпластовое углубление. Они не соединяются с другими сосудами, и кровь из них беспрепятственно выливается.
- Эритроциты разных артерий физически соприкасаются между собой. Кровь вытекает и смешивается. Затем кровь поступает в вены. Такая схема циркуляции полностью отличается от привычной замкнутой схемы кровообращения. Кровь непрерывно выливается из артерий, а потом поступает в маточные вены. Система кровоснабжения плаценты напоминает ванну. Маточные артерии – водопроводные краны, по которым протекает вода, а вены – слив в ванне.
- Кровь несет в себе растворенные кислород и питательные вещества. Также в ней растворено еще много полезного для развивающегося плода. От него ответвляются две пупочные артерии. Они идут в середине вартонового студня (оболочка, в которой располагаются две пупочные артерии и одна пупочная вена) в составе пуповины. Эти артерии разветвляются у плодовой поверхности и образуют бесчисленное множество более мелких ответвлений, которые проникают в углубление между плодовой и материнской поверхностями плаценты.
Это скопление сосудов образует трохобласт, который имеет выросты, сформированные из клеток плода – ворсинки хориона. Выросты трохобласта, имеющие кровеносные сосуды, окунаются в материнскую кровь, их обступают эритроциты матери. Кислород из них просачивается в эритроциты плода. Таким же образом и питательные вещества из крови матери попадают в кровеносную систему плода. А наружу из ворсинок хориона поступает углекислый газ, растворенный в крови. Обмен газами также осуществляется в мелких капиллярах.
- Отдельная ветвь артерий дает множество разветвлений мелких сосудов, которые окунаются в «лужу» крови внутри выроста трохобласта. Между ворсинками хориона и котиледоном происходит диффузия, благодаря которой плод получает кровь, насыщенную питательными веществами и кислородом.
- Таким образом, к плоду поступают кислород и питание, а продукты жизнедеятельности выходят. Из каждого выроста трохобласта возвращается артериальная кровь. И вся эта кровь перетекает в один сосуд, который называется пупочной веной. А в совокупности вся эта система образует плаценту, которая есть результат самого первого сотрудничества матери и ребенка.
Существует два наиболее распространенных варианта расположения эмбрионального органа:
- прикрепление по передней стенке;
- прикрепление по задней стенке.
Но не всегда все процессы протекают по идеальному сценарию, найдется место каким-либо сбоям. Так и расположение плаценты имеет свои аномалии:
- краевое – в этом случае детское место частично перекрывает внутренний зев матки (но не более 1/3);
- боковое – одна или две доли эмбрионального органа расположены в районе внутреннего зева, но при этом он полностью не перекрывается;
- полное или центральное – вся плацента расположилась внизу матки и полностью перекрывает внутренний зев.
Причины прикрепления плаценты по передней стенке
Невозможно заранее спрогнозировать, в каком месте стенки матки прикрепится оплодотворенная яйцеклетка. Этот механизм до сих пор является «белым пятном» в медицинской области.
С точностью известно лишь то, что плодное яйцо не прикрепится к той стороне, которая имеет неблагоприятные условия. Исходя из этого, можно сформировать причины, почему плацента расположена по передней стенке. Основные из них:
- наличие на поверхности матки рубцов и спайков. Как правило, рубцы на маточной поверхности появляются в результате перенесенных воспалительных заболеваний, операций или абортов.
- повреждение эндометрия. Причинами изменения эндометрия матки являются эндометриоз и воспалительные заболевания половой системы;
- миома;
- специфика развития и внедрения оплодотворенной яйцеклетки. В случаях, если по каким-либо причинам плодное яйцо не успевает внедриться в эндометрий в определенный срок, то оно закрепится на передней стенке;
- многоплодная беременность. Согласно медицинской статистике, у большинства много- или повторнорожающих женщин плацента расположена по передней стенке. Достаточно редко переднее расположение развивается у женщин, рожающих первый раз.
Симптомы расположения плаценты по передней стенке и опасно ли оно
Основным симптомом такого расположения детского места является безболезненное внезапное кровотечение, которое может вызваться половым актом, процессом дефекации, физической нагрузкой или влагалищным осмотром гинеколога. Также существует ряд косвенных причин, которые говорят о переднем расположении эмбрионального органа:
- большие размеры живота;
- небольшие и слабые шевеления плода;
- плохопрослушиваемое сердцебиение плода.
Само по себе это расположение не опасно для плода. Плацента по передней стенке скорее создаст неудобства врачам-акушерам, так как труднее прослушивать сердцебиение и прощупать шевеление плода. Но если движения плода будут слишком активными, будут удары и ушибы живота, возникает риск отслоения плаценты.
Если в истории болезни беременной имеются ранее перенесенные операции, связанные с выскабливанием полости матки и кесарево сечение, то увеличивается опасность приращения матки.
Диагностика переднего расположения плаценты
Первичный способ диагностики переднего расположения детского места – это влагалищное исследование у гинеколога и обнаружение основных признаков:
- положение плода, отличающееся от нормального;
- высота стояния дна матки;
- неудовлетворительное прослушивание сосудов матки;
- некие формирования, имеющие мягкую консистенцию и полностью перекрывающие внутренний зев.
Начиная с 32 недели беременности, назначается УЗИ, так как к этому сроку плацента закончит свою миграцию и начнет окончательно прикрепляться.
Нужно ли лечение женщин с передним расположение плаценты
На процесс прикрепления плаценты, к сожалению, нельзя повлиять медикаментозным способом. Поэтому вся терапия в данном случае направлена на уменьшение негативного влияния такого положения эмбрионального органа и имеет следующие предписания:
- постельный режим;
- сведение к минимуму ушибов живота;
- прием кровевосстанавливающих и уменьшающих сокращение матки лекарственных препаратов;
Если к сроку родов локализация плаценты не нормализовалась, то назначается кесарево сечение.
Человеческий организм – очень сложная система. Зачастую человеку, не имеющему специальное образование, не удается разобраться со многими непонятными моментами, происходящими внутри нас. Поэтому, посмотрев данную видеолекцию про предлежание плаценты, вы найдете ответы на многие вопросы.
Как уже было выше описано, плацента никогда не прикрепится к месту с худшими условиями. Поэтому, если так уж вышло, значит, для организма так лучше, и ваша задача – помочь ему справиться со всеми возникающими трудностями. А это очень легко: просто необходимо выполнять все рекомендации врача-акушера. Может быть, кто-то из наших читательниц уже сталкивался с такой особенностью? Делитесь своими ощущениями в комментариях. Нам очень интересен ваш опыт.
Для начала, дорогие читательницы, давайте вспомним, что такое плацента. Так на языке медицинских терминов обозначают орган, появляющийся у женщины при беременности. Он обеспечивает малышу питание и снабжает кислородом.
Орган располагается в матке. Во время беременности дно матки находится вверху, поэтому малыш располагается в ней вверх ногами. Орган напоминает диск, который крепится к матке, чаще всего к передней или задней ее стенке. Но бывает и другая ситуация, когда диск прикрепляется слишком низко.
Расположение плаценты определяется наУЗИ. При этом женщины живо интересуются: плацента по задней стенке – что это значит? Не стоит волноваться: это наиболее удачный вариант ее прикрепления. Так орган меньше растягивается, уменьшается риск его повреждения плодом и последующей отслойки, снижается вероятность его приращения.
Возникает и другой вопрос: плацента по передней стенке – что это значит? Тоже ничего страшного. Вы сможете быстрее почувствовать движения своего ребенка. Неудобство передняя плацентация доставляет только врачам, так как им трудно будет слушать сердцебиение ребенка и пальпировать матку.
В то же время в передней плацентации существуют и некоторые опасности.
- Возникает риск отслойки, если малыш своими движениями повредит орган.
- Если ранее женщина переносила кесарево сечение, или у нее было выскабливание, повышается риск приращения.
Полностью верно определить расположение плаценты можно только к третьему триместру.
Другие параметры
Расположение – важный параметр, но не единственный. Жизненно значимый орган для ребенка может иметь толщину и степень зрелости. В зависимости от срока беременности эти параметры могут рассказать врачу о существующих отклонениях.
Есть 5 степеней зрелости плаценты:
- 0 – до 30 недель;
- 1 – 30-34 недели;
- 2 – 34-38 неделя;
- 3 – с 37 недели;
- 4 – перед самыми родами.
Если орган созревает слишком поздно или рано, это свидетельствует о возможных отклонениях в его функционировании.
Обращают внимание доктора и на толщину, норма по неделям которой позволяет легко выявить отклонения:
- с 20 по 25 неделю – норма от 16,7 до 34;
- с 26 до 30 недель – от 21 до 39,5;
- с 31 до 35 недели – от 24,6 до 44,9;
- от 35 недели до родов – от 28,2 до 45.
Здесь представлены допустимые расхождения, которые считаются медиками нормальными. Опасность возникает, если толщина уменьшается. Это означает, что плод недополучает питательные вещества. Такое состояние органа называется гипоплазия: оно нуждается в медицинском лечении.
Низкое расположение
Однако самый опасный исход для ребенка и мамы может быть, если диагностируется низкое расположение плаценты, или предлежание. Причины такого положения органа обусловлены внутриматочными процессами:
- неправильное расположение матки;
- до беременности женщина перенесла воспалительные заболевания;
- опухоли в матке;
- прошлые выскабливания;
- возраст роженицы более 40 лет;
- вторая и последующие беременности.
Однако не столь важно, почему возникло предлежание, а чем оно может грозить роженице:
- Пониженное давление, что чрезвычайно опасно для плода, так как он недополучает кислород и питательные вещества. Плохо чувствует себя и мама, у которой начинаются головокружения, потеря сознания.
- Кровотечения. Если при беременности женщина замечает кровянистые выделения, ей срочно надо обратиться в больницу. Речь может идти об отслойке плаценты, что чревато гибелью ребенка.
- Гипоксия. Это состояние, при котором плод недополучает кислород. Причиной служит нарушение кровоснабжения из-за низкого расположения органа.
- Кесарево сечение. Низко прикрепившаяся плацента может полностью перекрыть вход во влагалище, в результате чего естественные роды становятся невозможными. Иногда при раскрытии шейки матки дискообразный орган перекрывает часть прохода, и малыш не может выйти наружу.
Что предпринимают врачи, если женщине поставлен такой диагноз?
Прежде всего, нужно провести профилактику отслойки и кровотечения. Для этого будущей роженице советуют:
- Не поднимать тяжести и не перетруждаться.
- Больше отдыхать, высыпаться.
- Не делать резких движений.
- Не нервничать. В качестве успокоительного средства подойдут валериана или пустырник.
Если кровотечение все же началось, женщине пропишут Транексам или Дицинон для остановки крови. При диагнозе «низкая плацентация» чаще всего госпитализируют. Беременная находится все время под наблюдением врачей.
Иногда бывает так, что плацента с 20 недели и до родов меняет свое место в матке. Чтобы предвидеть такую ситуацию, перед родами проводят УЗИ. Это позволяет выявить случаи, когда она изменила свое место, или вовремя назначить кесарево сечение как единственно возможный способ родоразрешения.
Если вам поставлен диагноз «предлежание», не паникуйте. За третий триместр детское место может подняться выше, как свидетельствуют отзывы многих мам.
Предугадать, где прикрепится плацента, женщина не в силах. Но она может проследить за своим здоровьем, что позволит избежать проблем с маткой и прикреплением. Все в ваших руках, дорогие женщины!
Если вам понравилась статья, рекомендуйте ее своим друзьям и знакомым в социальных сетях. До скорых обсуждений!
Что такое хорион и плацента?
Во время беременности развивающийся ребенок нуждается в большом количестве питательных веществ и кислорода, которые он может получать только из крови матери.
Обмен веществ между организмом развивающегося ребенка и организмом беременной женщины происходит благодаря специальным органам: хориону и плаценте.
Хорион появляется в самом начале беременности. Он выглядит как множество удлиненных выростов оболочки, окружающей будущего ребенка, которые проникают в глубину стенки матки. По мере развития беременности выросты хориона увеличиваются в размерах и превращаются в ворсины.
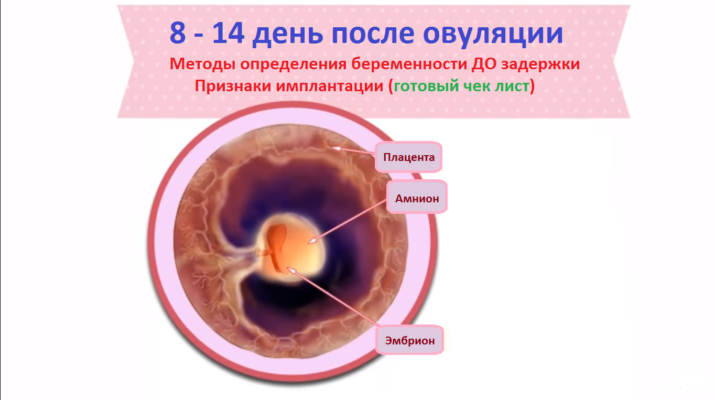
Примерно в конце 1 триместра беременности (то есть на 13 неделе) хорион превращается в плаценту (детское место), которая выглядит как круглая большая «присоска», при помощи которой развивающийся ребенок прикрепляется к стенке матки.
В сосудах плаценты циркулирует кровь плода, а сосудах стенки матки – кровь беременной женщины. Благодаря тому, что извилины хориона (а затем плаценты) погружаются глубоко в стенку матки, сосуды матери и ребенка располагаются очень близко – это делает возможным обмен веществ между кровью матери и кровью ребенка.
Кроме поддержания обмена веществ плацента и хорион выполняют несколько дополнительных функций:
- Вырабатывают различные гормоны (в том числе прогестерон, ХГЧ), которые поддерживают развитие плода
- Защищают плод от агрессивного действия иммунной системы организма матери
Можно ли определить тонус матки самостоятельно?
Да, почувствовать тонус матки Вы сможете самостоятельно на любом из этапов беременности.
На ранних сроках беременности при тонусе матки Вы будете ощущать тянущие боли внизу живота, боль в пояснице или крестце. В целом, эти ощущения будут очень схожи с симптомами месячных. Вспомните, как Вы себя чувствовали перед или во время месячных. Если аналогичные или еще более интенсивные болезненные ощущения Вы испытываете на ранних сроках беременности, – обратитесь к врачу.
Во втором и третьем триместре ощущения дополнятся еще и «окаменением» живота. Живот становится твердым, каменным – это говорит о том, что матка сокращается. После 36 недели беременности окаменение живота и тонус матки могут также свидетельствовать о начале так называемых ложных (тренировочных) схваток. Угрозу беременности на этом сроке они уже, как правило, не несут.
Если же на любом из сроков Вы заметили, помимо тонуса матки, кровянистые мажущие выделения, рекомендуем сразу же обратиться к врачу.
Подведем небольшой итог. Когда тонус матки можно считать нормальным физиологическим состоянием?
- Когда отсутствуют другие симптомы, доставляющие дискомфорт;
- Когда тонус матки носит кратковременный и нерегулярный характер;
- Когда нет кровянистых мажущих выделений.
К слову, тонус матки возникает во время чихания, смеха, оргазма или физических нагрузок.
Даже если Вы чувствуете себя прекрасно, не лишним будет знать о методах профилактики тонуса матки.
Главным методом профилактики гипертонуса матки является ведение здорового образа жизни! Помните, что отдых, спокойствие и режим дня – лучшая профилактика большинства возможных проблем при беременности.
Рекомендуем:
- Избегать лишних физических нагрузок (прогулки на свежем воздухе – ДА!, тренировки в спортзале – только с позволения врача). Рекомендуем посещать занятия по плаванию.
- Сказать НЕТ стрессам и волнениям! Только спокойствие и внутренняя умиротворенность. Малышу такое состояние мамы будет на пользу.
- Отказаться от вредных привычек (курение и алкоголь), поскольку они тоже способствуют развитию тонуса матки, особенно на ранней стадии беременности.
- Регулярное посещение гинеколога во время беременности, а еще лучше – на стадии планирования беременности. Изучите особенности организма до беременности и будьте готовы к возможным сюрпризам!
В чем причина тонуса матки?
Напомним, что повышенный тонус матки – это не болезнь, это – симптом, свидетельствующий о наличии определенных отклонений в организме женщины. Таким образом, причинами тонуса матки могут быть:
- Гормональные нарушения. Чаще всего проявляются в нехватке гормона прогестерона или избытке некоторых мужских гормонов.
- Сильный токсикоз в 1 триместре, особенно при наличии частой и обильной рвоты. Сокращения мышц ЖКТ способствуют сокращению мышц матки.
- Физиологические особенности женщины – наличие аномалий развития матки. Аномалии развития матки – это изменения анатомической структуры органа вследствие нарушений внутриутробного развития. Составляют 1-2% от общего количества врожденных аномалий женских половых органов. Обнаруживаются при гинекологическом осмотре и УЗИ.
- Структурные изменения в стенках матки (опухоли, например).
- Соматические заболевания (заболевания сердца, печени, почек и пр.).
- Наличие резус-конфликта. Тонус матки возникает, когда у резус-отрицательной матери идет отторжение резус-положительного плода. Современная медицина способна влиять на данный процесс.
- Инфекционные заболевания и воспалительные процессы. Обратите внимание, что должны наблюдаться и другие симптомы (зуд и жжение, болевые ощущения, изменение характера выделений).
- Крупноплодная или многоплодная беременность. Многоводие. При таких беременностях наблюдается естественное растяжение матки, что провоцирует возникновение гипертонуса.
- Сильные физические нагрузки.
- Стрессы и нарушения ЦНС.
- Аборты и хирургические вмешательства, предшествующие беременности.
- Вредные условия труда (токсичные вещества, тяжелый физический труд).
- Вредные привычки – курение и алкоголь.
В целом, причин может быть множество в зависимости от того, как на любой из факторов (внутренних или внешних) реагирует наш организм. Поэтому, прислушивайтесь к себе и организму, дайте ему возможность справиться с уже возникшей нагрузкой и выносить здорового и счастливого малыша!
Будьте здоровы! Всегда Ваши Sun Flower Family
Причины такого состояния
Передняя плацентация чаще обусловлена следующими факторами:
- повторные роды;
- рубец на матке, оставшийся после предыдущего кесарева сечения или других операций;
- патологии шейки матки (эрозия, миома, эндометриоз, эндоцервицит, недоразвитие);
- аборты;
- воспалительные заболевания;
- вредные привычки;
- поздний возраст матери.
Возможные осложнения
Опасность диагноза заключается в том, что вместе с ним повышается риск сопутствующих осложнений:
- Повышенный маточный тонус, кровотечения приводят к угрозам выкидыша на начальных и поздних сроках.
- Кислородное голодание ребенка отражается на его развитии.
- Нарушение кровообращения вызывает анемию или гипотонию.
- Ранняя отслойка плаценты на больших сроках, обусловленная давлением веса плода. Это в некоторых случаях приводит к его гибели.
- Неправильное положение плода вызывает осложнения при родах.
- Преждевременные роды. Самостоятельное разрешение невозможно. Внутренний зев, перекрытый плацентой с расстоянием 4 см или 3 см – показатели кесарева сечения.
Методы диагностики
Статистика показывает: у 75% женщин с диагнозом «переднее предлежание» роды повторные. При лечении и правильном образе жизни происходит миграция плаценты, орган поднимается на первоначальное место. По отзывам женщин, у которых была нижняя плацентация по передней стенке, к сроку родов детское место мигрирует.
Главный симптом, по которому можно понять о неправильном плацентарном расположении – внезапное безболезненное кровотечение. Спровоцировать выделения крови может половой акт, физическая нагрузка, процесс дефекации, влагалищный осмотр гинеколога. Существует версия о психологической причине состояния. У женщины, опасающейся за потерю неродившегося малыша, срабатывает инстинкт самосохранения, организм перекрывает выход детским местом. Влияют на самочувствие матери различные стрессы.
О патологии говорят косвенные признаки:
- редкие слабые шевеления малыша;
- слабое прослушивание сердцебиения ребенка;
- живот больших размеров — плод давит весом на детское место, стенки растягиваются, дно матки растягивается.
Диагностируется патология влагалищным исследованием гинекологом на выявление следующих признаков:
- Стояние дна матки.
- Нарушение положения плода.
- Образования мягкой консистенции, частично или полностью закрывающие внутренний зев.
- Прослушивание тока крови по сосудам детородного органа.
Позже назначается ультразвуковое исследование, выявляющее особенности положения детского места. Матери назначается полный постельный режим с приемом лекарственных препаратов: кровоостанавливающие и уменьшающие сокращения детородного органа. Если к сроку родов преимущественная локализация плаценты не меняется, назначается кесарево сечение по плану.
Как проходит беременность с таким диагнозом
Несмотря на возможные осложнения, велики шансы на благоприятное течение беременности. Главное условие – соблюдение режима, предписанного гинекологом. Лечения предлежания со стопроцентной гарантией нет, так как нельзя изменить положение детского места и закрепить ближе к маточному дну.
Но снизить риски осложнений можно при соблюдении условий:
- Постельный режим в зависимости от самочувствия беременной.
- Прием лекарственных препаратов, прописанных врачом.
- Кровотечения вызывают анемию, поэтому прописывается диета, нормализующая уровень гемоглобина.
- Полностью запрещены тепловые процедуры: бани, сауны, горячие ванны.
- Исключение физических нагрузок: поднятие тяжестей, занятия сексом, дальние поездки. Полностью исключены волнения и стрессы.
Анемия, вызванная кровотечениями, лечится с помощью приема железосодержащих препаратов.
В рацион питания беременной женщины включаются продукты, способствующие повышению гемоглобина:
- говядина
- печень
- рыба
- яблоки
- гранаты
- персики
- грецкие орехи
- сухофрукты
- свекла
- черный шоколад
- цитрусы.
Правильно расположение
Хорошее место в матке, где должна прикрепляться плацента – это задняя стенка. Маточные мышцы с постоянным развитием ребенка начинают тянуться, но распределение данного процесса начинается неравномерно. Передняя стенка начинает растягивать очень хорошо, а задняя стенка практически не изменяется. В итоге получается, что передняя стенка по истечению некоторого времени становится тонкой, а задняя остается такой, какая было до периода зачатия.
Именно поэтому получается, что лучше всего, когда плацента прикреплена к задней стенке, нагрузки становятся минимальными. Также не стоит упускать тот факт, что плод может закрепиться к иным частям матки. Еще может встречаться боковое расположение, это является нормой. Как правило, если плацента расположена на передней стенки, нельзя с точностью говорить об отклонении, конечно, любое иное место было бы намного лучше. Существует ряд положительных факторов нахождения плаценты на задней стенке.
- Отсутствие подвижности. По причине того, что задняя стенка матки не тянется, она плотнее и толще. Когда будет происходить сокращение вышеуказанного органа, никаких нагрузок не будет, соответственно возможность возникновения отслойки плаценты уменьшается.
- Минимальный травматизм. Когда плод начинает шевелиться, вращаться, процесса задевания плаценты не происходит.
- Минимальная вероятность возникновения от слойки.
Ещё по теме: Апоплексия яичника: сосудистая паталогия
Если женщине в положении поставили диагноз – локализация плаценты передняя, сразу паниковать и накручивать себя не надо, так как ничего страшного нет. Как правило, даже с данным диагнозом женщина может без осложнений родить малыша. Единственным фактором при вышеуказанном диагнозе является постоянное наблюдение у ведущего врача.
Факторы, влияющие на расположение плаценты
Помимо главной причины – растяжение маточных мышц, существуют еще определенные факторы, какие могут повлиять на опущение вышеуказанного органа. Специалисты выделяют несколько видов причин.
- Деформация внутренних стенок матки, на какую может повлиять любой воспалительный процесс.
- Образование миомы матки.
- Воспаление матки либо инфекция.
- Ранее перенесенные хирургические вмешательства, после чего на матке могли образоваться спайки либо небольшие рубцы.
- Вынашивание нескольких детей.
Ещё по теме: Симптомы и лечение цистита у женщин любого возраста
Также одной из причин может быть тот факт, что плод прикрепился к стенке в тот период, когда уже опустился в нижнюю часть. Согласно статистике, в группу риска попадают женщины, какие рожают не первый раз.
Классификации
Согласно статистике, плацента передней стенки в третьем триместре у беременных встречается приблизительно у 3%. В период второго триместра, диагноз ставится после прохождения УЗИ, обнаруживается, что место, где находится плод, находится достаточно низко.
Возникает это по причине того, что происходит перемещение плаценты по мере того, как матка начинает расти, тем самым перемещая плаценту вверх. Зафиксировано две классификации предлежания вышеуказанного органа, какие определяются в период вынашивания ребенка, а также в начальной стадии родового процесса.
Предлежание на начальной стадии родов при открытии шейки матки.
- Центральное.
- Краевое.
- Боковое.
Результат ультразвукового исследования может показать какая степень нахождения плаценты на передней стенке.
- Первая. Орган локализуется в нижней части матки на расстоянии не меньше 3 сантиметров от зева.
- Вторая. Вышеуказанный орган локализуется возле зева, но не перекрывает его.
- Третья. Зев полностью закрывается нижней частью плаценты, осталась частица детского места, какое находится асимметрично.
- Четвертая. Основная часть плаценты полностью перекрывает зева, края все находятся симметрично.
Симптоматика проявления. Диагностирование.
Момент, когда плацента прикреплена к передней стенки будущая мама совсем не чувствует. Именно поэтому довольно часто поставить диагноз вовремя не получается. В определенных случаях, беременная может обнаружить кровотечения из влагалища, какие могут носить периодический характер. Возникает этот симптом на первых срока беременности.
В случаях, когда женщина находится на последнем триместре беременности и у нее открылось кровотечение, это является основным сигналом о преждевременной от слойке плаценты.
Особенности при вышеуказанном диагнозе.
- Сердцебиение малыша удаленное, прослушать его очень сложно, иногда вообще не получается.
- Живот беременной может быть огромных размеров, из-за чего могут появиться растяжки.
- Шевеления малыша чувствуются слабее.
Ещё по теме: Что такое токсикоз? Как он проявляется во время беременности
Как правило, с данной проблемой, квалифицированные специалисты сталкиваются во время проведения кесарева. Плацента может находиться именно там, где нужно делать разрез. Это может спровоцировать обильное кровотечение в период проведения операции.
Определение места нахождения плаценты не вызовет труда, необходимо всего лишь пройти ультразвуковое исследование. Также выявить частичное либо полное нахождение можно на плановом осмотре у гинеколога. При подтверждении вышеуказанного диагноза, женщине необходимо намного чаще посещать специалиста.
Если кровотечения не беспокоят беременную, то наблюдение может происходить амбулаторных условиях. В данной ситуации, специалисты советуют придерживаться определенного режима: полное исключения половой близости, максимальное ограждение от любых эмоциональных нагрузок. Сон должен быть не меньше 8 часов, время нахождения на свежем воздухе должно быть увеличено.
Ежедневно необходимо есть продукты, в состав которых входит много железа, белка. Полезно съедать продукты, в каких много клетчатки. Категорически запрещено употреблять слабительные препараты.
Беременной периодически назначают сдачу анализа крови на определения уровня гемоглобина и свертываемости крови. При возникновении кровотечений, женщину в положении сразу госпитализируют. Беременная с данным диагнозом должна себя беречь, ей прописывают полный покой, категорически запрещают любые физические нагрузки, также ограждают от любых стрессовых ситуаций.
Способов лечения данного диагноза нет. Именно поэтому необходимо с точностью выполнять все указания квалифицированного специалиста.
Еще немного новостей:
Информация для каждой мамы
 В течение 9 месяцев в животе беременной женщины происходит настоящее чудо: оплодотворенная клетка постепенно превращается в маленького человека. Развиваясь, кроха постоянно двигается и часто меняет свое положение. Это продолжается до тех пор, пока ему не становится тесно в материнской утробе. Как правило, такой период припадает на середину второго триместра. Врачи могут определять расположение плода и на ранних сроках, однако, оно не является критической величиной при расчетах предстоящих родов.
В течение 9 месяцев в животе беременной женщины происходит настоящее чудо: оплодотворенная клетка постепенно превращается в маленького человека. Развиваясь, кроха постоянно двигается и часто меняет свое положение. Это продолжается до тех пор, пока ему не становится тесно в материнской утробе. Как правило, такой период припадает на середину второго триместра. Врачи могут определять расположение плода и на ранних сроках, однако, оно не является критической величиной при расчетах предстоящих родов.
Уже во второй половине II триместра плод становится менее активным и принимает наиболее удобную позицию для своего дальнейшего пребывания в животе до момента рождения. И примерно на 29-34 неделе врач сможет установить, в каком положении он пребывает в животе – какая часть его тела расположена ближе к родовому каналу (головка, ягодицы или ножки). От этого будет зависеть вариант родоразрешения, рекомендованного врачами для того, чтобы у малыша был шанс появиться на свет невредимым. Дело в том, что во время продвижения по родовым путям ребенка в неестественном положении могут возникнуть определенные осложнения.
Поэтому уже с началом 30-32 недели акушеры берут под особый контроль принимаемое ребенком положение, одновременно наблюдая за тенденцией его развития, чтобы иметь возможность подобрать наиболее оптимальный вариант для родоразрешения.
Почему возникают осложнения?
 Говоря о том, что такое предлежание плода, нельзя не упомянуть, что это явление в медицине считают патологией, которую в некоторых случаях обязательно необходимо лечить. И, как у любого отклонения, у него есть свои провоцирующие факторы. Целый ряд причин влияет на то, каким будет положение плода в материнской утробе в последние недели беременности. Среди них, основных лишь две:
Говоря о том, что такое предлежание плода, нельзя не упомянуть, что это явление в медицине считают патологией, которую в некоторых случаях обязательно необходимо лечить. И, как у любого отклонения, у него есть свои провоцирующие факторы. Целый ряд причин влияет на то, каким будет положение плода в материнской утробе в последние недели беременности. Среди них, основных лишь две:
- активная внутриутробная деятельность плода;
- рефлекторные сокращения мышечной ткани матки.
Стоит заметить, что обе эти причины относятся к естественным процессам, которые не поддаются контролю. Однако специальные упражнения могут способствовать тому, чтобы ребенок совершил поворот и перед родами принял допустимое положение.
Помимо этого, есть перечень причин, которые могут косвенно влиять на то, что предлежание плода будет не таким, как задумала природа. Среди них:
- мало- или многоводие;
- пуповина длиной менее 40 см;
- обвитие шеи плода пуповиной;
- предлежание плаценты;
- пониженный или повышенный тонус мышц матки;
- последствия хирургического вмешательства или новообразования в полости матки и т.д.
Если верить статистическим данным, то о том, что ребенок неправильно предлежит в матке, узнает каждая 5-6 пациентка в положении. При этом бывает, что они рожают сами, без операционного вмешательства и травмирования малыша после прохождения им родового канала.
Проблемы появляются, скорее потому, что ненадлежащему предлежанию плода сопутствуют определенные факторы. Так, например, тазовое предлежание малыша грозит такими неблагоприятными последствиями, как гестоз, много- или маловодие, сильный токсикоз, обвитие шейки плода пуповиной, гипертрофия плода или выкидыш.
Разновидности отклонений
Как ранее уже оговаривалось, на протяжении первых месяцев плод может активно двигаться и часто менять свое расположение в утробе матери. Стремительный набор веса и интенсивное развитие малыша с 4-5 месяца беременности приводит к тому, что его двигательная активность начинает снижаться. Поэтому положение плода в матке, которое он принимает с 30-32 недели, считается решающим для того, чтобы врач поставит диагноз и выбрал подходящий вариант родов. Как правило, при наличии отклонений акушер пишет рекомендации для операции Кесарево сечение.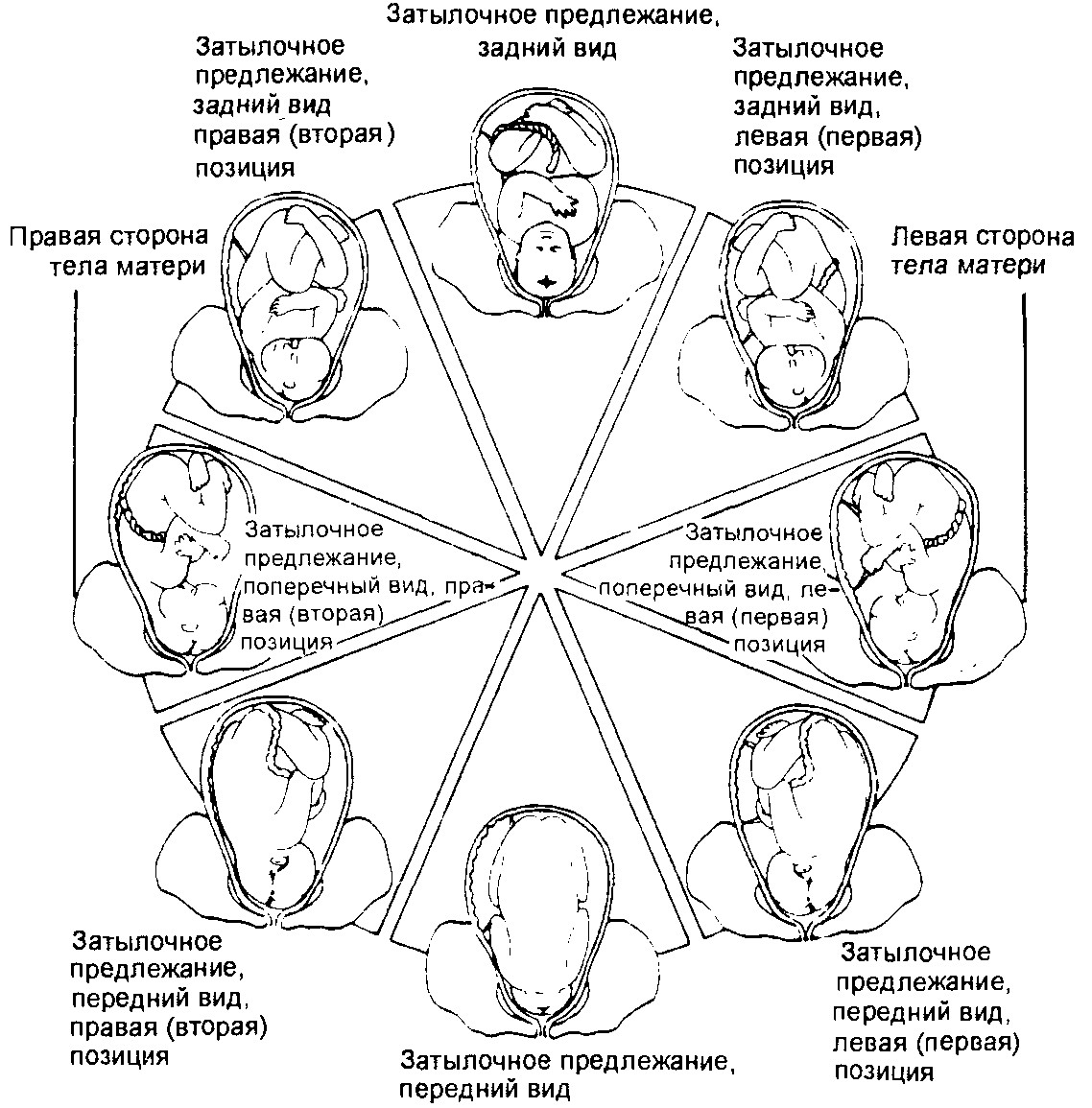
Фиксируя диагноз, специалист озвучивает, какой именно частью своего тельца ребенок расположился ближе к входу в малый таз (лицевое, лобное, затылочное, заднее, ножное, низкое предлежание плода).
Конечно, расстраиваться будущей маме не стоит. За оставшиеся несколько недель (дней) до родов малыш сможет совершить переворот, приняв наиболее приемлемое положение для естественного родоразрешения. Однако стоит узнать заранее, какие существуют виды предлежания плода, и что может происходить во время вынашивания малыша в каждом из них.
В медицине различают несколько видов позиций плода относительно входа в родовой канал.
Тазовое предложение
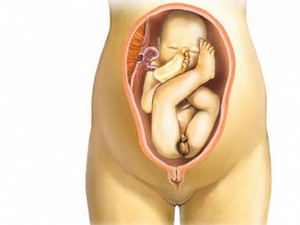 Тазовое предложение – когда ребенок своим тазовым концом находится вблизи нижнего участка тазового дна пациентки. В свою очередь, такое положение быть нескольких типов:
Тазовое предложение – когда ребенок своим тазовым концом находится вблизи нижнего участка тазового дна пациентки. В свою очередь, такое положение быть нескольких типов:
- ягодичное (расположение ребенка в животе головой вверху матки, ягодицами вниз, а ступнями вытянутых ног – вблизи своего лица);
- ножное предлежание плода (у самого дна матки обе ножки малыша либо только одна);
- смешанное – когда нижний участок малого таза занимает малыш своими ягодицами и ножками, согнутыми в коленках.
При ягодичном положении малыша в материнской утробе его самостоятельное рождение становится небезопасным, так как увеличивается риск, что ребенок может получить травму во время прохождения через родовые пути. Для организма матери такие роды также могут нанести вред – ткани внутренних органов могут пострадать в этом случае.
Головное предлежание
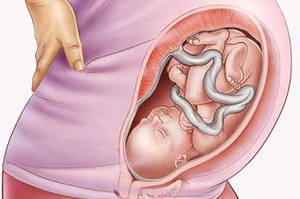 Правильное, естественное положение ребенка, когда он располагается головой вниз по направлению к родовому каналу, — головное предлежание. Эта позиция наиболее безопасная для предстоящих родов, ведь при головном предлежании исключается риск травмирования роженицы и ребенка в момент его рождения.
Правильное, естественное положение ребенка, когда он располагается головой вниз по направлению к родовому каналу, — головное предлежание. Эта позиция наиболее безопасная для предстоящих родов, ведь при головном предлежании исключается риск травмирования роженицы и ребенка в момент его рождения.
В свою очередь, головное предлежание может быть нескольких типов – в зависимости от того, какой именно частью головки ребенок повернется ко входу в родовые пути:
- затылочное предлежане плода – наиболее благоприятное положение, при котором ребенок будет продвигаться по родовым путям вперед затылочной частью;
- переднеголовное – при котором во время прохождения по родовым путям ребенок будет двигаться вперед головой, а именно, частью, имеющей большую окружность (чем при затылочном предлежании);
- лобное предлежание плода – по мнению акушеров, наиболее небезопасное головное предлежание, при которых исключается возможность проведения естественных родов;
- лицевое предлежание плода – еще одна опасная разновидность положения малыша в материнской утробе. При таком варианте расположения, продвигаясь родовыми путями лицом вперед и затылком назад, ребенок может получить травмы позвоночника. В такой ситуации единственный правильный способ помочь родиться малышу – провести операцию кесарева сечения.
Помимо такой классификации, врачи определяют положение малыша по его оси относительно зева матки матери, чтобы понять, какой вариант родоразрешения будет оптимальным для каждой конкретной пациентки. Так, при осмотре беременной женщины на УЗИ врач может сказать не только, какое предлежание ребенка, но и каково его положение в матке.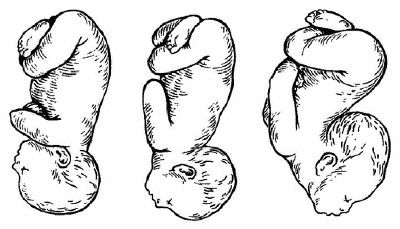
Для того чтобы определить положение малыша в матке, специалисты определяют местонахождение необходимых линий – оси матери и оси плода, которая соединяет его затылок и копчик. Существует три возможных положений малыша в материнской утробе относительно оси матки будущей роженицы:
- продольное – когда обе оси совпадают, т.е. ребенок находится в головном или тазовом предлежании;
- поперечное – когда условные линии образуют прямой угол;
- косое – оси матки и плода пересекаются под острым углом.
Разновидности позиций
Также врачи при осмотре будущей роженицы устанавливают вид позиции, в которой находится плод в предродовом периоде. Он определяется путем сопоставления спины ребенка и маточной стенки. Так, например, если спина малыша повернута к передней стенке матки матери, — это передний вид позиции. Если же ребенок повернулся спинкой к задней маточной стенке – это будет задний вид позиции либо заднее предлежание плода. Поэтому, если врач после осмотра констатирует: «Ребенок в матке принял затылочное переднее предлежание в продольном положении», это может означать, что разрешается естественное родоразрешение. Значит, ребенок в матке расположен продольно, вниз головой, затылком ближе к входу в малый таз, прислонившись спиной к передней маточной стенке.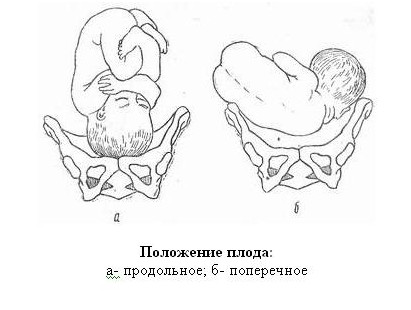
Стоит помнить, что малыш в животике может менять свое положение вплоть до самого рождения. Поэтому всегда есть шанс, что косое предлежание плода или поперечное – не окончательный диагноз и плод примет необходимое для естественных родов положение за несколько дней непосредственно до родоразрешения. Однако в таких случаях врачи советуют не рисковать и рекомендуют пациенткам в положении соглашаться на кесарево сечение. В то же время, если ребенок в материнской утробе находится в поперечном предлежании, роды естественным путем полностью исключаются. При поперечном предлежании малышу помогают появиться на свет посредством хирургического вмешательства.
Некоторые из будущих мам сталкивались с таким диагнозомм, как низкое предлежание плода. Это отклонение, когда раньше назначенного срока ребенок опускается головой в таз (что обычно может происходить не ранее, чем за 30 дней до запланированных родов). Специалисты могут обнаружить патологию во время осмотра. Тем же, кто желает знать, как самостоятельно определить опущение ребенка в таз следует полагаться на собственные ощущения. В подобных случаях беременная может чувствовать дискомфорт и боль внизу живота.