С десятой по четырнадцатую недели беременности гинеколог назначает будущей маме первый скрининг. Цель его – оценить состояние будущего ребенка и выявить риск генетических нарушений.
Многие женщины переживают, что перед обследованием они сделают что-то не так, и результаты получатся неточными, искаженными. В этой статье мы поговорим о том, как правильно готовиться к первому скринингу при беременности.
С десятой по четырнадцатую недели беременности гинеколог назначает будущей маме первый скрининг. Цель его – оценить состояние будущего ребенка и выявить риск генетических нарушений.
Многие женщины переживают, что перед обследованием они сделают что-то не так, и результаты получатся неточными, искаженными. В этой статье мы поговорим о том, как правильно готовиться к первому скринингу при беременности.
Собственно, специальной серьезной подготовки практически не требуется, все довольно просто. В первую очередь разберемся, какие исследования входят в скрининг. А их всего два:
- ультразвуковое исследование, во время которого доктор оценивает состояние плода, матки, плаценты;
- двойной тест: анализ крови на уровни гормонов, которые являются маркерами хромосомных заболеваний. Иными словами, если их уровни отклоняются от нормы, высока вероятность хромосомных нарушений у плода, и будущую маму нужно направлять на более серьезные исследования.
Содержание
Как готовиться к первому скринингу при беременности – двойному тесту?
Подготовка к двойному тесту во время первого скрининга при беременности включает следующее:
- в течение суток до сдачи анализа нельзя есть продукты, которые могут спровоцировать аллергию: морепродукты, шоколад, цитрусы;
- также не стоит увлекаться жареными и жирными блюдами;
- анализ сдают утром, натощак.
Многие женщины знают о том, что двойной тест не очень точен и, готовясь к первому скринингу, рассматривают альтернативные варианты.
Многие выбирают скрининг Пренетикс. От классического анализа он отличается тем, что исследует не уровни гормонов, а непосредственно ДНК ребенка в крови мамы. Никакие сложные процедуры для этого не требуются: все тот же обычный забор крови из вены. А результат получается в 200 раз точнее. Особая подготовка к тесту не требуется:
- не голодать, приветствуется легкий перекус;
- не стоит увлекаться жирными блюдами.
Тест Пренетикс можно применять при многоплодной беременности, экстракорпоральном оплодотворении, суррогатном материнстве, использовании донорских яйцеклеток. Он позволяет достоверно определить риски наиболее распространенные хромосомные аномалии у будущего ребенка.
Цели исследования
Основная цель первого скрининга — выявление у плода и плаценты пороков развития на самых ранних, до 13 недели, сроках беременности. 1 скрининг проводится на 10-13 неделе. Врачи предпочитают 12 неделю, т.к. этот срок наиболее информативен. Позже 13 недели проводить скрининг крайне нежелательно.
Он позволяет обнаружить:
- степень риска патологических изменений;
- генетические отклонения, не поддающиеся коррекции: синдромы Дауна, Эдвардса, Патау, де Ланге, Смита-Опица;
- пуповинную грыжу, омфалоцеле;
- патологии нервной трубки: менингоцеле, энцефалоцеле, менингомиелоцеле;
- вместо двойного — тройной набор хромосом, то есть триплоидию;
- физиологические пороки формирования органов и систем маленького организма.
Первый скрининг не выявляет конкретное заболевание у плода, а указывает на типичные для него маркеры, если таковые имеются. На основании его результатов без дополнительных исследований диагноз во время беременности не ставится. У врачей могут возникнуть лишь подозрения, которые нужно будет подтвердить или опровергнуть с помощью инвазивных лабораторных методик. Данную процедуру обязательно назначают женщинам, попавшим в группу риска.
Терминология. Медицинское понятие «скрининг» образован от английского слова «screening», которое переводится как «отбор, отсев, сортировка».
В первую очередь, чтобы беременность протекала благополучно и без осложнений, стоит помнить о личной гигиене.
Будущим мамочкам нужно быть очень внимательными при выборе моющей косметической продукции и обязательно обращать внимание на состав продукта. Если среди компонентов вы заметите такие вещества, как: Sodium lauryl/Laureth Sulfate, CocoSulfate или аббревиатуры DEA, MEA, TEA — не стоит приобретать такие средства. Подобные химические компоненты очень опасны как для здоровья будущего малыша, так и для здоровья матери. Они проникаются через поры в кровь и оседают на внутренние органы, вызывая ослабление иммунитета и отравления.
Большинство врачей рекомендуют использовать косметические средства для интимной гигиены только на натуральной основе без вредным примесей. По опросам профессионалов в области естественной косметологии наиболее удачный выбор — косметическая продукция от компании Mulsan Cosmetic (mulsan.ru). Производитель не использует в составе средств вредные компоненты, красители и консерванты, отдавая предпочтение только натуральным продуктам и витаминам.
Показания
Первый скрининг — обязательная для всех процедура. Сейчас ее проводят каждой беремнной женщине, чтобы исключить паталогии, несовместимые с жизнью будущего малыша.
С особым вниманием его назначают тем будущим мамам, которые попали в группу риска развития внутриутробных патологий:
- возраст после 35 лет;
- наличие наследственных заболеваний;
- вирусные заболевания, перенесённые во время беременности на ранних сроках;
- предыдущие замирания плода, мертворождения;
- близкородственный брак;
- употребление наркотиков и лекарственных препаратов, запрещённых при беременности;
- алкоголизм;
- рождение первых детей с генетическими отклонениями;
- вредные условия работы;
- выкидыши, прерывания беременности в прошлом.
Процедура предполагает 2 исследования беременности — УЗИ и анализ крови (в данном случае её берут из вены).
Согласно букве закона. Существует приказ № 457 от 2 000 года Министерства здравоохранения РФ. В нём указано, что пренатальный скрининг рекомендован всем беременным. Однако у каждой есть право от него отказаться.
Исследования
Результаты первого скрининга выводятся из УЗИ и данных, полученных в результате биохимии крови.
Оба исследования дополняют друг друга и обеспечивают большую точность полученных показателей беременности.
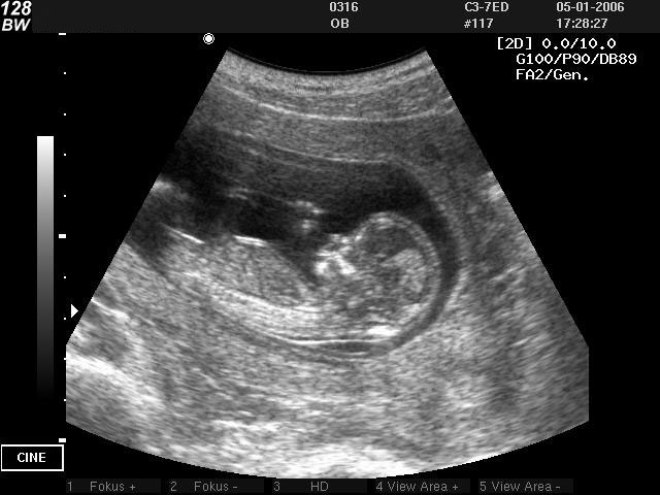
Ультразвуковое исследование
По результатам УЗИ первого скрининга определяют:
- телосложение малыша: все ли части на месте, правильно ли они расположены;
- окружность головы;
- длину голени, предплечных, плечевых, бедренных, трубчатых костей;
- рост эмбриона, который должен соответствовать нормам;
- скорость плодного кровотока, работу и размеры сердца;
- объём вод;
- симметрию полушарий головного мозга и их структуру;
- КТР (так обозначается копчико-теменной размер);
- ЛЗР (читается как лобно-затылочный размер);
- ТВП (это толщина воротникового пространства);
- ЧСС (частоту сердечных сокращений);
- БПР (расшифровывается как бипариетальный размер) — промежуток между теменными буграми;
- структуру, расположение, размеры плаценты;
- количество пуповинных сосудов;
- состояние маточной шейки;
- её гипертонус.
Каждый из этих показателей сравнивается с нормой для того срока беременности, когда проводятся исследования. Малейшие отклонения в них анализируются врачами с учётом особенностей организма, выявленных предварительно с помощью анкетирования. Помимо УЗИ, первый скрининг предполагает анализ на биохимию венозной крови.
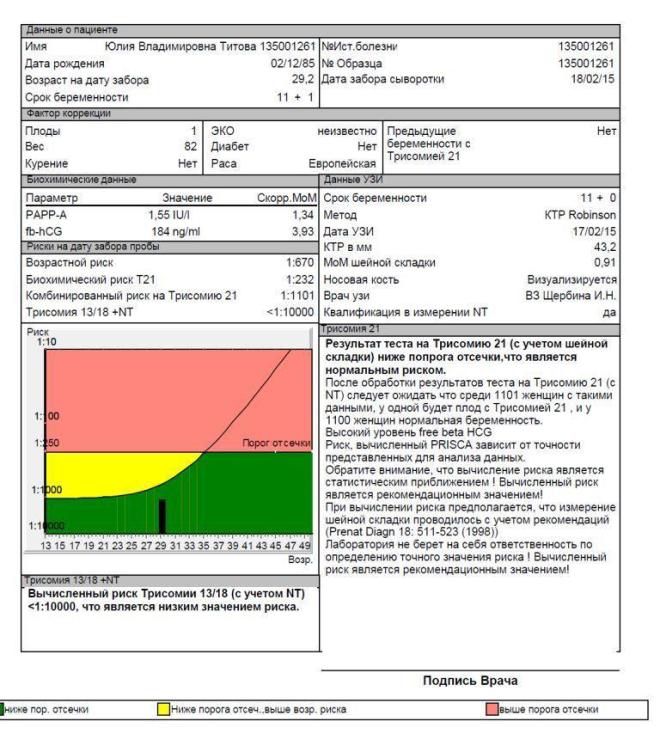
Примеры результатов. Формат отличается у каждой клиники.
Анализ крови
Биохимия крови из вены для первого скрининга называется двойным тестом, так как позволяет определить 2 параметра, для беременности очень важных:
- уровень плазменного белка (обозначается как РАРР-А);
- содержание хорионического гонадотропина человека (в заключении должна быть графа «свободный β-ХГЧ»).
Оба этих показателя могут указывать на серьезные паталогии, на небольшие отклонения и другую информацию течения беременности.
Расшифровка результатов, что покажет тест.
Как подготовиться
Что включает в себя подготовка к первому скринингу, пациентке должен подробно объяснить врач.
Но существует ряд рекомендаций:
- Нельзя нервничать перед процедурой, потому что переживания могут сказаться на точности результатов. Нужно верить, что с малышом всё в порядке.
- Исследования, проводимые в рамках первого скрининга, абсолютно безболезненны, так что их не нужно бояться.
- Трансвагинальное первое УЗИ беременности не требуется.
- Кровь для биохимического анализа берётся на голодный желудок. Поэтому за 4 часа до анализа нельзя есть.
- За 2-3 дня до двойного теста крови придётся сесть на диету, чтобы анализ дал более точные результаты. Нельзя есть шоколад, морепродукты, мясо, орехи, жирные и копчёные блюда.
- За 2-3 дня до первого скрининга врачи рекомендуют воздержаться от половых контактов.
Нужно морально и физически подготовиться к первому скринингу, чтобы его результаты были более точными. Для большего спокойствия можно заранее узнать, что собой представляет данная процедура и как её проводят.
Ложные результаты
Бывает и так, что первый скрининг может дать ложные результаты по разным причинам, которые должны учитываться при расчёте рисков:
- ожирение у беременной женщины, которое провоцирует завышенный уровень гормонов;
- ЭКО: РАРР-А может оказаться ниже на 10-15%, повышенный ХГЧ при первом скрининге, ЛЗР увеличен;
- многоплодная беременность;
- психологический настрой женщины: панический страх перед исследованием, тревожность;
- амниоцентез, проведённый за 7 дней до биохимического скрининга;
- сахарный диабет понизит уровень ХГЧ.
Все эти факторы, влияющие на результаты первого скрининга беременности, обычно выявляются на этапе предварительного обследования и учитываются при расчёте МоМ и рисков. Дальнейшая судьба плода будет зависеть от этих показателей.
Это нужно знать! Результаты первого скрининга могут отличаться, если исследования проводились в разное время и в разных лабораториях. Кроме того, уровни гормона и белка рассчитываются в разных единицах измерения. Врачи категорически не рекомендуют самостоятельно делать расшифровку анализов. Здесь должен работать только профессионал.
Посмотреть эту публикацию в Instagram
Самое важное обследование для беременных в 1 триместре называется первым скринингом. ▶️Вообще, скрининг — это любые обследования, позволяющие «отсеять» пациентов с высоким риском развития определенной патологии, которые легко провести у широкой аудитории, в идеале, поголовно (например, скрининг на рак шейки матки — это мазок на цитологию, который ЕЖЕГОДНО должны брать в жк бесплатно). При этом точность скрининговых обследований далека от 100% — как правило, скрининг не позволяет поставить точный диагноз, а лишь сигнализирует о необходимости углубленного обследования некоторых лиц из популяции. ?Первый скрининг беременных призван выявить женщин с повышенным (относительно популяции) риском рождения малыша с одним из самых распространенных генетических заболеваний: синдромом Дауна, Эдвардса или Патау. ?Первый скрининг включает в себя УЗИ, в ходе которого могут выявить особые маркеры хромосомной патологии, и определение концентрации двух плацентарных белков — PAPP-A и бета-ХГЧ. На основании этих данных для каждой беременной рассчитывается индивидуальный риск рождения «особенного» малыша. ?То есть, пройдя это обследование, будущая мама не будет знать, здоров ли ребенок полностью, и даже не будет точно знать, есть или нет у него синдрома Дауна, а лишь узнает, среднестатистический ли у нее риск, или он повышен. ⚠️К примеру, среднепопуляционный риск рождения ребенка с синдромом Дауна 1:256. Беременная М. получает повышенный риск по результатам скрининга: 1:99 (примерно в 2.5 раза выше нормы). Означает ли это, что у нее малыш с синдромом Дауна? Да, с вероятностью 1%! Кажется, что это немного, но среднепопуляционная вероятность гораздо ниже, поэтому М. рекомендуют дополнительные обследования: медико-генетическое консультирование и инвазивную диагностику — забор пуповинной крови или биопсию плаценты. Выполняется скрининг строго на определённом сроке — с 11 недель по 13 нед и 6 дней. Важно⬇️⬇️⬇️ #первыйскрининг #prisca #скринингтрисомий #скринингбеременных #высокийрискпоскринингу #беременность #ведениебеременности #беременностьпослеэко #обследованиебеременной #зачемнуженскрининг #ликбезмаева
Дальнейшие действия
Если получится плохой первый скрининг, т. е. его результаты покажут высокую степень риска развития патологий, беременность возьмут под особый контроль.
Женщине придётся пройти дополнительную диагностику:
- потребуется консультация генетика;
- амниоцентез — изучение околоплодных вод для уточнения диагноза хромосомных и генных патологий;
- хорионбиопсия — изучение ворсинок хориона подтверждает или опровергает наличие наследственных или врождённых заболеваний плода;
- кордоцентез — анализ пуповиной крови;
- обязательный второй скрининг во II триместре беременности.
Если диагноз подтверждается, в зависимости от его тяжести и возможности корректировки врач даёт рекомендацию на аборт или прописывает лечение для устранения развития патологий. Если родителей мучают какие-то вопросы по поводу уже проведённого или только ещё назначенного первого скрининга, они должны обязательно задать их специалисту, наблюдающему беременность. Ведь спокойствие будущей мамы — залог здоровья вынашиваемого малыша.
Вы должны знать. Амниоцентез, хорионбиопсия и кордоцентез — инвазивные методики исследования беременности, которые могут представлять угрозу для здоровья плода. Поэтому они не обязательны и не входят в первый скрининг.
И другие особенности
Ожидающую малыша женщину не должен пугать первый скрининг беременных, а для этого она должна знать о нём максимум информации, чтобы не волноваться зря. Освещение одних из самых актуальных вопросов об этой процедуре поможет развеять сомнения и понять, что данные исследования не причинят ни вреда, ни боли, зато позволят быть уверенной в том, что её ребёнок родится здоровым.
Важен ли первый скрининг?
Очень важен, так как позволяет своевременно определить патологию беременности и предпринять соответствующие меры (аборт, лечение). Он даёт уверенность будущим родителям, что их малыш совершенно здоров. А ведь психологический комфорт женщины в положении играет большую роль.
Какой скрининг важнее: первый или второй?
Важны оба, но большинство медиков считает, что именно 1-ый имеет большее значение для дальнейшего благополучного течения беременности. Он даёт большую точность результатов (до 95%), чем второй (едва дотягивает до 90%). Если показатели первого скрининга хорошие и не обнаружили никаких отклонений, второй не назначается.
Чем отличается первый скрининг от второго?
- Первый скрининг назначают с 11-ой по 13-ую недели, второй — с 20 по 24.
- Первый предполагает прохождение УЗИ и сдачу анализа крови для определения уровней белка PAPP и ХГЧ. Второй — анализ крови для выявления показателей плацентарного лактогена, ХГЧ, свободного эстриола, альфа-фетопротеина. На практике тоже требуют УЗИ.
- Первый, согласно Закону, должен проводиться бесплатно. Второй оплачивается родителями будущего ребёнка.
- Если показатели первого скрининга не вызывают у врачей сомнений, второй не проводится.
Что показывает первый скрининг при беременности?
Маркеры различных отклонений во внутриутробном развитии ребёнка.
Во сколько недель делают первый скрининг?
С 10 по 13 недели (в исключительных случаях + 6 дней).
Видно ли на первом скрининге пол ребенка?
Размеры тела и органов малыша в I триместре ещё очень малы, поэтому точность определения его пола составляет 50 на 50. Чаще всего пол на первом скрининге даже не смотрят, т.к. главная цель — выявление угроз.
Можно ли кушать перед скринингом первого триместра?
За 4 часа до анализа крови из вены нельзя кушать.
Что нельзя есть перед первым скринингом?
Перед первым скринингом нельзя есть шоколад, орехи, морепродукты, мясо, жирные и копчёные блюда.
Не стоит отказываться от первого скрининга, даже если вы не входите в группу риска. Беременность очень часто бывает непредсказуема, и чем раньше узнать о её патологиях, тем меньше опасностей и осложнений у вас будет в будущем. Не омрачайте девятимесячное ожидание малыша сомнениями по поводу того, каким он родится: будьте уверены, что с ним всё в порядке, основываясь на результатах проведённых исследований.
Скрининг 1-го триместра и биохимия материнской сыворотки: что это такое
В соответствии с нормативными актами Министерства здравоохранения Российской Федерации, всем беременным настоятельно рекомендуется проходить пренатальные, то есть дородовые, скрининги трижды – в каждом из триместров.
Согласно с принятой методологией, первый триместр по календарному способу исчисления (с момента зачатия) составляет 14 недель, по акушерскому (с даты начала последней менструации) – 12 недель. Программа скрининга на этом сроке включает первое УЗИ и лабораторное биохимическое исследование крови.
Что смотрят, или что показывает первый скрининг
Задачей первого УЗ-скрининга является оценка правильности развития эмбриона и общего состояния матери. Для этого выполняются необходимые замеры, определяется степень развития органов, производится их сравнение с показателями, соответствующими норме. В ходе обследования анализируются следующие характеристики плода:
- КТР (копчико-теменной размер);
- длина и симметричность парных трубчатых костей – плеч, предплечий, бедер, голени;
- ТВП (толщина воротничковой зоны);
- окружность головки, БПР (бипариетальный размер) и расстояние ото лба до затылка;
- стадия формирования черепной коробки, симметричность полушарий головного мозга, его структура;
- размер, строение и расположение сердца, основных кровеносных сосудов, ЧСС (частота сердечных сокращений);
- размеры живота, правильность развития органов желудочно-кишечного тракта, их положение.
УЗИ позволяет оценить состояние репродуктивных органов женщины:
- плаценту – ее структуру, зрелость, расположение;
- пуповину, сосуды в ней;
- амниотические воды, их количество;
- матку, ее тонус;
- шейку матки и внутренний зев.
Что такое КТР плода
Одним из важнейших базовых показателей правильного внутриутробного развития ребенка является КТР – копчико-теменной размер. Он равен расстоянию от теменной кости до копчика и с развитием беременности постепенно увеличивается. Существуют таблицы, в которых представлены средние значения этого параметра, приравнивающиеся к норме. Незначительное отклонение не обязательно говорит о наличии патологий, это может быть индивидуальной физиологической особенностью.
Если замеры показали повышенный КТР, это может свидетельствовать о больших размерах плода, на основании чего врачи прогнозируют рождение ребенка с весом, превышающим медианные 3-3,5 кг. А вот значительное отставание этого показателя от нормы бывает симптомом:
- замершей беременности. При ее обнаружении принимаются немедленные меры по ее прерыванию, чтобы предотвратить опасные последствия – инфицирование, кровотечение, дальнейшее бесплодие;
- недостаточной выработки гормонов организмом женщины, что чревато самоаборотом. Для нормализации гормонального фона назначается корректирующая медикаментозная терапия;
- заражения инфекционными заболеваниями;
- генетических аномалий в развитии плода. С целью подтверждения или опровержения таких предположений необходимо пройти дообследование.
Иногда отклонение связано с неправильно определенным сроком беременности. Для разрешения этого вопроса через 7-10 дней проводят повторное УЗ-сканирование.
Что такое PAPP-A
Биохимический тест материнской сыворотки в первом триместре предполагает определение содержания в крови двух элементов: PAPP-A и ХГЧ.
PAPP-A (с англ. «pregnancy associated plasma protein A», или ассоциированный с беременностью плазменный протеин А) – специфический белок, вырабатываемый плацентой и позволяющий делать выводы о нормальности развития плода на основе сравнения выявленного содержания с предписанным на соответствующем сроке.
PAPP-A является важнейшим маркером многих генетических патологий. Так, если его завышенное значение чаще всего говорит о неверно определенном сроке гестации, то заниженное может свидетельствовать о риске рождения ребенка с синдромом Дауна, регрессирующей беременности и угрозе самопроизвольного выкидыша.
Хорионический гонадотропин человека
ХГЧ, или хорионический гонадотропин человека – специфический гормон, который начинает вырабатываться хорионом уже спустя несколько часов после зачатия. На 12-й день его концентрация возрастает в 2-3 раза и достигает своего пика на 11-й…12-й неделях, увеличиваясь в несколько тысяч раз по сравнению со значением, присущим небеременной женщине. Именно на вычислении ХГЧ основывается действие всех экспресс-тестов.
Превышение среднего значения уровня ХГЧ ожидаемо при многоплодной беременности, если будущая мама болеет сахарным диабетом или страдает от токсикоза. В остальных случаях такой факт должен насторожить, ведь это может говорить о риске наличия синдрома Дауна. Пониженный ХГЧ – признак плацентарной недостаточности, риска выкидыша и маркер синдрома Эдвардса.
Как подготовиться к первому скринингу при беременности
Первый скрининг – первый ответственный этап мониторинга протекания беременности. Его итоги позволят сделать вывод о состоянии матери, развитии плода, наличии или отсутствии патологий. В связи с этим крайне важно получить объективные результаты. Существуют правила, которые необходимо соблюдать, чтобы достичь максимальной информативности обследований, включающие соблюдение специальной диеты, режим употребления жидкости и так далее.
Какие анализы он включает
В программу первого скрининга входят два исследования: УЗИ и биохимический анализ крови.
В зависимости от того, каким способом будет проводиться УЗ-сканирование, зависит объем наполненности мочевого пузыря. Если процедура будет проходить трансвагинально, то есть с введением датчика во влагалище, никаких подготовительных мероприятий не требуется. А трансабдоминальная методика (через переднюю брюшную стенку) предполагает принятие большого количества жидкости (не менее 0,5 литра) и запрет на посещение туалета в течение 4 часов перед диагностикой. Другая подготовка к УЗ-скринингу 1-го триместра не нужна.
Материалом для биохимического теста является венозная кровь, которую сдают натощак. С целью повышения точности исследования как минимум за сутки до сдачи анализа рекомендуется придерживаться диеты.
Можно ли кушать перед скринингом
Для того чтобы пройти первое УЗИ, ограничивать себя в питании необязательно. Достаточно соблюсти режим употребления жидкостей.
По-другому обстоит дело с биохимическим тестом. Кроме того, что кровь сдают натощак, накануне (лучше за несколько дней) важно придерживаться специальной диеты. Она заключается в исключении продуктов:
- способствующих повышению холестерина – чересчур жирной, острой, жареной пищи;
- содержащих известные и потенциальные аллергены – цитрусовые, шоколад, орехи, морепродукты и тому подобных.
Несоблюдение этих рекомендаций способно исказить результаты.
Какие значения принято считать нормальными
Главной целью, которую преследует 1 скрининг, является подтверждение правильного развития беременности, не осложненного патологиями. Для этого проводится изучение анатомических структур матери и плода, замер основных фетометрических характеристик, определение концентрации важных компонентов плазмы крови и сравнение их со средними.
Одним из ключевых индикаторов нормальности внутриутробного развития является ранее упомянутый КТР. Его нормы в зависимости от срока приведены в таблице.
| Срок, недель | КТР, мм |
| 7 | 5-11 |
| 8 | 10-18 |
| 9 | 16-27 |
| 10 | 24-38 |
| 11 | 34-50 |
| 12 | 42-59 |
Бипариетальный размер эмбриона (БПР)
Еще одним важным фетометрическим параметром является БПР. Чтобы его определить, необходимо измерить расстояние между теменными костями головки ребенка. С его помощью можно не только удостовериться в правильности развития плода, но и сделать выводы о способе родоразрешения, ведь размеры черепа могут попросту не соответствовать родовым путям матери.
| Срок, недель | БПР, мм |
| 10 | 10-18 |
| 11 | 13-21 |
| 12 | 18-24 |
Частота сердечных сокращений (ЧСС)
ЧСС – важная характеристика, за которой наблюдают на протяжении всей беременности. От своевременности выявления отклонений в некоторых случаях зависит жизнь ребенка. Именно по этому параметру можно судить о наличии пороков сердца.
Сердечная мышца начинает работать уже на 3-й неделе после зачатия, но услышать ее сокращение можно лишь на 6-й неделе. Ритм сердцебиения плода на этом этапе совпадает с пульсом матери. Со временем миокард сокращается все чаще и достигает своего пика на 9-й неделе со 175 ударами в минуту.
| Срок, недель | ЧСС, ударов/мин |
| 5 | 80-85 |
| 6 | 102-126 |
| 7 | 126-149 |
| 8 | 149-172 |
| 9 | 155-195 |
| 10 | 161-179 |
| 11 | 153-177 |
| 12 | 150-174 |
Воротниковая зона (ТВП)
ТВП (толщина воротникового пространства) – еще один из обязательных к определению показателей. В этой продолговатой складке, образующейся на стыке между шеей малыша и его телом, на начальных этапах развития скапливается жидкость, которая со временем уходит. Избыточная отечность этой зоны является одним из наиболее объективных маркеров большинства трисомий (появление лишней хромосомы в одной из пар ряда) и моносомий (нехватка одной хромосомы в паре). Отклонением считается и истончение шейной складки.
| Срок, недель/дней | ТВП, мм |
| 10/0-10/6 | 0,8-2,2 |
| 11/0-11/6 | 0,8-2,4 |
| 12/0-12/6 | 0,8-2,5 |
Носовая кость
В задачи УЗИ по беременности, которое назначается на 1-й триместр, входит наблюдение за формированием носовой кости ребенка. К этому моменту она еще не окостенела. Поэтому на 11-й неделе важно лишь удостовериться в ее наличии, а уже с 12-й недели – нужно измерять.
Неправильное развитие этой части черепа свидетельствует о присутствии генетических аномалий. Именно ее сплюснутая форма с большой уверенностью дает право предполагать развитие синдрома Дауна.
На сроке 12-13 недель размер носовой кости должен достигать 3 мм. Допускаются отклонения в диапазоне 2,0-4,2 мм.
Нормы биохимического анализа крови
Биохимический анализ материнской сыворотки крови – второй, и не менее ответственный, этап пренатального скрининга. Его результаты помогают подтвердить или опровергнуть предварительное заключение УЗ-сканирования, а также обнаружить ряд других патологий. В программу исследования входит определение концентрации в плазме ХГЧ и РАРР-А.
Норма ХГЧ и свободной β-субъединицы ХГЧ, сравнительные таблицы
Сразу заметим, что ХГЧ и свободная β-субъединица хорионического гонадотропина человека – разные показатели. Причем именно второй считается более информативным в качестве маркера хромосомных болезней плода, в частности, синдрома Дауна.
В зависимости от срока гестации нормальными считаются следующие значения ХГЧ и свободной бета-субъединицы ХГЧ.
| Срок, недель | ХГЧ, мЕД/мл | Свободная β-субъединица ХГЧ, нг/мл |
| 9 | 25,700-288,000 | 23,6-193,1 |
| 10 | 25,700-288,000 | 25,8-181,6 |
| 11 | 25,700-288,000 | 17,4-130,4 |
| 12 | 25,700-288,000 | 13,4-128,5 |
Норма РАРР-А в сравнительной таблице
РАРР-А – специфический протеин, вырабатываемый плацентой, содержание которого в плазме крови с течением беременности постоянно возрастает. По его концентрации можно судить о гармоничном развитии ребенка, а его отклонение от нормы говорит о различных патологиях, включая генетические, а также об угрозе выкидыша.
| Срок, недель | РАРР-А, мЕД/мл |
| 8-9 | 0,17-1,54 |
| 9-10 | 0,32-2,42 |
| 10-11 | 0,46-3,73 |
| 11-12 | 0,79-4,76 |
| 12-13 | 1,03-6,01 |
В разных лабораториях нормы, выраженные в мЕД/мл, при определении гормона и плазматического белка могут различаться. Рекомендуется отталкиваться от МоМ – коэффициента, показывающего степень отклонения полученных результатов от нормы. Допустимый диапазон – 0,5-2 МоМ.
Расшифровка результатов
После того, как беременная прошла УЗИ и биохимический скрининг 1-го триместра, врачи приступают к расшифровке полученной информации. Для этого разработан унифицированный метод расчета рисков патологий, в том числе генетических. Вычисления производятся по базовому и индивидуальному алгоритмам. Для исключения вероятности ошибки и повышения точности результатов применяются специальные сертифицированные программные комплексы, одним из самых популярных среди которых является PRISKA.
Факторы, влияющие на результаты первого скрининга
Существует ряд объективных факторов, оказывающих влияние на результаты, полученные при проведении первого скрининга:
- зачатие по методике ЭКО. УЗИ – увеличенный ЛЗР, биохимия – повышенный ХГЧ, пониженный РАРР-А (на 10-15%);
- беременность двойней. Вероятно общее искажение результатов. Обычно – увеличение концентрации β-ХГЧ;
- избыточная масса тела беременной. Биохимия – повышенный ХГЧ. При недостаточном весе наблюдается обратная ситуация;
- сахарный диабет. Биохимия – повышенный уровень гормона;
- проведенная накануне процедура амниоцентеза (инвазивного анализа околоплодных вод). Биохимия – возможны недостоверные результаты;
- испытанный накануне стресс, нестабильное психическое состояние будущей матери. Непредсказуемое искажение итогов обследования.
Ложные результаты
В момент проведения первого скрининга ребенок в утробе матери еще очень маленький. В связи с этим бывает сложно рассмотреть детали строения его тела, сделать необходимые замеры. По статистике, исследования, выполненные на ранних сроках, обладают максимальной погрешностью. Например, эффективность выявления хромосомных аномалий по итогам УЗИ и анализа крови оценивается в 86%, при этом ложноположительные результаты встречаются в 6%.
Как подтвердить или опровергнуть результаты
На итоговом бланке скрининга содержится полная информация, включающая описание полученных результатов, оценку рисков (возрастных и в разрезе заболеваний), итоговый МоМ-коэффициент. На основании этого документа наблюдающий беременную врач делает выводы о дальнейших действиях.
Если пациентка считает, что в ходе обследований получены недостоверные результаты, она может пройти повторную диагностику в другом медицинском учреждении. Для этого следует не только сдать анализы, но и подвергнуться УЗ-сканированию. Это имеет смысл сделать до 14-й акушерской недели.
Особенности исследования
Пренатальный скрининг – это обследование, которое проводится на сроке от 10 до 14 недель (первый триместр). По особым показаниям его рекомендуют делать и во втором, и даже в третьем триместрах. Обследование показывает, какова вероятность того, что в развитии плода есть нарушения. Обычно оно проводится в два этапа: исследование крови, взятой из вены, и УЗИ. Тщательно изучив результаты, генетик оценит риски. По желанию скрининг могут делать все беременные.
Но есть ситуации, в которых женщинам нужно обязательно его пройти:
- Если будущие родители являются родственниками.
- Перед текущей беременностью случались выкидыши или искусственные аборты.
- Если имели место внутриутробная гибель плода и рождение мертвого ребенка.
- Если женщина переболела вирусным заболеванием.
- В роду есть те, кто страдает от генетических болезней.
- В семье уже есть дети с синдромом Дауна или другими подобными расстройствами.
- Во время лечения использовались запрещенные лекарства.
- Беременной 35 и больше лет.
- Родители хотят быть уверенными, что с их ребенком все хорошо.
На что врач будет обращать внимание на скрининге в первом триместре? В первую очередь он посмотрит размер эмбриона. Этот параметр носит название КТР (копчико-теменной размер). Также оценит окружность его головы и расстояние ото лба и до затылка. Кроме того, специалист обратит внимание на другие показатели.
- Симметричны ли полушария мозга.
- Все ли отделы головного мозга уже развились.
- В каком состоянии находятся кости бедра, плеча и т.д.
- На своем ли месте расположены желудок и сердце.
- Какие размеры имеет сердце и выходящие из него сосуды.
- Размеры живота.
По результатам скрининга можно увидеть такие нарушения:
- сбои в развитии нервной трубки;
- синдромы Патау, Дауна, Эдвардса, Смита-Опитца и де Ланге;
- омфалоцеле (некоторые органы находятся не внутри тела, а снаружи);
- триплоидия (тройной хромосомный набор).
Читайте также Тест на беременность: на какой день цикла можно делать
Когда лучше делать первый пренатальный скрининг? На это обследование отводится не так уж и много времени: с начала десятой и до шестого дня тринадцатой недели. Специалисты рекомендуют выбирать время между этими датами.
Помощь в вопросе, когда делать скрининг, должен оказать лечащий врач. Он, учитывая дату последних месячных, сможет точно определить, на какой неделе беременности находится женщина.
Как вести себя до обследования?
Процедура скрининга состоит из двух основных частей: это УЗИ и анализ крови из вены.
- УЗИ может проводиться двумя способами: трансвагинально и абдоминально. В первом случае предварительной подготовки не нужно. Во втором нужно иметь наполненный мочевой пузырь. Добиться этого поможет вода (минимум 0.5 л), которую необходимо выпить за 30 минут перед УЗИ.
- Перед тем как сдавать кровь, нельзя ничего есть четыре часа. А за сутки до анализа нельзя есть шоколад и шоколадные конфеты, морепродукты, мясо.
Особенности процесса
Как говорилось выше, УЗИ проводится двумя способами. Каждый из них имеет свои нюансы.
- При трансвагинальном исследовании женщине нужно освободить от одежды нижнюю половину тела и прилечь на кушетку, слегка согнув ноги. Врач введет во влагалище специальный датчик. Во время процедуры он будет его поворачивать в нужную сторону. Эти действия не вызовут болевых или каких-либо других неприятных ощущений. После такого вида УЗИ могут появиться выделения с кровью.
- При абдоминальном УЗИ женщине необходимо лечь и открыть живот. Врач будет передвигать датчик исключительно по животу.
Чтобы провести анализ крови, лаборант возьмет из вены 10 мл крови. Важно помнить, что перед этим не рекомендуется кушать.
Расшифровка
Чтобы правильно понять результаты скрининга, проведенного в первом триместре, нужно знать нормы развития плода. Также важно знать, что должно происходить в организме матери:
- КТР ребенка. К концу первого триместра этот показатель должен достигать 73 мм.
- Величина воротникового пространства к 13 неделе беременности не должна превышать 2.7 мм.
- Кость носа. По ее состоянию оценивается риск рождения ребенка с синдромом Дауна. Если скрининг проводится на сроке 10-11 недель, носовая кость визуализируется. Определить, какой она длины, пока еще нельзя. С 12 недели длина кости носа должна быть равна 3 мм.
- Сердцебиение. Начиная с 10 недели, оно будет замедляться. Если в 10 недель это около 179 ударов за минуту, то в 13 – до 171.
- Бипариентальные размеры. В течение первого триместра плод растет с 14 до 26 мм.
Читайте также Когда после зачатия нужно сделать тест на беременность
УЗИ, проведенное на сроке от 10 до 13 недель, покажет, правильно ли развивается плод, соответствуют ли его размеры сроку.
А что покажут результаты анализа крови?
- Уровень ХГЧ. При нормальном течении беременности количество этого гормона к концу первого триместра снижается. К примеру, на сроке 10 недель его уровень колеблется от 25 до 181 единиц, а на 14 – от 14 и до 114.
- Сколько в организме матери протеина А. Это белок, который производится плацентой. Его количество должно повышаться с каждой неделей.
Все результаты обследования врач заносит в компьютерную программу. Она определяет так называемые риски – именно в них расшифровываются ответы пренатального скрининга.
В документах риски обозначаются как МоМ. По сути, это коэффициент, показывающий, насколько результаты анализов далеки от нормы. Норма Мом – от 0.5 до 2.5. Если показатель меньше 0.5, есть риск развития синдрома Эдвардса, если больше 2.5, есть риск синдрома Дауна.
По результатам генетических исследований врач определит вероятность появления того или иного нарушения. Это значение отображается дробью. К примеру, запись о синдроме Дауна 1:360 сообщает о том, что с такими показателями 1 ребенок из 360 рождается с нарушениями. Согласно официальным данным, у здорового плода после дроби должно стоять значение больше 380.
При плохом скрининге в первом триместре МоМ будет или меньше 0.5, или больше 2.5. Риск же развития генетических нарушений будет отображаться числом после дроби меньше 380.
При плохих результатах пренатального скрининга показана консультация врача-генетика. Он составит план дальнейших действий.
Есть два пути:
- Назначить проведение такого же обследования во втором и в третьем триместрах.
- Назначить проведение дополнительных исследований, например, околоплодной жидкости и плаценты. На основании ответов будет решено, стоит сохранять беременность или нет.
Читайте также Ошибки теста на беременность
Что может пойти не так?
Иногда пренатальный скрининг в первом триместре может быть ложноположительным и необоснованно показывать плохие результаты. Так бывает по нескольким причинам:
- Если женщина забеременела путем ЭКО. В таком случае уровень ХГЧ обычно выше, а вот количество протеина A снижается.
- У беременной отмечается ожирение. При этом нарушении уровень гормонов растет.
- Беременность двойней, тройней и т.д. Нет официальных норм относительно количества ХГЧ, протеина A и других показателей.
- Если у женщины есть такое заболевание, как сахарный диабет. При нем скрининг показывает пониженный уровень гормонов. Эти данные не могут быть основанием для определения рисков развития нарушений. Сахарный диабет может стать причиной отмены обследования.
- Плохие результаты могут быть и в том случае, если за неделю перед скринингом проводилась процедура амниоцентеза (взятия околоплодной жидкости на анализ).
- Непредсказуемо повлиять на результаты анализов может и психологическое состояние беременной. Многие женщины испытывают сильный страх и волнение перед обследованием.
Как определить нарушения?
Как с помощью УЗИ врачи определяют наличие тех или иных патологий? У них есть свои отличительные черты:
- Синдром Дауна характеризуется сглаженными чертами лица, изменениями в венозном протоке, более короткой, чем положено, костью носа.
- При синдроме Эдвардса у ребенка есть пуповинная грыжа, замедляется сердцебиение и не определяется носовая кость. Кроме того, пуповина имеет всего лишь одну артерию.
- Для синдрома Патау характерны повышение частоты сердцебиения, неправильное развитие головного мозга, замедление в развитии и образование пуповинной грыжи.
Пренатальный скрининг, который проводится в первом триместре, довольно информативное обследование. С его помощью можно выявить сбои в развитии плода. Обследование проводится в два этапа: анализ венозной крови и УЗИ. Когда их лучше проводить? В промежутке с 10 до 14 недели. К скринингу необходимо предварительно подготовиться, например, исключив из рациона вредные продукты – шоколад, мясо и другое, о чем скажет врач, ведущий беременность.
От чего зависит подготовка к УЗИ?
Чтобы правильно подготовиться к предстоящему ультразвуковому исследованию нужно узнать у направляющего вас специалиста какой конкретно вид диагностики вам предстоит сделать. Существует всего 2 типа УЗИ:
- Через живот;
- Через влагалище.
Если вас интересует вопрос: «Можно ли кушать до УЗИ?» — ответ положительный. Кушать перед УЗИ разрешается. Еда в вашем желудке никоим образом не повлияет на результаты исследования. Есть можно в любое время, только продукты, которые не способствуют газообразованию. А пить воду нужно только перед первым ультразвуковым исследованием.
Подготовка к прохождению процедуры
Для прохождения УЗИ при беременности необходимо изначально записаться на прием (уточнить дату и время) и взять с собой талончик на обследование у гинеколога. С собой обязательно возьмите пеленку или полотенце. Они вам понадобятся, чтобы застелить кушетку, на которую вы будете ложиться для обследования. Также не забудьте взять бумажные салфетки, они пригодятся для вытирания с живота специального геля, который используют для УЗИ.
Если же первое обследование будет проводиться при помощи влагалищного датчика, тогда обязательно примите дома гигиенический душ.
При проведении первого УЗИ у беременной желательно чтобы ее мочевой пузырь был наполнен. Благодаря этому матка и плод будут отчетливо видны. Чтобы не испытывать длительное время дискомфорт из-за наполненного мочевика, можно пить воду за полчаса или час до обследования (вода обязательно должна быть не газированной).
Чтобы после ультразвукового исследования получить максимально качественные результаты необходимо подготовить кишечник. Он должен быть освобожден от газов, а также от содержимого, которое способствует образованию газов. Именно поэтому не стоит есть за день-два до проведения процедуры те продукты, которые усиливают в желудке процессы брожения. Не стоит кушать овощи, с богатым содержимым клетчатки, виноград, семечки и орехи. Любую другую пищу употреблять можно.
На подготовку к УЗИ при беременности влияют только 2 фактора:
- Срок, на котором проводится исследование;
- Способ проведения процедуры.
Какие-либо требования к подготовке беременной перед плановой диагностикой существуют только в первом триместре. Они заключаются всего лишь в двух пунктах:
- Перед трансабдоминальным УЗИ – нужно пить воду, желательно около литра примерно за 1,5-2 часа до приема у врача. Запрещается ходить в туалет до проведения процедуры (на первом обследовании, которое проводится на 11-13 неделе). Сходить в туалет можно уже после обследования;
- Исключите их своего рациона за день до проведения процедуры капусту, черный хлеб, любые бобовые и газировку. Эти продукты не рекомендовано есть и пить по той причине, что они могут спровоцировать излишнее газообразование в кишечнике.
При назначении трансвагинального УЗИ, предпочтительно опорожнить мочевой пузырь. Пить воду для проведения этого вида исследования нежелательно. При полном мочевом пузыре пациент будет испытывать определенный дискомфорт. Поэтому перед обследованием, выполняемом через влагалище обязательно сходите в туалет.
Необходимость в прохождении УЗИ
Главная цель проведения УЗИ заключается в наблюдении за развитием плода, а также способствует точной оценке состояния здоровья беременной. Ультразвуковое исследование необходимо проходить всем беременным женщинам. Данная процедура необходима для:
- Подтверждения беременности;
- Определения состояния будущего малыша, установление наличия/отсутствия аномалий в его развитии;
- Установления размера плода;
- Наблюдение за расположением и строением пуповины, плаценты;
- Определения количества плодов;
- Установления предлежания плода;
- Осмотра репродуктивных органов беременной;
- Установления количества околоплодных вод;
- Оценки внутренних органов ребенка.
Не стоит отказываться от данного вида исследования. С его помощью гинекологу, у которого вы стоите на учете, будет легче следить за течением беременности и всеми изменениями, происходящими в организме будущей матери и ребенка. Тем более УЗИ не представляет никакой опасности для вашего малыша, а подготовиться к нему можно очень просто. Нужно только пить воду за час до проведения процедуры (на начальных сроках).
При нормальном течении беременности врач назначает 3 плановых исследования (в первом, втором, третьем семестрах). Если же возникают какие-либо отклонения от нормы в состоянии здоровья матери или ребенка, то количество УЗИ может быть увеличено по усмотрению врача и согласию беременной.
Похожие статьи
- УЗИ-сканирование головного мозга у новорожденных
- БПР на УЗИ в период беременности – что это такое?
- Боли в животе после прохождения УЗИ во время беременности
- ТВП на УЗИ: определение и оценка
- Экспертное УЗИ: причины проведения и принципы расшифровки результатов
- КТР и МРМ на УЗИ при беременности – что это такое?
Кому назначают скрининг
- женщинам чей возраст на момент беременности 35 лет и старше
- женщинам у которых есть в наличии наследственные заболевания
- женщинам, перенесшим вирусные заболевания во время беременности на ранних сроках;
- если предыдущие беременности заканчивались замиранием плода, мертворождением
- если малыш от близкородственного брака
- если будущая мама употребляет наркотики или лекарственные препараты, запрещённые при беременности;
- если мама страдает алкоголизмом
- если первые дети с генетическими отклонениями;
- если у будущей мамы вредные условия работы;
- если были выкидыши, прерывания беременности в прошлом.
Первый скрининг могут провести также в том случае, если пара сама изъявит желание убедиться в том, что с их ребёнком всё в порядке. Процедура предполагает 2 исследования беременности — УЗИ и анализ крови (в данном случае её берут из вены).
Какие исследования проводятся
Скрининг первого триместра включает в себя:
- исследование УЗИ (причем, многие лаборатории запрашивают результаты УЗИ в обязательном порядке, без них расчеты не проводятся)
- биохимическое исследование (анализ крови). Исследуются два гормона: свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ) и РАРР-А (белок А плазмы ассоциированный с беременностью)