- Роль околоплодных вод и их источник
- Чем грозит многоводие?
- Причины развития
- Признаки
- Степени тяжести патологии и её диагностика
- Лечение
- Профилактика состояния
Патология околоплодных (амниотических) вод, наиболее распространенной из которых является многоводие — это актуальная, еще недостаточно изученная проблема в акушерстве. Что означает и чем опасно многоводие при беременности?
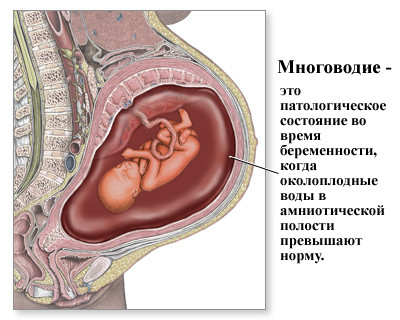
Оно представляет собой состояние, которое характеризуется наличием в амниотической полости избыточного количества жидкости. Таковым считается объем более 1,5 л к концу доношенной беременности, а в соответствии с множественными зарубежными монографиями — более 2л. Частота этой патологии в числе всех родов составляет от 0,3 до 1,2%. Обычно клиническая симптоматика появляется при объеме жидкости, составляющем более 3 л.
Содержание
Что это такое
Кроху в утробе окружает амниотическая жидкость. Она выполняет сразу несколько функций: защищает, обеспечивает свободу передвижения, принимает участие в обменных процессах, а также отвечает за выработку основных навыков у плода (глотательных, двигательных). Говорят, что пахнет она, как и молоко, и этим объясняется то, как новорожденный малыш так быстро находит грудь.
Природой задумано, чтобы эта жидкость регулярно обновлялась. Именно поэтому и ее объем на разных сроках разный:
- в 10 недель – это около 10 мл;
- в 14 – 100 мл;
- в 21 – 22 – 400 мл;
- в 30 – 32 – 700 мл;
- в 37 – 38 – до 1500 мл (это максимальный показатель);
- в 39 – 40 – около 800 мл.
Это в идеале. А если объем существенно превышает норму, ставят многоводие. Как правило, врачей настораживает именно существенное превышение – в 1,5 – 2 раза. Самое интересное, что современная медицина различает несколько видов многоводия, порой ставя пограничный диагноз, который звучит, как «тенденция к многоводию». Иными словами, патологии еще нет, но риск ее развития выявлен.
Как заподозрить и выявить
Чтобы ответить на этот вопрос, следует напомнить, что бывает две стадии многоводия: острая и хроническая. Причем признаки в обоих случаях одинаковы, разница – лишь в скорости их проявления.
В первом случае количество амниотической жидкости увеличивается резко и быстро, буквально за сутки, а то и считанные часы. Изменения видны невооруженным глазом, так как животик женщины тоже растет. Ситуация усугубляется появлением болезненных ощущений в промежности, пояснице, отеком брюшной стенки, наконец, резким повышением давления, из-за которого плохо прослушивается сердцебиение плода.
 Но на поздних сроках переживать об этом не стоит: острое многоводие чаще всего диагностируется в первом триместре, чего не скажешь о хроническом. Именно от него страдают будущие мамы на сносях. Чем оно характеризуется?
Но на поздних сроках переживать об этом не стоит: острое многоводие чаще всего диагностируется в первом триместре, чего не скажешь о хроническом. Именно от него страдают будущие мамы на сносях. Чем оно характеризуется?
- Медленным и постепенным нарастанием объема вод.
- Как следствие, постепенным увеличением размеров живота, на которое женщина может даже не обратить внимания.
- Реже – отеками в нижних конечностях, тошнотой, болью в животе.
Также могут возникать:
- слабость;
- ухудшение состояния;
- чувство тяжести в животе;
- отдышка.
В это время можно часто слышать бульканье в животе. Сам он при многоводии достигает в объеме 100 – 120 см. На нем появляется много растяжек.
Заподозрив эти симптомы у себя, откладывать поход к врачу не стоит. Просто потому, что состояние опасно не только для матери, но и для ребенка. Но обо всем по порядку.
Почему возникает
Современная медицина может назвать основные причины развития многоводие, однако далеко не все. Примерно в 30% случаев понять, почему так произошло, так и не удается. Чаще всего ситуация возникает, когда сама женщина не отличается большими размерами (она маленькая и хрупкая), а ребенок, которого она вынашивает, является богатырем.
Но есть и другие факторы, среди которых:
- резус-конфликт (приводит к развитию патологии в 95% случаев);
- сахарный диабет (он является причиной в каждом третьем случае);
- внутриутробная инфекция;
- болезни сердечно-сосудистой системы;
- плацентарные нарушения;
- болезни почек;
- гестоз и та самая тошнота на поздних сроках;
- многоплодная беременность;
- инфекционные заболевания, перенесенные в интересном положении;
- пороки развития плода (проблемы с центральной нервной системой, снижение выделительной функции, проблемы с заглатыванием).
Немногие знают, что практически перед родами ребенок поглощает до 4 л жидкости в день, и так ежедневно. Но переживать по этому поводу не стоит, ведь она обновляется каждые три часа.
Чем опасно
Последствия развития многоводия могу быть плачевны, если не предпринять меры. Прежде всего, состояние опасно для самого крохи, который теперь становится более активным и рискует «заработать» обвитие пуповиной.
Чем еще опасно состояние?
- Развитием поздних гестозов, если их не было. Случается это, например, если количество околоплодных вод повышается на 32 – 33 неделе.
- Преждевременных родов вследствие раннего излития вод.
- Плацентарной недостаточности, которая может спровоцировать хроническую гипоксию плода и, как следствие, угрозу его нормальному развитию.
- Осложнений в родах.
Доказано, что многоводие мешает ребенку занять правильное положение непосредственно перед родоразрешением. В итоге, ставят диагноз «предлежание», с которым отправляют на кесарево сечение, конечно, если ситуация не изменится.
Другие возможные последствия:
- Слабость родовой деятельности, что обусловлено чрезмерным растяжением матки. В таких условиях и вовсе раньше времени может отслоиться плацента, что повлечет за собой развитие кровотечения.
- Выпадение пуповины в момент родоразрешения или ручки, ножки ребенка, что, с одной стороны, повысит риск развития травматизма у него, а с другой – усложнит работу медиков, продлит процесс. При этом порой возникает асфиксия, которая в будущем может повлиять на психическое развитие. В группе риска – женщины, у которых многоводие диагностировали в 36 – 37 недель.
Но самое страшное, что многоводие на любом сроке, в том числе и на 38 – 39 неделе, способно вызвать появление внутриутробных патологий, которые, как минимум, угрожают здоровью ребенка, а как максимум – его жизни.
Диагностика
Выявляют многоводие во время дополнительного УЗИ, где врач устанавливает амниотический индекс, то есть объем жидкости.
Существуют нормы для разных сроков. Так:
- в 16 – 18 недель показатель должен находиться в пределах 73 – 220 мл;
- в 22 – 26 недель – 89 – 238 мл;
- в 32 – 34 недели – 77 – 278 мл.
Многоводие – это коварная патология, поэтому если на 34 – 35 неделе, когда мама чувствует себя отлично, ей ставят верхнюю границу нормы и рекомендуют госпитализацию, надо соглашаться. За этой патологией нужно постоянно наблюдать, чтобы не допустить страшного! Помните об этом!
Иногда диагнозу «Многоводие» предшествует диагноз «Умеренное многоводие». Что он обозначает? Наличие проблемы и ее медленное, а не резкое развитие. То есть, количество вод увеличивается, хоть и не так быстро, как могло бы, но время на коррекцию состояния есть.
Когда патология выявлена, самое время найти ее причины, ведь именно от них зависит лечение. Поэтому маме назначают:
- Скрининг-тест на предмет наличия гестационного диабета. Зачем? Чтобы выяснить, хорошо ли у нее усваивается глюкоза.
- Биохимический анализ крови. Просто чтобы исключить наличие проблем в материнском организме (инфекции, вирусы).
- Амниоцентоз. Процедура забора околоплодной жидкости на анализ. Ее результаты достаточно ценны, ведь там содержатся и продукты жизнедеятельности плода, изучение которых позволит сделать выводы о его состоянии.
- Кариотипирование. Иногда проводится во время предыдущего и позволяет установить количество и качество хромосом в клетках плода.
Для подтверждения диагноза может быть назначена кардиотокография.
Профилактика и лечение
В идеале, терапия назначается, в зависимости от выявленной причины патологии. Так:
- при резус-конфликте, вводят иммуноглобулины;
- внутриутробной инфекции – выписывают антибиотики, разрешенные для женщин в интересном положении;
- сахарном диабете – диету и дополнительную терапию для коррекции уровня сахара.
Правда, из-за трети неустановленных причин патологий, вопрос о том, как лечить многоводие в каждом конкретном случае порой даже не поднимается, ведь есть «универсальная схема», чтобы избавиться от проблемы наверняка.
Что это значит? Что будущей маме назначают все и сразу:
- антибиотикотерапию препаратами широкого спектра действия;
- диету;
- мочегонные средства;
- препараты с содержанием магния.
Для поддержания иммунитета, улучшения общего состояния мамы и плода выписывают также витаминные комплексы с содержанием витаминов В, С, Е.
В крайнем случае, в 33 – 34 недели могут сделать амниотомию при хроническом течении патологии. Это процедура, при которой вскрывается пузырь для излития части вод. Таким образом, медики могут обезопасить себя и беременную от разрыва, при котором воды отходят стремительно, захватывая с собой пуповину или конечности крохи и ставя под угрозу его жизнь и здоровье.
На поздних сроках, в 36 – 41 неделю могут принять решение о стимуляции родовой деятельности.
Предупредить все эти проблемы можно, планируя беременность (это обследование перед зачатием), регулярно проходя осмотры, прислушиваясь к рекомендациям врача.
Основные понятия и нормальные показатели
 Амниотическая жидкость (т.е. околоплодные воды) образует естественную среду для жизни малыша в утробе матери. На них возлагается не только функция защиты эмбриона и поставка к тельцу всех необходимых веществ и элементов. Следовательно, на протяжении всего периода беременности наблюдается тенденция изменения состава и количества вод в амниотическом мешке.
Амниотическая жидкость (т.е. околоплодные воды) образует естественную среду для жизни малыша в утробе матери. На них возлагается не только функция защиты эмбриона и поставка к тельцу всех необходимых веществ и элементов. Следовательно, на протяжении всего периода беременности наблюдается тенденция изменения состава и количества вод в амниотическом мешке.
Существуют определенные нормы для объема околоплодных вод для каждой недели ожидания ребенка. Любое отклонение от среднестатистических параметров считается патологией, указывающей на осложнения во время беременности. Так, например, многоводие в конце беременности (на 32, 33, 34, 35, 36, 37, 38, 39 неделе) или в ее начале указывает на превышение установленных норм объема околоплодной жидкости, провоцирующим фактором которых могут быть разные причины (гипертония, обменные нарушения, наличие многоплодной беременности, пр.). В результате, могут наблюдаться не очень благоприятные для крохи последствия. В то же время у беременных может наблюдаться маловодие, также являющее патологическим состоянием, при котором наблюдается меньший объем жидкости в амниотическом мешке.
Если беременность протекает нормально, количество околоплодных вод будет варьироваться в пределах 1-1,5л, а их температура будет составлять 37°. Эти показатели считаются допустимыми для пациенток во время беременности, так как такая среда для развития и роста младенца является оптимальной.
Нормальные показатели для разных сроков
 Количество вод в амниотическом мешке бывает разным в зависимости от того, сколько недель прошло с момента зачатия. Когда показатель объема жидкости не совпадает с установленной нормой, это значит, что возникло патологическое отклонение:
Количество вод в амниотическом мешке бывает разным в зависимости от того, сколько недель прошло с момента зачатия. Когда показатель объема жидкости не совпадает с установленной нормой, это значит, что возникло патологическое отклонение:
- при превышении — многоводие;
- при недостатке – маловодие.
На ранних сроках беременности (до 10 недели) – количество вод составляет примерно 30 мл. С 10 по 14 неделю объем должен увеличиться до 400-500 мл. К 20-24 недели показатель возрастает до 500-600 мл. На 30, 32, 33, 34, 35 неделях количество вод может равняться 700-900 мл. В 36 и 37 недель объем жидкости может равняться показателям в пределах 900 мл – 1 л. На 38-39 неделе может наблюдаться от 1,2-1,5 л околоплодных вод, достигающих максимального значения. С конца 39 недели объем уменьшается до 700-800 мл. Этот показатель считается нормальным для поздних сроков беременности и до момента родоразрешения.
Диагностируется патологическое отклонение, когда наблюдаются характерные симптомы (многоводия, маловодие), на разных сроках. Пациенткам в положении следует внимательно наблюдать за своим состоянием, чтобы выявить признаки болезни. Знание симптоматики – залог того, что врач вовремя определит причины и назначит адекватное лечение. Тем пациенткам, у которых имеются предрасполагающие факторы, обязательно необходимо знать, чем опасно заболевание. Им стоит придерживаться мер профилактики, чтобы не возникали соответствующие осложнениям (многоводие или маловодие) симптомы.
Как диагностируется заболевание?
 Так как заболевание многоводие, как и маловодие, очень опасно для жизни ребенка, пациентке необходимо при наличии любых изменений пройти осмотр у врача. Он выявит причины изменений и назначит необходимое лечение. Так, к примеру, при многоводной беременности женщина может заметить, что:
Так как заболевание многоводие, как и маловодие, очень опасно для жизни ребенка, пациентке необходимо при наличии любых изменений пройти осмотр у врача. Он выявит причины изменений и назначит необходимое лечение. Так, к примеру, при многоводной беременности женщина может заметить, что:
- кожные покровы тела побледнели;
- стали видны вены на животе, так как уменьшилась толщина жировой прослойки;
- общая слабость;
- сильные отеки ног;
- флюктуация (выраженное бульканье в животе);
- учащенное сердцебиение.
Жалобы на эти симптомы часто указывают на многоводие, что требует обязательного осмотра у гинеколога. Для оценки состояния женщины и течения беременности врач назначает:
- кардиотокографию;
- процедуру прослушивания сердцебиения через полость брюшины;
- влагалищный осмотр;
- УЗИ совместно с допплерографией.
Наверняка определить, каков объем вод в амниотическом мешке, позволяет именно УЗИ и допплерография. Эти процедуры позволяют вычислить индекс амниотической жидкости (ИАЖ).
Плановые процедуры ультразвукового исследования проводятся в три этапа:
- 1 – с 10 по 14 неделю;
- 2 – с 19 по 23;
- 3 – на 32, 33, 35, 36 или 37 неделе.
При многоплодной беременности возможно дополнительное обследование УЗИ в 37, 38 или 39 недель, чтобы получить более точные сведения о состоянии пациентки.
При нормальном течении беременности ИАЖ составляет 6,5-23 см. ИАЖ измеряется современным аппаратом, сканирующим матку пациентки в продольном, а также поперечном направлении. Нормы показателя для каждой недели беременности можно посмотреть в таблице.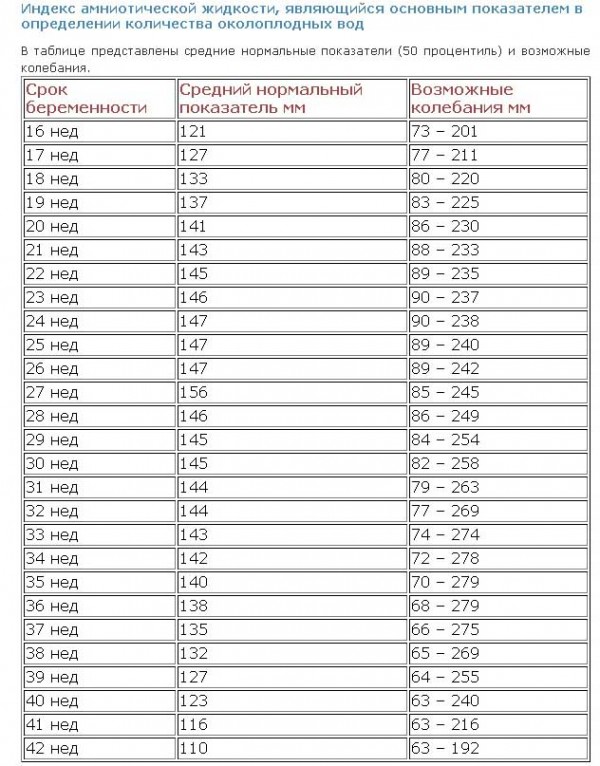
Отталкиваясь от этих данных, врач может определить наличие отклонений. То есть, при недостаточных показателях может наблюдаться маловодие, а при избыточных – многоводие. Так как опасным считается именно многоводие на последних сроках беременности (32, 33, 34, 35, 36, 37, 38, 39 недель), важно знать, какие показатели ИАЖ являются для них нормой.
Формы болезни, и чем они опасны
Многоводие во время протекающей беременности грозит, в первую очередь, выкидышем. Воды в амниотическом мешке в избытке заставляют матку постоянно напрягаться, что мешает правильно расположиться зародышу и может привести к потере ребенка. Кроме того, если не лечить заболевание, оно может вызвать и другие последствия:
- отслойку плаценты;
- инфицирование родовых путей и даже эмбриона;
- отклонения развития ребенка;
- разрыв стенок матки.
Болезнь может протекать в одной из форм:
- Острая форма, которую помогают обнаружить на ранних сроках характерные симптомы (стремительное увеличение размеров живота беременной, болезненные ощущения в паху или пояснице, одышка).
- Хроническая форма, при которой наблюдается умеренная тенденция увеличения количества амниотической жидкости. Как правило, умеренное многоводие при беременности – диагноз, который ставится именно при данной форме и на поздних сроках (в 32, 33, 34, 35, 36, 37, 38, 39 недель). В большинстве случаев диагностика хронической формы и этой разновидности болезни осложнена тем, что симптомы имеют не очень выраженное течение. Прибывающие постепенно избыточные околоплодные воды вызывают некий дискомфорт, к которому беременная привыкает, не придавая особого значения изменениям. Хотя при этом является возможным вынашивание ребенка (до 32, 33, 34, 35, 36, 37, 38, 39 недель) и родоразрешение, это не значит, что патологический избыток вод не отразится на его здоровье. Поэтому важно знать симптомы и проходить в случае необходимости соответствующее лечение.
Умеренное многоводие – явление, свойственное для многоплодной беременности. Бывают также случаи, когда наблюдается многоводие одного плода с выраженным маловодием другого. Такой диагноз могут услышать мамы, вынашивающие крупный плод и пациентки, состоящие в группе риска.
Варианты лечения
 Чтобы вовремя определить патологическое состояние с изменением объема околоплодных вод (многоводие или маловодие), следует знать признаки заболевания. Но также немаловажно проходить УЗИ обследования в строго отведенные для них сроки.
Чтобы вовремя определить патологическое состояние с изменением объема околоплодных вод (многоводие или маловодие), следует знать признаки заболевания. Но также немаловажно проходить УЗИ обследования в строго отведенные для них сроки.
Изначально, лечить необходимо первопричины появления заболевания. Лечение зависит от того, что стало провоцирующим фактором для заболевания.
Есть и стандартная схема, согласно которой назначается лечение болезни. Многоводие в конце беременности или на ранних сроках устраняется, если не было выявлено провоцирующих осложнение причин, следующим образом:
- терапия витаминами (обязательно должны присутствовать В, С, Е);
- препараты с содержанием Mg;
- мочегонные средства;
- курс антибактериальной терапии;
- корректировка питания (диета).
Как можно увидеть, многоводие является опасным заболеванием, требующим весьма серьезного лечения. Поэтому в данном случае не стоит экспериментировать и пользоваться народными средствами.
Что такое многоводие
Многоводием при беременности называется избыточное накопление амниотической (околоплодной) жидкости в матке.
Её основные функции — защита ребёнка от повреждений, инфекций и его питание. Малыш регулярно глотает её, после чего она выводится в виде мочи из организма. Так происходит контроль количества окружающей плод жидкости. В ряде случаев этот баланс по каким-то причинам нарушается, и количество околоплодных вод увеличивается.
Для расчёта общего объёма вод врачи используют индекс амниотической жидкости, определяющийся во время УЗИ. Он представляет собой сумму четырёх величин: матку условно делят на 4 квадрата, проводят измерения самого большого пространства в каждом, затем суммируют показатели. Существует таблица нормы количества амниотической жидкости, которая изменяется на разных этапах беременности. Если показатели индекса выходят за пределы указанных в таблице, то диагностируется многоводие.
Таблица норм индекса амниотической жидкости:
В зависимости от этих показателей, различают разные виды многоводия.
- Острое.Острое многоводие подвержено ранней диагностике. Оно представляет собой резкое увеличение околоплодных вод и является очень опасным. Развитие может произойти за считанные сутки и даже часы. Состояние женщины резко ухудшается, оно чревато разрывом матки.
- Хроническое.Развивается более умеренно, чаще всего диагностируется на последних сроках беременности и не имеет ярко выраженных симптомов. В связи с этим диагностика такой патологии достаточно затруднена. Она тоже может иметь негативные последствия.
- Умеренное.Умеренное многоводие диагностируется при отсутствии внешних изменений в состоянии беременной и каких-либо жалоб. Оно указывает, что отклонение от нормы незначительное, амниотическая жидкость увеличивается постепенно. При такой форме заболевания есть все шансы на самостоятельные роды после полноценного вынашивания. Хотя определённые последствия для ребёнка всё равно будут.
Чтобы избежать такой патологии, нужно чётко представлять себе, почему она возникает, и как обезопасить себя от возможного многоводия.
Причины патологии
Даже в наше время врачи не могут уверенно назвать конкретные причины многоводия. В 30% случаев они так и остаются невыясненными. Однако существует группа риска, в которую входят женщины с повышенной, определяемой тенденцией к многоводию при беременности.
В неё попадают те, у кого диагностируются:
- сахарный диабет;
- болезни почек;
- инфекции: токсоплазменная, краснуха, цитомегаловирус, герпес;
- сосудистые заболевания;
- порок сердца;
- резус-конфликт;
- многоплодная беременность;
- патологии в развитии самого ребёнка: генетические отклонения, пороки ЦНС, сердца и ЖКТ.
Многоводие в конце беременности может быть спровоцировано тем, что малыш заглатывает слишком большое количество амниотической жидкости, которая не успевает обновляться. Чем раньше данное заболевание диагностируется, тем выше оцениваются шансы на полноценное вынашивание и даже безопасные роды. Для этого важно распознать симптомы многоводия уже на ранних этапах.
Посмотреть эту публикацию в Instagram
Все будущие мамочки мечтают, чтобы с их чадом было все в порядке. И, конечно же, они переживают, когда при беременности врач обнаруживает какой-либо недуг. Сразу же начинают сильно волноваться из-за незнания ситуации. А что делать, если у вас обнаружили многоводие? Прежде всего — успокойтесь и выполняйте все предписания доктора. Далее мы подробно изучим все вопросы по этому диагнозу. Как определить многоводие при беременности? На различных сроках протекающей беременности, объем амниотической воды разный Ведь плод растет, а вместе с ним увеличивается количество жидкости, которая необходима ему для получения полезных веществ и для нормального развития К тому же — у двух беременных не может быть одинаковое количество околоплодных вод. Но есть допустимые пределы объема жидкости на различных периодах беременности Если у женщины обнаруживают недостаток или избыток амниотической жидкости, то ставится диагноз: маловодие или же многоводие #Продолжение? ? #блогмам #блогомамах #блогомалышах #блогоматеринстве #женскийблог #многоводие_блогмамам #многоводие #беременность #роды
Симптомы и признаки
О многоводии при беременности могут свидетельствовать симптомы, которые зачастую воспринимаются как допустимая норма при таком положении:
- ощущение тяжести, дискомфорта в области живота;
- частые приступы слабости, которая к концу беременности становится практически хронической;
- одышка;
- учащение (внезапное) сердечного ритма;
- отёчность;
- увеличение размеров живота;
- грубые, многочисленные растяжки;
- флюктуация — характерное хлюпанье в животе;
- увеличение матки.
На последних сроках многоводие может сопровождаться постоянным напряжением матки, отклонением её размеров от нормальных показателей, повышенной активностью плода. При осмотре врач диагностирует увеличение высоты стояния дна матки. Чем раньше данные симптомы будут распознаны, тем эффективнее окажется лечение.
Лечение многоводия у беременных
Точное определение причины многоводия существенно облегчит процесс выздоровления. Узнав источник происхождения патологии, врач назначит оптимальное лечение. В зависимости от тяжести протекания патологии терапия может производиться стационарно или на дому.
Классическое лечение многоводия при беременности предполагает:
- антибиотикотерапию;
- препараты, нормализующие микроциркуляцию, обменные процессы, маточно-плацентарный кровоток;
- иммуномодуляторы (при наличии вирусов);
- мочегонные средства;
- витамины.
Если причина многоводия — в отдельном заболевании, терапия прежде всего будет направлена на его устранение. При тяжёлых формах могут предложить откачку амниотической жидкости, но данная процедура очень сложна и сопряжена с большим количеством рисков.
Если сроки беременности позволяют, могут сделать кесарево сечение. Категорически не рекомендуется пользоваться народными средствами лечения многоводия, чтобы не произошло ухудшение состояния.
Чем опасно многоводие
Последствия многоводия, особенно на последних сроках беременности, часто могут быть весьма плачевными.
Последствия для женщины:
- самопроизвольное преждевременное прерывание беременности;
- беспрерывная рвота может привести к сильнейшему обезвоживанию;
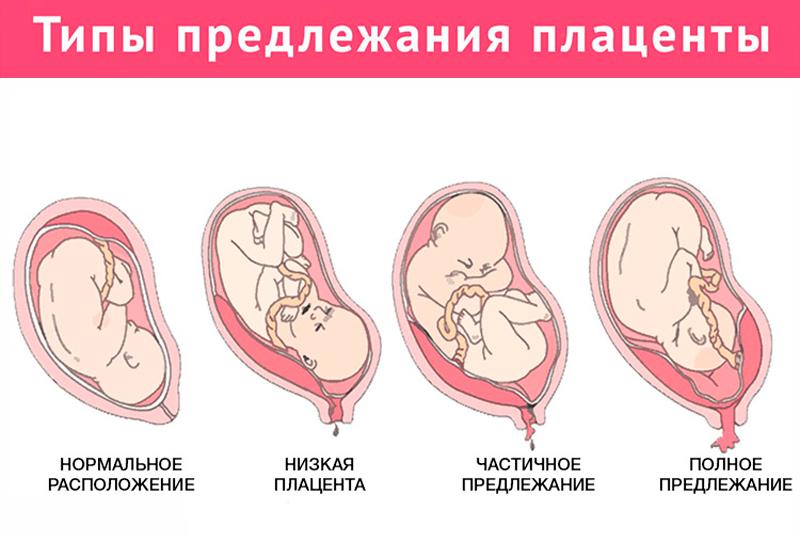
- неправильное предлежание плода;
- преждевременные роды;
- обильные кровотечения до и после родов;
- поздний гестоз;
- преждевременное старение и отслойка плаценты.
Последствия для ребёнка:
- фетоплацентарная недостаточность, приводящая к хронической гипоксии, которая может закончиться гибелью плода;
- пороки развития ЦНС и ЖКТ;
- инфицирование;
- недоношенность;
- снижение иммунитета.
Чтобы избежать пагубных последствий многоводия, врачи на последних сроках беременности проводят внеплановое, преждевременное родоразрешение путём кесарева сечения.
Роды при многоводии
Одним из последствия многоводия являются достаточно тяжёлые роды, если женщине пришлось рожать самой.
Они чреваты следующими осложнениями:
- преждевременность;
- внезапный разрыв пузыря в самом неожиданном месте;
- выпадение конечностей плода или пуповины;
- слабость родовой деятельности — применение стимуляторов;
- обильное кровотечение;
- сильное растяжение матки, которое может привести к отслойке плаценты;
- ребёнок принимает неправильное (ягодичное, поперечное) положение.
Прогнозы при многоводии во время беременности зачастую бывают неутешительными, так как сопряжены с опасными последствиями для вынашивания ребёнка и родов. И тем не менее своевременная диагностика, правильное лечение и профессионализм врачей спасают ситуацию и позволяют родить здорового малыша даже при такой патологии.
Многоводие: причины
- Сахарный диабет у матери или гестационный сахарный диабет (возникший во время беременности).
- Гемолитическая болезнь плода – несовместимость крови матери и плода.При резус-конфликте у будущей мамы вырабатываются антитела. Они влияют не только на малыша, но и на плодные оболочки и плаценту. В результате плацента не справляется со своими функциями и околоплодных вод становится слишком много.
- Пороки развития и хромосомные аномалии у плода.Часто многоводие (особенно на ранних сроках беременности) — это косвенный признак того, что у крохи есть тяжелые пороки развития внутренних органов (центральной нервной системы, сердца, почек, кишечника), или врожденные заболевания, причина которых — хромосомные аномалии (например, Синдром Беквита-Видеманна)
- Инфекции околоплодных оболочек
- Цитомегаловирус, микоплазма, гонококки — это только несколько возбудителей, которые могут привести к воспалению в оболочках плодного пузыря. Ткани отекают, нарушается кровоснабжение. Результат – слишком много околоплодных вод.
- Синдром фето-фетальной гемотрансфузииЭтот синдром бывает при беременности монохориальной двойней (когда у плодов одна плацента на двоих). Сосуды малышей соединяются между собой в области плаценты, один из них начинает питаться за счет другого. Это вызывает цепную реакцию нарушений и приводит к многоводию одного плода и маловодию другого.
- Хронические заболевания будущей мамочки (см.статью «Маловодие при беременности»)
- Патология плаценты
- Хориоангиома — доброкачественная опухоль плаценты.
- Крупный плод
Признаки многоводия при беременности
Один из самых очевидных признаков — очень большой живот. На какие ещё признаки обратить внимание?
- Слишком большой для своего срока живот. Насколько он большой, определит врач на приёме по высоте стояния дна матки и окружности живота
- Растяжки (стрии) на животе. Они бывают бледно-розовыми и синими, появляются из-за слишком сильного растяжения кожи во время беременности.
- Слабость, тяжесть при ходьбе из-за большой нагрузки на позвоночник.
- Одышка. При многоводии дно матки начинает «подпирать» диафрагму и не дает сделать полноценный вдох.
- Отекшие ноги. Кровообращение в ногах ухудшается (из-за выросшей матки). Жидкость в тканях задерживается – появляется отёк.
- Учащение пульса. Пульс у беременных всегда учащается в положении лёжа на спине. А при многоводии он становится ещё больше.
- Симптом флюктуации: бульканье в животе, ощущение толчков с одной стороны живота при поколачивании с противоположной.
- Вы чувствуете шевеления малыша плохо, неотчётливо.
Многоводие: последствия для ребёнка
Чем так опасно многоговодие при беременности? Какие последствия для ребёнка?
- Слишком рано отходят воды (например, когда есть инфекция плодных оболочек и они становятся слишком тонкими)
- Преждевременная отслойка плаценты (её может вызвать перерастяжение стенок матки)
- Гестоз
- Когда околоплодных вод слишком много, малыш может двигаться слишком активно и занять неправильное положение (косое, поперечное).
- Обвитие пуповиной, истинный узел пуповины (тоже последствие «гиперактивности» малыша).
- Фетоплацентарная недостаточность, внутриутробная гипоксия плода (нехватка кислорода), задержка внутриутробного развития плода, что может привести к его гибели.
- Заражение плода (если причина многоводия – инфекция).
Умеренное и выраженное многоводие
Многоводие, также как и маловодие, бывает умеренным и выраженным.
Умеренное многоводие
Околоплодных вод всё ещё не слишком много, мамочка здорова и малыш развивается нормально. Как правило, при умеренном многоводии достаточно регулярно ходить к врачу и строго следовать его советам. Доктор назначит КТГ (кардиотокографию), с помощью которой очень просто определить, хорошо ли чувствует себя малыш или его что-то беспокоит.
Выраженное многоводие
Если ваш диагноз – выраженное многоводие, то нужно не только постоянно наблюдаться у врача. Доктор назначит правильное лечение многоводия, т.к. риск осложнений возрастает в разы.
Роды при многоводии
На последних сроках беременности (32-34 неделя) будущие мамы особенно волнуются, как пройдут роды при многоводии.
Если нет осложнений, роды при многоводии будут естественными, без кесарева сечения (но точно это скажет врач!).
Тем не менее, есть ряд особенностей, о которых нужно знать:
- При многоводии матка слишком сильно растягивается. Последствия — во время родов схватки будут слабыми. В этом случае вам сделают «прокол» плодного пузыря (амниотомию), чтобы потихоньку выпустить околоплодные воды. Тогда матка уменьшится и сможет сокращаться как нужно.
- Возможное последствие многоводия при беременности – кровотечение во время родов.
Показания для кесарева сечения при многоводии
- Косое или поперечное положение малыша
- Выпадение петель пуповины (когда воды отошли слишком рано)
Причины развития патологии
Нарушения вышеописанных процессов способны приводить к избытку амниотической жидкости. Многоводие может возникать, преимущественно, в случаях:
- Внутриутробного инфицирования и развития синдрома инфекции околоплодных вод. Эта причина является наиболее частой. Причем, основной процент приходится на инфекции, которые передаются половым путем (хламидии, цитомегаловирус, уреаплазма, вирус простого герпеса, сифилис и др.). Возбудителями также могут быть микоплазма, респираторно-вирусные инфекции, инфекция при воспалительных заболеваниях мочеполовой системы (кольпит, аднексит, пиелонефрит, цистит и др.).
- Сахарный диабет (в среднем 12%).
- Несовместимость матери и плода по резус-фактору и развитие гемолитической болезни.
- Значительно реже многоводие возникает при беременности двойней, когда может развиться синдром фето-фетальной гемотрансфузии, при аномалиях развития плода, особенно аномалиях развития органов пищеварения или нервной системы, при наследственных заболевания, болезнях крови, патологии плаценты.
На долю патологии с невыясненными причинами приходится более 60%. Как определить многоводие?
Признаки многоводия при беременности
В зависимости от характера течения эту патологию различают как:
- Острую, которая встречается обычно у беременных с небольшими сроками — во втором триместре (в пределах от 16 до 20 недель).
- Хроническую, развивающуюся, как правило, в третьем триместре.
Острое многоводие
По сравнению с хроническим характеризуется особенно неблагоприятным течением. Его симптоматика нарастает очень быстро — в течение нескольких дней или даже нескольких часов. Беременная предъявляет жалобы на быстрое увеличение объема живота, выраженную тяжесть в его нижних отделах и в области промежности, иногда на выраженные боли в поясничной области и в области промежности, повышение артериального давления. При общем осмотре — отечная и гладкая с растяжками передняя стенка живота, напряженная матка. При аускультации плода — сердечные тоны глухие и прослушиваются с трудом.
Вполне вероятна смерть плода или его рождение с пороками развития. В связи с острой фетоплацентарной недостаточностью и преждевременной отслойкой плаценты возможны самопроизвольное прерывание беременности, угрожающее жизни женщины внутриматочное кровотечение (у 41%), разрыв матки или угроза ее разрыва.
Хроническое многоводие
Хроническое многоводие в третьем триместре беременности характерно постепенным увеличением объема амниотических вод и медленным развитием. Прогноз во многом зависит от степени выраженности патологии и скорости увеличения объема жидкости. Иногда при очень медленном нарастании ее количества распознать патологию без инструментального обследования достаточно сложно.
При хроническом течении симптомы многоводия во время беременности менее яркие, чем при остром течении. Болевой синдром отсутствует или степень интенсивности болей незначительная. Диагноз ставят на основании субъективных жалоб, общего осмотра и инструментального исследования.
Женщина может предъявлять жалобы на:
- чрезмерную активность плода;
- одышку даже при незначительной физической нагрузке;
- умеренную тяжесть, а иногда и болезненность в животе;
- изжогу и отрыжку, особенно после приема даже незначительного объема пищи;
- приступы сердцебиений и слабости;
- непреходящую отечность голеней;
- формирование стрий на коже живота;
При общем осмотре выявляются:
- Повышенные плотность и тонус матки при ее пальпации.
- Флюктуация в животе (колебания жидкости).
- Чрезмерная активность плода, а также его избыточная подвижность и неустойчивое положение при пальпации.
- Затруднение при определении мелких плодных частей.
- Приглушенное или глухое сердцебиение плода.
- Несоответствие (превышение) результатов измерений окружности живота и расстояния от лона до дна матки (высота состояния дна матки) данному сроку беременности.
- Отечность ног и варикозное расширение вен.
- При вагинальном исследовании в родах — напряженный плодный пузырь независимо от наличия или отсутствия схваток.
Степени тяжести патологии и её диагностика
В зависимости от объема амниотической жидкости принято различать три степени тяжести патологии:
- I степень — 3 000 мл;
- II степень — от 3 000 до 5 000 мл;
- III степень — больше 5 000 мл.
Особо важное диагностическое значение имеет ультразвуковое исследование. С его помощью с 16 недель рассчитывается индекс многоводия при беременности, который называется индексом амниотической жидкости (ИАЖ).
Метод заключается в мысленном разделении живота на 4 зоны посредством двух взаимно перпендикулярных линий, которые пересекаются в области пупка. Затем при ультразвуковом исследовании в каждой зоне выбирается наибольший вертикальный карман с жидкостью и производится его измерение. Сумма полученных результатов и является числовым значением ИАЖ, выраженным в миллиметрах.
С 16-й недели беременности среднее его значение постепенно возрастает и становится максимальным к 27 неделе — 156 мм (нижняя граница нормы 85 мм, верхняя – 245 мм), после чего каждую неделю происходит снижение среднего значения. Например, на 32 неделе средняя величина ИАЖ составляет 144 мм (76-269 мм), на 33 неделе — 143 мм (74-274 мм), а в 35 недель — 140 мм (70-279 мм).
Значения ИАЖ на верхней границе нормы или несколько выше ее означают умеренное, или относительное многоводие, при котором угроза для плода отсутствует. Этот показатель является наиболее значимым в плане характеристики его функционального состояния и развития. Постоянный контроль ИАЖ позволяет предотвратить развитие у плода патологических осложнений.
С помощью УЗИ также определяют состояние плацентарной структуры и своевременность ее созревания. Кроме того, путем проведения кардиотокографии проверяют общее состояние плода, назначают дополнительные исследования с целью выявления пороков и аномалий плодного развития. Как лечить диагностированную патологию?
Профилактика состояния
Как избежать многоводия? Профилактика заключается в дополнительном обследовании женщины, планирующей беременность, с целью выявления и лечения хронической инфекции и сахарного диабета.
В женской консультации беременные с наличием RH-отрицательной крови, сахарным диабетом, наличием в анамнезе аномалий развития плода, многоплодия, патологии околоплодной среды и хронических воспалительных заболеваний половых органов выделяются в группу риска.
Что такое гипоксия плода
Во время беременности увеличивается потребность в насыщении крови кислородом. Недостаток этого элемента может негативно сказаться как на вашем организме, так и на ребенке.
Данное патологическое состояние возникает по разным причинам. При длительной нехватке кислорода, развивается кислородное голодание.
Организм ребенка компенсирует данный недостаток собственными ресурсами, а именно: увеличивается сердечный ритм (для лучшего кровотока).
Существуют два вида кислородного голодания. Различаются они продолжительностью и периодом развития патологии. Бывают:
- Острый вид;
В период беременности развивается редко. Острая гипоксия плода обычно возникает при родах.
Фактором, который способствует развитию данной патологии, является хроническая нехватка кислорода ранее. Данный вид угрожает жизни ребенка.
- Хронический.
Данный вид развивается на фоне осложненного течения беременности, в результате длительного кислородного голодания. Впоследствии это может отразиться на умственном и физическом развитии.
- При хронической гипоксии плод находится в состоянии кислородного голодания длительное время;
Такое состояние возникает при тяжелом течении беременности, несоблюдении правильного образа жизни во время беременности, хроническом стрессе будущей мамы.
Для хорошего самочувствия важно получать достаточное количество свежего воздуха, а для этого — много гулять. Подробнее читайте в статье Прогулки при беременности>>>
- Хроническое кислородное голодание опасно как на ранних, так и на поздних сроках;
Поэтому так важно с самого начала беременности следить за своим питанием, контролировать основные анализы: кровь, моча, вести здоровый образ жизни.
Подробнее о питании читайте в книге Секреты правильного питания для будущей мамы>>>
- Внутриутробная гипоксия плода на ранних сроках может вызывать отставание в развитии. Ведь в этот период происходит формирование всех внутренних органов;
Подробнее о том, как развивается малыш, читайте в статье Развитие ребенка в утробе матери>>>
- Если дефицит кислорода появился на более поздних сроках – это может повлиять на нервную систему плода;
- Гипоксия плода на позднем сроке может провоцировать отставание в росте, плохую адаптацию ребенка, тревожные и нервные расстройства;
Такой ребенок после рождения может быть чрезвычайно плаксивым, стремиться к постоянному пребыванию у вас на руках и страдать тревожным сном.
- Острая гипоксия, возникающая в ходе родов, обычно длится от нескольких минут до нескольких часов. Если в этот момент не сделать экстренное кесарево, то это может стоить ребенку жизни;
- Острый и продолжительный дефицит кислорода приводит к внутриутробной асфиксии.
Поэтому так важно хорошо готовиться к родам, правильно дышать на схватках и не соглашаться на меры дополнительной стимуляции.
Любая стимуляция сбивает естественный ход родов и никто не даст вам гарантии, как на таблетку или укол среагирует ребенок.
Подготовкой к естественным родам мы занимаемся в рамках интернет-курса Легкие роды>>>
Лучшим средством против всех нежелательных заболеваний является профилактика.
Здоровый образ жизни, занятия специальной гимнастикой для беременных, правильное питание, – помогут избежать многих патологических состояний и заболеваний.
Признаки гипоксии
Как определить гипоксию плода?
На беременной женщине лежит ответственность не только за свое здоровье, но и за здоровье будущего ребенка. Поэтому в этот прекрасный период будущие мамы особенно тщательно прислушиваются к своим ощущениям.
Но признаки гипоксии плода на ранних сроках обнаружить трудно.
Знайте! Заподозрить развитие патологии может врач, просмотрев результаты анализа крови. В них будут наблюдаться признаки анемии (низкий гемоглобин).
Поэтому так важно вовремя сдавать анализы и проходить обследования. Читайте статью Какие анализы сдают при беременности?>>>
- Поводом для внепланового посещения врача может быть плохое самочувствие беременной;
- А на более поздних сроках – низкая активность плода. Если ребенок стал шевелиться меньше, его толчки и движения практически незаметны, то это серьезный повод обратиться к врачу.
Врач, помимо анализов крови, назначает УЗИ.
- Ультразвуковое исследование позволяет определить развитие плода (его рост, вес, объемы). Также проверяется состояние плаценты;
- Внутриматочное ультразвуковое исследование (допплерография) позволяет оценить состояние маточного кровотока. Нарушения кровообращения в матке и плаценте – указывают на нехватку кислорода;
- Также врач отмечает степень зрелости плаценты. На наличие патологии могут указывать преждевременное старение плаценты, слишком тонкие или толстые стенки;
- В третьем триместре для диагностики состояния плода назначается кардиотокография (КТГ). Гипоксия плода по КТГ определяется по количеству ударов сердца (редкие или, напротив, слишком частые).
Симптомы и последствия гипоксии плода во многом зависят от степени тяжести патологии.
Причины гипоксии
Причины кислородного голодания могут быть разные. Чаще всего гипоксия появляется из-за низкого гемоглобина (из-за анемии. По этой проблеме на сайте есть статья Низкий гемоглобин при беременности>>>)).
Но есть и другие причины. А именно:
- заболевания крови, сердца и сосудов у беременной;
- наличие инфекций или вирусов в организме матери;
- продолжительный и сильный токсикоз (смотрите статью Гестоз при беременности>>>);
- многоводие;
- многоплодная беременность;
- резус-конфликт матери и ребенка;
- патологическое расположение пуповины, обвитие пуповиной;
- старение или отслойка плаценты раньше срока;
- длительное нахождение в стрессе, депрессивные расстройства;
- переношенная беременность;
- длительные роды.
После обнаружения патологии, врач назначает лечение. Лечение зависит от степени тяжести гипоксии. В некоторых случаях может понадобиться госпитализация. Но чаще всего назначается лечение в домашних условиях.
Профилактика гипоксии
Как избежать гипоксии плода?
Придерживайтесь следующих правил. Это то, что доступно каждой женщине и часто требует лишь вашего времени и немного постоянства.
Более подробно о том, как вести себя на последних неделях беременности, готовиться к родам и справиться с волнением перед предстоящими родам, говорим в рамках курса Пять шагов к успешным родам>>>
- Во-первых, о вредных привычках нужно сразу забыть;
Курение и алкоголь наносят непоправимый вред здоровью малыша.
Когда беременная курит, происходит спазм сосудов плода. Никотин способствует истончению плаценты, увеличивается риск ее отслойки. Затрудняется попадание кислорода к матке и малышу.
- Нужно как можно чаще гулять на свежем воздухе;
Желательно, чтобы эти прогулки были в парке или в лесу, где воздух более чист. Также рекомендуется постоянно проветривать помещение. Даже в холодное время. Особенно полезно проветривание комнаты перед сном.
- Правильное питание очень важно для беременной женщины;
Но, помимо избегания тяжелой для желудка (острой, жирной и сладкой пищи), важно, чтобы рацион будущей мамы был полезен и разнообразен.
Употребление одних и тех же блюд может приводить к недостатку важных витаминов и полезных веществ.
Обязательно в рационе должны присутствовать продукты, богатые железом. К ним относятся: печень, морская капуста, яблоки, гречка, горох, тыквенные семечки, миндаль, фасоль, чернослив, изюм, курага, шоколад.
- Нельзя забывать про воду. Употребление достаточного количества воды поможет избежать отечности (подробно об этом читайте в статье Отеки при беременности>>>);
- Занятия спортом и гимнастикой помогут избежать многих патологий и заболеваний;
Главное правило – нагрузки должны быть умеренными. Можно выбрать тот вид спорта, который больше понравился. Например, йогу для беременных, плавание и т.д.
- Но, помимо физической активности, будущей маме важно полноценно отдыхать. Здоровый сон позволяет восстановить энергию, а также избавиться от переживаний и стрессов.
Последствия гипоксии для ребенка могут быть самыми разными. Лучше уделить больше внимания профилактике и настроиться на хорошее.
Читайте также:
- Маловодие при беременности
- Низкое давление при беременности
- Белые выделения при беременности