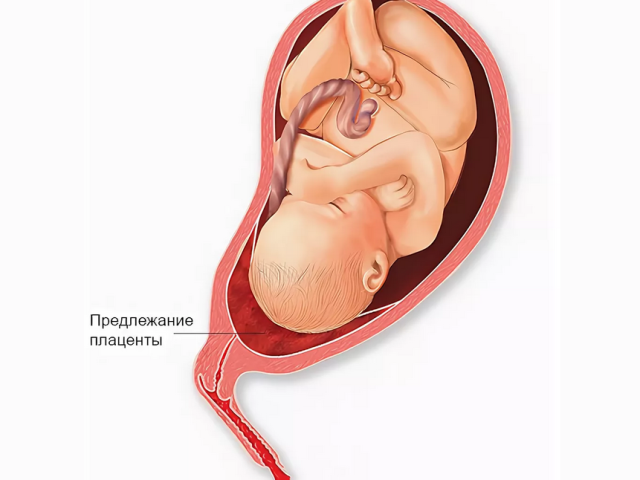
Внимание — предлежание плаценты
Предлежание плаценты встречается примерно у 2-3% беременных женщин. В норме при беременности плацента располагается обычно в области дна или тела матки (где наиболее оптимальное кровоснабжение). Наиболее часто плацента располагается на задней стенке матки, кровоснабжение задней стенки лучше, чем передней, к тому же такое расположение предохраняет ее от травм. Расположение плаценты в нижних отделах матки с частичным или полным перекрытием внутреннего зева является патологией, и это есть предлежание плаценты.
 Если плацента только частично перекрывает область внутреннего зева, то это неполное предлежание (краевое), это наиболее частый вариант (около 80% от всех предлежаний). Если плацента полностью перекрывает внутренний зев – то предлежание называется полным, и встречается примерно в 20% случаев. Отдельно отмечают низкое предлежание, в этом случае плацента располагается на более низком уровне (чем это должно быть), но не перекрывает область внутреннего зева.
Если плацента только частично перекрывает область внутреннего зева, то это неполное предлежание (краевое), это наиболее частый вариант (около 80% от всех предлежаний). Если плацента полностью перекрывает внутренний зев – то предлежание называется полным, и встречается примерно в 20% случаев. Отдельно отмечают низкое предлежание, в этом случае плацента располагается на более низком уровне (чем это должно быть), но не перекрывает область внутреннего зева.
Чаще всего данная патология встречается у повторно беременных женщин.
Содержание
Предлежание плаценты – что это такое?
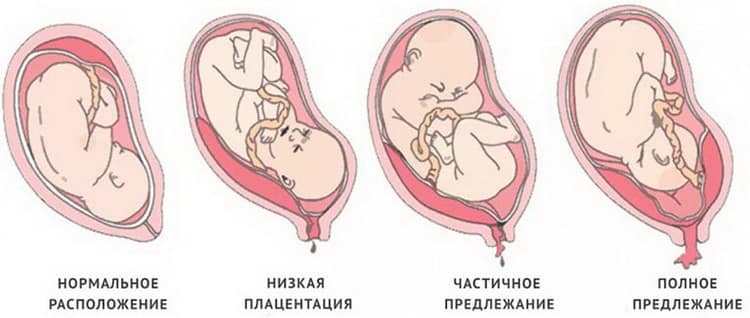 При нормальном течении беременности плацента располагается на задней или передней стенке матки на расстоянии от маточного зева. Самым оптимальным и часто встречающимся считается заднее прикрепление. При нем лучше всего происходит кровообращение, а само место меньше подвержено различным травмам. Но иногда она находится ближе к выходу, чем положено, или полностью его перекрывает. Это и называется предлежанием, которое, соответственно, и бывает полным (центральным) или неполным.
При нормальном течении беременности плацента располагается на задней или передней стенке матки на расстоянии от маточного зева. Самым оптимальным и часто встречающимся считается заднее прикрепление. При нем лучше всего происходит кровообращение, а само место меньше подвержено различным травмам. Но иногда она находится ближе к выходу, чем положено, или полностью его перекрывает. Это и называется предлежанием, которое, соответственно, и бывает полным (центральным) или неполным.
Самое опасное – это полное предлежание. При нем полностью перекрыты родовые пути, вследствие чего ребенок может появиться на свет исключительно путем кесарева сечения.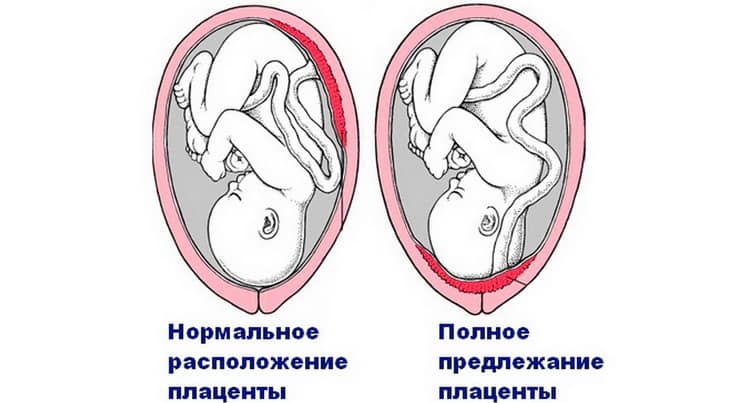 При неполном предлежании плацента находится в нижнем сегменте и частично перекрывает выход из матки в шейку. Различают два типа: боковое предлежание, при котором зев перекрывается на две трети, и краевое, когда нижняя часть плаценты нависает над выходом и заслоняет его не больше, чем на треть.
При неполном предлежании плацента находится в нижнем сегменте и частично перекрывает выход из матки в шейку. Различают два типа: боковое предлежание, при котором зев перекрывается на две трети, и краевое, когда нижняя часть плаценты нависает над выходом и заслоняет его не больше, чем на треть.
Краевое предлежание плаценты в свою очередь бывает по задней и передней стенке, и от расположения имеет разные прогнозы:
- По передней стенке, с одной стороны, – самое опасное. При нем чаще происходит отслоение плаценты. Причина этому в том, что плацентарная ткань не способна так же быстро растягиваться, как маточная. Проще говоря, она не успевает за ней расти, и повышается риск отслоения свисающего края. К тому же, это усугубляется активными движения ребенка, физическими нагрузки матери. Но, с другой стороны, при таком краевом предлежании есть большой шанс, что с ростом матки плацента поднимется на безопасное расстояние.
- По задней стенке встречается чаще и несет меньше угрозы, чем в предыдущем случае. Связано это с тем, что на эту часть приходится меньше нагрузки. При нем есть все шансы спокойно выносить беременность и самостоятельно родить.
На самом деле, в мире от данной патологии 3-25% беременностей заканчиваются трагически, либо малыш появляется на свет с некоторыми отклонениями. Поэтому нужно серьезно относиться к краевому и другому типу, регулярно следить за динамикой и выполнять все рекомендации врача.
Причины возникновения краевого предлежания плаценты
 Одним из факторов такой патологии является особенность плодного яйца. После оплодотворения яйцеклетка спускается в матку и своими ворсинками крепится к ее стенке в верхней части. Из-за гормонального фона или строения ворсинок этого не происходит. Яйцеклетка не в силах добраться до дна матки и прицепляется на выходе.
Одним из факторов такой патологии является особенность плодного яйца. После оплодотворения яйцеклетка спускается в матку и своими ворсинками крепится к ее стенке в верхней части. Из-за гормонального фона или строения ворсинок этого не происходит. Яйцеклетка не в силах добраться до дна матки и прицепляется на выходе.
Основной причиной краевого прикрепления плаценты служит женский организм, а точнее состояние слизистой поверхности или эндометрия главного детородного органа.
Факторами, которые нарушают целостность эндометрия и вызывают предлежание, включая краевое являются:
- воспаление, миома;
- недоразвитость матки;
- повторная беременность;
- эндометриоз, эндоцервицит;
- половые инфекции;
- возраст старше 35 лет;
- рубцы после аборта или выскабливания;
- беременность после кесарева сечения;
- операции на матке;
- киста и другие доброкачественные опухоли;
- врожденные патологии;
- заболевания сердечно-сосудистой системы;
- болезни органов малого таза.
У повторно родящих данная аномалия наблюдается в 55% случаев, то есть почти у каждой второй. А в целом, согласно наблюдениям, диагноз краевого расположения слышит треть будущих мамочек.
Почему возникают кровотечения при краевом предлежании плаценты?
 Как правило, они появляются в конце второго или в третьем триместрах с 28 по 32 неделю. В это время происходит активный рост матки. Плацентарная ткань не успевает растягиваться и происходит краевое отслоение, которое сопровождается кровотечениями. Чем больше оторвавшаяся площадь, тем они интенсивнее. Это может случиться и на более раннем сроке при многоводии или многоплодной беременности.
Как правило, они появляются в конце второго или в третьем триместрах с 28 по 32 неделю. В это время происходит активный рост матки. Плацентарная ткань не успевает растягиваться и происходит краевое отслоение, которое сопровождается кровотечениями. Чем больше оторвавшаяся площадь, тем они интенсивнее. Это может случиться и на более раннем сроке при многоводии или многоплодной беременности.
Любые напряжения могут стать причиной отслойки. Такое может случиться при тонусе матки, внутрибрюшном давлении при запоре, который часто встречается у беременных, во время страстного полового акта и даже при банальном поднятии вверх рук. Активный малыш своими движениями тоже может этому поспособствовать. Часто женщина сама служит провокатором, когда поднимает тяжести или при чрезмерно активных физических нагрузках. Кровянистые выделения также могут появиться во время посещения сауны или принятия горячей ванны.
Кровотечение начинается внезапно, без болевых синдромов, и также внезапно прекращается. При этом невозможно предугадать, когда это произойдет в следующий раз и насколько они будут обильными.
Диагностика краевого предлежания плаценты
 Эту патологию иногда замечают уже при первом плановом УЗИ на 12-13-й неделе или во втором триместре. Как правило, женщину ничего не беспокоит и такой диагноз для нее звучит очень неожиданно. Но чаще всего беременная сама приходит к врачу с жалобами на кровяные выделения или кровотечения. После тщательного осмотра делается заключение о краевом или полном предлежании, а также определяется вид аномального расположения и степень его опасности для плода и будущей мамы. Учитывая всю сложность и риск развития осложнений, в большинстве случаев женщине рекомендуют лечь в стационар для наблюдения за ее состоянием и полного обследования.
Эту патологию иногда замечают уже при первом плановом УЗИ на 12-13-й неделе или во втором триместре. Как правило, женщину ничего не беспокоит и такой диагноз для нее звучит очень неожиданно. Но чаще всего беременная сама приходит к врачу с жалобами на кровяные выделения или кровотечения. После тщательного осмотра делается заключение о краевом или полном предлежании, а также определяется вид аномального расположения и степень его опасности для плода и будущей мамы. Учитывая всю сложность и риск развития осложнений, в большинстве случаев женщине рекомендуют лечь в стационар для наблюдения за ее состоянием и полного обследования.
Какие осложнения могут возникнуть при краевом предлежании плаценты?
Из-за того, что при отслоении плаценты во время краевого расположения повреждаются сосуды, ребенок недополучает необходимое питание и кислород. Это называется —гипоксия плода—. Она грозит отставанием в развитии и такими последствиями для матери и ребенка как:
- неправильное расположения плода;
- анемия;
- —низкий уровень гемоглобина— от нехватки в организме железа;
- гипотония и, как следствие, слабость, головные боли и обмороки;
- внутриутробная гибель плода;
- обильное кровотечение во время родов.
- угроза выкидыша;
- преждевременные роды.
Лечение краевого предлежания плаценты
 Прежде всего, это полный физический и психологический покой. Далеко не всем мамочкам удается этого добиться в домашних условиях. Не каждая может позволить себе не ходить на работу. А именно там и происходит самое большое эмоциональное напряжение. Когда звучит настоятельная рекомендация лечь на сохранение, большинство сразу впадает в панику с мыслями о том, кто же будет вместо меня работать, а так же стирать и убирать. Поверьте, без вас мир не остановится. Ваша главная задача на данный момент – это не сдать бухгалтерский отчет или выгулять любимую собаку, а выносить и родить здорового долгожданного малыша.
Прежде всего, это полный физический и психологический покой. Далеко не всем мамочкам удается этого добиться в домашних условиях. Не каждая может позволить себе не ходить на работу. А именно там и происходит самое большое эмоциональное напряжение. Когда звучит настоятельная рекомендация лечь на сохранение, большинство сразу впадает в панику с мыслями о том, кто же будет вместо меня работать, а так же стирать и убирать. Поверьте, без вас мир не остановится. Ваша главная задача на данный момент – это не сдать бухгалтерский отчет или выгулять любимую собаку, а выносить и родить здорового долгожданного малыша.
Мамочке приписывается строгий постельный режим, богатая железом диета и, при необходимости, препараты, которые улучшают кровообращение, снижают тонус матки и —повышают гемоглобин—. До 24 недель, если нет кровотечений и не беспокоит общее состояние, то разрешается лечиться амбулаторно, строго соблюдая при этом рекомендации и максимально оградив себя от домашних обязанностей. В сложных ситуациях и на позднем сроке мамочка может находиться в клинике до самых родов, причем иногда преимущественно в лежачем положении.
Плацента начинает мигрировать с конца второго триместра вместе с растущим животиком. Поэтому после 26-й недели есть большие шансы, что краевое предлежание самостоятельно придет в норму.
Роды при краевом предлежании плаценты
 При всей сложности диагноза, в некоторых случаях женщине все же разрешают родить самостоятельно, но только при небольшом предлежании. Главными условиями для этого является хорошая родовая деятельность, зрелая шейка матки и головное расположение плода. При открытии шейки более, чем на 4 см или пальца определяется степень расположения органа и вскрывается околоплодный пузырь и дальнейшие роды протекают естественным образом. Если после вскрытия не прекращается кровотечение, то проводится экстренное кесарево. Чаще всего врачи предпочитают не рисковать и при краевом расположении любой стадии проводят родоразрешение хирургическим путем. Планово это происходит на 38-39 неделе, когда малыш полностью сформировался и готов к появлению на свет.
При всей сложности диагноза, в некоторых случаях женщине все же разрешают родить самостоятельно, но только при небольшом предлежании. Главными условиями для этого является хорошая родовая деятельность, зрелая шейка матки и головное расположение плода. При открытии шейки более, чем на 4 см или пальца определяется степень расположения органа и вскрывается околоплодный пузырь и дальнейшие роды протекают естественным образом. Если после вскрытия не прекращается кровотечение, то проводится экстренное кесарево. Чаще всего врачи предпочитают не рисковать и при краевом расположении любой стадии проводят родоразрешение хирургическим путем. Планово это происходит на 38-39 неделе, когда малыш полностью сформировался и готов к появлению на свет.
Какие меры предосторожности стоит соблюдать беременным с краевым предлежанием плаценты
 Такой диагноз – не приговор, и с ним вполне можно выносить беременность и стать счастливой мамой новорожденного чуда. Для этого нужно:
Такой диагноз – не приговор, и с ним вполне можно выносить беременность и стать счастливой мамой новорожденного чуда. Для этого нужно:
- не пропускать плановые посещения клиники;
- обращаться за помощью при малейшем ухудшении состояния или появлении новых симптомов, таких как боль в пояснице, резкая боль в животе и так далее;
- незамедлительно вызывать «скорую» при кровотечении;
- на всякий случай заранее найти для себя несколько людей своей группы крови, которые смогут стать для вас донорами;
- забыть на время о сексе;
- больше отдыхать и гулять, если это не запрещено врачом;
- спать по 8 часов;
- соблюдать диету и не употреблять газировку и продукты, которые провоцируют газообразование;
- оградить себя от негативных эмоций и стрессовых ситуаций;
- соблюдать все рекомендации лечащего врача;
- исключить все физические нагрузки: фитнес, поднятие тяжестей и даже уборка в доме или квартире;
А самое главное – это наслаждаться своим «интересным положением» и верить в то, что все будет хорошо!
Смотрите видео, из которого вы узнаете, что такое предлежание, какие еще бывают виды кроме краевого, и как это влияет на течение беременности.
Часто озвученный врачом диагноз служит стимулом внимательней отнестись к своему здоровью. Особенно, когда отвечаешь не только за свою жизнь, но и за маленькое чудо, которое растет внутри тебя.
Поделитесь с нами своими историями и опытом. Это может стать хорошей поддержкой для других будущих мамочек с такой же проблемой.
Причины возникновения предлежания плаценты:
- Воспаления эндометрия в анамнезе;
- Оперативные вмешательства на матке в анамнезе (аборты, выскабливания, кесарево сечение, удаление миом);
- Многократные осложненные роды;
- Миома матки;
- Эндометриоз;
- Истмико-цервикальная недостаточность;
- Патология со стороны шейки матки;
- Многоплодная беременность.
Основной признак предлежания плаценты – это повторяющееся кровотечения из половых путей. Кровотечения могут возникать как на ранних сроках, так и непосредственно в родах. Однако, наиболее часто кровотечения возникают во второй половине беременности.
Провоцирующими факторами могут быть:
- Физическая нагрузка,
- Влагалищное исследование;
- Половой акт;
- Тепловые процедуры (горячая ванна, сауна);
- Повышение внутрибрюшного давления при запоре, упорном кашле.
При полном предлежении плаценты кровотечение обычно бывает внезапным, без болевых ощущений и может быть очень обильным. В последние недели беременности кровотечения возникают более часто и все более интенсивные. Повторяющиеся кровотечения в большинстве случаев приводят канемии.
 При неполном предлежании кровотечения могут начаться к концу беременности, иногда уже во время родов. Сила кровотечения зависит от величины предлежащей ткани плаценты. Чем больше плацентарной ткани предлежит, тем интенсивнее и раньше появляется кровотечение.
При неполном предлежании кровотечения могут начаться к концу беременности, иногда уже во время родов. Сила кровотечения зависит от величины предлежащей ткани плаценты. Чем больше плацентарной ткани предлежит, тем интенсивнее и раньше появляется кровотечение.
Предлежание плаценты – это серьезная патология беременности, очень часто она приводит к угрозе прерывания беременности и преждевременным родам. Так же предлежание плаценты часто сопровождается плодово-плацентарной недостаточностью, внутриутробной задержкой развития плода. При предлежании нередко формируется тазовое или неправильное положение плода (поперечное, косое).
Диагностировать данную патологию позволяет ультразвуковое исследование. При УЗИ устанавливается не только сам факт предлежания, но и вариант (полное, неполное), так же оценивается площадь участка предлежащей плаценты.
Лечение предлежания плаценты направлено на устранение кровотечения, коррекцию анемии и плодово-плацентарной недостаточности. В первой половине беременности вы можете находиться на амбулаторном наблюдении (в случаи отсутствия кровотечения). Вам необходимо исключить провоцирующие факторы (физическую нагрузку, половую жизнь и др.). После 24 недель вам показано стационарное лечение. Вы будете находиться в стационаре вплоть до самых родов (даже при отсутствии кровотечения). При необильных кровотечениях и вашем удовлетворительном состоянии вашу беременность будут сохранять до срока 37-38 недель. После этого срока вам показано родоразрешение (обычно это кесарево сечение).
При полном предлежении плаценты показано кесарево сечение, так как родится естественным путем ваш ребенок не сможет. При неполном предлежании кесарево сечение в плановом порядке выполняется при сопутствующих осложнениях: тазовое предлежание, неправильное положение плода (поперечное, косое), рубец на матке, многоплодная беременность, узкий таз и др).
Если перечисленные осложнения отсутствуют, и вас нет кровянистых выделений, то можно дождаться начала естественных родов. Если кровотечение все же началось, то понадобится выполнение кесарева сечения. При неполном предлежании плаценты часто в родах отмечается слабость родовой деятельности и гипоксия плода (кислородное голодание). Поэтому при естественных родах необходим постоянный мониторинг за состоянием плода и сократительной деятельностью матки.
Здоровья Вам и Вашему малышу, и легких Вам родов!
Читать еще:
Седьмой месяц беременностиКак выбрать роддом для безопасных родов?Шевеления плода — волнующие ощущенияОбезболивающие при беременности — что можно будущим мамам?
На эту тему можно еще почитать:
- Беременность, УЗИ, диагноз…
- Роды после кесарева — возможно ли это?
- Кесарево сечение — показания и желания.
- Роды при многоплодной беременности — сроки и другие особенности
- Девятый месяц беременности
Определение предлежания плаценты у беременных
Предлежание плаценты – это нарушение локализации плаценты, которая располагается таким образом, что полностью или частично блокирует цервикальный канал.
Нетипичное расположение является препятствием для естественных родов и грозит тяжелыми осложнениями для плода и будущей матери.
Предлежание плаценты повышает риск летального исхода, поэтому беременные с установленным диагнозом находятся на особом врачебном контроле.
Классификация предлежания
В норме плацента прикреплена к задней стенке матки. Аномальное расположение временного органа классифицируется по месту локализации и перекрытию канала.
Предлежание может быть полное или частичное.
- Низкое предлежание– плацента располагается настолько низко, что ее край располагается очень близко к цервикальному каналу (приблизительно 6-7 см), но его не касается. Расположение плаценты может измениться, например, опуститься полностью, перекрыв канал, либо подняться вверх. При низкой плацентации осложнений в родах не наблюдается.
- Краевое предлежание – край плаценты касается маточного перешейка, но полностью не перекрывает его.
- Неполное боковое – выход из полости матки перекрывается плацентой более чем на 60 % (если точнее – 68 % или 2/3 просвета).
- Центральное предлежание плаценты – самый опасный вид плацентации. Полное закрытие просвета маточного канала препятствует естественным родам. Кроме этого аномалия угрожает развитием кровотечения из-за неспособности растягиваться, в отличие от цервикального канала. Полное предлежание плаценты грозит неблагоприятному исходу беременности при неквалифицированной или несвоевременной помощи.
Причины предлежания
Точных причин, провоцирующих патологию, не выявлено.
В результате исследований, были определены «стимулирующие» факторы, под действием которых, возможно, происходит нарушение локализации :
- Поздняя беременность, когда матери на момент рождения малыша более 35 лет;
- Длительное отсутствие беременности по причине первичного или вторичного бесплодия;
- Мультипаритет;
- Многоплодная беременность (особенно опасно при вынашивании трех плодов);
- Операция кесарева сечения в анамнезе, а также другие виды хирургических вмешательств на детородных органах;
- Увеличивается риск предлежания при частых беременностях с короткими промежутками;
- Низкое расположение яйцеклетки, которая после оплодотворения по каким-либо причинам имплантируется в нижнем сегменте;
- Беременность при помощи современных вспомогательных технологий репродукции – ЭКО.
Пагубные пристрастия и вредные привычки, только повышают риск неправильной плацентации.
Употребление наркотических или лекарственных средств способствует не только аномальному расположению, но и нарушению строения временного органа.
Какие беременные входят в группу риска возникновения патологии
Группа повышенного риска развития аномальной плацентации, представлена следующими категориями беременных:
- Возраст матери более 35 лет;
- Беременные азиатского происхождения;
- Беременность плодом мужского пола (ХY хромосомы);
- Развитие патологии в предыдущие беременности (риск полного или частичного предлежания увеличивается в 4 раза).
Симптомы предлежания плаценты
Основной признак, свидетельствующий об предлежании детского места – развитие кровотечения без болезненных ощущений.
Появление вагинальной крови может наблюдаться в любой срок гестации. В большинстве случаев патология регистрируется с 12 по 20 неделю беременности.
- Развивается железодефицитная анемия;
- Гипотония;
- Матка при пальпации становится мягче;
- Тонус матки остается неизменным;
- Кровотечение появляется внезапно, и зачастую в период ночного сна.
Для полного предлежания плаценты характерны следующие признаки:
- алый цвет крови;
- внезапное явление и прекращение кровянистых выделений;
- полное отсутствие болезненности.
Клиническое проявление патологии может быть вызвано несколькими факторами. Например, принятие горячей ванны, превышение физической нагрузки, кашель или половая близость.
Диагностика и степени предлежания у беременных
Выявить патологию можно только с помощью ультразвуковой диагностики. Согласно результатам трансвагинальной эхографии выделяют 4 степени патологии:
- при 1 степени плацента располагается в нижнем сегменте, расстояние до цервикального канала составляет 3 см;
- для 2 степени характерно касание края детского места маточного зева без перекрытия просвета;
- 3 степень — внутренний зев перекрывается краем плаценты таким образом, что ее расположение ассиметрично, то есть переходит на другую (противоположную) часть сегмента;
- При диагностировании 4 степени плацентации детское место располагается асимметрично, захватывая переднюю и заднюю стенки полости матки. Канал полностью перекрыт центральной частью.
- Благодаря УЗИ выявляется не только характер предлежания, но и размер плаценты, ее структура. Проводится оценка состояние плода и решается вопрос о тактике лечения.
Кроме УЗИ проводится лабораторное исследование крови и сбор анамнеза беременной.
При подозрении на предлежание гинекологический осмотр не проводится. Повышается риск открытия кровотечения.
Лечение патологии во время беременности
Медикаментозной терапии для устранения патологии не существует.
Основное лечение заключается в соблюдении щадящего режима и врачебного контроля.
Аномальная плацентация повышает риск преждевременных или ранних родов. Задача врачей в этом случае не допустить такого развития событий и пролонгировать беременность как можно дольше.
Терапия направлена на сохранение беременности:
- Спазмолитики;
- Гормонотерапия;
- Седативные препараты;
- Лекарственные препараты для повышения свертываемости крови;
- Витаминотерапия;
- В некоторых случаях — плазмаферез или переливание Er-массы;
- При полном центральном предлежании беременную госпитализируют для постоянного контроля за ее состоянием и за состоянием плода.
При установленном диагнозе беременной следует воздержаться от любых видов нагрузки, интимной близости и соблюдать постельный режим.
Последствия ПП для плода
- Аномалии органов;
- Анемия;
- Задержка внутриутробного развития;
- Билирубинемия;
- Недостаточная масса тела;
- Неправильное положение плода в материнской утробе;
- Необходимость в реанимационных мероприятиях;
- Задержка умственного восприятия;
- Неонатальная смертность 1-2 %, антенатальная – 0,3%.
Осложнения для матери
- Кровотечение в родов периоде;
- Отслойка плаценты;
- Приращение детского места к другим органом. При такой патологии для спасения материнской жизни требуется гистерэктомия – удаление матки;
- Сепсис;
- Эндометрит послеродовой;
- Экстренное переливание крови (тромбомассы и плазмы);
- Тромбофлебит.