Эхокардиография или УЗИ сердца при беременности представляет собой еще один вид дополнительных исследований, назначаемый исключительно при наличии определенных клинических показаний (о них мы расскажем ниже).
Эхокардиография является одним из видов ультразвукового исследования, который позволяет в реальном времени провести оценку работы сердца, а точнее сердечной мышцы, определить состояние сердечных клапанов, измерить толщину сердечных стенок, размеры полостей сердца, а также определить направление кровотока в сердце и измерить его скорость. Кроме того, благодаря данной процедуре можно произвести оценивание локальной и общей сократительной активности сердечной мышцы и измерить давление в легочной артерии.
Благодаря ультразвуковому исследованию сердца врач-узист может своевременно выявить проблемы, если они уже существуют или только начинают представлять опасность развития.
Содержание
- 1 Как делают УЗИ сердца плода?
- 2 Зачем делать электрокардиографию плода? Основные показания
- 3 На каком сроке делать исследование?
- 4 Нужно ли делать электрокардиографию плода?
- 5 Показания к обследованию
- 6 УЗИ при патологии
- 7 Показания к процедуре
- 8 На каком сроке можно проводить УЗИ
- 9 Проведение процедуры
- 10 УЗИ на ранних сроках беременности
- 11 Первое УЗИ при беременности
- 12 УЗИ при беременности на 20 неделе
- 13 УЗИ при беременности на 30 неделе
- 14 УЗИ сердца плода: основные показатели
- 15 Узи сердца при беременности — характеристика и показание для обследования
- 16 Причины
- 17 Как влияет гипертония на будущую маму и ребенка
- 18 Что делать
- 19 Показания и назначение
- 20 Суть диагностической процедуры
- 21 На каком сроке делают?
- 22 Этапы развития сердца плода
- 23 УЗИ сердца плода
- 24 Трактовка результатов УЗИ
Показания для УЗИ сердца
Беременным женщинам данная процедура обычно назначается при наличии жалоб на боли под грудиной в области сердца или при наличии у врача подозрений на отклонения от нормально работы сердца.
Основными показаниями для УЗИ сердца при беременности являются следующие:
- появление у женщины повышенной утомляемости, вялости или сильной одышки;
- «дрожание» над сердечной областью;
- жалобы на частое похолодание рук и ног, а также постоянная бледность или синюшность кожных покровов (чаще всего – губ, носа, конечностей и ушных раковин);
- остановка прибавки веса или его потеря;
- наличие сердечных шумов при прослушивании;
- увеличение печени (по данным УЗИ органов брюшной полости), сильные отеки ног и отек легких, что может говорить о наличии у женщины желудочковой недостаточности сердца;
- нарушение сердечного ритма (по данным электрокардиограммы);
- наличие операций на сердце или ишемической болезни сердца, инфарктов в анамнезе будущей матери;
- травмы в сердечной области грудной клетки;
- подозрение на аневреизму аорты и другие сердечно-сосудистые заболевания.
При выявлении любого из вышеперечисленных симптомов, а также при сильно отягощенной наследственности, женщине врачом-гинекологом будет выдано направление на УЗИ-диагностику сердца и коронарных сосудов.
Процедура выполнения УЗИ сердца
Запомните, что отправляться на эхокардиографию нужно с результатами анализов крови (ОАК), мочи (ОАМ) и расшифровкой электрокардиограммы (ЭКГ). Какой-либо специальной подготовки данная процедура не требует.
Сама процедура абсолютно безболезненна и не отличается от любого другого вида УЗИ (например, от УЗИ почек или УЗИ органов брюшной полости, или даже обычного планового УЗИ беременной матки). Во время проведения процедуры на грудную клетку наносится тонким слоем специальный проводниковый гель, по которому врач-узист будет проводить датчиком. Результаты в то же время передаются на монитор аппарата, и врач вам их незамедлительно сообщает.
Если результаты УЗИ сердца при беременности покажут наличие какой-либо патологии или будут не совсем в пределах нормы, то женщину направят на контроль к врачу-кардиологу.
Нет похожих статей по теме.
ПРОЙДИТЕ ТЕСТ (9 вопросов):
КАК ВЫ ОТНОСИТЕСЬ К СЕБЕ?
УЗИ сердца плода
Содержание:
- Как делают УЗИ сердца плода?
- Зачем делать электрокардиографию плода? Основные показания
- На каком сроке делать исследование?
- Нужно ли делать электрокардиографию плода?
Электрокардиография плода или УЗИ сердца плода – это высокотехнологичное исследование сердца плода с помощью ультразвукового аппарата с дополнительными кардиологическими программами, для чего необходимо наличие современной аппаратуры и специальной квалификации врача. Доктор должен иметь специализацию по пренатальной диагностике, а также, собственно, по электрокардиографии.
Как делают УЗИ сердца плода?
Процедуры бояться не стоит, она совсем безвредная как для здоровья женщины, так и для ребенка. Будущих мамочек пугает уже то, что им назначили это исследование: значит, с ними что-то не так, ведь это не рутинное исследование.
Они думают, что раз их подруга не сделала электрокардиографию плода, хотя имела показания к ее проведению, и родила здорового малыша, может, им тоже не стоит тратить лишние деньги и время на ненужное УЗИ? Но пугаться не стоит, лучше перестраховаться и полностью довериться рекомендациям врача.
УЗИ делают около тридцати минут. Если это трансабдоминальное исследование, то важно перед этим выпить около литра воды. Если же трансвагинальное, мочевой пузырь должен быть пустым. Методика проведения электрокардиографии не отличается от обычного УЗИ с той лишь разницей, что на мониторе прицельно рассматриваются только структуры сердца, сосуды и особенности кровотока в них.
Зачем делать электрокардиографию плода? Основные показания
Давайте детальнее рассмотрим условия, при которых вам могут порекомендовать сделать УЗИ сердца вашего плода:
- вы старше 35 лет;
- вы болеете сахарным диабетом, тиреотоксикозом, гипертонической болезнью, заболеваниями соединительной ткани;
- во время беременности вы перенесли инфекционное заболевание;
- вы или же отец ребенка имеете врожденный порок сердца (далее ВПС);
- ваш старший ребенок родился с ВПС;
- имеется внутриутробная задержка развития плода;
- прием некоторых препаратов (антидепрессанты, литий, ингибиторы АПФ, терапия НПВП) во время беременности;
- нарушения деятельности сердца или его строения, выявленные на плановом УЗИ;
- наличие заболеваний или генетических изъянов, которые часто сочетаются с ВПС;
- зачатие произошло путем ЭКО;
- вы имеете вредные привычки.
На каком сроке делать исследование?
Оптимальный срок проведения исследования находится в интервале между 19 и 22 неделями. Этот период характеризуется достаточным размером сердца и благодаря этому — отличной визуализацией его структур.
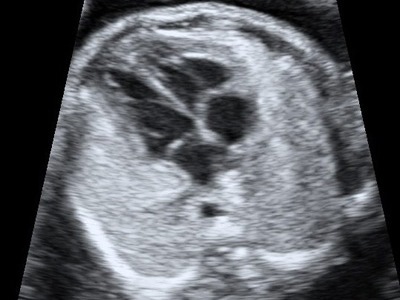
Повторное исследование может быть назначено, если:
- имеется недостаточное количество амниотических вод;
- плод занимает неудобное для исследования положение;
- беременная женщина имеет избыточный вес.
В этих случаях УЗИ повторяют через некоторое время столько, сколько нужно для достаточной визуализации необходимых структур. Если же врожденный порок развития все же выявлен, обязательно проводится динамическое наблюдение за состоянием плода регулярно раз в месяц.
Также возможно исследование сердца плода на сроке 11-14 недель, если есть доступ к высокотехнологичной аппаратуре, которую может позволить себе областная больница или крупная частная клиника. В этот период развития сердце плода имеет совсем крошечный размер, который приравнивается к рисовому зернышку, но уже можно увидеть грубые нарушения анатомии сердца. Какие пороки можно диагностировать в этот период?
- Гипоплазию левых отделов сердца;
- Трикуспидальную атрезию;
- Атрезию легочной артерии с интактной межжелудочковой перегородкой;
- Открытый атриовентрикулярный канал.
Нужно ли делать электрокардиографию плода?
Предупрежден – значит вооружен. Эта пословица как нельзя лучше подходит под данную ситуацию. Очень важно знать о возможных проблемах на ранних сроках, когда можно еще что-то изменить или пересмотреть свой образ жизни.
Также состояние плода непосредственно влияет на предстоящий способ родоразрешения. Форум будущих мамочек может склонить вас в сторону того или иного варианта, но крайне важно иметь профессиональное мнение по поводу возникшей ситуации, которое базируется на знаниях и опыте.
Делать или не делать электрокардиографию плода, решать непосредственно вам, но настоятельно советуем прислушиваться к рекомендациям своего врача и поддерживать постоянный контакт с ним.
Статьи по теме:
 Эхокардиография сердца и УЗИ сердца
Эхокардиография сердца и УЗИ сердца
Показания к обследованию
Существует ряд показаний к узи сердца плода, на которых ориентируются врачи и направляют на процедуру. На раннем сроке беременности на эхокардиографию могут направить только при наличии показаний со стороны матери. Факторы со стороны плода определяет специалист, который проводит ультразвуковую диагностику в любой из триместров беременности.
К факторам, требующим в дальнейшем проведения эхокардиографии плода со стороны матери относят:
- врождённый порок сердца у родителя ребёнка;
- предыдущая беременность с врождённым пороком сердца или атривоентрикулярным блоком;
- общие заболевания матери: диабет Тип 1, Тип 2, фенилкетонурия; употребление медикаментозных препаратов до момента зачатия ребёнка и после: противоэпилептические препараты, литиум, антидепрессанты, ингибиторы ангиотензинпревращающего фермента.
- употребление матерью неспецифических противовоспалительных медикаментов в период беременности 25-30 недель;
- Выявление у беременной инфекционных и вирусных заболеваний (токсоплазмоз, цитомегаловирус, парвовирус В19;
- аутоиммунные заболевания, поражающие сразу несколько органов;
- заболевания щитовидной железы;
- повышенное артериальное давление;
- употребление матерью во время беременности алкогольных напитков, наркотических средств, таких как: кокаин и марихуана;
- беременность методом эксктракорпорального оплодотворения.
К факторам, требующим в дальнейшем проведения эхокардиографии, со стороны плода относят:
- нарушения сердечного ритма с подозрением на врождённый порок сердца;
- нарушения толщины воротникового пространства;
- брадикардия (менее 100 ударов в минуту) и тахикардия (более 180 ударов в минуту)
- факторы плода, вызывающие сердечную несостоятельность, такие как: недостаточность трёхстворчатого клапана, аномальный кровоток в венозном протоке, синдром фето-фетальной трансфузии, монозиготные близнецы, аномальное развитие венозной системы, дефицит железа у плода, врождённое соустье между артерией и веной, единственная артерия пуповины.
- Наследственные заболевания с нарушением структуры хромосом.(Синдром Дауна, Патау, Едварда, Ди Георга, Тернера)
- Генетические заболевания с сопутствующей кардиомиопатией.
- На каком сроке беременности можно делать узи сердца?
Первая эхокардиография проводится на втором триместре беременности. Специалист оценивает структуру строения сердца и делает маркеры на врождённый порок. Начиная с 11 недели можно делать узи сердца ребенка в утробе. Учитывая тот факт, что этот жизненно важный орган на данном сроке размером с рисовую крупинку, специалист при помощи высокотехнологических кардио программ может обнаружить такие пороки сердца как:
- дефект левых отделов сердца;
- атрезия трёхстворчатого клапана;
- гипоплазия клапана, ствола и левой ветви лёгочной артерии;
- порок атриовентрикулярного канала.
Это самые сложные и в основном неоперабельные пороки сердца плода. На ранних сроках беременности невозможно выявить нарушения магистральных сосудов из-за слабой видимости их.
В случае если был выявлен порок центрального органа кровообращения в ранний период, то последующие обследования обязательны на 16 и 19 неделе вынашивания плода.Наиболее подходящим временем для эхокардиографического обследования считается период с 18 по 22 неделю беременности. Если делать узи в этот период, то результат получается наиболее продуктивным. Поскольку до этого сердце слишком маленьких размеров, а после – мало околоплодных вод. Большинство врождённых пороков определяют с помощью эхокардиографии. Но существуют немалая доля ВПС, которые невозможно выявить в пренатальный период. К ним относятся такие пороки: Ботталов проток, вторичная аномалия межпредсердной перегородки, сегментарное сужение просвета аорты (взрослый тип), слабовыраженные дефекты клапанов.
Похожие статьи
- УЗИ-сканирование головного мозга у новорожденных
- БПР на УЗИ в период беременности – что это такое?
- Боли в животе после прохождения УЗИ во время беременности
- ТВП на УЗИ: определение и оценка
- Экспертное УЗИ: причины проведения и принципы расшифровки результатов
- КТР и МРМ на УЗИ при беременности – что это такое?
УЗИ при патологии
При подозрении на отклонение ССС от нормального развития, специалисты назначают УЗИ сердца, так как это является наиболее быстрым и информативным обследованием. Диагностику проводят после трех предварительных проверок:
- аускультация сердца;
- УЗИ;
- эхокардиография;
Если какие-либо показатели и результаты предварительной диагностики указывают на патологию, необходимо немедленно провести ультразвуковое исследование сердца плода.
ЭхоКГ плода заключается в ультразвуковом обследовании с применением дополнительных датчиков, которые регистрируют деятельность сердца. Такая процедура не представляет никакой опасности ни для плода, ни для матери. Этот метод исследования позволяет выявить наличие пороков у ребенка еще до его рождения, в пренатальный период развития.
Читайте также: Комплексная диагностика состояния сосудов организма
Показания к процедуре
Специалисты отмечают множество ситуаций, при которых беременную женщину отправляют на ультразвуковое обследование сердца. На первых неделях беременности врачи делают УЗИ сердца плода только в случае наличия патологического состояния матери. Патологические факторы со стороны ребенка, которые указывают на нужду проведения эхографии проявляются с шестой недели беременности.
Патологические факторы со стороны матери, при которых показано УЗИ сердца плода, включают в себя:
- врожденный порок сердца у матери или отца младенца;
- наличие первого ребенка с врожденными аномалиями клапана или перегородок;
- сахарный диабет первого и второго типа;
- фенилкетонурия;
- прием неспецифических противовоспалительных лекарств во время беременности (до 29 недели);
- наличие вирусной или бактериальной инфекции у матери (цитомегаловирус, токсоплазма, парвовирус);
- аутоиммунные патологии, поражающие внутренние органы женщины;
- поражение щитовидной железы;
- высокое артериальное давление (гипертензия);
- вредные привычки (алкоголь, табак, наркотические вещества во время беременности);
- экстракорпоральное оплодотворение яйцеклетки матери;
- травма груди;
- неправильное расположение сердца плода;
- остановка прибавки веса или потеря веса.
Прием лекарственных препаратов перед и после зачатия также является показанием к проведению УЗИ. К таким лекарствам относят: Литиум, седативные таблетки, ингибиторы ангиотензина, противоэпилептические средства.
Со стороны плода выделяют следующие показания для проведения УЗИ сердца:
- нарушенный сердечный ритм (аритмия);
- подозрения на врожденные аномалии сердца (пороки);
- частота сердечных сокращений ниже 100 (брадикардия) или выше 200 (тахикардия) ударов в минуту;
- наследственные болезни, нарушающие структуру ДНК: синдром Дауна, Патау, Тернера, Едварда, Ди Георга;
- заболевания, вызывающие кардиомиопатию.
- недостаточность клапанов сердца;
- нарушение кровотока венозного русла;
- синдром фетальной трансфузии;
- однояйцевые близняшки;
- аномалии развития полых вен;
- низкий гемоглобин у плода;
- наличие у ребенка совмещенного устья между веной и артерией;
- одна пупочная артерия.
Все эти факторы обнаруживаются не раньше второго триместра беременности. При первых подозрениях на подобное отклонение от нормы следует немедленно провести ультразвуковое исследование плода.
На каком сроке можно проводить УЗИ
При беременности первая эхокардиография плода проводится на четвертом месяце беременности. При этом врач пытается определить врожденные пороки, структуру тканей сердца. С одиннадцатой недели разрешается проводить внутриутробное УЗИ сердца. Из-за того, что на этом сроке размер сердца крайне маленький, врач сможет выявить лишь малую долю возможных заболеваний.
Чаще всего при такой диагностике обнаруживают следующие патологии:
- нарушение строения левого предсердия;
- нарушение строения левого желудочка;
- атрезия трикуспидального клапана;
- блокада предсердно — желудочкового сплетения;
- недоразвитость левой ветви легочной артерии;
- недоразвитость клапана легочной артерии.
Читайте также: Обследование сосудов головы и шеи при помощи УЗИ
Такие пороки считаются одними из самых неподходящих для оперативного лечения. Патологии развития магистральных сосудов на ранних сроках выявить практически невозможно, так как на УЗИ их не видно.
Если удалось обнаружить нарушение со стороны центрального органа кровообращения в первые триместры беременности, то обязательно назначаются контрольные исследования на пятнадцатой и девятнадцатой неделе беременности.
Кроме того, существует множество врожденных пороков структур сердца, которые невозможно выявить в пренатальном периоде с помощью УЗИ. К таким порокам относятся:
- нарушение Ботталова протока;
- аномалия перегородок между предсердиями;
- атрезия нескольких сегментов аорты;
- мелкие нарушения строения клапанов.
Эхокардиографию советуют проводить в период с восемнадцатой по двадцать третью неделю вынашивания плода. Это объясняется тем, что до восемнадцатой недели сердце ребенка слишком маленькое, чтобы обнаружить патологию, а после двадцать третьей недели объем околоплодных вод уменьшается, что ухудшает видимость сердца.
Проведение процедуры
В медицинской практике различают три вида проведения ультразвуковой диагностики беременным девушкам:
- трансвагинально (через влагалище);
- трансабдоминально (через переднюю стенку брюшины);
На первых неделях процедуру рекомендуется проводить трансвагинально, потому что в это время зафиксировать как бьется сердце плода очень сложно. После шестой недели сокращение сердца становится более отчетливым и его удается зафиксировать трансабдоминальным методом ультразвукового исследования.
Перед проведением процедуры через живот, советуют не опустошать мочевой пузырь, чтобы приподнять матку для лучшего отображения. Женщине полагается лежать горизонтально на спине. Врач наносит гель на кожу живота, чтобы избежать возникновения воздушной прослойки, затем водит датчиком в области расположения плода.
Если УЗИ проводят через половые пути, следует заранее опустошить мочевой пузырь. После этого во влагалище вводят специальный датчик, с помощью которого проводят соответствующую процедуру.
УЗИ при беременности – это метод исследования состояния плода при помощи специального ультразвукового облучения живота матери. Во время УЗИ специалист может увидеть, как расположен плод в матке и насколько развитие малыша соответствует сроку беременности. УЗИ при беременности помогает узнать состояние здоровья малыша по специальным показателям. Современное УЗИ при беременности позволяет не только увидеть своего малыша, но и получить фотографию на память. На каком сроке лучше делать УЗИ?
УЗИ при беременности делают всем женщинам без исключения. После того, как ты встанешь на учет к гинекологу по месту жительства, тебе назначат УЗИ и сделают его бесплатно.
 На каком сроке лучше делать УЗИ? На протяжении всей беременности проводится 3 ультразвуковых исследования (УЗИ). На сроке 12, 20 и 30-32 недели беременности УЗИ проходит каждая беременная женщина. При необходимости проводят УЗИ на ранних сроках беременности (до 12 недель), и на поздних срока – непосредственно перед родами.
На каком сроке лучше делать УЗИ? На протяжении всей беременности проводится 3 ультразвуковых исследования (УЗИ). На сроке 12, 20 и 30-32 недели беременности УЗИ проходит каждая беременная женщина. При необходимости проводят УЗИ на ранних сроках беременности (до 12 недель), и на поздних срока – непосредственно перед родами.
УЗИ на ранних сроках беременности
Первое УЗИ при беременности врачи назначают на сроке 12 недель. Однако некоторые гинекологи советуют сделать УЗИ на ранних сроках беременности. Воздействие УЗИ при беременности еще не до конца изучено. Прямых доказательств того, что УЗИ при беременности приносит вред будущему малышу, нет. Поэтому опытные врачи не назначают УЗИ на ранних сроках беременности без особых показаний.
УЗИ на ранних сроках беременности необходимо если:
- Женщина ощущает потягивание и боли внизу живота;
- Врач подозревает угрозу прерывания беременности;
- Подозрения врача на внематочную беременность;
- Наличие кровянистых выделений из влагалища.
Если подобных симптомов у женщины не наблюдается, то УЗИ на раннем сроке беременности (до 12 недель) не требуется.
Первое УЗИ при беременности
Первое УЗИ при беременности 12 недель необходимо для подтверждения прогрессирующей беременности и уточнения срока беременности. В это время врач определит срок беременности и предполагаемую дату родов с точностью до 2-3 дней. Первое УЗИ при беременности помогает выявить возможные пороки в развитии плода. Во время УЗИ при беременности 12 недель специалист проверяет наличие головы, ручек, ножек, определяет многоплодность. Врач определяет место прикрепления плаценты, количество и качество вод, а также возможные признаки осложнений (гипертонус матки, отслойка плаценты и другие).
УЗИ при беременности на 20 неделе
Второе плановое УЗИ при беременности проводится в 20-22 недели беременности. Это очень важный период в развитии плода, поэтому необходимо производить тщательный осмотр плода. Во время УЗИ при беременности на 20 неделе выявляются возможные отклонения в анатомии, развитии и формировании главных органов малыша. Во время второго планового УЗИ при беременности врачам иногда удается определить пол будущего малыша.
 УЗИ при беременности на 30 неделе
УЗИ при беременности на 30 неделе
На 30-32 неделе беременности проводят плановое третье УЗИ при беременности. На этом этапе врач определяет зрелость плаценты, количество околоплодных вод, вес малыша, предлежание. Если беременности протекает с осложнениями, то дополнительно проводят доплеровское обследование, чтобы определить интенсивность маточно-плацентарного кровотока.
Расшифровка сокращений
БПР, или БРГП ( BPD ) – бипариентальный размер головы
ЛЗР – ( OFD ) – лобно-затылочный размер головы
ДГрК – диаметр грудной клетки
ДБ – ( FML ) длина бедра ( под этим понимают длину бедренной кости )
ДЖ – ( ABD ) диаметр живота
ОЖ – ( AC ) окружность живота
ОГ – ( НС ) окружность головы
ДП – ( HUM ) длина плеча
РС – размер сердца
РМ – размер мозжечка
Необходимо медицинское обследование во время беременности – это УЗИ. На каком сроке лучше делать УЗИ беременным, определяет врач. УЗИ на ранних сроках беременности врач назначает при появлении определенных признаков. УЗИ при беременности – это единственный способ выявить возможные пороки в развитии малыша, поэтому отказываться от него не стоит.
УЗИ сердца плода: основные показатели
На различных этапах беременности в зависимости от показателей, врач может назначить вам процедуру обследования сердца. Если после исследования вы беспокоитесь о состоянии малыша, то постарайтесь выяснить ряд следующих показателей, с помощью которых сможете получить консультацию у опытного кардиолога:
- Расположение сердца малыша.
- Размеры исследуемого органа.
- Правильное размещение оси сердца.
- Совпадают ли размеры желудочков и предсердий.
- Имеет ли межжелудочковая перегородка дефекты?
- Атриовентрикулярные клапаны – как расположены.
- Замечены ли изменения перикарда, миокарда, эндокарда.
Имея на руках такие показания, вы сможете узнать, существует ли у ребенка патологии сердца и что необходимо делать для улучшения состояния.
Узи сердца при беременности — характеристика и показание для обследования
УЗИ сердца при беременности – необходимая процедура выявления состояния здоровья женщины перед вынашиванием плода. Данная процедура является необязательной и назначается определенному типу женщин, встающим на учет по беременности.
Значение УЗИ сердца при беременности
УЗИ сердца – информативный и безопасный метод диагностики
УЗИ сердца на медицинском языке звучит как эхокардиография. Он позволяет определить наличие сбоев в работе сердца у беременной женщины, оценить работу всех видов сердечных клапанов и измерить среднюю скорость кровотока.
Способность сердечной мышцы к сокращению и расслаблении, а также затраченное на это время также фиксируется при помощи эхокардиографии.
УЗИ сердца позволяет оценить вероятность риска развития сердечных заболеваний у будущей мамы и назначить своевременное лечение.
Благодаря такой процедуре женщинам с больным сердцем назначаются специальные лекарственные средства позволяющие стимулировать деятельность сердечной мышцы и выносить здорового малыша.
Когда назначают обследование?
Ультразвуковое исследование сердца лечащий врач назначает беременной женщине в следующих случаях:
- Сильная одышка.
- Болевые ощущения в области грудной клетки.
- Приступы тахикардии.
- Наличие сердечно-сосудистых заболеваний, обнаруженных ранее у женщины.
- Состояние хронической усталости.
- Ранее проводимые операции на сердечной мышце и клапанах сердца.
- Сбои в сердечном ритме и многое другое.
Все вышеперечисленные причины напрямую влияют на нормальное протекание беременности, поэтому перед постановкой на учет врач внимательно исследует состояние сердца у будущей мамы.
Во время всего периода беременности женщина обычно набирает в весовой категории, что увеличивает нагрузку на работу сердечной мышцы.
Если в работе сердца ранее имелись какие-либо отклонения, да еще возникновение дополнительных нагрузок в связи с увеличением массы тела, беременность и вынашивание плода может быть под угрозой.
Поэтому беременным женщинам не стоит скрывать от врача свои жалобы на боли в сердце, ради здоровья будущего малыша. Эхокардиография поможет не только сохранить здоровье женщины, но и будет способствовать развитию здорового плода.
об УЗИ сердца:
Можно ли выносить здорового малыша с пороком сердца у матери?
При диагнозе порока сердца многие женщины не рискуют сами вынашивать ребенка и тем более самостоятельно рожать. Чрезмерная боязнь за собственное здоровье и жизнь у многих побеждает желание материнства.
К счастью современная медицина шагнула далеко вперед и предлагает в таких случаях много вариантов, обеспечивающих нормальное протекание беременности и вынашивание здорового малыша.
Если женщина с диагнозом порок сердца решает завести собственного ребенка, ультразвуковое сканирование ее сердечной мышцы позволяет выявить все сбои в сердечном цикле и дать точный прогноз появления опасных патологий для будущего малыша и здоровья мамы.
Чтобы выносить здорового ребенка маме придется регулярно в период всей беременности посещать врача-кардиолога, у которого она наблюдается. Кроме того, будущая мама должна строго соблюдать все его рекомендации и предписания, а также периодически обследоваться.
Кардиологи обязательно пропишет специальный витаминный рацион, ежедневные прогулки, максимум положительных эмоций и отсутствие тревог и стрессов. Чрезмерные физические нагрузки, также могут причинить вред и маме и малышу, поэтому во время беременности стоит от них отказаться.
Читайте: Третье УЗИ при беременности: нормы обследования в таблицах
Обследование сердца беременной женщины, при подозрении или диагнозе на пороки в нем, обычно бывает не менее трех раз:
| Обследование | Сроки и особенности |
| Первое | Назначается на двенадцатинедельном сроке беременности. В этот период дается полная оценка состоянию всей сердечно-сосудистой системы женщины. При наличии явных патологий в работе сердца, может ставиться вопрос и о прекращении беременности. |
| Второе | Назначается на сроке 28-32 недель. Здесь кардиолог изучает работу сердечного цикла в связи с возрастающими нагрузками массы тела, а при возможности даже назначает некоторую диету, не дающую женщине сильно набирать в весе. |
| Третье | Обычно бывает перед установленной датой родов, где-то за две недели. Его целью является определение возможности женщины родить самой или прибегнуть к помощи хирургического вмешательства. |
Больше информации об эхокардиографии можно узнать из видео:
Несмотря на многочисленный риск в современном мире огромное количество женщин с различными заболеваниями сердца сами выносили и родили здоровых малышей. Бояться этого не стоит, нужно лишь вовремя обращаться с жалобами к врачам и выполнять все их рекомендации.
Источник: http://DiagnozLab.com/uzi/pregnancy/uzi-serdtsa-pri-beremennosti-harakteristika-i-pokazanie-dlya-obsledovaniya.html
Причины
Измерять давление при беременности врачи рекомендуют регулярно. Особенно это касается тех женщин, у которых и раньше наблюдалось его повышение.
Для этого используется тонометр. Некоторые медики считают, что более точные показатели показывает механический прибор. Но в домашних условиях намного удобнее будет использовать электронный тонометр.
Заподозрить у себя повышенное давление можно по таким признакам:
- частые головные боли;
- головокружение;
- возникновение «мушек» перед глазами;
- ухудшение общего состояния;
- тошнота, которая даже может заканчиваться рвотой;
- ощущение шума в ушах;
- покраснение кожи (чаще всего отдельных участков на лице или груди).
Хотя не исключено, что гипертония во время беременности не будет себя никак проявлять и будет выявлена только во время планового посещения врача.
Почему так происходит? Высокое давление во время беременности может быть следствием таких причин:
- Стрессовые ситуации;
В данный период ваш организм испытывает повышенные нагрузки, поэтому, в случае стресса, он просто не успевает быстро адаптироваться к возникшей ситуации, вследствие чего и повышаются показатели артериального давления.
- Наследственный фактор;
Если кто-то из ваших близких родственников страдает от гипертонии, то не исключено, что вы тоже рано или поздно столкнетесь с такой проблемой. Даже, если раньше вы никогда не сталкивались с этим, то, с наступлением беременности, организм может дать сбой.
- Недостаточность компенсаторных сил;
Сейчас ваш организм работает с удвоенной силой. Поэтому сердце может просто не справляться с тем, что через него теперь проходит больший объем крови.
- Сахарный диабет;
Данная патология не приводит к гипертонии, однако диабет может стать провоцирующим фактором.
- Курение будущей мамы;
Доказано, что никотин негативно влияет на состояние всего организма, но особенно беззащитна перед его действием оказывается сердечно-сосудистая система.
- Недостаточная физическая активность;
Если вы ведете малоподвижный образ жизни то, с наступлением беременности, сердце оказывается неподготовленным к повышенным нагрузкам, которые оно сейчас вынуждено испытывать.
Начните готовиться к родам по курсу «Пять шагов к успешным родам», где вас ждет не только комплекс дыхательных упражнений, но и рекомендации о подготовке тела к родам + нормализация вашего психологического состояния.
Только спокойная женщина рожает легко. Переходите по ссылке на курс: Пять шагов к успешным родам>>>
- Ожирение или высокая масса тела, в том числе и резкий набор веса;
Вы, наверное, слышали, что лишний вес негативно сказывается на состоянии сердца. Поэтому сейчас нужно внимательно следить за прибавкой в весе и не допускать того, чтобы она была слишком большой.
- Патологии почек;
Врачи уже давно отметили взаимосвязь между нарушением в работе этого органа с повышением артериального давления.
- Изменения в работе надпочечников, щитовидной железы или гипофиза. Вообще любые гормональные изменения в организме женщины могут привести к повышению давления.
Как влияет гипертония на будущую маму и ребенка
Чем опасно высокое давление при беременности и почему его рекомендуют постоянно контролировать?
Повышенные показатели давления могут указывать на развитие гестоза. Это — опасное заболевание, коварство которого заключается в нарушении функционирования жизненно-важных органов. Прежде всего, начинает страдать сердечно-сосудистая система.
Читайте подробности в статье Гестоз при беременности>>>.
- При гестозе, в стенках сосудов могут возникать микроскопические отверстия, через которые жидкость и белок из плазмы проникают в ткани, что приводит к их отеку. В основном они поражают конечности;
- Очень опасным состоянием может стать отек плаценты, в результате которого, плод испытывает острый дефицит кислорода;
- Тяжелейшей формой гестоза является эклампсия – это такая патология, при которой происходит серьезное поражение нервной системы, что приводит к потере сознания или даже коме.
Высокое давление при беременности в 1 триместре может указывать на хроническую или гестационную гипертензию.
Гестационная гипертензия может возникнуть, как реакция на саму беременность. При этом, на начальных сроках, кровеносные сосуды сужаются, а плод начинает испытывать дефицит кислорода и питательных веществ.
Причиной хронической гипертензии могут стать различные патологические процессы в материнском организме. Чаще всего она появляется в ответ на нарушение работы почек или органов эндокринной системы.
Высокое давление при беременности во 2 триместре встречается реже всего и может быть связано с развитием гестоза.
Знайте! В группе риска в первую очередь оказываются женщины, в организме которых развивается инфекция, происходит интоксикация или они часто бывают стрессы.
Высокое давление при беременности в 3 триместре может быть связано с наследственными факторами. Поэтому, если у вас также есть данная предрасположенность, вам следует более тщательно следить за своим состоянием.
О том, какие изменения происходят в организме женщины в этот период, читайте в статье 3 триместр беременности>>>.
Важно! Если повышенные показатели артериального давления наблюдаются в течение длительного периода времени, то появляется риск отслойки плаценты.
Высокое давление на поздних сроках беременности может стать причиной преждевременных родов.
Во время родов, гипертензия способна вызвать судорожный синдром – негативное состояние, которое может угрожать, как маме, так и ребенку.
Что делать
Как видите, гипертония при беременности может быть очень опасной.
Что делать при высоком давлении при беременности? Привести показатели в норму можно несколькими способами:
- Чаще всего медики прибегают к назначению лекарственных препаратов. При этом помните, что назначать себе их прием самостоятельно нельзя, так как это может привести к развитию серьезных осложнений;
- Лечение гипертонии при беременности также возможно народными средствами. Однако, в этом случае, важно, чтобы врач постоянно контролировал ваше состояние;
- Если показатели давления не сильно превышены и наблюдается такое состояние периодически, то снизить их помогут регулярные пешие прогулки, изменение рациона питания (исключение из него жирного, жареного, острого, соленого и сладкого) и профилактика стрессовых ситуаций.
Что касается медикаментозной терапии, то ее должен назначать лечащий врач. Перед этим он проведет комплексное обследование, которое включает в себя лабораторное исследование крови и мочи, электрокардиограмму, в некоторых случаях, УЗИ сердца.
Кстати, узнайте из статьи о том, какие анализы сдают при беременности?>>>.
Только после этого можно будет понять, какой препарат сможет вам помочь. Обычно, медики назначают Папазол, Допегит или Эгилок. Если же показатели давления слишком повышенные, то назначается Нифедипин.
Решив использовать для лечения средства народной медицины, обязательно внимательно следите за своим самочувствием.
Внимание! Любые неприятные ощущения, которые могут проявляться тошнотой, нарушением пищеварения и т. п. являются поводом к немедленной отмене приема такого лекарства.
Есть мнение, что снизить давление помогают свежеприготовленные соки. Для этого можно использовать:
- свеклу;
- морковь;
- яблоко;
- тыкву;
- клюкву (читайте статью по теме: Клюква при беременности>>>);
- бруснику;
- гранат.
Среди других эффективных народных средств стоит выделить:
- отвар из шиповника;
- отвар из семян укропа;
- тыквенное пюре с медом (узнайте о том, можно ли мед при беременности?>>>).
При корректировке рациона, следует отдать предпочтение кисломолочным продуктам с небольшим процентом жирности, морской рыбе и другим морепродуктам, растительным маслам, крупам и отрубям.
Подробнее о здоровом питании при беременности, читайте в книге Секреты правильного питания для будущей мамы>>>
Чтобы вопрос, как снизить давление при беременности не возникал вовсе, женщине важно заниматься профилактикой гипертонии. К основным профилактическим мерам можно отнести:
- Нормальный сон и полноценный отдых. При этом, ночной сон должен быть не менее 8-9 часов. Также нужно в течении дня устраивать себе перерывы, во время которых рекомендуется прилечь, приподняв ноги немного вверх;
- Отсутствие любых перегрузок, как физических, так и психоэмоциональных. Если ваша работа связана с постоянными стрессами или физической нагрузкой, следует рассмотреть вопрос о переходе на более легкий труд;
По этому вопросу на сайте есть подробная статья: Легкий труд при беременности>>>)
- Регулярная физическая активность;
- Правильный рацион может стать своеобразной гарантией нормального артериального давления. Для этого нужно полностью убрать из него такие продукты, которые могут оказывать возбуждающее действие на нервную систему (кофе и т. д.);
- Важно контролировать набор веса. Он должен быть постепенным и не превышать рекомендованных показателей;
- Чтобы избежать любых осложнений, которые может спровоцировать гипертония, важно регулярно проводить измерения показателей давления и, в случае их повышения, сразу же принимать меры.
При возникновении гипертонии, обязательно обращайтесь к своему врачу.
Не стоит решать эти вопросы дома, с близкими людьми или ждать. Если врач подтвердит отсутствие причин для волнений, то и отлично: вернетесь домой и будете спокойно жить обычной жизнью.
В комментариях поделитесь, как ведет себя ваше давление? Влияет ли давление на ваше самочувствие?
Читайте также:
- Простуда при беременности
- Отеки при беременности
- Таблетки от головной боли при беременности
Показания и назначение
 Многих будущих мам интересует, зачем назначают УЗИ сердца плода при беременности. Основная цель процедуры заключается в выявлении заболеваний миокарда и сосудов на раннем этапе внутриутробного развития. Благодаря этому становится возможным оказание своевременной помощи ребенку при рождении, подготовка необходимых лекарственных медикаментов и оборудования.
Многих будущих мам интересует, зачем назначают УЗИ сердца плода при беременности. Основная цель процедуры заключается в выявлении заболеваний миокарда и сосудов на раннем этапе внутриутробного развития. Благодаря этому становится возможным оказание своевременной помощи ребенку при рождении, подготовка необходимых лекарственных медикаментов и оборудования.
Выделяют две группы показаний для проведения ЭХО КГ: со стороны женщины и будущего ребенка. В первом случае исследование будет назначаться при:
- наличии врожденных сердечных пороков у одного из родителей;
- наличии дефектов развития у предыдущего ребенка;
- развитии у будущей мамы сахарного диабета, фенилкетонурии или заболеваний щитовидной железы;
- приеме противоэпилептических средств, антидепрессантов, НПВС на начальном этапе беременности;
- чрезмерном употреблении спиртосодержащих напитков, наличии зависимости от курения;
- развитии аутоиммунных заболеваний будущей мамы;
- появлении во время вынашивания ребенка таких заболеваний, как краснуха, токсоплазмоз, цитомегаловирусная инфекция;
- экстракорпоральном оплодотворении.
Среди показаний со стороны плода для получения эхокардиограммы выделяют:
 изменение сердечного ритма;
изменение сердечного ритма;- уменьшение или увеличение толщины воротниковой зоны;
- выявленные наследственные патологии, имеющие хромосомный характер (например, синдром Дауна, Шерешевского-Тернера);
- патологии кровообращения в венозном протоке;
- наличие синдрома фето-фетальной трансфузии при развитии близнецов;
- наличие единственной артерии пуповины.
Суть диагностической процедуры
Ультразвуковое исследование является одним из немногих диагностических методов, которое сопровождается отсутствием дискомфорта при его проведении. Во время манипуляции на животе будущей матери врач устанавливает специальный датчик. Он фиксирует колебания.
Последние, сталкиваясь с органами матери и плода, отражаются на аппарат. С помощью анализирующего устройства колебания обрабатываются. Врач осуществляет расшифровку, делая заключение о развитии ребенка. Качественный анализ состояния возможен при наличии специальных программ на аппарате, цветного картирования кровотока и доплера.
Существует другой вариант эхо процедуры миокарда плода – трансвагинальный. Обследование проводят через влагалище, в которое вводят датчик. Манипуляция безболезненна и не доставляет женщине дискомфорта.
Разновидностью УЗИ-диагностики является допплерография. Суть процедуры сводится к ультразвуковому методу исследования кровотока в сосудах. Эффект Доплера позволяет:
- Получить специалисту большое количество информации, нужной для оценки течения беременности и развития плода в утробе.
- Выявить уже развивающееся заболевание и показать ранние признаки других дефективных явлений при нарушении кровообращения, поражении сосудов.
На каком сроке делают?
Процедуру можно проводить на разных этапах ожидания малыша. В зависимости от периода, она имеет определенную специфику:
Первый триместр. Выявляется частота сокращений миокарда. Величина позволяет определить состояние плода, его самочувствие. В норме показатель сердцебиения равен 140-160 ударам в минуту. При отклонении от данного числа существует вероятность наличия гипоксии и других аномалий развития.
 Второй триместр. Структура сердца плода напоминает миокард взрослого человека уже на 14 неделе. Однако оптимальным сроком обследования считается 26-28 неделя беременности. В это время можно увидеть клапаны, перегородки, другие составляющие структуры миокарда.
Второй триместр. Структура сердца плода напоминает миокард взрослого человека уже на 14 неделе. Однако оптимальным сроком обследования считается 26-28 неделя беременности. В это время можно увидеть клапаны, перегородки, другие составляющие структуры миокарда.
Третий триместр. Обследование сделать можно, но в некоторых случаях результаты бывают ложными, поэтому доверяют им с небольшим процентом вероятности. Это ответ на вопрос, почему УЗИ необходимо делать вовремя.
Этапы развития сердца плода
На ранних стадиях развития (с третьей по пятую неделю беременности) происходит закладка всех систем будущего ребенка. На этих сроках эмбрион «похож» на ушную раковину, изогнутую буквой С. В центре видно нервную трубку с небольшим утолщением с одной стороны, которая затем станет головным мозгом. По бокам от нее вырисовываются сомиты — тканевые сегменты, которые станут мышцами и другими тканями тела.
Во сколько недель формируется сердце?
Сердечно-сосудистая система первоначально выглядит как трубка, окружающая тело эмбриона. Ее можно определить на 4 неделе беременности. Первое сокращение происходит в изогнутом конце сосудистой трубки в это же время. Его еще нельзя назвать полноценным сердцебиением.
На пятой неделе от зачатия определяется пульсация однокамерного сердца. К концу 9 недели сердце становится полноценным, состоящим из четырех отделов (два предсердия и два желудочка). Оно сокращается и перекачивает кровь по первичным сосудам малыша.
Уже к концу 22 недели сердце ребенка полностью сформировано, но имеет некоторые отличия от взрослого органа, которые приспособлены для получения кислорода из системы кровообращения матери. Это овальное окно — отверстие между предсердиями и боталлов проток, который соединяет легочную артерию с аортой. Обе эти структуры спадаются после рождения малыша.
УЗИ сердца при беременности — информативный способ отследить этапы описанного процесса.

УЗИ сердца плода
Беременных женщин всегда интересует как развивается сердце малыша. Ведь от нормального формирования этого органа зависит здоровье и жизнь их ребенка. Поэтому, остановимся подробнее, что можно увидеть на УЗИ в зависимости от срока беременности, когда появляется сердцебиение у плода.
Технические возможности эхокардиографии выявляют несколько характеристик сердечно-сосудистой системы плода:
- Частота сердечных сокращений — впервые начинает прослушиваться на 6-7 неделе беременности (хотя первое сердцебиение плода происходит на 4-5 неделе, его невозможно обнаружить с помощью ультразвукового метода так рано).
- Камеры сердца можно определить на 14 неделе (исследуют предсердия, желудочки, размеры овального окна).
- Строение более мелких структур хорошо видно, начиная с 18 недели от зачатия. Именно в этот время изучают правильное формирование митрального и трикуспидального клапанов, диагностируют врожденные пороки сердца.
В конце беременности и перед родами сердце ребенка по УЗИ изучать бессмысленно, так как ультразвуковые волны встречают много препятствий на пути. Изображение получается нечетким. Оптимальный срок для УЗИ сердца при беременности — от 7 до 22 недели.
Как проводится исследование
Сонография плода бывает двух видов: через переднюю брюшную стенку и трансвагинальная (через влагалище). Последний способ вызывает много опасений у женщин. Насколько вредно делать трансвагинальное УЗИ? Можно ли повредить матку влагалищным датчиком?
Все эти страхи необоснованны, так как процедура так же безопасна, а вагинальный датчик даже не касается шейки матки. Отличается поза при процедуре — в одном случае женщина ложится на кушетку на спину, и врач водит прибором по передней брюшной стенке, в другом — положение пациентки аналогично обычному гинекологическому исследованию. Датчик вводится на небольшую глубину во влагалище.
С помощью трансвагинального УЗИ можно услышать сердцебиение плода раньше, так как метод более чувствителен, чем обычный.

Трактовка результатов УЗИ
Первый удар сердца маленькой жизни — это важный эмоциональный показатель для женщины. Именно с этого момента она полностью начинает ощущать себя матерью. Когда женщина получает результаты УЗИ сердца при беременности, у нее возникает много вопросов, что означают эти непонятные термины и характеристики? Расшифруем некоторые из них:
- Тахикардия — увеличение частоты сердечных сокращений.
- Брадикардия — уменьшение количества ударов сердца в минуту.
Поскольку ЧСС сильно отличается в зависимости от срока беременности, трактовку этих показателей лучше доверить грамотному врачу. Мы приведем средние значения частоты сердечных сокращений в зависимости от недели гестации.
| Срок в неделях | Частота сердечных сокращений (ударов/минуту) |
| 4-6 | 80-85 |
| 6 | 100-130 |
| 7 | 130-150 |
| 8 | 150-170 |
| 9 | 170-190 |
| 10 | 170-190 |
| 11 | 140-160 |
| 12-40 | 140-160 |
Цифры показывают, что ЧСС плода сначала постепенно увеличивается и достигает максимума в 9-10 недель. Затем показатель снижается и приходит к уровню новорожденного ребенка.
Если на начальных этапах беременности прослушивается сердцебиение с частотой 180 ударов в минуту, это тахикардия. Но если тот же показатель определяется в 9-10 недель, то это абсолютно нормально.
Факторы, влияющие на ЧСС плода
Частота сердечных сокращений реагирует увеличением на незначительные отклонения в окружающей среде. К «физиологическим» причинам тахикардии плода относят:
- стрессы, физическая и эмоциональная нагрузка матери;
- пребывание в душном помещении;
- плохой сон;
- погрешности в диете (кофе, крепкий чай, дефицит железа и витаминов в пище), вредные привычки (курение);
- болезни женщины.
Эти причины временные, после исчезновения провоцирующего фактора ЧСС нормализуется. Поэтому, никогда нельзя сразу паниковать, нужно довериться гинекологу и провести повторную процедуру.
Если ЧСС плода повышено долгое время, то это признак внутриутробной гипоксии. Ребенок не получает достаточно кислорода по фетоплацентарной системе и компенсирует это увеличением частоты сердечных сокращений. Причины этого следующие:
- Гормональный дисбаланс у матери: гипертиреоз (повышение уровня гормонов щитовидной железы), сахарный диабет, патология гипофиза.
- Потеря жидкости и электролитов (сильная рвота при токсикозе, кишечные инфекции у женщины).
- Анемия беременных или большая кровопотеря при травме.
- Тяжелые хронические заболевания, которые всегда обостряются при беременности: туберкулез, болезни органов дыхания, вирусный гепатит, гипертония, миокардит и многие другие.
Ребенок тоже может иметь патологию, которая заставляет его сердце биться быстрее: внутриутробная инфекция, аномалии развития хромосом, резус-конфликт, анемия плода, обвитие пуповины и преждевременная отслойка плаценты. Иногда определить сердцебиение ускоренного темпа можно по вполне позитивному поводу — многоплодная беременность.
Еще более опасное состояние — брадикардия (редкие удары сердца). Когда можно услышать замедленную ЧСС? Факторы практически те же, что и при тахикардии. Только неблагоприятное воздействие имеет большую продолжительность, и организм ребенка уже не справляется. Происходит декомпенсация, которая может угрожать жизни малыша.

Различают два вида брадикардии плода:
- Базальная. При этом ЧСС не бывает ниже 110 ударов в минуту при сроке больше 7 недель беременности. Это не так опасно, процесс обратим при своевременном устранении причин брадикардии.
- Децелерантная. Частота сердечных сокращений ниже 90 ударов в минуту. Это уже экстренное состояние, которое требует немедленной госпитализации беременной женщины в стационар.
В зависимости от срока гестации врачи определяют тактику борьбы с провоцирующими факторами (если срок маленький, женщине предстоит долгое лечение по сохранению беременности, если срок достаточный, то назначают экстренное родоразрешение).
Выявление пороков сердца
С помощью эхокардиографического метода можно обнаружить тяжелые пороки сердца с точностью 75-85 %. Эта чувствительность позволяет назначать исследование всем беременным женщинам. Зачем? Для исключения такой серьезной патологии как:
- единственный желудочек сердца;
- сужение просвета аорты и легочной артерии;
- дефекты эндокардиальных подушек.
На каком сроке лучше проводить диагностику? Оптимальными считаются 14 и 20 неделя беременности. Диагностика пороков сердца во время внутриутробного развития требует высокочувствительной аппаратуры и, самое главное, хорошей квалификации врача диагноста. Если есть подозрение на это заболевание ребенка, женщину всегда направляют в специализированное медицинское учреждение, где уточняется диагноз и решается вопрос о тактике лечения и родоразрешения.