Гноятся глаза у ребенка — достаточно частая проблема и для лечения недуга необходим комплекс мер, так как он вызывает дискомфорт и возможные последствия, заканчивающиеся потерей зрения. Сначала выявляется причина и требуется помощь окулиста, он определит диагноз и выпишет специальные лекарства.Случается, что гной образуется на фоне других болезней, нуждающихся в лечении.
Гноятся глаза у ребенка — достаточно частая проблема и для лечения недуга необходим комплекс мер, так как он вызывает дискомфорт и возможные последствия, заканчивающиеся потерей зрения. Сначала выявляется причина и требуется помощь окулиста, он определит диагноз и выпишет специальные лекарства.Случается, что гной образуется на фоне других болезней, нуждающихся в лечении.
Содержание
- 1 Лечение конъюнктивита у детей
- 2 Симптомы и диагностика конъюнктивита
- 3 Бактериальный конъюнктивит у ребенка: лечение каплями
- 4 Причины покраснения детских глазок
- 5 Симптомы
- 6 Диагностика
- 7 Как лечить покраснение детских глаз?
- 8 Профилактика
- 9 Гноятся глаза у ребенка — причины проблемы
- 10 Красные глаза у ребенка в 2 года — что делать
- 11 Проблема возникла при простуде
- 12 Основные причины опухания
- 13 Возможные осложнения и последствия
- 14 Профилактика
- 15 Важные рекомендации
- 16 Причины
- 17 Симптомы
- 18 Диагностика
- 19 На какие вещества может быть аллергия?
- 20 Причины патологической реакции иммунитета на химические вещества
- 21 Разновидности и симптомы
- 22 Применение народных средств
- 23 Профилактика
- 24 Аллергия у детей
- 25 Лечение
- 26 Профилактика бытовой аллергии
Лечение конъюнктивита у детей
Слизистая оболочка глазного яблока или конъюнктива выполняет две важные функции: защиту поверхности глаза и выделение компонентов слезной жидкости, увлажняющей органы зрения. Воспаление конъюнктивы может быть вызвано вирусами, бактериями, аллергенами, травмой глаза или раздражением из-за вредных факторов (пыли, дыма, химических веществ), а также являться вторичным симптомом при болезнях глаз. Воспалительный процесс в конъюнктиве называют конъюнктивитом. Методы лечения заболевания и выбор препарата зависят от фактора, вызвавшего воспаление, возраста и индивидуальных особенностей организма.
Конъюнктивиты у ребенка, особенно младшего возраста, протекают легче, чем у взрослых, при схожей симптоматике, при этом намного чаще встречается бактериальная форма заболевания. Заболевание подразделяют по формам и разновидностям. При внезапном начале болезни говорят об остром конъюнктивите, при хронической форме симптомы нарастают постепенно. Для детского возраста хронический конъюнктивит не характерен, хотя может развиваться на фоне аллергии или при самостоятельных попытках лечения бактериального или вирусного вида заболевания, неверном подборе препарата, прерывания курса терапии, что способствует формированию устойчивости патогенных микроорганизмов к антибиотикам.
В зависимости от причины заболевания выделяют следующие виды конъюнктивитов:
- конъюнктивиты вирусные: у детей наиболее часто возбудителем являются аденовирус (аденовирусная инфекция вызывает фарингит и конъюнктивит), энтеровирус, вирус простого герпеса человека. Данная разновидность конъюнктивитов заразна и распространяется при контакте с больным или вирусоносителем, а также может передаваться через предметы. Аденовирусная инфекция отличается высокой контагиозностью, так, в группе детского сада при заболевании одного ребенка конъюнктивит развивается у большей части контактировавших с больным детей;
- бактериальный вид чаще всего является следствием размножения на слизистой глаза стрептококков, пневмококков, стафилококков, присутствующих в окружающей среде. При несоблюдении личной гигиены и наличии инфекций дети могут быть инфицированы хламидией и гонококком как в процессе прохождения через родовые пути матери (в таком случае заболевание развивается в младенчестве) или при заражении бытовым путем (2-3 года и старше, в зависимости от иммунитета ребенка);
- слизистая глаза отличается высокой восприимчивостью к аллергенам, содержащимся в пыли, пыльце растений, шерсти животных и т. д. Как правило, конъюнктивит аллергического типа сопровождается ринитом и/или астматическим компонентом.
Причиной конъюнктивита у детей может быть также попадание инородного тела или травма глаза, раздражение слизистой дымом, химическими веществами (как при непосредственном контакте, так и содержащимися в воздухе частицами), а также применение некоторых лекарственных препаратов и ношение контактных линз при несоответствии размеров, несоблюдении правил использования, ухода и гигиены при надевании. Системные заболевания и патологии, вызывающие повышение внутричерепного и/или внутриглазного давления, симптом сухого глаза также могут быть причиной развития клинической картины конъюнктивита.

В зависимости от особенностей протекания заболевания выделяют также катаральную, фолликулярную и пленчатую форму конъюнктивита. Наиболее благоприятный прогноз терапии при катаральной форме: воспаление протекает на поверхности, незначительно вовлекая конъюнктиву. При фолликулярной форме слизистую поверхность покрывают фолликулы – мелкие пузырьки диаметром 1-2 мм. Пленчатая форма отличается образованием пленки на поверхности глазного яблока, при этом пленка может быть нескольких видов: белесое и серое пленочное образование можно легко удалить ватным тампоном. При формировании фиброзной пленки, проникающей в слизистую поверхность глазного яблока, удаление влечет за собой травмы, кровоточивость и последующее рубцевание конъюнктивы. Лечение заболевания зависит от правильного определения причин его возникновения.
Симптомы и диагностика конъюнктивита
Как определить, какой конъюнктивит поразил слизистую глаза? Врач-офтальмолог для выявления причин развития заболевания и методов лечения осматривает больного ребенка, опрашивает пациента (если позволяет возраст) и его родителей об ощущениях, наличии дополнительных симптомов. Для точной диагностики возбудителя и правильного подбора лекарства могут также прибегать к цитологическому и бактериологическому исследованию мазка со слизистой глаза и анализам на аллергены при аллергическом типе заболевания. К общим симптомам конъюнктивита у детей относят следующие:
- покраснение одного или обоих глаз;
- набухание век, чаще всего – нижнего, общая отечность области вокруг глаз;
- выраженное слезотечение;
- наличие отделяемого из глаза, при обильных выделениях в ночное время на ресницах формируется засохшая масса, не позволяющая глазам легко открываться (не при всех формах заболевания);
- развитие светобоязни;
- общее ухудшение самочувствия, нарушения аппетита, сна;
- ощущение зуда, жжения, наличия инородного тела;
- снижение зоркости, расплывчатость окружающих предметов.
В большинстве случаев наличие гнойного отделяемого, корочек свидетельствует о бактериальной этиологии заболевания. Хотя при некоторых вирусных или смешанных инфекциях также возможно выделения гноя, чаще всего таким симптомом сопровождается именно бактериальный конъюнктивит. При вирусной и аллергической формах выделяют жжение, зуд, покраснение конъюнктивы, слезотечение, светобоязнь и сопутствующие симптомы (фарингит, ринит, гипертермия, расстройство кишечника, отечность слизистых горла и т. п., в зависимости от типа вируса).
Бактериальный конъюнктивит у ребенка: лечение каплями
Лечение при конъюнктивите в зависимости от типа заболевания может быть только препаратами местного действия (капли, мази, промывания) или системными медикаментами, воздействующими на весь организм. Для лечения бактериальных конъюнктивитов применяют антибиотики широкого или направленного спектра действия. У детей в возрасте до 1 года чаще всего используют капли Альбуцид, Витабакт, Левомицетин для глаз, тетрациклиновую, эритромициновую мази.
При неосложненной форме вирусного конъюнктивита могут назначаться капли с интерфероном для поддержания местного иммунитета, противовирусные мази специфического действия, антисептические, обезболивающие местные препараты.
Конъюнктивиты аллергической природы излечивают снижением общей чувствительности к аллергену лекарствами системного действия (Фенистил, Зиртек, Супрастин и т. п.), а также каплями с антигистаминными препаратами.

Причины покраснения детских глазок
Покраснение белков может внешне проявляться как расширение сосудов или как кровоизлияние при разрыве сосудистой стенки. Красными глаза могут становиться после контакта с какими-то веществами, после повреждений, после сна, после прогулок, без видимой причины.
Условно все причины, почему у вашего ребенка краснеют глаза, можно разделить на следующие категории:
- неправильный образ жизни;
- раздражающие факторы окружающей среды;
- инфекции;
- неинфекционные глазные патологии;
- инородные тела, травмы;
- аллергические реакции;
- другие заболевания.
Неправильный образ жизни
К неправильному образу жизни можно отнести недосып, чрезмерное пребывание за телевизором или компьютером, избыточная зрительная нагрузка, несоблюдение гигиены. Иногда раздражение бывает банально от того, что малыш просто натер глаз. У подростков появляется взрослая причина красных глаз – вредные привычки (алкоголь, курение).
Раздражающие факторы
Воздействие высокой температуры (жаркий климат, баня, сауна), низкой температуры, ветра, дыма, а также попадание воды при купании в водоеме, попадание мыла, шампуня – все это вызывает раздражение детских глаз. Они становятся красными и слезятся.
Инфекционные причины
Белки могут стать красными при вирусных, бактериальных, грибковых болезнях. Среди детей популярны вирусные конъюнктивиты (особенно аденовирусный), блефарит, дакриоцистит, ячмень.
Неинфекционные глазные заболевания
Из неинфекционных причин чаще встречаются синдром сухого глаза, увеит, нарушения рефракции и глаукома (повышение ВГД).
- Синдром сухого глаза вызывается сниженной выработкой слезной жидкости или ее ускоренным высыханием.
- Увеит бывает неинфекционным и инфекционным, поражается сосудистая оболочка.
- Глаукома возникает из-за избыточного синтеза водянистой влаги или нарушения ее оттока.
- Нарушения рефракции приводят к появлению красных белков из-за того, что ребенок излишне напрягает зрительный аппарат.
Механическое повреждение
Часто детям в орган зрения попадают чужеродные предметы (песок, пыль, палец товарища), что приводит к механическому повреждению. Активное непоседливое поведение зачастую приводит к травмам и ожогам. Поврежденный орган становится красным, опухшим, болезненным.
Аллергия
Красные белки у ребенка-аллергика бывают после контакта с аллергенами. Их очень много, поэтому важно выявить и исключить аллерген из повседневной жизни.
Другие заболевания
Красные глаза у ребенка при простуде являются вторичным проявлением, дополняют основные клинические проявления ОРЗ или ОРВИ (высокая температура, кашель, насморк, головная боль, общее недомогание).
Глазной орган может стать красным при артериальной гипертензии, но в детском возрасте это заболевание встречается редко.
При появлении красных глаз у ребенка определить причины более точно можно по сочетанию симптомов.
Симптомы
Каждое заболевание проявляется сочетанием нескольких симптомов. Наиболее частые:
- Если у ребенка покраснели белки глаз, а другие симптомы отсутствуют, но при этом имеются данные об усталости или недосыпании, то можно сделать вывод о том, что детскому организму требуется отдых.
- Покраснение без других симптомов, появившееся после бани, бассейна, ветра, говорит о временном раздражении слизистой.
- Глаза стали красные, слезятся, сильно чешутся после контакта с аллергеном – это признак аллергии.
- Орган зрения воспалился, слезится, появляются патологические выделения – признак конъюнктивита. Гнойные выделения характерны для бактериального вида, а прозрачные слизистые – для вирусного. При аденовирусной инфекции наблюдаются красные глаза у ребенка без выделения гноя, температура, кашель, слабость. При герпесе появляются пузырьковые высыпания на коже вокруг глаз.
- Опухание и боль века, при котором определяется шарик, говорит о развитии ячменя.
- Увеит можно заподозрить, если весь глазной орган ребенка красный, зрачок плохо реагирует на свет, появляется туман перед глазами, слезотечение, нарушается зрение.
- Опухшие и красные глаза – признак почечной патологии. Основными симптомами выступают нарушения мочеиспускания, высокая температура тела, боль в спине.
- Только уголок глаза становится красным при дакриоцистите. При этом заболевании происходит закупорка и воспаление слезного мешка. Если надавить на пораженный уголок, то обильно выделяется гной.
- У новорожденного ребенка красные капилляры или точки в глазах говорят о напряжении и микроповреждении сосудов при прохождении по родовым путям матери.
- Детский глаз стал красным, слезится, малыш трет веко, стремится зажмуриться при попадании инородного тела.
- Глазное яблоко с признаками кровоизлияния может свидетельствовать о травме глаза. Характерны жалобы на боль.
- При ОРВИ красная конъюнктива сочетается с проявлениями простуды – сопли, кашель, повышенная температура, недомогание.
- Заподозрить глаукому у ребенка сложно. Выявить ее можно при наступлении острого приступа – глазное яблоко сильно болит, будто распирает, становится плотным, красным. Характерны тошнота, головная боль, нарушение зрения.
- Красная конъюнктива при сниженной остроте зрения бывает из-за повышенной утомляемости органа зрения.
Диагностика
Чтобы определить причину, почему стали красными белки глаз у ребенка, потребуется небольшой перечень обследований. Чаще всего установить диагноз можно после выяснения жалоб и наружного осмотра зрительного аппарата.
Распространенные обследования:
- биомикроскопия;
- микроскопическое исследование отделяемого из глазного органа;
- тонометрия;
- визометрия;
- периметрия.
Для исключения патологий на глазном дне проводят осмотр при помощи щелевой лампы. При подозрении на инфекционную патологию берется отделяемое для определения возбудителя. Подтвердить глаукому можно после измерения ВГД.
Составить представление о состоянии зрительных функций поможет определение остроты зрения, границ полей зрения.
Реже требуются дополнительные обследования такие, как УЗИ глазных яблок, МРТ или КТ глазниц.
Если офтальмолог подозревает заболевания внутренних органов, которые могли привести к симптому красных глаз, то направляет на консультацию к педиатру. Педиатр осмотрит малыша, назначит лабораторные исследования, при необходимости направит к более узким специалистам.
Как лечить покраснение детских глаз?
Существует несколько вариантов, что можно делать, если у ребенка красные глаза:
- физиологический метод (сон, отдых зрительному аппарату, ограничение действия раздражающих факторов);
- медикаментозное лечение;
- народная медицина.
В первую очередь при появлении красных белков запретите ребенку смотреть телевизор и проводить время за компьютером или планшетом. Нормализуйте режим труда-отдыха, обеспечьте полноценный сон. При воздействие неблагоприятных факторов среды надевайте на ребенка очки для защиты органа зрения.
Снять воспаление от ветра, пыли поможет промывание глазных яблок прохладной водой или раствором «Фурацилина».
Из медикаментозных средств чаще всего детям с красными глазными яблоками назначают:
- Антибактериальные капли: «Витабакт», «Альбуцид», «Левомицетин», «Тобрекс», «Флоксал». На ночь можно закладывать мазь «Эритромицин».
- Противовирусные средства: «Актипол», «Офтальмоферон». При простуде назначают таблетки «Анаферон детский», «Ингавирин».
- Противоаллергические антигистаминные средства: капли «Аломид», «Кромогексал», «Опатанол»; таблетки «Супрастин», «Зиртек».
- Глюкокортикостероиды назначаются при тяжелых аллергических состояниях: капли «Дексаметазон»; таблетки или инъекции «Преднизолон».
- Увлажняющие капли, снимающие покраснение: «Визин», «Офтолик», «Систейн».
Если в глаз попало инородное тело, то нужно его извлечь и закапать антисептические капли. При дакриоцистите нужно делать массаж в уголке пораженного глаза для улучшения оттока гноя. Нарушения рефракции требуют подбора оптики для коррекции зрения. При глаукоме назначают капли, снижающие ВГД: «Ацетазоламид», «Бетаксолол».
Имеются противопоказания к препаратам, возрастные ограничения, побочные эффекты, поэтому лучше обратиться к специалисту.
В редких случаях (при серьезных травмах, некорригируемой глаукоме) проводят хирургическое лечение по восстановлению анатомических структур.
О красных глазах у ребенка подробно рассказывает доктор Комаровский на видео.
Народные средства
Если ребенок здоров, а глазные яблоки стали красными от неблагоприятных факторов среды или нарушения образа жизни, то можно воспользоваться народными методами лечения. Дети постарше могут самостоятельно делать промывания, а малышам нужно закапать раствор из пипетки и протереть ватным диском.
Для промываний подойдут отвары противовоспалительных трав (ромашка, календула), крепкий черный или зеленый чай.
Профилактика
Чтобы детские глазки не становились красными и не болели в целом, обеспечьте ребенку здоровый образ жизни, витаминизированное питание, полноценный сон. А также приучите ребенка к соблюдению следующих правил:
- не тереть веки грязными руками;
- избегать травм и попадания инородных тел в орган зрения;
- при купании в водоемах надевать защитные очки;
- проводить время за гаджетами не более 1 часа в день;
- избегать игр с простуженными детьми.
При любых патологических симптомах со стороны органа зрения ребенка нужно показать врачу (педиатру или офтальмологу). Ведь заболевания, выявленные у детей на ранней стадии, практически всегда удается вылечить, если правильно подобрать лечение.
Делитесь статьей в соцсетях. Рассказывайте о своем опыте в комментариях. Здоровья вашей семье. Всего доброго.
Гноятся глаза у ребенка — причины проблемы
У новорожденных до года выделяется гной из-за следующих причин. Виной становится не развитый слезный канал. Позже он формируется и гной пропадает, но встречается заболевание дакриоцистит — болезнь, считающиеся врожденной непроходимостью слезного канала.
У 7-8 % малышей имеется дакриоцистит. Окулист прописывает щадящие лечение, в него входит массаж слезного протока и закапывание антисептических капель – Витабакт. А если не помогает, прописывают антибиотики — Левомицетин, Тобрисс, Флоксал и промывание Фурацилином.
Прописывают на 10 дней по 3-4 раза в день по одной капле в каждый глаз. Детям в 2 года рекомендованы противовирусные таблетки Ацикловир.
Врачи не советуют промывать грудным молоком, оно имеет благоприятную микрофлору для размножения микробов, приводящих к нагноению. Если щадящее лечение не помогло, назначается процедура зондирования слезного протока в клинике.
Распространено и другое заболевание — конъюнктивит. Встречается вирусный, бактериальный и аллергический.
Основные причины появления болезни:
- несоблюдение гигиены;
- недолеченные простудные заболевания;
- инфицирование при родах (воспалённые родовые пути матери) или при несоответствующей стерилизации медицинских инструментов,
- ресница в глазах ребенка;
- вирусы — ОРВИ, корь, герпес и т.д.
Как следствие конъюнктивит наблюдается у детей от 3 лет и старше. Реже наблюдается до 3-х лет. Чаще конъюнктивит появляется из-за вирусов и нужна изоляция от здоровых детишек.
При долгом нахождения гноя, возникает мацерация — раздражение и воспаление кожи вокруг глаз. У грудных детей это проходит очень болезненно и неприятно.
Большая часть ситуаций, при нагноении, не считаются опасными для зрения. Бактериальный конъюнктивит не оставляет последствий, а через несколько недель болезнь исчезает.
Совместно с гноем из глазок наблюдаются следующие симптомы:
- покраснение;
- если надавить на область слезного мешка течет гной белого или желтого цвета;
- образование корочек;
- слезотечение;
- покраснение склеры;
- нарушение зрения;
- вялость, усталость, сонливость;
- повышение температуры из-за интоксикации.
Красные глаза у ребенка в 2 года — что делать
Что делать, если у ребенка гноятся глаза? Вероятно, у малыша появилась ячмень. Ячмень — воспаление ресничного мешочка. Если появляются гнойные выделения это говорит о бактерии стафилококке.
На внутренней стороне века образуется маленькое зерно, глаза зудят и появляется чувство жжения, затем появляется воспаление. При проблемах с иммунитетом ячмень появляется часто. Покраснение и нагноение вызывают конъюнктивит.
При заболевании появляется:
- светобоязнь, покраснение;
- зуд;
- ощущение песка.
Отличительной чертой заболевания является не только поражение глаз, но и насморк, боль в мышцах, воспаление лимфатических узлов. Покраснение склер говорит о попадании инородного тела, о травмах слизистой оболочки, воспалениях сосудистой оболочки, аллергиях, глаукоме. А также, вегетососудистая дистония – причина появления красноты.
Дакриоцистит тоже вызывает покраснение и гнойные выделения. Чаще болезнь появляется у грудных детей.
Отличие от конъюнктивита в отечности и покраснении конъюнктивы, а при умеренном нажатии на область нахождения слезного мешочка образуется гной, состоящий из лейкоцитов. Болезнь поражает один глаз, редко два.
Если покраснел и опух глаз, чешутся веки и появилась корочка гноя на веках -это блефарит. Случается, при аллергической реакции и при переутомлении.
https://medglaza.ru/zabolevaniya/problema/gnoyatsya-rebenka.html
Проблема возникла при простуде
Если малыш начинает кашлять, появляется насморк и выделяется гной из глаз, причина — респираторная инфекция или заболевание простудой. Лечение болезни осуществляется комплексным методом, направленным на лечение основной болезни и повышение иммунитета.
При лечении простуды, каплями не пользуются. При прекращении насморка слезовыводящие протоки очищаются, их достаточно просто промывать.
Нормой считается если из внутреннего уголка глаза по слезному протоку слезы поступают в нос. При плаче выделяется слизь, и нос закладывает.
Если что-то препятствует течению слезы происходит застой в слезовыводящем канале, нарушая выведение микробов, попавших в глаза. Из-за застоя появляется воспаление и гной.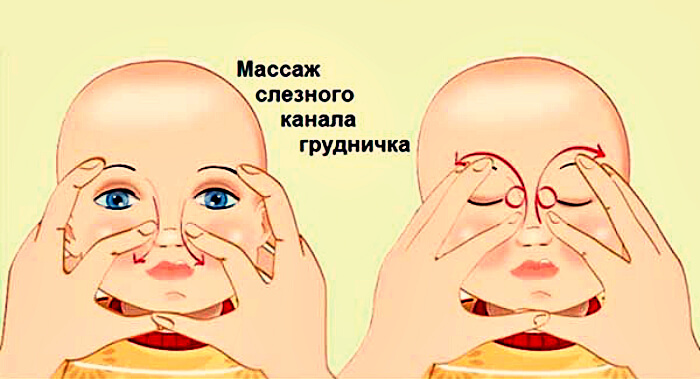 Когда ребенок взрослеет, такие проблемы проходят. Чтобы лечить малыша дома нужно удалять гной с помощью стерильной ваты, смоченной в растворе фурацилина и закапывать специальные капли.
Когда ребенок взрослеет, такие проблемы проходят. Чтобы лечить малыша дома нужно удалять гной с помощью стерильной ваты, смоченной в растворе фурацилина и закапывать специальные капли.
Такое лечение избавляет от симптомов, но, чтобы полностью избавиться от причины гнойных выделений нужно массировать носослезный мешочек и удалять выделения слезовыводящих канальцев. Эти процедуры могут быть хорошей помощью в решении данной проблемы.
Если слёзные каналы анатомически сужены, то для начала врачи применяют рациональное лечение. Но, если насморк и гной продолжаются длительное время и перерастают в хроническое заболевание, тогда появляется необходимость в восстановлении проходимости канала хирургическим путем.
Если ребенок кашляет, наблюдается насморк и гноятся глазки назначают комплексное лечение. Чтобы выделения из носа прекратились, пользуются каплями в нос и прочищают носовые ходы. Сначала нужно очистить полость носа, так как капли могут не принести нужного эффекта.
В носу могут быть корочки и слизь, которые могут помешать проникнуть лекарству дальше. Грудничкам перед очищением обычно размягчают носовые ходы морской водой, продающейся в аптеках.
Гной говорит о воспалении, возникшем после простудного заболевания. Причиной этого может стать ослабленный иммунитет, неправильное лечение или его отсутствие. Гной может образоваться как в обоих, так и в одном глазу.
Часто гнойный конъюнктивит быстро лечится и ограничивается каплями, мазями и промываниями, но в более запущенных формах приходится прибегать к антибиотикам. Это заболевание чаще поражает детей, так как все протоки короткие и находятся близко друг к другу. Возбудители конъюнктивита после простуды — бактерии, вирусы и грибки.
Основные причины опухания
Глазки у детей могут опухать:
- Из-за аллергических реакций, на пыльцу, шерсть домашних животных, бытовую химию и т.д.
- При инфекциях.
- Травма и механическое повреждение слизистой и век.
- Повышение внутричерепного давления также может влиять, из-за чего они опухают и краснеют. Возникает это из-за проблем с почками и сильной задержки жидкости в тканях.
- При болезнях сердечно — сосудистой системы.
- Частый длительный плач.
- Бессонница, в том числе и при прорезывании зубов также являются факторами, влияющими на припухлость глаз.
- Глаза могут опухать и слезится при конъюнктивите, ячмене, флегмоне, а также при укусе насекомых.
Возможные осложнения и последствия
Неправильное или несвоевременное лечение гноя в глазах приводит к ряду осложнений:
- Близорукость – ребёнок плохо видит предметы, находящиеся на расстоянии от него.
- Дальнозоркость – ухудшение зрения, проявляющееся в размытости перед глазами при сосредоточении на приближённых объектах.
- Снижение работы глазных желёз, что ведёт к сухости в глазах.
- Повышение внутриглазного давления.
Важно! Наиболее тяжёлым последствием длительных гнойных процессов в глазах является полная или частичная потеря зрения.
Профилактика
Сохранить здоровье глаз и предотвратить гнойные выделения помогают профилактические меры:
- правильный уход за грудным малышом – каждое утро промывать глазки ребёнка тёплой кипячёной водой;
- учить детей правилам гигиены, когда они способны сами ухаживать за собой;
- не допускать попадания инфекции в глаза через грязные руки – объяснять малышам, что нельзя тереть глазки немытыми пальцами;
- укреплять иммунитет – заниматься с ребёнком плаваньем, бегом, умеренными физнагрузками, больше бывать на свежем воздухе;
- следить за питанием малыша – фрукты, овощи, мясо, рыба, свежие соки должны присутствовать в рационе;
- избегать авитаминоза – весной и осенью давать ребёнку витаминные комплексы (Витамишки, Пиковит).
Правильный уход за глазами, регулярное профилактическое обследование дают возможность не упустить начало инфекции и вовремя начать лечение. Гной в глазах у ребёнка – явление, требующее немедленного лечения.
Нагноение провоцируют бактерии, вирусы, воспаления, аллергия, травмы и попадание в глаз инородных тел. К терапии приступают только после тщательной диагностики и выявлении провоцирующего фактора.
Требуется комплексное лечение – антибактериальные и противовоспалительные капли, мази, антивирусные препараты, противоаллергические средства, которые подкрепляются примочками и промываниями отварами из целебных трав. Соблюдение профилактики предотвращает воспалительные и гнойные процессы в глазах у ребёнка.
Гноится глаз у ребенка — причины и лечение
Важные рекомендации
Независимо от того, что спровоцировало покраснение глазного яблока у ребенка и требует ли оно лечения, родителям следует помнить о соблюдении следующих правил:
- Пораженное место греть категорически нельзя, в особенности сухим теплом.
- Правила гигиены следует соблюдать строго. Ручки у малыша должны быть всегда чистыми. Но ребенок не должен тереть глаза даже в этом случае.
- Следует исключать контакты ребенка с другими детьми, болеющими конъюнктивитом.
- Во избежание покраснения глаза или для устранения красноты, время за телевизором и компьютером, необходимо значительно сократить. Особенно заострите внимание на ночных часах, многие дети перед сном играют в игры в телефонах или планшетах в полной темноте, что негативно сказывается на зрении и провоцирует перенапряжение глаз.
- Освещение в помещении, где находится ребенок, не должно быть резким. Лучше делать свет более приглушенным.
- Родителям необходимо следить за нагрузкой ребенка. Нервные переживания и всевозможные стрессы должны быть исключены из жизни малыша, важно обеспечить ему здоровое питание и сон. Укладывайте детей в кровать пораньше.
- Каждый день несколько раз следует промывать ребенку глаза теплой водой либо протирать их ватными дисками и делать примочки с помощью крепкого чая. Для этого ватный диск смачивают в заварке и прикладывают на веки на 10 минут. Дополнительно и полезно — протирать уголки глаз теплым молоком.
- Если ребенок носит очки или контактные линзы, их следует подбирать у опытного специалиста. Некачественные линзы нередко приводят к сухости глаз и покраснениям. Если же очки не точно соответствуют зрению, возникает дополнительная нагрузка на глаза.
- Когда глаз не только покраснел, но и опух или гноится, нужно срочно обращаться к врачу.
Любые покраснения глаз у ребенка нельзя оставлять без внимания, поскольку имеется риск развития заболевания, требующего немедленного лечения.
Причины
Причины возникновения бытовой аллергии полностью не изучены, ведь каждый пациент имеет собственного провокатора, вызывающего подобное состояние организма. К провоцирующим факторам относят:
- незрелость или несовершенство защитной системы;
- индивидуальную чувствительность организма к тем или иным веществам;
- продолжительный контакт с аллергеном, проникновение опасного вещества через поры, микротрещины, ранки;
- ослабленный иммунитет;
- истонченные кожные покровы.
Важно! Аллергия может возникнуть не только в результате непосредственного контакта, но и при вдыхании летучих компонентов.
Компоненты, входящие в состав бытовых средств достаточно коварны, так как после обработки могут осесть на различных поверхностях, продолжая негативное воздействие на организм, особенно, если человек аллергик. При этом наиболее подвержены развитию патологических реакций дети, по причине незрелости их защитной системы.
Симптомы
 Аллергия на бытовые средства относится к тем реакциям, симптомы которых проявляются вследствие контакта с провоцирующим веществом. При этом появившиеся признаки, как правило, пропадают сразу после исключения связи с аллергеном. Специфические симптомы формируются в процессе проникновения химикатов через естественный кожный барьер и их попадания в кровоток. Непосредственно в крови происходит контакт клеток иммунной системы человека с опасным раздражителем.
Аллергия на бытовые средства относится к тем реакциям, симптомы которых проявляются вследствие контакта с провоцирующим веществом. При этом появившиеся признаки, как правило, пропадают сразу после исключения связи с аллергеном. Специфические симптомы формируются в процессе проникновения химикатов через естественный кожный барьер и их попадания в кровоток. Непосредственно в крови происходит контакт клеток иммунной системы человека с опасным раздражителем.
Подобного вида аллергия имеет свои характерные особенности, протекая при наличии таких симптомов:
- слезоточивость;
- аллергический ринит;
- чихание, кашель.
К специфическим симптомам относят кожные, катаральные, кишечные и другие проявления.
Кожные
Если имеет место неспецифическая реакция защитной системы организма на химические вещества, то аллергия проявляется на коже. Повреждения дермы происходит в результате сильного обезвоживания, что провоцирует образование корок и кровоподтеков. В этом случае наиболее распространенными являются такие признаки, как:
- шелушение кожных покровов;
- покраснение;
- мелкие высыпания;
- химические ожоги, приводящие к серьезным повреждениям;
- отечность;
- кровоподтеки и пр.
Дерматит зачастую проявляется в качестве отдельных, очерченных зон покраснения, сопровождается зудом и гипертермией в месте поражения.
Катаральные
Зачастую острый аллергический приступ провоцируется не только непосредственным контактом с опасным веществом. Резкие запахи и частички сыпучих препаратов (порошков) оказывают раздражающее действие на слизистую дыхательных путей, вызывая:
- повышенное слезотечение;
- ринит;
- спастический кашель;
- першение;
- припухлость век;
- отечность гортани;
- бронхоспазм;
- астма;
- мигрень
Важно! Аллергия на бытовые средства может стать причиной развития отека Квинке и удушья. Такие состояния чрезвычайно опасны и требуют неотложной помощи медиков.
Кишечные
Аллергические реакции на компоненты бытовой химии могут также проявляться и в виде отклонений в работе органов пищеварения. Попадание раздражителя в область желудочно-кишечного тракта сопровождается такими признаками:
- тошнота;
- рвота;
- повышенное слюноотделение;
- боли в животе;
- нарушение стула.
При этом интенсивность симптомов и продолжительность реакции определяются особенностями организма, концентрацией опасных веществ и другими факторами.
Респираторные
Если летучие компоненты бытового средства попадают непосредственно в дыхательные пути, может возникнуть аллергия со стороны близлежащих органов. В этом случае развиваются такие симптомы:

Чаще всего аллергические проявления возникают в месте контакта с раздражителем, однако, испарения химических жидкостей и мелкие летучие частички порошкообразных средств могут распространяться по всему телу, в первую очередь поражая дыхательные пути. Высокую опасность несет хлор, раздражающе влияя на органы дыхания.
Диагностика
Исключение контакта с опасным веществом — основной способ борьбы с аллергией. Однако чтобы выяснить, что именно стало причиной подобной реакции, следует провести ряд диагностических процедур. Современная медицина предлагает несколько основных способов, позволяющих выявить аллерген. Комплекс мероприятий начинается с разговора со специалистом. Врач тщательно изучает анамнез, после чего назначает необходимые процедуры.
Для постановки точного диагноза следует использовать комплекс процедур, включающий опрос, лабораторные исследования и анализ реакции пациента на терапию.
Кожные пробы
В данном случае диагностика проводится при помощи специального укола, реакция на который позволяет выявить аллерген, участвующий в развитии неприятных признаков. Этот способ полностью безопасный и безболезненный. Процедуру проводят на предплечье, внося под кожу незначительное количество исследуемого вещества. За один сеанс ставят не более пятнадцати проб. Если в месте контакта возник отек или покраснение, предполагается аллергическая реакция на данный компонент.
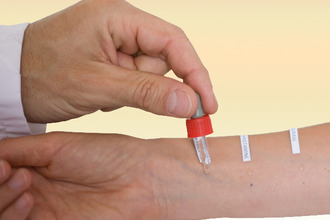
Исследование специфических антител Ig E
Этот способ позволяет выявить наличие антител, отвечающих за появление аллергии, и определить группу опасных веществ. Такая диагностическая процедура чрезвычайно чувствительна, что дает возможность получить необходимую информацию, аналогичную кожным пробам. Для реализации исследования нужно сдать кровь на анализ из вены. Если в результате анализа в образце крови удается определить повышенный уровень лимфоцитов и иммуноглобулина Е, то это свидетельствует об общей аллергизации организма.
Провокационные и элиминационные тесты
Способы, приведенные выше, позволяют определить аллергены, которые могут быть причиной возникновения неприятной реакции организма.
 Однако если такие методы оказались неэффективны, назначают так называемые провокационные тесты. Подобного рода процедуры проводятся исключительно в условия стационара. Аллерген вводится в носовую полость, и исследуется реакция организма.
Однако если такие методы оказались неэффективны, назначают так называемые провокационные тесты. Подобного рода процедуры проводятся исключительно в условия стационара. Аллерген вводится в носовую полость, и исследуется реакция организма.
Следует понимать, что такие тесты могут спровоцировать сильную аллергию и потребовать незамедлительной медицинской помощи. Когда контакт с аллергеном носит непрерывный характер, чтобы удостоверится, что именно он стал причиной неприятных проявлений, применяют элиминационные тесты.
В этом случае происходит поочередный отказ от привычных бытовых средств, и если в течение одной-двух недель не наблюдается явное улучшение, то это означает, что аллергию провоцирует другое вещество.
Еще одним способом, позволяющим уточнить диагноз, является дневник, в который должны записываться все аллергические проявления, особенности протекания, предполагаемые причины, сопутствующие факторы.
На какие вещества может быть аллергия?
Самые распространенные химические соединения, вызывающие патологическую реакцию иммунитета, это:
-
нитраты и нитриты;
-
ароматизаторы;
красители;
консерванты;
эмульгаторы;
-
антиокислители;
-
формальдегид;
сульфаты и сульфиты;
антибиотики
Будьте осторожны! При первых симптомах аллергии обратитесь к врачу!
Чаще всего эти вещества входят в состав бытовой химии: стиральных порошков, моющих средств, отбеливателей, а также мыла, косметики, парфюмерии. Красители, эмульгаторы, консерванты и ароматизаторы часто можно встретить в продуктах. Нитраты могут присутствовать в покупных овощах и фруктах. Поэтому часто аллергия на химические вещества может быть диагностирована не сразу, так как ее можно перепутать с иммунной реакцией на продукты.Также некоторые химические вещества-аллергены могут входить в состав лекарственных препаратов. В вакцинах может содержаться фенол, на который часто проявляется иммунная реакция у детей.Отдельно стоит сказать об антибиотиках, так как их действующее вещество часто вызывает аллергию. Для того чтобы убедиться, что организм пациента нормально реагирует на лекарства этого ряда, перед назначением таких препаратов нужно обязательно провести пробу.
Причины патологической реакции иммунитета на химические вещества
На возникновение аллергии этого типа влияют следующие факторы:
сниженный иммунитет;
индивидуальная непереносимость тех или иных веществ;
детский возраст;
повышенная чувствительность кожи и слизистых оболочек
Причина, по которой начинают проявляться симптомы заболевания, — контакт организма с аллергеном. Чаще всего с химическими веществами соприкасается кожа рук, а также слизистые оболочки носа и глаз. Также аллерген может попасть и на другие участки кожи, например, если это стиральный порошок, остатки которого находятся на одежде.
Разновидности и симптомы
Аллергия на мыло
В зависимости от аллергена, на который проявилась реакция, аллергия может сопровождаться разными признаками.Так, для иммунной реакции на стиральный порошок характерны такие симптомы:
сухость кожи;
шелушение;
покраснение кожи;
мелкая сыпь (может быть по всему телу, но чаще всего поражает руки, лицо, грудь);
пузырьковые мокнущие высыпания;
При вдыхании аллергена проявляются такие симптомы:
сильный сухой кашель;
аллергический ринит (отек слизистой оболочки носа, заложенность, покраснение, слизисто-гнойные выделения, чиханье);
может проявиться экзема;
возникновение приступа бронхиальной астмы у больных
Для аллергии на мыло характерны следующие симптомы:
-
повышение температуры тела.
зуд и жжение;
покраснение кожи;
Аллергическая реакция на фосфаты и другие агрессивные вещества, входящие в состав моющих средств, проявляется похожим образом. Для нее характерны:
-
сыпь или красные пятна;
отечность;
химические ожоги.
покраснение, зуд и шелушение кожи рук;
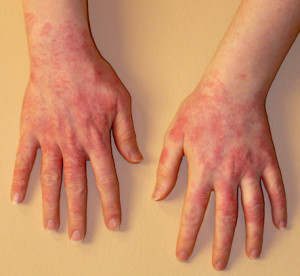
Аллергия на моющее средство
Перечисленные выше симптомы могут сопровождать аллергию на другую бытовую химию и косметические средства.Если же аллерген был употреблен в пищу (чаще всего это красители, консерванты, эмульгаторы, ароматизаторы, нитраты), то сопровождают иммунную реакцию такие симптомы:
красные пятна по всему телу;
нарушения работы желудочно-кишечного тракта (тошнота, рвота, диарея);
повышение температуры тела
Часто аллергия возникает из-за вдыхания частиц химических веществ, входящих в состав парфюмерии. Для нее характерны такие признаки:
першение в горле и сухой кашель;
головная боль;
зуд и жжение в носовой и ротовой полостях;
аллергический ринит;
покраснение и слезоточивость глаз;
повышенное слюноотделение;
иногда – тошнота и рвота
Патологическая реакция иммунитета на химические вещества, входящие в состав медикаментов проявляется такими же признаками:
отек и сильное покраснение в месте инъекции при внутримышечном введении препаратов, содержащих аллерген, или флебит (воспаление сосуда) при внутривенном;
повышение температуры тела;
тошнота и рвота;
Химическая аллергия может проявляться в результате контакта организма с фенолом, который часто входит в состав пробы Манту. В этом случае проявляются такие симптомы:
положительная реакция на туберкулиновую пробу (сильное покраснение и набухание кожи на месте укола;
повышенная температура тела;
слабость
Средствами, содержащими фенол, могут быть обработаны фрукты и овощи. В таком случае у человека проявляются симптомы, характерные для пищевой аллергии.
Применение народных средств

Масло чайного дерева
Для снятия симптомов и для профилактики аллергии часто применяются рецепты из альтернативной медицины.Так, для предотвращения иммунной реакции на стиральный порошок и отбеливающие средства, рекомендуется при стирке добавлять в воду масло чайного дерева.Для того чтобы избавиться от симптомов аллергии, используется настойка из чистотела. Для ее приготовления понадобится одна столовая ложка лекарственной травы и стакан кипятка. Настаивать ее необходимо на протяжении четырех часов. Принимается это средство утром натощак по полстакана. Есть после употребления настойки можно через двадцать минут.Еще одно противовоспалительное средство для снятия симптомов – настойка из календулы. Она готовится из одной столовой ложки цветков растения и двух стаканов кипятка. Настаивается она на протяжении часа. Затем ее нужно процедить и принимать три раза в день по столовой ложке.Настойки из этих трав можно не только принимать вовнутрь. Их также можно наносить на пораженные участки кожи для снятия зуда и покраснения.Но не стоит заниматься самолечением – народные средства могут быть только дополнением к основному лечению. При появлении первых же симптомов, необходимо сразу же обратиться к врачу, так как химическая аллергия – серьезное заболевание.
Бытовая химия проникла практически во все сферы жизни человека: на улице, дома, в офисе. Где-то это испарения, вдыхая которые человек получает раздражение дыхательных путей. Где-то это риск тактильного контакта, при котором возможно получить раздражение кожного покрова в виде экземы или крапивницы. Это и есть основные симптомы «бытовой» аллергии, требующие незамедлительного лечения.
Бытовая химия – один из самых богатых источников аллергенов. В состав товаров бытовой химии входят формальдегид, фенол, хлор, фосфаты, сульфиты и нитриты, антиокислители. Зачастую именно эти производные нашей химической промышленности и становятся источником проблем для аллергиков.
Товары бытовой химии находятся в тесном контакте не только с человеком, но и с окружающей средой. Некоторые вещества, входящие в состав бытовой химии, надолго остаются в воздухе, оседают в водоемах, не разлагаются и скапливаются в почве, продолжая предоставлять опасность.
Условно все товары бытовой химии можно поделить на несколько групп: безопасные, условно безопасные, ядовитые и взрывоопасные. К условно безопасным относят чистящие и моющие средства, их состав не несет немедленной угрозы жизни человека. Опасными считаются репелленты, ядовитыми – средства для борьбы с грызунами, также некоторые клеи и химические растворы среди лакокрасочной, например, продукции. К взрывоопасным относят любые вещества в аэрозольных упаковках.
Бытовая химия — яд в Вашем доме!
Профилактика
Полностью избежать контакта со средствами бытовой химии практически невозможно, однако обязанности по уборке жилого помещения, мытья посуды или полов можно возложить на домочадцев, не страдающих аллергией. Есть и другие способы смягчить или сократить воздействие аллергенов на организм. Например:
в быту лучше всего использовать гипоаллергенные моющие средства, без содержания агрессивных химических веществ. Кроме того, применять в быту лучше всего проверенные средства;
лучше отказаться от применения средств бытовой химии в виде порошков и аэрозолей из-за летучих микрочастиц, которые могут попасть в дыхательные пути и вызвать затруднение дыхания;
при уборке и любых других манипуляциях, связанных с тактильным контактом, надо использовать перчатки. Однако следует знать, что содержащийся в перчатках латекс, также может вызвать аллергическую реакцию;
возможно заменять бытовую химию натуральными средствами, такими как лимонный сок, нашатырь, марганцовка, обычное мыло без отдушек или сода.

Для уборки в доме лучше использовать гипоаллергенные средства.
Аллергику необходимо всегда иметь при себе антигистаминные препараты. Аллергия на бытовую химию может застать врасплох. Освежители воздуха, хранящиеся запасы средств бытовой химии могут стать источником проблем не только в гостях, но и в общественных местах.
Аллергия у детей
У детей, как и у взрослых, аллергия проявляется практически мгновенно после контакта с аллергеном. Симптомы ничем не отличаются от симптомов «взрослой» аллергии, она проявляется в виде кожной реакции на спине, плечах, ягодицах, руках и щеках. У детей аллергию чаще всего вызываю стиральные порошки, средства для мытья посуды, пенки для мытья тела, шампуни, кремы и другие уходовые средства. Кроме этого, возможно, что ребенок может дать аллергическую реакцию на средства бытовой химии, которые использует его мама.

Гипоаллергенное мыло для ухода за ребенком.
Поэтому для стирки детских вещей и постельного белья используют специальные стиральные порошки без агрессивных химических элементов и отдушек, кондиционеры без запаха, гипоаллергенное детское мыло, шампуни и т.п. Белье для грудного ребенка рекомендуется проглаживать горячим утюгом.
Аллергические реакции у грудных детей обусловлены чаще всего несовершенством кожных покровов, близким к поверхности расположением капилляров. Вероятно, со временем аллергии на бытовую химию у ребенка и не проявится. Однако в период, когда она все-таки проявилась, надо проявить внимательность и скрупулезность в подборе средств бытовой химии для малыша.
Лечение
Лечить аллергию на бытовую химию можно сразу после того, как будут пройдены все анализы, сданы аллергопробы. Это поможет точно выявить продукт, являющийся аллергеном. Лечение проводится согласно назначению врача при помощи назначенных препаратов. Тем не менее, никто не отменял лечения лекарственными травами. Однако общую программу лечения лучше составить совместно с лечащим врачом.
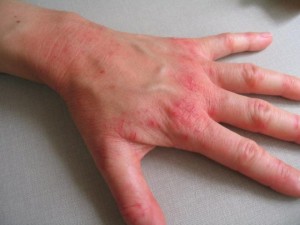
Аллергия на бытовую химию на руках.
Чаще всего кожные аллергические реакции поражают кожу рук, образуя различного вида раздражения: дерматиты, эритемы, волдыри, трещины или язвочки. При условии проведения лечения на общем уровне, необходимо провести лечение кожи рук. В противном случае возможно занесение инфекции в ранки, которые спровоцируют воспалительные процессы.
Кожа рук, подверженная постоянным воспалительным процессам, становится истонченной и уязвимой. Поэтому руки во время аллергической реакции требуют особого внимания и ухода.
Аллергия на бытовую химию – один из наиболее распространенных видов аллергии на сегодняшний день. Ей одинаково подвержены взрослые и дети. Это контактный вид аллергии, исчезает она практически сразу после того, как был прерван контакт с аллергеном. Этот принцип и лежит в основе профилактики аллергии этого типа.
Все чаще в современном мире встречается бытовая аллергия как плата за возрастающий комфорт, насыщение среды обитания различными химическими соединениями, изменение качества питания и, как следствие, все возрастающее количество сбоев в работе иммунной системы. Само понятие бытовой аллергии появилось относительно недавно. Как правило, в жизни человека первым видом аллергии является пищевая.
Далее, с развитием общего состояния аллергизации, появляются и другие виды аллергий. Если пациента постоянно сопровождают респираторные проявления аллергии, которые не ослабевают в зимний период и по прошествии года пациент не смог привязать состояния улучшения или ухудшения течения заболевания к времени года, следует подозревать бытовую аллергию.
Профилактика бытовой аллергии
Собственно профилактика бытовой аллергии заключается в постоянном тщательном устранении аллергенов. При наличии бытовой аллергии пациент должен анализировать состояние окружающей среды. Если пациент попадает в среду, насыщенную потенциальными аллергенами, следует принять антигистаминные препараты и покинуть помещение (объект). Например, поход в гости необходимо тщательно планировать, так как обстановка в помещении может быть крайне неблагоприятной для аллергика. Даже незначительное количество грибка (плесени) в ванной комнате, где гости моют руки, может привести к серьезному обострению заболевания, так как споры плесени легко распространяются по помещению ванной комнаты, заселяют воздух (попадая в легкие), полотенца (попадают на руки, позже, с пищей, в желудок), да и сам порошок, с помощью которого было выстирано полотенце, может нести потенциальную угрозу. Так же следует помнить, что в ванной комнате, в туалете обычно хранятся запасы бытовой химии для дома, что часто приводит к их незначительному испарению в пространстве закрытых влажных помещений. Особо опасны для аллергиков курящие и люди, пользующиеся насыщенными ароматами духов.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность — «Лечебное дело»




































 Проекционные зоны органов на ладонях
Проекционные зоны органов на ладонях  Лучшие настольные игры ссср
Лучшие настольные игры ссср  Гиалуроновая кислота в таблетках: не колем, а едим
Гиалуроновая кислота в таблетках: не колем, а едим  Уход за губами после увеличения – необходимое условие поддержания косметического эффекта
Уход за губами после увеличения – необходимое условие поддержания косметического эффекта  Анатомия и тренировка мышц бедра
Анатомия и тренировка мышц бедра  Согласные звуки в русском языке
Согласные звуки в русском языке