Оглавление:
- Сыпь на локтях и коленях у ребенка — возможные причины и особенности лечения
- Причины сыпи на локтях
- Характер сыпи
- Заболевания с сыпью на локтях
- Недостаточность ухода за телом и одеждой
- Нехватка витаминов
- Эндокринные нарушения
- Аллергические реакции
- Проявления аллергии на локтях
- Лечение сыпи на локтях
- Медикаментозная терапия
- Лечение у детей
- Профилактические меры
- Сыпь на локтях
- Сыпь на локтях у взрослых
- Типы сыпи и причины ее появления
- Сыпь на локтях у ребенка фото
- Диагностика кожных высыпания на локтях и коленях
- Белая сыпь на локтях у ребенка
- Белая сыпь на локтях у ребенка фото с описанием
- Белая сыпь на локтях у ребенка фото
- Аллергические высыпания на локтях
- Сыпь на локтях, выявление причины и лечение
- Сыпь на локтях и коленях
- Сыпь на локтях у детей и взрослых
Содержание
- 1 Как понять могут ли проблемы с кожей у меня быть связаны с периоральным дерматитом? Какими симптомами и признаками он проявляется?
- 2 Когда нужно вызвать врача
- 3 Что категорически нельзя делать
- 4 Профилактика
- 5 Подводим итоги
- 6 Рекомендации эксперта
- 7 Причины сыпи на локтях
- 8 Медикаментозная терапия
- 9 Сыпь на локтях
- 10 Сыпь на локтях у детей и взрослых
- 11 Мелкая сыпь на запястьях рук
- 12 Красная сыпь на запястьях рук
- 13 Сыпь на руках от подмышек до запястья
- 14 Аллергические состояния
- 15 Полиморфная экссудативная эритема
- 16 Прыщи на руках лечение
Как понять могут ли проблемы с кожей у меня быть связаны с периоральным дерматитом? Какими симптомами и признаками он проявляется?
«…мне 25 лет. Несколько месяцев назад я заметила, что у меня на подбородке появилось несколько мелких прыщей. Я стала чаще умываться с мылом и использовать специальное средство от прыщей, но это не помогает – с течением времени прыщей становится все больше и больше, а кожа на подбородке и вокруг рта стала постоянно красной, с темными пятнами, которые остаются от прыщей, которые заживают. Я не могу понять, что это такое. Прыщи были у меня в юности, но они быстро прошли и уже давно не появлялись…»
Обычно именно так люди, столкнувшиеся с периоральным дерматитом, описывают проблему.
Чаще всего периоральный дерматит развивается у молодых женщин, гораздо реже у мужчин и детей.
Вы можете предположить, что проблемы с кожей у вас связаны с периоральным дерматитом, если вы заметили следующие симптомы:
- На подбородке (или вообще на коже вокруг рта) у вас появилось много мелких прыщей;
- Кожа вокруг прыщей выглядит воспаленной и раздраженной (красного цвета);
- Рассматривая кожу вокруг рта, вы замечаете, что хоть воспаление и распространяется на кожу вокруг рта, непосредственно вокруг губ (полоска шириной несколько миллиметров) кожа выглядит здоровой (обычного цвета, без прыщей) и что между невоспаленной и воспаленной кожей как будто проходит четкая граница.
Когда нужно вызвать врача
- У ребенка начинается лихорадка и температура повышается до 40 градусов.
- Сыпь появляется на всем теле и возникает нестерпимый зуд.
- Начинаются головная боль, рвота и спутанность сознания у малыша.
- Сыпь похожа на звездчатые кровоизлияния.
- Появляются отеки и затруднения в дыхании.
Что категорически нельзя делать
- Самостоятельно выдавливать гнойнички.
- Сдирать или вскрывать пузырьки.
- Чесать высыпания.
- Наносить на кожу препараты яркой окраски (затруднит постановку диагноза).
Вообще сыпь — симптом многих болезней. Иногда она приводит к серьезным проблемам, а иногда проходит сама. В любом случае не лишним будет проконсультироваться с врачом.
Профилактика
- Своевременные прививки способны уберечь ребенка от инфекций (Но помните, не всегда прививки приносят пользу, все индивидуально!). Сейчас уже существуют прививки от менингита и сыпи на его почве. Подробнее узнайте у вашего врача.
- Правильное введение прикорма способно уберечь маленького ребенка от аллергических реакций. Рекомендуется приучать чадо к здоровому образу жизни и правильному питанию. Это не только предотвратит многие болезни и укрепит иммунитет, но и снизит риск появления аллергической сыпи.
- Если вы подозреваете, что ваш малыш подхватил инфекцию, сразу ограничьте его общение с потенциальным источником заражения.
Подводим итоги
- Большую роль в определении причины сыпи играет её локализация. Участки тела, больше всего контактирующие с одеждой или подгузниками, обычно страдают от дерматита и потницы. Лицо малыша чаще покрывается сыпью от аллергии. Сыпь на всём теле говорит о развитии инфекции или нарушении обмена веществ в организме.
- Обращайте внимание на форму сыпи и её цвет. Мелкоточечная говорит об аллергических реакциях, а большие пятна — об инфекциях. Бесцветная сыпь не является заразной, а шершавая свидетельствует о нарушениях в организме ребенка.
- Следите за общим состоянием малыша, ведь другие симптомы позволяют точно определить фактор, вызывающий покраснение кожи. Однако учитывайте, данные болезни, как ОРВИ и ангина, очень редко вызывают сыпь сами по себе. Стоит понаблюдать за распорядком дня ребёнка, потому что сыпь часто появляется после посещения бассейна и подобных ему общественных мест.
- Если сыпь у ребёнка сопровождается кашлем, рвотой и высокой температурой, речь идёт об инфекционном заболевании. При этом всё тело покрывается пятнами и чешется. При грамотном лечении высыпания у детей пропадают через 3-5 дней. Иногда сыпь и рвота — признаки дисбактериоза.
Рекомендации эксперта
- Если сыпь стала причиной беспокойства у новорождённого малыша, спектр её причин невелик. Нередко на шее и лице детей через 2 недели после рождения появляются прыщики без гноя, пропадающие сами собой. У детей до года мелкая сыпь чаще всего вызвана потницей из-за ношения подгузников или стягивающей одежды. Красные и розовые высыпания у маленького ребёнка связаны с аллергией на новые продукты питания.
- Когда сыпь появляется после солнца, говорят о наличии фотодерматоза у малыша. Солнечная аллергия сопровождается зудом, покраснениями кожи и нарывами. На конечностях, на лице и груди сыпь обычно шершавая. Образуются корки, чешуйки, пузырьки.
- Аллергические реакции в детском организме способны проявиться на самые разные раздражители. Нередко после посещения бассейна на теле малышей появляется сыпь из-за обилия хлора в воде. Уже говорилось, высыпания способны образоваться и после курса антибиотиков при ангине. Если речь идёт о лечении серьёзных болезней типа лейкоза, аллергия появляется через месяц.
- Мелкая яркая сыпь у детей до третьего года жизни способна появиться при прорезывании новых зубов. Здесь, высыпания сопровождаются небольшой температурой и ослаблением иммунитета из-за появления зубов. Чаще всего сыпь от прорезывания зубов локализуется на шее.
- Если сыпь у малышей не отличается постоянством (появляется и исчезает), скорее всего, имеется контакт с раздражителем, вызывающим аллергию или дерматит, осуществляется периодически. Кроме того, сыпь исчезает и появляется снова при развитии инфекционных заболеваний (кори и скарлатины), крапивницы.
- Для профилактики сильной сыпи у ребёнка не старайтесь слишком быстро вводить в его рацион новые продукты. Если у малыша появляются признаки аллергии после бассейна, выберите другое заведение, где вода обрабатывается не хлором.
Причины сыпи на локтях
Кожа может повреждаться не только снаружи в виде сыпи, но и изнутри путем:
- инфицирования;
- аллергических реакций;
- нарушений трофики и иннервации при хронических заболеваниях;
- при онкологии;
- от старости.
Причинами сыпи на локтях и коленях у ребенка могут стать:
- пеленочный дерматит;
- ветрянка, скарлатина, краснуха, корь;
- пищевая аллергия;
- потница;
- раздражение кожи контактом с одеждой, выстиранной с аллергенным порошком;
- укусы жалящих и кровососущих насекомых;
- контакт кожи с некоторыми растениями (крапива).
У взрослых этиология в некоторой степени определяется возрастом. У пожилых, например, прослеживается четкая связь сыпи с приемом некоторых лекарств, со стрессами, обменными и дистрофическими нарушениями и воспалениями (нейродермитом, бурситом и пр.). Поскольку структура кожи и локтей, а также функция этих областей практически не отличается, все сказанное в дальнейшем будет касаться обеих областей.
Есть некоторые патологии, которые любят поражать именно локти: например, частой причиной становится постоянное трение локтей о поверхности столов, парт.
Такой постоянный контакт создает определенную степень влажности и температуры, в коже возникают микротрещины, в них поселяются микробы, размножаясь, они вызывают воспаления.
Особенно часто такое наблюдается при работе за компьютерным столом, у барменов, бухгалтеров и др. Кожа на локтях чувствительна, отличается сухостью и склонностью к шелушениям.
Причинами сыпи на локтях и коленях у детей и взрослых могут быть еще следующие факторы:
- крапивница;
- атопический дерматит;
- экзема;
- псориаз;
- лишай;
- чесотка;
- микозы (редко).
Медикаментозная терапия
Учитывают причину высыпаний, возраст больного, тип и размеры сыпи. Могут назначаться:
- Антибактериальные средства — помогают уничтожать возбудителей, снимая этим воспаление и зуд. Формы выпуска самые разные, что удобно для любого возраста. Эти препараты предотвращают развитие инфицирования и осложнения.
- Антисептические лекарства — этими растворами обрабатывают всю пораженную поверхность кожи. Они имеют подсушивающие и антибактериальные свойства. Таким образом предотвращается дальнейшее заражение и распространение патологии на другие участки. Увлажняющие средства показаны при сухой коже, шелушении и трещинах.
- Гормональные мази — самые сильные средства против сыпей. Обладают высокими противовоспалительными свойствами, но при передозировке вызывают побочные действия. Использовать можно только по назначению врача.
- При высыпаниях и прыщах на сгибах рук и ног у детей назначают симптоматические средства: антигистаминные препараты, боле- и жароутоляющие средства; мази, гели с регенерирующим, охлаждающим эффектами.
После снятия высыпаний лечение будет направлено на подавление неадекватной реакции иммунной системы организма на:
- появление антигена;
- улучшение всех видов метаболизма – общего и местного;
- укрепление общего тонуса организма и иммунокоррекцию («Эргоферон», «Циклоферон» и пр.).
Самолечение без анализов может быть опасным.
При чесотке используют такие акарицидные наружные средства, как серная мазь, «Бензилбензоат», тиосульфат натрия, «Перметрин» и пр.
При экземе обязательным и самым важным еще в начале лечения является назначение седативных средств. Для местного лечения показана гидрокортизоновая, преднизолоновая, цинковая мазь, «Содерм», «Адвантан». Ванны с отваром из череды, чистотела, календулы помогут просушить мокнущие участки.
При псориазе помогут мази и крема – «Дайвобет», «Акрустал», «Элоком». Обязателен прием витаминов, фотохимиотерапия.
Если причиной сыпи на локтях и коленях у ребенка стала аллергическая реакция, то сначала необходимо определить аллерген. У детей это затруднительно, здесь мама сама должна его найти. Кроме местного лечения, необходим прием противоаллергических препаратов. Они подавляют выработку гистамина и убирают зуд. К таким средствам относятся: «Пипольфен», «Тавегил», «Супрастин», «Кларитин», «Эриус», «Димедрол» и др. Таких препаратов сегодня имеется сегодня 4 поколения и форма выпуска у них в широком ассортименте.
При неэффективности таблеток препараты вводят парентерально. При тяжелой аллергии на локтях и коленях применяют глюкокортикостероиды – «Преднизолон», «Гидрокортизон», «Дексаметазон» и др. Также для местного применения показаны: «Флуцинар», «Цетиризин», «Латикорт», «Рупафин», «Фторокорт», «Лоратадин», «Целестодерм», «Фенистил» и пр.
Если диагностирована кольцевидная гранулема, то при сопутствующих инфекциях назначают противовоспалительные средства, препараты для улучшения микроциркуляции – «Токоферол», «Актовегин», «Ретинол». Иногда места поражения обкалывают «Дапсоном» или «Ацетонидом» (противолепрозное, антибактериальное). Также используется криотерапия.
При микозе местно и перорально назначаются антимикотики: «Флуконазол», «Микосептин», «Нистатин», «Кетоконазол», «Клотримазол» и др. Для улучшения обменных процессов используют биостимуляторы – экстракт Алоэ, ФиБС, витамины, стимуляторы кровообращения («Милдронат», «Рипронат»).
Для общего оздоровления и поддержания тонуса показано физиолечение: магнитотерапия, УФО, радоновые ванны и т. п.
Сыпь на локтях
Сыпь на локтях может являться реакцией организма на различные внешние или внутренние факторы. Такое явление встречается не часто, и многие не сразу обращают внимание на данный симптом, особенно, если сыпь локализуется на сгибе локтя не с внутренней, а с внешней стороны. Однако все же при появлении любых высыпаний рекомендуется обратиться к врачу для выяснения причины и назначения лечения в случае необходимости.
Причины сыпи на локтях
Распространенными заболеваниями, сопровождающимися данным симптомом, являются:
- Псориаз. В данном случае сыпь является зудящей и шелушащейся, имеет вид округлых розоватых бляшек, покрытых чешуйками серебристой окраски. Располагается она с наружной стороны локтя, поражая одновременно обе конечности.
- Экзема. При экземе сыпь представляет собой мелкие розовые или красные пузырьки, которые со временем лопаются, вызывая шелушение, образование трещин. При расчесывании пузырьки могут вызывать мокнутие, выделение крови. Во многих случаях при экземе сыпь на локтях чешется, а кожа на пораженных участках отекает.
- Атопический дерматит. Чаще всего сыпь при атопическом дерматите затрагивает внутреннюю поверхность локтей, имеет вид мелких многочисленных красных пятен, сопровождается зудом и сухостью кожи.
- Гранулема кольцевидная. Красная сыпь на тыльной поверхности локтей может свидетельствовать о данном заболевании. Вначале сыпь представляет собой гладкие плотные папулы, а спустя некоторое время (зачастую несколько месяцев) она трансформируется в остаточно большие бляшки.
- Микоз. Шелушащаяся сыпь, сопровождающаяся зудом, появлением корок, узелков, чешуек и мозолей, характерна для грибкового поражения.
- Красный плоский лишай. При данном заболевании появляется многоморфная сыпь, состоящая из плоских узелков красноватого или фиолетового оттенка со втянутой центральной частью и гладкой поверхностью. Часто присутствует зуд.
Сыпь на локтях у детей и взрослых
Высыпания на коже могут появляться из-за воздействия внешних раздражителей или по причине заболеваний и внутренних нарушений. Для некоторых из них характерна локализация сыпи на конкретных участках тела – на локтях и коленях. Почему у ребенка или взрослого может появиться такая сыпь?
На внешней стороне локтей и коленей чаще всего возникает сухая шелушащаяся сыпь, которая может сопровождаться покраснением и зудом. Распространенными причинами подобных высыпаний являются:
- аллергические реакции;
- механические повреждения кожи;
- реакция организма на вирусную, грибковую или бактериальную инфекцию;
- гормональные и обменные нарушения;
- хронические заболевания, поражающие кожу.
Аллергические реакции могут быть вызваны продуктами питания, косметикой, бытовой химией, лекарственными препаратами, укусами насекомых, пыльцой растений, пылью, некоторыми видами ткани. Аллергические проявления всегда индивидуальны, поэтому кожные высыпания способны поражать любые участки тела, в том числе локти и колени.
Механические повреждения кожи на локтях часто возникают у людей, ведущих сидячий образ жизни или проводящих много времени за компьютером, поскольку они постоянно соприкасаются руками с поверхностью стола или подлокотников кресла.
Существует ряд вирусных и инфекционных заболеваний, способных вызывать кожные высыпания: корь, ветряная оспа, краснуха, опоясывающий лишай. Высыпания при многих инфекциях могут локализоваться на локтях, но обычно они распространяются и на другие участки тела.
Грибковая инфекция редко поражает кожу с внешней стороны локтей и коленей, поскольку ее возбудители предпочитают размножаться во влажной среде. Обычно грибковые поражения кожи возникают между пальцами ног и рук, в подмышечных и паховых складках. Однако если грибок распространиться по всему телу, характерная сыпь может поразить внутренние сгибы локтей и коленей.
Общие обменные нарушения или резкие изменения гормонального фона также способны проявиться в виде сыпи. Нередко кожные высыпания – первый признак серьезных неполадок в организме. При отсутствии подозрений на аллергию, инфекцию или другие возможные причины сыпи на локтях рекомендуется пройти ряд дополнительных анализов и обследований.
Сыпь на локтях и коленях могут вызывать экзема, псориаз, кольцевидная гранулема. Они способны возникнуть как у взрослого, так и у ребенка. При экземе сначала появляются мелкие малозаметные высыпания, которые затем преобразуются в пузырьки с жидкостью. Впоследствии они лопаются, высыхают и шелушатся, а также начинают сильно чесаться.
При псориазе на локтях и коленях образуются покраснения и очень сильные шелушения, вызывающие неприятный зуд. Сначала эти высыпания почти незаметны, но по мере развития болезни их площадь увеличивается, а шелушение, воспалительные поражения кожи и зуд становятся все более выраженными. Псориаз имеет наследственное происхождение, поэтому сопровождающая его сыпь не заразна.
Кольцевидная гранулема является хроническим кожным заболеванием, при котором на локтях, коленях и других участках тела возникают возвышающиеся плотные узелки телесного, розового, красного или фиолетового цвета. Они постепенно увеличиваются в диаметре и могут охватывать большие площади кожи, но не несут опасности и крайне редко приводят к осложнениям.
При первых признаках сыпи необходимо посетить врача. Своевременное медицинское обследование позволит выявить причины проблемы. Лечебные мероприятия будут зависеть от диагноза. В некоторых случаях избавиться от сыпи можно с помощью медикаментов наружного применения, ухода за кожей с использованием масел или подсушивающих средств (отвар чистотела, перекись водорода), устранения аллергенов. В то же время высыпания могут быть следствием серьезных внутренних нарушений, и тогда устранить их поможет только длительное комплексное лечение.
Не пытайтесь самостоятельно лечить не проходящие высыпания на локтях и коленях. Обязательно обратитесь к врачу и сдайте необходимые анализы, чтобы достоверно определить причины сыпи. Помните о том, что от любого недуга проще избавиться на начальных стадиях развития, а не зная точного диагноза, можно долго применять совершенно бесполезные методы лечения и упустить ценное время.
Мелкая сыпь на запястьях рук
Мелкая сыпь может появляться на запястьях многих людей, в особенности у детей. Такие высыпания могут иметь разное происхождение, однако чаще всего они являются признаком аллергии, которая возникает из-за внешних или внутренних раздражителей. Самые распространённые из них: декоративная косметика, парфюмерия, крем, бытовая химия, погодные условия, лекарственные препараты, пищевые продукты, нервно-психические нагрузки или стрессы.
Распознать сыпь можно благодаря следующим характерным особенностям:
- Возникает на коже практически сразу после взаимодействия с аллергеном;
- При реакции организма на аллерген появляются покраснения на тыльной стороне руки или между пальцев;
- Сыпь может усиливаться или уменьшаться в зависимости от состояния больного;
- Возникают неопрятные и зудящие ощущения.
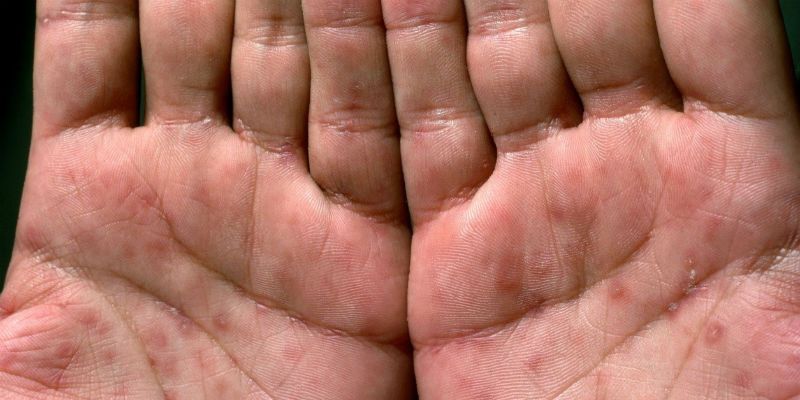
Аллергические реакции при затяжном, остром или хроническом течении могут перейти в экзему или дерматиты. Экзема является хроническим заболеванием, при котором на коже появляется мелкая сыпь или небольшие везикулы с прозрачным содержимым:
Дерматит – это воспаление кожных покровов, вызванное непосредственным контактом с определённым раздражителем. Дерматиты могут быть простыми и аллергическими. Визуальные признаки дерматита – небольшие покраснения либо пузырьковые раздражения. Разновидностью хронического дерматита является атопический дерматит, который появляется преимущественно у детей. Характеризуется данный дерматит появлением нарастающего зуда и яркой сыпи на руках. Иногда могут возникать отеки и красные пятна на коже. При этом кожные покровы становятся ороговевшими, шелушащимися и сухими, как на фото:
Лечение экземы или дерматита начинается с выявления причины появления. Обычно такие заболевания требуют длительной терапии с применением противоаллергических, противовоспалительных и успокаивающих средств, а также активного лечения с помощью наружных лекарственных препаратов.
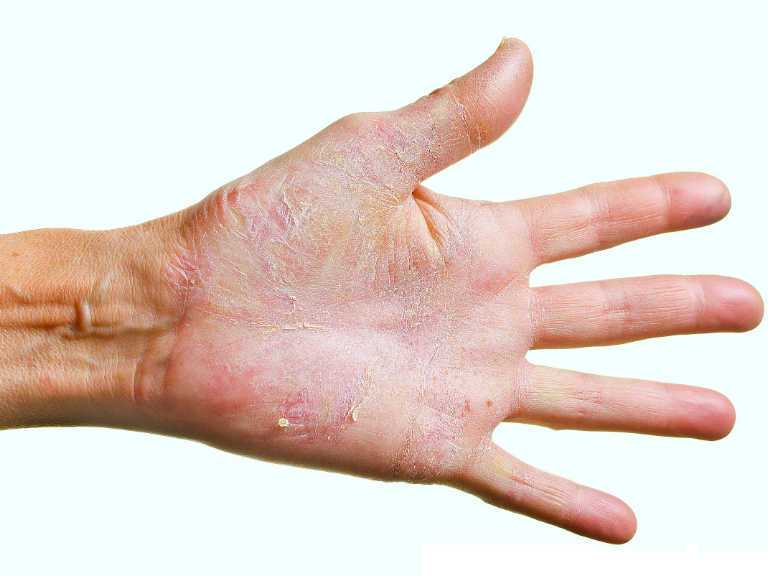
Красная сыпь на запястьях рук
Высыпания с характерными красными пятнами могут быть следствием таких факторов, как: аллергия, инфекция, хронические заболевания кожи или общее заболевание. Определённого рода сыпь требует предварительного обследования у дерматолога и комплексного лечения.
На поверхности рук появляется мелка точечная или же более крупная кольцевидная сыпь. Высыпания поражают какой-то определённый участок кожи либо же покрывают всю кожу рук. В основном такое раздражение, представленное на фото не приносит никакого дискомфорта (не зудит и не чешется). Но это еще не повод игнорировать поход к врачу.
Ознакомьтесь так же: Педикулёз как обнаружить
К заболеваниям, возникающим на коже кистей наподобие красных бляшек или папул, относят:
- псориаз:
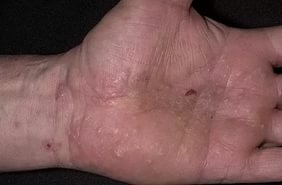
- вторичный сифилис:
- стригущий лишай:
- красный плоский лишай:
- микоз:
Внешне высыпания могут быть одинаковым и иметь похожие проявления, но их происхождение будет разным. Поэтому продиагностировать и определить способ лечения может только специалист-дерматолог.
Сыпь на руках от подмышек до запястья
Зуд в области подмышечных впадин мешает вести привычный образ жизни, заниматься спортом, носить любимую одежду и ежедневно ухаживать за телом. Причины зуда и появления сыпи в этой зоне могут быть связаны с:
- неправильной личной гигиеной;
- использованием антиперспирантов;
- ношением некачественного нижнего белья и одежды;
- средствами для душа и косметикой;
- несбалансированным рационом питания;
- наличием заболеваний в организме.
Нередко неприятные высыпания имеют связь с дерматологическими заболеваниями, такими как чесотка, фурункулез, псориаз, кандидоз и различные разновидности лишая.
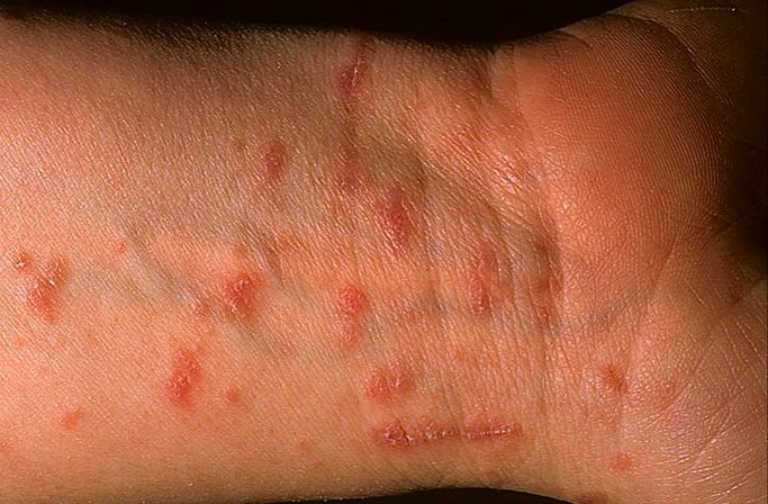
Опоясывающий лишай в большинстве случаев развивается у детей после длительной болезни. Характеризуется данное инфекционное заболевание нарушением пигментации участка кожи, шелушением, кожным зудом и обильным нагноением:
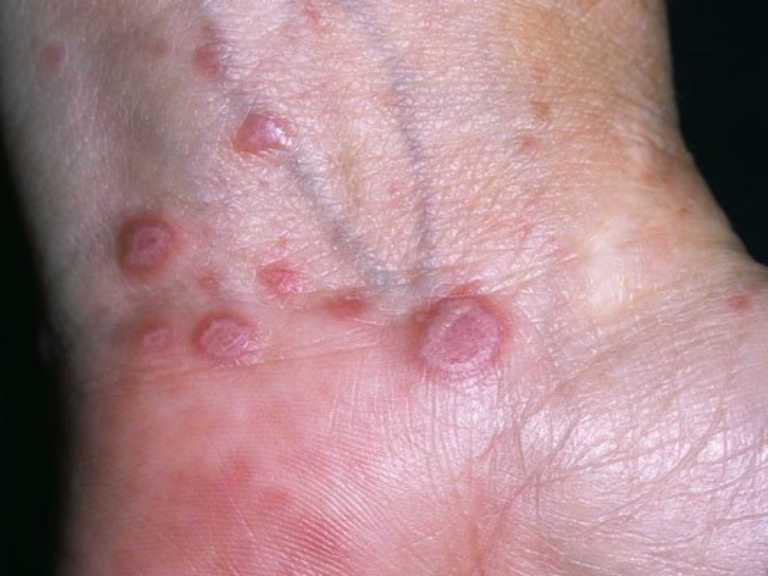
Чесотка является дерматологической болезнью:
Которая связана с появлением мелкой сыпи в подмышечной области и между пальцами рук. На фото показаны проявления чесотки на запястьях и кистях рук в виде мелких везикул, папул и волдырей. Нехарактерные высыпания на руках и подмышках могут быть, как безобидными, так и весьма опасными для здоровья человека.
Аллергические состояния
Это самое безопасное явление среди заболеваний, на которые дает реакцию кожа. Различают аллергические реакции на следующие раздражители:
- некоторые продукты питания;
- медикаменты;
- контактирующие материалы;
- вдыхаемые примеси;
- холод;
- солнечные лучи.
Борьба с заболеваниями, вызванными аллергеном, чаще всего сводится просто к избавлению от контакта с ним.
Также к аллергической группе заболеваний, вызывающих сыпь, относятся:
Это заболевание вызывают аллергические или токсико-аллергические вещества, попадающие в организм гематогенным путем, то есть через кровь. Высыпания на коже в этом случае могут начаться в период от нескольких часов до двух месяцев.
Полиморфная экссудативная эритема
Это заболевание относится к аллергической группе только относительно и не поддается лечению простым ограждением организма от контакта с аллергеном. Причинами возникновения полиморфной экссудативной эритемы могут быть как медикаментозные препараты, так и некоторые вирусы и бактерии.
- Вирусы и бактерии:
- герпес;
- сифилис;
- стрептококк;
- инфекционный мононуклеоз;
- микоплазменная пневмония.
- Лекарственные средства:
- содержащие сульфоновую группу;
- противосудорожные;
- нестероидные противовоспалительные;
- антибиотики;
- барбитураты;
- аллопуринол.
Усиливать аллергическое состояние способны также изменения гормонального фона, такие как беременность и менструация, наличие злокачественных образований, применение лучевой терапии.
Обострения заболевания наблюдаются чаще всего в весенний и осенний периоды. Тяжелая форма способна со временем вызвать летальный исход от сопутствующих заболеваний, например, пневмонии.
К непосредственно кожным заболеваниям, при которых наблюдаются высыпания на коже, относятся:
Это заболевание вызывает паразит – чесоточный клещ. Вопреки распространенному мнению о том, что чесотка является болезнью грязных рук, можно с уверенностью сказать, что заразиться ею не так сложно, даже соблюдая правила гигиены. Достаточно просто некоторое время находиться вблизи с носителем этого заболевания. Как ни странно, но легче всего «подцепить» чесотку именно в бане.
Лечение заболевания, для которого широко применяются мази с содержанием перметрина, линдана, серы и других веществ, угнетающих чесоточного клеща, необходимо обязательно совмещать с полной дезинфекцией одежды и помещений, в которых находился больной.
Это по сути воспаления кожи, вызванные чаще всего контактными явлениями, к которым относятся:
- механическое раздражение;
- химическое воздействие;
- биологическое воздействие.
К механическим раздражителям можно отнести потертости, мозоли. Химическое воздействие на кожу, в том числе и рук, способны оказывать различные агрессивные жидкости и газы, например, кислоты или щелочи. Биологическое воздействие происходит во время контакта кожи с раздражителями типа крапивы или ядовитых медуз.
Такие симптомы обычно проходят почти так же быстро, как аллергические реакции после прекращения контакта с аллергеном.
Это заболевание является грибковым и касается обычно только кистей рук. Его лечение не составляет труда и осуществляется при помощи антигрибковых мазей. Однако при диагностике на первом этапе его очень просто спутать с экземой. Различия становятся очевидными при проведении микроскопического обследования участков кожи.
Прыщи на руках лечение
Вариант лечения зависит от причины появления прыщиков.
При чесотке прыщи на руках и других частях тела ежедневно один раз смазывают серной мазью, кроме этого врачи советуют использовать мазь бензилбензоат, форма применения которой подробно описана в инструкции. Спрегаль еще одно средство применимое при чесотке, он выпускается в форме спрея, который необходимо наносить на кожу один раз в день и спустя 12 часов обязательно смывать.
Для лечения ветрянки обычно используется точечное воздействие зеленкой на прыщики, также прием жаропонижающих препаратов и обязательное обильное питье.
Корь лечится в условиях стационара, лучшая профилактика против данного заболевания это своевременная вакцинация.
Кроме вышеперечисленных заболеваний прыщи на руках могут быть вызваны и другими факторами. Например, красные прыщики нередко появляются в результате ускоренного отшелушивания ороговевших клеток кожи в области волосяных фолликул. Ороговевшие клетки смешиваются с подкожным жиром и закупоривают волосяной фолликул у основания, в результате этого и образуются прыщики в форме бугорков.
Исходя из этого, стоит внимательно относиться к гигиене рук, и не забывать периодически, проводить пилинг кожи рук, после которого в обязательном порядке нужно нанести увлажняющий лосьон или крем.
Продукты с повышенным содержанием углеродов также могут стать причиной появления красных прыщиков, поэтому если вы являетесь их несчастным обладателем, исключите из своего рациона мучные и сладкие продукты.
Аптечные средства против прыщей на руках
С этой статьей читают:
- Появился прыщ в ухе — не беда!
- Прыщи на животе, определяем причину появления и подбираем лечение
- Прыщи под мышками могут привести к серьезным проблемам
- Появились прыщи вокруг сосков — на что обратить внимание
- Базирон гель, несмотря на то, что инструкция в упаковке представлена вполне подробная, все же перед использованием проконсультируйтесь у специалиста, поскольку данное средство имеет побочные эффекты.
- Циндол от прыщей, инструкция предупреждает о возможной аллергической реакции, поэтому перед использованием проведите тест на сгибе локтя.
- Лактофильтрум от прыщей, выпускается в форме таблеток, среди побочных эффектов проблемы с пищеварительной системой.
Процесс избавления от прыщей на руках может стать бесконечным, если вы, добившись желаемого результата, забудете о проблеме и не доведете лечение до конца. Только при непрерывной заботе и уходе за своим телом вы станете обладателем идеальной внешности.















































