Рвота – это симптом, который зачастую сопровождается диареей, повышением температуры тела. Данное состояние малыша свидетельствует о попадании в организм кишечной инфекции, вирусном заболевании или отравлении. В практике встречаются случаи, когда никаких симптомов, кроме беспрерывной рвоты не наблюдается. О чём это говорит, и какие меры принимать?

Содержание
Механизм действия
Сорбенты с латинского языка переводятся как поглощающие, они сорбируют токсины, газы, жидкости, растворы.
Эти препараты уменьшают количество токсических веществ в организме, в зависимости от механизма их действия различают несколько видов сорбентов:
- адсорбенты обладают высокой всасывающей поверхностью из-за разветвленного строения, поэтому они всасывают в себя токсины;
- абсорбенты способствуют связыванию жидких токсических веществ и превращению их в твердые;
- химические поглотители вступают в химическую связь с вредным веществом, избавляя от него организм.
Польза или вред?
Лечение сорбентами детей при аллергии оказывает положительное действие.
Во время аллергической реакции выделяется много гистамина, ацетилхолина и серотонина.
Эти биологически активные вещества повышают проницаемость сосудов, откуда в межклеточное пространство выделяется большое число токсинов, бактерий, и их токсинов.
Эти вещества и избыточное количество биологически активных веществ способствуют:
- нарушению микроциркуляции и обмена веществ;
- возникновение почечной и печеночной недостаточности.
Аллергические реакции часто возникают при укусах насекомых.
Распространение ядовитых веществ в организме приводит к:
- осложнениям;
- появлению новых очагов сыпей;
- зуда;
- ухудшения общего состояния.
В этом случае сорбенты – отличные помощники, чтобы уменьшить количество яда в организме.
Пищевая аллергия – одна из самых частых аллергических реакций у детей. Она может возникнуть на любой продукт.
Список продуктов, вызываемых аллергию:
- грудное молоко, молочные продукты;
- шоколад;
- цитрусовые;
- яблоки;
- травяные чаи;
- яйца
- куриное мясо;
- орехи;
- кофе и какао.
При развитии пищевой аллергии сорбенты нужны для уменьшения веществ в желудочно-кишечном тракте.
Чтобы был эффект от лечения сорбентами детей при аллергии нужно сразу же начинать прием сорбирующих веществ, чтобы яды и токсины не распространялись по организму!
Польза от сорбентов будет при приеме лекарства и наличии противопоказаний.
Какой сорбент дать ребенку при аллергии
Сорбенты доступны в разных формах, поэтому для каждого возраста можно подобрать наиболее удобную и приемлемую форму выпуска.
Это могут быть:
- порошки;
- таблетки;
- гели;
- гранулы;
- взвеси;
- капсулы.
Лечение сорбентами детей должно быть аккуратным и внимательным, как и все лекарственные препараты, они имеют возрастные ограничения.
С рождения можно применять следующие лекарства:
- «Полисорб»;
- «Полифепан»;
- «Энтеросгель»;
- «Смекта».

Препарат «Смекта» характеризуется:
- хорошими адсорбционными способностями;
- чаще всего применяется, потому что у нее доказанная эффективность;
- и относительно небольшая цена.
Данный препарат не нужно назначать детям, особенно с аллергическими реакциями.
Дело в том, что в лекарство добавлены специальные вещества, улучшающие вкусовые качества, которые у детей с неустойчивым иммунным ответом могут вызвать новую вспышку аллергии.
Детям старше года можно давать;
- «Атоксил»;
- «Мультисорбс».
С 14 лет разрешен прием «Белого угля».
Список и обзор популярных препаратов
Для очищения организма при аллергии для детей сорбенты применяют самые разнообразные, только забывают о побочных эффектах и возрастных ограничениях.
Список наиболее распространенных средств:
- «Полисорб М»;
- «Энтеросгель»;
- «Активированный уголь»;
- «Белый уголь»;
- «Смекта»;
- «Мультисорбс»;
- «Атоксил»;
- «Неосмектин» — аналог смекты;
- «Карбопект» — аналог активированного угля;
- «Сарболонг»;
- «Карболен»;
- «Полифепан».

«Белый уголь» рекомендуется как пищевая добавка к пище, источник пищевых волокон. Он всасывает все токсические вещества и избыточное количество желудочного сока, соляной кислоты, в кишечнике механически очищает его от токсинов.
«Полисорб М» выпускается в форме порошка, обладает самой большой адсорбционной способностью и антацидными свойствами. Он окружает токсин со всех сторон и поглощает его, выводя затем из организма.
При приеме препарата детям с массой до десяти кг: 0,5-1,5 чайные ложки. При массе от 20 до 30 кг давать одну чайную ложку, а затем при увеличении массы на 10 кг увеличивается доза на 0,5 чайной ложки в течение дня.
«Энтеросгель» выпускается в форме геля, менее эффективен по сравнению с «Полисорбом М», у него нет ограничений по возрасту.
В инструкции к препарату указаны дозировки:
- грудничкам давать половину чайной ложки в течение дня;
- с года до пяти лет можно давать половину столовой ложки в течение дня;
- с пяти лет до 14 по одной столовой ложке в день.
«Мультисорб» обладает хлебным вкусом и запахом, выпускается в виде порошка.
Задерживает воду в кишечнике и усиливает его перистальтику, поэтому его принимают также при запорах.
Прием препарата:
- от года до пяти по половине пакетика до трех раз в сутки;
- в возрасте от пяти до 12 – по одному пакетику дважды в день;
- старше 12 лет по одному пакетику трижды в день.
Как правильно принимать
Правильная дозировка препарата очень важна.
Активированный уголь можно давать старшим детям из расчета одна таблетка на десять кг. Для маленьких детей таблетки нужно растолочь и растворить в воде.
У маленьких детей следующие дозы:
- до года давать одну таблетку в течение дня;
- до трех лет — до четырех таблеток в сутки в зависимости от тяжести состояния;
- до шести лет – до шести таблеток в сутки;
- старше шести – в зависимости от массы тела ребенка.
Правила приема сорбентов:
- сорбирующие препараты дают детям сразу после отравления и много жидкости;
- нужно делить суточную дозу на несколько приемов:
- принимать за один час до еды и через два часа после еды;
- прием длится до 7 дней, потом делают перерыв и повторяют курс для предотвращения рецидивов;
- нельзя принимать лекарства вместе с сорбентом, иначе нарушится всасывание последнего.
 Узнайте, как предотвратить аллергию на памперс
Узнайте, как предотвратить аллергию на памперс
Какие мази эффективны от аллергии у детей? Ответ тут.
Противопоказания
Для всех сорбентов при лечении описаны одинаковые противопоказания:
- язва желудка;
- язва двенадцатиперстной кишки;
- гиперчувствительность и непереносимость препарата;
- кровотечения из желудочно-кишечного тракта;
- атония кишечника;
- эрозийный гастрит.
Ценовая политика
Все препараты можно купить в аптеке без рецепта.
Ориентировочные цены на лекарства:
- «Смекта» стоит от 150 рублей за 10 пакетиков;
- «Энтеросгель» — от трехсот рублей и выше;
- «Полисорб М» — один пакетик от 30 рублей, десять пакетиков от трехсот;
- «Активированный уголь» от 18 рублей за десять таблеток;
- «Полифепан» — от пятидесяти рублей за 50 г гранул;
- «Белый уголь» от 190 рублей за десять таблеток.
Ценовая категория разная у каждого лекарства.
Родители выбирают сами, какие препараты для них наиболее выгодны для приобретения, но не экономьте на здоровье ребенка.
Можно ли заменить натуральными продуктами
Во многих продуктах содержатся вещества, улучшающие пищеварение и способствующие выведению токсинов, но эти вещества не действуют быстро.
При аллергии, имеющей молниеносный характер, продукты питания не помогут.
Продукты, обладающие сорбирующими свойствами:
- Пектинсодержащие:
- персики;
- клубника;
- виноград;
- свекла;
- крыжовник;
- капуста;
- содержащие клетчатку:
- баклажаны;
- орехи;
- щавель;
- горох;
- чернослив;
- овсяные хлопья;
- полифепан из сибирского кедра.
Нужно быть осторожными в применении данных веществ, потому что большинство из них может вызвать развитие аллергии.
 Читайте, рекомендации по диете при пищевой аллергии у детей
Читайте, рекомендации по диете при пищевой аллергии у детей
Как узнать есть ли у ребенка аллергия? Перейти по ссылке.
Как выбрать капли в нос от аллергии для детей? Узнать подробнее.
Их можно применять для профилактики рецидивов и улучшения общего самочувствия.
Лечение аллергии – тяжелая терапия, где важную роль играет диетотерапия, правильный подбор антигистаминных препаратов, своевременное назначение сорбентов.
Если у Вашего малыша развилась аллергия, не упускайте из виду данную статью ,пользуйтесь ею, но и самое главное – посещайте врача, потому что осложнения у аллергии очень тяжелые!
Предыдущая статья: Аллергия на памперс
Следующая статья: Пищевая аллергия у ребенка
В каких случаях обращение к врачу обязательно?
После появления симптомов пищевого отравления, многие родители самостоятельно пытаются справиться с недугом.
Но в случае острых проявлений и недомогания рисковать нельзя.
При обнаружении у ребенка следующих признаков, вызов скорой помощи является обязательным.
Эти симптомы свидетельствуют о том, что ребенок отравился, и находится в острой фазе заболевания, при этом ему нужна срочная помощь врача и госпитализация.
Первая помощь способна только облегчить общее состояние ребенка, когда тот отравился, но не вылечить его. В зависимости от вида и тяжести симптомов отравления, врач назначает соответствующее лечение, проводя определенные процедуры, применяя лекарственные препараты и специальную диету. При лечении дома, сократить период восстановления помогут проверенные народные средства.
Лечение отравления у детей проводится с применением следующих лекарственных средств.
- Энтеросгель. Назначается при пищевом отравлении, пищевой аллергии, инфекционных пищевых отравлениях, которые сопровождают понос и рвота, а также при комплексном лечении дисбактериоза. Препаратом нельзя лечить отравление при острой кишечной непроходимости. Цена 370-430 руб.;
- Смекта. Применяется при диарее и ее комплексном лечении. Противопоказана при аллергии на средство, и кишечной непроходимости. Цена 155-170 руб.;
- Полифепан. Предназначен для выведения из организма ядов при интоксикациях, вызванных пищевым отравлением и попаданием в организм кишечных инфекций. Препаратом нельзя лечить при анацидном гастрите, атонии кишечника, обострениях язв в ЖКТ, непереносимости средства. Цена 65-15 руб.
- Лактобактерин. Применяется при острых кишечных инфекциях, хроническом дисбактериозе, и неспецифическом язвенном колите. Противопоказан при гиперчувствительности, кандидозе, и для лечения новорожденных. Цена 155-200 руб.;
- Бифиформ Бэби. Применяется как БАД и источник пробиотических микроорганизмов. Противопоказан при повышенной чувствительности к средству. Цена 480-605 руб.
- Цефикс. Детская форма лекарства выпускается в виде порошка или сиропа, и эффективна против всех бактерий, вызывающих острые отравления у детей. Средством нельзя лечить при повышенной чувствительности, порфирии, и в возрасте до 6 мес. Цена от 720 до 1040 руб.;
- Нифуроксазид. Кишечный антисептик, предназначенный для лечения воспалений и отравлений, сопровождающихся диареей. Для детей выпускается в виде суспензии, которую допустимо применять с месячного возраста. Противопоказан при повышенной восприимчивости к нитрофуранам и их производным. Цена от 140 до 26 руб.
Лечение данным видом препаратов детям назначают очень редко – в 10% от всего числа заболеваний. Для этого применяют средства с высоким уровнем безопасности и повышенной эффективностью против кишечных инфекций. К ним относятся:
Облегчить симптомы пищевого отравления и сократить время реабилитации возможно при помощи народных средств, но после предварительной консультации с врачом. Для этого используют следующие рецепты:
- Имбирный отвар. Готовится заливкой 1 ч. л. молодого имбиря кипящей водой и настаиванием ее в течение 3 мин. Пьют средство ежечасно по 1 ч. л.
- Алтей. Готовится из двух ложек измельченного корня растения и стакана кипятка настаиванием в течение 30 мин. После процеживания в настой добавляют немного меда. Принимают 4 раза в день по 1 ч. л.
- Чай из корицы. Эффективен при отравлении мясными продуктами и рыбой. Чай принято делать кипячением нескольких палочек сырья в воде в течение 5 минут. Выпивают 2 чашки отвара в горячем виде.
- Рисовый отвар. Помогает снять симптомы отравления и тошноты, после чего пропадает рвота. Готовится отвариванием круглого промытого риса в течение более 1 мин. Соотношение риса к воде – 1:5. Отвар принимают несколько раз в день.
- Отвар горечавки перекрестнолистной. Помогает улучшить работу органов ЖКТ, после употребления уходит чувство тошноты и рвота. Готовится смешиванием, кипячением и настаиванием в течение 3 мин измельченного корня горечавки и стакана кипятка. Лечить отравление можно только свежим отваром трижды в день по 1 ст. л.
- Отвар цвета ромашки и ноготков. Готовится завариванием в 1 л воды по 1 ч. л. сухого сырья. Процеженный отвар принимают теплым, разделив суточную дозу – 1 стакан на несколько приемов.
- Отвар овсяных хлопьев. 2 ст. л. хлопьев заливают водой и кипятят 5 мин. После процеживания отвар пьют 5 раз в день.
- Тошнота
- Обильная рвота
- Расстройство желудка (оно может быть 15 и даже больше раз в день)
- Диарея
- Повышенная температура
- Наличие в фекальных массах сгустков крови, слизи или зеленого цвета
- Бледность кожи
- Сухость во рту
- Учащенное биение пульса и учащенное дыхание
- Снижение артериального давления
- Моча концентрированная, т.е. приобретает темный оттенок
- вся пища должна быть перетертой;
- есть нужно небольшими порциями;
- прием пищи 5-6 раз в день;
- еда должна быть отварной, тушеной либо приготовленной на пару.
- копченое, маринованное и острое;
- соки, сырые овощи и фрукты;
- жирное либо жареное;
- консервы;
- сладости;
- свежая выпечка.
-
Пищевое отравление
. Самая частая причина, когда ребенок съедает несвежую пищу или пробует что-нибудь, оставшись без присмотра.
-
Менингит
. Характерным признаком болезни является примесь крови в рвотных массах, а также вялость малыша и боли в животе. Если наклонить голову, в затылке возникнет сильная боль. Из-за спазмов мышц ребенок не может дотянуться головой до колена.
-
Гастроэнтерит
. Распространенная патология, которая сопровождается не только рвотой, но поносом и диареей. По своим симптомам болезнь очень похожа на острый аппендицит, для которого также характерны тошнота и боли в животе.
-
Ротавирусная инфекция
. Рвота является вторичным признаком этого заболевания и начинается через несколько дней после заражения. Перед первым опорожнением наблюдается вялость ребенка и повышение температуры.
- Прочитать инструкцию и узнать, какие побочные эффекты имеет медикамент. Нередко лекарства вызывают судороги, аритмию, нарушение зрения, запор и другие реакции организма.
- Противорвотные средства должны использоваться в составе системной терапии. Сами по себе они не лечат заболевание, а лишь устраняют симптом.
- При отравлении или инфекционном поражении ЖКТ нельзя использовать противорвотные средства, поскольку они подавляют естественное очищение организма от токсинов.
- питание;
- болезни;
- внешние факторы.
- пищевое отравление – некачественные, плохо вымытые, просроченные продукты;
- кормление через силу, переедание, присутствие в рационе жирной, копчёной, острой пищи;
- непереносимость некоторых продуктов (стоит исключить из рациона такие продукты);
- лекарственное отравление.
- воспаления органов пищеварения (гастрит, панкреатит, язва желудка, колит, гастродуоденит, холецистит – в рвотных массах иногда обнаруживается примесь желчи и слизи);
- синдром острого живота;
- кишечный грипп;
- дизентерия;
- сальмонеллёз;
- дисбактериоз.
- травма головы;
- опухоль мозга;
- менингит;
- сильная мигрень;
- синдром задней черепной ямки;
- синдром Брунса.
- ротавирус;
- ОРВИ;
- жар;
- аллергия;
- сильный кашель;
- острый аппендицит (дополнительные симптомы – резкая боль в области пупка, в правом боку, отсутствие аппетита, частое мочеиспускание и опорожнение кишечника, возможно незначительное повышение температуры)
- нарушение обмена веществ (делается развернутый анализ крови);
- носовое кровотечение;
- сахарный диабет (сделать анализ крови на гормоны и ферменты);
- эпилепсия;
- энцефалит;
- ацетонемический криз (дополнительные симптомы – запах ацетона изо рта, головная боль, слабость, тошнота);
- гнойный отит;
- безжелтушный гепатит;
- почечная недостаточность;
- кишечная непроходимость (сопровождается острыми болями в животе, слабостью, бледностью кожи, стул – в виде малинового желе с прожилками слизи и крови);
- неврологические патологии;
- инородное тело в желудке (сопровождается отказом от еды, беспокойным поведением, плачем, затрудненным дыханием при крупном инородном теле, болью во время глотания, затрудненным проглатыванием пищи, пенистыми образованиями в глотке; диагностика проводится с помощью рентгеноскопии);
- острая сердечная недостаточность;
- онкология.
- стресс, волнение, страхи (лечение такой причины должно проводиться под наблюдением психотерапевта);
- солнечный или тепловой удар (перегрев) (сопровождается повышением температуры, обмороками);
- укачивание в транспорте (характеризуется бледностью кожи, охлаждением конечностей);
- спёртый воздух и пониженная влажность в помещении, где находится малыш.
- ребенок младше 3 лет;
- приступы рвоты не прекращаются на протяжении суток;
- сопутствующие симптомы – диарея и жар;
- кроха выглядит очень слабым, вялым;
- малыш категорически отказывается пить воду;
- появление на коже сыпи;
- в рвотной массе наблюдаются кровянистые прожилки или желчь.
- рвота попала в дыхательные пути;
- попадание инородного тела в желудок;
- рвоте предшествовала травма головы;
- спутанное сознание или его потеря;
- жалобы на острые боли в области живота;
- в течение 2 часов приступы случались 4 раза и более.
- Сразу же вызывайте врача или скорую помощь (в зависимости от состояния).
- Действия должны быть спокойными и решительными, нельзя поддаваться панике и распространять её на ребенка. Успокаивайте малыша, не ругайте за испачканные вещи. Обнимайте его и поддерживайте, при этом не упускайте из вида ни на секунду.
- После каждого приступа рвоты очищайте рот, протирайте лицо и руки чистым влажным полотенцем. Главное, чтобы ничто не источало неприятный запах, который может спровоцировать новые приступы.
- Во время приступа – следует усаживать ребенка, наклоняя его туловище вперед, чтобы массы не смогли попасть в дыхательные пути.
- Если малыша не тошнит – уложите его на бок либо на спину, но чтобы лицо было повёрнуто в сторону. Подложите под голову высокую подушку.
- Нельзя кормить ребенка в такой период. Небольшое голодание не навредит, а только поможет улучшить состояние.
- Обильное питье, регидратационные растворы. Поите каждые 5 минут, по чуть-чуть, чтобы не вызвать новые приступы, при этом не позволить организму потерять много влаги.
- Дайте малышу сорбент.
- При наличии примесей крови – пить нельзя. В таком случае рекомендуется прикладывать к животику пакет со льдом, дать ребенку рассосать кубик льда. Такие действия спровоцируют сужение сосудов и приостановят кровотечение до приезда скорой помощи.
- При наличии очень высокой температуры – ее лучше сбить, но только не пероральными средствами. Если градусы не критичны – дождитесь приезда врача, не сбивая. Лучшие жаропонижающие свечи для детей – здесь.
- Не забудьте собрать биоматериал (рвотные массы, кал) для проведения лабораторных исследований.
- Если малыш в бессознательном состоянии – пытаться промыть ему желудок, вызвать рвоту.
- Давать противорвотные препараты без предварительного осмотра и назначения врачом, особенно те, действие которых направлено на моторику кишечника.
- Без рекомендаций давать антибактериальные средства, обезболивающие препараты – чтобы не исказить симптомы и клиническую картину.
- Использовать антисептические средства на основе спирта, марганцовку для промывания желудка.
- Пренебрегать рекомендованными врачом дозировкой и курсом лечения, если наблюдается улучшение состояния.
- Вызывать рвоту, если по подозрению произошло отравление кислотой, щелочью или бензином – чтобы не возник ожог пищевода. В таком случае нужно вызывать врача, давая всё время пить воду.
- головокружение;
- нарушение сердечного ритма;
- судороги;
- расстройство желудка;
- ослабление зрения;
- затруднение дыхания.
- Кишечная непроходимость;
- кровотечение из ЖКТ;
- перфорация ЖКТ;
- пролактинзависимая опухоль;
- эпилепсия;
- экстрапирамидные двигательные расстройства.
- острая дистония и дискинезия;
- синдром паркинсонизма;
- акатизия, отмечено после приема однократной дозы лекарственного средства, особенно у детей;
- сонливость;
- подавленное состояние;
- спутанность сознания;
- галлюцинации.
- Кровотечения из желудочно-кишечного тракта;
- стеноз привратника желудка;
- механическая кишечная непроходимость;
- перфорация стенки желудка или кишечника;
- феохромоцитома;
- эпилепсия;
- глаукома;
- экстрапирамидные нарушения.
- В начале лечения возможны запор, диарея;
- редко – сухость во рту;
- спазм лицевой мускулатуры, гиперкинезы, спастическая кривошея (как правило, проходят сразу после прекращения приема метоклопрамида).
- Дети 1-6 месяцев: 2,5 мл 2-3 раза в день (с интервалом от 8 до 12 часов);
- дети 7 месяцев – 2 лет: 2,5 мл 4 раза в день (с интервалом 8 часов);
- дети 3-7 лет: 5 мл 3 раза в день (с интервалом 8 часов).
- Повышенная чувствительность к производным нитрофурана или другим компонентам препарата;
- непереносимость фруктозы;
- синдром глюкозо-галактозной мальабсорбци;
- недостаточность сахаразы;
- период новорожденности (до 1 месяца);
- недоношенность.
- Аллергические реакции (сыпь, крапивница, отек Квинке, анафилактический шок);
- тошнота;
- рвота.
- Повышенная чувствительность к составляющим;
- дети до 3-х лет.
- Аллергические реакции;
- гранулоцитопения;
- боль в животе;
- диарея.
- Повышенная чувствительность к компонентам;
- дети до 3-х лет.
- Повышенная чувствительность;
- дети до 3-х лет.
- Гиперчувствительность;
- нарушение функции почек;
- сахарный диабет.
- ЦЕРУКАЛ тонизирует мышцы ЖКТ, ускоряет выведение рвотных масс из желудка и стимулирует процесс дефекации. Чтобы избежать проявлений побочных реакций не рекомендуется длительное применение (до 5 суток).
- МЕТОКЛОПРАМИД с особой осторожностью применять у детей, особенно раннего возраста, у них выше риск возникновения дискинетического синдрома. На фоне применения препарата отмечаются искажения лабораторных показателей функции печени. При одновременном применении усиливается абсорбция ацетилсалициловой кислоты, парацетамола, этанола.
- В случае, если причина рвоты является таковой, что для ее устранения показан прием антибактериальных препаратов, например, ЭНТЕРОФУРИЛ. Терапия не должна продолжаться более 7 дней. Перед употреблением лекарство стоит хорошо потрусить, чтобы поднять со дна осадок. При лечении ЭНТЕРОФУРИЛОМ – проводить терапию регидратаии.
- АДИСОРД применяется внутрь, капсулу не разжевывать, запить минимальным количеством жидкости. Длительность терапии – 5-7 дней. Если отсутствуют улучшения на 3 день – незамедлительно обратиться к специалисту. Рекомендуется проводить регидратацию, при проявлениях аллергии (в том числе одышка, кожная сыпь, зуд) – прекратить прием препарата.
- МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ считается одним из безопасных противорвотных средств, так как полностью состоит из натурального растительного сырья. Приготовленный настой оказывает спазмолитическое, успокаивающее, желчегонное, противорвотное и местнораздражающее действие.
- Еще одним безобидным препаратом являются МЯТНЫЕ ТАБЛЕТКИ для рассасывания. Применяются симптоматически, то есть когда начинаются приступы тошноты. Препарат раздражает холодовые рецепторы, рефлекторно вызывая расслабление гладкой мускулатуры, обладает седативной активностью, выводит из организма желчь.
- Чтобы восстановить электролитный баланс организма – следует применять РЕГИДРОН. Не превышайте дозировки препарата, если необходимость в дополнительном введении электролитов не подтверждена лабораторными исследованиями. В раствор нельзя добавлять сахар. Пищу давать сразу после регидратации. При рвоте следует подождать 10 минут и дать выпить препарат медленно, небольшими глотками.
- Гиперчувствительность;
- детский возраст до 2 лет.
- Крапивница;
- бронхоспазм;
- лрингоспазм;
- ангионевротический отек;
- анафилаксия.
- Аллергические реакции;
- головная боль;
- судороги, двигательные нарушения;
- мимолетные зрительные расстройства;
- аритмии, боль в груди;
- запор;
- гипокалиемия.
- Кишечная непроходимость;
- непереносимость лактозы.
- Головная боль;
- запор;
- сонливость;
- бессонница;
- общая слабость;
- нарушение вкусовых ощущений;
- метеоризм;
- диарея;
- изжога.
- ОНДАНСЕТРОН-ТЕВА может замедлять моторику толстого кишечника, в связи с чем его назначение больным с признаками непроходимости кишечника требует особого наблюдения. Чтобы избежать возникновения отстроченной рвоты, возникающей через 24 часа от начала химиотерапии, рекомендуется прием препарата перорально (таблетки).
- ОСЕТРОН эффективен при тошноте и рвоте, вызванных цитотоксической химиотерапией или лучевой терапией. Имеет ряд побочных проявлений, с которыми следует внимательно ознакомиться перед применением. Такие реакции проявляются при передозировке, поэтому дозировку и интервалы приема назначает лечащий врача.
- Лечение КИТРИЛОМ нельзя проводить более 7 суток. При возникновении неукротимой рвоты, вызванной химиотерапией или лучевым воздействием, дополнительно 2 раза вводить раствор с интервалом 10 минут. За сутки нельзя использовать детям более 60 мкг препарата на 1 кг массы тела. КИТРОЛ в форме таблеток запрещено применять детям в возрасте до 12 лет.
Предлагаем посмотреть видео на тему пищевых отравлений у детей
Эффективным методом снижения симптомов пищевого отравления признано принятие душа. Токсины способны выходить через кожу с потом. Их убирают периодическим смыванием с тела ребенка. Облегчение приносит массаж, который нужно делать в течение 4 мин. в верхней части шеи и спины, и области над пупком.
Какие симптомы указывают на отравление ребенка?
Повышенная температура у ребенка — признак отравления.
При отравлении симптомы у ребенка будут проявляться неожиданно с нарастающим характером, т.е. сперва может быть тошнота, к которой присоединится рвота, а рвота будет сопровождаться высокой температурой и т.д.
При легком отравлении самочувствие ребенка может удовлетворительным, но это не значит, что в дальнейшем признаки пищевого отравления не станут прогрессировать. Просто все симптомы будут появляться постепенно, угнетая организм малыша.
В то же время при сложной форме отравления у ребенка может наблюдаться инфекционно-токсический шок. В целом, симптомы пищевого отравления у ребенка выглядят так:
Не ждите пока симптомы будут добавляться. Ведь это может привести к обезвоживанию организма. Чем дольше вы оттягиваете момент обращения к врачу, тем больше вреда вы приносите здоровью своего ребенка.
Диета при пищевом отравлении
В результате попадания токсинов воспаляется слизистая желудка и кишечника, а поджелудочная железа и печень подвергаются сильным нагрузкам. Поэтому питание должно быть максимально щадящим.
В первые сутки после отравления необходимо полностью отказаться от пищи. Ребенку можно только пить. Исключение составляют дети до года, им необходима еда уже через 3-4 часа после исчезновения острых симптомов. Но давать можно только грудное молоко (если мама не употребляла токсичный продукт) или адаптированную молочную смесь.
Правила диеты после пищевого отравления:
В случаях легкого отравления, уже на 2 день малыш может чувствовать себя отлично, однако диеты необходимо придерживаться минимум 5-7 дней.
Что дать ребенку при отравлении? Для детей старше года подойдут каши, приготовленные на воде, лучше отдать предпочтение рису, овсянке либо гречке. Можно предложить картофельное пюре без масла и молока, а также суп-пюре на воде. Бульоны нужно исключить на все время диеты.
На третьи сутки можно предложить ребенку немного творога, либо кефира с низким процентом жирности, запеченные яблоки, сладкие сухари. Главное — не переусердствовать.
Мясные блюда разрешены малышу не раньше, чем на 4 день. Подойдет мясо кролика, индейки и нежирная рыба.
После отравления запрещено употреблять в пищу такие продукты, как:
В период восстановления ЖКТ пища должна быть в основном вегетарианской, поскольку продукты животного происхождения переварить гораздо сложнее.
kidfeed.ru
Причины рвоты у детей
Рвоту нередко связывают с расстройством пищеварения. Но это далеко не единственная причина. Рвота у малышей разного возраста может возникать под влиянием различных факторов:
Если вы не уверены, что рвота вызвана пищевым отравлением, лучше вызвать врача, поскольку остальные патологии могут быть более опасными.
Бывают случаи, когда лучше не использовать противорвотные средства или делать это крайне осторожно. В любом случае, давая ребенку лекарство, следует соблюдать меры предосторожности:
Предварительно лучше проконсультироваться с врачом. Если это невозможно, лучше ограничиться приемом сорбента, который не нанесет ребенку большого вреда.
Если статья содержала полезную для вас информацию, поделитесь комментариями в соц. сетях. Информация была предоставлена с целью ознакомления. До новых встреч!
В каких случаях и чем вызвана рвота у ребенка
Среди основных причин возникновения у ребенка рвоты выделяют 3 группы:
| Рвота сопровождается поносом, иногда повышенной температурой и судорогами: | ||
| Проблемы с ЖКТ | | |
| Черепно-мозговые патологии | Сопровождаются головными болями, тошнотой, головокружением сотрясение головного мозга; | |
| Другие проблемы со здоровьем | | |
| ВНЕШНИЕ ФАКТОРЫ | Рекомендации, как правильно одевать малыша зимой на прогулку, чтобы избежать негативного влияния холодной погоды – по ссылке. | |
В каких случаях нужно использовать противорвотные средства
Важно понимать, что самолечение может навредить малышу. Препараты, имеющие противорвотное действие назначаются только врачом. Делается это после того, как он полностью оценит клиническую картину болезни.
Следует помнить, что противорвотные лекарства имеют побочные эффекты от приема. Их действие направлено на рецепторы, которые отвечают не только за контроль рвотных позывов, но и могут спровоцировать головокружения, сонливость, вызвать проблемы с ритмом биения сердца, дыханием, зрением.
Рвота – это симптом, поэтому устранив ее до прибытия специалиста, можно помешать ему оценить количество, консистенцию и содержание рвотных масс, а следовательно – установить правильный диагноз.
Ни в коем случае не стоит паниковать, сохраняйте спокойствие, успокойте малыша. Следом стоит определить, ситуация требует консультации специалиста или срочной медицинской помощи?
Вызывать педиатра домой, если:
Ситуации, когда стоит незамедлительно вызывать скорую помощь:
Чем опасны рвотные позывы, если ее их не остановить
Принимать меры следует незамедлительно. Не стоит надеяться на случай, так как беспрерывная рвота чревата необратимыми процессами.
Критическая потеря веса. Такое осложнение особенно опасно для недоношенных малышей и деток с маленьким весом.
Обезвоживание. Дефицит жидкости в организме приводит к нарушению водно-солевого баланса, впоследствии – к сбою в работе жизненно важных внутренних органов. Тяжелая степень обезвоживания сопровождается судорогами и обмороком.

Удушье от попавших в дыхательные пути рвотных масс. Особенно опасно, если малыш теряет сознание и не контролирует процесс.
Внутреннее кровотечение. Отмечены случаи, когда в рвотных массах наблюдаются кровянистые вкрапления. Так случается по причине травм слизистых желудка и пищевода, из-за непрекращающейся рвоты лопаются кровеносные сосуды.
Аспирационная пневмония. Возникает при попадании в легкие рвотных масс, так как желудочный сок достаточно агрессивный. При постановке такого диагноза назначается лечение в стационаре: удаление слизи из трахей путём отсасывания, проведение антибактериальной терапии, редко – искусственная вентиляция лёгких.
Что нужно сделать при непрекращающейся рвоте и что делать нельзя
В первую очередь, перед родителям малыша ставится задача выяснить причину возникновения рвоты и обратить внимание на наличие других симптомов.
Шаги оказания неотложной помощи:
Категорически запрещено
Кроме перечисленных ранее рекомендаций, стоит акцентировать внимание на следующем.
Если рвота не прекращается, сопровождается кровью, имеет зелёный оттенок, источает зловонный запах, а также присутствуют и другие опасные признаки (повышенная температура тела, судороги, жидкий водянистый стул, нестандартное и очень беспокойное поведение малыша) – незамедлительно вызывайте врача, а лучше скорую помощь.
Как правильно давать противорвотные
Препараты против рвоты назначает врач, после того, как изучит результаты анализов крови и рвотных масс на наличия в них инфекций или патологических организмов. Нельзя использовать лекарства, ссылаясь только на прочитанную инструкцию, не посоветовавшись перед этим со специалистом.
Помните, что бесконтрольное и необоснованное лечение такими препаратами вызывает побочные реакции, самые простые из которых:
Также прием противорвотных лекарств при отравлении или кишечной инфекции запрещен, поскольку вместе с рвотными массами организм выбрасывает вредные токсины. Этот процесс подавлять нельзя, чтобы не создать угрозу для жизни ребенка.
Главная рекомендация, как правильно давать средства против рвоты – использование лекарств в форме суппозиториев или раствора для инъекций. Препараты, принимаемые перорально, легко вырвать обратно.
Таблица препаратов по возрастам
| Название, форма выпуска, возрастная категория | Дозировка | Противопоказания | Побочные реакции | Средняя цена, руб. |
| ЦЕРУКАЛ, таблетки, 2+ | Рекомендуемая доза метоклопрамида составляет 0,1-0,15 мг / 1 кг массы тела до 3 раз в сутки (1 таблетка = 10 мг). | | При применении высоких доз экстрапирамидные симптомы возникают чаще (порой одновременно): | 150 |
| МЕТОКЛОПРАМИД, таблетки, 2+ | Дозировка определяется лечащим врачом. | | | 40 |
| ЭНТЕРОФУРИЛ, суспензия, 1 месяц от рождения+ | | | | 380 |
| АДИСОРД, капсулы, 3+ | Дети 3-6 лет: по 200 мг препарата 3 раза в день. Суточная доза – не больше 600 мг. | | | 260 |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ, растительное сырье, 3+ | Внутрь в виде настоя по 70-100 мл трижды в день, за 15 мин до приема пищи. | | Аллергические реакции. | 50 |
| МЯТНЫЕ ТАБЛЕТКИ, таблетки, 3+ | По 1 таблетке во время приступа тошноты. | | Аллергические реакции. | 15 |
| РЕГИДРОН, порошок, 0+ | Содержимое пакетика растворяют в 1 л холодной свежекипяченой воды и дают по 80-100 мг/ на 1 кг массы тела в сутки для восстановления водно-электролитного обмена. | | Отсутствуют. | 400 |
Последствием лечения рвоты у малыша становится дисбактериоз кишечника. Какие пробиотики быстрее восстановят микрофлору – читайте по ссылке.
Народные средства
Если причина, вызвавшая рвоту, определена и не составляет критической угрозы для организма ребенка, для облегчения симптомов применяется один из указанных советов народной медицины.
| Название | Способ приготовления | Примечание |
| Отвар из семян укропа | В 200 мл кипятка добавить 1 чайную ложку семян укропа, проварить на слабом огне 2 минуты. Процедить. | Такой отвар устраняет не только позывы к рвоте, но и помогает при поносе и метеоризме кишечника. Разрешено давать новорожденным. |
| Мятный чай | 1 столовую ложку сухих листьев мяты залить 200 мл кипятка, настаивать 1 час в термосе. Давать по 1 чайной ложке ежечасно. | Чай разрешено давать с полугода, также обладает успокоительными свойствами. |
| Картофельно-капустный сок | Сырой сок капусты и картофеля смешать в пропорции 1:1. | Сок использовать сразу после приготовления, не хранить. |
| Настой пижмы и полыни | По 1 столовой ложке трав залить 300 мл кипятка, настаивать в термосе час. | Давать по 1 чайной ложке в час. |
| Яблочный настой | 3 шт. средних яблок нарезать кружочками, залить 400 мл кипятка, настаивать в термосе 1 час. Через 1 час добавить 1 столовую ложку меда. | Давать пить в течение дня вместо еды. |
| Имбирный отвар | 100 г корня имбиря очистить, натереть на мелкой терке. Проварить 2 минуты в кипящей воде (200 мл). Охладить до 38-40 градусов (теплое состояние). | Давать после каждого приступа рвоты по 2 чайной ложки. |
Противорвотные уколы
Когда принять таблетку или сироп для прекращения рвоты не представляется возможным (выходит вместе с рвотными массами), рекомендуется использовать противорвотные уколы.
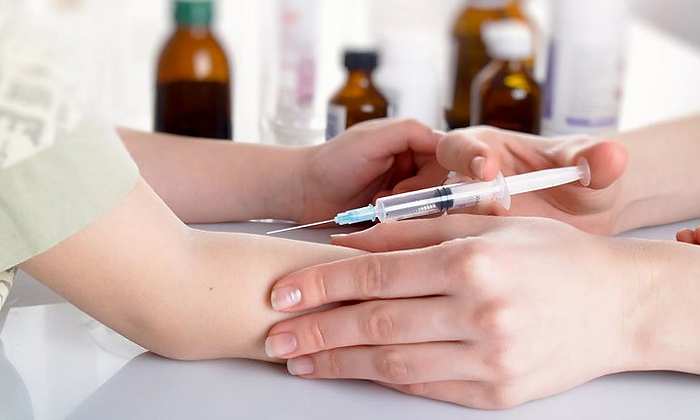
На рынке лекарственных средств самые популярные препараты представлены как в виде таблеток, суспензий, так и в виде растворов для внутримышечных инъекций.
ЦЕРУКАЛ (240 руб.) разрешено вводить малышам, достигшим 2-х летнего возраста. Стоит соблюдать особую осторожность, так как у препарата имеется широкий перечень противопоказаний и побочных реакций. Имеет аналогичные с таблетками характеристики. Препарат вводят внутримышечно или медленно внутривенно, следя при этом за общей реакцией организма пациента. Не эффективен, когда рвота стала следствием укачивания.
МЕТОКЛОПРАМИД (от 40 руб. за упаковку из 10 ампул) в виде раствора для инъекций имеет такие же характеристики, как и таблетки, но его разрешено вводить детям от 3 лет. Препарат способствует уменьшению тошноты и икоты, стимулирует перистальтику верхнего отдела ЖКТ.
Несмотря на свою эффективность, все противорвотные средства имеют широкий список противопоказаний, побочных реакций, указаний по взаимодействию с другими препаратами. По этой причине строго придерживайтесь рекомендаций врача, не уклоняйтесь от схемы, не увеличивайте дозировку.
Препараты для подавления рвоты при химиотерапии
Механизм действия указанных ниже лекарств связан с непосредственным воздействием их на рвотных центр, их особенность – это возможность блокировать серотониновые рецепторы. Поэтому эти лекарственные средства являются используемыми в онкологии.
| Название, форма выпуска, возрастная категория | Дозировка | Противопоказания | Побочные реакции | Средняя цена, руб. |
| ОНДАНСЕТРОН-ТЕВА, раствор для инъекций таблетки, 2+ | Детям старше 2 лет: внутривенно в дозе 5 мг на 1 кв. м. поверхности тела перед проведением химиотерапии, через 12 часов – внутрь в дозе 4 мг. По окончанию курса химиотерапии продолжать прием в дозе 4 мг 2 раза в сутки в течение 5 дней. | | | Раствор – 300, таблетки – 350. |
| ОСЕТРОН, раствор для инъекций, таблетки, 6 месяцев+ | Вводить непосредственно перед химиотерапией путем разовой инъекции в дозе 0,15 мг на 1 кг массы тела. Внутривенная доза не должна превышать 8 мг. Через 12 часов начинать пероральное применение препарата, которое может длиться еще 5 дней. | Повышенная чувствительность к действующему веществу или другим компонентам препарата. | | Раствор – 400, таблетки – 5000. |
| КИТРИЛ, раствор для инъекций, 2+ | Доза подбирается из расчета 20-40 мкг на 1 кг массы тела и вводится инфузионно. | | | Раствор – 6500. |
Тошнота и рвота как у ребенка, так и взрослого – симптомы заболевания, которое нужно диагностировать как можно быстрее. Главное правило при проявлении рвотных приступов у ребенка – сохранять спокойствие, действовать адекватно, не заниматься самолечением и незамедлительно обращаться за профессиональной помощью. Про пищевые отравления и методы их лечения рассказывает доктор Комаровский:
Какие лекарства взять с собой в Турцию
 Собирать чемодан в путешествие — одна из наиболее сложных задач, особенно если отдых предстоит за пределами нашего государства. Кроме необходимых документов, вещей и денег обязательно нужно взять приготовленную заранее аптечку. Конечно же в отпуске не хотелось бы думать о возможных неприятных моментах, связанных с недомоганием или болезнями, но, это случается, и лучше всего вооружиться дома знакомыми и проверенными препаратами.
Собирать чемодан в путешествие — одна из наиболее сложных задач, особенно если отдых предстоит за пределами нашего государства. Кроме необходимых документов, вещей и денег обязательно нужно взять приготовленную заранее аптечку. Конечно же в отпуске не хотелось бы думать о возможных неприятных моментах, связанных с недомоганием или болезнями, но, это случается, и лучше всего вооружиться дома знакомыми и проверенными препаратами.
При организации отдыха оформляется страховка, которая предполагает возмещение каких-либо растрат, связанных с возникшими проблемами со здоровьем. Однако, не всегда получается донести информацию доступно и в полном объёме до медиков хотя бы потому, что возникает элементарный языковой барьер, который, кстати, может послужить и неправильной оценке ситуации. Имея в таком случае лекарства под рукой, не возникнет надобность бегать по аптекам.
 Отправляясь на отдых в Турцию, может возникнуть недомогание, связанное с акклиматизацией. Не смотря на то, что страна расположена на небольшом от нас расстоянии. Головная боль, сонливость или общая слабость будут преследовать в течение первых 3-5 дней. Поэтому медики не рекомендуют осуществлять перелёт в другую страну на короткий период (до 7-10 дней), так как процесс реакклиматизации протекает ещё сложнее. Отдых должен длиться не менее 2-3 недель, чтобы организм полностью восстановился и оздоровился. С сонливостью в этом случае бороться бесполезно, лучше выспаться, а вот от головной боли следует взять необходимые таблетки.
Отправляясь на отдых в Турцию, может возникнуть недомогание, связанное с акклиматизацией. Не смотря на то, что страна расположена на небольшом от нас расстоянии. Головная боль, сонливость или общая слабость будут преследовать в течение первых 3-5 дней. Поэтому медики не рекомендуют осуществлять перелёт в другую страну на короткий период (до 7-10 дней), так как процесс реакклиматизации протекает ещё сложнее. Отдых должен длиться не менее 2-3 недель, чтобы организм полностью восстановился и оздоровился. С сонливостью в этом случае бороться бесполезно, лучше выспаться, а вот от головной боли следует взять необходимые таблетки.
Наиболее частые недомогания возникают и при смене привычного питания. Расстройства желудка — явление не редкое. Непривычная еда или её чрезмерное употребление может неблагоприятно отразиться в целом на отдыхе. Лекарства, нормализующие работу желудка и кишечника, будут как нельзя кстати.
Царапинки, ранки и мозоли — обычное явление и в повседневной жизни. Однако на отдыхе новая обувь часто даёт о себе знать в виде возникших мозолей. Боль, возникающая при ходьбе может надолго испортить настроение и не позволит полноценно наслаждаться отдыхом. Пластыри в этом случае будут просто незаменимы.
Итак, лекарства, из которых необходимо сформировать аптечку:
• от головной боли — цитрамон, который включает в свой состав аспирин, кофеин и парацетамол или нурофен с действующим веществом ибупрофен, максимально быстро купирующим боль;• от укачивания — авиаморе, коккулин, драмина, мятные таблетки;• обезболивающие — но-шпа, кетонол, баралгин;• жаропонижающие — парацетамол, аспирин, ибупрофен;• от аллергии — супрастин, фенистил, диазолин;• при отравлении — смекта, линекс, активированный уголь, бифиформ, энтеросгель;• от травм — бинт, зелёнка (в виде фломастера), пластырь, перекись водорода, мазь от ушибов, сульфаргил ;• от простуды — анаферон, ИРС-19, колдрекс, називин;• от кашля — бронхолетин, либексин, леденцы с шалфеем — при сухом кашле, а лазолван, геделикс, бромгексин — при вязком кашле для разжижения мокроты;• солнцезащитный крем;• от похмелья — алкозельцер (2 таблетки на ночь и 2 утром) на случай затянувшегося праздника.
Если есть хронические заболевания, необходимо к этому списку добавить и лекарства для их лечения. В таком случае в багаж их лучше не упаковывать, а оставить в ручной клади, чтобы воспользоваться в любой момент. При этом необходимы подтверждающие документы от лечащего доктора со всеми рекомендациями.














































