Содержание
- Нормы размера таза для естественных родов
- Порядок замера
- Виды замеров
- Широкая форма
- Меньше нормы
- Таз
- Измерение таза во время беременности
- Широкий таз
- Узкий таз
- Боли в тазу при беременности
- Измерение размера таза у беременных (норма для естественных родов)
- Цель процедуры
- Определение размеров таза
- Последствия и профилактика узкого таза
- Дополнительные исследования
- Размеры таза при беременности: норма (Таблица)
- Пельвиометрия
- Нормальные показатели
- Анатомически узкий таз
- Клинически узкий таз
- Нормальные размеры таза для естественных родов
- Как определяют размеры таза при беременности
- Возможные осложнения
- Диагностика узкого таза
- Тактика ведения родов
- Профилактика
Содержание
- 1 Нормальные размеры женского таза
- 2 Нормальные параметры таза в сантиметрах
- 3 Как проводится расшифровка полученных значений
- 4 Измерение размеров женского таза
- 5 Узкий таз
- 6 Сущность понятия
- 7 Классификация
- 8 Диагностика
- 9 Признаки клинически узкого таза
- 10 Признаки анатомически узкого таза
- 11 Показатели нормы размера матки
- 12 Причины изменения размеров матки
- 13 Патологические причины изменений
- 14 Изменения и самочувствие будущей мамы на 37 неделе
- 15 Основные предвестники родов на 37-й неделе
- 16 Малыш на 37 неделе беременности: рост, вес, развитие
- 17 Какие обследования ждут беременную на 37 неделе?
- 18 Питание мамы: здоровые советы для 37 недель
- 19 Активная подготовка к родам
- 20 Роды на 37 неделе – пора ехать в роддом?
- 21 окружность живота, форма и размер во время беременности.
Нормальные размеры женского таза
Главной целью регулярного измерения размера таза является определение того, сможет ли беременная женщина родить ребенка определенных размеров без каких-либо осложнений и негативных последствий для них обоих. Так, данная часть скелета состоит из 2-х тазовых (безымянных) костей, крестца и копчика, соединенных между собой связками и хрящами. Каждая из тазовых костей, в свою очередь, представляет собой соединение еще трех: лобковой, седалищной и подвздошной. В гинекологии различают понятия «малого таза» (МТ) и «большого таза» (БТ). Границами БТ являются: по бокам – крылья подвздошных костей, сзади – крайний поясничный позвонок, спереди же он не имеет костных границ. Непосредственной границей между МТ и БТ является плоскость входа в МТ. Задней стенкой МТ являются крестец и копчик, боковыми стенками – седалищные кости, передней – лобковые кости, соединенные лобковым симфизом.
В гинекологии различают понятия «малого таза» (МТ) и «большого таза» (БТ). Границами БТ являются: по бокам – крылья подвздошных костей, сзади – крайний поясничный позвонок, спереди же он не имеет костных границ. Непосредственной границей между МТ и БТ является плоскость входа в МТ. Задней стенкой МТ являются крестец и копчик, боковыми стенками – седалищные кости, передней – лобковые кости, соединенные лобковым симфизом.
С гинекологической точки зрения более ценный интерес представляет именно МТ, который является костной основой родового канала, то есть именно через него проходит ребенок при рождении. МТ у женщин, в отличие от мужчин, имеет более обширную полость, а по форме более всего напоминает цилиндр, изогнутый спереди. Однако, так как не существует простых способов его измерения, гинеколог во время очередного приема измеряет беременной БТ и на основании полученных замеров уже делает выводы о размерах и возможных патологиях МТ. Например, при чрезмерном сужении таза, его асимметрии или других различных деформациях естественные роды становятся попросту невозможными, и появление малыша на свет происходит через кесарево сечение. Предлагаем вам рассмотреть, какие именно размеры женского таза являются нормой, а какие – нет.
Нормальные параметры таза в сантиметрах
При измерении размера таза врач-гинеколог учитывает следующие параметры:
- Distantia spinarum (расстояние между передними углами (остями) подвздошных костей);
- Distancia cristarum (расстояние между наиболее отдаленными точками гребней (выступающих частей) подвздошных костей);
- Distancia trochanterica (расстояние между выступами бедренных костей);
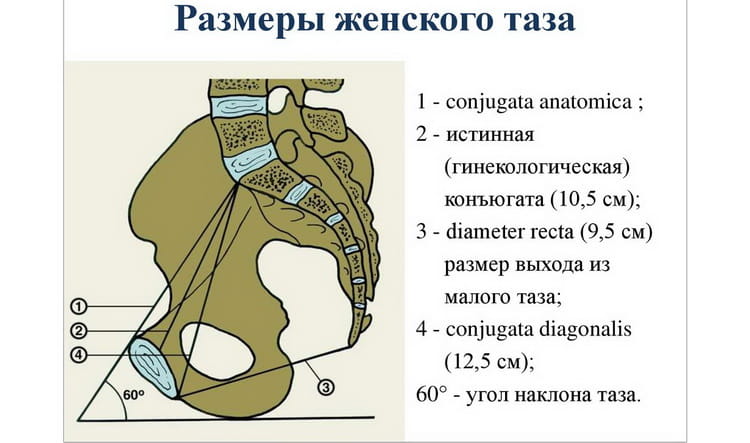
- Conjugata externa (расстояние между точкой, расположенной посередине верхнего внешнего края симфиза и углом надкрестцовой ямки (так называемым ромбом Михаэлиса);
- Conjugata diagonalis (расстояние от симфиза до нижнего края мыса);
- величину ромба Михаэлиса (асимметрия или аномальная величина ромба Михаэлиса могут свидетельствовать и о патологиях в строении тазовых костей).
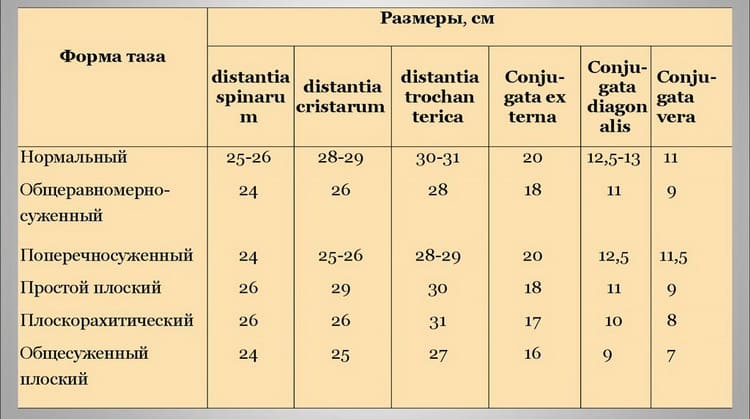 Для удобства предлагаем занести вышеуказанные параметры в таблицу с указанием граничных размеров, которые принято считать нормой:
Для удобства предлагаем занести вышеуказанные параметры в таблицу с указанием граничных размеров, которые принято считать нормой:
| Параметры | Границы нормы |
| Distantia spinarum | 25 – 26 см |
| Distancia cristarum | 28 – 29 см |
| Distancia trochanterica | 30 – 31 см |
| Conjugata externa | 20 – 21 см |
| Conjugata diagonalis | 12,5 – 13 см |
| ромб Михаэлиса | 10 – 12 см (по диагонали) |
Как проводится расшифровка полученных значений
 Благодаря полученным данным о внешних размерах таза делаются выводы о его истинных внутренних величинах, о правильности строения и т. д. Первое, на что нужно обратить внимание, это соотношение показаний Distantia spinarum, Distancia cristarum и Distancia trochanterica: в идеале они должны пропорционально отличаться между собой на 2-3 см, что говорит о правильности строения.
Благодаря полученным данным о внешних размерах таза делаются выводы о его истинных внутренних величинах, о правильности строения и т. д. Первое, на что нужно обратить внимание, это соотношение показаний Distantia spinarum, Distancia cristarum и Distancia trochanterica: в идеале они должны пропорционально отличаться между собой на 2-3 см, что говорит о правильности строения.
Также важно убедиться в симметричности тазовых костей. Для этого врач измеряет расстояние между задневерхней и передневерхней костями с обеих сторон. Об асимметрии может идти речь, если полученные значения отличаются между собой на 1 см и более. 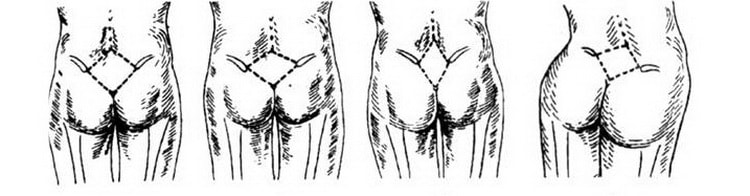 Не мене важным показателем является форма и симметричность ромба Михаэлиса, коим является небольшое углубление в крестцовой области. В идеале ромб Михаэлиса представляет собой перевернутый равносторонний квадрат с диагональю 11 см (отклонение на сантиметр в ту или иную сторону допускается). Если ромб имеет более вытянутую форму и явно выраженные 2 острых и 2 тупых угла, то это говорит об узости тазового аппарата. Если ромб Михаэлиса имеет ассиметричную и неправильную форму, это может говорить о нарушениях в строении таза.
Не мене важным показателем является форма и симметричность ромба Михаэлиса, коим является небольшое углубление в крестцовой области. В идеале ромб Михаэлиса представляет собой перевернутый равносторонний квадрат с диагональю 11 см (отклонение на сантиметр в ту или иную сторону допускается). Если ромб имеет более вытянутую форму и явно выраженные 2 острых и 2 тупых угла, то это говорит об узости тазового аппарата. Если ромб Михаэлиса имеет ассиметричную и неправильную форму, это может говорить о нарушениях в строении таза.
Очень важным показателем, который характеризует непосредственный размер входа в МТ, является истинная конъюгата (Conjugata vera), нормальным размером которой принято считать 11 см. Данный показатель определяется несколькими способами:
- С помощью наружной конъюгаты (Conjugata exterrna). Так, от размера наружной конъюгаты отнимается 9 см (20 – 9 = 11 см) и получается необходимый нам результат.
- С помощью диагональной конъюгаты (Conjugata diagonalis). Величина диагональной конъюгаты измеряется в ходе вагинального осмотра (как правило, она составляет 12,5-13 см). Также для этого определяется так называемый индекс Соловьева: женщине измеряют окружность запястья и, если она составляет менее 16 см, то от диагональной конъюгаты необходимо отнять 1,5 см, если более – 2 см.
Важно знать, что чем меньше значения индекса Соловьева (величины запястья), то тем тоньше кости у женщины и имеется больше пространства в полости МТ для прохождения ребенка.
Измерение размеров женского таза
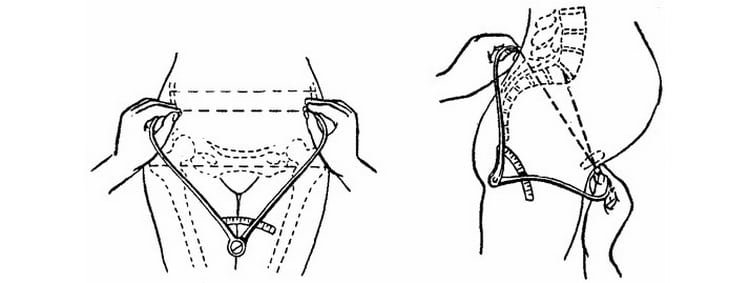 Измерение тазового аппарата происходит с помощью:
Измерение тазового аппарата происходит с помощью:
- Тазомера, инструмента отдаленно напоминающего циркуль со специальной измерительной шкалой. Так, концы тазомера гинеколог прикладывает к тем точкам, расстояние между которыми ему необходимо измерить, и фиксирует полученный результат.
- Мерной ленты, которая, к примеру, используется для определения обхвата запястья или диагонали ромба Михаэлиса.
- Пальпации. Некоторые параметры таза, например, диагональную конъюгату, врач может измерять только во время вагинального осмотра с помощью своей ладони и пальцев, а затем отмерить зафиксированное значение мерной лентой или линейкой.
Также информацию о размере МТ можно получить в ходе дополнительных исследований, таких как:
- рентгенопельвиометрия (проводится только в конце третьего триместра беременности и дает возможность обследовать форму и размер тазовых костей);
- УЗИ (дает возможность сопоставить размер головы плода с размером тазовых костей).
Узкий таз
Об узком тазе (УТ) можно вести речь, если хотя бы один из вышеперечисленных параметров является на 1,5 – 2 см ниже нормы. Но далеко не всегда это является патологией и иногда объясняется анатомическими особенностями. Так, даже если параметры меньше нормы, но пропорциональны и симметричны, то при небольшом размере ребенка естественное родоразрешение вполне имеет место быть. 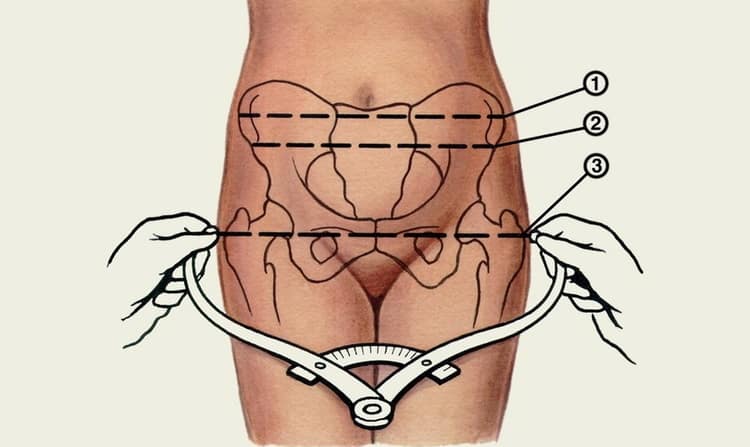 Среди патологических причин развития УТ можно назвать:
Среди патологических причин развития УТ можно назвать:
- рахит;
- полиомиелит;
- травмы и переломы тазовых костей;
- врожденные патологии;
- тазовые опухоли;
- различные деформации позвоночника;
- вывихи тазобедренных суставов в прошлом;
- чрезмерно быстрый рост во время полового созревания при недостаточном количестве андрогенов и т. д.
Различают такие разновидности УТ в гинекологии:
- плоский;
- поперечносуженый;
- плоскорахитический;
- общеравномерносуженый;
- кососуженный;
- посттравматический.
Женщины с УТ подлежат особому контролю со стороны врача-гинеколога и, как правило, за несколько недель до предполагаемой даты родов ложатся в роддом для более тщательной диагностики и принятия решения о процессе родов.
Последствия узкого таза
В процессе родовой деятельности УТ может спровоцировать такие осложнения:
- для плода: повреждение костей черепа, —гипоксия—, нарушение мозгового кровообращения, перелом ключицы, гибель;
- для матери: разрыв матки, кровотечение, разрыв тазовых связок, слабая родовая деятельность.
Сущность понятия
Кости таза представляют собой плотное кольцо, через которое должна будет пройти головка малыша во время его рождения. Проблема в том, что это костное образование практически нерастяжимое. Возможно лишь незначительное его расхождение (всего лишь на полсантиметра) из-за того, что симфиз (хрящ) слегка размягчается перед родами.
В своей основе таз неподвижен. И если окружность черепа у ребёнка больше этого костного кольца, гинекологи вынуждены диагностировать данную анатомическую особенность женского скелета и рекомендовать кесарево сечение. В чём может крыться причина такой необычной патологии?
Согласно статистике. В последнее время частота диагностирования узкого таза упала по сравнению с прошлыми годами. Она составляет всего 7%.
Большая часть женщин, у которых был выявлен в ходе беременности узкий таз, считают, что это — индивидуальная особенность строения их скелета, с которой они так родились. На самом же деле в 90% случаев эта проблема оказывается приобретённой.
К основным причинам узкого таза относят:
- проблемы со здоровьем в детском возрасте: перенесённый рахит, скудное питание, чрезмерные нагрузки провоцируют отклонения в физическом развитии;
- травмы в области таза: переломы костей приводят к их серьёзной деформации и уменьшению размеров;
- опухоли в этой зоне: остеомы сужают просвет между костями;
- гормональные нарушения, приводящие к гиперандрогении, которая характеризуется широкими плечами и мужеподобным узким тазом;
- акселерация девочек в подростковый период, которая приводит к поперечно-суженному тазу;
- костные инфекции: туберкулёз, остеомиелит, разрушающие костную ткань и приводящие к деформациям таза;
- ортопедические заболевания (например, сколиоз).
О таком же явлении говорят и в том случае, если плод слишком крупный и рискует не пройти в тазовое кольцо, даже если оно нормальных размеров.
Параметры, какой таз считается узким для родов, давно уже разработаны в гинекологии, так что врач ответит на этот вопрос после соответствующих измерений и обследований. В зависимости от вида данной патологии будет принято решение, как родится малыш — посредством кесарева сечения или естественным путём.
В чём секрет? Если раньше узкий таз был в основном анатомической особенностью женского скелета, то сегодня с этой проблемой роженицам приходится сталкиваться из-за того, что чаще стали рождаться крупные дети.
Классификация
Согласно классификации, существует два вида патологии — анатомически или же клинически узкий таз при родах, которые различаются по соотношению с показателями нормы.
Анатомический
Гинекологи диагностируют анатомически узкий таз, когда существует сужение костей, которое является отклонением от среднестатистической нормы. Он не всегда служит показанием для кесарева сечения, потому что плод может отказаться маленьким и свободно пройти по родовым путям без травм. Данный вид патологии имеет свою, особую классификацию.
По типу сужения:
- Равномерно суженный.
- Плоский.
- Поперечно-суженный.
По степени сужения (классификация Литцмана):
- 1 степень
Если у женщины выявляется узкий таз 1 степени при беременности, ей разрешается рожать самостоятельно. Однако молодая мама и команда врачей должны быть готовы к различным осложнениям родовой деятельности. В таких случаях обычно для подстраховки предупреждают хирурга и анестезиолога. В любой момент может понадобиться их вмешательство.
- 2 степень
Немного сложнее складывается ситуация, когда у женщины диагностируют узкий таз 2 степени при беременности: естественные роды допускаются, но при определённых условиях. Чаще всего разрешается рожать самостоятельно, если беременность недоношенная и плод не слишком крупных размеров.
- 3 степень
Естественные роды невозможны. Если диагностирован узкий таз 3 степени, это медицинское показание для кесарева сечения. Женщину заранее госпитализируют (за 2 недели до заветной даты), назначая ей постельный режим и абсолютный покой.
- 4 степень
Если в ходе беременности выясняется, что у будущей мамы узкий таз 4 степени, её ребёнок может родиться только посредством кесарева сечения.
Клинический
Если размеры у роженицы нормальные, но накануне родов выясняется, что плод слишком крупный и он не сможет без травм пройти сквозь тазовое кольцо, говорят о клинически узком тазе. Однако при последующих беременностях, если ребёнок окажется меньше, такой диагноз не будет поставлен. Так что если других показаний для кесарева сечения не будет, роды пройдут естественным путём.
Клинически узкий таз диагностируется только в процессе последних месяцев беременности или даже непосредственно перед родами, и его классификация в акушерстве не разработана. Самые распространённые причины клинически узкого таза:
- неправильное вставление головки;
- крупный размер плода;
- гидроцефалия;
- различные пороки развития ребёнка;
- неправильное предлежание.
Все эти явления могут быть выяснены уже непосредственно перед самими родами или уже в их процессе. Решение должно быть принято очень быстро, диагностика клинически узкого таза основывается на конкретных акушерских признаках и симптомах. В этом случае проводится экстренное кесарево сечение.
Независимо от его вида, узкий таз в акушерстве расценивается как серьёзное осложнение, которое может повлечь за собой опасные последствия при неправильном подходе. Опытный, профессиональный врач при первом же подозрении на эту особенность женского скелета принимает соответствующие меры и на протяжении всей беременности контролирует размеры тазовых костей, чтобы во время рождения малыша не возникло непредвиденной ситуации. Как же диагностируется данная патология?
Для справки. Гидроцефалия — опасное и нередкое заболевание, водянка мозга у малыша, которая характеризуется огромными размерами его головки. Она никак не пройдёт сквозь тазовое кольцо.
Диагностика
Многие деловые и наиболее активные мамочки пытаются самостоятельно узнать, как определить, узкий ли таз для родов, и могут ли они родить сами при тех или иных размерах. На самом деле ни в домашних условиях, ни «на глаз» этого сделать нельзя. Диагностика возможна только в больнице, производится она исключительно врачом-профессионалом с помощью специфического акушерского инструмента, который так и называется — тазомер. С его помощью определяются следующие размеры:
- межостное расстояние измеряется между передними подвздошными (соединяющими таз с позвоночником) остями (отростками), в норме должно составлять более 25 см;
- промежуток между самыми отдалёнными точками подвздошных костей, в норме — более 28 см;
- расстояние между вертелами (большими) бедренных костей, желательная норма составляет более 30 см;
- истинную конъюгату измеряют при влагалищном обследовании, это расстояние между лобковым сочленением и самой верхней точкой (мысом) крестцовой кости; нормой считается, когда акушер не может достать этой точки;
- наружная конъюгата — промежуток между надкрестцовой ямкой, которая располагается в пояснично-крестцовом отделе, и верхним уголком лобкового симфиза, определённая норма — более 20 см;
- ромб Михаэлиса над копчиком, в зоне крестца, границы которого в норме хорошо просматриваются, все стороны симметричны: поперечные равны 10 см, вертикальные — 11 см;
- индекс Соловьёва позволяет оценить толщину костей, которая также может препятствовать нормальным родам, — это окружность запястья, предельная норма — не более 14 см.
Для уточнения параметров в редких случаях производится рентгенография, но она может навредить плоду. Оценить размеры узкого таза при беременности позволяет также УЗИ-исследование. При клинических случаях, когда эти данные заранее получить невозможно, акушеры ориентируются на особые признаки и симптомы.
По страницам истории. С. A. Михаэлис — немецкий гинеколог XIX века, чьё имя носит знаменитый крестцовый ромб, определяющий, можно женщине рожать самостоятельно или не желательно.
Признаки клинически узкого таза
Непосредственно перед родами, если у роженицы выявляются признаки клинически узкого таза, рекомендуется кесарево сечение. К данным симптомам относятся следующие патологии и осложнения:
- головка малыша не прижимается к тазовым костям при входе;
- нарушен биомеханизм родов;
- околоплодные воды изливаются несвоевременно;
- сокращение матки нарушается: ослабление её деятельности, дискоординация, преждевременное появление потуг;
- шейка матки уже полностью открылась, а продвижение плода ещё не началось;
- головка слишком долго находится в тазовой плоскости;
- затяжное течение родов;
- деформация головки, родовая опухоль, гематомы, гипоксия плода;
- проблемы с мочевым пузырём: его прижатие, задержка мочеиспускания, кровяные примеси в моче;
- угроза разрыва матки.
Если у женщины клинически узкий таз и крупный плод хотя бы по одному этому признаку, команда врачей в 98% случаев проводит экстренное кесарево сечение во избежание гибели или травмирования плода во время его продвижения по родовым путям. Это единственно правильный выход из сложившейся ситуации, медицински совершенно оправданный и рекомендованный.
Разумеется, такие роды с узким тазом протекают гораздо сложнее, чем при анатомическом, так как к последнему можно приготовиться заранее.
На заметку. Внутриутробная гипоксия — кислородное голодание ребёнка, которое может закончиться летальным исходом, если вовремя не извлечь плод.
Признаки анатомически узкого таза
Основной признак анатомически узкого таза — несоответствие его размеров нормам, указанным выше. Но есть такие нетерпеливые молодые мамочки, которые не могут дождаться измерений в лабораторных условиях и хотят знать заранее, не предрасположены ли они к подобному диагнозу. Такие признаки есть, и к ним обычно относят:
- короткие руки (длина кистей — не более 16 см);
- короткие пальцы: большой палец в длину — не более 6 см, средний — не более 8;
- маленький размер ноги: меньше 36;
- небольшой рост: не более 150 см;
- искривление позвоночника, конечностей, хромота, ортопедические заболевания;
- травмы таза;
- осложнения при предыдущих родах;
- нерегулярный менструальный цикл;
- андрогенное (мужского типа) телосложение.
Однако не стоит думать, что если одна из перечисленных особенностей относится к вам, это означает, что у вас анатомически узкий таз. Это ориентировочные признаки, которые отмечаются у 98% женщин, кому при беременности был поставлен такой диагноз. Просто эти факты нужно иметь в виду, чтобы заранее подготовиться ко всем возможным последствиям. И не нужно их бояться: анатомически узкий таз имеет огромное преимущество перед клиническим: он позволяет подготовиться к родам заблаговременно.
Бывает и такое. Нередко маленькие женщины оказываются гораздо выносливее тех, которые обладают более внушительными размерами, в плане родов. Они рожают самостоятельно даже крупных малышей.
Показатели нормы размера матки
Выделяют 4 группы нормальных результатов исследования матки. Ниже приведена таблица, в которой указаны размеры матки по УЗИ:
| Группа | Шейка матки, см | Тело матки, см | ||||
| Длина | Ширина | Толщина | Длина | Ширина | Толщина | |
| Нерожавшие женщины | 2,4-3,4 | 2,2-3 | 2,4-3,4 | 3,8-5 | 2,7-3,7 | 3,9-4,9 |
| Беременность не окончилась родами (аборт, замершая беременность, выкидыш) | 2,6-3,6 | 2,3-3,1 | 2,6-3,6 | 4,3-5,5 | 3,2-4,2 | 4,1-5,1 |
| После родов (первых) | 2,8-4,0 | 2,4-3,2 | 2,8-3,8 | 4,5-5,7 | 3,4-4,4 | 4,5-5,5 |
| После родов (2 и последующие) | 3,1-4,3 | 2,5-3,5 | 2,9-3,9 | 4,9-6,5 | 3,9-4,9 | 5,0-6,0 |
| Постменопауза (до 5 лет) | 2,5-3,3 | 1,9-2,9 | 2,2-3,2 | 3,2-4,4 | 2,6-3,6 | 3,0-4,2 |
| Постменопауза (5 и более лет) | 1,9-2,9 | 1,7-2,5 | 1,9-2,7 | 2,8-3,8 | 2,0-3,0 | 2,6-3,6 |
 Для женщин, которые не были беременными, нормальными будут показатели, указанные в строке 1. Эти размеры действительны после окончания полового созревания, хотя при этом, в зависимости от возраста, женщины данные могут значительно различаться.
Для женщин, которые не были беременными, нормальными будут показатели, указанные в строке 1. Эти размеры действительны после окончания полового созревания, хотя при этом, в зависимости от возраста, женщины данные могут значительно различаться.
Наступление беременности, даже если она не заканчивается родами, неизбежно повлияет на размер матки. Норма после аборта несколько увеличивается. Меняются все параметры, но больше всего изменяется длина матки: аборт приводит к ее удлинению в среднем на 1,5 см.
У рожавших женщин матка достигает своего природного размера. Она постепенно увеличивается в период вынашивания плода, после родов снова уменьшается, но остается несколько больше, чем до беременности. В результате ее нормальный размер соответствует параметрам, указанным в строке 3 таблицы.
Вторые и последующие роды могут вызвать некоторое увеличение органа. Но так как этот процесс не бесконечен, скорее всего, уже после рождения второго ребенка показатели перестанут значительно меняться (строка 4).
Размер матки после менопаузы тоже меняется (строки таблицы 5 и 6). Это нормальный процесс, связанный со значительным изменением уровня гормонов.
Причины изменения размеров матки
 Размер матки в течение всей жизни женщины неодинаков. Наиболее сильные изменения связаны со значимыми периодами жизни: половое созревание, беременность и менопауза.
Размер матки в течение всей жизни женщины неодинаков. Наиболее сильные изменения связаны со значимыми периодами жизни: половое созревание, беременность и менопауза.
При рождении девочки размер матки составляет не более 4 см. В дальнейшем начинается инволюция — процесс, связанный с уменьшением органа. Примерно к году она уменьшается почти в 2 раза, находясь в пределах 2 см, и сохраняется в таком состоянии до 7 лет. В этом возрасте матка начинает увеличиваться. Рост продолжается до окончания полового созревания.
Во время беременности орган снова резко увеличивается, достигая 35-38 см. Изменения являются ярким показателем состояния здоровья ребенка, поэтому их отслеживают очень тщательно. До 12 недель УЗИ проводится с помощью вагинального датчика, на более поздних сроках — через брюшную стенку. При исследовании учитывается расстояние от лонного сочленения до наиболее высокой точки. Нормальные показатели высоты дна матки зависят от срока беременности и отражены в таблице.
| Срок (в неделях) | Высота дна, см | Срок (в неделях) | Высота дна, см |
| 8-9 | 8-9 | 26-27 | 25-28 |
| 10-13 | 10-11 | 28-29 | 26-31 |
| 14-15 | 12-13 | 30-31 | 29-32 |
| 16-17 | 14-19 | 32-33 | 31-33 |
| 18-19 | 16-21 | 34-35 | 32-33 |
| 20-21 | 18-24 | 36-37 | 32-37 |
| 22-23 | 21-25 | 38-39 | 35-38 |
| 24-25 | 23-27 | 40-41 | 34-35 |
 Размер достаточно индивидуален и может отличаться от нормальных показателей, приведенных в таблице, но не больше чем на 2 недели.
Размер достаточно индивидуален и может отличаться от нормальных показателей, приведенных в таблице, но не больше чем на 2 недели.
После родов снова начинается процесс инволюции, орган возвращается к примерно тому же размеру, что был до родов, но несколько превышает его.
Однако стоит учитывать, что после кесарева инволюция проходит медленнее, так как способность к сокращению существенно снижена. Чтобы данный процесс ускорить, врачи советуют пациенткам больше двигаться.
Патологические причины изменений
Кроме естественных причин, увеличение тела матки могут спровоцировать некоторые заболевания:
- кисты;
- миома;
- раковые опухоли;
- аденомиоз.
Одна из самых частых причин — фиброзная опухоль, миома. Данное образование считается доброкачественным. Если миома небольшая, она не представляет опасности для здоровья и не вызывает дискомфорта.
Киста представляет собой образование с жидким содержимым. Она часто вызывает увеличение матки. Чаще особого неудобства кисты не доставляют, но могут вызывать серьезные осложнения.
 Аденомиоз характеризуется разрастанием эндометрия и появлением сильной боли. Раковые опухоли нередко образуются из-за гормональных сбоев во время менопаузы.
Аденомиоз характеризуется разрастанием эндометрия и появлением сильной боли. Раковые опухоли нередко образуются из-за гормональных сбоев во время менопаузы.
Во время беременности превышение нормы размера матки может говорить об избытке околоплодных вод. Многоводие, в свою очередь, один из признаков наличия у плода инфекции или нарушений развития.
Изменения могут быть не только в сторону увеличения, но и в сторону уменьшения размеров органа. Если матка значительно меньше нормы, ставится диагноз детская, или инфантильная, матка. Ее размер может составлять до 5 см, также есть несоответствия и по остальным параметрам. Например, может быть объем меньше нормы одновременно с двукратно превышающей норму длиной.
Инфантильная матка развивается в детском или подростковом возрасте: орган просто прекращает развитие, вся система остается на прежнем, детском уровне. Несоответствие нормальным размерам в данном случае не самое главное. Гораздо страшнее то, что неразвитые органы не способны выполнять свою главную задачу: деторождение.
В настоящее время данное нарушение поддается лечению. Пациентке назначают курс лекарственных препаратов на гормональной основе, действие которых направлено на рост тканей органа.
Состояние матки после успешного лечения улучшается, и появляется возможность возникновения зачатия и беременности, а также и благополучного вынашивания и рождения ребенка.
Во время беременности размер матки может не соответствовать норме по разным причинам, необязательно связанным с патологией: широкий таз или маленький плод. Но несоответствие норме может свидетельствовать о наличии нарушений.
Достаточно редко встречается маловодие (чаще диагностируют многоводие).
Также недостаточная высота может быть признаком задержки развития плода, что уже грозит его гибелью.
Изменения и самочувствие будущей мамы на 37 неделе
Матка вместе с ребенком и остальным немаловажным «содержимым» в весе составляет до 7 кг, а её высота равна в среднем 33 см.
| Параметры беременной женщины | Показатели на данном сроке |
|---|---|
| Прибавка в весе (от начала беременности) | 11 – 14 кг |
| Прибавка в весе (за неделю) | ~ 200 г |
| Окружность живота | 92 – 98 см |
| Увеличение высоты дна матки | 36 – 40 см |
Ощущения беременной на 37 неделе
- Для женщины на тридцать седьмой неделе беременности характерно находиться в нетерпеливом состоянии ожидания наступления родов. Желание как можно скорее родить малыша усиливают окружающие, постоянно любопытствующие, когда же кроха появится на свет.
Совет! С личными вопросами про пол ребенка, дату родов и другими сталкивается практически каждая мамочка. К подобному проявлению интереса следует относиться с пониманием и спокойствием, ведь рождение нового человечка – волнительное событие для всех, кто находится рядом с вами.
- Шейка матки находится в процессе активного созревания. О том, что шейка готова к родам, врач-акушер определит на осмотре по ее длине – она должна быть меньше 1 см. Длина незрелой шейки составляет от 2 см. Шейка матки к концу срока беременности размягчается, но в районе внутреннего зева остается плотной. Если зрелость шейки достигла своего пика, то не за горами наступление родового процесса.
- Одним из признаков – предвестников родов может быть повышенная температура тела будущей мамы. Для женщины в интересном положении низкая теплоотдача считается нормой, поэтому температура выше 37 градусов может быть на протяжении всей беременности. Но если показатель на термометре внезапно стал выше 38 градусов (без признаков ОРВИ), то об этом нужно сообщить врачу, ведущему беременность. Это может быть как сигналом того, что близится момент рождения ребенка, либо следствием начинающейся инфекции что также требует пристального медицинского наблюдения на данном сроке.
Что может беспокоить будущую маму на данном сроке:
- отчетливые распирающие боли в области малого таза и промежности;
- боли в икроножных мышцах и суставах ног;
- онемение конечностей, судороги в ночное и дневное время суток;
- интенсивные боли в копчике, пояснице, носящие длительный характер;
- ощутимо сильные толчки ребенка (хотя и более редкие в сравнении с предыдущими неделями беременности);
- тянущие ощущения внизу живота, напоминающие менструальные боли.
Если беременную беспокоят частые ноющие боли в области живота, не стоит терять время, – необходимо обратиться к врачу-гинекологу. Хотя ощущения того, что тянет живот, вполне нормальны для третьего триместра, стоит лишний раз перестраховаться.
Обратите внимание! Когда женщина в положении часто замечает, что матка будто «каменеет» на сроке в 37 недель, это также весомый повод посетить в ближайшее время женскую консультацию. Напряженный низ живота часто является признаком гипертонуса матки, а это прямая причина возникновения преждевременных родов.
Основные предвестники родов на 37-й неделе
- «Опустился живот – роды не заставят себя ждать». Этот предвестник замечали женщины на протяжении многих веков, и он имеет под собой реальные основания предполагать, что беременность подходит к концу. На 37 неделе беременности живот у женщины опускается вниз, а головка малыша перемещается в область таза. Визуально живот становится ниже, что становится заметным как маме, так и окружающим.
- Уходят такие неприятные симптомы, как изжога и одышка. Будущая мама, страдавшая этими недугами с середины второго триместра, наконец может вздохнуть спокойно. Но теперь основной вес женского органа с плодом приходится на мочевой пузырь, поэтому желание «сходить по-маленькому» может преследовать беременную каждые полчаса.
- Расширение вен нижней части прямой кишки – также один из симптомов, входящих в предвестники родов. Так как ребенок на 37 неделе своей массой более 2 кг давит на нижние органы, себя может проявить неприятное заболевание – геморрой. Он доставит будущей маме не только неудобства, но и боли при опорожнении кишечника. В случае появления этого недуга полезно включить в рацион продукты питания со слабящими свойствами – свеклу, чернослив; а также пить больше жидкости.
- Различные болевые ощущения в организме также могут предвещать скорое родоразрешение. Самым часто встречающимся предвестником предстоящих родов считаются схватки Брекстона-Хикса. Они напоминают женщине неприятные, но терпимые боли при месячных. Эти схватки зовутся иначе «тренировочными», они готовят матку к предстоящему процессу рождения малыша.
- Возникающие в течение дня сокращения постепенно становятся более похожими на схватки при родах. Вместе с этим увеличивается продолжительность болей. В связи с набранным вовремя беременности весом боли могут давать знать о себе в позвоночнике, животе и промежности.
Предлагаем посмотреть видео о предвестниках родов у первородящих и повторнородящих женщин:
Малыш на 37 неделе беременности: рост, вес, развитие
37 неделя беременности – это 9 акушерский месяц и 1 неделя. Ребенок на этом сроке физически готов к рождению и самостоятельной жизни вне материнской утробы.
- В последний месяц беременности кроха набирает вес ежедневно до 14 г в день. Развитие плода на 37 неделе практически полностью завершается.
- Околоплодных вод становится все меньше, ребенок растет и ему уже тесно располагаться в матке. Первородной смазки остается немного, пушок на коже полностью исчезает.
- У малышей мужского пола яички опускаются в мошонку; у девочек большие половые губы прикрывают малые.
Развитие плода, вес и рост на 37 неделе, а также другие показатели (в соответствии с нормами ВОЗ) указаны в таблице ниже.
| Параметры развития плода | Примерные показатели нормы (на данном сроке) |
|---|---|
| Рост | 47 – 49 см |
| Вес | 2800 – 3000 г |
| Окружность головы | ~ 307 – 353 мм |
| Диаметр живота | ~ 299 – 361 мм |
| Толщина плаценты | ~ 3,43 см |
Расположение малыша в матке на 37 неделе
Положение ребенка на сроке в 37 недель устойчивое. Правильным предлежанием считается головное, и именно оно чаще всего встречается у детей на этой неделе беременности. Младенец держит ножки и ручки в скрещенном положении, и лежит головкой вниз. Тазовое предлежание констатируется гинекологами гораздо реже. Из-за неправильного положения плода в большинстве роддомов назначают плановое кесарево сечение. Но паниковать до родов не стоит – ребенок еще может повернуться в нужное положение благодаря специальным упражнениям.
Важно! Во время проведения УЗИ в приемном отделении роддома врач уточнит положение ребенка и примет окончательное решение о способе родоразрешения.
Изменения у малыша на 37 неделе
- У плаценты запускается процесс старения, к ребенку с каждой неделей поступает меньше кислорода и питательных веществ.
- Легкие младенца на 37 неделе уже достаточно развиты для того, чтобы ребенок смог дышать в случае появления на свет. Они еще не включены в систему кровоснабжения, но в момент родоразрешения в сердце открывается клапан для поступления крови в легкие.
- Вырабатывается гормон кортизон, который говорит о полном развитии системы дыхания плода. Ребенок вовсю имитирует дыхательные и глотательные движения, что можно увидеть на ультразвуковом исследовании.
- Органы зрения и слуха полностью созрели. Активно включаются в общую работу организма ребенка органы пищеварительной системы. Кишечник совершает первые перистальтические движения. Образовался в небольшом количестве меконий – первородный кал.
- В головном мозге запускается процесс – развитие координации движений. Он будет длиться в течение первых 12 месяцев после рождения ребенка. На нейронах образуется защитная оболочка, которая слаженно передает нервные импульсы.
- Времяпровождение крохи во время бодрствования сопровождается сосательными движениями большого пальца руки. Так происходит подготовка малыша к грядущему грудному вскармливанию.
- Головка остается мягкой, череп еще не закостенел, это поможет младенцу пройти по родовым путям. Продолжается уплотнение ушных и носовых хрящей. К концу недели половая система малыша также полностью завершит свое формирование.
Какие обследования ждут беременную на 37 неделе?
В третьем триместре, на поздних сроках беременности, обследования у будущей матери проводятся по принципу – диагностировали проблему, провели её коррекцию, проверили результат лечения.
Общий анализ мочи является исключением – беременная должна его сдавать от начала беременности и до самых родов. С 37 недели анализ мочи назначают для сдачи примерно 1 раз в неделю. Дело в том, что с приближением родов растет нагрузка на почки. Также существует риск того, что матка, сильно увеличившись в размерах, может сдавить мочеточники. А это уже приведет к опасной для матери и плода инфекции.
Кардиотокография (КТГ) оценивает два параметра – частоту сердцебиения ребенка и состояние тонуса матки у беременной. Это исследование необходимо проходить как минимум 1 раз в неделю до родов. Наблюдая за сердцебиением малыша, врачи смогут вовремя заметить и предотвратить осложнения. Если КТГ покажет, что ребенку не хватает кислорода, то, вероятно, естественные роды кроха может не выдержать – это прямо показание к проведению кесарева сечения.
Важно! Если акушер рекомендует вам пройти внеочередное исследование КТГ, не стоит отказываться от него. Чем раньше у плода выявят гипоксию, тем больше времени останется на лечение и тем эффективнее оно будет.
На 37-38 неделях врач-гинеколог может назначить беременной ультразвуковое исследование. Задача УЗИ на данном сроке заключается в том, чтобы:
- выявить соответствие размеров плода акушерским срокам;
- определить степень зрелости плаценты;
- оценить количество околоплодных вод.
Кроме того, УЗИ позволит оценить мышечный тонус плода, изучить его двигательную и дыхательную активность, ведь уже с 32-33 недели малыш начинает внутриутробно учиться «дышать». В качестве приятного бонуса по окончанию исследования врач предоставит вам фото ребенка для семейного архива. Даже простое 2D УЗИ даст возможность рассмотреть черты лица крохи, и предположить, на кого из родителей он больше похож.
Важно! Часто пациентки в положении опасаются, что ультразвуковое исследование может навредить еще не родившемуся малышу. Беспокоиться по этому поводу не стоит – многочисленные исследования ученых доказали, что УЗИ полностью безопасно для плода на любом сроке беременности.
Питание мамы: здоровые советы для 37 недель
Идет 37 акушерская неделя. В рационе беременной женщины в этот период не должно быть следующих категорий продуктов: соленого, жирного, копченого, жареного и обилия сладкого. Помните – малыш «черпает» питательные вещества из маминых запасов, поэтому важно, чтобы её меню было разнообразным и полноценным.
Примерное меню будущей мамы в 37 недель
| 1-й завтрак | Ленивые вареники со сметаной, кофейный напиток с молоком, бутерброд с маслом и сыром |
| 2-й завтрак | Чай, ватрушка с творогом, яблоко |
| Обед | Овощной суп, жаркое по-домашнему, кисель, хлеб |
| Полдник | Йогурт, печенье, банан, ягодный морс |
| Ужин | Рыбная запеканка с овощами, хлеб, некрепкий чай |
| На ночь | Булочка с изюмом, кефир |
Что важно знать о питании на данном сроке беременности:
- Полностью исключать из меню животный белок нельзя. Ежедневно в меню будущей мамы обязательно должны быть тушеное/отварное/запеченное в духовке мясо или рыба. В противном случае, при нехватке белка, самой женщине и её сидящему внутри младенцу грозит нарушение белкового обмена.
- Стоит отказаться от тяжелых блюд в пользу овощных салатов, приправленных полезным растительным маслом. В качестве перекуса отлично подойдут свежие плоды фруктов – бананы, груши, персики, яблоки.
- Есть желательно часто и небольшими порциями: такое дробное питание позволит держать вес под контролем и избегать нарушений пищеварения. Это особенно актуально, когда растущая матка на позднем сроке вовсю давит на желудок и кишечник.
Фото животика на 37 неделе беременности:
Активная подготовка к родам
Собираем вещи в роддом (видео – опыт мамы): Для будущей мамы настало самое время идти на курсы подготовки к процессу родов. Они обычно бесплатны и проводятся в женских консультациях. С их помощью женщина в положении освоит полезные навыки:
- основы продуктивного дыхания во время схваток;
- обезболивающее гудение или «пение»;
- самомассаж поясницы и многое другое.
На заметку! На последних сроках беременности инструктор научит, как правильно тужиться, но делать это нужно строго под присмотром специалиста. Самодеятельность в таких тренировках на 37 неделе может спровоцировать настоящие схватки, учитывая, сколько это месяцев, и что ребенок при подобных манипуляциях может раньше времени появиться на свет.
Физические нагрузки просто необходимы женщинам, ожидающим малыша. Только перейдя к практике, можно научиться тренировать дыхание, отработать технику расслабления мышц, чтобы сделать грядущий процесс родов менее болезненным. Вот перечень занятий, которые можно практиковать, начиная с 3-его триместра беременности:
Аквааэробика и плавание
Занятия в воде расширяют дыхательные возможности женщины, улучшают растяжку, регулируют работу сердечно-сосудистой системы организма. Водные процедуры полезны тем, что предотвращают (иногда даже решают) возможные проблемы с позвоночником у будущих мам.
Йога для беременных
Комплекс упражнений, специально подобранных для беременных женщин, развивает гибкость, тренирует дыхание, учит концентрироваться и укрепляет мышцы тазового дна, которые имеют одно из важнейших значений в родовом процессе.
Занятия ОФП
Движения, предусмотренные в рамках курсов общей физической подготовки, укрепляют задействованные в процессе родов группы мышц. Также регулярные занятия ОФП повышают общую выносливость организма.
Альтернативные методики
Музыкальная и арт-терапия могут дать возможность выразить будущим мамам чувства, переполняющие их (привет, гормоны!) и таким образом избавиться от стресса, страхов и прочих негативных ощущений.
Важно! По итогу к концу 37 недели женщина должна уметь контролировать дыхание в определенном ритме и расслаблять мышцы промежности. Все это облегчает схватки и помогает сохранять самообладание в родах.
Роды на 37 неделе – пора ехать в роддом?
Зачастую у мамы на сроке в 37 недель могут возникнуть тревога и страх, как правило, от недостатка информации перед предстоящим событием. Именно поэтому каждой женщине в третьем триместре необходимо уяснить хотя бы в общих чертах, что будет происходить с её организмом во время родов.
Ехать в роддом необходимо незамедлительно, если:
- излились околоплодные воды;
- отошла слизистая пробка – комочек слизи с прожилками темной крови;
- появились яркие кровяные выделения;
- начались регулярные схватки с интервалом между ними 10-15 минут.
Что делать, если болит живот и поясница:
- если болит поясница, каменеет живот и появились боли, напоминающие схватки, не нужно паниковать. Первым делом расположитесь поудобнее и наблюдайте на часах, через какое время схватки повторяются;
- на первом этапе напряжение и боль в матке возникают каждые полчаса и длятся не более 15-20 секунд. Но постепенно интервал между схватками уменьшается, а их длительность, наоборот, увеличивается. Если схватки нерегулярны и через некоторое время вовсе исчезли, значит, это был ложный, «тренировочный» процесс. Эти схватки в отличие от родовых не приводят к открытию шейки матки;
- в том случае, когда схватки все же нарастают и интервал между ними сократился до 15 минут, болезненно тянет низ около 30 секунд без перерыва – самое время отправляться в приемное отделение перинатального центра.
Важно! Не забудьте взять с собой в роддом все необходимые документы: обменную карту, медицинский страховой полис, родовой сертификат и паспорт.
окружность живота, форма и размер во время беременности.
Содержание:
Объем живота при беременности по неделям
Вы беременны? Вам нужно стать посетить женскую консультацию. Доказано, если женщина на начальных сроках беременности систематично посещает доктора, то в 7-10 раз сокращается количество возникших осложнений при беременности и родах.
Рекомендуемый график посещения врача:
- первая половина беременности – раз в месяц;
- 20-28 неделя – дважды в месяц;
- 28-40 неделя – раз в неделю (где-то 10-12 раз подчас беременности).
Когда объем живота (ОЖ) начинает увеличиваться
Объем живота при беременности от 20 недели начнет увеличиваться. Каждый раз, посещая врача, он будет измерять объем живота, высоту стояния дна матки и его форму. Это значимо для вычисления срока беременности, определения ожидаемого веса плода, обнаружения нарушенного обмена жиров, многоплодия и многоводия.
Используя сантиметровую ленту, измеряют максимальную окружность живота по уровню пупка. На 30-32 недели беременности объем живота должен быть приблизительно 85 см., к завершению беременности – 90-100 см. Показатель окружности живота может о многом рассказать.
Последствия отклонения от нормы
Если животик имеет очень маленький объем на конкретном сроке, то это может означать, что присутствует внематочная беременность, возникла гипотрофия плода, беременность не развивается, нет достаточного количества околоплодных вод. Все эти отклонения могут вызвать воспалительные процессы в половых органах беременной, появление таких болезней, как фетоплацентарная недостаточность, гестоз. Живот может быть увеличенным в случае многоводия, многоплодной беременности или опухоли ткани плаценты.
В результате многоводия может состояться выкидыш, плод будет медленно развиваться, риск начала преждевременных родов, фетоплацентарная недостаточность. Но, это субъективное мнение, которое рассматривается индивидуально. Чтобы определить патологии, нужно сдать несколько лабораторных анализов и сходить на УЗИ.
Врач меряет и высоту стояния дна матки – это расстояние между дном матки и верхушкой лонного сочленения. На 20 неделе беременности дно матки должно находиться ниже пупка на 2 см., на 24-ой – на пупке, на 28-ой – выше пупка на пару сантиметров. На финальной фазе беременности высота стояния дна матки будет 36 см. и дойдет до грудины. Такие показатели могут изменяться у беременных женщин и зависят от их роста, веса и уровня развития ребенка. Показатель в сантиметрах высоты стояния дна матки во 2-3 триместре беременности будет совпадать со сроком в неделях, который поставили на УЗИ. Соответственно, можно сделать вывод, что от роста срока беременности увеличивается показатель высоты стояния дна матки.
Таблица объема живота при беременности по неделям
Размер и форма живота
Животик беременной женщины может иметь разную форму. В большинстве случаев, он яйцевидной формы. Те, кто рожает впервые, имеют живот с заостренным концом вверх, те, кто рожает не первый раз, имеют обвисший вниз живот. При форме живота в виде поперечного овала, следует узнать, правильно ли лежит малыш. Доктор, применяя иные способы (по Леопольду), может конкретно определить, если ли какие-то патологии или их нет. Это определить можно и на УЗИ.
Рекомендации
Не стоит ставить самостоятельные диагнозы. Нельзя проводить любое самостоятельное лечение, учитывая только показатель размеров живота. Лишь проконсультировавшись с врачом, можно проводить определенные действия. Чтобы беременность проходила без осложнений, необходимо систематично ходить к врачу, правильно питаться и придерживаться режима. Воплощая в жизнь эти рекомендации, можно родить здорового ребенка без возникновения каких-либо осложнений. Будьте здоровы и вы, и ваши детки!
Видео: размеры матки при беременности.
Автор: MarkKireev
Дата публикации: 10.04.2015
nedeli-beremennosti.com