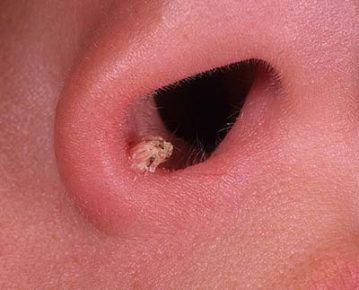
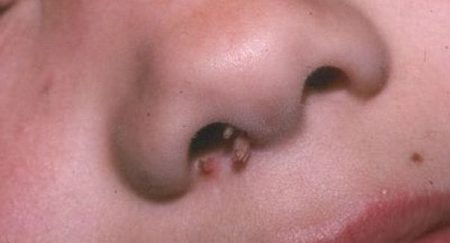
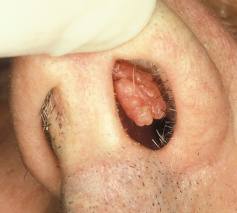
Адемотозный Полип (аденома) толстой кишки в сочетании с карциномой. Этот вид полипов характерен нарастанием на слизистой оболочки толстой кишки. Очень высок к развитию рака, их считают предраковым состояние кишечника.
Существует несколько типов Полипа толстой кишки:
-
Аденомато́зные поли́пы (высокий риск)
-
Гиперпластический (низкий риск)
-
Воспалительный (низкий риск)
-
Гамартомный полипы (низкий риск)
Если полип превысил размер более чем 10 мм Преобразования из полипа кишки в рак, риск будет очень высок. Кроме того, полип без ножки на широком основании, быстрее мигрирует в рак. Опасность полипов толстой кишки, в том, что их очень тяжело выявить и удалить, удаляют их с помощью колоноскопии, в случаи если образования достигло 20 мм оно уже содержат тенденцию к рецидивам и после удаления скорее всего произойдет новое образования. Если у родителей был обнаружен полип толстой кишки, то у их детей риск образования полипа и развития рака толстой кишки больше (составляет около 50%), чем детей у которых родители не имели такого диагноза. В целом развития рака не зависимо от генетической предрасположенности составляет 6 % случаев.
Содержание
- 1 Причины появления
- 2 Лечение полипов в носу народными средствами
- 3 Особенности патологии
- 4 Виды папиллом в носу
- 5 Причины и симптомы
- 6 Причины образования
- 7 Стадии развития и виды
- 8 Симптомы и фото
- 9 Как лечить?
- 10 Профилактика
- 11 Причины появления полипов в носу
- 12 Классификация
- 13 Симптомы
- 14 Диагностика
- 15 Как лечить дакриоцистит
- 16 Осложнения и прогноз
- 17 Причины появления наростов
- 18 Другие причины наростов
- 19 Общая клиническая картина
- 20 Лечение
- 21 Зааключение
Причины появления
На сегодняшний день достоверно известно, что предрасположенность к этому заболеванию определяется генетически. Также существуют дополнительные факторы, способные усугублять положение и прежде всего это:
- неправильное питание;
- наличие аллергии;
- хроническая инфекция;
- гормональные сбои.
Лечение полипов в носу народными средствами
- Сок чистотела
В данном случае используется перебродивший сок чистотела. Для того, чтобы его приготовить, необходимо взять свежие корни и стебли чистотела, тщательно вымыть и слегка подсушить. Далее растительная масса пропускается через мясорубку, а из полученной кашицы отжимается весь сок.
Отфильтровав сок через несколько слоёв марли, его необходимо вылить в стеклянную ёмкость и дождавшись когда он забродит поместить под водяной затвор в тёмном и тёплом месте. Брожение будет длиться примерно неделю, после чего нужно аккуратно снять жидкость с осадка, ещё раз отфильтровать и хранить в прохладном месте.
Для лечения, полученный препарат разбавляется водой в равных пропорциях и используется для закапывания носа. Делать это нужно один раз в сутки, желательно перед сном, закапывая по 2-3 капли раствора в каждую ноздрю. Продолжительность курса — неделя, после чего необходимо сделать паузу в 10 дней. После 5 курсов нужно сделать перерыв на один месяц.
Важно! Ни в коем случае не использовать для закапывания свежий сок. Он может вызвать сильный ожог слизистой и значительное ухудшение течения болезни.
- Отвар чистотела
Очень эффективен и обычный отвар чистотела. Готовится он следующим образом — 1 чайная ложка сушёных листьев чистотела заваривается 300 мл кипятка и настаивается 30 минут. Этим отваром нужно полоскать нос один раз в сутки на протяжении 10 дней. Курс можно повторить спустя месяц.
- Водно спиртовой раствор ноготков
5-10 капель аптечной или домашней спиртовой настойки ноготков необходимо развести в 100 мг тёплой кипячёной воды и закапывать полученной смесью нос два раза в день — утром и вечером. Также раствор пригоден и для полоскания носа.
- Отвар из лечебных трав
Нам понадобится сбор трав из хвоща полевого, ноготков, шалфея, зверобоя первоцвета и чистотела. Это достаточно сильное средство для лечения назальных полипов.
Для его приготовления берётся по 30 гр шалфея и ноготков, по 10 гр хвоща, чистотела и первоцвета весеннего, и 20 гр зверобоя. Травяная смесь заваривается в 200 мл кипятка и также используется для промывания носа. Промывания лучше проводить курсом длительностью в 10 дней, после чего сделать 10 дней отдыха. После пяти курсов делается месячный перерыв. Кроме того, можно усилить эффект, если на ночь вводить в нос тампоны, смоченные в этом отваре.
- Прополис
Испарения прополиса также оказывают очень благоприятный эффект при лечении полипов в носу. В данном случае требуется взять керамическую жаровню для благовоний или жестяную банку с толстым дном, положить внутрь кусочек прополиса размером с горошину и аккуратно подогревать поверхность, пока прополис не начнёт испаряться. Дым лучше вдыхать поочерёдно каждой ноздрёй. Делается это два раза в день — утром и вечером. Единственное ограничение — индивидуальная непереносимость указанного продукта.
Важный нюанс: прополис должен именно испаряться, а не пригорать, поэтому подогревать следует крайне аккуратно.
Впрочем, пользуясь народными средствами, важно учитывать то, что полипы в носу эффективно лечить без операции можно лишь в том случае, если новообразования ещё не разрослись слишком обильно. При запущенной форме полипоза лучше сперва пройти традиционную терапию.
Загрузка…
Особенности патологии
Папилломы в полостях носа — это всегда неприятно, кроме того, это может мешать нормальному дыханию. Иногда такое новообразование можно обнаружить на перегородке носа. В любом случае для него характерны следующие особенности:
- экзофитный рост;
- инвертированный рост.
Образования экзофитного характера имеют бугристую и плотную на ощупь консистенцию и представлены в виде грибка. Цвет папилломы красный. Размещаются такие наросты в преддверии носа или на носовой перегородке. Образования способны стать источником затрудненного дыхания.
Инвертированные папилломы зачастую появляются у людей пожилого возраста. Такие образования проявляются на одной из боковых стенок или перегородке носа. Как правило, бородавки вызывают кровотечения. Этот тип папиллом способен переродиться в злокачественное новообразование.
Виды папиллом в носу
Папилломы в носу образуются очень медленно и тем самым затрудняют свободное дыхание. В зависимости от места расположения различают 2 типа новообразований: наросты в преддверии носа и в его полости.
В первом случае новообразования формируются из кожи и мало чем отличаются от других папиллом. Поверхность наростов бугристая и серая, они достаточно плотные на ощупь. Крепится папиллома за счет тонкой и узкой ножки. В большинстве случаев такой тип образований диагностируется на начальных стадиях развития.
Папилломы в носовой полости образуются довольно редко. Как правило, эти новообразования появляются у людей старше 50 лет. Дети в большинстве своем не подвержены возникновению таких бородавок. Форма наростов грибовидная и внешне напоминает кочан цветной капусты. Папилломы этого типа имеют переходно-клеточную структуру.
Локализуются наросты на боковых стенках носа или его перегородке. Такие новообразования быстро растут и тем самым разрушают мягкие ткани и костные стенки. Такие бородавки способны разрастаться в околоносовые пазухи.
Папилломы, располагающиеся в полости носа, гладкие на ощупь и при визуальном осмотре напоминают обычный полип. Образования переходно-клеточного характера способны трансформироваться в злокачественный нарост. Такой нарост может сформироваться как у взрослого, так и у ребенка.
Причины и симптомы
Основной причиной появления наростов в носу является наличие папилломавируса в организме человека. Инфекция способна на протяжении длительного времени быть в организме и никак не проявляться. Только лишь с появлением благоприятных для нее условий она дает о себе знать.
Главным источником образования папилломы является слабый иммунитет. На самом деле причин для проявления вируса очень много. Наличие провоцирующих факторов приводит к появлению и росту папиллом на теле.
Основные причины, по которым может появиться папиллома в носу:
- вредные привычки;
- продолжительный прием гормональных препаратов или антибиотиков;
- частое перенесение инфекционных заболеваний;
- обострение хронических патологий;
- плохая экология;
- недостаток витаминов;
- посещение общественных мест с повышенной температурой и влажностью.
В зимний период, как правило, иммунитет слабеет и вероятность подхватить вирус очень высокая. Поэтому необходимо принимать поливитамины и поднимать защитные силы организма.
Первое время человек может и не подозревать о наличии наростов в носу, но со временем папиллома начинает расти и нарушать носовое дыхание, тем самым причиняя дискомфорт. Наросты способны вызывать зуд и обильное кровотечение. Когда проявились симптомы наличия папиллом в носу, то необходимо обратиться к врачу.
Если своевременно не оказать помощь, то бородавки способны привести к разрушению близлежащих тканей, клиновидной пазухи, могут проникнуть в полость черепа. Человек в таком случае подвергает себя опасности. Инфекция будет только прогрессировать, что в результате приведет к дальнейшему росту бородавок.
При обнаружении симптомов у одного человека очень важно, чтобы лечение проходили все его родные, так как вирус способен передаваться через бытовые предметы.
Что такое инвертированная папиллома? И опасна ли она? Подробнее читайте тут.
Причины образования
Причины, по которым появляются полипы в носу, пока неизвестны. С большей долей вероятности можно говорить, что развитие заболевания запускают несколько причинных факторов одновременно.
Главный механизм образования полипов заключается в увеличении количества секреторных желез. В экспериментах доказано, что при повреждении верхнего слоя слизистой (эпителия), ее разрывах, отеке и инфильтрации выпадает средний слой слизистой, или собственно слизистая. В результате она выпячивается через отверстие в эпителии. И если эпителий полностью не восстановится, то из собственно слизистой формируется полип, а на нем уже разрастаются железы, продуцирующие слизь.
К основным факторам риска, почему у человека в носовых проходах могут образоваться полипы, относят:
- Аллергический насморк. К огромному сожалению, с каждым годом врачи-аллергологи ставят все больше диагнозов «аллергия». Обусловлено это плохой экологической обстановкой, неправильным питание, ведением образа жизни. Чаще всего аллергическая реакция появляется на пыль, как домашнюю, так и уличную, на пыльцу растений особенно в весенний и летний период, на шерсть животных, на какие-то определенные химические вещества. И если аллергическая реакция носит временный и одноразовый характер (например, просто человек почихал), то особой опасности возникновения полипов нет. Но вот если же раздражитель присутствует в воздухе постоянно, то слизистая оболочка со временем разрастается и утолщается из-за постоянного отека
- Воспаление околоносовых пазух, как например, синусит. Во время этой болезни человек не только чувствует недомогание, но еще и начинает сильно гнусавить. А именно эта гнусавость говорит о сильнейшем отеке слизистой оболочки, то есть о том, что происходит процесс разрушения клеток и проникновения в них бактерий.
- Простудные заболевания, во время которых появляется насморк. Причем речь идет не о простуде один раз в год, а о постоянном болезненном состоянии.
- Проникновение в организм болезнетворных бактерий и микроорганизмов, которые вызывают насморк различной этиологии.
- Искривление носовой перегородки, которое может быть как врожденным, так и приобретенным. Чаще всего носовая перегородка искривляется в результате травмы носа, особенно при переломах. Если носовые проходы искривлены, то воздух в них поступает не так, как того требует организм. Да и из-за этого соединительная ткань постепенно разрастается, и начинают образовываться полипы.
- Реакция иммунной системы. Иммунная система каждого человека работает своеобразно. У одних реакция на раздражитель и провокатора одна, а других совсем противоположная. Так, у некоторых людей носовая слизистая при попадании вирусов и бактерий начинает просто сразу утолщаться, тем самым помогая образованию полипов.
- Наследственность. Многие врачи отмечают, что предрасположенность к образованию полипов в носу встречается часто. Это не говорит о том, что они должны появиться обязательно. Просто при воздействии негативных факторов процесс будет проходить намного быстрее. И если у человека, не имеющего генетическую предрасположенность к вырастанию полипов, может все и обойтись, то вот у того, у кого родители (бабушки, дедушки) страдали от проблемы, точно станет следующим ее обладателем.
Слизистая, чтобы постоянно выполнять свои функции, в определенный момент просто начинает увеличиваться, то есть стараться выполнить все за счет увеличения площади. И в итоге интенсивный рост способен спровоцировать появление полипов. Особенно если раздражитель присутствует в воздухе постоянно.
Стадии развития и виды
Исходя из места возникновения, полипоз может быть:
- Антрохоанальный, возникающий из гайморовых пазух. Больше встречается в детском возрасте и располагается с одной стороны.
- Этмоидальный, развивающийся из решетчатой слизистой. Поражает обе стороны носовой перегородки на решетчатой ткани в основном взрослых людей.
- Очень часто встречается хоанальный полип, растущий из гайморовых «карманчиков», как и антрохоанальный. Хоанальный тип развивается из ретенционной кисты.
Полипы носа, учитывая их размеры и провоцируемые ими изменения, делятся на три стадии:
- Первая. Полипы появляются, заполняя лишь малую часть носового пространства и не доставляя лишнего дискомфорта.
- Вторая. Опухоли увеличиваются быстро, разрастаясь, закрывают значительную часть носовой полости, затрудняя дыхание человека.
- Третья. Образования полностью перекрывают дыхательный ход, и человек плохо дышит носом, пропадает обоняние. Вследствие этого органы и клетки недополучают кислород, ведь его поступления через рот недостаточно.
Выросты в носу обычно не беспокоят больного – они не зудят, не болят, не кровоточат. Симптомы патологии зависят от того, какая именно из вышеперечисленных стадия развития наблюдается у человека.
Симптомы и фото
Чаще заболевание протекает в виде хронического насморка, при этом можно заметить несколько дополнительных признаков.
Полипы в носу имеют такие симптомы:
- Нарушение обоняния, иногда оно пропадает полностью;
- Синуситы (гайморит, этмоидит);
- У человека наблюдаются приступы насморка вместе с чиханием, сопли текут из носа слизистые, слизисто-гнойные. В основном насморк появляется на пыль, пыльцу и прочие аллергены;
- Заложенность носа. Степень заложенности зависит от количества и степени разрастания полипов. Они стремительно растут и могут полностью блокировать носовые ходы, вызвав полную их непроходимость;
- Головные боли разной интенсивности, появляются из-за развития гнойных осложнений полипоза, недостаточного поступления кислорода к головному мозгу;
- Лицевые боли или чувство сдавления, которое усиливается при насморке.
- Люди жалуются на плохое общее состояние, нарушение сна, тяжесть в голове, снижение умственных и запоминающих способностей;
- Если полипы начали разрастаться в носоглотке, то выделения могут стекать по задней стенке глотки.
Если полипы имеют неправильную форму, болят и кровоточат, нужно срочно обращаться за медицинской помощью, это может быть злокачественная опухоль.
Как лечить?
Основные медикаментозные препараты, которые применяются для избавления от полипозного синусита:
- Антибиотики (Цефтриаксон). Назначают, если полипы в носу стали следствием воспаления пазух.
- Противоаллергенные средства (Лоратадин). Нередко полипы становятся следствием аллергии, поэтому нужно выявить возбудитель, избегать контакта с ним и одновременно принимать противоаллергенные препараты.
- Топические стероиды (Мометазон, Флутиказон) в большой дозировке. Значительно уменьшают размер полипов в носу, однако назначаются только при серьезных случаях, потому что имеют много побочных реакций.
- Иммунотерапия (Рибомунил). Применяется, если полипы вызваны снижением иммунитета, препараты способствуют появлению новых антител.
- Стабилизаторы мембран тучных клеток (Кромогликат натрия, Кетотифен). Тормозят высвобождение гистамина, провоцирующего активную работу дыхательных путей, отек слизистой носа, аллергию.
- Исключение продуктов, содержащих салицилаты, а также некоторые пищевые красители, отмена нестероидных противовоспалительных препаратов. Такой способ лечения врач прописывает при индивидуальной непереносимости аспирина.
Если у пациента серьезная стадия развития полипозного синусита или медикаментозное лечение не оказало должного эффекта, приходится прибегать к операбельным мероприятиям. Существует четыре вида удаления полипов, отличающихся по длительности восстановительного периода и общей травматичности для носовой полости. О них подробно будет рассказано ниже.
Нельзя выполнять хирургическое удаление полипов из носа:
- при обострении бронхиальной астмы, обструктивного бронхита, аллергического ринита;
- в период сезонного поллиноза у людей, страдающих аллергией на пыльцу;
- при сердечной недостаточности, ишемической болезни сердца;
- при острых инфекционных заболеваниях;
- при серьезных заболеваниях внутренних органов.
Нежелательна операция также при простуде, даже незначительном недомогании, повышенном артериальном давлении – все это может повлиять как на ход самого хирургического вмешательства, так и на течение восстановительного периода.
Профилактика
Существует первичная и вторичная профилактика полипоза в носу:
- Первичная профилактика заключается в ведении здорового образа жизни, адекватном и своевременном лечении патологий ЛОР-органов, особенно заболеваний полости носа.
- Вторичная профилактика сводится к лечению основного заболевания (например, бронхиальной астмы).
Безусловно, полипы в носу — это неприятное заболевание, к тому же серьезно ухудшающее качество жизни, но оно излечимо. Основная задача — заботиться о своем здоровье, прислушиваться к самочувствию и при появлении первых признаков неблагополучия обращаться к врачу.
Причины появления полипов в носу
Современная медицина не может назвать точную и однозначную причину появления полипов в носу, которая смогла бы помочь разработать эффективные меры профилактики. Однако, имеется гипотеза, согласно которой одной из причин появления полипов являются инфекционные болезни. Многие медики считают другой, не менее важной причиной полипов в носу аллергические реакции, протекающие в организме. Но наиболее часто полипы возникают у людей при астме, не имеющей аллергической природы, а различные воспалительные процессы в носу и аллергия тут ни при чем, считают те же медики.
Тем не менее, можно выделить ряд заболеваний, вследствие которых у человека чаще всего возникают назальные наросты.
- Аллергические заболевания, такие как: бронхиальная астма, поллиноз, аллергический ринит и другие.
- Хронические воспалительные заболевания придаточных пазух, такие как: фронтит, этмоидит, гайморит и др.
- Нарушение анатомических особенностей носа: искривление носовой перегородки, узкие носовые проходы и др.
Назальные полипы могут появляться в результате травм носа различного характера. Патологические изменения иммунной системы, хронические насморки приводят к образованию наростов на слизистой оболочке. Непереносимость организмом аспирина, салициловой кислоты и лекарств на их основе, могут приводить к заболеванию полипозом.
Классификация
Дакриоцистит бывает первичным (врожденный дакриоцистит у детей) и вторичным, приобретенным вследствие другого заболевания или внешнего воздействия. Вторичный дакриоцистит бывает двух видов:
- Острый дакриоцистит – резкое, агрессивное течение с образованием гнойного мешка, отека, слезотечения, повышением температуры, требующее немедленного врачебного вмешательства.
- Хронический дакриоцистит у взрослых – вялотекущий процесс со смазанной симптоматикой и незначительным дискомфортом. Имеет волнообразную смену симптомов от острого приступа к хроническому течению.
По форме воспаления разделяют:
- катар слезных каналов;
- стенозирующая форма;
- флегмона слезного мешка;
- эмпиема.
О дакриоцистите у новорожденных детей подробнее читайте здесь. В статье вы найдете 3 эффективных способа лечения.
Для детей при врожденном дакриоцистите основной причиной возникновения являются анатомические отклонения строения слезовыводящей системы глаза: слишком узкие или извилистые каналы, закупорка пленкой, слизистой пробкой, наличие спаек. Неправильное развитие неба, века, лица.
У взрослых преобладают другие причины дакриоцистита:
- Воспалительные, инфекционные процессы глазного яблока: конъюнктивиты, блефариты, ячмень, кератиты. Воспаление провоцирует образование спаек в слезной железе или слезно-носовых ходах.
- Пребывание в запыленных, загрязненных помещениях без средств индивидуальной защиты глаз.
- Ушибы, ссадины, травмы, порезы, инородное тело глаза.
- Сухой кератоконъюнктивит.
- Физическое, химическое, термическое воздействие.
- Возникновение дакриоцистита как осложнения после хирургических вмешательств.
- Онкология носа, костей черепа, глаза, полипы, наросты.
- Прием некоторых медикаментозных средств.
- Образование камней в слезном мешке.
- Очаги воспаления в носу и пазухах: ринит, синусит.
- Аллергический анамнез, снижение иммунологических свойств организма, стресс, переохлаждение, хроническая усталость.
- Нарушение обменных процессов, сахарный диабет.
- Тяжелые системные заболевания организма: туберкулез, ВИЧ, сифилис.
- Сужение каналов может произойти из-за возраста пациента, а также естественного процесса старения.
Симптомы
Дакриоцистит глаза имеет разнообразные симптомы. У детей заподозрить заболевание можно, если покраснел уголок глаза или периодически выкатывается слеза, глазик начал закисать. Не стоит заниматься самолечением, немедленно покажите малыша врачу-офтальмологу.
Что касается взрослых, перечислим симптомы по мере их возрастания:
- появление синдрома мокрого глаза, постоянное стояние слезы в глазу;
- слезотечение на холоде;
- ухудшение, помутнение зрения;
- обильное слезотечение, воспаление, покраснение слезного мясца (уголок глаза возле носа);
- воспаление распространяется на слезный канал и слезный мешочек, симптомами является появление припухлости и гнойных выделений;
- значительная отечность, болезненность век или места проекции слезного канала;
- возможно увеличение подчелюстных лимфоузлов, повышение температуры тела.
Одним из косвенных признаков начинающейся непроходимости слезного канала является слезотечение на морозе. Холод дополнительно сужает каналы оттока и увеличивает выработку слезы, а при наличии нарушений наблюдается обильное слезотечение, которого до этого могло и не быть.
Диагностика
Чтобы понять, забит ли слезный канал у взрослого или ребенка, необходимо собрать анамнез заболевания и жалобы. Далее доктор проводит внешний осмотр, определяет тяжесть, стадию, а также форму течения заболевания.
Для диагностики дакриоцистита используют такие виды исследований:
- Обнаружить стеноз можно с помощью слезно-носовой пробы по Весту. Специальные цветные капли («Колларгол» или «Протаргол») закапывают в конъюнктивальный мешок, при этом в нос вставляется ватный тампон. По истечении времени смотрят на количество красящего вещества на тампоне.
- Дакриоцистография – показывает уровень, на котором происходит закупорка (полная или частичная) слезного канала. Для этого вводят в проток контрастное вещество и периодически делают рентгенографию.
- Риноскопия – полное обследование верхних дыхательных путей, носовых пазух и ходов с помощью эндоскопа.
- Пробное зондирование и промывание стерильным раствором.
- Биомикроскопия глаза.
- МРТ орбит, а также лицевого черепа.
- Если необходимо, добавляется мазок со слизистых на бактериальную микрофлору, лабораторные анализы, консультации смежных специалистов.
Как лечить дакриоцистит
Лечение патологии у ребенка подразумевает выжидательную тактику. Для дозревания, укрепления и развития носослезных каналов необходимо время. При этом используют массаж слезных каналов, слезного мешка во время каждого кормления ребенка. Это поможет разорвать утробную пленку, перекрывающую пути оттока при рождении, а также образовавшиеся спайки без хирургического вмешательства.
Если глазик малыша сильно закисает или присоединилось воспаление, необходимо использовать антибактериальные глазные капли. Какой именно препарат вам подойдет и в какой дозировке, скажет офтальмолог после осмотра ребенка и взятия необходимых анализов.
Лечение дакриоцистита у взрослых объединяет в себе консервативные средства, народную медицину, домашние методы и хирургическое вмешательство. Терапия зависит от возраста пациента, формы, стадии, тяжести дакриоцистита, а также его первопричины.
При большом скоплении гноя в слезном мешке как только начнет выходить пробка, все содержимое эвакуируется в нос, а также исчезает припухлость. Если процесс не осложнен, то исчезновение симптоматики дакриоцистита, слезостояния при закапывании капель в глаз, появление горького привкуса во рту будет верным признаком выздоровления.
Дакриоцистит может пройти и сам при использовании массажных упражнений. Особенно это актуально в детском возрасте, с помощью массажа пробивают до конца не открывшиеся пути оттока слезы.
Консервативное лечение
Консервативное лечение используют при хронической форме заболевания, сужении или стенозе слезовыводящей системы. При обструкции или закупорке острый дакриоцистит капли или мази не вылечат. В этом случае необходимо вмешательство специалиста, вплоть до операции.
Начинают лечение с промывания слезных каналов бактерицидным средством, это может быть «Хлоргексидин», «Фурацилин», перекись, «Диоксидин» или просто физиологический раствор натрия хлорида. Далее для предотвращения распространения, а также размножения инфекции назначают антибактериальные средства.
Мази и капли при дакриоцистите:
- «Ципрофлоксацин»;
- «Мирамистин»;
- «Дексаметазон»;
- «Тобрекс»;
- «Флоксал»;
- тетрациклиновая мазь;
- гентамициновая мазь;
- мазь Вишневского.
Наряду с медикаментозными средствами рекомендуется выполнять специальный массаж при дакриоцистите.
При остром приступе лечение происходит исключительно в стационаре. Назначаются внутримышечно антибиотики (тетрациклин, бензилпенициллин, сульфадимезин), физиотерапевтические процедуры, УВЧ, массаж, глазные капли и мази.
Смотрите видео о ударно-волновой терапии:
Если процесс не разрешается, прибегают к хирургическому вмешательству.
Хирургическое лечение
При отсутствии эффекта от консервативной терапии дакриоцистита у взрослых назначают хирургическое лечение. Взрослым хирургические процедуры проводят под местной анестезией, детям же только под наркозом.
Хирургическое вмешательство делится на несколько вариантов:
- Бужирование – эта методика помогает расширить суженные или стенозированные каналы оттока слезы.
- Дакриоцисториностомия – при помощи этого метода хирург формирует искусственное сообщение между конъюнктивальной полостью и носовой пазухой.
- Зондирование – с помощью этой процедуры маленьким тонким зондом разрывают пленки, спайки, мешающие нормальному оттоку слезы.
Народные средства
Лечение дакриоцистита в домашних условиях возможно только после осмотра врача-офтальмолога и его разрешения. Народные рецепты используют для промывания слезного канала у взрослых глазные капли, компрессы, примочки. Детям нетрадиционная медицина строго противопоказана.
Что делать, если воспалился глазной канал:
- Используйте сок алоэ, 50 на 50 разведенный с кипяченой водой для глазных капель или примочек.
- Водный раствор меда является природным антисептиком, им закапывают глаза при воспалении.
- Сок очанки, настойка чабреца, календулы применяют для компрессов.
- Отваром ромашки, шалфея, листьев березы умываются и промывают слезные каналы.
- Пакетики с черным чаем прикладывают в виде теплых компрессов.
Осложнения и прогноз
Непроходимость слезного канала – серьезная патология как у взрослых, так и у детей. Воспалительный процесс легко может распространиться на соседние органы и ткани, а рядом головной мозг. Если инфекция доберется туда, то последствия будут очень опасны.
Помимо этого, постоянно истончается роговица. Во время сна, из-за нехватки слезы за ночь веко прилипает к роговице. С первым морганием веко ее травмирует, попросту отрывая верхний слой.
Осложнения дакриоцистита:
- Кератит.
- Помутнение роговицы.
- Энцефалит.
- Эндофтальмит.
- Сепсис.
- Абсцесс мозга.
- Флегмона орбиты.
- Абсцесс слезного мешка.
- Менингит.
- Блефарит.
- Конъюнктивит.
Причины появления наростов
Обычно уплотнения находятся на внутренних стенках пазух, на перегородке. Шарики образуются из-за разных факторов.
К ним относятся следующие:
- Нарушение целостности мягких тканей. Это может быть частое ковыряние в носу (обычно встречается среди детей), травмирование острыми предметами.
- Воспаления в верхних дыхательных путях – хронические и острые заболевания провоцируют появление шишек. Бактерии или вирусы могут попасть через микротрещины в кожу или слизистые оболочки. Это приведет к фурункулам, полипам и прочим неприятным осложнениям.
- Гормональный дисбаланс – этот фактор влияет на появление наростов у беременных или подростков. Под воздействием гормонов начинают активно вырабатываться сальные железы. Это приводит к закупориванию пор. В результате образуется нарост в носу.
- Зачастую использование неподходящих косметических средств ведет к тому, что у человека проявляется контактный дерматит. Это не только зуд и покраснение кожных покровов, но и появление маленьких прыщиков на коже и слизистых носовой полости.
- Ринофима – это доброкачественная опухоль, при которой повреждена дерма носовых пазух. Болезнь в народе называют «винным носом». На поверхности кожи появляется множество новых капилляров, изменяется структура покровов, носик меняется внешне, а внутри появляются опухоли, затрудняющие дыхание.
- Общее снижение иммунитета – подавленная иммунная система хуже борется с возбудителями инфекций. Это может спровоцировать развитие наростов.
- Увеличение глоточной миндалины.
Представители ряда профессий входят в группу риска людей, подверженных заболеваниям верхних дыхательных путей. Это люди, которым постоянно приходится вдыхать частички химических веществ.
Среди них: работники строительной сферы, металлургической, мебельной промышленности, химических заводов и т.п. Возможно образование шишек после ринопластики. В этом случае следует обратиться к оперирующему врачу.
К прочим факторам, влияющим на появление уплотнений, можно отнести длительное пребывание в стрессовых ситуациях, продолжительные хронические заболевания, ведение нездорового образа жизни.
Другие причины наростов
Врачи диагностируют разные заболевания, которые приводят к развитию шариков в носовой полости. Болезни могут быть вызваны бактериями, вирусами, грибковыми поражениями.
Среди основных видов шишек выделяют следующие:
- Зачастую шишкой оказывается обыкновенный фурункул в носу. Он возникает в результате бактериальной инфекции. Стрептококки или стафилококки попадают в фолликул и вызывают его нагноение. Это болезненный красный прыщ, при пальпации подвижный, похож на капсулу или шарик. Уплотнение доставляет сильный дискомфорт, ухудшает дыхание и общее самочувствие. Фурункул может привести к повышению температуры тела и повышенной слабости. Обычно его вырезают хирургическим путем, но возможно и консервативное лечение.
- Полипы – шишки, которые могут достигать разных размеров. Обычно они похожи на фасолинку. На последнем этапе развития сильно затрудняют дыхание у человека. Считается, что полипы – это осложнение постоянного насморка. Встречаются у людей разного возраста. Шишка в носу у ребенка часто оказывается полипом.
- Папилломы – это опухоль, образующаяся в результате активации вируса папилломы человека. В результате наросты, папилломы и бородавки появляются на разных частях тела и слизистых оболочках.
- Сосудистые новообразования – это могут быть гемангиомы и лимфангиомы. Шишки появляются в результате того, что разрастаются сосуды. Опухоли локализуются возле перегородки, околоносовых пазух, нижних раковинах носа.
- Аденомы – доброкачественные новообразования в носовой полости. Они растут из железистых тканей. Обычно появляются из-за нарушения работы гормонального фона.
- Злокачественная опухоль – это болезненная припухлость в носу, для которой характерен быстрый рост. Дополнительные симптомы: сильные головные боли, кровотечения из носа, затрудненность дыхания, ухудшение общего самочувствия. Возможны боли в ушах и глазах, частичная потеря зрения.
Уплотнения в носу могут возникнуть и после удара, ушиба и другой травмы.В этих ситуациях шишки постепенно рассасываются, но необходимо исключить дальнейшее травмирование носа.
Общая клиническая картина
Для каждого заболевания характерны свои симптомы. Но есть ряд признаков, который диагностируется при любых болезнях:
- частые чихания – опухоли в носу под кожей воздействуют на защитные рецепторы, в результате человек часто чихает;
- заложенность носа – при наростах ухудшается дыхание, больному сложно полноценно дышать. Зачастую к заложенности присоединяются зеленоватые, гнойные или желтые выделения из носовых пазух;
- нарушение обоняния – пациент перестает различать запахи или ухудшается качество обоняния;
- шишка на губе;
- гнусавость голоса;
- храп во время сна.
Если обнаружен шарик в носу у ребенка или взрослого, то больные чаще подвержены острым респираторным заболеваниям.
Лечение
Обнаружив уплотнения в носу, люди задаются вопросом, как лечить шарики. Терапия зависит от вида заболевания. Чаще всего отоларингологи назначают хирургическое вмешательство, шишку удаляют как и шишки во рту, а носовую полость очищают от ее содержимого.
- фурункулы обычно вскрывают, но возможна и консервативная терапия рассасывающими мазями (Ихтиоловой или Вишневского);
- аденомы, полипы и папилломы удаляют хирургическим способом.
- злокачественные опухоли вырезают, больные проходят курсы химиотерапии или лучевой терапии.
После удаления доброкачественных опухолей врачи прописывают прием антибиотиков, чтобы избежать заражения, также необходимо будет пропить витамины и иммуномодуляторы.
Существует несколько видов хирургического вмешательства. Это может быть лазерное удаление – одноразовая процедура, при которой шишка быстро будет удалена. Для нее характерно быстрое восстановление и практически безболезненный процесс.
Иногда врачи делают прокол новообразования. Также возможно применение криодеструкции – обработки нароста жидким азотом. Если вышеуказанные виды вмешательства не помогают, то хирурги полностью иссекают шишки классическим методом.
На фото в сети представлены разные виды наростов. Но на них стоит ориентироваться только после постановки диагноза у ЛОРа.
Зааключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Шишка внутри носа встречается у людей разного возраста и пола. Это неприятное новообразование может иметь доброкачественную и злокачественную природу. При появлении наростов необходимо обратиться к отоларингологу. Врач определит, что это может быть за опухоль, назначит соответствующее лечение.
Читайте также:
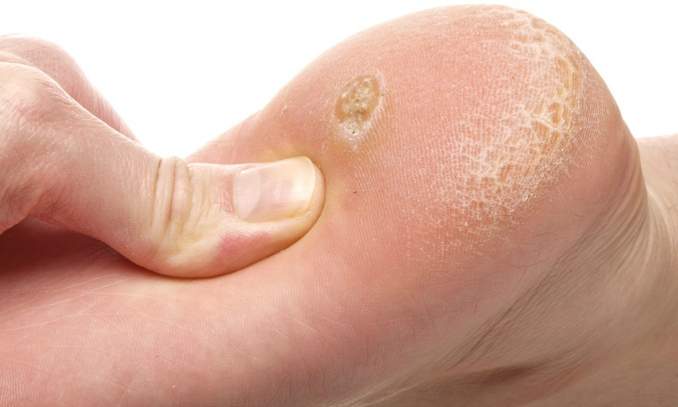 Стержневая мозоль — как выглядит и как избавиться
Стержневая мозоль — как выглядит и как избавиться
 Киста Бейкера (коленного сустава) симптомы и лечение
Киста Бейкера (коленного сустава) симптомы и лечение
 Паховая грыжа у мужчин
Паховая грыжа у мужчин
 Шишка на копчике
Шишка на копчике






























 Лечение гайморита у взрослых в домашних условиях
Лечение гайморита у взрослых в домашних условиях Камни в желчном пузыре: симптомы и лечение без операции
Камни в желчном пузыре: симптомы и лечение без операции Cимптомы гастрита желудка
Cимптомы гастрита желудка