Кашель у детей – это проблема, с которой сталкиваются все родители. Важно знать, какие лекарства можно давать, что предпринять, чтобы облегчить состояние, предупредить развитие осложнений. Самое главное — разобраться с причиной кашля, так как он не является самостоятельной болезнью, а только симптомом какого-то другого, порой, очень серьезного заболевания. Иногда взрослые для лечения малыша используют средства от кашля, которые неоднократно опробовали на себе. Но реакция детского организма непредсказуема. Малышам требуются совсем другие препараты и дозы, которые должен назначить врач.
Содержание:
- Виды кашля, причины возникновения у детей
- Правила терапии кашля
- Когда обратиться к врачу
- Препараты, применяемые при кашле
- Лекарства для подавления кашлевого рефлекса
- Средства для облегчения выведения мокроты
- Препараты комбинированного действия
- Чем поить ребенка при лечении
- Ингаляции
- Горчичники
- Массаж
- Лечение при различных видах кашля
- Сухой кашель
- Влажный кашель
- Аллергический кашель
- Народные средства от кашля у детей

Содержание
- 1 Причины ночных приступов
- 2 Заболевания, вызывающие ночной кашель
- 3 Кашель без температуры
- 4 Первая помощь – как снять приступ кашля
- 5 Борьба с ночным кашлем
- 6 Народные средства
- 7 Меры профилактики
- 8 Виды кашля, причины возникновения у детей
- 9 Правила терапии кашля
- 10 Лечение при различных видах кашля
- 11 Механизм возникновения ночного кашля
- 12 Причины ночного кашля
- 13 Советы по уходу
- 14 Медикаментозное лечение
- 15 Лечение народными средствами
- 16 Диета для ребенка, страдающего ночным кашлем
- 17 Причины возникновения сердечного кашля
- 18 Основные признаки и симптомы
- 19 Как лечить
- 20 Медикаментозное лечение
- 21 Физиотерапевтическое лечение
- 22 Народные средства
- 23 Лечение коклюша народными средствами
- 24 Кашель до рвоты: что следует делать в таких случаях
- 25 Чем лечить сухой кашель у ребенка
Причины ночных приступов
Итак, при помощи Комаровского и других врачей можно примерно представить причины, по которым у ребенка может появляться ночной кашель:
- Обычный насморк. Именно во сне малыш занимает такое положение, что выделения начинают раздражать носоглотку. Малыш при помощи кашля пытается просто прочистить гортань.
- Аллергия на материалы, из которых изготовлены предметы, вещи, мебель в детской комнате. Ребенок кашляет во сне, если у него индивидуальная непереносимость пуха, шерсти, или химических соединений, которые присутствуют в используемых косметических средствах.
- Сезонное простудное заболевание или вирусная инфекция, болезни ЛОР-органов (тонзиллит, ангина, фарингит, ларингит, ринит, гайморит и прочие синуситы). Если выделяющейся слизи много, у ребенка ночью может начаться даже влажный кашель, который обычно выступает симптомом бронхита или пневмонии.
- Прорезывание зубов у младенцев. Этот процесс сопровождается повышенным слюноотделением. Маленькие детки могут просто не успевать глотать слюнки, находясь в горизонтальном положении и как бы «закашливаться» ими.
- Ретроградное движение пищеварительного сока из желудка в пищевод. Эта патология может вызывать изжогу и першение в горле, когда ребенок занимает горизонтальное положение. Чтобы устранить неприятные ощущения малыш пытается прокашляться.

А в холодное время года одной из основных причин ночного кашля становится неправильный микроклимат в детской. Родители поддерживают высокую температуру воздуха, но забывают о влажности. Как следствие – ночью пересыхает слизистая оболочка носоглотки, и малыш начинает кашлять. Как смягчить кашель у ребенка в таком случае подсказывает доктор Комаровский – нужно просто поддерживать оптимальную влажность в помещении ночью.
Воздействие аллергена как причина кашля во время сна
Можно ли отличить ночной кашель, который возникает вследствие простуды от того, что провоцируется различными аллергенами? Да, в случае аллергии, у ребенка помимо кашля будут присутствовать дополнительные симптомы:
- Обильный насморк, постоянное чихание, зуд в носу, отечность в области носовых пазух.
- Першение в горле вследствие зуда слизистых оболочек.
- Слезоточивость, частичная светобоязнь, покраснение белков глаз.
- Кожные проявления – гиперемия, отеки, зуд.
Все эти симптомы возникают неожиданно, после контакта с аллергеном. И не сопровождаются другими характерными признаками простудного или вирусного заболевания (температура, боль). К примеру, ребенка на ночь искупали с шампунем, который содержит аллерген, и во время сна у него начинается кашель. Или уложили спать на пуховую подушку, а днем с пухом малыш не контактирует, потому и не кашляет.
Воздействие вирусов
Если у ребенка ночью начался кашель, это может быть связано с вирусной атакой. Обычно вирусы гриппа, парагриппа, аденовируса активизируются и распространяются в осенне-зимний период. Особенно подвержены риску заражения те малыши, которые посещают детский садик или школу.
Также разнообразные вирусы, грибки и бактерии в небольшом количестве живут на слизистой рта. Если иммунитет в порядке – он сдерживает активность патогенов, не дает им размножаться. Если иммунитет снижен или произошло сильное переохлаждение, жизнедеятельность микроорганизмов активизируется, и у ребенка возникают ангина, тонзиллит, фарингит, или другие заболевания ЛОР-органов. В таком случае малыша беспокоит кашель, который усиливается в период сна, так как в лежачем положении откашлять мокроту и слизь намного сложнее, чем в вертикальном. Если кашель не дает ребенку засыпать по ночам, единственное, что можно предпринять для его полного устранения – это точно диагностировать и вылечить основное заболевание.
Заболевания, вызывающие ночной кашель
Причин того, почему ребенок кашляет именно когда спит, может быть множество. Если отбросить такие причины, как аллергия или неблагоприятный климат в помещении, остаются заболевания дыхательных путей:
- Коклюш.
- Бронхит.
- Трахеобронхит.
- Бронхиальная астма.
- Плеврит.
- Пневмония и другие.
В случае этих заболеваний приступы кашля беспокоят из-за того, что ребенок долгое время лежит. Во-первых, он не может полноценно откашляться или избавиться от зуда в глотке. Во-вторых, ночью все биологические процессы в организме замедляются. Приостанавливается рассасывание слизи, кровообращение в тканях не такое интенсивное, как днем. В итоге ребенок надрывно кашляет, что мешает ему заснуть и набраться сил для борьбы с заболеванием. Поэтому родители должны приложить максимум усилий для облегчения состояния малыша. Как это сделать может подсказать участковый педиатр. Ведь методы помощи зависят от причин, которые способствовали возникновению кашля.

Есть следующие способы, с применением которых можно сбить кашель у ребенка в ночное время:
- Закапать малышу в нос сосудосуживающий препарат, предварительно промыв носовую полость физраствором или подсоленной водой.
- Дать теплое питье, которое смягчит слизистую горла – подогретое молоко, настой ромашки или другой лекарственной травы, чай с малиновым вареньем.
- Положить на батарею влажное полотенце, что позволит повысить влажность в помещении.
Можно также сделать массаж грудной клетки и спины, провести ингаляцию или дать ребенку медикаментозный препарат для облегчения кашля.
Кашель без температуры
Сильный кашель у ребенка без температуры, особенно возникающий в ночное время – признак либо аллергии, либо неудовлетворительного состояния помещения, в котором спит малыш. В данном случае инфекционно-воспалительные заболевания как причину кашля можно исключить. Так как данные патологии обычно сопровождаются дополнительными характерными симптомами, среди которых и субфебрильная (37-38) или фебрильная (38,1 и выше) температура тела.
Если у ребенка во сне возникает кашель любой интенсивности, нужно обратить внимание на следующие моменты:
- Есть ли дополнительные признаки аллергической реакции – слезотечение, выделение из носа, чихание, отек слизистых или кожных покровов.
- Не сухой ли воздух в помещении. Если в комнате включено отопление (батарея, электрический радиатор, кондиционер), а влажность понижена, слизистые ребенка могут пересыхать и горло начинает саднить.
- Чисто ли в помещении (полы помыты, пыль вытерта, ковры выбиты).
- Не слишком ли много в комнате мягких игрушек, которые могут выступать в качестве «пылесборников».
- Может быть, родители слишком активно пользуются ароматизаторами и освежителями воздуха, или папа курит на кухне?
Также причиной сухого кашля без температуры может выступать нарушение питьевого режима. То есть ребенок активен (бегает и потеет), хорошо кушает, но при этом мало пьет. Недостаток жидкости в организме способствует загустеванию мокроты и выделений, пересыханию слизистых оболочек рта, носоглотки, пищевода.
Первая помощь – как снять приступ кашля
Если у ребенка внезапно начался ночной приступообразный кашель, нужно вызвать скорую. Пока доктора едут на вызов, можно попытаться оказать малышу первую доврачебную помощь. Как облегчить кашель у ребенка вечером и ночью:
- Напоить малыша теплой жидкостью, которая обволакивает, смягчает и благотворно воздействует на воспаленные слизистые оболочки. Это то, что есть под рукой – компот, морс, отвар ромашки или, на крайний случай, слабо заваренный черный чай. Говорят, что если дать ребенку на ночь молоко с медом и маслом, он будет намного меньше кашлять и крепче спать.
- Проветрить комнату и попытаться каким-либо образом повысить влажность воздуха в спальне (мокрое полотенце, кружка с водой на батарею, распыление воды при помощи пульверизатора).
- Кашляющему во сне ребенку можно помочь, если придать ему полусидящее положение. Помассировать грудную клетку и спинку.

Если родители считают вызов скорой помощи нецелесообразным, то с утра все-таки придется показаться педиатру. А перед сном накануне посещения врача хорошо помогает предотвратить кашель теплая ножная ванна с добавлением горчичного порошка (если есть температура ванну принимать нельзя). После ванны на ножки малыша нужно надеть теплые носочки, можно поставить горчичники и сделать ингаляцию при помощи небулайзера.
Ингаляционные процедуры
Сразу нужно отметить, что деткам до 6 месяцев растирания и ингаляции, как и большинство фармакологических препаратов, запрещены. Если же ночной кашель появился у ребенка старшего возраста ему можно устроить своеобразную ингаляцию в ванной комнате. Для этого больного нужно усадить на стул посередине ванной комнаты и включить напор горячей воды. В заткнутую пробкой ванну можно добавить пару капель любого эфирного масла, оптимально подойдет кедровое. Ребенок должен подышать влажным паром 5-10 минут, после этого его можно укладывать в постель. Такой совет дают многие врачи, если их спрашивают, как помочь ребенку при кашле ночью, если под рукой нет ингалятора.
Если в доме есть специальное приспособление для ингаляции – ингалятор или небулайзер, то лечение можно проводить, даже не поднимая малыша из постели. При выборе препарата для ингаляции, нужно ориентироваться на технические характеристики самого прибора. Можно использовать простой отвар лекарственной травы, например, тимьяна. Также свою высокую эффективность и безопасность доказал препарат Хлорофиллипт, который часто используют для ингаляций.
Если кашляет ребенок старше 10-12 лет, ему можно сделать и горячую ингаляцию над кастрюлькой с водой. Также с добавлением эфирных масел или лекарственных трав. Процедура поможет остановить кашель у ребенка ночью, так как будет способствовать разжижению мокроты, улучшению кровотока и обменных процессов, снижению активности патогенных микроорганизмов.
Растирания
Растирания или массаж – один из вариантов того, как успокоить или остановить кашель у ребенка ночью. Только нужно помнить, что растирания запрещены, если:
- Ребенок не достиг возраста 6 месяцев.
- У малыша повышена температура.
- Есть вероятность, что у ребенка может проявиться аллергия на мазь, применяемую для массажа.
Мази и кремы с мятой и ментолом для детей младше 3 лет лучше не применять.
Если ребенок во сне тяжело дышит и/или кашляет, ему нужно обнажить грудку и спинку, а также ступни. На кожу нанести небольшое количество препарата для растирания и круговыми нежными движениями втереть сначала в область грудины (избегая зоны расположения сердца), затем спинку. Одеть и укутать тепло, но так, чтобы было комфортно спать. Затем растереть ступни, надеть теплые носочки и уложить малыша в постель.
Борьба с ночным кашлем
Что делать, если у ребенка ночью возникает сильный кашель:
- Проконсультироваться с педиатром.
- Обеспечить идеальную температуру и влажность в помещении.
- Проследить за соблюдением постельного и питьевого режима.
- Давать прописанные доктором препараты строго по расписанию.
Лечение детей в возрасте до 1 года предполагает назначение лекарств, которые способствуют откашливанию и снижению вязкости мокроты. С этой целью приобретаются препараты на основе сока подорожника, мать-и-мачехи, девясила, багульника, тимьяна, алтея, аниса, солодки.

Чем лечить ночной кашель у ребенка 1-3 лет:
- Мукалтин.
- Гербион.
- Амбробене.
- Геделикс.
- Алтейка.
Также не нужно пренебрегать ингаляциями и делать лечебные массажи.
Как остановить приступ ночного кашля у ребенка старше 3 лет:
- Интенсивность сухого кашля можно снизить при помощи Главуцина или Левопронта.
- Отделение мокроты можно ускорить при помощи Пектолвана Ц и Аброла.
Ингаляции можно делать с применением соды или экстрактов/настоев лекарственных трав. Детям в таком возрасте уже можно пить фиточай. Они не только помогут избавиться от кашля, но и насытят организм витаминами и другими биологически активными веществами.
Народные средства
Народная медицина предоставляет широкий спектр натуральных препаратов, которые быстро и надежно помогают избавиться от ночного кашля у ребенка:
- Гречишный (или любой другой натуральный) мед. Если дать его пососать ребенку перед сном, кашель будет менее интенсивным.
- Теплое молоко, особенно козье, смешанное с 1 ст.л. меда и 1 ч.л. натурального сливочного масла отлично смягчит слизистые и успокоит приступообразный кашель.
- Нелишним будет попарить ножки на протяжении 15 минут в теплой воде с добавлением отваров лекарственных трав.
В аптеке можно приобрести готовые травяные сборы, составленные специально для борьбы с кашлем у детей:
- Грудной сбор №1 поможет при трахеите или ларингите (для детей с 6 лет).
- Грудной сбор №2 назначают при воспалении легких и бронхите (для детей с 6 лет).
А вот грудной сбор №4 можно давать (после консультации врача) даже деткам от 2 лет. В его состав входят такие целебные травы, как ромашка, мята, календула и солодка.
Как снять приступ кашля у ребенка ночью, даже не будя его – положить на спинку и грудку малыша (но не на область сердца) компресс из отварного картофеля. Тепло расслабит мышцы грудины, притупит кашлевой рефлекс, успокоит ребенка. Делают компресс таким образом:
- Отварить несколько картофелин и растолочь в пюре.
- Добавить в картофель по 0,5 ч.л. спирта (водки) и горчицы, а также по 1 ст.л. нутряного жира и меда.
- На кожу малыша выкладывают пищевую пленку и слой ваты, затем картофельный компресс.
В конце процедуры ребенка укутывают шарфом. Компресс оставить до утра или снять через 1,5-2 часа.
Меры профилактики
Профилактические меры, принятые родителями после излечения от заболевания, помогут предупредить возвращение проблемы в будущем.

Если причиной кашля стала аллергия, нужно:
- Выяснить, что вызывает у ребенка индивидуальную непереносимость.
- Максимально ограничить возможность контакта малыша с потенциальным аллергеном.
- Проконсультироваться со специалистом на предмет назначения антигистаминных препаратов.
Если причиной кашля стало заболевание дыхательных путей, в том числе ЛОР-органов, нужно:
- В холодное время года одевать ребенка тепло, но не кутать.
- Ограничить пребывание малыша в местах большого скопления людей.
- Применять меры по повышению иммунитета (иммуностимуляторы и витаминно-минеральный комплекс).
- Проводить закаливание и оздоровление ребенка.
- Следить, чтобы малыш придерживался правил личной гигиены (мыл руки после посещения улицы).
Кашель в ночное время у детей не возникнет, если в спальне всегда будет тепло (20-22 градуса), но нежарко, а воздух будет оптимальной влажности. Комната перед сном должна быть проветрена. Днем ребенок должен получать рекомендованное педиатром количество питья, причем предпочтение нужно отдать простой чистой воде.
Также нужно помнить, что возникновение кашля у ребенка, тем более, если его причины трудно установить – прямое показание к обращению за медикаментозной помощью. Самостоятельное лечение, особенно детей в возрасте до 6 лет может нанести больше вреда, чем пользы.
| Поделиться: |
Покой не только снится: правила детского сна от Комаровского
Кашель до рвоты у ребенка ночью: что нужно знать
Бессонница у ребенка: кто виноват и что делать
Виды кашля, причины возникновения у детей
Причиной возникновения кашля может быть раздражение дыхательных путей мокротой, пылью, летучими веществами с резким запахом. Кашель возникает при заболеваниях горла, при инфекционных воспалительных процессах в верхних и нижних дыхательных путях. Дети часто болеют простудными и вирусными заболеваниями. Нередко у них появляются такие осложнения, как бронхит, воспаление легких.
Такая реакция может проявиться при наличии аллергии на дым, растительную пыльцу, косметические средства и другие вещества. Кашель иногда связан с заболеваниями сердца, органов пищеварения. Ребенок может закашляться при попадании крошки хлеба или другого инородного тела в дыхательное горло.
Особенностью детского организма является то, что мышцы дыхательных органов у них слабые, поэтому детям трудно прокашляться. У них нередко возникает рвота, нарушается общее самочувствие и сон.
Родители должны уметь оказать малышу помощь в любой подобной ситуации. Лечение зависит от характера кашля. Различают следующие его виды:
- сухой кашель (не приносящий облегчения, с отсутствием мокроты);
- влажный (сопровождается обильным отделением мокроты, вид которой зависит от типа заболевания);
- острый (возникающий внезапно и длящийся непродолжительно);
- затяжной (мучительный кашель, который трудно остановить);
- рецидивирующий (возникающий периодически в виде приступов);
- постоянный длительный — симптом хронических заболеваний и пороков развития органов дыхания.
Видео: Почему кашляют дети, правила лечения
include(‘files/ad2.php’);?>
Правила терапии кашля
У детей лечение кашля препаратами необходимо проводить только тогда, когда ухудшается общее самочувствие, кашель является затяжным, носит мучительный характер. У маленьких детей показанием к применению специальных средств является наличие обильной мокроты, которая может попасть в дыхательные пути и вызвать удушье. При этом, как подчеркивает педиатр Е. Комаровский, должны соблюдаться два главных правила лечения от кашля.
Во-первых, прежде чем лечить ребенка от кашля, необходимо посетить врача и выяснить причину возникновения такой реакции организма. Во-вторых, основной целью лечения должно быть не устранение кашля, а повышение его продуктивности (то есть эффективности выведения мокроты). Это позволит очистить дыхательные пути от слизи, содержащей инфекцию.
Если кашель сопровождается обильным насморком, то, возможно, он возникает из-за того, что слизь из носа стекает в горло и попадает в дыхательные пути. В этом случае для лечения кашля у малыша бывает достаточно промывать нос чистой водой или ромашковым отваром, а также использовать сосудосуживающие капли.
Предупреждение: Лекарства от кашля небезобидны, надо грамотно подходить к их употреблению. Нельзя одновременно давать ребенку отхаркивающее средство и препараты для подавления кашлевого рефлекса. Это приведет к ухудшению состояния и возникновению обширных воспалительных процессов в органах дыхания, закупорке бронхов.
Для того чтобы лечение кашля у малыша было успешным, важно с ним больше гулять на свежем воздухе, чтобы он при этом активно двигался.
Когда обратиться к врачу
Это необходимо сделать срочно в следующих случаях:
- Кашель вызывает удушье. Увлажнение и охлаждение воздуха не оказывают никакого действия.
- Кашель связан с попаданием в дыхательное горло инородного тела.
- Усиливается рвота.
- Кашель становится лающим, ребенку трудно сделать вдох или выдохнуть воздух.
Видео: Ошибки родителей при лечении кашля
include(‘files/ad2.php’);?>
Лечение при различных видах кашля
Если малыш кашляет только по утрам, общее самочувствие у него нормальное, то, возможно, в помещении, где он спит, воздух недостаточно влажный. Густая слизь прилипает к слизистой и раздражает дыхательные пути.
Ночной кашель у детей может быть как вполне безобидным (слизь стекает из носа и забивает верхние дыхательные пути), хотя может говорить о хроническом воспалении глотки (фарингите). Затяжной кашель бывает при коклюше, астме. Кашель нередко сопровождается рвотой при наличии у ребенка желудочно-кишечных заболеваний.
Лечение кашля у ребенка проводят, если он не проходит в течение 2-3 дней, возникает в виде приступов, вызывает одышку, сопровождается рвотой и другими симптомами серьезных заболеваний. Перед тем как давать ребенку лекарство, рекомендуется обязательно изучить инструкцию.
Сухой кашель
Основное лечение должно быть направлено на устранение заболевания, которое вызвало появление такого симптома.
Лающий кашель бывает при таких заболеваниях, как коклюш, ложный круп, ларингит и других. Приступ возникает внезапно, может вызвать удушье из-за отека дыхательных путей. Сопровождается рвотой, не приносящей облегчения. Для того чтобы остановить приступ, доводящий ребенка до изнеможения, судорог, нередко достаточно дать ему подышать паром в течение 15 минут.
Применяются препараты для подавления кашлевого рефлекса. Они оказывают лишь временное вспомогательное действие.
Активно применяются ингаляции. Маленьким детям дают дышать физраствором или щелочной минеральной водой через небулайзер. Детям постарше рекомендуется применение одноразовых контейнеров (будесонид, пульмикорт). Ингаляция помогает устранить воспаление и снять отек гортани. Для снятия раздражения горла проводят его полоскание раствором соды или отваром ромашки.
При навязчивом кашле без мокроты применяются отхаркивающие средства и муколитики.
Видео: Что делать, чтобы снять лающий кашель у ребенка
include(‘files/ad2.php’);?>
Влажный кашель
Его называют «продуктивным» из-за повышенного выделения мокроты. Причинами такого кашля бывают аллергия, бронхит, пневмония, а также опухоли легких.
Если у ребенка одновременно наблюдаются насморк и влажный кашель с обильной мокротой, это является признаком выздоровления, так как со слизью из организма уходят болезнетворные бактерии. При наличии у ребенка влажного кашля с вязкой мокротой используются муколитические препараты с учетом его возраста.
Родители должны обратить особое внимание на такие симптомы, как:
- хрипы при дыхании;
- примеси гноя или крови в мокроте;
- повышение температуры тела;
- приступообразный кашель с удушьем и рвотой;
- длительное или хроническое покашливание с отделением мокроты, боль в груди.
При наличии таких симптомов необходимо провести исследование мокроты, выяснить, чем вызвано заболевание. Для лечения требуются антибиотики, противомикробные средства.
Аллергический кашель
Его устраняют с помощью антигистаминных (противоаллергических препаратов). Детям выписывают такие препараты, как зиртек, фенистил, кларитин. В возрасте от 2 до 12 лет препараты обычно назначаются в виде сиропов. После 12 лет их принимают в виде таблеток. При назначении дозы учитывается вес ребенка. При передозировке возникают такие побочные действия, как сонливость, головные боли, ускоренное сердцебиение.
Механизм возникновения ночного кашля
Ночному усилению кашля способствуют следующие процессы, происходящие в организме:
- Суточные колебания в состоянии нервной и эндокринной систем. Ночью усиливается активность блуждающего нерва и парасимпатического отдела нервной системы, что приводит к сужению бронхов и затруднению отхождения мокроты. Снижается выработка адреналина и кортизола; последствия этого – опять же сужение бронхов и ослабление противовоспалительных процессов.
- В горизонтальном положении организма ухудшается кровоснабжение легких, а разжижение мокроты замедляется, откашливание ее затрудняется. Кашлевые толчки становятся более интенсивными и даже болезненными.
- Если ребенок болен всего лишь ринитом и, следовательно, в легких мокроты нет, то днем он не кашляет. Ночью же, в положении лежа, слизь из носовых ходов затекает в носоглотку, раздражает рецепторы ее задней стенки и вызывает рефлекторный приступ кашля, иногда до рвоты.
- Ночью у ребенка усиливается контакт с бытовыми аллергенами, содержащимися в постельных принадлежностях (пылевые клещи, шерсть домашних животных и др.). Если у малыша имеется аллергическая настроенность, то такой контакт, несомненно, способствует усилению кашля, незначительно выраженного днем.
- Ночью воздух в помещении становится более сухим, чем днем (окна и форточки закрывают, опасаясь сквозняков, а в холодное время года отопительные радиаторы сильно сушат воздух). Сухость воздуха способствует раздражению слизистых оболочек дыхательных путей и усилению кашля.
Причины ночного кашля

Наиболее частая причина и дневного, и ночного кашля — ОРВИ.
Усиливаться ночью кашель может при следующих заболеваниях и ситуациях:
- бронхиальная астма;
- респираторный аллергоз;
- коклюш;
- хронические ЛОР-патологии (аденоидит, ринит, синусит, фарингит);
- желудочно-пищеводный рефлюкс (кислое содержимое желудка забрасывается в пищевод, далее – в глотку, раздражая их слизистые оболочки, и может даже аспирироваться в бронхи);
- ОРЗ, ОРВИ;
- инородное тело, частично перекрывающее дыхательные пути.
Поскольку каждое из этих заболеваний требует индивидуального подхода к лечению, понятно, что нет и не может быть какого-то одного лекарства от ночного кашля. Однако существует ряд советов, применимых для облегчения состояния любого ребенка, кашляющего ночью.
Советы по уходу
- В течение ночи нужно несколько раз подходить к ребенку, даже если он не кашляет, и поворачивать его с одного бочка на другой, менять положение в постели, чтобы мокрота не застаивалась в бронхах. Особенно актуален этот совет по отношению к малышам до года.
- Приподнимите головной конец постели, подложив под матрац подушку или свернутое одеяло. Ребенок будет лежать не совсем горизонтально, прекратится затекание слизи из носа в носоглотку. Откашливание мокроты в таком положении более эффективно.
- Вечером, перед сном, закапайте в нос малыша слегка подсоленную воду (четверть чайной ложки соли на стакан воды) или воспользуйтесь аптечным препаратом Аква Марис в виде спрея, капель или устройства для промывания носа.
- В течение дня и на ночь давайте ребенку пить больше теплой жидкости (молоко с боржоми, травяные чаи и т. д.).
- Уменьшите сухость воздуха в спальне больного: проветривайте комнату перед сном, установите увлажнитель воздуха. Покупая этот очень полезный прибор, обращайте внимание, на какую площадь он рассчитан. Если площадь спальни, например, 20 кв. м, а увлажнитель рассчитан на 12 кв. м, то эффекта от его применения не будет.
Если нет возможности приобрести увлажнитель, поставьте в спальне малыша несколько тазов или ведер с водой, развесьте на радиаторах влажные простыни или полотенца.
Влажный прохладный воздух значительно облегчит дыхание ребенка, и приступы кашля станут не столь мучительными.
Медикаментозное лечение

Лечение ребенку, который кашляет по ночам, должен назначать только врач!
Попытки родителей самостоятельного применения лекарств, без установления диагноза, могут привести к развитию у малыша тяжелых осложнений.
При ночном кашле, в зависимости от его причины, применяются следующие лекарственные препараты:
- Если кашель сухой:
- Синекод, Седотуссин, Тусупрекс, Глаувент (средства, подавляющие кашлевой рефлекс);
- Либексин, Левопронт (средства, снижающие чувствительность кашлевых рецепторов в дыхательных путях);
- Бронхолитин, Стоптуссин (препараты комбинированного действия).
- Если кашель влажный – Пертуссин, таблетки термопсиса, сироп алтеи, сироп «Доктор Мом», Глицирам, Мукалтин, Солутан, Бронхикум (отхаркивающие средства).
- Если мокрота при кашле вязкая, густая, отходит с трудом – Амбробене, сироп Гербион, Проспан, АЦЦ, Бромгексин (муколитики, разжижающие мокроту).
- Если установлено, что кашель имеет аллергическую природу, – антигистаминные препараты (Фенистил, Терфен, Гисманал, Эриус и др.).
- Если причиной кашля является пневмония – антибиотики.
- Если кашель вызван наличием желудочно-пищеводного рефлюкса – специальные препараты назначает гастроэнтеролог.
Лечение народными средствами
В комплексной терапии ночного кашля у детей наряду с медикаментозными препаратами используются и средства народной медицины. Однако перед применением этих рецептов нужна консультация врача, особенно если ребенок маленький, младше 6 месяцев.
Если кашель сухой:
- Поить ребенка теплым молоком с добавлением соды (четверть чайной ложки на стакан) или боржоми (минеральную воду слегка подогреть, предварительно подождав несколько минут, пока из нее выйдет газ, затем смешать с равным количеством теплого кипяченого молока). Дозировка зависит от возраста ребенка: малышам – по чайной ложке (только с разрешения врача!), подросткам – по 1/3 стакана трижды в день.
- Поить больного теплым чаем с вареньем из малины.
- Гречишный мед по половинке чайной ложки давать ребенку, чтобы он медленно рассасывал его (рецепт только для детей старше 1 года!).
- Жженый сахар, или просто «жженка». Сахарный песок в количестве одной столовой ложки греют на открытом огне, пока сахар не расплавится. Полученный темно-коричневый сироп добавляют в половину стакана теплого молока или кипяченой воды. В водный раствор можно добавить 5–7 капель сока алоэ. Давать больному по чайной ложке трижды в день и дополнительно во время кашлевого приступа.
Банановое лекарство: рецепт № 1
Один натертый на терке банан смешать с 10 мл меда. Нагреть до потемнения (примерно 10 мин.) на маленьком огне. Остудить и давать ребенку по чайной ложке несколько раз в день (за день больной должен съесть всю приготовленную порцию).
Рецепт № 2
Он для детей младше года или страдающих аллергией на мед.
Два банана, размятых до консистенции пюре, залить стаканом кипятка и поставить на малый огонь. Довести до закипания, перемешать, остудить и по 1–2 чайных ложки давать больному в течение дня. Курс лечения – 5 дней. Смесь каждый день нужно готовить свежую.
Если кашель влажный:
- Настои трав – аптечных грудных сборов № 1, 2, 3.
При влажном или сухом ночном кашле поможет компресс из картофельного пюре. Массу охлаждают, чтобы она было теплой, но не горячей, накладывают на спину ребенка и накрывают полиэтиленовым пакетом, а сверху – теплой тканью или ватой. Продолжительность процедуры – 1 час. Противопоказано малышам до 6 месяцев, а также при наличии повышенной температуры у ребенка.
Без предварительной консультации педиатра не обойтись.
Диета для ребенка, страдающего ночным кашлем

Как это ни удивительно, ночной кашель могут облегчить определенные продукты и блюда, приготовленные из них. В меню ребенка, кашляющего по ночам, должны входить:
- пюре из картофеля с молоком;
- каша геркулес с растительным маслом;
- сырая редька в виде салата со сметаной (для детей старше 7 лет);
- фруктовые соки (по возможности – свежевыжатые);
- свежий виноград;
- хурма;
- бананы;
- апельсины, мандарины;
- кисель или морс из клюквы;
- отвар шиповника;
- виноградный сок с медом.
Эти продукты, подобно лекарственным средствам, оказывают отхаркивающее и расширяющее бронхи действие, а также стимулируют иммунитет ребенка.
О ночном кашле, а также нестандартных причинах кашля, рассказывает программа «Жить здорово!»:
Причины возникновения сердечного кашля
Сердечный кашель причины, которого связаны с наличием определенных патологических процессов, провоцирует развитие достаточно серьезных осложнений: сердечной астмы и отека легочной ткани. Именно вследствие подобных осложнений и появляется кашель.
Подобное состояние требует незамедлительной помощи, так как представляет собой серьезную опасность для жизни больного. Такой механизм наблюдается в основном у тех людей, которые на протяжении длительного времени не принимают никаких мер для лечения кашля.
Такой кашель может возникать и в качестве симптоматики некоторых сердечных патологий.
Важно! Появление сердечного кашля представляет собой не что иное, как кардиальную патологию, которая может на протяжении длительного периода не сопровождаться появлением клинических признаков, указывающих на поражение сердца и сосудов.
Существует несколько отдельных групп кардиальных патологических состояний, которые приводят к декомпенсации сердечной деятельности:
- заболевания миокарда;
- гипертония;
- пороки развития сердечного клапана;
- ишемические сердечные патологии;
- кардиомиопатия.
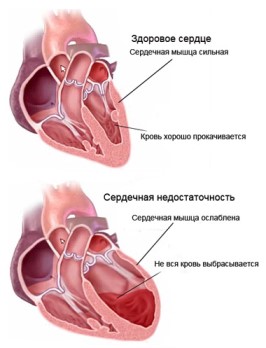
Поражения сердца, носящие органическое происхождение, приводят к прогрессированию сердечных заболеваний различного характера.
Кашель при сердечной недостаточности представляет собой следствие застойных явлений. Следовательно, многие кардиальные патологии приводят к развитию подобной симптоматики.
Наиболее распространенной причиной появления сердечной недостаточности, сопровождаемой застойными явлениями, является ишемическая патология миокарда.
Длительное прогрессирование ишемических очагов в области миокарда приводит к стремительным склеротическим изменениям. Это приводит к существенным ухудшениям основных сердечных функций.
Прогрессировать сердечный кашель может и при наличии артериальной гипертензии.
Таким образом, для устранения сердечного кашля необходимо избавиться от первопричины. О лечении артериальной гипертензии можно узнать здесь: «Лечение артериальной гипертензии сартанами».
У детей сердечный кашель сухого типа развивается при наличии врожденного порока сердца, который гемодинамичными сбросами. При этом повышается давление в легочном артериальном просвете и обогащается малый круг кровообращения.
При наличии ночного сердечного кашля можно говорить о развитии эндокардита инфекционной формы, гипертонии. Для приступов данной патологии характерна зависимость повышения температуры тела в ответ на септические изменения.
Основные признаки и симптомы
Сердечный кашель признаки, которого зависят от степени развития болезни, проявляется в основном наличием отека и набуханием шейных вен. При этом часто наблюдается развитие цианоза.
У взрослых
Основным проявлением является появление кашля, который имеет ряд особенностей:
- кашель чаще сухой, без выделения мокроты;
- параллельно с кашлем развивается одышка – затрудненный вдох и ощущение нехватки воздуха;
- усиление одышки и кашля провоцируют даже небольшие физические нагрузки;
- интенсивность кашля усиливается ночью в горизонтальном положении, так как это приводит к усилению отека легких.
Кроме кашля при сердечной недостаточности появляются и другие симптомы, связанные с недостатком насосной функции:
- Отеки ног, которые усиливаются к вечеру, а после ночного сна сходят.
- Боли в груди после физической нагрузки.
- Общая мышечная слабость и повышенная утомляемость.
- Снижение веса.
- Увеличение в объеме живота за счет выхода жидкости в полость брюшины (асцит).
- Вынужденное положение человека полусидя, что улучшает отток крови из легких в левое предсердие и снижает интенсивность сердечного кашля.
Важно! Кашель с выделением красной мокроты и резкими болями в грудной клетке встречается при развитии инфаркта легкого, который возникает при тромбоэмболии системы легочной артерии или эмболической форме инфаркта миокарда.
Для пациентов детского возраста сердечный кашель также актуален. Особенно часто он бывает вызван врожденными патологиями, например, синдромом Эйзенменгера, когда при повышении давления в легочной артерии происходит избыточный заброс крови из левой части сердца в правую.
Симптомы сердечного кашля у детей:
- сердцебиение усиливается;
- обмороки;
- отеки;
- болезненность в сердечной области во время кашля;
- одышка;
- нехватка воздуха;
- затрудненное дыхание.
Как лечить
Убрать симптомы коклюша можно лишь методом проведения комплексной терапии.
Методика лечения в каждом конкретном случае зависит от того, на какой стадии развивается заболевание. Если диагностировали коклюш, имеющий среднее или тяжелое течение, человеку прописывают стационарное пребывание. В большинстве случаев такие формы заболевания протекают у грудничков и детей до 1 года.
Лечить заболевание можно и в домашних условиях. В данном случае, кроме выполнения всех предписаний лечащего врача, необходимо будет соблюдать некоторые рекомендации:
- ежедневное проветривание жилого помещения, в котором больной находится большую часть своего времени;
- систематическое увлажнение воздуха, что поможет исключить приступы кашля и уменьшить их интенсивность;
- полное исключение всех раздражителей, которые могли бы спровоцировать приступы.
Что касается медикаментозного лечения, оно заключается в приеме следующих препаратов:
- антибиотиков, которые назначают при легком течении заболевания (таковые помогают облегчить общее состояние и принимаются на протяжении 5-7 дней);
- симптоматических средств (например, противорвотных, противосудорожных и др.);
- нейролептиков, которые способствуют уменьшению количества возникающих приступов после начала их использования.
Кроме приема назначенных врачом медикаментов, необходимо проведение физиотерапевтических процедур, что лишь усилит их эффективность и ускорит выздоровление. Также разрешено применение народных средств, но только с согласия лечащего врача.
Медикаментозное лечение
Как лечить коклюш у взрослых, в том числе и у подростка, зависит от характера течения заболевания. Легкое течение патологии требует приема:
- лекарств-макролидов, к которым можно отнести Суммамед и Азитромицин (такие препараты помогают уменьшить длительность дальнейшей терапии и снизить риск распространения инфекции по организму);
- спазмолитических препаратов, которые помогают уменьшить интенсивность ночных приступов, исключить спазмы (к ним можно отнести экстракт белладонны и кальция глюконат);
- витаминных препаратов на основе группы В, а также А и С (таковые помогают укрепить общее состояние иммунной системы и, как следствие, повысить ее сопротивляемость к инфекционным агентам);
- антигистаминных средств, которые помогают купировать симптомы аллергической реакции (сюда можно отнести Кларитин и Зиртек).
При тяжелом течении заболевания в комплексе с применение макролидов необходимо введение препарата Цефтриаксон
Если болезнь диагностировали на среднем этапе развития, назначают:
- антибиотики – макролиды в комплексе с цефалоспоринами, что помогает усилить процесс купирования воспалительного процесса (дополнительно могут назначить прием Цефтриаксона);
- бронхолитические средства, которые помогают расслабить мускулатуру и снять спазм (например, это может быть Бромгексин, Синекод, Лазолван).
Чем лечить коклюш, если он развивается на тяжелой стадии? На данном этапе эффективными будут:
- макролиды и цефалоспорины только в комплексном применении;
- глюкокортикостероиды, которые назначают для устранения выраженной аллергической симптоматики (например, Преднизолон);
- препараты, направленные на улучшение кровообращения в головном мозге, если возникло осложнение в ЦНС (сюда можно отнести Пентоксифилин и Винпроцетин).
Лечить коклюш у детей можно так:
- с помощью нейролептиков и противосудорожных средств (например, это может быть Пипольфен, Седуксен, Аминазин и др.);
- успокаивающих средств, которые помогают снизить активность очага возбуждения в мозге (целесообразно принимать такие препараты перед сном, то есть на ночь; к ним можно отнести настойку валерианы или пустырника);
- спазмолитиков (экстракт белладонны или раствор кальция глюконат);
- противокашлевых и разжижающих мокроту средств (например, это может быть Бронхолитин, Синекод, Тусупрекс, Пакселадин и др.);
- противоаллергических средств, если имеются симптомы аллергической реакции (Кларитин, Супрастин, Дипразин и др.);
- витаминных препаратов на основе группы В, а также Р, Е, С, А;
- иммуномоделирующих препаратов, которые повышают защитную функцию организма, а именно, Элеутерококка, Метацила, Дибазола;
- в тяжелых случаях – глюкокортикоидов (Преднизолон).
Физиотерапевтическое лечение
На сегодняшний день наиболее эффективными методами физиотерапии, которые помогают вылечить коклюш у взрослых и малышей, считаются:
- кислородотерапия,
- электрофорез кальция,
- УФО.
Оксигенотерапия подходит для лечения коклюша как детям, так и взрослым
Кислородотерапия назначается в том случае, если диагностированы осложнения, затрагивающие дыхательную или сердечно-сосудистую систему. Иное название такой методики – оксигенотерапия. Тяжелое течение заболевания, которое наблюдается у ребенка возрастом до 1 года, требует проведения кислородотерапии в кислородной палатке или кувезе.
Та смесь, которую вдыхает ребенок, содержит не более 40% кислорода. Процедуру проводят 2 раза в день (не более). Общая продолжительность одного такого сеанса достигает 40 минут. Если общее состояние слишком тяжелое, ребенку необходима искусственная вентиляция легких.
Электрофорез кальция эффективен не только при коклюше, но и при многих иных заболеваниях легких и бронхов, например, при бронхите. Сущность методики заключается в комплексном применении определенного лекарства, вводимого внутрь, и электрического тока, которым воздействуют на организм. Физиотерапия помогает усилить эффективность иных лечебных мероприятий, назначенных врачом, и способствует ускорению процесса отхождения мокроты, ее разжижению.
УФО (ультрафиолетовое облучение организма) при коклюше и других заболеваниях дыхательных путей обладает бактерицидным и противовирусным действием. Лучи разрушающе воздействуют на патогенные микроорганизмы, способствуя их скорой гибели, потере возможности размножаться и расти. Длинноволновое ультрафиолетовое облучение оказывает иммуностимулирующее действие.
Народные средства
По назначению лечащего врача может быть применен массаж верхнего отдела грудины и спинной области на данном уровне. Такая методика при своем применении способствует улучшению отхождения мокроты. В процессе массажа можно задействовать пихтовое масло. Для достижения большего эффекта ребенка укладывают на колени животом вниз.
Кроме растираний во время массажа можно проводить легкие постукивания по коже ладонями или подушечками пальцев
Также можно проводить лечение народными средствами, а именно:
- отваром из лука с добавлением меда (отвар делается с использованием 0,5 кг лука и 1 л воды; на огне средство выдерживают на протяжении 3 часов; в готовый отвар добавляют 2 ст. л. меда; принимают внутрь 6 раз в день про 3 ст. л. за раз);
- эфирными маслами (сильный кашель можно устранить, если 2 раза в день капать на язык 3 капли пихтового масла);
- отваром из корня солодки (сырье измельчить и залить кипятком в соотношении 300 г на 1 л, после чего поставить провариваться на протяжении 8 минут; готовое средство употребляют внутрь по 1 ч. л. трижды в день);
- луковым сиропом (3 крупных луковицы очищают от шелухи, нарезают и засыпают сахаром, оставляя до утра; после, нарезанный лук нужно немного подавить, получив из него сок, который употребляют внутрь по 1 ч. л. каждый час);
- травяным сбором, состоящим из сосновых почек, фенхеля, тимьяна, аниса (каждый ингредиент берут по 2 ч. л. и заливают кипятком в объеме 1 л.; после настаивания на протяжении 50 минут средство процеживают и принимают внутрь несколько раз в день по 2 ст. л.).
Сильный и затяжной кашель можно купировать, намазывая в течение дня грудной и спинной отдел мазью, приготовленной из чеснока и меда, взятых в равном объеме. Перед нанесением смесь необходимо слегка подогреть. Поверх компресса рекомендовано наложить шерстяной платок или компрессную бумагу. Процедуру проводить перед сном.
Коклюш, хоть и опасное заболевание, но все же поддается лечению, особенно на первых стадиях своего развития. Не стоит упускать из внимания даже легкий кашель. Лучше обратиться в таком случае к врачу.
Лечение коклюша народными средствами
- Вареный лук с медом. Возьмите 2 очищенных средних луковицы; сварите их, и пропустите через мясорубку, или измельчите в блендере. В полученную кашицу добавьте 2-3 ложки меда. Давайте ребенку по 1 ч.л. смеси 4-5 раз в сутки.
- Как лечить коклюш у детей, знали на практике еще наши далекие предки. В этих целях применялся, в числе прочего, вареный картофель. Облегчить ночные приступы кашля у малыша помогут ингаляции с применением этого овоща. Очистите пару клубней от кожуры, нарежьте их на половинки, и сварите. Слейте воду, и усадите ребенка на десять минут подышать над негорячим паром.
- Хорошо смягчит горло и облегчит кашель сливочное масло. Положите 100 г свежего масла в эмалированную посуду; добавьте щепотку ванилина и 20 г сахара; растопите продукты на паровой бане. Тщательно перемешайте, и давайте ребенку по 1 ч.л. средства 4 раза в день.
«Жить здорово». Коклюш
Кашель до рвоты: что следует делать в таких случаях
Нередко сильный сухой кашель у ребенка вызывает рвоту. Зачастую приступы такого рода не страшны и довольно быстро устраняются. Тем не менее следует учитывать и то, что такой симптом может быть довольно опасен для здоровья и жизни ребенка. Разные виды кашля со рвотой могут значить следующее.
- Мучительный сухой кашель до рвоты – признак появления образования в легких. Как правило, лечение в домашних условиях не имеет должного эффекта, кашель только усиливается. Хотелось бы отметить, что такие случаи довольно редки и поэтому не следует начинать паниковать раньше времен. Оптимальное решение – посещение медучреждение и обследование ребенка для постановки диагноза.
- Ночной кашель также может вызвать рвоту. Это объясняется тем, что во время сна скопившаяся мокрота подымается в верх и в буквальном смысле начинает душить малыша, вызывая при этом рвотный рефлекс. В этом случае поможет обильное питье и перемена положения.
- Кашель со рвотой и повышенной температурой – это симптоматика инфекционных и вирусных недугов.
Как бы подкованы в области медицины родители не были, тем не менее при появлении кашля со рвотой все же следует обратиться к специалисту, который быстро выяснит его причину и назначит лечение.
Чем лечить сухой кашель у ребенка
Отвечая на волнующий многих родителей вопрос — чем лечить у ребенка сухой кашель, хотелось бы выделить несколько наиболее эффективных лекарственных препаратов.
- Сироп Бронхолитин – данное средство давно заслужило большую популярность из-за своей высокой действенности в лечении сухого кашля у детей. В составе данного сиропа исключительно натуральные компоненты, которые абсолютно безопасны для ребенка. Хотелось бы обратить внимание на то, что врачи рекомендуют применение данного сиропа при обнаружении первых проявлений сухого кашля.
- Сироп Пакселадин. Основное действие данного препарата – смягчение горла и устранение спазмов вызывающих сухой кашель. Данный препарат может использоваться для лечения как сухого, так и влажного кашля.
- Еще один противокашлевый препарат – сироп Биокалиптол, предназначающийся исключительно для лечения детей. Средство имеет приятный вкус и аромат, что особенно важно при лечении ребенка от кашля.
Если у ребенка не повышена температура тела, то при выборе препарата для лечения кашля следует отдавать предпочтение средствам, действие которых направленно на смягчение горла и эффективное выведение мокроты.