Амит
профессор
Ежегодно проводится около 30 тысяч процедур ЭКО в Израиле. В пересчете на душу населения это один из самых высоких показателей в мире. Каждый 25-й израильский ребенок был зачат «в пробирке».
Показания к ЭКО в Израиле:
- механическое или гормональное бесплодие женщины
- мужское бесплодие
- возраст женщины
- низкий овариальный резерв
Профессор Амит Ами о замораживании яйцеклеток и сохранения фертильности:
Причина распространенности ЭКО в наше время — прежде всего, увеличение возраста женщин, заинтересованных иметь детей. Кроме того, консервативные методы лечения бесплодия, такие как гормонотерпия и внутриматочная или инсеминация, зачастую исчерпывают себя уже на ранних этапах. Необходимо сказать и про технологии. Постоянно появляются новые лекарственные препараты, улучшающие качество яйцеклеток. Лабораторные условия также становятся лучше: инкубаторы, методы замораживания, растворы, предназначенные для выращивания эмбриона. Именно поэтому данная процедура помогает достичь беременности на относительно ранних этапах.
Узнать точную цену ЭКО
Содержание
- 1 Что такое ИКСИ?
- 2 Как делается ИКСИ поэтапно?
- 3 Что такое ЭКО?
- 4 Отзывы и цена
- 5 Диагностика репродуктивной функции
- 6 Выбор метода лечения бесплодия
- 7 Как производится ЭКО?
- 8 Показания к ЭКО:
- 9 Основные этапы лечения методом ЭКО:
- 10 Обследование перед ЭКО
- 11 Мероприятия, способствующие повышению шансов на успех в данном лечебном цикле
- 12 Противопоказания для проведения ЭКО:
- 13 Препараты, используемые в программах ВРТ
- 14 Показания для ИКСИ
- 15 Вспомогательный хэтчинг
- 16 В рамках ЭКО ИКСИ Медицинский центр «Семья» оказывает услуги в Уфе:
- 17 Как делают ЭКО?
Что такое ИКСИ?
ИКСИ (Intra Cytoplasmic Sperm Injection), дословно переводится как внедрение сперматозоида через цитоплазму – это один из вариантов проведения ЭКО. При ИКСИ сперматозоид посредством пункции (прокола стеклянной иглой) вводится непосредственно в яйцеклетку, так происходит искусственное оплодотворение. Эта технология относительно новая, но очень эффективная.
Главное отличие ИКСИ от ЭКО — это способ оплодотворения яйцеклетки. ИКСИ это лишь одна из технологий ЭКО, при которой оплодотворение ооцита происходит под микроскопом с помощью очень тонкой стеклянной иглы.
При интрацитоплазматической инъекции (ИКСИ) сперматозоид в любом случае попадет в яйцеклетку, и оплодотворение происходит вне зависимости от качества спермы. По статистике такая процедура требуется в 65% случаев бесплодия.
Эта процедура считается достаточно эффективной при лечении мужского бесплодия, так как оплодотворение происходит даже при наличии у мужчины проблем с семявыводящими каналами. Такая патология создает проблемы со способностью сперматозоидов к оплодотворению. А процедура ИКСИ помогает решить вопрос с вероятностью около 100%.
Обязательно посмотрите эту интересную передачу про то, как делают ИКСИ ЭКО в клинике:
Когда рекомендовано делать ИКСИ?
Данный метод в основном применяется после ряда неудачных процедур ЭКО. Либо при наличии специальных показаний:
- Наличие проблем со сперматозоидами у мужчин (недостаточное количество, низкая подвижность, отсутствие). Подробнее о качестве спермы можно узнать здесь.
- Проблемы с семявыводящими потоками.
- Импотенция.
- Наличие в сперме антител.
Как делается ИКСИ поэтапно?
Первый этап это подготовка яйцеклеток. После полноценного медицинского обследования и установления причин бесплодия женщине при необходимости назначают курс гормональной терапии. Прием специализированных препаратов способствует нормализации деятельности яичников, и созреванию достаточного количества фолликулов. Далее с помощью пункции и с применением ультразвука несколько яйцеклеток извлекается и помещаются в питательную среду для дальнейшего созревания.
Для ИКСИ используются полностью созревшие яйцеклетки, после определения их качественных показателей.
Второй этап это подготовка сперматозоидов. Выбор сперматозоидов при ИКСИ играет очень важную роль. Их извлекают из эякулята или получают с помощью биопсии яичка. Далее из полученного биологического материала выбираются наиболее качественные и активные сперматозоиды. Спермии также до процедуры находятся в специальной питательной среде. В ряде случаев используется донорская замороженная сперма.
Третий этап это оплодотворение с помощью прокола яйцеклетки методом ИКСИ. Процедура требует особого внимания и опыта со стороны врача репродуктолога. Сперматозоид с помощью всасывания тонкой трубкой извлекается из питательного субстрата и внедряется в полость готовой яйцеклетки. Ее оболочка достаточно эластична и легко пропускает в себя стеклянную иглу со сперматозоидом. По статистике только 1% яйцеклеток повреждается при ИКСИ.
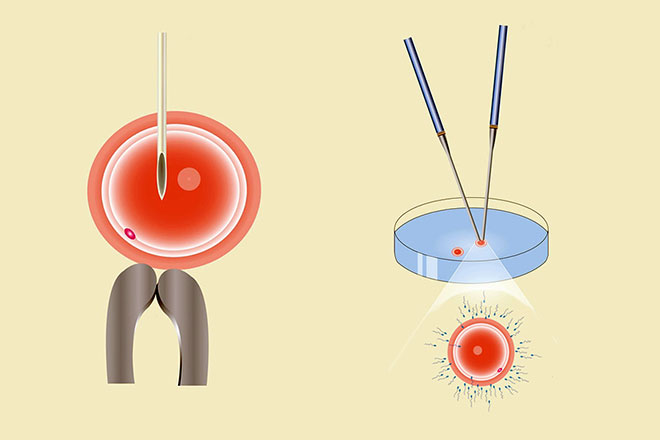
Четвертый этап это перенос зародышей. Результат проверяют на следующие сутки. При положительном результате полученные зародыши выращивают в инкубаторе в течении 3-х – 5-ти дней, после чего вводят в матку пациентки (в ЭКО это называется перенос). Для повышения вероятности положительного результата обычно в полость матки помещают сразу 2 эмбриона, а остальные проходят заморозку и сохранятся. Но в настоящее время все чаще подсаживают только один эмбрион.
Метод ИКСИ обладает рядом неоспоримых преимуществ:
- высокий процент беременности. При качественно проведенной процедуре вероятность наступления беременности составляет около 95%;
- данная беременность ничем, не отличается от естественной и не требует многократного наблюдения пациентки у специалистов.
Что такое ЭКО?
Экстракорпоральное оплодотворение примнется при обнаружении бесплодия и помогает забеременеть практически при любом диагнозе. Долгожданная беременность наступает после ряда последовательных мероприятий протокола, которым предшествует полное медицинское обследование обоих партнеров.
Подготовительный этап
Крайне важным на данном этапе является получение здоровых, качественных яйцеклеток. Именно поэтому в ряде случаев пациентке назначается курс гормональной терапии. Прием гормональных препаратов стимулирует женский организм, подготавливает его к предстоящей беременности. Терапия назначается лечащим врачом по результатам проведенных анализов. Без назначения проводить ее стоит.
Когда яйцеклетки созрели, их извлекают из фолликулов и помещают в специальную питательную среду.
Одновременно с этим происходит сбор сперматозоидов у партнера или донора. Полученные спермии также помещаются в питательную среду, где они ждут своего часа.
Экстракорпоральное оплодотворение
Сама процедура оплодотворения происходит под пристальным контролем врача-эмбриолога. Сперматозоиды и яйцеклетки помещаются в специальную среду, происходит процесс естественного оплодотворения. Сперматозоиды самостоятельно оплодотворяют яйцеклетку, без помощи со стороны врача. За получившимся зародышем наблюдают в течении 5 дней, пока он проходит все необходимые стадии развития. Это позволяет вовремя заметить возможные отклонения.
Далее эмбрионы подсаживаются в полость матки, где продолжают свое дальнейшее развитие. Перенос эмбрионов процедура безболезненная, проходит без использования анестезии.
В полость матки помещается сразу несколько эмбрионов, это повышает шансы успешного наступления беременности. Но часто приводит и к многоплодной беременности (рождению близнецов), поэтому сейчас все чаще подсаживают 1 эмбрион.
Факт успешности обычного ЭКО можно установить через две недели после переноса эмбриона, по изменению показаний гормона ХГЧ. В дальнейшем пациентке также может быть назначена гормональная терапия, для поддержки беременности и исключения возможности отторжения плода.
Показания для проведения ЭКО
Экстракорпоральное оплодотворение назначается по результатам медицинского обследования и проведенных анализов. Зачастую это следующие патологии:
- Непроходимость или отсутствие маточных труб.
- Бесплодие неясного генеза.
- Низкая активность сперматозоидов у мужчин.
ЭКО — это реальная возможность для бесплодных пар стать родителями своего здорового ребенка. Данная процедура имеет множество преимуществ:
- шанс рождения ребенка при наличии нарушений функционирования репродуктивной системы у обоих партнеров;
- полное ведение беременности специалистами, которое позволяет на раннем этапе выявить образование патологий и устранить их;
- высокая вероятность положительного исхода процедуры (около 50%).
Отзывы и цена
После неудачного первого ЭКО обычно назначают ЭКО с ИКСИ, иногда с первого раза. Отзывы у ИКСИ очень положительные, люди довольны результатом, ведь оплодотворение яйцеклетки в этом случае гарантировано. Единственное на что чаще всего жалуются это цена. В среднем по Москве стоимость ИКСИ без ЭКО около 25000-35000 рублей, окончательная цена зависит от количества оплодотворяемых яйцеклеток.
С ЭКО цена может быть от 150 000 до 220 000 рублей и больше. Еще очень часто пациенты жалуются на длительную подготовку к ЭКО ИКСИ. В среднем подготовка длится около 6 месяцев. За это время пара должна сдать все необходимые анализы и пройти разные обследования.
Помимо всего прочего у процедуры есть несколько противопоказаний. Также пара должна пройти подготовку согласно вот этим спискам, отдельно для мужчины и женщины.


Задавайте вопросы в комментариях. Ставьте оценку статье. Делайте репосты в ваши социальные сети. Спасибо за посещение.
Автор: Svetlana
ЭКО бесплатно по ОМС в 2018 году: главные условия …
Как правильно вести себя после переноса эмбрионов …
Выделения после переноса эмбрионов: причины, виды …
Вторая попытка ЭКО: статистика и особенности…
Что такое ЭКО? Как делают процедуру поэтапно?…
Актуальная статистика ЭКО протоколов в России и ми…
Как берут яйцеклетку у женщины: подготовка и пункц…
Месячные после неудачного ЭКО: когда начинаются пе…
Кровотечение после переноса эмбрионов: почему и чт…
Диагностика репродуктивной функции
Перед любым лечением бесплодия, в том числе перед ЭКО, паре проводится диагностика репродуктивной функции.
- Женщины сдают 3 анализа крови и проходят УЗИ.
- Мужчины сдают анализ спермы.
Специалист составляет для пары базовое пояснение к результатам, а при обнаружении отклонений рекомендует прийти на консультацию.
-
Нужно ли прекратить прием противозачаточных средств перед диагностикой репродуктивной функции?
Прекращать прием гормональных противозачаточных средств не обязательно. В некоторых случаях гормональные контрацептивы действительно влияют на результаты исследования, однако установить факт влияния можно только по завершении диагностики.
-
Можно ли пройти диагностику при нерегулярном менструальном цикле?
Пройти диагностику репродуктивной функции возможно даже в том случае, если у женщины нерегулярный менструальный цикл. Если период между менструациями составляет больше 45 дней, на диагностику можно прийти в любое время – не обязательно на третий день.
Обращаем внимание пациентов клиники: в связи с изменениями курса шекель – доллар, в 2018 году цены на лечение в Ассуте, для иностранных пациентов, в среднем снизились на 25 — 30%
Оставить заявку
Выбор метода лечения бесплодия
Чтобы убедиться в необходимости ЭКО в Израиле проводятся скрининговые тесты. Это можно сравнить с пазлом: врач собирает различные данные и получает полную картину. Очень многое зависит от возраста женщины, от того, были ли у неё беременности и роды, от её овариального резерва, от результатов проводимых анализов. Зачастую это также зависит от результатов предыдущего лечения.
Врачи ищут ответы на следующие вопросы:
- Проходила ли пациентка когда-либо гормонотерапию?
- Насколько успешно было предыдущее ЭКО?
- Какие методы лечения применялись?
- Каково было качество яйцеклетки, качество эмбрионов?
В данном случае врачи фактически играют роль сыщиков. Очень важно выявлять причины, которые могут привести к неудачному исходу процедуры. Это необходимо, чтобы лишний раз не назначать гормонотерапию. Кроме того, искусственное оплодотворение является инвазивной процедурой. Израильские специалисты способны лечить бесплодие как гормональными препаратами, так и методами, применяемыми в лаборатории, то есть с помощью исследования эмбрионов. Все это позволяет узнать, когда производить экстракорпоральное оплодотворение, каким образом должна выполняться эта подсадка, нужно ли проводить какие-либо дополнительные манипуляции с эмбрионами, нужно ли их снова заморозить и подсадить через месяц. Все эти решения принимаются, главным образом, на основе результатов предыдущего лечения.
Чтобы подобрать оптимальную схему проведения ЭКО, проводятся также следующие диагностические процедуры:
- Анализ спермы (стоимость –
105 долларов
).
- Анализ на антитела к сперме (стоимость –
102 доллара
).
Как производится ЭКО?
Цель врача ЭКО в Израиле заключается в получении как можно большего количества яйцеклеток. Для этого назначается интенсивное гормональное лечение и проводится наблюдение за фолликулами с применением УЗИ и анализов крови.
Когда фолликулы созревают, выполняется сама процедура. Она проводится под общей анестезией. С помощью небольшой иглы, под контролем УЗИ, производится забор яйцеклеток. Затем их оплодотворяют в лаборатории (существуют различные способы искусственного оплодотворения), а через 2-3 дня подсаживают развившиеся эмбрионы обратно в матку.
Стандартная стоимость ЭКО в Израиле составляет 7 453 долларов.
Позвонить в клинику бесплатно
Дополнительные процедуры при проведении ЭКО в Израиле
В зависимости от конкретной ситуации, при ЭКО могут быть выполнены следующие процедуры:
-
Микроманипуляция ICSI.
Выполняется при недостаточном качестве спермы. Представляет собой оплодотворение яйцеклетки специально отобранным сперматозоидом. Стоимость —
2086 долларов.
-
Получение спермы хирургическим путем.
Малоинвазивная процедура, выполняется при недостаточном качестве спермы. Стоимость –
2386 долларов.
-
Криоконсервация яйцеклеток или эмбрионов.
Замороженные яйцеклетки или эмбрионы могут быть использованы при повторных процедурах ЭКО. Стоимость заморозки –
2457 долларов,
хранение в течение 5 лет –
273 доллара.
Как пройти ЭКО в Израиле?
Узнать подробнее о проведении ЭКО в клинике Ассута можно по тел. +7495-7899230 (ваш звонок будет бесплатно переадресован в международный отдел клиники, в Израиль). Другой способ связаться с нами – заполнить заявку. Через 1-2 часа вам позвонит наш врач и бесплатно проконсультирует вас.
Показания к ЭКО:
- женский трубный фактор бесплодия;
- мужской фактор бесплодия, включая обструктивные и необструктивные причины;
- бесплодие у женщины старше 36-37 лет;
- эндометриоз у женщин старше 35 лет;
- идиопатическое бесплодие, при котором неэффективны традиционные, стандартные методы лечения;
- наличие антиспермальных антител;
- генетические аномалии, при которых применяется генетическое исследование эмбриона (ПГД) в целях уменьшения частоты абортов и предотвращения передачи специфических генетических аномалий;
- эндокринное бесплодие, при невозможности достижения беременности с помощью гормонотерапии в течение 6-12 месяцев.
Эффективность лечения при помощи ЭКО определяется различными факторами, Помимо причины, вызвавшей бесплодие, большую роль играет возраст пациентки и длительность бесплодия.
Основные этапы лечения методом ЭКО:
- отбор и обследование пациентов;
- индукция суперовуляции, включая мониторинг фолликулогенеза и развития эндометрия;
- забор яйцеклеток путем пункции фолликулов яичников;
- инсеминация ооцитов и культивирование эмбрионов in vitro;
- перенос эмбрионов в полость матки;
- поддержка лютеиновой фазы стимулированного менструального цикла;
- диагностика беременности ранних сроков.
Проведение ЭКО также возможно в естественном менструальном цикле, без индукции суперовуляции.
Обследование перед ЭКО
- Гормоны крови: пролактин, ТТГ.
- Исследование на хронические инфекции: Мазки ПЦР — хламидии, ВПГ, ЦМВИ, бак посев на микоплазмы, уреаплазмы. Кровь ИФА — ВПГ I и II типа, ЦМВИ, токсоплазмоз, краснуха.
- Мазок на степень чистоты из влагалища (15дней).
- Мазок на онкоцитологию (1 год).
- Группа крови и резус-фактор.
- RW, ВИЧ, гепатиты В и С (оба супруга)(3 мес).
- Общий анализ крови (15 дней).
- Общий анализ мочи (15 дней).
- Биохимический анализ крови (глюкоза, холестерин, общий белок, креатинин, билирубин общий, мочевина, АСТ, АЛТ) (15дней).
- Гемостазиограмма (свертываемость крови), в I фазу цикла.
- Флюорография (1 год).
- ЭКГ
- УЗИ молочной железы , после 35 лет маммография.
- Заключение терапевта.
- Спермограмма мужа, MAR- тест, мазки пцр на хламидии ,микоплазмы, уреаплазмы, герпес и цмви.
по показаниям:
- исследование состояния матки и маточных труб (гистеросальпиногография или гистеросальпингоскопия и лапароскопия);
- биопсия эндометрия;
- обследование на наличие антиспермальных и антифосфолипидных антител;
Мероприятия, способствующие повышению шансов на успех в данном лечебном цикле
Для женщин:
- Избегайте приема лекарственных препаратов, не прописанных врачом.
- Исключите курение и прием алкоголя.
- Максимально ограничте прием кофе и кофеинсодержащих напитков.
- Избегайте во время цикла ЭКО изменений в пищевом рационе и диет с целью похудания.
- Воздержитесь от половых контактов на 3 или 4 дня до пункции фолликулов вплоть до последующего переноса эмбрионов.
- Обычная физическая нагрузка, как и занятия физическими упражнениями не противопоказаны до тех пор, пока увеличенные в результате лечения яичники не будут создавать определенный дискомфорт.
- Избегайте горячих ванн, посещения бань и саун.
Для мужчин:
- Повышенная температура тела свыше 38*С за 1 или 2 месяца до процедуры ЭКО могут отрицательно влиять на качество спермы; если Вы больны, измерьте температуру тела и сообщите о любом ее повышении.
- Не рекомендуется посещение бань и саун, так как повышенная температура может неблагоприятно влиять на качество спермы. Воздержитесь от их посещения, по крайней мере, в течение 3 месяцев до предполагаемого начала лечения.
- Лекарства, алкоголь и курение должны быть исключены до начала лечения.
- Если у Вас имеется генитальная герпетическая инфекция, Вы должны сообщить о появлении предшествующих заболеванию симптомов (общее недомогание, общая слабость, немотивированная усталость), острых проявлениях заболевания или заживающих герпетических поражениях. Независимо от того, мужчина или женщина страдают герпесом, любая из указанных стадий герпетической инфекции потребует немедленного прекращения лечения ЭКО/ИКСИ.
- Не начинайте каких-либо новых спортивных занятий или занятий, связанных с тяжелыми физическими нагрузками в течение 3-х месяцев, предшествующих началу ЭКО/ИКСИ. Если Вы занимаетесь бегом, постарайтесь перейти на ходьбу без перегрузок.
- Воздежитесь от ношения тесного нижнего белья.
- Воздержитесь от половых контактов, по крайней мере, 3 дня, но не более 7 дней до сбора спермы (перед пункцией фолликулов) и во время лечения.
Противопоказания для проведения ЭКО:
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов;
- врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности;
- опухоли яичников;
- доброкачественные опухоли матки, требующие оперативного лечения;
- острые воспалительные заболевания любой локализации;
- злокачественные новообразования любой локализации, в том числе в анамнезе.
1. Отбор и обследование пациентов
Перед тем как начинать лечение, стоит выяснить, в чем причины проблемы. Некоторые виды бесплодия не нуждаются в проведении ЭКО, достаточно лекарственного или хирургического лечения, но также случается, что зачатие естественным путем невозможно в принципе.
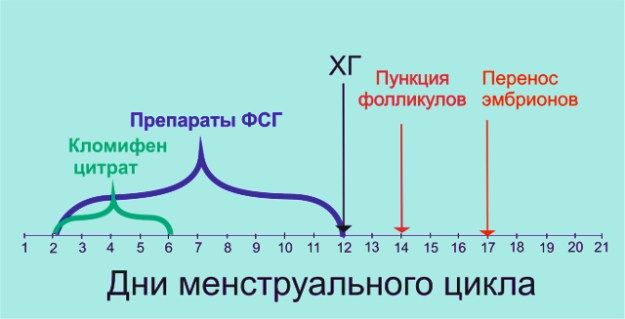
2. Индукция суперовуляции, включая мониторинг фолликулогенеза и развития эндометрия
Суперовуляцией называется созревание сразу нескольких яйцеклеток в одном менструальном цикле, тогда как при обычной овуляции у женщины каждый месяц созревает только одна-две яйцеклетки. В программе ЭКО необходимо получить несколько яйцеклеток, потому что некоторые яйцеклетки могут не оплодотвориться, а полученные эмбрионы — остановиться в развитии.
В программе ЭКО для стимуляции и контроля суперовуляции используют гормональные препараты.
Препараты, используемые в программах ВРТ
Препараты для стимуляции яичников
- Человеческие менопаузальные гонадотропины (ЧМГ) (менопур, хумог), содержащие ФСГ и ЛГ по 75 ЕД в ампуле;
- Рекомбинантный фолликулостимулирующий гормон (рФСГ) (гонал-Ф, пурегон, фоллитроп), содержащий только очищенный ФСГ;
- Рекомбинантный лютеинизирующий гормон (рЛГ) (луверис);
- Хорионический гонадотропин человека (ХГЧ) (хорагон, прегнил, овитрель) – препараты для финального созревания яйцеклеток;
- Кломифен цитрат (клостилбегит). Кломифен цитрат выпускается в виде таблеток, а остальные препараты – в виде инъекционных лекарственных форм, которые вводятся под кожу живота (гонал-Ф, пурегон, фоллитроп, овитрель, луверис) или внутримышечно ( менопур, хумог, хорагон, прегнил).
Препараты для предотвращения преждевременной овуляции
- ГнРГ агонисты (диферелин, бусерелин, золадекс, люкрин-депо)
- ГнРГ антагонисты (оргалутран, цетротид)
Для стимуляции роста фолликулов используют кломифен цитрат, человеческий менопаузальный гонадотропин (ЧМГ), фолликулостимулирующий гормон (ФСГ), рекомбинантный ФСГ и ЛГ, и хорионический гонадотропин человека (ХГЧ). Для предотвращения преждевременной овуляции в схемы стимуляции овуляции включают дополнительно агонисты гонадотропин-рилизинг гормона (ГнРГ) или антагонисты ГнРГ. В случае преждевременной овуляции яйцеклетки попадают из яичника в брюшную полость, и их извлечение оттуда практически невозможно.
В МЦ «Семья» вид стимулирующего препарата и его дозировка подбираются для каждой пациентки индивидуально в зависимости от возраста, резерва яичников, индекса массы тела и эффективности предыдущих схем стимуляции. В первой программе ЭКО обычно назначается рФСГ в дозе 150 МЕ (международных единиц) со 2-3 дня менструального цикла ежедневно пациентам моложе 35 лет, 225 МЕ — пациенткам старше 35 лет и 100 МЕ — пациенткам с СПКЯ или высоким риском развития синдрома гиперстимуляции яичников (СГЯ). Чаще всего стимуляция созревания фолликулов продолжается от восьми до двенадцати дней.
Кломифен цитрат имеет более слабое действие по сравнению гонадотропинами, поэтому в программах ВРТ применяется в комбинации с другими препаратами ЧМГ или рФСГ. Препараты человеческого менопаузального гонадотропина (ЧМГ) получают из мочи женщин, находящихся в менопаузе, а рекомбинантные препараты ФСГ и ЛГ синтезируют биотехнологическими методами.
Важнейшим моментом при проведении программы ЭКО является регулярный контроль роста фолликулов для своевременного перехода к следующему этапу программы. В МЦ «Семья» первый ультразвуковой мониторинг роста фолликулов проводится через 4-6 дней стимуляции, далее для оценки созревания фолликулов и состояния эндометрия ТВУЗИ проводят каждые 2-3 дня. По результатам ТВУЗИ врач может изменить количество вводимых препаратов.

Введение чХГ позволяет контролировать точное время овуляции – обычно она происходит через 36-40 часов после инъекции. Пункция яичников проводится до того, как произойдет овуляция, через 34-36 часов после инъекции чХГ.
Для предотвращения спонтанной овуляции до забора яйцеклеок осуществляется угнетение секреции собственных гонадотропинов агонистами (длинный или короткий протокол) или антагонистами ГнРГ, так как если произойдет спонтанная овуляция, программу ЭКО придется прервать из-за невозможности извлечения яйцеклеток для оплодотворения в лаборатории.
Показания для ИКСИ
Показания при мужском факторе бесплодия
- < 500 000 подвижных сперматозоидов в эякуляте;
- < 1% сперматозоидов нормальной морфологии;
- нарушение подвижности;
- азооспермия; используются сперматозоиды (придатка яичка или яичка), полученные путем хирургического забора, криоконсенсервированные сперматозоиды;
- аномальные акросомы у сперматозоидов;
- антиспермальные антитела;необходимость проведения ПГД;
- предшествующее аномальное оплодотворение или его отсутствие, например, у пациенток с эндометриозом тяжелой степени или •бесплодием неясного генеза.
Показания при женском факторе бесплодия
- слишком мало ооцитов;
- избыточная толщина прозрачной оболочки;
- дисморфизм ооцита;
- аномальная кортикальная реакция.
Самым важным моментом ИКСИ является отбор сперматозоидов для введения в яйцеклетку. Поскольку в данном случае отсутствует естественный отбор, эмбриолог должен тщательно отобрать самые лучшие сперматозоиды и исключить сперматозоиды с патологической морфологией, имеющиеся в эякуляте каждого мужчины.
Под действием активных форм кислорода в сперматозоидах образуются апоптозные пузырьки, приводящие к повреждению – фрагментации ДНК сперматозоидов, что резко снижает вероятность наступления беременности после переноса эмбрионов, полученных в результате искусственного оплодотворения яйцеклеток такими сперматозоидами. Такие дефекты не всегда можно обнаружить при наблюдении в обычный микроскоп. Для обнаружения таких апоптозных дефектов используется специальная дорогостоящая сверхвысокоразрешающая высококонтрастная видеомикроскопия.
Данный метод отбора сперматозоидов занимает гораздо больше времени, чем традиционная процедура ИКСИ, однако позволяет существенно повысить эффективность ЭКО в случаях тяжелого мужского фактора бесплодия. Подобный метод отбора сперматозоидов также используется в ряде ведущих клиник мира, где он получил название ИМСИ (англ. IMSI – intracytoplasmic morphologically normal sperm injection – интрацитоплазматическая инъекция морфологически нормального сперматозоида).
Вспомогательный хэтчинг
Яйцеклетка и эмбрион человека и других млекопитающих в первые дни развития окружены белковой оболочкой (зоной пеллюцида) – своеобразным аналогом скорлупы птичьего яйца. Чтобы имплантироваться в матку, растущая бластоциста прорывает прозрачную оболочку и выходит из нее; этот процесс называется хэтчинг – «вылупление».
Вспомогательный хэтчинг (ВХ) – это микроманипуляционная процедура, при которой проделывается отверстие в прозрачной оболочке непосредственно перед переносом эмбриона в матку в программе ЭКО, чтобы облегчить его естественное «вылупление» и имплантацию. Во время процедуры хетчинга одновременно можно удалить избыточные безъядерные фрагменты. В некоторых случаях ВХ может повысить вероятность наступления беременности.
Показаниями для вспомогательного хетчинга являются:
- возраст пациентки старше 37 лет;
- толщина прозрачной оболочки > 17 im;
- другие аномалии прозрачной оболочки (двуслойная или необычной формы);
- более 20% фрагментов цитоплазмы;
- две и более неэффективных предшествующих попыток ЭКО.
В научной литературе приводятся данные о том, что у пациенток старшего репродуктивного возраста зона пеллюцида имеет повышенную плотность, что затрудняет «вылупление» из неё эмбриона. Однако необходимо помнить, что зона пеллюцида является защитным барьером для эмбриона, и сама по себе процедура хэтчинга может повредить эмбрион. Поэтому окончательное решение о применении ВХ принимается индивидуально для каждой пациентки на основе анализа конкретной ситуации совместно врачом и эмбриологом.
В рамках ЭКО ИКСИ Медицинский центр «Семья» оказывает услуги в Уфе:
- Первичный прием врача репродуктолога — гинеколога по лечению бесплодия
- Комплексный прием врача репродуктолога — гинеколога по лечению бесплодия (включая ультразвуковое исследование)
- Повторная консультация врача репродуктолога-гинеколога
- Повторная консультация врача репродуктолога-гинеколога (включая ультразвуковое исследование)
- Первичный прием врача уролога-андролога
- Повторный прием врача уролога-андролога
- Консультация врача эмбриолога
- Консультация врача эндокринолога
- Консультация врача терапевта
- Экстракорпоральное оплодотворение ЭКО , в том числе:
- Стимуляция суперовуляции с ультразвуковым мониторингом
- Пункция фолликулов с забором яйцеклеток под наркозом
- Оплодотворение и культивирование эмбрионов
- Перенос эмбрионов в полость матки
- ЭКО в естественном цикле, в том числе:
- Ультразвуковой мониторинг роста фолликула в естественном менструальном цикле
- Пункция фолликула с забором яйцеклетки
- Оплодотворение и культивирование эмбриона
- Перенос эмбриона в полость матки
- Искусственное оплодотворение ИКСИ (интрацитоплазматическая инъекция сперматозоида в яйцеклетку)
- Стимуляция овуляции с ультразвуковым мониторингом
- Хетчинг
- Замораживание эмбрионов и хранение в течение 2 лет
- Хранение эмбрионов каждый последующий год
- Перенос криоконсервированных эмбрионов
- Внутриматочная инсеминация спермой мужа
- Внутриматочная инсеминация спермой донора
- Замораживание спермы и хранение в течение 1 года
- Хранение спермы каждый последующий год
- Спермограмма
- MAR тест
- Комплексное исследование (спермограмма + MAR тест)
- Пробная обработка спермы
- Диагностическая пункционная биопсия яичка
- Тестикулярная биопсия
- Сперма донора — 1 доза
- Введение препаратов на этапе стимуляции суперовуляции:
- Введение 1 дозы препарата Диферелин 0,1 на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Гонал Ф 300 МЕ на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Гонал Ф 900 МЕ на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Гонал Ф 75 МЕ на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Овитрель 250 мкг на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Менопур на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Прегнил 5000 МЕ на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Цетротид 0,25 мкг на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Оргалутран на этапе стимуляции суперовуляции
- Введение 1 дозы препарата Крайнон на этапе поддержки лютеиновой фазы стимулир цикла
Как делают ЭКО?
Долгие и длительные походы к врачам в разных клиниках не увенчались успехом? Вердикт везде один – бесплодие? Не отчаивайтесь, возможности новейших репродуктивных технологий позволяют вопреки диагнозу, забеременеть и выносить здорового ребенка. Одним из первых вопросов, волнующих бездетную пару, будет – «как делают ЭКО»?
Нужно сказать, путь будет долгим, волнительным и дорогостоящим. Но разве это препятствие для пары с крепкими отношениями и большим желанием иметь сына или дочь, или обоих? А теперь более конкретно от начала до конца.
Содержание
- Как делают ЭКО зависит от показаний и причин бесплодия
- Этапы ЭКО
- Подготовка
- Пункция яичников
- Оплодотворение
- Культивация эмбрионов
- Перенос бластоцист
- Конечный этап — подтверждение беременности
Как делают ЭКО?
Вопрос этот неоднозначный – методика проведения вариативна и зависит от показаний, состояния здоровья в общем и репродуктивной системы в частности. Если опустить подробности, то ЭКО делается в 6 этапов. Сначала процедуре предшествует долгий подготовительный, порой изнуряющий этап, длящийся в среднем от 3 до 6 месяцев. В этот период происходит глобальная подготовка организмов женщины и мужчины (если есть патологические изменения в спермограмме или присутствует мужской фактор бесплодия). Чаще всего обследуют и готовят пару. Как будет происходить ЭКО в вашем случае, подробно ответит лечащий врач. Но врача и клинику нужно предварительно выбрать.

В начале необходимы обследования:
- определение гормонального фона, с дальнейшей коррекцией;
- выявление инфекционных заболеваний;
- обнаружение соматических болезней (консультации узких специалистов).
По результатам обследования назначается индивидуальная медикаментозная схема подготовки, именуемая протоколом.
Становясь на путь, ведущий к искусственному оплодотворению, будьте готовы к постоянному лабораторному и ультразвуковому контролю. Придется часто сдавать кровь на анализы и регулярно проходить УЗИ, причем на всех этапах ЭКО и после него.
Как происходит ЭКО поэтапно?
По сути, ЭКО происходит искусственно, в условиях эмбриологической лаборатории, без прямого участия потенциальных родителей.
Этап первый – подготовка
Это основополагающий этап, от него зависит успешность всех последующих. Для того чтобы увеличить шансы, проводится гиперстимуляция яичников и подготавливается эндометрий – слизистая матки для приема и прикрепления эмбрионов. С этой целью назначаются гормональные препараты в виде инъекций. Длительность подготовки в среднем составляет от 10 до 60 дней. Таким путем достигают созревания максимально возможного количества яйцекл
stanumamoy.com.ua