Гипоплазия почки характерна таким развитием младенца, при котором почка полностью сохраняет свою структуру и функцию, но ее размер значительно меньший, чем у здоровой. Гипоплазия связана с недостаточным количеством нефронов (специфических почечных клеток) — в 2 и более раз по сравнению с полноценным органом. Порок редко встречается одновременно, актуальной проблемой является односторонняя гипоплазия как правой, так и левой почки. Преимущественно характерна для младенцев мужского пола, у новорождённый девочек регистрируют заболевание вдвое реже.

Содержание
- 1 Причины и симптомы
- 2 Гипоплазия почки у матери
- 3 Необходимость и возможность лечения
- 4 Профилактика осложнений
- 5 Причины заболевания
- 6 Симптомы
- 7 Виды диагностики
- 8 Профилактика, диеты
- 9 Симптоматика
- 10 Диагностика
- 11 Симптомы
- 12 Диагностика гипопластических состояний почек
- 13 Особенности гипоплазии почек у новорожденных
- 14 В чем причина болезни
- 15 Виды дисплазий
- 16 Симптомы
- 17 Диагностика
- 18 Введение
- 19 За счёт каких структур происходит фиксация почек?
- 20 Как заподозрить у себя нефроптоз?
- 21 Какие виды нефроптоза встречаются?
- 22 Основные факторы, способствующие смещению почки
- 23 Основные диагностические методы, позволяющие подтвердить диагноз
- 24 Лечебные мероприятия
- 25 Профилактические меры
- 26 Заключение
Причины и симптомы
Подобно другим врожденным нарушениям созревания плода, гипоплазия почек может вызываться набором внешних мутагенных факторов или нарушенной наследственности. Среди воздействий окружающей эмбрион среды, можно выделить основные причины, они стандартны:
- Прием матерью во время вынашивания алкоголя, наркотиков или никотина;
- Несоблюдения приема отдельных лекарственных препаратов;
- Длительный перегрев;
- Мутагенное воздействие ионизации, радиации, жесткие УФ-лучи (в том числе солнечные);
- Механическое воздействие на матку (сдавливание, растягивание, удары, травмы);
- Последствия токсических эффектов инфекционных заболеваний, перенесенных во время беременности: грипп, краснуха, корь, туберкулез т.п.
Нарушение наследственности из-за накопления генетических ошибок проявляются в аномальном делении клеток на ранних стадиях эмбрионального развития — если описывается гипоплазия, то соответственно, слишком медленно делятся клетки будущих почек. Плод может пережить некоторые внутриутробные заболевания: пиелонефрит, тромбоз почечных вен, но последствия проявят себя в недоразвитости органа.
Симптомы по степени тяжести проявлений дифференцируются, в зависимости от количества пораженных органов и степени недоразвития. Когда гипоплазия односторонняя, никакой характерной симптоматики проявляться у пациента не будет, работу поврежденной правой или левой почки возьмёт на себя вторая сторона. В таких случаях опасность минимальна и даже обнаружить сам факт нарушения возможно только проведя соответствующее исследование ультразвуком.
Проблема даст о себе знать при воспалении. Недоразвитая почка подвержена нефритам, и особенно, пиелонефриту. Тогда присутствует жар, ломота в пояснице, озноб. Болезнь протекает с медленным зарубцовыванием пораженной почки, вследствие которой теряется форма органа — почка морщится, пережимая сосуды. Постоянная артериальная гипертензия ведет к общему повышению давления до угрожающих размеров.

Гипоплазия сразу и правой и левой почки — редкость, даже при подобном развитии событий одна (согласно клиническим наблюдениям, правая) страдает сильнее. Неспособность уменьшенных органов эффективно выполнять свою работу вызывает хроническую почечную недостаточность — очень опасное явление для ребенка, которое приводит к летальному исходу. Симптомами развивающейся недостаточности служит изменение состава выделяемой мочи — скачкообразно нарастает процент креатинина (белка) и мочевины при уменьшении стула. Параллельно неуклонно растет артериальное давление.
Гипоплазия почки у матери
Недостаточное кровоснабжение почки для женщин с симптомом «гипоплазия», тем не менее планирующим ребенка, обязывает как минимум, проконсультироваться у врача уролога и пройти процедуру обследования в кратчайшие сроки.
Если проблем с выделением у работоспособного органа не зафиксировано, это не сможет быть противопоказанием для начала беременности, но наблюдение у специализированного врача обязательно. Последствия гипоплазии — пиелонефрит и артериальная гипертензия требуют устранения до начала вынашивания ребенка. При принятии решения о беременности, женщина должна учитывать возможные осложнения у себя и плода и подходить к вопросу с максимальной ответственностью.
- Читайте также: лечение дисметаболической нефропатии у детей
Когда налицо признак почечной недостаточности, категорически запрещено носить ребенка — шансы на нормальные роды здорового младенца малы, зато вероятность гибели беременной наоборот значительны.

Необходимость и возможность лечения
Односторонняя гипоплазия почки, протекающая без осложнений (воспалительных процессов, повышения давления) в прямом лечении не нуждаются (прения среди специалистов по вопросу не утихают, мнения неоднозначны). В стандартных ситуациях возможны три конструктивных варианта терапии:
- Когда более трети выделительной способности здорового органа сохранено и в работе второй (левой или правой) почки отклонений не наблюдается — ограничиваются медикаментозной терапией сдерживающего режима — антибиотики и уросептики, препятствующие развитию воспалений, лекарства снижающие давление.
- Если одна почка здорова, а у второй гипоплазия не позволяет развивать даже минимальной трети необходимых мощностей (или сдерживающее лечение не может удержать развитие осложнений) — проводится хирургическое вмешательство под названием «нефроэктомия» — недоразвитый орган вырезают.
- Если обе почки не обеспечивают здоровый обмен веществ и начинается хроническая недостаточность — проблему временно устраняет подключение к искусственному органу (гемодиализ), но это паллиатив — при подобном тяжелом случае поставить пациента на ноги сможет только трансплантация новой почки.

- Обязательно почитайте: симптомы заболевания почек у детей
Профилактика осложнений
Вылечить тяжелый врожденный порок, к которым относится и гипоплазия почки у ребенка, практически невозможно. Но само по себе заболевание не обязательно приводит к тяжелым последствиям и позволяет полноценно жить до глубокой старости, не сталкиваясь с серьезными проблемами, если соблюдать ряд простых правил профилактики:
- Здоровый образ жизни;
- Нормальный водный и облегченный солевой обмен;
- Никаких переохлаждений, особенно поясницы, также стоит беречься от механических повреждений;
- Следить за своим самочувствием и не избегать врачей при малейшем подозрении на развитие проблемы.
72 Пожалуйста оцените статью
Загрузка…
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Причины заболевания
Причиной гипоплазии (мкб Q60.5) является сниженная масса метанефрогенной бластемы (зачаточная масса из которой формируются органы и части тела). При такой патологии число нефронов (структурно-функциональная единица почки) снижено не меньше, чем на 50%, но они имеют нормальное строение и выполняют необходимые функции, а работоспособность органа, в целом, не страдает.
 Как и гипоплазия любого другого органа, гипоплазия почки считается пороком, развивающимся на этапе образования плода в утробе матери. Формирование органа может быть нарушено на стадии внутриутробного развития под влиянием как внешних, так и внутренних факторов.
Как и гипоплазия любого другого органа, гипоплазия почки считается пороком, развивающимся на этапе образования плода в утробе матери. Формирование органа может быть нарушено на стадии внутриутробного развития под влиянием как внешних, так и внутренних факторов.
Причины, которыми может быть обусловлена гипоплазия почки:
- генетическая предрасположенность – гипогенез (первичное недоразвитие);
- возникновение вторичных воспалений в гипоплазированном органе (повышен риск воспаления);
- сниженный объем вод (маловодие);
- тромбоз почечных вен (внутриутробный);
- пиелонефрит, развившийся в период развития внутри утробы матери, либо в возрасте до одного года;
- перенесенные беременной женщиной инфекционные болезни (краснуха, токсоплазмоз, грипп).
Внешние факторы, способные оказать негативное влияние на здоровье беременной и привести к возникновению гипоплазии:
- ушибы живота;
- систематическое употребление алкоголя (алкоголизм), прием алкоголя в больших дозах;
- курение;
- длительное пребывание в условиях сильной жары;
- облучение.
Симптомы
При односторонней форме заболевания нагрузка на здоровую почку удваивается. В случае, если она справляется с усиленной нагрузкой, симптомы заболевания могут не проявляться на протяжении всей жизни. Если же здоровая почка не может справиться с удвоенными функциями, орган может подвергнутся воспалительным процессам. Вследствие этого развивается пиелонефрит (код мкб №10) .
У ребенка гипоплазия почки может иметь следующие клинические признаки:
- отечность кожи (пастозность вокруг глаз);
- отечность рук, ног;
- гематурия;
- бледность;
- землистый, серый цвет лица;
- сухость кожи.
Гипоплазия почек, основные симптомы:
- судороги;
- недержание мочи;
- изменение свойств мочи, ее цвета;
- хроническая слабость;
- сильная жажда;
- регулярные боли в нижней части поясницы и внизу живота.
Симптомы гипоплазии у новорожденного:
- сильная многократная рвота;
- отсутствие некоторых рефлексов;
- рахит;
- задержки в развитии (как физическом, так и умственном);
- постоянная температура 36,8-37,2;
- расстройство желудка;
- интоксикация.
Гипоплазия (мкб Q60.5) особо опасна для новорожденного ребенка и детей до года.
Двусторонняя форма заболевания в большинстве случаев характеризуется развитием почечной недостаточности (мкб код №18). Гипертензия развивается в случаях, если болезнью поражено до трех сегментов почки, ребенок при этом жизнеспособен.
Виды диагностики
 На начальном этапе требуется дифференцировать гипоплазию у малыша от сморщенной почки и дисплазии. В некоторых случаях для постановки правильного диагноза осуществляется рентгенологическое исследование, УЗИ почек и мочеточников. Эти исследования могут быть назначены как дополнительные, так как при современном уровне медицины для точной диагностики достаточно проведения магнитно-резонансной томографии (МРТ) и мультиспиральной компьютерной томографии (МСКТ).
На начальном этапе требуется дифференцировать гипоплазию у малыша от сморщенной почки и дисплазии. В некоторых случаях для постановки правильного диагноза осуществляется рентгенологическое исследование, УЗИ почек и мочеточников. Эти исследования могут быть назначены как дополнительные, так как при современном уровне медицины для точной диагностики достаточно проведения магнитно-резонансной томографии (МРТ) и мультиспиральной компьютерной томографии (МСКТ).
Также для диагностики может быть проведена ангиография сосудов, эскреторная урография, ретроградную уретропиелографию.
Профилактика, диеты
К профилактическим мерам можно отнести строгое соблюдение рекомендации врачей в период беременности: избегать переохлаждения и перегревания, исключить вредные привычки — курение, употребление алкоголя и наркотических препаратов.Такая патология, как гипоплазия, не требует соблюдения специфических диет. Диета становится необходимой в случае развития осложнений – пиелонефрита и (или) артериальной гипертензии. В целом при заболеваниях почек (в частности, при пиелонефрите) назначают диеты, направленные на резкое ограничение содержания экстрактивных веществ. Исключают бобовые, алкоголь, газированные напитки, пирожные с жирным кремом, консервированные продукты, копчености и соления, а также рыбные, мясные и грибные бульоны. Назначают дробную диету, питание должно быть 5-6 разовым.
 Потребление соли необходимо ограничить, суточная норма не должна превышать 2-5 грамм. Для того чтобы строго контролировать употребление соли, блюда готовят без соли, соль подается отдельно. Потребление некоторых молочных продуктов, таких как сливки и сметана, следует ограничить. Остальные молочные и молочнокислые продукты обязательно должны быть включены в рацион, так как они обладают липотропными свойствами.
Потребление соли необходимо ограничить, суточная норма не должна превышать 2-5 грамм. Для того чтобы строго контролировать употребление соли, блюда готовят без соли, соль подается отдельно. Потребление некоторых молочных продуктов, таких как сливки и сметана, следует ограничить. Остальные молочные и молочнокислые продукты обязательно должны быть включены в рацион, так как они обладают липотропными свойствами.
Прогноз при гипоплазии зависит от типа и формы заболевания. Если у ребенка сохраняется более 30 процентов от необходимого объема функций органа, показан учет в диспансере, обследования не реже одного раза в полгода. Если диагноз «гипоплазия почки» поставлен вовремя, могут быть предприняты попытки нейтрализовать интоксикацию, корректировать и восстановить водно-электролитный баланс. Но в случае если ребенку ставится диагноз «выраженная двухсторонняя гипоплазия», прогноз, в большинстве случаев, крайне неблагоприятный. У детей развивается сердечная недостаточность, уремия. Дети с подобной патологией погибают от осложнений заболевания в возрасте 8-15 лет.
Похожие темы:
- Признаки и диагностика увеличения лоханки почки
- Алкоголь и почки: как воздействует алкоголь на почки? Чем лечиться после алкоголя?
- Ангиомиолипома почки: симптомы, диагностика, лечение
- Острый гломерулонефрит: причины, симптомы, диагностика и лечение
- Что такое пролиферативный гломерулонефрит?
Симптоматика
Гипоплазия правой почки встречается почти также часто, как гипоплазия левой. Поскольку левый парный орган в связи с анатомическими особенностями человеческого тела располагается выше правого, гипоплазия левой почки в некоторых случаях может иметь более выраженную болевую симптоматику.
Наиболее опасно данное состояние у новорождённого. По данным медицины, гипоплазия почки у младенцев в первые дни и месяцы жизни диагностируется всё чаще и составляет около 20-30% всех выявленных врожденных аномалий развития. При этом двустороннее недоразвитие почечной ткани проявляет себя сразу, поскольку с дисфункцией 2 почек нормальная работа организма невозможна.
Клинические симптомы общей почечной гипоплазии следующие:
- Отсутствие врождённых рефлексов (рефлекса опоры, защитного рефлекса, рефлекса Галанта — изгибания спины при раздражении кожи вдоль позвоночника);
- Безостановочная рвота;
- Диарея;
- Признаки рахита — размягчение костей, искривление ног и плоский затылок;
- Отечность конечностей;
- Субфебрильная температура;
- Интоксикация организма продуктами метаболизма.
Врождённая двусторонняя гипоплазия почки приводит к стремительному развитию почечной недостаточности и может стать причиной гибели новорождённых. Лечение может иметь успех лишь в тех случаях, когда гипоплазия затрагивает не все сегменты органа.
Если патология затрагивает только один орган, а вторая почка (в этом случае она называется солитарной) функционирует нормально, симптомы могут отсутствовать в течение всей жизни (лечение в таких случаях не требуется). Но иногда солитарная почка и недоразвитый орган не справляются с функциями фильтрации крови и мочеобразования, при этом могут возникать признаки воспаления почечной ткани – пиелонефрита.
Часто единственным признаком аномалии органа выступает повышенное артериальное давление. Хроническая и стойкая гипертензия, не поддающаяся медикаментозной коррекции, может потребовать хирургического вмешательства. Практикуется также трансплантация (пересадка) почки, но такое лечение невозможно в раннем детском возрасте.
 Врождённая гипоплазия почки возникает вследствие недостатка массы нефрогенной бластемы (эмбрионального тканевого материала) на соответствующих этапах развития плода. При этом клеточные структуры — нефроны — имеют нормальное строение и функционируют согласно своим физиологическим задачам, однако их количество вдвое меньше нормального. Нередко другой орган при этом имеет увеличенное количество нефронов: тогда общая функциональность органов не страдает, и лечение не является необходимостью.
Врождённая гипоплазия почки возникает вследствие недостатка массы нефрогенной бластемы (эмбрионального тканевого материала) на соответствующих этапах развития плода. При этом клеточные структуры — нефроны — имеют нормальное строение и функционируют согласно своим физиологическим задачам, однако их количество вдвое меньше нормального. Нередко другой орган при этом имеет увеличенное количество нефронов: тогда общая функциональность органов не страдает, и лечение не является необходимостью.
Нарушения внутриутробного развития почек связаны с самыми разными факторами, среди которых:
- Генетическая предрасположенность;
- Пиелонефрит, развивающийся у эмбриона;
- Вторичные воспалительные процессы, вызванные инфекционными поражениями;
- Аномалии плодного положения;
- Дефицит объёма околоплодных вод;
- Тромбоз почечных вен.
Нередко причинами выступают внешние различные факторы во время вынашивания плода:
- Курение беременной;
- Травмы живота;
- Злоупотребление спиртным;
- Ионизирующее излучение;
- Экстремальные климатические факторы (пребывание в условиях сильной жары).
Диагностика
 Дифференциальный диагноз призван исключить дисплазию и другие почечные патологии, связанные с дисфункцией органа. При гипоплазии почка, помимо размеров, имеет нормальную анатомию, что и является подтверждением диагноза.
Дифференциальный диагноз призван исключить дисплазию и другие почечные патологии, связанные с дисфункцией органа. При гипоплазии почка, помимо размеров, имеет нормальную анатомию, что и является подтверждением диагноза.
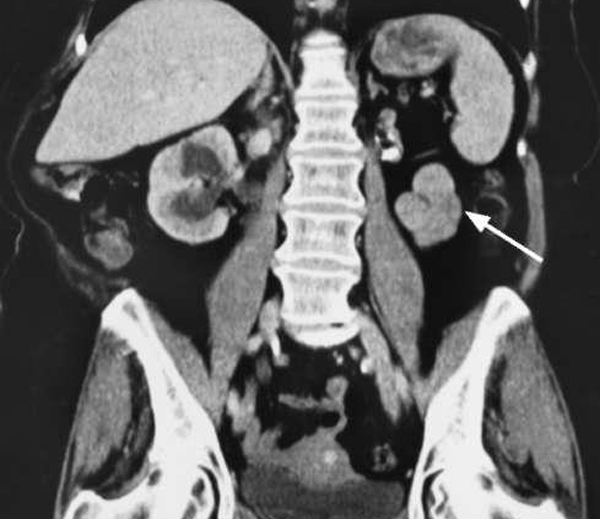
Самый распространенный способ выявить аномалию — УЗИ. Данное исследование безопасно в самом раннем возрасте и достаточно наглядно показывает уменьшенные размеры органа. Доказательством гипоплазии является также уменьшенное количество чашечек и недоразвитость почечной артерии.
Реже применяются другие методы исследований:
- МРТ и КТ;
- Ангиография (введение контрастного вещества в кровеносные сосуды);
- Урография (рентген почек с контрастом);
- Сцинтиграфия (исследование с помощью радиоактивного материала).
Симптомы
Классификация гипоплазии:
- С дисплазией;
- Двухсторонняя;
- Простая.
Последняя форма протекает без клинических симптомов, так как болезнь, как правило, локализуется с одной стороны. В такой ситуации функции реабсорбции (обратного всасывания) и фильтрации урины берет на себя противоположный орган.
Двустороннее поражение сопровождается появлением клинических симптомов заболевания, так как организм не справляется с мочевыделительной функцией. Почки – орган детоксикации, который отвечает за выведение конечных продуктов обмена веществ с мочой и обратное всасывание полезных соединений.
Морфологические признаки простого гипопластического состояния:
- Истончение паренхимы;
- Кистозная дисплазия;
- Атония мочевого пузыря;
- Снижение суточного диуреза;
- Уменьшение продукции мочи;
- Маловодие.
При тяжелой степени почечной гипоплазии возникает дистрофия верхних мочевых путей. Уменьшение размеров почек сопровождается сужением мочевыводящих путей, что повышает вероятность присоединения к патологии бактериальной флоры с последующим формированием пиелонефрита (воспаление лоханки), мочекаменной болезни и гломерулонефрита.
Часто при сморщивании почки возникает повышение артериального давления (вторичная гипертензия), формирующаяся за счет активации ренин-ангиотензин-альдостероновой системы.
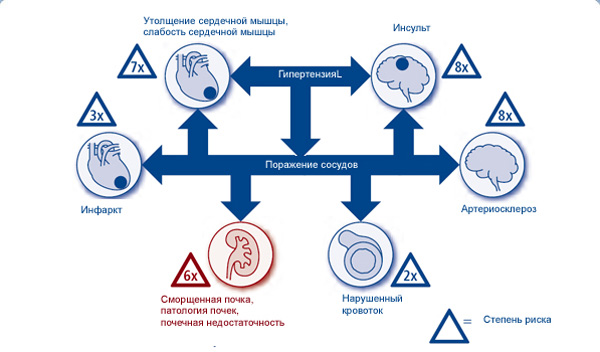
Вышеописанные симптомы постепенно приводят к развитию хронической почечной недостаточности с повышением концентрации мочевины и креатина в крови.
Функциональные исследования показали, что на фоне двусторонней гипоплазии возникают следующие морфологические изменения:
- Уменьшение числа «опорожнений и сокращений» мочевого пузыря;
- Расширение мочевыводящих путей на 200-600%;
- Атонический или обструктивный тип мочеиспускания;
- Отсутствие диуреза.
Обструкция (сужение) уретры приводит к избыточному накоплению мочи, что повышает риск мочекаменной болезни.
Застаивание урины способствует образованию «ядер минерализации», которые являются источником последующей кристаллизации.
Опасность представляет сочетание двусторонней гипоплазии с другими аномалиями мочевыводящих путей:
- Кистозная дисплазия;
- Экстрофия мочевого пузыря;
- Удвоение или аномальное открытие мочеточника.
При экстрофии функциональных изменений почечной ткани не наблюдается, но отсутствуют циклы «опорожнений и наполнений». Такие изменения относятся к ряду пренатальных изменений и обнаруживаются у плода в период внутриутробного развития.
Симптомы диспластической формы гипоплазии почек зависят от степени сужения мочевыводящих путей и лоханки. При незначительной обструкции суточный диурез не снижается и не формируется других клинических симптомов.
Гемодиализ почек: виды, показания

, суть и методика проведения процедуры. Вы узнаете, существуют ли опасности при подобном очищении крови и когда без этой процедуры не обойтись.
Каликоэктазия почек — болезнь или функциональное нарушение? О том, как бороться с расширением почечных чашечек и лоханок, читайте тут.
О том, как подготовить грудничка к плановому УЗИ, смотрите в этой рубрике — http://mkb2.ru/lechenie/uzi-pochek-podgotovka.html#h2_4. О чем не нужно забывать и сколько жидкости разрешается пить перед походом к врачу.
Диагностика гипопластических состояний почек
Основным методом диагностики гипопластических состояний является ультразвуковая диагностика (УЗИ). При сканировании выявляется уменьшение толщины и объема почки.
Для выявления аномалий строения мочевыводящих путей проводится экскреторная урография – рентгеновский способ диагностики. Он предполагает исследование состояния мочевыделительного тракта после введения в кровь контрастного вещества – урографина.
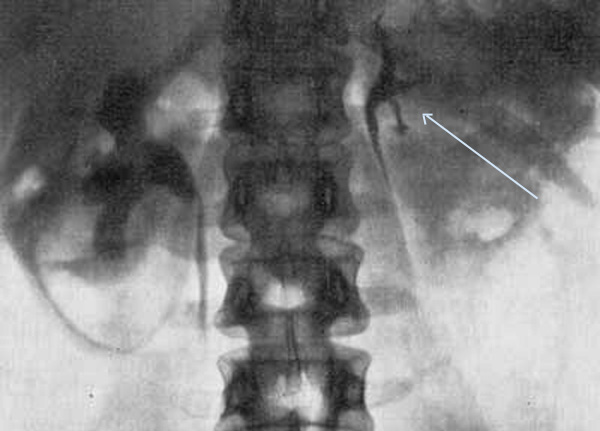
Контраст сразу после попадания в организм выводится почками, что позволяет ему обволакивать лоханки, мочеточник, мочевой пузырь и мочеиспускательный канал. Рентгеновские снимки выполняются на 7-ой, 15-ой и 22-ой минутах. Такое время позволяет отследить экскреторную функцию почек и выявить аномалии развития органов мочевой системы.
Некоторые урологи для быстрой диагностики гипоплазии назначают магнитно-резонансную томографию. Исследование позволяет не только оценить размеры, но и получить 3D-картину (трехмерное изображение) органа. МРТ – дорогостоящая процедура, поэтому доступна только узкому кругу медицинских заведений.
При диагностике первично-сморщенной почки у новорожденного только магнитно-резонансное сканирование позволяет выявить заболевание на раннем этапе.
Особенности гипоплазии почек у новорожденных
 В последние годы наблюдается быстрый рост гипоплазии у плода.
В последние годы наблюдается быстрый рост гипоплазии у плода.
По частоте распространения – патология составляет около 30% от всех видов аномалий строения мочевыделительной системы.
Заболевание выявляется после рождения ребенка с помощью УЗИ.
При легкой степени затруднения с мочеиспусканием у ребенка могут не возникать, что затрудняется раннее выявление гипоплазии. Если возникает двустороннее поражение, заподозрить патологию позволяет выполнение лабораторных анализов мочи и крови.
Симптомы гипоплазии почек у ребенка:
- Неукротимая рвота;
- Отставание в развитии;
- Появление защитных рефлексов (Галанта, опорный);
- Субфебрильное повышение температуры (до 38 градусов);
- Диарея;
- Рахит;
- Рвота и постоянная тошнота;
- Признаки размягчения костей;
- Незаращение швов черепа;
- Интоксикация.
Симптомы патологии на начальной стадии могут не выявляться, если у ребенка нормально функционирует одна почка. В такой ситуации недоразвитие органа успешно компенсируется противоположным аналогом.
Для новорожденных двусторонняя гипоплазия почки имеет неблагоприятный прогноз.
Даже, несмотря на активное лечение, постепенно увеличивается количество токсических веществ в крови, приводящее к последующему формированию почечной недостаточности.
 Лечение гипоплазии почек проводится после тщательной диагностики состояния больного.
Лечение гипоплазии почек проводится после тщательной диагностики состояния больного.
Лабораторные и клинико-инструментальные методы помогают оценить характер, особенности и локализацию поражения.
Комплекс лабораторных исследований позволит выявить присоединение бактериальной инфекции.
При одностороннем поражении лечение заболевания проводится следующими препаратами:
- Антибиотики;
- Противовоспалительные средства;
- Спазмолитики (сосудорасширяющие средства);
- Мочегонные препараты.
Несмотря на наличие серьезных побочных эффектов у некоторых из данных препаратов, гипоплазия почек является более опасным состоянием. На ее фоне риск для здоровья от осложнений заболевания выше, чем вред от препаратов.
Хирургическое лечение
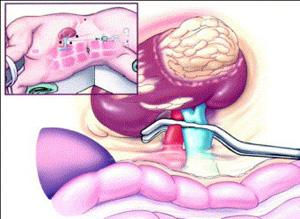 Некоторые урологи рекомендуют проведение нефрэктомии пораженной почки при нормальной функциональности контралатерального органа.
Некоторые урологи рекомендуют проведение нефрэктомии пораженной почки при нормальной функциональности контралатерального органа.
Такой подход объясняется тем, что гипоплазированная почка является источником последующего воспаления и аллергических состояний, что негативно сказывается на здоровье человека.
Операция проводится только взрослым. При гипоплазии у детей лечение поддерживающее. Оно направлено на коррекцию нарушений в мочевыделительной системе. Нефрэктомию нельзя проводить новорожденным.
За новорожденными проводится постоянное динамическое наблюдение с периодическими выполнениями лабораторных и ультразвуковых методов для оценки размеров и структурных аномалий мочеполового тракта.
При тяжелых состояниях лечение гипопластических состояний, сопровождающихся отравлением крови, проводится с помощью гемодиализа («искусственная почка»).
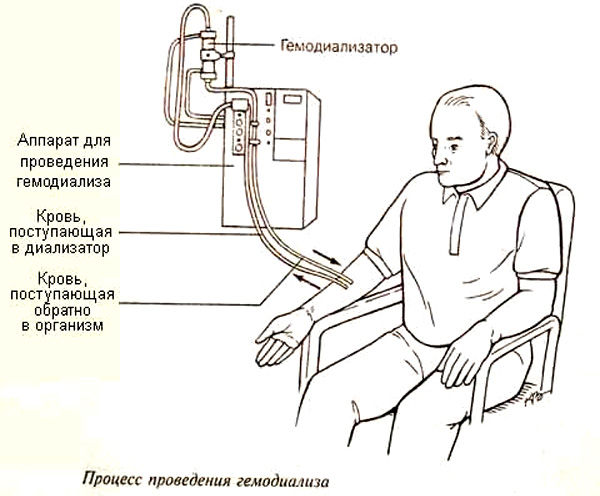
Цикл очистки проводится несколько раз в год. Он предотвращает поражение печени и головного мозга на фоне повышенных концентраций мочевины и креатинина. Искусственная почка заменяет естественный аналог, но процедура имеет ограничение по срокам и характеризуется серьезным побочным действием.
Когда комплекс консервативных процедур и гемодиализ не приводит к компенсации состояния больного, единственный вариант для спасения жизни человека – пересадка почки.
С односторонней гипоплазией человек может жить долго, если тщательно соблюдает рекомендации врача и не имеет вредных привычек.
Гипоплазия почек – это тяжелое состояние, как в отношении прогноза, так и при лечении. Патология затрудняет нормальную жизнедеятельность и требует осторожного отношения к качеству питания и тактике поведения.
Гипопластическое состояние – это тот случай, когда привычки и поведение непосредственно влияют на течение нозологической формы.
Насколько опасна такая патология, как пиелоэктазия у плода
? Можно ли вылечить расширение почечных лоханок в период беременности? Читайте подробнее.
О развитии и лечении детского гидронефроза вы можете прочитать в этой статье. Обязательно ли делать операцию или можно обойтись консервативным лечением?
В чем причина болезни
Все врожденные аномалии развития характеризуются до конца не установленной этиологией. Для них определены только факторы риска, которые увеличивают вероятность возникновения патологии. Дисплазия почек характеризуется тем же.
Каковы предрасполагающие факторы для этой патологии:
- неподготовленный к беременности организм матери;
- её вредные привычки до и во время беременности (курение, алкоголь, наркотические вещества);
- сахарный диабет у матери;
- травмы живота матери во время беременности;
- инфекционные заболевания беременной женщины;
- внутриутробное заражение плода вирусами кори, краснухи, цитомегаловирусной инфекции;
- генетические мутации при формировании эмбриона.

Факторов много, и они поодиночке или в совокупности приводят к формированию нарушенного развития почечной ткани у плода.
Виды дисплазий
Почка может поражаться не полностью, иногда страдает один орган, а иногда оба. В зависимости от этого выделяют разные виды аномалий развития. Некоторые из них практически не нарушают жизнедеятельность организма, а некоторые приводят к очень неблагоприятным исходам.
Все виды дисплазий разделены на две основные группы: простые и кистозные. В каждой из этих групп выделяются подвиды. При разных подвидах наблюдаются разные изменения в паренхиме органа, соответственно, функциональные нарушения разной степени.
Простая очаговая
В этом случае имеются лишь микроскопические очаги аномальной ткани в почках. Внешне орган никак не видоизменяется. Функция его не страдает, поскольку патологические очаги очень маленькие.
Простая тотальная
Этот вариант характеризуется аномальным развитием всей почки — одной или обеих. Если орган отсутствует или имеются лишь его зачатки — говорят об аплазии почки. Этот вариант наиболее неблагоприятный в прогностическом отношении. Если орган находится на своём месте, но уменьшен в несколько раз по сравнению со здоровым — такой тип называется гипоплазией.
Гипопластическая почка внешне выглядит неизмененной — имеет ту же форму, все структурные части, что и здоровая, но объём её в несколько раз меньше. Соответственно, она не может полноценно выполнять свою функцию.
Простая сегментарная
При таком виде дисплазии весь орган развивается нормально, за исключением одного участка (сегмента). Аномальный участок выключается из функционирования, вследствие чего страдает и вся функция органа. Внешне такой участок тоже выглядит иначе — ткань почки в этом месте гипотрофирована, структурные части видоизменены или отсутствуют.
Кистозная кортикальная
Этот вид относится уже к кистозным дисплазиям. Характеризуется он формированием микроскопических кист в корковом слое почки. Внешне орган не изменяется, но функция его страдает.
Кистозная мультилокулярная
Напоминает простую очаговую дисплазию, только в аномальном участке формируется множество небольших кист. Таких измененных участков в почке может быть несколько.
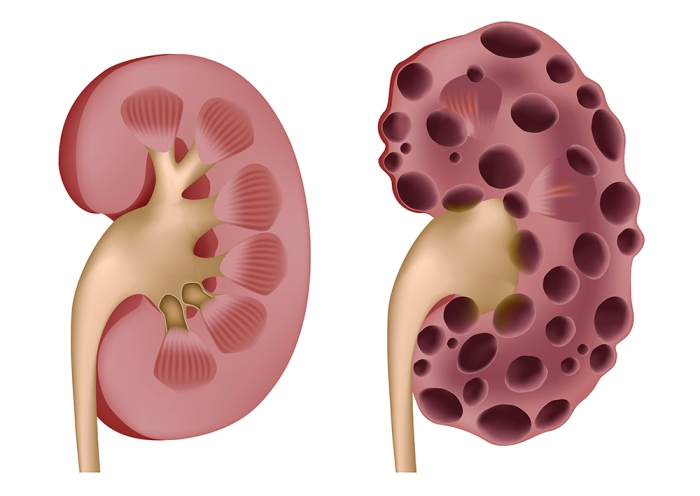
Мультикистозная
В этом случае вся почка состоит из множества кист, а функционально активная ткань отсутствует. Такое кистозное поражение наиболее неблагоприятно.
Симптомы
Симптомы будут зависеть от варианта дисплазии. Некоторые из них не нарушают жизнедеятельность организма, а некоторые могут привести к летальному исходу.
При простой очаговой дисплазии состояние ребёнка не страдает. Заболевание может быть обнаружено уже в зрелом возрасте, обычно как случайная находка.
Сегментарная простая дисплазия вследствие неполноценно выполняемой почечной функции приводит к формированию у ребенка стойкой гипертонии. Повышение давления не корректируется никакими лекарственными средствами. Пожалуется ребенок с такой патологией на:
- постоянную головную боль;
- аномальную утомляемость;
- нарушения зрения в виде мелькания мушек;
- шум в ушах.
При аплазии почки, особенно двусторонней, летальный исход наступает в течение двух дней после рождения. Эта патология требует немедленной пересадки органа.

Гипоплазия почек приводит к раннему формированию хронической почечной недостаточности. Дети без пересадки органа также не живут долго.
При кистозной кортикальной дисплазии самочувствие ребенка длительное время может не страдать, но почечная недостаточность постепенно формируется. Такие дети склонны к частым простудным заболеваниям, пиелонефритам и циститам.
- Мультилокулярная дисплазия приводит к ранней почечной недостаточности, требующей проведения гемодиализа. Ребенок пожалуется на боли в пояснице или животе, тошноту.
- Мультикистозное поражение у новорожденных, по аналогии с аплазией почки, является несовместимой с жизнью патологией, поскольку функционирующая ткань замещена неактивными кистами.
Диагностика
Диагностические мероприятия могут быть проведены ещё в период внутриутробного развития.
Если будут диагностированы несовместимые с жизнью аномалии развития, женщине предлагается прекращение беременности.
Какие методы используются для диагностики:
- ультразвуковое исследование плода — способно выявить аплазию, гипоплазию, кистозные поражения почек;
- ультразвуковое исследование после рождения — обнаруживает уже более мелкие поражения органа;
- рентгенологическое исследование — способно выявить только тяжелые патологии почки у ребёнка;
- общеклинические исследования — общий анализ крови, биохимический анализ крови, общий анализ мочи. Используются для диагностики нарушения очистительной функции органа.
Тяжелые поражения почки — аплазия, гипоплазия обеих почек, мультикистозное поражение — могут быть вылечены только пересадкой органа. Это делается крайне редко, поскольку подбор почки для новорожденного, отвечающей всем необходимым параметрам и в очень сжатые сроки, практически невозможен.
Остальные виды дисплазии лечатся симптоматически. Применяются следующие методы:
- при формировании почечной недостаточности — гемодиализ;
- при одностороннем поражении проводится удаление почки;
- при выраженном болевом синдроме назначаются обезболивающие препараты;
- при высоком сосудистом давлении используются антигипертензивные препараты;
- при уремической интоксикации назначается инфузионная терапия.
Мелкие очаговые поражения не требуют специфического лечения. Периодически проводится контроль за состоянием ребёнка, за очистительной функцией почек. Ребёнок должен соблюдать правильный пищевой рацион и режим дня.
Введение
Для простого обывателя нефроптоз почки носит привычное название «блуждающая почка».
Чаще наблюдается смещение правой почки, реже — левой, в исключительных случаях возникает двусторонний нефроптоз.
Болезнь может возникнуть в любом возрасте — как у ребёнка, так и у взрослого человека. Среди всех пациентов с нефроптозом превалируют представительницы женского пола.
Не каждое смещение почки считается нефроптозом и является патологией. Во время дыхательных движений происходит движение почки, по амплитуде, не превышающее высоту тела одного поясничного позвонка. Данное смещение называют физиологическим.

За счёт каких структур происходит фиксация почек?
Почки окружены фиброзной оболочкой — соединительнотканной пластинкой, которая плотно примыкает к почечной ткани. Сверху этой оболочки находится жировая ткань, которая формирует жировую капсулу. Слой жира покрыт фасцией почки — одним листком спереди и одним — сзади. Листки почечной фасции соединяются между собой у верхних полюсов почки, тем самым, снижая подвижность органа.
Помимо почечной фасции и жировой капсулы, в ограничении подвижности почки участвует:
- внутрибрюшное давление, которое обеспечивается, главным образом, сокращением и напряжением мышечных волокон брюшного пресса;
- большая и квадратная мышцы поясницы, которые образуют мышечное ложе почки;
- сосуды почки (почечная артерия и вена), которые фиксируют орган и связывают его с аортой и нижней полой веной.
Как заподозрить у себя нефроптоз?
Клинические проявления, обычно сопровождающие чрезмерную подвижность почки, могут длительное время отсутствовать, делая развитие заболевания бессимптомным. Самым первым симптомом чаще всего является болевое ощущение, возникающее в подреберье или подвздошной области со стороны поражения. Болевой синдром усиливается при ходьбе, физических нагрузках и стихает в положении лёжа (особенно на спине или на «больном» боку).
Нередко пациенты предъявляют жалобы на чувство распирания, давления в поясничной области. При выраженном смещении почки болевой синдром более выраженный, практически постоянный, в других случаях больные отмечают нарастающий дискомфорт.
Часто пациенты наряду с болевым синдромом предъявляют жалобы на раздражительность, вспыльчивость, утомляемость, слезливость, нарушение сна. Они эмоционально лабильны, причём у мужчин чаще отмечается склонность к ипохондрическому синдрому, тогда как у женщин — к истерическим расстройствам.
Несмотря на то что нефроптоз симптомы имеет неспецифичные, заболевание необходимо вовремя распознать, так как нередко возникают серьёзные осложнения недуга, которые, в свою очередь, имеют собственные характерные клинические проявления:
- пиелонефрит (повышение температуры тела, тупые боли в области поясницы, учащение мочеиспускания, озноб, снижение аппетита, общая слабость, тошнота, рвота);
- гидронефроз (боли в животе, появление крови в моче, дискомфорт при мочеиспускании, возможно повышение температуры тела);
- ущемление почки (выраженная боль в животе и поясничной области, нарушения выделения мочи, возможно повышение температуры тела);
- форникальное кровотечение (кровотечение из мочевыводящих путей может сопровождаться болевым синдромом);
- нефрогенная артериальная гипертензия (повышение артериального давления, сопровождающееся головной болью, головокружением, тошнотой, мельканием «мушек» перед глазами и так далее);
- формирование камней в почке (длительно протекает бессимптомно вплоть до возникновения почечной колики, которая может проявляться выраженными болями, появлением крови в моче, нарушением оттока мочи, тошнотой, рвотой);
- злокачественные новообразования почечной ткани (от бессимптомного течения до возникновения разнообразных симптомов: боли, повышения температуры тела, нарушения оттока мочи, появления крови в моче и так далее).
Какие виды нефроптоза встречаются?
По локализации различают:
- нефроптоз правой почки;
- нефроптоз левой почки;
- двухсторонний нефроптоз.
Выделяют следующие степени нефроптоза:
- нефроптоз 1-й степени (смещение нижнего полюса почки на расстояние, которое составляет более чем 1,5 поясничных позвонка);
- нефроптоз 2-й степени (смещение нижнего полюса почки на расстояние, которое составляет более чем 2 поясничных позвонка);
- нефроптоз 3-й степени (смещение нижнего полюса почки на расстояние, которое составляет более чем 3 поясничных позвонка).
Основные факторы, способствующие смещению почки
В формировании нефроптоза принимают участие следующие причины:
- значительное снижение объёма околопочечной клетчатки за короткий промежуток времени;
- ослабевание и нарушение функций связочного аппарата почки;
- уменьшение мышечного тонуса передней брюшной стенки, поясничных мышц;
- спланхноптоз (смещение других внутренних органов по отношению к нормальному анатомическому положению).
Предрасполагающими факторами для смещения почки являются:

- женский пол;
- наследственные патологии, при которых наблюдается нарушение функций соединительной ткани (например, синдром Элерса — Данлоса, характеризующийся чрезмерной растяжимостью связочного аппарата почек);
- продолжительные и интенсивные кашлевые толчки при некоторых длительно протекающих заболеваниях (коклюш, туберкулёз);
- беременность и послеродовый период;
- резкое снижение массы тела;
- травматизация почки и/или её связочного аппарата, приводящая к нарушению целостности связок (ушибы почки с формированием гематомы или без неё, длительная вибрация);
- продолжительное пребывание в вертикальном положении в сочетании с серьёзными физическими нагрузками.
Основные диагностические методы, позволяющие подтвердить диагноз
Инструментальная и лабораторная диагностика
- Общий анализ мочи. При проведении исследования можно определить следующие патологические изменения: появление белка, эритроцитов, цилиндров, лейкоцитов в моче.
- Экскреторная урография. Наиболее информативный метод диагностики, позволяющий определить нефроптоз любой степени.
- Ультразвуковое исследование почек. Данный метод рекомендуется проводить в горизонтальном и вертикальном положении пациента, так как при привычном выполнении нефроптоз 1-й и 2-й степени зачастую не определяется.
- Ангиография сосудов почек. Проводится для оценки состояния почечных сосудов.
- Компьютерная и магнитно-резонансная томография почек.
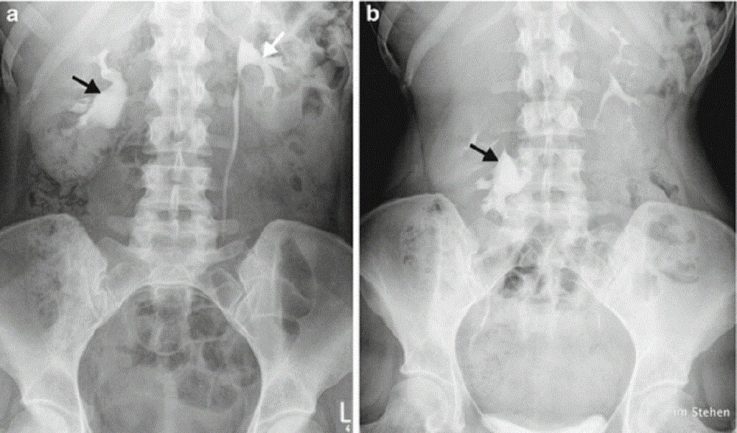
Дифференциальная диагностика
Правосторонний нефроптоз (нефроптоз справа) следует отличать от заболеваний жёлчного пузыря, печени, головки поджелудочной железы.
Левосторонний нефроптоз (нефроптоз слева) может напоминать болезни селезёнки, хвоста поджелудочной железы.
Нефроптоз любой локализации зачастую схож по клиническим проявлениям с заболеваниями яичников, надпочечников, кишечника, брюшины.
Лечебные мероприятия
Учитывая наличие определённой стадии нефроптоза у пациента, врач может порекомендовать консервативное или оперативное лечение. Важно понимать, что первый способ актуален в случае незначительного смещения почки, а также при отсутствии гемодинамических, уродинамических расстройств, выраженного болевого синдрома, а также серьёзных осложнений заболевания.
В случае наличия смещения почки, превышающего опущение её нижнего полюса на высоту более двух тел поясничных позвонков, необходимо рассматривать вопрос о проведении хирургического вмешательства. При наличии осложнений нефроптоза врачи также склоняются к выполнению операции.
Консервативная терапия
- Лечебная физкультура и гимнастика. Комплекс упражнений разрабатывается и составляется врачом; направлен он, прежде всего, на укрепление мышц пресса, поясничной области, а также на формирование правильной осанки.
- Использование бандажа, корсета, пояса. Данные приспособления участвуют в фиксировании почек в правильном положении за счёт увеличения внутрибрюшного давления. Особенно актуальным будет использование бандажей, корсетов и поясов в период беременности, послеродовом и послеоперационном периодах.
Наибольшую эффективность в лечении нефроптоза имеет сочетанное использование этих двух методов.
Хирургическое лечение
Оперативное вмешательство при нефроптозе выполняется с целью возвращения почки в её физиологическое место (анатомическое почечное ложе) с последующим фиксированием (для предупреждения рецидива смещения). Данный метод носит название нефропексии. Хирургическое лечение в данном случае может проводиться с помощью лапаротомии или лапароскопии.
В каждом конкретном случае врач оценивает общее состояние больного, его возраст, наличие сопутствующих патологий. В том случае, если пациент пожилого возраста имеет тяжёлые соматические заболевания, операция не показана. Также хирургическое лечение не проводят при спланхноптозе.
Профилактические меры
Для того чтобы предотвратить развитие заболевания, а при его возникновении — предупредить прогрессирование и формирование опасных осложнений, необходимо проводить первичную или вторичную профилактику.
Первичная профилактика включает:
- поддержание постоянного нормального веса;
- избегать поднятия тяжестей, длительного пребывания в горизонтальном положении, продолжительной вибрации, травм;
- во время беременности, в послеродовом и послеоперационном периодах временно использовать бандаж, корсет или пояс.
Вторичная профилактика предполагает:
- регулярное обследование и осмотр лечащего врача;
- набор оптимальной массы тела при истощении;
- проведение своевременного лечения (консервативного или оперативного);
- избегание поднятия тяжестей, длительного пребывания в горизонтальном положении, продолжительной вибрации, травм.
Заключение
Нефроптоз — заболевание, требующее своевременной диагностики и терапии, а также постоянного диспансерного наблюдения. Развитие серьёзных осложнений практически всегда обусловлено невнимательным отношением пациента к своему здоровью, невыполнением врачебных рекомендаций по лечению.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…