 Здравствуйте, дорогие читатели!
Здравствуйте, дорогие читатели!
Какими только дети не рождаются — красными, синими, в хлопьях смазки, сморщенными, с ссадинами и синяками… В этой статье приглашаю Вас обсудить одно из необычных, для молодой мамы, однако абсолютно нормальных явлений — детскую желтушку. Физиологическая желтуха новорожденных — состояние не требующее лечения, однако ее все равно потребуется диагностировать, если ребенок вдруг становиться желтым. Что делать и как отличить желтуху новорожденных от других, более серьезных заболеваний.
Содержание
2. Иные причины желтухи у младенцев
Существует целый ряд патологических состояний, при которых появляется желтый окрас кожи и склер. Вот некоторые из них:
- Несовместимость по группе крови или резус конфликт у ребенка и матери (начало в первые сутки)
- Недостаточное питание новорожденного (часто при грудном вскармливании по режиму)
- Недостаточность ферментов печени (начало в первые 24 часа)
- При гипотиреозе у ребенка (в роддоме обязателен скрининг)
- При сахарном диабете матери
- Гепатит
- Холестаз
- Галактоземия (в роддоме обязателен скрининг)
- Анемия
- Сепсис новорожденных
В любом случае желтухи у новорожденных (даже физиологической) следует обратиться к врачу и пройти лабораторные обследования.
Экстренного обращения за медицинской помощью требуют следующие симптомы:
- Желтуха появилась в первые 24 часа жизни
- Ректальная температура у ребенка 37,8°С и выше
- Желтуха интенсивная и/или распространяется по телу ребенка
- Ребенок выглядит больным, его трудно разбудить
- Ребенок возбужден, его трудно успокоить
- Тело или шея выгибаются назад
Желтуха считается не физиологической и требует более широкого обследования, если:
- В первые 24 часа жизни ребенка концентрация билирубина более 86 мкмоль/л;
- Во вторые сутки после рождения уровень билирубина в сыворотке крови более 171 мкмоль/л;
- На третий и в последующие дни концентрация билирубина более 206 мкмоль/л.
На заметку: уровень билирубина менее 354 мкмоль/л у здоровых доношенных новорожденных не влияет на развитие ребенка.
3. Лечение физиологической желтухи новорожденных
Физиологическая желтуха новорожденных в медикаментозной терапии не нуждается. Госпитализация, так же, не показана. Однако, врачебная консультация необходима.
 Для ее лечения необходимо грудное вскармливание по потребности ребенка. Интервалы между кормлениями не должны превышать 2-х часов. Желателен сон у груди и днем и ночью (для получения ребенком самого жирного и питательного молока).
Для ее лечения необходимо грудное вскармливание по потребности ребенка. Интервалы между кормлениями не должны превышать 2-х часов. Желателен сон у груди и днем и ночью (для получения ребенком самого жирного и питательного молока).
Для исключения «голодной» желтухи необходим контроль мокрых пеленок:
- С 1-го по 3-й день 2-5 мочеиспусканий в сутки
- С 3-го по 6-ой день от 4-х до 8-и мочеиспусканий в сутки
- С 6-го по 14-й день 10-20 мочеиспусканий в сутки
- С 14-и дней до 6-и месяцев 12 и более мочеиспусканий в сутки
Снижение количества мокрых пеленок говорит о неправильной организации грудного вскармливания — требуется консультация специалиста по грудному вскармливанию.
 В летний период, когда тепло и можно гулять в одном подгузнике, хорошо принимать солнечные ванны — утром до 10.00 и вечером после 17.00. Такие ванны принимают в кружевной тени (как под деревом), прямые солнечные лучи детям противопоказаны.
В летний период, когда тепло и можно гулять в одном подгузнике, хорошо принимать солнечные ванны — утром до 10.00 и вечером после 17.00. Такие ванны принимают в кружевной тени (как под деревом), прямые солнечные лучи детям противопоказаны.
В более холодный период врач может назначить фототерапию. Фототерапия, в целом, безопасна. Из побочных эффектов фототерапии встречаются местное покраснение кожи, сыпь и учащение дефекаций. Облучение может проводиться под специальной лампой или одеялом (оптоволоконная фототерапия). При облучении лампой требуется защита глаз пациента. Заранее оговорите возможность прервать процедуру для кормления малыша.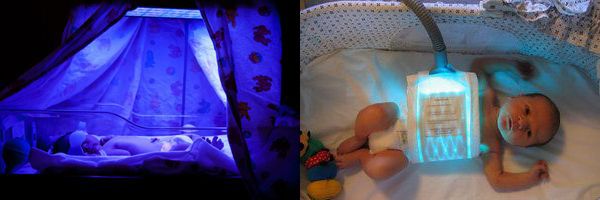 Билирубин откладывается в подкожно-жировой клетчатке, что и придает коже желтый цвет. Жирорастворимый билирубин токсичен и долго выводиться из организма. Синий свет, с определенной длиной волны поглощается билирубином и способствует его трансформации в водорастворимую форму. Водорастворимый билирубин (люмирубин) не токсичен и легко выводиться с калом и мочой.
Билирубин откладывается в подкожно-жировой клетчатке, что и придает коже желтый цвет. Жирорастворимый билирубин токсичен и долго выводиться из организма. Синий свет, с определенной длиной волны поглощается билирубином и способствует его трансформации в водорастворимую форму. Водорастворимый билирубин (люмирубин) не токсичен и легко выводиться с калом и мочой.
Во время курса фототерапии, матери важно следить за частотой прикладываний к груди и их эффективностью. Так же необходим контроль мокрых пеленок. При облучении увеличивается испарение влаги с поверхности кожи жидкость выводиться и с участившимися дефекациями. Частые кормления обеспечат ребенка дополнительной жидкостью и питанием. Бывает так, что ребенок сонный и не хочет сосать грудь. Сцедите молоко и допаивайте малыша из чашки — так младенец будет получать необходимое питание.
В случае, если желтуха новорожденного не являться физиологической требуется лечение основного заболевания.
Симптомы и методы лечения муковисцидоза
Муковисцидоз – это что за болезнь и почему она развивается? При этом заболевании имеется дефект гена, кодирующего трансмембранный регулятор. Этот белок отвечает за перенос ионов хлора и молекул воды через клеточную мембрану. От этого транспорта зависит вязкость сообразующегося секрета в следующих органах:
- кишечник;
- бронхи и легкие;
- поджелудочная железа;
- органы мочевой и половой системы.
В зависимости от того, какая из систем страдает в наибольшей степени, выделяют три основные формы муковисцидоза:
- смешанная (она встречается в большинстве случаев, до 80%), при которой наблюдается поражение пищеварительной и дыхательной системы;
- легочная форма;
- желудочно-кишечная форма.
Обычно это заболевание впервые выявляется у грудничков, которых переводят с грудного вскармливания на искусственное. В это время могут отмечаться следующие симптомы:
- стул становится зловонным, внешне напоминает замазку;
- печень увеличивается;
- ребенок плохо прибавляет в весе;
- пальцы напоминают палочки барабана (утолщения на ногтевых фалангах);
- живот вздуется;
- кашель, при котором мокрота очень плохо отходит;
- одышка.
У детей с муковисцидозом очень часто развиваются различные инфекции дыхательной системы. Они характеризуются длительным и тяжелым течением, которое заставляет применять сильные антибиотики. На этом фоне создаются условия для дисбактериоза кишечника. Так замыкается замкнутый круг.
Для начала лечения требуется установить точный диагноз. Достоверным методом исследования является определение хлоридов в потной жидкости (при заболевании тест будет положительным).
Терапия муковисцидоза проводится только симптоматическая. Она подразумевает применение муколитических препаратов, которые очищают бронхиальное дерево. Также используют ферментные препараты для замещения нарушенной функции поджелудочной железы. Большая роль отводится и питанию. В рамках диеты ограничивать поступление жиров в организм такого человека нельзя. Пища должна быть достаточно калорийной для восполнения потребностей пациента.
Статистика
Муковисцидозом называется заболевание, которое заключается в нарушении работы всех органов, выделяющих слизь. Это заболевание — наследственное. Причиной такой патологии является мутационные изменения определенного гена. Вследствие данной мутации, производимый железами секрет, становится слишком вязким и густым. Еще в роддоме может быть поставлен диагноз муковисцидоз, симптомы у детей которого проявляются в зависимости от формы заболевания. Формы муковисцидоза бывают следующие:
- Лёгочно-кишечная (распространённость до 80%);
- Бронхо-лёгочная (распространённость до 20%);
- Кишечная (распространённость 5%).
Механизм развития заболевания
Железы внутренней секреции, в результате поражения, продуцируют повышенное количество вязкой слизи, что затрудняет её выход. Происходит накапливание и последующая закупорка густого секрета в органах, что приводит к значительному нарушению их функции. В дальнейшем присоединяется бактериальная инфекция. Различают несколько форм течения муковисцидоза:
Мекониальный илеус. Проявляется сразу после рождения младенца, в виде мекониевой непроходимости. В петлях тонкого кишечника накапливается густой и вязкий меконий, который в норме должен свободно выйти из организма в течение одного или двух дней.
При поражении муковисцидозом он не выделяется.
- Легочная. Начинается заболевание как хронический бронхит, в дальнейшем появляются бронхоэктазы (расширение участка бронхов или органа в целом). Завершается процесс диффузным пневмосклерозом. Дыхательная система не в состоянии больше нормально функционировать. Состояние резко ухудшается от наслоившейся бактериальной инфекции.
-
Кишечная. Характеризуется недостаточностью ферментативной деятельности кишечника и поджелудочной железы.
— В печени жировая и белковая дистрофия клеток, застой желчи в протоках, что приводит к развитию фиброза и цирроза.
— Поджелудочная железа. В её протоках возникают кистозные изменения, утолщаются соединительнотканные прослойки. В результате развития диффузного фиброза количество вырабатываемых органом ферментов резко снижается.
— Кишечник. Постоянный процесс гниения и брожения, учащённые дефекации и выпадение прямой кишки.
— Желудок. Излишек желудочного сока не подвергается нейтрализации, в результате чего развивается язва 12 перстной кишки.
- Смешанная. Самая сложная. Присутствуют изменения характерные для всех предыдущих форм.
Классификация
Классификация необходима для работы врача. С помощью классификации удается четко определиться с постановкой и лечением диагноза муковисцидоз. Типы классификаций отличаются тем, что некоторые основаны на клинических проявлениях, другие на осложнениях и его течении. Существует несколько видов классификаций муковисцидоза. Первая, составлена для дальнейшего утверждения на сессии МКБ-XI. Она выглядит вот так:
- атипичный фиброзный кистоз (может проявляться отдельно в экзокринных железах);
- хронический панкреатит (проявляется на фоне других проблем с ЖКТ);
- классический муковисцидоз с нарушением функций поджелудочной железы;
- классический муковисцидоз с панкреатической недостаточностью;
- диффузный панбронхиолит (поражение пазух носа, бронхов и бронхиол);
- склерозирующий холангит (проявляется воспалением и фиброзом внутрипеченочных и внепеченочных протоков);
- диссеминированные бронхоэктазы (множественные слизистые пробки).
Но на протяжении многих лет клиницисты используют следующую классификацию, предложенную профессорами Рачинским и Капроновым. Эта классификация муковисцидоза включает в себя формы, фазы и характеристики бронхолегочных изменений. В этой классификации выделают такие формы муковисидоза, зависимо от пораженной системы:
- кишечная (частота встречаемости около 5%,проявляется в основном в тот момент, когда начинают вводить прикормы из-за недостаточности ферментов);
- легочная (частота встречаемости около 15-20%,проявляется повышенной выработкой вязкого секрета, из-за которого наступает обструкция);
- смешанная (кишечно-легочная, встречается в 70-80% случаев заболевания, проявляется симптомами и кишечной и легочной формы);
- стертая (связана с особенной формой мутации гена, протекает довольно скрыто, проявляется в более позднем возрасте);
- атипичная (поражение отдельных желез внешней секреции или со скрытыми симптомами);
К фазам относят:
- фаза ремиссии;
- малая и средняя активность;
- фаза обострения.
- клиническая (при смешанной форме-все виды бронхита, при легочной-пневмония повторная и рецидивирующая);
- эндоскопическая (эндобронхит катаральный, катарально-гнойный, распространенный и ограниченый гнойный).
- постоянный кашель с вязкой трудноотделяемой мокротой;
- изменения в легких, подтверждающиеся рентгенологически (бронхоэктазы, ателектазы, инфильтрация);
- деформация фаланг пальцев рук в виде «барабанные палочки»;
- полипы и кисты носа, гаймориты.
- недостаточность функций поджелудочной железы, рецидивирующий панкреатит;
- поражение печени с клиническим проявлением цирроза (мультибулярного и билиарного);
- у новорожденных мекониальный илеус;
- выпадение прямой кишки с ее полным выворотом;
- снижение массы тела при нормальном аппетите;
- проявления вторичных нарушений при дефиците витаминов А, D, Е, К.
- обструктивная азооспермия (отсутствие семявыводящих каналов).
- поддержание нормального образа жизни ребенка;
- профилактика бронхолегочных заболеваний;
- прививание социальных навыков, психоэмоциональная адаптация ребенка;
- приучение к специальному питанию, которое не провоцирует новые симптомы.
- Муколитическая. Подразумевает лечение муковисцидоза препаратами, способствующими разжижению слизи.
- Антибактериальная. Антибиотики облегчают состояние больного, уменьшают воспалительные процессы в легких.
- Заместительная. Используются препараты для поджелудочной железы, которые нормализуют баланс важных для функционирования ЖКТ ферментов.
- Дренирование бронхиального дерева с целью упростить отхождение слизи и облегчить состояние больного.
- Лечебная физкультура направлена на укрепление мышц пациента, чтобы в дальнейшем он проще мог переносить обострения муковисцидоза.
- Диетотерапия важна для того, чтобы ребенок с детства привыкал к определенному, полезному для него рациону.
- Витаминотерапия поддерживает иммунитет ребенка; помогает ему предотвращать другие заболевания на фоне муковисцидоза.
- Азитромицин;
- Амоксициллин;
- Оксациллин;
- Эритромицин;
- Рифампицин;
- Кларитромицин;
- Флуклоксациллин.
- Амброксол;
- Ацетилцистеин;
- Дорназа Альфа;
- Бромгексин.
- Панкреатин;
- Панкурмен;
- Панцитрат.
- A – полезен при панкреатической недостаточности;
- D – необходим для восстановления фосфорно-кальциевого обмена;
- E – предотвращает развитие неврологических патологий;
- K – дефицит этого витамина наблюдается почти у всех больных муковисцидозом.
- соблюдение жирной диеты, потому что энергетическое потребление калорий увеличивается по сравнению со сверстниками;
- регулярный прием прописанных препаратов (муколитиков, антибиотиков);
- дыхательная гимнастика (для отхождения мокроты);
- защита от возникновения бактериальной или вирусной инфекции;
- для детей до года, потребление специальных смесей;
- регулярный прием ферментов, для нормальной работы ЖКТ при приеме всей пищи;
- употребление большого количества жидкости;
- в летний период увеличение количества соли в пище.
Характеристики бронхолегочных изменений имеет такие виды как:
Так же используется для постановки диагноза муковисцидоз, классификация предложенная Di Sant Agnese. Она имеет по своей сути такой же вид, как и другие. К ней присоединяют печеночную форму (развитие цирроза, асцита и портальной гипертензии) и электролитную (нарушается водно-электролитный баланс из-за нарушения транспорта ионов кальция и натрия). А наряду с атипичной стоит стертая форма муковисцидоза.
В течении муковисцидоза, как и во всех заболеваниях, выделяют 4 стадии протекания заболевания. Первая стадия — легкое течение, в этой стадии больные муковисцидозом чувствуют себя нормально. В физическом развитии не отстают от своих сверстников. Изменения в этой стадии самые минимальные. Вторая стадия – среднетяжелое течение, больные в этой стадии имеют некоторые признаки, в виде постоянного кашля либо панкреатической недостаточности. В физическом развитии эти дети не отстают и имеют нормальную способность к обучению в обычной школе. При этой стадии больные должны принимать постоянную медикаментозную терапию. Третья стадия – тяжелое течение. У больных с этой стадией визуально видны проявления патологических изменений: четко заметны деформированные фаланги, меняется форма грудной клетки. Отмечается снижение массы тела, муковисцидоз желудка вызывает нарушения перестальтики и как результат развитие гастроэозофагеального рефлюкса. Из этой стадии переходит муковисцидоз, последняя стадия болезни – терминальная стадия. Для пациентов этой стадии, состояние ремиссии имеет вид вялотекущей третей стадии. В этот период больные сильно теряют массу тела, нуждаются в постоянной медикаментозной терапии, кислородотерапии даже на дому. Для больных, у которых муковисцидоз, вирусный носитель очень опасен.
Виды муковисцидоза, разнообразны в своих проявлениях. Для упрощения и систематизации они были классифицированны на отдельные формы. А для выставления диагноза отдельно выносятся осложнения.
Фенотипическая характеристика
Фенотипическая характеристика муковисидоза заключается в проявлении мутации гена CFTR. Он локализуется на длинном плече 7 хромосомы. Вследствие мутации происходит нарушение структур и функций белка, что определенным образом приводит к поражению экзокринных желез. Фенотипические особенности муковисцидоза состоят в том, что он проявляется: в виде прогрессирующей дыхательной недостаточности, задержкой физического развития, обструктивной азооспермией, мекониальным илеусом, повышенной концентрацией хлоридов пота. Особенность так же в том, что проявляет себя как в раннем возрасте, так и в более зрелом. В наше время идентифицировано более 1600 различных мутаций гена, которые влияют на проявление муковисцидоза. Наиболее встречаемая и тяжелая мутация гена DF508. При исследовании корреляции генотипа и фенотипа выяснилось, что в гемозиготных и гетерозиготных состояниях проявляется с разной частотой. Наиболее встречаемые при болезни муковисцидоз фенотипические признаки в бронхолегочной системе:
В системе желудочно-кишечного тракта:
Из-за нарушения питания:
У мужчин проявляется патология со стороны половых органов:
Так же наблюдается хронический метаболический алкалоз (острая потеря соли с коллапсом).
Цели лечения муковисцидоза
Начинать лечить заболевание нужно сразу же после его выявления. Обычно муковисцидоз диагностируют в раннем возрасте, поэтому говоря о лечении, подразумевают маленьких детей. Терапия проходит в специализированных центрах под наблюдением целой группы врачей: диетологи, психологи, физиотерапевты и др. Родители тоже привлекаются к участию в качестве помощников, чтобы при переводе маленького пациента на домашнее лечение они могли оказать ему помощь.
Симптоматическое лечение муковисцидоза преследует следующие цели:
Основные терапевтические принципы
Лечить муковисцидоз нужно комплексно, поэтому видов терапий, применимых к заболеванию, достаточно много.
Это были основные виды лечения, применяемого при муковисцидозе. Параллельно с ними используется вспомогательная терапия.
Препараты для лечения муковисцидоза
Некоторые группы препаратов были перечислены выше. Остановимся на них более подробно.
Антибиотики
Выбор определенного антибиотика зависит от индивидуальных особенностей пациента и протекания болезни. Врач обычно выбирает из следующего списка:
Антибактериальная терапия проводится курсами, каждый из которых составляет от 12 до 14 дней. Часть препаратов дается в виде таблеток, часть – растворам для ингаляций. Второй способ позволяет антибиотикам проникать непосредственно к очагу муковисцидоза и оказывать более эффективное лечение.
Муколитики
Действие лекарственных средств этой группы нацелено на разжижение слизи. Муколитики при муковисцидозе тоже обычно используются в виде ингаляций. Это помогает освободить дыхательные пути от бронхиального секрета и облегчить состояние пациента.
Из муколитических препаратов для лечения муковисцидоза используются:
Дренажная терапия в сочетании с приемом муколитиков дает более выраженный терапевтический эффект. Поэтому их обычно применяют совместно.
Препараты для поджелудочной железы
Ферментные лекарства пациенты получают для профилактики воспалений в области поджелудочной железы. Три основных препарата, применяемых при муковисцидозе, это:
Лечащий врач выбирает тот или иной медикамент в зависимости от возраста больного и тяжести протекания заболевания.
Витамины
Из витаминов для больных муковисцидозом важны:
Прочие препараты
При осложнениях муковисцидоза применяются и другие группы медикаментозных средств. Это могут быть противорвотные, противоаллергенные, инсулин и другие симптоматические вещества.
Профилактика
Профилактические мероприятия направлены на поддержание ремиссии. Профилактика муковисцидоза заключается в ряде мероприятий, которые необходимо выполнять. Основные методы:
Одним из наиболее эффективных методов профилактики является медико-генетическое консультирование перед зачатием ребенка. Сейчас возможно ЭКО, что дает большую возможность перед пересадкой эмбриона провести генетический анализ и выявить патологии, в том числе и муковисидоз. Профилактика и лечение во многом зависят от того на какой стадии заболевания больные обращаются за помощью. А в основном таким больным необходим тщательный уход, укрепление иммунитета, соблюдение гигиены. Это все позволит продлить жизнь в наиболее благоприятных условиях.