Оглавление:
- Прорвал фурункул что делать
- Все будет АсаСЁ
- для размышления — не мои опыты жизни.
- Чота как то с финансами совсем туго.
- Фурункулёз у дочки. Детская медицина
- Поговорим за экономию и за пожрать?)).
- Фурункулез, будь он не ладен. Детская медицина
- Спасайте, кто может!. Планирование беременности
- Фурункулы или аллергия или что? : (. Детская медицина
- нарыв на пальчике на ножке. Ребенок от 3 до 7
- Чирьи:((. Ребенок от 3 до 7
- Помогите : Прыщ (извините) на груди. Грудное вскармливание
- Взываю к коллективному разуму :(((. Марья-искусница: вышивка
- Фурункул на лице :(((. Детская медицина
- Фурункул и море. Детская медицина
- фурункул . Женское здоровье
- У ребенка 3,5 лет фурункул на попке. Детская медицина
- Отзыв от Мамина доча -Корейская косметика.
- ‘Серные пробки у детей могут приводить к снижению слуха’.
- Плачу. фурункул на подбородке.. Медицина и здоровье
- Здравствуйте, у моей дочки (4 года) на
- Передаются ли фурункулы по наследству?. Медицина и здоровье
- Одна с ребенком и без денег. Неполная семья
- Эндометриоз. Осложнения беременности
- Неорганические поражения центральной нервной системы у детей.
- Чем обрабатывать мокнущую рану?. Детская медицина
- Фурункулы . Беременность и роды
- Фурункулы . Детская медицина
- Ушки болят. Как справиться с отитом у детей. Детские болезни
- постоянные фурункулы — что делать ?. Медицина и здоровье
- Нужен ваш совет.. Ребенок от рождения до года
- Что же делать ? Фурункул .. Медицина и здоровье
- Помогите-ФУРУНКУЛ.
- Советы, что делать в ситуации, когда фурункул долго не созревает
- Общие сведения о созревании
- Стадии процесса
- Как быть, если за обозначенный период чирей не созревает?
- Что сделать, чтобы закрытый гнойник наконец вышел?
- Фурункул — лечение в домашних условиях
- Причины возникновения фурункула
- Симптомы фурункула
- Лечение фурункула в домашних условиях
- Мази и средства, ускоряющие прорыв гнойника
- Удаление фурункула
- Уход за очагами абсцесса после вскрытия
- Когда начинать пить антибиотики?
- Народные методы лечения фурункулов
- Лечение фурункулеза у детей
- Питание при фурункулезе
Содержание
Фурункулез у детей: причины и эффективные методы лечения
Фурункулез у детей – это достаточно распространенное заболевание кожных покровов, вызываемое представителями гнойной микробной флоры – стафилококками. Появление многочисленных фурункулов на коже ребенка – это не только неприятный косметический дефект, но и свидетельство серьезных нарушений в работе всего организма.
Возбудители фурункулеза – стафилококки – постоянно присутствуют на кожных покровах, на окружающих предметах обихода и во внешней среде. Для того, чтобы развился фурункулез, необходимо наличие предрасполагающих факторов, которые значительно снижают иммунные защитные силы детского организма. Среди них выделяют:
- хроническое механическое повреждающее воздействие (ношение тесной и плотной одежды, не соответствующей размерам ребенка и климатическим условиям);
- несоблюдение личной гигиены (нерегулярное купание, длительное ношение без смены подгузников, расчесывание грязными ногтями кожи);
- внутренние факторы:
- истощение детского организма в результате неправильного питания (уменьшенный объем потребляемой пищи, недостаток минералов и микроэлементов, а также витаминов);
- системные заболевание эндокринной и нервной системы (сахарный диабет, гипотиреоз, нейродерматоз);
- врожденные или приобретенные иммунодефициты, с преимущественными нарушениями клеточного звена иммунитета, который отвечает за нейтрализацию бактерий.
- повышение температуры (от субфебрильной до очень высокой);
- снижение веса и бледность;
- общий упадок сил и слабость: ребенок часто отдыхает даже во время игры, долго спит ночью и днем;
- признаки лимфаденита – увеличение группы лимфатических узлов, ближайшей к образовавшемуся фурункулу.
- боль в ноге, усиливающаяся при движении;
- видимый сосудистый рисунок;
- нога на ощупь болезненная и горячая.
- появление фурункулов на какой-либо части тела; Фото 3 — Фурункул на лице
- повышение температуры (от небольшой до высокой); Фото 4 — Возможно повышение температуры
- ухудшение самочувствия; Фото 5 — Ребенок чувствует слабость
- слабость (ребенок часто отдыхает во время игр, долго спит); Фото 6 — Ребенок часто отдыхает во время игры
- лимфаденит (увеличение близлежащих лимфатических узлов); Фото 7 — Увеличение лимфатических узлов
- головная боль; Фото 8 — Ребенок жалуется на головную боль
- сниженный аппетит; Фото 9 — Ребенок плохо ест
- возможны проявления признаков интоксикации. Фото 10 — Возможны интоксикации
- появления на поверхности пораженной стафилококковой инфекцией части тела пустулы с красной каймой, которая возвышается над кожей ребенка;
- образования внутри красного ореола стержня с желтоватой или зеленоватой (гнойной) жидкостью;
- сильных, даже нестерпимых для ребенка (особенно новорожденного) болей;
- покалывания, дискомфорта, зуда в месте расположения гнойника;
- расположения исключительно в тех местах, где есть волосяной покров;
- увеличения лимфоузлов, которые находятся вблизи пораженного болячкой места;
- повышения температуры тела вплоть до фебрильных (39 градусов и выше) отметок;
- вялости, капризности, плаксивости и апатии малыша.
Фурункулез характеризуется образованием множественных гнойных очагов с вовлечением волосяных фолликулов.
Фурункулы могут возникать через непродолжительные промежутки мнимого благополучия (рецидивирующее течение) или появляться один за другим (собственно фурункулез).
Каждый фурункул проходит определенные стадии развития: сначала формируется плотный инфильтрат с нерезкими границами, сопровождающийся болезненными ощущениями.
Вокруг формируется зона отека, болевые ощущения постепенно нарастают. В последствии фурункул самопроизвольно вскрывается, наружу выделяется гнойное содержимое и стержень (из погибших лейкоцитов и бактериальных клеток).
После этого кожный дефект (язва или эрозия) заживляется с образованием эпителиальной ткани или соединительной (рубцовые изменения).
Фурункул, особенно располагающийся на голове, склонен к распространению на здоровые участки. Может образовываться карбункул (воспаление не одного, а нескольких фолликулов, объединенных одним гнойным основанием) или флегмона у детей (разлитое гнойное воспаление всех слоев кожи, не имеющее ограничительной капсулы). В таком случае отмечаются не только местные симптомы, но изменения общего состояния ребенка:
Множественные фурункулы опасны возможными осложнениями. Например, фурункул на ноге, может привести к воспалительному поражению сосудов (артериит или тромбофлебит). Симптомы тромбофлебита следующие:
Тромбофлебит опасен возможным отрывом тромба и закупоркой сосуда, что приводит к некрозу тканей.
Однако, особенную опасность представляет фурункул, располагающийся на лице или в ухе. Особенности кровоснабжения данного участка человеческого тела таковы, что микробный агент (особенно при нарушении целостности фурункула) легко проникает в полость черепа. В дальнейшем это может привести к воспалению оболочек мозга (менингит) или вещества головного мозга (энцефалит).
Самый худший вариант исхода фурункулеза у детей – это заражение крови (сепсис), которое очень тяжело поддается лечению и в нередких случаях заканчивается смертельным исходом.
Фурункул у ребенка: причины и лечение
Фурункул – это гнойное воспаление, оно может появиться на любом участке кожи, в народе его также называют чирей.
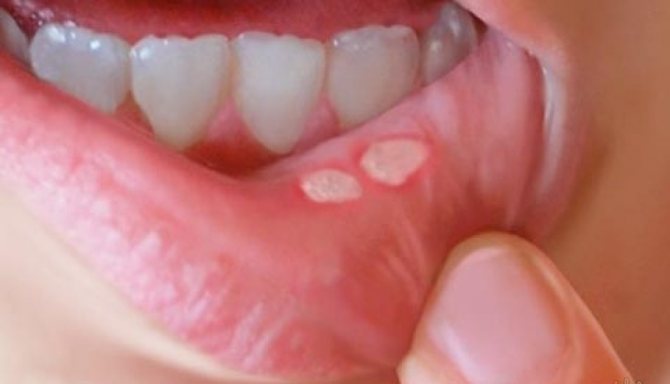
Фото 1 — Фурункул у ребенка
Фурункулез достаточно распространенное заболевание, которое вызывается стафилококками. Эта болезнь не только ухудшает внешний вид, но и свидетельствует о внутренних проблемах организма.
Фото 2 — Фурункулез у ребенка
Симптомы фурункулеза:
На начальном этапе можно обнаружить на пустулу, которая вызывает болезненные ощущения при нажатии, постепенно она начинает уплотняться вместе с окружающей тканью. На втором этапе начинает гноиться волосяная луковица, затем некротические ткани отторгаются и рана зарубцовывается.
Фото 11 — Сначала появляется болезненная пустула
Внимание! Если рана достаточно глубока, на коже могут на всю жизнь остаться заметные рубцы. Чтобы такого не допустить следует обращать внимание на любые жалобы ребенка и регулярно проводить осмотр тела на наличие каких-либо отклонений.
Как уже было сказано ранее, фурункулы могут поразить любую часть тела, и они могут доставить множество неудобств своему владельцу. Ну как может ребенок спокойно сидеть за партой и учить уроки, если у него чирей на попе?
Фото 12 — Фурункул на попе
Еще больше неприятностей обеспечено, если он находится на лице: в носу, на губе, на глазу или под глазом. Появление фурункулы в горле может стать причиной затрудненного дыхания или проглатывания пищи. Самым болезненным считается чирей в ухе, а сложнее всего обнаружить его на голове.
Фурункулы могут возникнуть как на грубой коже (на ноге, на коленке, на спине), так и на нежной (под мышкой или на крайней плоти). В любом случае следует незамедлительно начать лечение при появлении первых признаков болезни.
Фото 13 — Фурункул на лице Фото 14 — Фурункул в носу Фото 15 — Фурункул на губе Фото 16 — Фурункул в ухе
Важно! В группу риска входят такие зоны, как носогубный треугольник, шея, половые органы и естественные складки (пах, подмышки, межъягодичная область).
Даже у маленького ребенка, только что появившегося на свет, может образоваться нежелательный гнойник. Ребенка до года кладут в стационар и лечат в больнице. Детей, которым уже 2 года или 3 года, родители могут забрать домой и осуществлять лечение самостоятельно.
Как проявляется патология?
Довольно часто родители путают первые признаки образования фурункула на теле у малыша с обыкновенным прыщом. Игнорируя первые тревожные звоночки, они тем самым позволяют заболеванию прогрессировать. Конечно, не стоит сразу паниковать, заметив бугорок, наполненный жидкостью, на коже у малыша, однако должное внимание уделить ему все же стоит.
Чтобы своевременно забить тревогу, необходимо знать первые признаки проявления фурункулеза у детей. Болезнь может проявиться при помощи:
Инкубационный период фурункула, как правило, длится не дольше 10 дней, в отличие от обыкновенного прыща, который может созревать намного быстрее. В этом заключается одно из основных отличий между этими двумя кожными новообразованиями.
Важно! Заподозрив, что у ребенка развился фурункулез, его следует срочно показать дерматологу. Самостоятельно принимать какие-либо меры не стоит, дабы не ухудшить и без того опасную ситуацию.
Недавно я прочитала статью, в которой рассказывается о НАТУРАЛЬНОМ эффективном средстве «Папилайт» от бородавок и папиллом. При помощи данного препарата можно НАВСЕГДА избавиться от папиллом и бородавок как ВНУТРИ, так и СНАРУЖИ
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через месяц: у меня исчезли папилломы. Муж за две недели избавился от бородавок на руках. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Фурункулез имеет свою классификацию, и делится на несколько разновидностей. Все они отличаются друг от друга не только внешним видом, но и причинами возникновения. Различают следующие типы гнойных нарывов у детей:
- Фурункул. Является одиночным гнойным новообразованием.
- Карбункул. Который охватывает сразу несколько волосяных фолликулов. Он также может образовываться в том случае, когда несколько гнойников сливаются в одно большое уплотнение. Если такое случается, то содержимое чирьев выходит на поверхность сразу в нескольких зонах больной части тела.
- Фурункулез кистозно-угревого характера. В этом случае скопление гноя наблюдается в нижележащих слоях эпидермиса. Зачастую такая форма чирьев наблюдается у тинейджеров.
- Пилонидальный синус. Такой фурункул локализуется меж ягодицами, доставляя пациенту массу дискомфорта и болевых ощущений. Зачастую он образуется у малоподвижных, часто болеющих, а также страдающих от ожирения детей. Если болезнь не лечить, в области ягодиц может сформироваться плотный, твердый и очень болезненный узел.
- Гнойный гидраденит. Множественные чирьи, возникающие вследствие воспалительного процесса, протекающего в потовых железах. Зачастую располагается в подмышечных впадинах, однако не исключено его появление и на других частях тела ребенка, особенно в складочках кожи грудничка.
Чирьи данного типа отличаются полным отсутствием гнойного стержня, однако от этого они не являются менее опасными.
В данном случае даже антибиотики будут бессильными: такой фурункул у ребенка удаляется хирургическим путем, а вместе с ним и потовые железы, в которых проходил воспалительный процесс.
Каждый из видов фурункулеза у детей лечится индивидуально. То лекарство, при помощи которого можно полностью вылечить обыкновенный фурункул, не подойдет для избавления от гнойного гидраденита или карбункула.
Помимо всего прочего, большую роль играет и место расположения гнойника. Так, лечение фурункула на глазу или на голове у детей будет существенно отличаться от методов терапии, если нарыв локализуется на руке или животе – методы в первом случае будут более щадящие. Однако перед тем, как начинать борьбу с заболеванием, следует убедиться в том, что имеет место действительно фурункулез, а не другое гнойное заболевание кожи.
Что способствует появлению болезненных очагов?
Как известно, фурункул на голове это гнойный воспалительный процесс волосяного мешочка, сальных желёз, окружающей кожной ткани и появиться может в любых местах, где есть волосяные фолликулы. Инфекция развивается, образуя некроз сальной железы – формируется гнойный стержень. Извержение стержня способствует появлению кратерообразного дефекта тканей, с заполняющими грануляциями. Поэтому фурункул на голове может появиться на волосистой части благодаря располагающим факторам.
Причины проявлений воспаления разделяются на локальные и общие:
- Локальные – фурункул на голове, одиночный или в редких случаях множественный может спровоцировать состояние кожи.
- Наличие травм, повреждения кожного покрова, различные микротрещины, возникшие, например при расчёсывании.
- При переохлаждении организма – длительное нахождение при сквозняке или пребывание в холоде без подобающей одежды, головного убора.
- Не соблюдение личной гигиены, отсутствие должного ухода за волосистой частью головы.
- Некачественные косметические, лечебные средства – их бесконтрольное применение может быть опасным, например маски, не правильно подобранные препараты, мазь против облысения может приводить к ожогам, травмам кожи, провоцируя фурункулёз головы.
- Общие причины, по которым возникает гнойное воспаление, включают состояние организма в целом, его уровень иммунной защиты.
- Падение иммунитета после перенесённых болезней или при хронических патологиях, особенно если их не лечить. Фурункулёз головы может возникнуть при наличии авитаминоза, сахарного диабета, туберкулеза, анемии и других болезненных состояний организма.
- На фоне приёма некоторых медикаментозных препаратов, лечебных процедур.
- Напряжённое психоэмоциональное состояние, сильный стресс, переутомление, физическая усталость.
- Уровень гормонов в организме.
- Погрешности режима жизнедеятельности, качества питания.
- Алкоголизм, наркомания.
- Первое, что вам необходимо сделать, так это продензифицировать место появления нарыва.
- Можно избавиться от нарыва на пальце при помощи раствора из йода, соли и соды. Так же можно будет использовать и медовую лепешку. Эти два метода позволят вам избавиться от нарыва, так как они могут вытянуть весь гной. Для того чтобы сделать медовую лепешку, вам понадобится пол чайной ложки муки и небольшое количество меда. Все это следует хорошо перемешать, а затем наложить на палец, где появился нарыв. После этого надо закрепить лепешку, и сделать это можно с помощью пластыря или же бинта. Снимать эту повязку нужно через сутки.
- Еще можно использовать обычную морковь, которую следует натереть на мелкой терке, добавить туда немного свеклы и лука, а затем еще добавить несколько капель алоэ. После этого полученную кашицу можно прикладывать к месту нарыва, а сверху закрепить бинтом или пластырем.
- А вот тем, кто хочет побыстрее избавиться от нарыва, рекомендуется ускорить процесс его созревания. Для этого вам понадобится печеный лук, из которого вы должны будите сделать однородную кашицу и небольшое количество натертого растительного масла. Затем полученную смесь следует нанести на марлю и приложить к месту нарыва. Такая повязка меняется каждые 3-4 часа.
- Еще можно использовать кашицу из подорожника, которые поможет вытянуть весь гной и ускорить процесс заживления ранки.
- Еще эффективной для лечения нарывов считается настойка софоры японской. Такую настойку можно приготовить самим, но при условии того, что у вас имеются все необходимые компоненты, а можно купить в аптеке. Данную настойку можно использовать в качестве примочек. А вот для того чтобы ее приготовить самостоятельно, вам нужно будет взять плоды софоры японской и хорошо их размельчить, а затем залить водкой. После этого настойку следует отправить в темное место на 2 неделе, после чего ее можно будет использовать.
- Наши бабушки лечили нарывы при помощи травы зверобоя. Для этого они брали 1 травы и заливали ее 1 стаканом кипятка, а затем настаивали 20-30 минут. Эту настойку перед применением следует остудить, а затем в ней смачивать небольшой кусочек ватки и прикладывать к месту нарыва. Менять ватку нужно каждые 20 минут, и вы увидите, что гной начал выходить, а ранка стала затягиваться.
- Еще эффективным считается использование смолы живицы. Для этого данный вид смолы следует нанести на небольшой кусочек бинта, а затем приложить к месту нарыва на 3-4 часа. Смолы поможет вытянуть весь гной и при этом снизить .
- Для того чтобы ускорить процесс созревания нарыва, можно использовать свежую кашицу из обыкновенного репчатого лука, которую необходимо прикладывать к месту нарыва.
- Надо взять 20 грамм коры ивы и залить ее 1 стаканом крутого кипятка, а затем поставить на медленный огонь на 20-30 минут. После того, как отвар будет теплым, в нем следует смочить небольшой кусочек бинта и приложить его к месту нарыва. Лучше всего этот метод использовать на ночь.
- Если у вас на огороде растет лилия кудреватая, то ее можно будет прикладывать к месту нарыва.
- Так же хорошо помогает отвар их посевного кориандра. Для этого вам нужно будет взять 1 чайную ложку посевного кориандра и залить его 1 стаканом крутого кипятка Настаивают его 30-40 минут. После того, как готовый отвар остынет, в нем следует смочить бинт или ватку и приложить к месту нарыва.
- травмы и повреждения кожи (при бритье, уколах и порезах загрязненными предметами и др.),
- нарушение правил гигиены,
- снижение защитных сил организма при простуде, хронических заболеваниях.
- расположение гнойника (чирья) на лице (особенно в носогубном треугольнике), на пальцах и кистях рук, в области слухового прохода, молочной железы, в паху;
- снижение иммунитета;
- механическое воздействие (попытки выдавить гнойник).
- сильная боль в области нарыва (чирья);
- глубокое расположение гнойника или расположение его в опасных местах (см. выше);
- ухудшение общего самочувствия (повышение температуры тела, увеличение лимфоузлов , слабость);
- наличие фоновых заболеваний (сахарный диабет, хронический гепатит , хронические болезни почек, сердца, частые простуды, СПИД);
- несколько гнойных очагов на коже.
- избыточная потливость, чрезмерное выделение кожного сала, акне;
- редкое промывание и частое загрязнение кожи;
- гормональная нестабильность;
- потребление блюд, бедных витаминами, избыток транс-жиров, быстрых углеводов в рационе;
- низкая иммунная защита (местная и общая);
- нарушения в обменных процессах;
- эндокринные, неврологические нарушения, болезни крови, сосудов;
- дисбиоз кишечника, гепатит;
- очаги рецидивирующих хронических заболеваний в организме;
- отравления хронического характера, включая интоксикацию алкоголем и промышленными веществами;
- длительные стрессовые состояния.
- абсцесс мозговых оболочек, менингит, септический флебит церебральных сосудов;
- воспаление и тромбоз лимфатических и венозных путей, флебит лицевых вен;
- лимфаденит (воспаление лимфоузлов);
- множественные поражения гнойными метастазами печени, почек, сердца, суставов;
- заражение крови.
- Стадия инфильтрации.
- температура повышается (от 37,5 С);
- появились симптомы воспаления и инфицирования смежных тканей – зона покраснения вокруг гнойника увеличивается;
- долгое время «головка» не назревает (более 7 дней);
- крупный воспаленный узел образовался у ребенка моложе 10 лет;
- нарыв появился на лице, шее или в ушном проходе;
- патология возникла у пациента с болезнями сердца, иммунодефицитом, ревматоидным артритом, сахарным диабетом, раковым процессом, на фоне приема противоопухолевых, гормональных средств, препаратов, подавляющих иммунитет.
- Выдавливать, прокалывать и резать чирей. Такие манипуляции очень часто приводят к обширному распространению инфекции, развитию абсцесса, тромбофлебита лицевых вен, инфицированию мозговых тканей и общему заражению крови с высоким риском гибели пациента.
- Использовать согревающие процедуры в первой фазе – когда наблюдается только покраснение кожи, уплотнение и болезненность, но еще не образовалась четко оформленная конусовидная выпуклость. Это также способствует углублению и расширению инфекционного процесса.
- При другом диагнозе некоторые медицинские и народные средства способны принести вред. Так, мазь Вишневского не применяют при лимфадените, нагноившейся липоме, не используют на лице.
- Салициловая кислота в виде мази 10% или присыпки;
- Левосин, мазь Вишневского, Ихтиоловая, Бактробан, Йоддицерин.
- Если выход наружу центрального гнойно-некротического стержня затягивается, применяют специальные ферменты, как в форме раствора, так и в виде присыпки: иммобилизованный трипсин 0,5 – 1%, химотрипсин, химопсин. Они способствуют отторжению отмерших тканей, облегчают выход гноя, разжижая его, ускоряют заживление.
- Кетанол, Анальгин в сочетании Парацетамолом (по половине таблетки);
- наружно, чтобы уменьшить боль, накладывают повязку с азотнокислым серебром (раствор 1%).
- Нагноение продолжается не меньше 7 дней.
- На верхушке воспаленного узла сформировался выступающий бело-желтый очаг.
- Область покраснения вокруг конуса гнойника уменьшилась и стала более четко очерченной, отграничивая его от здоровой кожи.
- Целесообразно надеть очки, чтобы не допустить попадания гнойных выделений на слизистую глаз.
- Обработайте всю область воспаления спиртом. Осторожно проколите гнойную верхушку стерильной иглой от шприца (лучше немного сбоку). Это не больно, поскольку нервных рецепторов в этой зоне нет.
- Собирайте вытекающий гной стерильными салфетками, постоянно меняя их. Не используйте вату – ее волокна забивают канал оттока гноя.
- Если вместе с гноем появляется плотный стержень, аккуратно подтяните его наружу щипцами. Стержень из мертвых клеток и гноя удаляют только, когда он полностью сформировался и отделился от смежной ткани.
- Можно совсем легко надавливать на чирей снизу, чтобы удалить все его содержимое до появления из ранки сукровицы (жидкости с кровью).
- Обработайте ранку перекисью водорода (3%) и наложите марлевую повязку с мазью Левосин или Левомеколь.
- если поднялась температура, ухудшилось общее состояние;
- если гнойник вскрыт, но стержень не вышел, или гнойное содержимое выходит дольше 3 дней;
- если зона покраснения увеличилась, отекла, уплотнилась, или стала ярче;
- если дергающая или тупая болезненность усилилась, или распространилась на соседнюю область.
- если очаг нагноения более 5 мм;
- если появляется множество гнойников;
- если поднимается температура и появляются признаки интоксикации;
- если гнойник находится в паху, подмышке, на затылке, у носа или губ, внутри ноздрей, в ухе;
- возникает осложнение в виде лимфангиит и лимфаденита;
- происходит углубление процесса до развития карбункула, абсцесса, гидраденита, флегмоны;
- у пациентов с сахарным диабетом, тяжелыми патологиями почек, сердца.
- Макролиды – Эритромицин, Спирамицин или цефалоспорины (Цефтриаксон, Цефалексин);
- Клоксациллин (для взрослых 4 раза в сутки по 500 мг), Рифампин 600 мг однократно в день, Клиндамицин в суточной дозе 150 мг;
- Линкомицин (Мицивин, Лиоцин), Фузидин;
- Триметоприм, Римактан, Сульфаметоксазол, Рифампицин, Доксициклин, Вибрамицин, Миноциклин;
- иногда – Диклоксациллин.
- Лепешки из смеси ржаной муки, теплой воды и меда. Густую массу накладывают на место воспаления, меняя через 3 – 4 часа. Результат эта процедура дает на ранней стадии, когда фурункул еще не сформировался. Нередко приостанавливает его развитие.
- После вскрытия нарыва солевые примочки с обычной и йодированной солью можно использовать каждые 4 часа. Чтобы получить лечебный солевой раствор нужной концентрации для взрослых, смешивают 3 столовые ложки соли (не больше) с 1 литром воды. Для лечения ребенка берут 2 чайные ложки на стакан кипяченой воды.
- Вытягивание гноя с помощью лука. Луковку разрезают, 30 минут запекают в духовке при 180 °С, затем мякоть густо распределяют на участке нагноения, фиксируя мягкой повязкой. Меняют через 5 – 6 часов.
- Лечение сырым картофелем. Овощ натирают, отжимают, иногда добавляют чайную ложку меда, и делают повязки с лечебной массой до 3 – 4 раз в сутки.
- Вытягивание гноя с помощью алоэ или «столетника». Молодой нежный лист срезают, удаляют колючки и разминают. Накладывают на чирей повязку, которую меняют 5 – 6 раз в день. При созревающем фурункуле все процессы ускоряются, и гнойник быстрее вскрывается. Применяют на любой стадии. При не нарывающем фурункуле в ранней стадии возможно полное стихание воспалительных явлений.
- На стадии истечения содержимого из вскрытого нарыва сок алоэ смешивают с оливковым маслом в равных частях, смачивают в составе марлю и накладывают ее, закрепив пергаментом и бинтом. Держат такой компресс 12 часов, затем делают новый.
- Гречневая каша на воде. Вареная гречка также используется для лечения фурункула. Ложку очень густой каши намазывают на марлю, прикладывают к воспаленному месту, меняя на свежую смесь через 4 часа.
- неразвитость иммунной системы и структуры кожи (особенно у малышей моложе 5 лет);
- гормональная нестабильность;
- активность сальных, потовых желез;
- болезни пищеварительного тракта, дисбактериоз, дерматиты;
- частые микротравмы, контакт с загрязненными объектами при играх;
- несоблюдение гигиены, неправильное питание.
- Антибиотические средства, включая Цефалексин в порошке для суспензии и Фузидин-натрий, которые могут использоваться в лечении грудничков.
- В обязательном порядке ребенку дают витамины группы B, Никотиновую кислоту, витамин A и C. В тяжелых случаях назначают витамины в ампулах.
- Простой способ насытить организм витамином B – прием пивных дрожжей в таблетках, очень часто применяемый при фурункулезе.
- С целью укрепления местного и общего иммунитета в возрастной дозе и учетом возможных аллергических реакций применяют мумие, настойку элеутерококка, аралии, пантокрин.
- Аптечные препараты для стимуляции защитных сил применяют только после разрешения педиатра. К ним относятся Серамил, Деринат, Миелопид, Ликопид, Полиоксидоний, Октагам, Интраглобин.
- сахарный диабет;
- постоянные стрессы;
- механические повреждения кожи;
- вредные условия труда;
- авитаминоз;
- переохлаждение;
- отсутствие должной гигиены.
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
- 5 стадия
- Нарывы нельзя выдавливать или срезать. Рекомендуется максимально ограничить поражённый участок от соприкосновения с руками, тканью, предметами.
- При первых признаках гнойника с покраснением и зудом кожа должна обрабатываться антисептиком. Можно нанести немного йода туда, где будет образовываться стержень.
- Течение нарыва не усложняется, если его мажут зелёнкой или обрабатывают ихтиоловой мазью.
- После самостоятельного вскрытия гнойника наносят антисептики и противомикробные мази.
- Для быстрого нарывания гноя нельзя использовать влажные припарки. А любое тепло категорически не рекомендуется при фурункулах в области лица. Инфекция может быстро распространиться вглубь кожи.
- Назначать самостоятельно препараты от нарывов нельзя.
- Ржаной хлеб
- Репчатый лук
- Золотой ус
- Хозяйственное мыло
Распространённые причины, способствующие развитию инфекции:
Все эти факторы могут способствовать активному размножению золотистого стафилококка, живущего в каждом организме здорового человека. Именно жизнедеятельность этих бактерий вызывает появление множественного фурункулёза.
Очаги чаще всего появляются в ягодично-бедренной, паховой зонах, поясничном отделе. Высыпаниям на голове характерна запущенность общего состояния здоровья. Поэтому, если появился фурункул без изначальных признаков появления в других местах на теле — вряд ли это фурункулёз. Однако могут быть редкие случаи исключения, поэтому при малейших проявлениях стоит обращаться за консультацией в медучреждение, чтобы лечить болезнь на ранней стадии.
Чем лечить нарыв?
Если у вас появился нарыв на пальце, то его можно будет вылечить следующими методами:
Еще для лечения нарывов некоторые люди используют следующие отвары:
Во время лечения нарывов, вы должны помнить о том, что самостоятельное лечение возможно только тогда, когда нарыв имеет начальную стадию. Если же нарыв имеет запущенную форму, то его лечение должно осуществляться строго под наблюдением врача.
Для лечения запущенных форм нарывов многие врачи рекомендуют делать ванночки с марганцовкой, которая поможет избавиться от нарыва и избавит вас от попадания в ранку инфекции. Для этого вам нужно будет развести небольшое количество марганцовки в воде, чтобы получился розовый цвет, а затем в этой воде следует попарить палец, где имеется нарыв.
Если во время проведения лечения количество гноя увеличилось и не наступает облегчения, то тогда следует сходить к врачу-хирургу. Для удаления гноя врач использует местную анестезию и при этом разрез будет не слишком большим. После проведения нарыва, следует ежедневно менять повязку и при этом обязательно пить противовоспалительные препараты. Длительность лечения нарыва у хирурга составляет от 3 до 7 дней, в зависимости от нарыва.
Как лечить гнойный нарыв на пальце руки возле ногтя
Нарыв (чирей) — это болезненная припухлость, шишка, узелок, который формируется на фоне покрасневшей и горячей кожи. В центре нарыва образуется гнойник — очаг беловато-желтого цвета, отграниченный от окружающих тканей.
Нарывом или чирьем в просторечие называют гнойные заболевания кожи и мягких тканей: гнойники или абсцессы. Причиной заболевания являются различные гноеродные бактерии, чаще всего стафилококки и стрептококки. Предрасполагающими факторами могут быть:
Так, например, частое появление нарывов (чирьев) на коже наблюдается у больных сахарным диабетом . Нарыв на пальце или возле ногтя нередко образуется у людей рабочих профессий, часто травмирующих руки. Гнойники в области волосяных луковиц под мышками, на лице, в паху, как правило, образуются после неаккуратного бриться, особенно в жаркое время года, когда сложно все время поддерживать кожу в чистоте.
Нарыв, гнойник, чирей: симптомы
Нарывы развиваются постепенно. Сначала на коже под действием бактерий образуется очаг воспаления. Кожа над ним краснеет, припухает, становится теплее и плотнее окружающих тканей на ощупь. Появляется болезненность. В дальнейшем боль и отек кожи нарастает. В центре образуется очаг размягчения тканей — полость, заполненная гноем.
Если чирей расположен в поверхностных слоях кожи, его хорошо видно как ограниченное пятнышко беловато-желтого цвета. При глубоком расположении очага гной может не просвечиваться сквозь кожу. Тогда можно прощупать мягкое, заполненное жидкостью образование.
Если гнойная полость хорошо отграничена от окружающих тканей нарастает боль, чувство напряжения и давления в области нарыва. Иногда боль достигает такой интенсивности, что не дает заснуть, может быть дергающей, пульсирующей или ноющей. При благополучном развитии событий кожа над гнойником прорывается, его содержимое выделяется наружу в виде вязкой беловато-желтой жидкости, иногда с примесью крови. После этого сразу наступает облегчение. Ранка покрывается корочкой и заживает в течение нескольких дней.
К сожалению, организм не всегда легко справляется с нарывами. Если бактерии, вызвавшие заболевание, обладают выраженными агрессивными свойствами, помимо местных симптомов возникают общие жалобы. Повышается температура тела, появляется ломота в мышцах, суставах, головная боль, слабость, потеря аппетита. В непосредственной близости от гнойника можно прощупать увеличенные лимфатические узлы.
Иногда организму не удается отграничить нарыв от здоровых тканей и гной устремляется вглубь, распространяясь в подкожную жировую клетчатку, вдоль сухожилий, мышц, кровеносных сосудов и нервов. В этом случае остановить процесс очень сложно. В особо тяжелых ситуациях инфекция может проникнуть в костную ткань, вызвав гнойное расплавление костей — остеомиелит. Все эти осложнения очень опасны и требуют неотложного лечения в больнице. Вероятность неблагополучного развития событий увеличивают:
Нарыв, гнойник, чирей: когда обратиться к врачу?
Если гнойник уже сформировался, единственным возможным исходом является его опорожнение. Гной никогда не рассасывается, и вылечить нарыв можно, только удалив его содержимое. Ожидание того, что чирей вскроется самостоятельно может занять несколько дней и сопровождается риском осложнений. Если же вы хотите быстрее избавиться от боли и предотвратить тяжелое течение заболевания лучше обратиться к врачу.
Дополнительным поводом для посещения врача являются следующие факторы:
Лечением гнойных заболеваний кожи занимается хирург. На приеме он осмотрит вас и может сразу же вскрыть гнойник. Обычно это делается в условиях поликлиники — амбулаторно, госпитализация может потребоваться только при выраженных общих симптомах, больших размерах гнойника, его глубоком расположении или высоком риске осложнений. Операция проводится под местной анестезией (обезболиванием) и занимает обычно 10-15 минут. Выбрать хорошего хирурга
После обезболивания хирург делает разрез над гнойником и удаляет его содержимое. При глубоком расположении нарыва врач может оставить в ране дренаж — обычно полоски латекса по которым в течение нескольких дней будет вытекать гной. Швы на гнойники обычно не накладывают, кожа заживает самостоятельно. Для ухода за раной потребуются перевязки.
Если врач рекомендует госпитализацию, вы можете воспользоваться нашим сервисом, чтобы выбрать хорошую клинику для лечения нарыва. В больнице существуют условия для более серьезных хирургических вмешательств, кроме того, медицинский персонал будет наблюдать за вашим самочувствием и осуществлять уход за послеоперационной раной. Некоторые виды нарывов трудно удалить под местным обезболиванием, хирургам нужно больше времени, чтобы очистить рану от гноя, поэтому может потребоваться наркоз. Кроме того, в больнице обычно используют общее лечение: введение антибиотиков, препаратов, укрепляющих иммунитет и помогающих бороться с инфекцией.
Фурункулом называют острое воспалительно-гнойное образование на коже, начинающееся с воспаления волосяного фолликула с последующим вовлечением в процесс подкожных тканей, которое вызывает золотистый или белый стафилококк. Как быстро вылечить фурункул в домашних условиях и не допустить осложнений?
В обиходе патологию именуют нарывом или чирьем. Чирей может образовываться на любом участке тела, кроме ладоней и подошв, где не имеется волосяных луковиц, но чаще развивается на лице, затылке, спине, ягодицах, бедрах, в слуховом проходе.
При распространении процесса (образовании множественных нарывов), или частом их появлении заболевание диагностируют как фурункулез.
Причины возникновения фурункула
К основным причинам возникновения этой патологии относится:
Степень опасности нарыва связана с местом его локализации.
Наибольшую угрозу осложнений несут нарывы, возникающие на голове (особенно в области губ и носа), на затылке и шее, в паху, в складках ягодиц, во впадине подмышки, в глубине слухового прохода.
Эти участки насыщены большим количеством кровеносных и лимфатических сосудов, расположенных близко к поверхности, поэтому гноеродные организмы легко попадают в кровь, вызывая:
Симптомы фурункула
Болезненные симптомы связаны со стадией развития нарыва.
На участке кожи возникает покалывание, зуд, а через 1 – 2 дня появляется болезненное уплотнение и покраснение.
2. Стадия созревания.
На 3 – 4 день в центре инфильтрата формируется поднимающийся над уровнем кожи воспаленный конусообразный узел размером от 2 до 50 мм. Кожа приобретает багровый цвет, становится горячей, отек тканей прогрессирует. Пациент страдает от сильной «дергающей» боли.
На 5 – 7 день нарыв еще сильнее набухает, краснеет, а на его вершине в виде желто-белой головки образуется пустула – пузырь с гноем. Внутри, в центре узла формируется и уплотняется стержень, состоящий из омертвевших (некротизированных) тканей и гноя.
На 7 – 9 день нарыв вскрывается с истечением большого объема гнойных выделений. Внутренний стержень отторгается еще в течение 1 – 2 суток. После вскрытия боли сразу стихают, воспалительные явления уменьшаются.
3. Стадия заживления.
Язва на месте вскрывшегося гнойника очищается от остатков содержимого и постепенно затягивается путем рубцевания, приобретая красновато-синюшный цвет.
Общие признаки болезни проявляются по-разному, что зависит от локализации чирья, его размера, возраста больного.
Если воспаленный узел крупный, расположен в области головы, или на коже имеются множественные образования, возникают: повышение температуры, озноб, головная боль, тошнота, в крови – повышенная СОЭ, увеличенное количество лейкоцитов.
Продолжительность патологического процесса при условии вовремя предпринятого лечения от 10 до 12 дней.
Следует отличать фурункул от остиофолликулита – поверхностного воспаления у выходного отверстия волосяной луковицы, угревой болезни – акне, при которой прыщи появляются в связи с нарушением оттока кожного сала, и воспаления протоков потовых желез у грудных детей.
Важно! Не пропустите развитие более тяжелых патологий, признаки которых схожи с симптоматикой фурункула. Они требуют интенсивной терапии антибиотиками, хирургического лечения только в стационаре. К ним относят: карбункул, абсцесс, гидраденит («сучье вымя»), флегмона.
Лечение фурункула в домашних условиях
Как избавиться от фурункула в домашних условиях, учитывая, в какой фазе созревания он находится.
Лечение дома возможно, только, если чирей небольшой (до 5 мм), нет повышенной температуры и признаков отравления бактериальными токсинами (тошноты, слабости, головной боли).
Немедленное обращение к врачу требуется при следующих аномальных состояниях:
Чего делать нельзя:
Мази и средства, ускоряющие прорыв гнойника
Местное лечение нарыва направлено на ускорение процесса созревания и вскрытия гнойника, снижение отека, боли, предупреждения распространения воспалительных явлений на соседние ткани.
До наложения мазей, требуется обработка кожи вокруг гнойника перекисью водорода 3%, салициловым, борным, камфорным спиртом от краев зоны воспаления к центру, чтобы предотвратить диссеминацию (распространение) гнойного процесса.
Не стоит тратиться на дорогостоящие препараты, поскольку старинные, но действенные средства гораздо результативнее.
Наружные средства, помогающие созреть «головке», размягчить эпителий и уменьшить боль:
Повязки с мазью Вишневского, Ихтиоловой, Левосином, которые активируют кровообращение в зоне нагноения, приводят к ускорению созревания фурункула. Дважды в день используют так называемую «ихтиоловую лепешку», нанося чистый ихтиол на гнойник и прикрыв его небольшим рыхлым слоем натуральной ваты. При высыхании «лепешка», легко смывается кипяченой водой. Процедуры делают 2 раза в сутки, до истечения гноя.
Линимент Синтомицина вытягивает гной даже при затянувшихся патологических процессах.
Важно! Многие хирурги активно возражают против применения влажных согревающих компрессов, припарок, объясняя это мацерацией (влажным набуханием) кожи вокруг нарыва, что облегчает распространение инфекции.
Поэтому для ускорения назревания головки нарыва лучше использовать сухие компрессы, которые проводят до 10 раз в сутки по 15 минут.
Применяют или натуральную нагретую ткань или мешочек с мелкой солью, которая активно обеззараживает воспаленный участок, ускоряет созревание и ограничивает воспалительный процесс, не позволяя ему расширяться.
Важно! Помните, что никакие тепловые процедуры недопустимы при повышенной температуре.
Хорошо облучать воспаленный участок ультрафиолетом (если дома есть УФ-лампа) или позволить солнечным лучам согревать его и обеззараживать. По назначению врача на стадии созревания используют токи УВЧ.
При выраженной «дергающей» боли целесообразен прием обезболивающих и противовоспалительных препаратов:
Удаление фурункула
Врачи настаивают, что самостоятельность при удалении нагноившегося образования, опасна, но если чирей уже «дозрел» и находится не в области головы, можно с особой осторожностью помочь ему вскрыться.
Как понять, что нарыв можно вскрыть?
Следует дождаться стадии, на которой чирей уже «готов» лопнуть самостоятельно. Этот этап характеризуется следующими признаками:
Запомните! Вскрывая не дозревший гнойник, вы лишь «поможете» инфекции распространиться вглубь и на соседние ткани.
Операция по вскрытию нарыва и удалению стержня
Если вы ошиблись со стадией созревания и видите, что гной не удаляется полностью очистить, ни в коем случае не продолжайте давить на уплотнение.
Если гной будет накапливаться снова, или стержень еще не отторгнулся, 2 – 3 дня придется повторять процедуру удаления содержимого.
Внимание! Немедленно обращайтесь к хирургу:
Когда начинать пить антибиотики?
Антибиотикотерапия при фурункулах необходима только в определенных состояниях.
Антибиотические средства, принимаемые в таблетках или вводимые внутримышечно, назначают на 5 – 10 дней в следующих случаях:
Чаще всего назначают:
Стафилококк способен быстро обретать сопротивляемость к противомикробным препаратам, поэтому не стоит их самостоятельно назначать. Во многих случаях нужно провести бактериальный «посев» — исследование на чувствительность патогена к антибиотикам.
В случаях поражения кожи метицеллин-устойчивым штаммом золотистого стафилококка врач может назначить Ванкомицин.
Кроме того, антибиотикотерапию часто сочетают с назначением сульфаниламидных и антигистаминных средств, типа Пипольфена, Димедрола, Супрастина, хлористого кальция, которые снижают чувствительность клеток к бактериальным ядам и токсинам распадающихся тканей.
Народные методы лечения фурункулов
Народные средства эффективны в качестве вспомогательного лечебного средства.
Врачи не пришли к единому мнению о правильности применения согревающих влажных компрессов.
Многие специалисты опасаются, что это ведет лишь к усугублению процесса. Поэтому все народные средства с использованием примочек, компрессов, влажных процедур следует или согласовывать с врачом, или внимательно отслеживать «поведение» гнойника во время использования таких средств. При малейшем ухудшении, увеличении уплотнения или покраснения, следует незамедлительно обращаться к врачу.
Среди домашних рецептов, помогающих ускорить процесс вытягивания гноя и формирование головки фурункула, наиболее действенными считаются следующие:
Лечение фурункулеза у детей
Фурункулез – аномальное инфекционное состояние, при котором на коже появляется большое количество кожных нарывов на разных этапах развития. Фурункулез может быть ограниченным, проявляясь на отдельных участках или общим (распространенный, диссеминированный), в острой и хронической форме.
Развитие множественных очагов происходит после разнесения инфекции из первичного очага. Это часто случается при отсутствии антисептической обработки и неправильном вскрытии фурункулов.
Детско-подростковый возраст – период, в который фурункулез возникает часто по таким причинам, как:
Фурункулез в младенческом возрасте лечат только стационарно.
В педиатрии при лечении фурункулеза прибегают и к хирургическому лечению, и к назначению тех же препаратов, что и для взрослых, но в возрастных дозировках.
Применяют:
Причины
Часто нарывы отмечаются у людей со сниженным иммунитетом, при плохом питании и неподходящих климатических условиях.
Симптоматика
Проявления нарыва имеют прямую зависимость от длительности инфекции.
В спокойном состоянии на кожных покровах отмечается лёгкое жжение или зуд. В глубине тканей проявляется незначительный дискомфорт с лёгкими болевыми ощущениями при натяжении или мимическом рефлексе. Особой припухлости не наблюдается.
Участок с нарывом становится гиперемированным. В центре гнойника чётко различается припухлость. Незначительный отёк за границей нарыва может распространяться и на здоровые ткани. Инфильтрация усиливается, поднимается к верхним слоям кожи, натягивая её. Появляется характерный блеск поражённой ткани. В фолликуле скапливается гной, который постепенно уплотняется. В месте нарыва и вокруг него отмечается болезненность в спокойном состоянии. Инфекция сопровождается общим ухудшением здоровья – головной болью, слабостью и повышенной температурой. В этой стадии нарыв начинает созревать.
В центральной части нарыва образовывается стержень с элементами некроза в виде чёрного уплотнения. В этом месте регенерация клеток возбудителя уже не осуществляется. Вокруг стержня расположена оболочка гноя, находящегося под высоким давлением.
В этот период ткани над нарывом приводятся в максимальное натяжение, что способствует его прорыву. Поражённая ткань лопается, а содержимое гнойника вытекает наружу. Произойти это может самостоятельно или под механическим воздействием.
Больной начинает чувствовать себя лучше, снижаются болевые ощущения, спадает отёк. Постепенно регенерация клеток восстанавливается, а на месте бывшего гнойника сохраняется небольшой рубец.
Нарывы часто бывают в единичном проявлении, но при слабом иммунитете новые образования сменяют старые после заживления.
Предотвращение осложнений
Медикаментозное лечение нарывов
Обязательно проводятся мероприятия по скорому вскрытию гнойника, отхождению содержимого и купированию инфекции. После обращения к врачу определяется вид нарыва. Обычно для прорыва воспалённой кожицы применяется салициловая кислота. Она быстро разъедает клетки эпителия, после чего начинается отхождение гноя. Если ткани имеют плотное образование и возникает риск углубления инфекции, врач применяет стерильный медицинский инструмент. После этого в рану вставляется резинка для дренирования. По ней будет осуществляться отхождение гнойных масс. Сверху устанавливается стерильная повязка. Для облегчения состояния прописываются обезболивающие препараты и противомикробные мази.
При самостоятельном прорыве нельзя ковырять гнойник. Место тщательно обрабатывается перекисью водорода и закрывается сухой стерильной повязкой из бинта. Обрабатывать рану, накладывать антисептики и менять повязку рекомендуется часто до полного заживления раны. Перед тем, как проводить любые манипуляции с фурункулом, необходимо тщательно вымывать руки.
Если на месте нарыва образовывается осложнение в виде распространённого подкожного абсцесса, больного госпитализируют и оказывают помощь в условиях стационара. Там проводят вскрытие гнойника и тщательную обработку тканей. Дополнительно пациенту назначаются антибиотики для ускорения процесса заживления
Народные препараты
В лечении различных видов гнойников отлично зарекомендовала себя альтернативная медицина. Существует масса доступных рецептов, при которых образование, прорыв и заживление поражённого участка проходит без осложнений. Процесс регенерации тканей значительно усиливается, а болезненность снижается.
Это средство издавна применялось не только для лечения нарывов, но и гангрены. Свежий хлеб из ржаной муки солится и тщательно пережёвывается. После перемалывания его во рту полученной кашицей обильно обкладывают поражённое гнойником место, закрывают тканью и завязывают, чтобы смесь не отпала. Благодаря действию этого рецепта происходит быстрый прорыв гнойника и заживление.
Пчелиный продукт обладает массой полезных свойств. Но самая поразительная его польза заключается в заживлении ран. Для рассасывания гнойника делают специальную лепёшку. Берётся равное количество мёда с мукой и тщательно перемешивается. Такое средство можно применять и при первой стадии, когда нарыв ещё не созрел, и при второй, если требуется быстро вытянуть гной.
Известно, что греть нарывы нельзя. Но рецепт с тёплой печёной луковицей опровергает этот медицинский факт. Большая луковица запекается в духовке, разрезается и в горячем виде прикладывается к нарыву. Каждые четыре часа требуется новая половинка печёного лука. Если не полениться и применить этот рецепт, несозревший гнойник быстро рассосётся. Также печёный лук способствует угнетению и распространению инфекции на соседние здоровые ткани.
Сила этого растения в горшочке легендарная. Золотой ус заживляет любые гнойные раны, даже если в них начинается стойкий абсцесс. Для этого выбирается самый толстый стебель, разрезается вдоль или очищается от кожуры. Затем золотой ус немного нагревается и накладывается на поражённый участок. Кашицу из мякоти золотого уса часто смешивают с небольшим количеством мёда. Процедуру лучше проводить на ночь. Утром повязка меняется, а нарыв смазывается любой мазью против гноя.
Кусок мыла необходимо настрогать или натереть с помощью тёрки. Для приготовления достаточно 300 мл воды. Ею заливается подготовленный продукт и ставится на огонь. Мыло варится до полного испарения жидкости. Затем смесь снимается с огня, остужается и выкладывается на повязку. Подготовленный бинт прикладывают к поражённому участку и фиксируют. Смена повязки производится 2-3 раза в день. При обильных гнойных выделениях из нарыва смену повязок делают чаще.
Лечение нарывов необходимо проводить комплексно. На фоне сниженного иммунитета развивается хронический фурункулёз, который оставляет на теле серьёзные рубцы и шрамы. Это сильно отражается на психологическом состоянии больного в плане эстетики. Защитную функцию организма поддерживают иммуномодуляторами, витаминными комплексами и включением здорового образа жизни. Обязательной является регулярная гигиена. Женщинам, склонным к воспалительным процессам в волосяных фолликулах, рекомендуется отказаться от агрессивных видов депиляций, которые приводят к врастанию волосков.
Абсцесс кожи гнойного характера, который локализован в области волосяного фолликула, называется фурункул или чирей. Как выглядит этот кожный недуг? Фурункул имеет вид большого красного бугорка, в центре которого можно увидеть гнойник. Возрастная категория, которая наиболее подвержена образованию чирей – это люди 12-40 лет. Чаще всего гнойники появляются в таких частях тела как лицо (65% всех случаев), грудь, руки, спина, ягодицы, область паха, волосистая часть головы, подмышечные впадины.