Скарлатина у детей: симптомы, лечение, профилактика, фото
Содержание статьи
- Скарлатина у детей: симптомы, лечение, профилактика, фото
- Причины
- Симптомы скарлатины у детей
- Лечение скарлатины
- Осложнения
- Профилактика скарлатины у детей
- Вас может заинтересовать
Скарлатина — острое инфекционное заболевание, характеризующееся общей интоксикацией, лихорадкой, воспалением небных миндалин и точечной сыпью по всему телу. В основном возникает скарлатина у детей, взрослые ей болею намного реже.
Возбудителем является гемолитический стрептококк, чаще всего Streptococcus pyogenes. Основные симптомы скарлатины обусловлены не самим стрептококком, а токсином, который бактерии выделяют в кровь.
Источниками возбудителя инфекции являются больной скарлатиной или любой другой клинической формой стрептококковой инфекции и бактерионоситель. Зачастую при невыраженных или неясных симптомах, скарлатину принимают за банальную ангину, а ребенок является очагом потенциальной инфекции для других детей.
Наиболее часто за медицинской помощью обращаются дети в возрасте от 3 до 10 лет, что связано с несовершенством иммунных механизмов защиты организма. Сегодня мы рассмотрим скарлатину более детально, узнаем первые симптомы заболевания у детей, посмотрим фото, а также методы лечения и профилактики.
Название болезни происходит из латыни и буквально обозначает «ярко-красный», видимо, из-за самого очевидного симптома скарлатины – характерной красной сыпи.
Скарлатина — заболевание бактериальной природы, возбудителем которого является β-гемолитический стрептококк группы А, также вызывающий другие стрептококковые инфекции — ангины, хронические тонзиллиты, ревматизм, острый гломерулонефрит, стрептодермии, рожу и др.
Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания, вероятность передачи инфекции полностью исчезает спустя три недели после развертывания клинической симптоматики.
Основными путями заражения являются:
- воздушно-капельный (например, при разговоре и при чихании);
- бытовой (через белье, игрушки, и другие предметы обихода);
- пищевой (через продукты питания).
Факторы, способствующие развитию заболевания:
- холодное время года (осень, зима);
- хронические заболевания миндалин, глотки;
- острые вирусные инфекции (ОРВИ, грипп);
- низкий иммунитет.
Заразен человек с 1-го по 22-й день болезни. Наиболее часто недугом болеют в осенне-зимней период.
Содержание
Причины возникновения диатеза, и какую опасность он представляет
Диатез чаще всего возникает тогда, когда детский организм впервые сталкивается с неизвестным веществом. У грудничков это происходит, когда меняется режим питания. Медики выделяют ряд причин, способствующих возникновению диатеза:
- наследственность;
- неправильный образ жизни матери во время беременности;
- неблагоприятная экологическая ситуация;
- прикорм, введённый неправильно;
- влияние факторов окружающей среды;
- профилактические прививки;
- неподходящий климат.
Рассмотрим более подробно причины:
Неправильный образ жизни матери в период беременности Не все мамы соблюдают диету, когда вынашивают дитя, кормят его грудью. Будущая мать должна корректировать своё питание, чтобы внутриутробное развитие проходило нормально. Она должна отказаться от продуктов, вызывающих аллергию, таких как шоколад, мёд, цитрусовые, клубника, красные яблоки, белок яйца. Красители, искусственные ароматизаторы, добавки также способствуют возникновению диатеза.Прикорм, введённый неправильно Незнакомые продукты надо вводить постепенно согласно возрасту. Мать должна внимательно следить, как реагирует организм ребёнка.Влияние факторов окружающей среды В воздухе есть аллергены: пыль, шерсть животных, цветущие растения. Раздражителями служат синтетические вещества, красители, входящие в состав игрушек, одежды. Диатез опасен тем, что он часто перерастает в болезни пищеварительной системы, респираторные болезни. Острые инфекции на фоне данной предрасположенности вызывают осложнения.
Симптоматика
Для всех разновидностей диатеза существуют общие характерные симптомы:
- ослабленный иммунитет;
- красные шелушащиеся пятна;
- нарушение стула.
Виды диатеза у детей
Лечение диатеза обычно бывает долгим. Педиатр определяет разновидность предрасположенности, назначает лечение. Согласно наиболее распространённой классификации выделяются основные формы диатеза:
- аллергический;
- нервно-артритический;
- лимфатический.
Аллергический
Характеризуется повышенной чувствительностью к аллергенам. Передаётся генетически. Проявляется опрелостями, зудом, сухими корочками на коже грудничка в возрасте нескольких месяцев. Продолжается до 2 лет.
Нервно-артритический
Развивается на фоне наследственного фактора. В основе лежит нарушение обменной системы младенца. Характерны расстройства питания, сна, нервная возбудимость, сыпь на лице.
Лимфатический
Этот вид диатеза выражен недостаточностью лимфатической системы. Для него характерно увеличение лимфатических узлов. На его фоне часто развиваются ангина, фарингит. Причинами являются наследственность, кислородное голодание плода.
Что делать, если у ребёнка диатез
Начальные признаки диатеза видны по пятнам красного цвета на щеках малыша, шелушащиеся и покрытые корочкой. Также возможны кашель, нарушение стула. Диатез чаще всего проявляется у детей от шести месяцев до трёх лет. Если появившиеся на щёчках малыша прыщики, пятнышки стали шелушиться с образованием чешуек, надо предпринять следующие действия:
- Вспомнить, какие новые продукты, лекарственные препараты принимал малыш.
- Расспросить близких родственников о предрасположенности к аллергическим реакциям.
- Подумать, злоупотребляла ли мать данными продуктами и лекарствами в период беременности и лактации.
- Обратиться к педиатру, донести до него необходимую информацию. Доктор поставит диагноз, подберёт лечение.
Если замечены признаки диатеза, необходимо обращение к педиатру. При необходимости дополнительного обследования возможны консультации дерматолога, аллерголога.
Диагностика
Чтобы терапия была эффективной, важна ранняя диагностика. У детей диатез обычно распознаётся сразу после появления первых признаков. Ярко-красные шелушащиеся щёки служат сигналом. Педиатр замечает язык с неровными контурами. После опроса родителей он устанавливает причину диатеза. Делают пробы, анализы крови, мочи.
Медикаментозное лечение
Доктор определяет разновидность диатеза, назначает лечение. Для эффективности терапии необходимо выявить причину предрасположенности, устранить провоцирующие факторы. Лечение диатеза должно быть комплексным и включать в себя:
- лекарства, снимающие наружные симптомы;
- препараты, устраняющие проблему изнутри;
- лекарства, восстанавливающие микрофлору кишечника.
Лекарства, снимающие наружные симптомы
Если диатез проявляется в виде сухих шелушащихся ранок на щёчках малыша, необходимо защитить кожу младенца от пересыхания. Для этого применяют мази негормонального происхождения. С первых дней жизни можно использовать мазь «Бепантен». Она увлажняет кожу, оказывает заживляющее действие. Противопоказанием использования мази «Бепантен» является чувствительность к компонентам препарата. Мокнущие раны необходимо подсушивать, например, при помощи суспензии «Циндол», которая является антисептиком на основе цинка. С четырехмесячного возраста применяют крем «Адвантан», который позволяет устранить зуд, воспаление.
Препараты, устраняющие проблему изнутри
Если причиной диатеза является дисбактериоз кишечника, поможет суспензия «Энтерофурил». Она разрешена для лечения детей с одного месяца. Противопоказанием является непереносимость фруктозы. Если диатез появился у новорождённого, используется безопасный препарат «Энтеросгель». Он выводит из организма токсины, аллергены.
Лекарства, восстанавливающие микрофлору кишечника
Для восстановления и поддержания нормального состава микрофлоры кишечника необходимы пребиотики. Они содержатся в молочных продуктах, овощах, фруктах, ягодах, злаковых и бобовых растениях. Если младенец не получает достаточного количества пребиотиков с пищей, надо добавлять их в виде лекарственных препаратов, таких как «Дюфалак», «Хилак форте», «Лизоцим». Нельзя заниматься самолечением. Только доктор имеет право назначать медикаментозную терапию.
Народные средства
Для облегчения симптомов диатеза хорошо подходят отвары трав. Они оказывают противовоспалительное ранозаживляющее действие, дезинфицируют, успокаивают кожу малыша. Народные средства оказывают щадящее действие. Следующие советы помогут родителям облегчить состояние младенца:
- Поражённые места смазывать дёгтем с растопленным нутряным салом в пропорции 1:1.
- Купать младенца в воде с добавлением отвара из череды и ромашки аптечной.
- Обтирать больные места отваром веток черёмухи. Также отвар добавляется в воду для купания.
- Смазывать поражённую кожу мазью из высушенных и сожжённых цветков тысячелистника, смешанных со сливочным маслом.
Травы рекомендуется использовать, купленные в аптеке, так как они прошли радиологический контроль. Самостоятельно собранные травы могут содержать соли тяжёлых металлов и нанести вред вместо ожидаемой пользы.
Профилактические меры и прогноз
Диатез вызывает у детей неприятные болезненные ощущения. Можно ли снизить его вероятность?
Рассмотрим правила поведения, которые позволяют уменьшить риск возникновения диатеза:
- новое блюдо вводить не чаще одного раза в неделю небольшими порциями;
- одежда, непосредственно контактирующая с кожей младенца, должна быть из натуральных волокон;
- ограничить контакт с домашними животными;
- не давать малышу продукты, вызывающие аллергию;
- не перекармливать, чтобы пища успевала перевариваться.
Своевременная диагностика и грамотная терапия обеспечивают благоприятный прогноз, позволяют избежать неприятных последствий. Диатез на щеках у детей в настоящее время стал достаточно распространённым явлением. Соблюдение женщиной режима питания во время беременности и лактации, постепенное последовательное введение прикорма в рацион грудничка позволяют уменьшить вероятность появления предрасположенности. Если данные меры не помогли избежать диатеза, то при первых его признаках необходимо обратиться к доктору. Облегчить состояние малыша можно при помощи народных средств.
Рекомендуем посмотреть видео по теме:
Диатез у детей. Симптомы. Профилактика. Лечение
— Оценок:
Другие интересные статьи:
Правильное питание для похудения
Выпадение волос. Причины. Средства
Что беспокоит грудничка но сказать он не может
С чего начать похудение женщине
Неадекватное поведение детей. Детские…
Купание малыша и другие средства гигиены
Секс во время беременности. Позы для каждого триместра

Правильный уход за кожей. Оставайтесь молодыми
Понравилась статья? Поделитесь 🙂
Диатез у детей симптомы, лечение, профилактика
Диатез может проявится не сразу после влияния на организм раздражителя. Например, если кормящая мама съела дольку мандарина, а у ребенка не было никакой реакции на него, то это не значит что теперь маме можно кушать мандарины.
К примеру съев на следующий день мандарин, у ребенка может проявится сыпь, вызванная диатезом.
 Симптомы диатеза могут быть разные:
Симптомы диатеза могут быть разные:
- Сыпь на щечках, или на теле
- Воспалившаяся слизистая
- Сухая и шелушащаяся кожа
- Нарушение стула
- Капризное поведение
Лечение диатеза и профилактика
Все высыпания, которые мы видим на щечках, это не болезнь кожи — это следствия аллергена внутри организма. Следовательно, нужно найти и исключить внешний раздражитель.
Первое, что необходимо сделать — пересмотреть рацион питания. Исключите продукты, которые могут быть аллергенными и являться раздражителями. Записывайте что кушали, анализируйте, обращайте внимание даже на цвет пищи, которую употребляли накануне.
Далее пересмотрите бытовую химию (порошок, моющие, кондиционеры, освежители и т.д.). Если вы стираете вещи ребенку детским мылом, а свой домашний халат порошком для стирки, и при этом ребенок у вас на руках контактирует с халатом, следует задуматься, возможно это может быть причиной. Вообще старайтесь ограничить моющие синтетические средства.
Дома не должно быть пыли, и рядом с ребенком ограничьте мягкие игрушки (пыле сборники). Кстати, игрушки необходимо проверять на состав, краску, из чего и где сделаны.
Так же аллергены могут быть вызваны присутствием домашних животных. Присутствие животного необходимо исключить как минимум на три-четыре месяца. Именно столько времени понадобиться, чтоб очистить помещение от аллергенов животного происхождения. Так что, отправьте погостить питомца к родственникам.
Какое меню подобрать для ребенка
Вначале нужно выяснить, что конкретно приводит к аллергии. Возьмите себе за правило любую реакцию на определенный продукт записывать в «пищевом» блокнотике. Возникающий диатез у ребенка, чем лечить, будет проще выяснить, если малейшие изменения в виде зуда, покраснения, сыпи, кашля или ринита вы увидите мгновенно.
Мамочка, кормящая грудью, должна максимально правильно выбирать свой рацион питания. Вы же хотите на более длительный период сохранить грудное молоко. Зачастую, именно ввод новых компонентов приводит к аллергии. Поэтому, не употребляйте цитрусовые, ограничьте сладкое, исключите шоколад, какао и творожные сырки. Избежать диатеза поможет правильное первое прикладывание к груди, читайте: новорожденный, общение с мамой.
Если вы кормите малыша искусственно или смешано, то понаблюдайте, на какую конкретно смесь у него проявляются признаки аллергии. Лучше не добавляйте в пищу сахар, в крайнем случае, можно сделать сахарный сироп. Пока исключите из рациона младенца соль. Перекармливание тоже может плохо переноситься карапузом, поэтому не кормите слишком много и часто.
Одним из аллергенов является коровье молоко. В него входит более 20 разных белков, но чаще всего только три вида вызывают негативную реакцию. Их можно попытаться разрушить в домашних условиях. Этому способствуют следующие действия:
- Длительное кипячение,
- Высушивание,
- Сбраживание.
Если после проведенной процедуры, вы все равно наблюдаете плохую переносимость данного вида продукта, то постарайтесь максимально долго сохранить грудное молоко. Даже можно на нем в дальнейшем готовить прикорм, когда младенец подрастет и будет готов получать дополнительное питание.
Уход за кожей малыша
При диатезе очень сложно подобрать подходящие рекомендации, которые бы сразу идеально подошли вашему карапузу. Организм каждого индивидуален, поэтому то, что подходит для младенца вашей подружки может не устроить вашего. Выбрать из массы предлагаемых вариантов наиболее подходящий помогут постоянные эксперименты. Только, проводить их нужно аккуратно, чтобы не навредить нежной кожице маленького.
Чтобы уменьшить покраснения и высыпания, необходим ряд процедур. Выполняя их по мере необходимости, вы поможете организму справляться с аллергией.
| Процедура | Как проводить |
| Умывание | Используйте обязательно кипяченую воду или настой ромашки. Делайте это как можно чаще. |
| Гигиеническая ванна | Купание один раз в неделю в кипяченой воде поможет вам уменьшить зуд. Применяйте гигиеническое детское мыло, затем поливайте отваром травы. Лечебными считаются ромашка, череда, зверобой, дубовая кора. Готовить их следует исходя из рецепта, указанного на упаковке. |
| Лечебные ванны | В остальной период рекомендуются ванны, которые будут направлены на лечение. При сухой коже: ежедневное купание с двумя ложками ромашки, зверобоя или веточек березы в марлевом мешочке, опущенном в ванну. При влажной коже: купание раз в два дня с настойкой череды, дубовой коры или слабого раствора марганца. |
Ваш малыш должен находиться в воде не более пятнадцати минут, следите, чтобы температура была около 36°C. В конце процедуры обязательно промокайте кожу чистой прокипяченной пеленкой. В некоторых случаях крапива и чистотел могут вызвать дополнительную негативную реакцию на коже, поэтому используйте их аккуратно. Когда вы зададите вопрос врачу про диатез у ребенка на щеках, чем лечить, то он вам может прописать болтушки или мази, которые можно легко купить в аптеке. Ни в коем случае никакие медикаментозные препараты не используйте «по совету соседки», по всем вопросам обращайтесь только в больницу. Препятствовать расчесыванию кожи карапузом вы можете самостоятельно: надевайте распашонки с зашитыми рукавами или специальные варежки.
В связи с тем, что порошок и косметика являются реальными раздражающими факторами, все детские вещи стирайте только специальными средствами. Обязательно кипятите их и проглаживайте перед использованием.
Профилактика заболевания
Вы же знаете, что недуг лучше предотвратить, чем в дальнейшем заниматься его лечением. Поэтому, направьте все свои усилия на то, чтобы оградить страдающего аллергией ребенка от раздражающих моментов. Основными являются:
- Полностью исключите продукты-аллергены из питания,
- Ожидая появления малыша, в период кормления грудью правильно составляйте свое меню,
- Стирку детских вещей осуществляйте только специальными порошками,
- Осуществляйте постоянный уход за кожей,
- Укрепляйте иммунитет,
- Посещайте педиатра,
- Соблюдайте правильное питание,
- Своевременно выявляйте раздражитель.
Организм младенца определенным образом способен реагировать на различные происходящие в нем неполадки. Одним из таких проявлений является диатез у ребенка на щеках, чем лечить, как избежать более серьезных последствий. Не считайте его безобидным, своевременно выявляйте, выполняйте все назначения доктора, обязательно лечите болезнь, тогда со здоровьем карапуза будет все в порядке.
Интересно: мамочка после родов, худеем быстро.
Симптомы скарлатины у детей
Скарлатина возникает преимущественно у детей, симптомы начинают проявляться спустя 1-7 дней после заражения — это инкубационный период скарлатины. В это время попавший в тело микроб размножается и активно выделяет токсины, но проявлений болезни еще нет.
Заболевание начинается остро — резкое повышение температуры и сильная боль в горле. Также у ребенка начинает болеть голова, начинается озноб и общее недомогание. Значительная интоксикация может провоцировать рвоту. При скарлатине дети жалуются на боли в горле при глотании, поэтому врач при осмотре обычно выявляет поражение миндалин — ангину.
К концу первого дня от начала болезни в области щек, туловища и конечностей появляется розовая точечная сыпь на фоне гиперемированной кожи. Она вначале появляется в области шеи, затем распространяется на спину и верхнюю часть груди.
Сыпь наиболее интенсивна в области кожных складок локтевых сгибов и подмышечных впадин. Часто она сопровождается зудом. Лицо больного «пылает», но вокруг рта и носа остается бледный носогубный треугольник неповрежденной кожи (симптом Филатова). При надавливании на месте высыпания сыпь исчезает на время, но потом вновь появляется.
Именно сыпь при скарлатине у детей является основным, самым патогенным симптомом, и объясняется действием эритрогенного токсина на мелкокалиберные сосуды как в коже, так и в других органах.
Подведя итоги, выделим первые признаки заболевания:
- быстрое повышения температуры до 39-40С;
- гиперемии задней стенки глотки, миндалин, дуг язычка, мягкого неба;
- головная боль, ломота в мышцах, слабость;
- повышенная подвижности или, наоборот, апатия и сонливость;
- рвота, тахикардия;
- боли в горле, увеличения переднешейных лимфоузлов;
- покраснения языка и гипертрофии его сосочков.
К 3-5-м суткам заболевания самочувствие больного улучшается, температура тела начинает постепенно снижаться. Высыпания при скарлатине проходят примерно через неделю после начала заболевания, оставляя после себя сильное шелушение кожи, которая с поверхности ступней и ладоней слезает целыми пластами. Интенсивность шелушения напрямую зависит от обилия и продолжительности существования сыпи.
Скарлатина у детей, симптомы которой приносят инфицированному ребенку массу неудобств, серьезное заболевание, поэтому необходимо вовремя обратиться к доктору, чтобы не возникло осложнений. У взрослых иногда отмечается стертая форма течения заболевания, характеризующаяся незначительной интоксикацией, умеренным катаральным воспалением зева и скудной, бледной, кратковременной сыпью.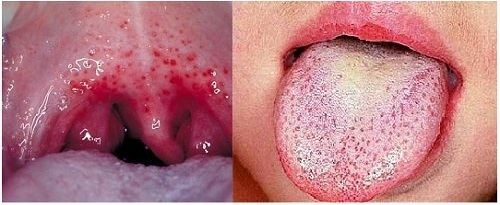
Профилактика скарлатины у детей
Общие меры профилактики скарлатины подразумевают своевременное выявление больных и носителей инфекции, их должная изоляция от коллектива, осуществление карантинных мероприятий.
Больного ребенка необходимо изолировать в отдельную комнату, его следует обеспечить отдельными вещами и посудой. Изоляция может прекратиться только после полного выздоровления. На людей, контактировавших с больным скарлатиной (например, в группе детского сада), накладывается карантин на 7 дней.
Вас может заинтересовать
-
Скарлатина у взрослых: фото, симптомы, лечение, профилактика
Скарлатина у взрослых — симптомы и лечение, фото Скарлатина является инфекционным заболеванием, которое отличается острым…
-
Краснуха у детей: фото, симптомы и лечение, профилактика
Краснуха у детей: фото, симптомы и лечение, профилактика Краснуха у детей — широко распространенное острое…
-
Корь у детей: симптомы, лечение, фото, профилактика
Корь у детей — фото, симптомы и лечение, профилактика Корь у детей — типичная вирусная…
Причины появления сыпи при крапивнице
Сыпь — обязательный атрибут крапивницы. И ее причины зависят от разновидности заболевания. Есть два основных типа патологии:
- Аллергический. При первом контактировании с веществом-провокатором он «запоминается» тучными клетками — посредством механизма с участием иммуноглобулина Е. При повторном контактировании с аллергеном организм проявляет гиперчувствительность и выдает немедленную реакцию. В кровь выбрасывается большой объем гистаминов, интерлейкинов и прочих веществ. Иммунная система воспринимает его как чужеродный и вредоносный организм.
- Псевдоаллергический. Формируется из-за воздействия внутренних и внешних факторов. Таких как бактериальный и вирусные инфекции, чрезмерная физнагрузка, температурные перепады. Иммуноглобулин Е и иммунная система в данном случае не затрагиваются.
Высыпания при обоих типах различны. Фото сыпи крапивницы есть в сети.
Цепочку внутренней реакции можно описать следующим образом: при контакте с веществом-провокатором проницаемость капиллярных стенок увеличивается.
Это приводит к возрастанию объема тканевой жидкости, кровь интенсивно приливает к коже, истонченные стенки капилляров не справляются и появляются зуд, покраснение, высыпания.
Список возможных аллергенов, приводящих к сыпи:
- пищевые продукты (море- и пчелопродукты, бобовые и орехи, фрукты);
- медикаменты (чаще — антибиотики, обезболивающие и противовоспалительные);
- бытовые средства (включают в состав агрессивные вещества);
- парфюмерные и косметические средства;
- пыль;
- животная шерсть и пух;
- яд насекомых (выделяется при укусе пчел, муравьев, шмелей и т.д.).
Это — наиболее распространенные случаи. Однако есть специфические аллергены вроде солнечного излучения и вибрации бытовых приборов. Что именно вызвало высыпания, выясняется в кабинете врача.
Симптоматика
Для крапивницы характерна сыпь в виде волдырей розовато-красного оттенка, которые слегка возвышаются над кожной поверхностью.
При аллергической форме высыпания отличаются следующими характеристиками:
- интенсивный зуд за несколько минут до появления сыпи;
- ярко-красный подтон образований (после надавливания приобретают белесый цвет);
- размер отдельных образований от 2-3 мм до 10-15 см;
- ровные и ясно очерченный края волдырей;
- область вокруг волдыря также красноватая.
Псевдоаллергическая уртикария имеет несколько видов высыпаний в зависимости от подтипа. Однако в целом они такие же, как и при аллергической.
Итак, какая сыпь при крапивнице:
- Солнечная крапивница. Мелкая сыпь с волдыристыми образованиями до 1-2 мм в диаметре. Цвет розовый, вокруг — красная окантовка. Проявляется через несколько минут после солнечного воздействия.
- Холодовая. Сыпь появляется неравномерно: либо сразу после воздействия холода, либо — спустя 10 часов. Размер волдырей — от совсем мелких точек до больших пятен. Локализация — на месте холодового воздействия.
- Аквагенная. Высыпания образуются на самых нежных участках и напоминают ожоги. Нередко прогрессируют. Кожа становится очень сухой. Иногда сыпи может не быть — только зуд.
- Механическая. Может проявляться в двух вариантах. Первый — царапинообразные волдыри, возвышающиеся над кожей и сильно зудящий. Ночью зуд интенсивнее. Второй вариант — круглые светлые волдыри с темно-красной окантовкой.
- Стрессовая. Образования крупные и округлые, могут сливаться в одно или несколько пятен. Оттенок розоватый и бледный. Иногда центр может быть белым, а окантовка — розовой.
- Холинергическая. Сыпь мелкая. Иногда настолько, что незаметна. Обычно выходит в верхней части туловища — на предплечьях, груди, спине, шее.
Таким образом, следует различать сыпь по типу крапивницы. При хронической уртикарии образования имеют правильную форму и ясно очерченные края. Локализация непостоянна и спонтанна. Цвет — менее красный, чем при остром протекании.
Высыпания у детей
Детские высыпания практически не отличатся от клинической картины у взрослых. Однако они более мелкие и могут проявляться быстрее и обильнее — из-за неокончательной сформированности иммунитета. Кроме того, высыпания могут выйти на слизистых — это происходит чаще, чем у взрослых.
Сыпь в виде крапивницы может перейти в розовато-коричневые узелковые образования. Напоминают мелкие пузырьки. Их важно не расчесывать. В противном случае сформируются эрозии и корки.
При длительном протекании сыпи симптомы могут осложниться. Появятся:
- беспокойность и раздражительность;
- проблемы с аппетитом;
- рвота;
- запор или понос.
Чаще всего патология проявляется из-за пищевых продуктов. Особенно при экссудативном диатезе, которым нередко страдают дети на искусственных смесях.
Следующие по распространенности причины — прогрессирование инфекции, аллергия, патологии ЖКТ и чувствительность к бытовым или косметическим препаратам.
Как правило, уртикария бесследно уходит примерно к 3-7 годам. Однако в редких случаях она может остаться на всю жизнь или перейти в другое заболевание — диффузный нейродермит.
Лечение сыпи при крапивнице
При сыпи крапивницы причины и лечение определяются доктором. Он исследует патогенез и назначит подходящие меры. Однако в любом случае первоочередная мера — исключить из жизни пациента провоцирующие факторы.
Пути терапии могут включать:
- Медикаментозные препараты внутреннего приема. Делятся на два типа — средства немедленной помощи и препараты курсовой терапии. Первые применяются однократно в сложных случаях, когда симптоматика осложняется. Как правило — в виде инъекций адреналина и других средств. Вторые назначаются врачом и часто включают сорбенты, антигистаминовые средства, иммуностимуляторы и кортикостероиды. Желательно применять медикаменты последних поколений.
- Лекарства наружного применения. Успокаивающие и антиаллергенные мази, кремы, гели. Применяются на всех стадиях болезни.Особенно эффективны в самом начале.
- Физиотерапия. Воздействие на больные участки ультразвуком, обучение ультрафиолетом, обработка кожи аппаратом Дарсонваль. Также могут назначить прием радоновых и сульфидовых ванн.
- Витамины. Нужны для улучшения иммунной функции. Нередко назначаются В-витамины, РР, С и А. Также будут полезны минералы вроде магния.
- Диета. Первоочередно — отказ от потенциальных продуктов-провокаторов. Во вторую очередь — правильный и разнообразный рацион, содержащий большой объем зелени, овощей и белков. В некоторых случаях показаны бифидобактерии.
Терапию важно начинать как можно раньше. В противном случаев сыпь может дать осложнения, а при определенных обстоятельствах — перейти в хроническую форму.
Профилактика сыпи и возможные последствия
В первую очередь важно регулярно показываться врачу — чтобы верно диагностировать патологию. Сыпь, похожая на крапивницу, может быть симптомом краснухи.
Остальные профилактические меры:
- забота о состоянии иммунной системы;
- регулярное применение успокаивающих и увлажняющих кремов и гелей;
- отсутствие перенапряжение и длительного стресса;
- избегание находиться в душном не проветриваемом помещении;
- ношение свободной одежды и обуви из натуральных материалов;
- периодический прием успокоительных (обговаривается индивидуально с доктором);
- регулярные легкие закаливания;
- соблюдение показанной диеты.
Также возможно применение народной медицины, однако предварительно стоит проконсультироваться в больнице.
Если протекание патологии хроническое, осложнения могут развиться по двум путям:
- Развитие инфекции. У пациента может сформироваться и прогрессировать грибковое или бактериальное заболевание. Причина — попадание возбудителя в поврежденные участки кожи, чему может способствовать расчесывание или длительная терапия антибиотиками.
- Гиперпигментация. Развивается вследствие продолжительного нахождения по солнцеизлучением. Лицам с хроническим протеканием уртикарии категорически противопоказано долго находиться на прямом солнце, а также пользоваться солярием.сыпь похожая на крапивницу
Также, во всех случаях крапивницы, у некоторых больных симптоматика может осложняться отеком Квинке. Отек обычно поражает лицо и гортань, вызывая проблемы с дыханием. Если вовремя не предпринять действия, возможен летальный исход.