 Дакриоцистит у новорожденных достаточно распространенное офтальмологическое заболевание. Своевременное диагностирование патологии позволит провести правильную терапию, предотвратит неприятные последствия.
Дакриоцистит у новорожденных достаточно распространенное офтальмологическое заболевание. Своевременное диагностирование патологии позволит провести правильную терапию, предотвратит неприятные последствия.
Домашнее лечение может навредить малышу, поэтому нужно обратиться к врачу.
Содержание
ПРИЧИНЫ
Причинами заболевания могут быть:
- Патология носа и окружающих тканей вследствие воспаления или травмы.
- Непроходимость носослезного протока к моменту рождения ребенка, из-за наличия так называемой желатинозной пробки, не рассосавшейся к моменту рождения.
В норме, свободное сообшение между носослезным протоком и полостью носа формируется на 8-м месяце внутриутробного развития. Обычно у всех людей слеза из глаза по слезоотводящим путям идет в носовой ход. К слезоотводящим путям относят: слезные точки, слезные канальцы, слезный мешок и слезно-носовой канал, который открывается под нижней носовой раковиной в 1,5 – 2,0 см от наружного носового отверстия (здесь слезная жидкость испаряется благодаря движению воздуха при дыхании). Сзади полость носа сообщается с верхним отделом глотки (носоглоткой).
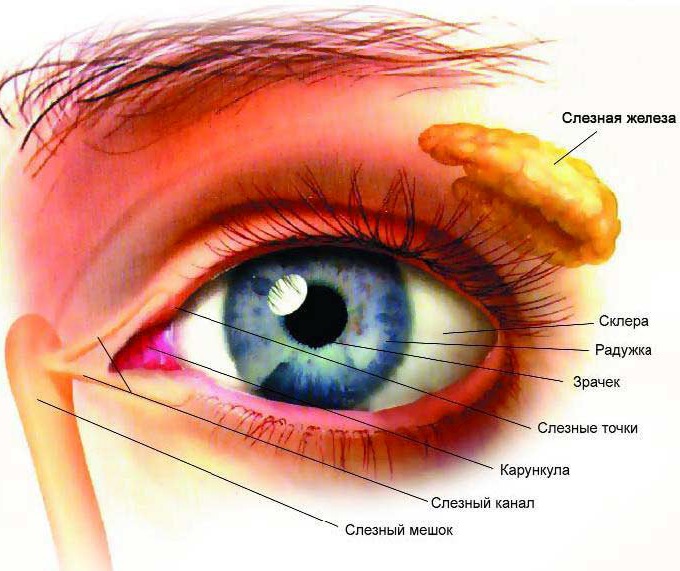 В период внутриутробной жизни у ребенка в слезно-носовом протоке имеется желатинозная пробка или пленка, которая защищает его от околоплодных вод. До этого времени выходное отверстие слезного канала закрыто тонкой перепонкой. К моменту рождения у большей части перепонка рассасывается, либо прорывается при первом крике ребенка. Если же пленка не рассасывается или не прорывается, то возникают проблемы со слезоотведением. Как и в большинстве случаев, исход заболевания зависит от своевременной диагностики и вовремя проведенного лечения.
В период внутриутробной жизни у ребенка в слезно-носовом протоке имеется желатинозная пробка или пленка, которая защищает его от околоплодных вод. До этого времени выходное отверстие слезного канала закрыто тонкой перепонкой. К моменту рождения у большей части перепонка рассасывается, либо прорывается при первом крике ребенка. Если же пленка не рассасывается или не прорывается, то возникают проблемы со слезоотведением. Как и в большинстве случаев, исход заболевания зависит от своевременной диагностики и вовремя проведенного лечения.
ЛЕЧЕНИЕ
 После установления диагноза непроходимости слезных путей при наличии воспалительного процесса назначается противовоспалительное лечение. Если лечение не дало желаемого результата, то необходимо проведение зондирование слезно-носового канала в условиях глазного кабинета.
После установления диагноза непроходимости слезных путей при наличии воспалительного процесса назначается противовоспалительное лечение. Если лечение не дало желаемого результата, то необходимо проведение зондирование слезно-носового канала в условиях глазного кабинета.
Под местной анестезией (обезболивание), с помощью конических зондов Зихеля, расширяются слезные точки и слезные канальцы, затем более длинный зонд Боумена вводится в слезно-носовой канал и прорывает имеющуюся там пробку, затем канал промывается дезинфицирующим раствором. После проведения зондирования необходимо обязательно 1 неделю проводить массаж для профилактики рецидива, связанного с образованием спаечного процесса.
Зондирование неэффективно лишь в тех случаях, когда дакриоцистит обусловлен другими причинами: аномалия развития слезно-носового канала, искривление носовой перегородки и др.
У взрослых можно попытаться добиться проходимости слезных путей их форсированным промыванием дезинфицирующими растворами.
Лечение
Воздействие лечебных мероприятий при дакриоцистите у новорожденных направлено на восстановление проходимости и функций носослезных каналов, ликвидацию воспалительных проявлений и санацию слезных систем.
Методы терапии:
- Массаж слезного мешка. Происходит ликвидация желатинообразной пробки (эмбриональной пленки). Правильному выполнению массажа обучается мама пациента. Систематические процедуры эффективны. Практически 35% детей, возраст которых не превышает двух месяцев, выздоравливают полностью.
- Промывание конъюнктивальной полости. Процедура проводится при помощи антисептических средств, травяных отваров комплексно с антибактериальными глазными каплями. К данной группе препаратов относится: Тобрамицин, Левомицетин, Гентамицин.
- Комплексная терапия: УВЧ, прием антибиотических препаратов. Назначение представленных средств будет зависеть от степени тяжести патологии.
- Зондирование слезных канальцев. Используется, если массажные и консервативные манипуляции не оказали лечебного воздействия. Эмбриональная пробка разрывается при помощи механического воздействия. Эффективность лечения достигается 95% случаях.
- Бужирование совместно с местным лечением. Проведенные курсы терапии полностью купируют воспалительный процесс, исключают рецидивы. После процедуры назначается медикаментозная терапия, продолжительность от 60 до 120 дней.
- Операция. Назначается, если малоинвазивные мероприятия безрезультатны. Дакриоцистит продолжает прогрессировать (до 7 лет), ребенку показано хирургическое вмешательство. Восстанавливается сообщение слезного мешка с носовой полостью.
Если формируется абсцесс или флегмон назначается вскрытие гнойной жидкости. После процедуры — прием антибиотических препаратов.
https://medglaza.ru/zabolevaniya/bolezni/dakriotsistit-novorozhdennyh.html
Массаж
При диагнозе «дакриоцистит» у новорожденных показаны массажные процедуры. Манипуляции способствуют очищению слезных мешков от гнойной субстанции, открыванию канальцев. Чтобы манипуляции были эффективными, потребуется подготовка.
Для мамы она заключается:
- в подстригании ногтевой пластины (чтобы не нанести вред малышу);
- в тщательном мытье рук перед процедурой;
- в разогреве кожи рук (если они холодные);
- в смазывании пальцев детским кремом (для легкого скольжения).
При необходимости, тщательно вымытые руки можно обработать асептическим раствором.
Гнойную и слизистую субстанцию при дакриоцистите, образовавшуюся в области глаз ребенка, ликвидировать ватными дисками, смоченными в травяных отварах или растворе Фурацилина. Для каждого глаза используется новый диск.
Массаж и его проведение:
- Сдавливается слезный мешок. Освобождается проток для выхода гнойных масс. Чтобы не нанести травму ребенку, надавливать аккуратно, не причиняя боль нежным хрящикам и косточкам малыша.
- Скользящими движениями пройтись по переносице (вдоль носослезных путей).
- Пальцем дотронуться до слезного мешка. Провести толчкообразные движения (не применяя усилий), направляя ориентир к глазу (от внутреннего угла, затем вниз). Действие способствует порыву эмбриональной пленки.
- Палец возвращается в начальное положение. Повтор процедуры: 5 -6 раз.
- Глаза закапываются назначенными каплями (Витабактом, раствором Левомицетина).
Массаж выполняется со стороны мембраны. Капли закапываются в оба глаза для предотвращения распространения инфекции на здоровый участок. Первую массажную процедуру проделывает врач офтальмолог.
Глазные капли
Данное заболевание глаз выражается повышенным слезотечением и гнойными выделениями. Точный диагноз определяет врач. Исходя из степени поражения, назначается терапия, которая заключается в массаже и приеме антибактериальных капель.
Лечение при дакриоцистите у новорожденных проводится:
- Колларголом. Противомикробные капли, которые снимают воспаление слезного мешка, ликвидируют формирование слизи. Показания: детям с рождения. Противопоказание: гиперчувствительность к компонентам.
- Витабактом. Антибактериальный препарат. Показание: новорожденным, дети старшего возраста, взрослые. Противопоказание: чувствительность к составляющим компонентам.
- Вигамоксом. Антибиотический, противомикробный медикамент. Показания: груднички, дети от 1 до 20 лет. В составе содержится гидрохлорид моксифлоксацин.
- Флоксалом. Противомикробные капли с антибиотическим воздействием. Показания: новорожденные, дети возрастом от 1 года. Активный компонент — офлоксацин.
- Левомицетином. Антибактериальный лекарственный препарат, обладает противовирусным эффектом. В состав входит: хлорамфеникол. Грудничкам назначается в исключительных случаях, при запущенных формах патологии. Противопоказание: беременные женщины, непереносимость компонентов.
Глазные капли назначаются врачом – офтальмологом. Недопустимо самостоятельное применение глазных препаратов.
Во избежание ухудшения течения дакриоцистита и неэффективности применения препаратов в каждом конкретном случае требуется пройти диагностику у профильного специалиста.
Симптомы
Как диагностировать дакриоцистит? Первые симптомы дакриоцистита проявляются в течение нескольких дней после рождения малыша. Поражение наблюдается в области одного глаза, в исключительных случаях – в обоих.
Симптомы:
- повышенное слезотечение;
- слизистые и гнойные выделения в углах глазного яблока;
- воспалительный процесс, характеризующийся отечностью, покраснением.
Если не производится лечение, гнойная жидкость застаивается, развивается флегмона слезного мешка. Тогда общее состояние малыша ухудшается.
Наблюдается повышение температуры тела, признаки интоксикации. При подозрении на флегмону, потребуется обращение к специалисту.
Зафиксированы случаи, когда дакриоцистит проходит самостоятельно на 21 день после рождения ребенка. Но такой исход не гарантирован, поэтому обращение к врачу – обязательная мера.
Врожденный вид — последствия
Практически 35% процентов новорожденных рождаются с глазной патологией – дакриоциститом. Причины развития болезни: врожденная блокада выходов слезных протоков.
Если на протяжении 10 суток мембрана не рассасывается, устанавливается диагноз – врожденный дакриоцистит.
К причинам возникновения заболевания относится:
- пленка, закрывающая устье носослезной системы;
- анатомические особенности (зауженное устье, узкий отдел перехода слезного мешка в проток, складки, клапаны, костные гребни);
- условно патогенные микроорганизмы.
При присоединении болезнетворной микрофлоры (при наличии врожденного дакриоцистита) течение болезни значительно осложняется.
Последствия: флегмона слезного мешка, отечность и припухлость кожного покрова, уменьшение глазных щелей. Без проведения терапевтических мероприятий развивается гипертермия, флегмона может привести к абсцессу, после его вскрытия формируется фистула.
Чтобы не допустить осложнений, при первых проявлениях врожденного дакриоцистита проводится диагностика.
Для определения патологии грудника берется слезно – носоглоточная проба с использованием 0, 5 % раствора флюоресцеина. При запущенных формах назначается рентген с применением контрастного вещества. После проведения диагностических мероприятий назначается лечебная терапия. Она будет зависеть от степени закупорки.
Зондирование
Зондирование показано малышам в возрасте от 1 до 3 месяцев. Перед проведением операции ребенок осматривается отоларингологом. Если врачом определяется структурная аномалия носовой перегородки, то выбирается другая тактика хирургического вмешательства.
При нормальном строении до начала зондирования:
- проверяется кровь на свертываемость;
- исследуется внутренняя полость слезного мешка;
- проводится осмотр у педиатра (на наличие иных патологий);
- берется заключение аллерголога;
- определяется степень закупорки, проводится проба Веста.
Перед операцией запрещено кормление грудного ребенка.
Проведение процедуры:
- ребенок кладется на стол;
- глаза закапываются анестетиком;
- положение головы закрепляется;
- в слезно – носовые каналы вводится зонд для расширения;
- вводится зонд Боумена для ликвидации пленки;
- каналы промываются антисептическими растворами.
Операция длится от 7 до 10 минут, проводится под местным анестетиком. Если в тридцатидневный срок, состояние ребенка не улучшилось, назначается повторное зондирование.
Своевременная диагностика и терапия дакриоцистита у новорожденных поможет избежать рецидивов и осложнений.
Причины возникновения
К развитию дакриоцистита приводят многочисленные факторы, чаще всего имеющие врожденный характер. Так, патология может возникнуть вследствие аномалий развития слезного канала, когда он сформирован не в полной мере.
Родовые травмы могут так же спровоцировать развитие дакриоцистита (например, если процесс прохождения ребенка по родовым путям матери затянулся, и врачу пришлось использовать акушерские щипцы для его извлечения).При появлении ребенка на свет мембрана, перекрывающая слезные каналы, разрывается. Обычно это происходит в момент, когда малыш издает свой первый крик. В некоторых случаях этого не происходит.
Существует ряд дополнительных факторов риска, которые могут спровоцировать возникновение недуга:
- ринит в хронической форме течения;
- аномалии строения носовой перегородки (ее искривление);
- водянка, поражающая слезный мешок;
- слишком узкий носослезный канал.
Осложнения и последствия
Дакриоцистит не считается опасным заболеванием для детей самого младшего возраста, успешно поддается лечению.
Однако, если терапевтические меры не принять вовремя, могут развиваться различного рода неприятные осложнения, такие как:
- Обширный воспалительный процесс в области тканей век.
- Скопление гнойного содержимого в полости слезного мешка, его инфицирование.
- Кистозные образования в слезном мешке. Эту проблему можно заметить и визуально: в данной области глаза появляется хорошо заметное уплотнение различных размеров.
- Гнойный воспалительный процесс, затрагивающий всю область глаз, что, в конечном итоге, может привести к стойкой потере зрения.
- Заражение крови.
- Воспаление головного мозга.
Если само заболевание не представляет особой опасности для здоровья и жизни крохи, то его последствия, возникающие при неправильном лечении или его отсутствии, могут оказаться весьма серьезными, негативно сказывающимися на общем состоянии организма малыша, способными привести к инвалидности, летальному исходу.
Как делать специальный массаж?
Массаж необходимо выполнять регулярно, по 5-6 раз в день. Лучше всего проводить процедуру незадолго до кормления.Перед тем как делать массаж необходимо запеленать кроху, вымыть руки с мылом, промыть малышу глазки (если в них скопился гной).
Техника массажа такова:
- Подушечки пальцев прикладывают к области слезного мешка (кончики пальцев смотрят на переносицу).
- Легкими надавливающими движениями воздействуют на данный участок глаз по направлению от глаза к переносице.
- Количество массажных манипуляций (движений) 10-20 раз.
Во время массажа из слезного мешка выделяется жидкость, которую необходимо будет удалить по завершении процедуры. Для этого используют ватный диск, смоченный раствором Фурацилина.
Правильно подобранные массажные движения создают перепады давления в области слезного мешка и канальцев. Это способствует отхождению пробки, закупоривающей канальцы, разрыву мембраны.
Причины заболевания
- родовая травма и связанные с ней патологии носослезного канала: искривленные или узкие носовые ходы;
- инфицирование во время родов хламидиями, стафилококком, стрептококком, гонококком;
- преждевременные роды: у детей, появившихся на свет на 2—3 месяца раньше срока, носослезные пути еще не сформированы и заполнены эпителием.
Основные симптомы дакриоцистита у детей
Если присутствуют врожденные патологии носослезного канала, симптомы дакриоцистита появляются уже на 2 неделе жизни:
- покраснение и отек внутреннего уголка глаза на нижнем веке,
- боль в области воспаления,
- белый гной,
- слезоточивость,
- повышение температуры.
При закупорке носослезного канала отек иногда настолько сильный, что глазная щель сужается. Слезный мешок увеличивается в размерах и становится заметным. Изменяется картина крови: повышается число лейкоцитов, возрастает скорость оседания эритроцитов —типичный признак воспалительного процесса.
Лечение дакриоцистита новорожденных
Ни в коем случае не пытайтесь справиться с заболеванием самостоятельно.Лечение требует квалифицированной медицинской помощи и обычно проводится в стационаре в связи с высоким риском гнойно-септических осложнений.ВНИМАНИЕ!!! Первая цифра номера телефона вносится автоматически как +7.
Оставьте свой номер телефона. Вам перезвонит администратор клиники.

Запишитесь на прием
Стоимость приема детского офтальмолога — хирурга
2000 руб.
Чаще всего поражен только один глаз. Если нет инфекции, то, как правило, к 3—4 неделе жизни симптомы спадают. Если проходы по-прежнему заблокированы, развивается абсцесс, который сопровождается скачком температуры, общей интоксикацией. Когда состояние малыша ухудшается, ребенка нужно срочно госпитализировать.
Дакриоцистит новорожденных: консервативное лечение
Если процесс не остановить на начальном этапе, может развиться флегмона — острое гнойное воспаление, которое уже угрожает жизни ребенка. Воспалительный процесс может перекинуться на роговицу, гайморовы пазухи, ухо и даже оболочку мозга. Некоторые родители считают, что дакриоцистит у младенцев лечить бессмысленно, он пройдет самостоятельно. Но болезнь грозит синуситами, сепсисом и менингитом. Недолеченный дакриоцистит новорожденных становится хроническим и требует в будущем серьезного хирургического вмешательства.
Как правило, комплекс лечения включает:
- лекарственные капли,
- массаж,
- промывание носослезных каналов.
Если эти средства не помогают за 7-10 дней, окулист назначает зондирование слезных путей, которое в 98% случаев эффективно. Массаж очень важен при лечении дакриоцистита новорожденных: он стимулирует работу слезных желез, уменьшает скопление гноя, помогает удалить пленку, блокирующую канал. Массаж нужно делать после каждого кормления, 5-6 раз в день, поэтому врач обучит этой технике маму больного ребенка. Следует осторожно надавливать кончиками пальцев на уголки глаз движениями вверх-вниз. Прикасаться к глазам ребенка, конечно, нужно только чистыми руками, чтобы не занести дополнительную инфекцию.
Если после массажа выделение гноя усиливается, значит, массаж выполняется правильно. Правильный и регулярный массаж помогает полностью избавиться от заболевания трети младенцев младше 2 месяцев. Вместе с массажем врачи назначают промывание глаз антибактериальными и антисептическими настоями. Если такое лечение дакриоцистита новорожденных массажем в течение недели не дает положительных результатов, проводится зондирование. Не стоит его бояться: процедура безболезненна и безопасна для ребенка.
Классификация
Дакриоцистит бывает первичным (врожденный дакриоцистит у детей) и вторичным, приобретенным вследствие другого заболевания или внешнего воздействия. Вторичный дакриоцистит бывает двух видов:
- Острый дакриоцистит – резкое, агрессивное течение с образованием гнойного мешка, отека, слезотечения, повышением температуры, требующее немедленного врачебного вмешательства.
- Хронический дакриоцистит у взрослых – вялотекущий процесс со смазанной симптоматикой и незначительным дискомфортом. Имеет волнообразную смену симптомов от острого приступа к хроническому течению.
По форме воспаления разделяют:
- катар слезных каналов;
- стенозирующая форма;
- флегмона слезного мешка;
- эмпиема.
О дакриоцистите у новорожденных детей подробнее читайте здесь. В статье вы найдете 3 эффективных способа лечения.
Для детей при врожденном дакриоцистите основной причиной возникновения являются анатомические отклонения строения слезовыводящей системы глаза: слишком узкие или извилистые каналы, закупорка пленкой, слизистой пробкой, наличие спаек. Неправильное развитие неба, века, лица.
У взрослых преобладают другие причины дакриоцистита:
- Воспалительные, инфекционные процессы глазного яблока: конъюнктивиты, блефариты, ячмень, кератиты. Воспаление провоцирует образование спаек в слезной железе или слезно-носовых ходах.
- Пребывание в запыленных, загрязненных помещениях без средств индивидуальной защиты глаз.
- Ушибы, ссадины, травмы, порезы, инородное тело глаза.
- Сухой кератоконъюнктивит.
- Физическое, химическое, термическое воздействие.
- Возникновение дакриоцистита как осложнения после хирургических вмешательств.
- Онкология носа, костей черепа, глаза, полипы, наросты.
- Прием некоторых медикаментозных средств.
- Образование камней в слезном мешке.
- Очаги воспаления в носу и пазухах: ринит, синусит.
- Аллергический анамнез, снижение иммунологических свойств организма, стресс, переохлаждение, хроническая усталость.
- Нарушение обменных процессов, сахарный диабет.
- Тяжелые системные заболевания организма: туберкулез, ВИЧ, сифилис.
- Сужение каналов может произойти из-за возраста пациента, а также естественного процесса старения.
Симптомы
Дакриоцистит глаза имеет разнообразные симптомы. У детей заподозрить заболевание можно, если покраснел уголок глаза или периодически выкатывается слеза, глазик начал закисать. Не стоит заниматься самолечением, немедленно покажите малыша врачу-офтальмологу.
Что касается взрослых, перечислим симптомы по мере их возрастания:
- появление синдрома мокрого глаза, постоянное стояние слезы в глазу;
- слезотечение на холоде;
- ухудшение, помутнение зрения;
- обильное слезотечение, воспаление, покраснение слезного мясца (уголок глаза возле носа);
- воспаление распространяется на слезный канал и слезный мешочек, симптомами является появление припухлости и гнойных выделений;
- значительная отечность, болезненность век или места проекции слезного канала;
- возможно увеличение подчелюстных лимфоузлов, повышение температуры тела.
Одним из косвенных признаков начинающейся непроходимости слезного канала является слезотечение на морозе. Холод дополнительно сужает каналы оттока и увеличивает выработку слезы, а при наличии нарушений наблюдается обильное слезотечение, которого до этого могло и не быть.
Диагностика
Чтобы понять, забит ли слезный канал у взрослого или ребенка, необходимо собрать анамнез заболевания и жалобы. Далее доктор проводит внешний осмотр, определяет тяжесть, стадию, а также форму течения заболевания.
Для диагностики дакриоцистита используют такие виды исследований:
- Обнаружить стеноз можно с помощью слезно-носовой пробы по Весту. Специальные цветные капли («Колларгол» или «Протаргол») закапывают в конъюнктивальный мешок, при этом в нос вставляется ватный тампон. По истечении времени смотрят на количество красящего вещества на тампоне.
- Дакриоцистография – показывает уровень, на котором происходит закупорка (полная или частичная) слезного канала. Для этого вводят в проток контрастное вещество и периодически делают рентгенографию.
- Риноскопия – полное обследование верхних дыхательных путей, носовых пазух и ходов с помощью эндоскопа.
- Пробное зондирование и промывание стерильным раствором.
- Биомикроскопия глаза.
- МРТ орбит, а также лицевого черепа.
- Если необходимо, добавляется мазок со слизистых на бактериальную микрофлору, лабораторные анализы, консультации смежных специалистов.
Как лечить дакриоцистит
Лечение патологии у ребенка подразумевает выжидательную тактику. Для дозревания, укрепления и развития носослезных каналов необходимо время. При этом используют массаж слезных каналов, слезного мешка во время каждого кормления ребенка. Это поможет разорвать утробную пленку, перекрывающую пути оттока при рождении, а также образовавшиеся спайки без хирургического вмешательства.
Если глазик малыша сильно закисает или присоединилось воспаление, необходимо использовать антибактериальные глазные капли. Какой именно препарат вам подойдет и в какой дозировке, скажет офтальмолог после осмотра ребенка и взятия необходимых анализов.
Лечение дакриоцистита у взрослых объединяет в себе консервативные средства, народную медицину, домашние методы и хирургическое вмешательство. Терапия зависит от возраста пациента, формы, стадии, тяжести дакриоцистита, а также его первопричины.
При большом скоплении гноя в слезном мешке как только начнет выходить пробка, все содержимое эвакуируется в нос, а также исчезает припухлость. Если процесс не осложнен, то исчезновение симптоматики дакриоцистита, слезостояния при закапывании капель в глаз, появление горького привкуса во рту будет верным признаком выздоровления.
Дакриоцистит может пройти и сам при использовании массажных упражнений. Особенно это актуально в детском возрасте, с помощью массажа пробивают до конца не открывшиеся пути оттока слезы.
Консервативное лечение
Консервативное лечение используют при хронической форме заболевания, сужении или стенозе слезовыводящей системы. При обструкции или закупорке острый дакриоцистит капли или мази не вылечат. В этом случае необходимо вмешательство специалиста, вплоть до операции.
Начинают лечение с промывания слезных каналов бактерицидным средством, это может быть «Хлоргексидин», «Фурацилин», перекись, «Диоксидин» или просто физиологический раствор натрия хлорида. Далее для предотвращения распространения, а также размножения инфекции назначают антибактериальные средства.
Мази и капли при дакриоцистите:
- «Ципрофлоксацин»;
- «Мирамистин»;
- «Дексаметазон»;
- «Тобрекс»;
- «Флоксал»;
- тетрациклиновая мазь;
- гентамициновая мазь;
- мазь Вишневского.
Наряду с медикаментозными средствами рекомендуется выполнять специальный массаж при дакриоцистите.
При остром приступе лечение происходит исключительно в стационаре. Назначаются внутримышечно антибиотики (тетрациклин, бензилпенициллин, сульфадимезин), физиотерапевтические процедуры, УВЧ, массаж, глазные капли и мази.
Смотрите видео о ударно-волновой терапии:
Если процесс не разрешается, прибегают к хирургическому вмешательству.
Хирургическое лечение
При отсутствии эффекта от консервативной терапии дакриоцистита у взрослых назначают хирургическое лечение. Взрослым хирургические процедуры проводят под местной анестезией, детям же только под наркозом.
Хирургическое вмешательство делится на несколько вариантов:
- Бужирование – эта методика помогает расширить суженные или стенозированные каналы оттока слезы.
- Дакриоцисториностомия – при помощи этого метода хирург формирует искусственное сообщение между конъюнктивальной полостью и носовой пазухой.
- Зондирование – с помощью этой процедуры маленьким тонким зондом разрывают пленки, спайки, мешающие нормальному оттоку слезы.
Народные средства
Лечение дакриоцистита в домашних условиях возможно только после осмотра врача-офтальмолога и его разрешения. Народные рецепты используют для промывания слезного канала у взрослых глазные капли, компрессы, примочки. Детям нетрадиционная медицина строго противопоказана.
Что делать, если воспалился глазной канал:
- Используйте сок алоэ, 50 на 50 разведенный с кипяченой водой для глазных капель или примочек.
- Водный раствор меда является природным антисептиком, им закапывают глаза при воспалении.
- Сок очанки, настойка чабреца, календулы применяют для компрессов.
- Отваром ромашки, шалфея, листьев березы умываются и промывают слезные каналы.
- Пакетики с черным чаем прикладывают в виде теплых компрессов.
Осложнения и прогноз
Непроходимость слезного канала – серьезная патология как у взрослых, так и у детей. Воспалительный процесс легко может распространиться на соседние органы и ткани, а рядом головной мозг. Если инфекция доберется туда, то последствия будут очень опасны.
Помимо этого, постоянно истончается роговица. Во время сна, из-за нехватки слезы за ночь веко прилипает к роговице. С первым морганием веко ее травмирует, попросту отрывая верхний слой.
Осложнения дакриоцистита:
- Кератит.
- Помутнение роговицы.
- Энцефалит.
- Эндофтальмит.
- Сепсис.
- Абсцесс мозга.
- Флегмона орбиты.
- Абсцесс слезного мешка.
- Менингит.
- Блефарит.
- Конъюнктивит.
Что представляет собой заболевание
У большинства из нас слезы ассоциируются с очень сильными эмоциями: положительными или отрицательными. И мало кто знает, что способность плакать – это показатель здоровья глаз. Слезный секрет, который выделяется в организме человека постоянно (до 1 мл в сутки в спокойном состоянии), увлажняет слизистые оболочки, защищает от патогенных бактерий, даже обладает некоторым обезболивающим эффектом:
- Образуется он в слезных железах, расположенных над внешними уголками глаз в специальных углублениях лобной кости.
- Попадает под нижнее веко и, посредством моргания, омывает глазное яблоко.
- Затем стекает к внутреннему уголку, где собирается, в так называемом, слезном озере.
- Оттуда по специальным каналам течет в слезный мешок, и далее, через слезно-носовой проток попадает в носовую раковину.
- После увлажнения слизистой – испаряется.
Если по каким-либо причинам происходит закупорка слезоотводящих путей, то жидкость накапливается, создавая благоприятную среду для размножения патогенных микроорганизмов, что приводит к воспалению слизистой оболочки слезного мешка. Так возникает дакриоцистит (от греческого – «дакрион» — слеза и «цистис» — пузырь) – заболевание, которому подвержены и дети, и взрослые.
Причины возникновения у грудничков
В утробе матери, функцию слез выполняет околоплодная жидкость. Доступ в дыхательные пути ей преграждает тонкая желатинозная пленка, расположенная в слезно-носовом протоке. Когда малыш делает первый вздох, эта преграда лопается, открывая слёзный канал. Иногда разрыва не происходит, что становится основной причиной врожденного дакриоцистита.
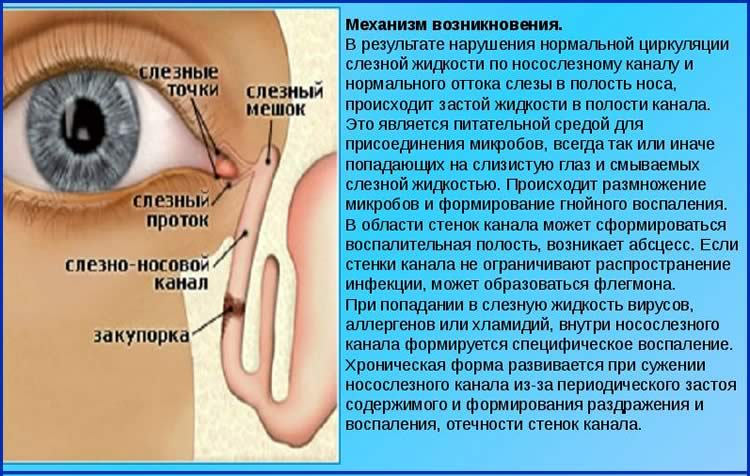 Толчком к развитию заболевания могут также послужить:
Толчком к развитию заболевания могут также послужить:
- индивидуальные особенности строения слезоотводящих путей, в частности, их сужение или патологические изменения в слизистой слезного мешка;
- травмы носа или зрительного аппарата;
- расщелины неба;
- инфекции.
Засорение глаз или попадание в них инородных предметов также способствует развитию дакриоцистита у детей. Только в этом случае речь пойдет не о врожденном, а о приобретенном заболевании.
Симптомы дакриоцистита
Проявляется проблема, как правило, уже на первой неделе жизни грудничка, хотя симптомы могут дать о себе знать и в 2-3 месяца, особенно, если речь идет о недоношенных детках. Внимательная мама сразу же заметит:
- слизистые или гнойные выделения, которые появляются во внутреннем уголке глазика, особенно при надавливании на слезный мешок;
- постоянное слезотечение;
- припухлость нижнего века;
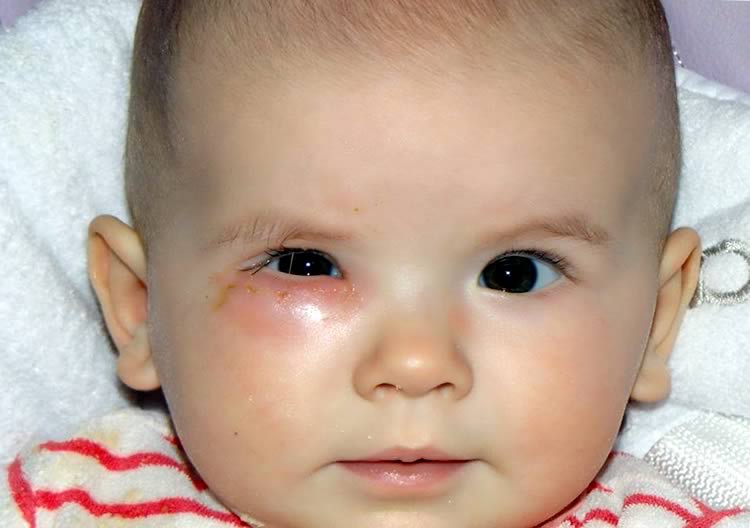
- склеенные и покрытые корочками реснички;
- реакцию ребенка на болезненные прикосновения.
Такие симптомы усиливаются после сна и очень напоминают проявления конъюнктивита – воспаления слизистой оболочки, покрывающей внутреннюю поверхность век и склеру. Отличие в том, что (сравнительная таблица заболеваний):
| Дакриоцистит | Конъюнктивит |
| Одностороннее заболевание | Поражает оба глаза сразу |
| Краснеет лишь часть склеры, чаще внутренний уголок | Краснеет весь глаз |
| Осложняется развитием флегмоны | Появляются густые гнойные выделения |
Реакция на воспалительный процесс сугубо индивидуальна. Некоторых детей беспокоят лишь неприятные ощущения в больном глазу. У других наблюдается острая реакция с повышением температуры и признаками общей интоксикации организма.
При подозрении на непроходимость слезно-носового канала нужно обратиться к врачу, чтобы уточнить диагноз и получить квалифицированную помощь.
Способы лечения
Медицине известны случаи, когда на второй неделе жизни малыша желатинозная пробка разрывалась самостоятельно из-за расширения протоков, и все симптомы заболевания бесследно исчезали. Но такое счастливое стечение обстоятельств случается довольно редко, и, скорее всего, ребенку потребуется специальное лечение. Антибактериальные глазные капли, которыми часто пользуются родители, устраняют гнойные выделения лишь на время. Пока забит носослезный канал, и продолжается застой слезной жидкости, проблема будет возвращаться вновь и вновь. Поэтому лечение врожденного дакриоцистита направлено на восстановление проходимости слезоотводящих путей и, как правило, состоит из:
- Массажа – обычно один курс помогает избавиться от заболевания. Движения настолько просты, что родители легко могут выполнять их, не прибегая к помощи квалифицированного массажиста.
- Зондирования – особой процедуры, направленной на освобождение слезных каналов и промывание их антисептическим раствором, путем введения специальных зондов. Процедура неприятна, но практически безболезненна, так как проходит под местной анестезией, да к тому же гарантирует быстрое восстановление. Терапия будет неполной без курса антибиотикотерапии.
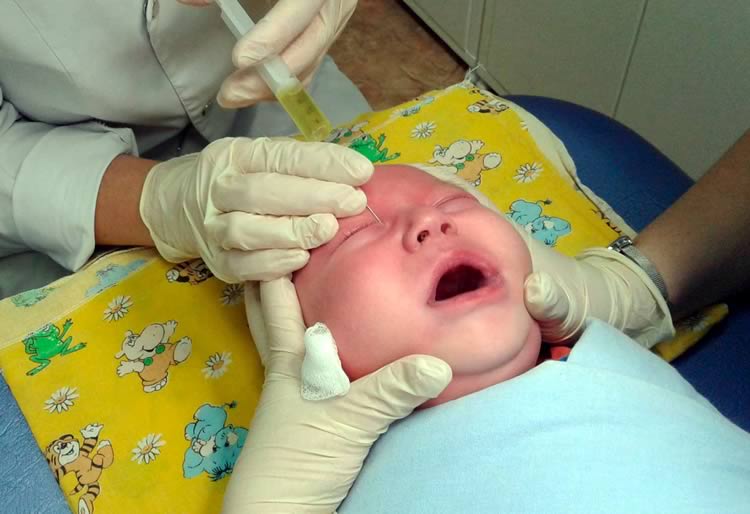
Затягивать с лечением ни в коем случае нельзя: снижение эластичности слезного мешочка и протоков приводит к их дисфункции и развитию осложнений в виде свищей, с выходом в полость носа или на поверхность кожи, и даже нарушение зрения.
Техника массажа
Массаж – это первое средство, которое поможет больному глазику при дакриоцистите. Цель процедуры – при помощи достаточно интенсивного воздействия на слезный мешочек и канал попытаться пробить пленку, и открыть путь для свободного оттока слезного секрета.
Видео: проведение массажа
Помочь новорожденному мама сможет самостоятельно, придерживаясь определенной схемы и правильной техники выполнения массажа:
- Прежде всего, нужно коротко остричь ногти и тщательно вымыть руки.
- Приготовить ватный тампон и антисептик. Это может быть раствор фурацилина, крепко заваренный чай или отвар ромашки.
- Сделать промывание обоих глаз от наружного угла к переносице, каждый раз меняя диск и соблюдая особую осторожность.
- Легкие скользящие движения указательным пальцем по направлению от крыла носа к внутреннему уголку глаза позволят очистить слезный канал от скопления гноя. Важно правильно рассчитать силы, чтобы не повредить нежную хрящевую ткань. Повторить около 10 раз.
- Когда выделения прекратятся – использовать антибактериальные капли (по назначению врача).Теперь нужно поменять направление и 8-10 раз интенсивно провести вдоль носика вниз (см. фото). Такие движения способствуют раскрытию слезных протоков.
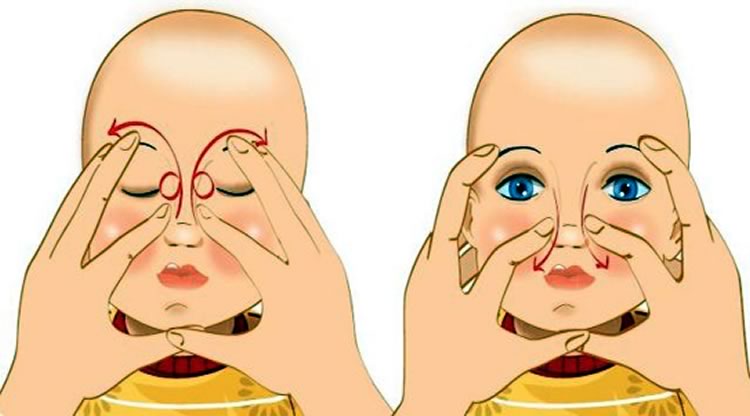 Массировать лучше на ровной и жесткой поверхности, не фиксируя головку младенца. Доктор Комаровский рекомендует повторять сеансы до 8 раз в день. Если спустя две недели улучшение не наступило, нужно обязательно обратиться к врачу для дальнейшего лечения.
Массировать лучше на ровной и жесткой поверхности, не фиксируя головку младенца. Доктор Комаровский рекомендует повторять сеансы до 8 раз в день. Если спустя две недели улучшение не наступило, нужно обязательно обратиться к врачу для дальнейшего лечения.
Противопоказания
Родителям важно знать, что массаж – эффективен, но не является панацеей, он категорически противопоказан при:
- острой форме воспаления;
- флегмоне или водянке слезного мешка;
- наличии свища.
В этих случаях массажные движения лишь навредят, способствуя дальнейшему распространению инфекции.
Только знания, терпение, внимание и любовь помогут быстро преодолеть все трудности адаптационного периода и вернут вашему малышу счастливый искрящийся взгляд здоровых глазок.
Дакриоцистит новорожденных: симптоматика
Основные проявления заболевания:
- покраснение век, преимущественно в области внутреннего уголка глаза;
- в глазах малыша постоянно стоят слезы;
- гнойные выделения, которые усиливаются при нажатии на область слезного мешка.
Симптомы появляются обычно на восьмой-десятый день жизни, процесс обычно односторонний, но могут быть поражены оба глаза. Промывание помогает только ненадолго: выделения из глаз у ребенка снова появляются, поскольку желатинозная пробка остается на месте и служит механическим препятствием для оттока слез. Иногда проблема исчезает самопроизвольно к четырнадцатому дню жизни ребенка. Если этого не происходит, необходимо обратиться к детскому офтальмологу.
Причины непроходимости слезного канала
В норме слезы здорового человека после омывания глаза стекают к его внутреннему уголку. Через слезные точки они проходят в слезный канал, оттекают в слезный мешок и выходят в полость носа. При дакриоцистите этот процесс нарушается, слезная жидкость, застаиваясь, теряет свои антибактериальные свойства, в ней развиваются инфекционные агенты, которые вызывают воспаление.
У малышей причины развития офтальмологической патологии следующие:
- нерассосавшаяся после рождения желатиноподобная пробка;
- закупорка слезного канала;
- узкий просвет носослезного прохода.
У взрослых дакриоцистит появляется по следующим причинам:
- отек тканей носослезной области из-за носового полипоза или синусита;
- травматизация слезного канала или области рядом с ним.
Возрастает риск появления дакриоцистита из-за вредных условий труда, совмещенных с протекающим ринитом, перепадами температуры воздуха.
Классификация и симптоматика
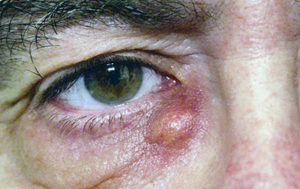 По характеру протекания дакриоцистит разделяют на острый и хронический. По причине появления непроходимость слезного канала может быть хламидийной, аллергенной, травматической, вирусной. Клинические признаки отличаются в зависимости от формы заболевания.
По характеру протекания дакриоцистит разделяют на острый и хронический. По причине появления непроходимость слезного канала может быть хламидийной, аллергенной, травматической, вирусной. Клинические признаки отличаются в зависимости от формы заболевания.
Острый дакриоцистит имеет следующие яркие симптомы:
- отек века;
- лихорадка;
- уплотнение слезного мешочка, “жирные комочки” возле глаз;
- гипертермия кожи около слезного канала.
Постоянно забитый слезный канал приводит к быстрому переходу острого дакриоцистита в хронический. Для такой формы характерно непрекращающееся воспаление слезного мешка. Образовавшаяся опухоль размягчается, гипертермия уменьшается, формируется абсцесс, который может сам вскрыться. Из него вытекает гнойный экссудат, после чего воспаление спадает.
Как отличить конъюнктивит от дакриоцистита?
Воспаление слезного мешочка по внешним проявлениям схоже со многими глазными патологиями, в том числе и с конъюнктивитом. Но при сопоставлении симптоматики, можно выделить определенные различия. В следующей таблицы приведены основные различия.
| Признак. | Конъюнктивит. | Дакриоцистит. |
| Отечность век. | Отекают преимущественно оба века и отечность выражена незначительно. | Наблюдается припухлость нижнего века. Если нажать на воспаленную область, из слезных точек выделяется гной. |
| Слезотечение. | Постоянное, но слезы чистые. Исключение составляет бактериальный конъюнктивит, при котором в слезах имеется гнойное отделяемое. | Спонтанное и почти беспрерывное (с гноем). |
| Зуд и жжение. | Являются характерными симптомами. | Не наблюдаются. |
| Локализация боли. | Боль локализуется по всему глазу, либо в его уголке. | Источником боли становится слезный мешочек, который располагается у носа. |
| Повышение температуры. | Отсутствует. | Температура тела повышается, если воспаление затрагивает кровеносные сосуды. |
| Распространение. | Поражает постепенно оба глаза. | Локализуется чаще всего на одном глазу. |
Даже если все признаки свидетельствуют о наличии дакриоцистита, только офтальмолог может поставить правильный диагноз.
Диагностика
Диагноз «дакриоцистит» ставится после наружного осмотра, сбора анамнеза. Дальнейшее обследование включает:
- Проба Веста. В ноздрю со стороны, где расположен воспаленный слезный канал, вставляют тампон, а в глаз делают инстилляцию красящего раствора колларгола. Если с проходимостью все нормально, то в течение пары минут тампон покрасится. Если этого не случилось через 10 минут, проба Веста указывает на то, что слезный канал забит.
- Зондирование. Исследование выявляет поражение слезных канальцев.
- Бактериальный посев мазка из носослезного канала. Бактериальный анализ необходим для выявления инфекционного агента.
Лечение дакриоцистита у взрослых
Терапией занимается исключительно врач-офтальмолог. У взрослых вопрос, может ли пройти дакриоцистит сам по себе, отпадает в виду причин, спровоцировавших патологию. Этого не произойдет.
Медикаменты
Лечение острой и хронической форм различаются. Терапия проводится в стационаре. Самостоятельное лечение недопустимо, домашняя терапия может привести к ухудшению состояния.
Острый дакриоцистит устраняется антибиотиками. Препараты подбираются в зависимости от разновидности бактерий, вызвавших дакриоцистит. Обычно прописывают Тобрекс, Офтаквикс, Левомицетин, Ципрофлоксацин, Альбуцид.
Делают инстилляции антибактериальных капель. Это Гентамицин, Мирамистин. За веко закладывают антимикробные мази. При образовании абсцесса проводят его вскрытие и дренирование с последующим промыванием полости растворами антисептиков.
Иногда при лечении используют медицинские пиявки. Бывает, что гирудотерапия при дакриоцистите является единственным средством, которое помогает беременным женщинам. Ведь им запрещены многие препараты. В зависимости от особенностей протекания заболевания может потребоваться различное количество сеансов. Обычно требуется 3-4 сеанса.
С помощью медицинских пиявок снимается боль, воспаление, снижается количество выделяемого гноя.
Хирургическое вмешательство
Хронический дакриоцистит устраняют оперативным способом, в ходе которого врачи формируют новый проход между носовой полостью и слезным мешком. Благодаря этому обеспечивается нормальное дренирование жидкости по слезному каналу. В самых тяжелых случаях прибегают к удалению слезного мешочка.
Народная медицина
Лечение народными средствами должно использоваться только в качестве дополнения к основной терапии. Существует немало средств, которые помогут бороться с дакриоциститом.
- Сок каланхо. Он способствует удалению пробок из носослезного канала, благодаря местному раздражающему воздействию. Для приготовления сока в домашних условиях срезают свежие листья растения, промывают, сушат и убирают в холодильник на пару дней. Так достигается максимальный уровень концентрации в растении полезных веществ. Затем отжимают сок, используя блендер или соковыжималку, разводят наполовину физраствором. Сок капают в нос по 10 капель.
После процедуры у человека начинается длительное чиханье, которое помогает гною отходить.
- Очанка. Это растение давно доказало свою эффективность при лечении многих глазных заболеваний, особенно сопровождающихся гнойным отделяемым. Очанка оказывает антимикробное и восстанавливающее действие. Пару ложек сухого сырья заливают стаканом кипятка, настаивают несколько часов и применяют для промывки органов зрения или для примочек.
- Ромашка аптечная. Две столовые ложки сухих соцветий заваривают стаканом кипятка и настаивают около 40 минут. Отфильтровывают настой и применяют для примочек, пропитывая в ромашковом настое ватный диск и накладывая на область слезного мешочка дважды в сутки до улучшения состояния.
- Лечебный сбор. В равных пропорциях соединяют измельченные сушеные листья мяты, календулу, орегано, укроп, шалфей, эвкалипт. 3 столовые ложки смеси заливают пол-литром кипятка и настаивают в течение 2 дней. Когда лекарство будет готово, его фильтруют и применяют для глазных примочек.
- Чайный компресс. Ненадолго чайный пакетик опускают в горячую воду, остужают и накладывают на глаза, закрывая махровым полотенцем. Держат компресс 10-20 минут.
- Охлаждающий компресс. Хорошее средство для снижения гиперемии кожи, снятия болевого симптома, устранения подергивания век. Хлопковую ткань смачивают в максимально холодной воде и накладывают на глаза на 15 минут дважды в день.
Особенности терапии у детей
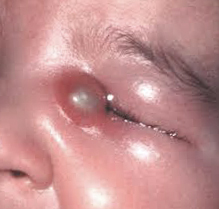 Частой причиной дакриоцистита у детей становится пленочка, которая при первом крике младенца должна разрываться. Если разрыва не было, слезный канал остается запечатанным, развивается воспаление слезного мешка.
Частой причиной дакриоцистита у детей становится пленочка, которая при первом крике младенца должна разрываться. Если разрыва не было, слезный канал остается запечатанным, развивается воспаление слезного мешка.
Родители часто интересуются, может ли дакриоцистит пройти самостоятельно у ребенка? Да. Иногда пленка разрывается не сразу, а через пару недель или даже месяцев, и непроходимость слезного канала самоустраняется.
Массаж слезного канала
Методике эффективного массажа родителей должен обучить педиатр. В технике нет ничего сложного. Нужно выполнять движения пальцем сверху вниз от уголка глаза и переносице (10 повторений) с небольшим надавливанием. Закончить сеанс нужно легкими вибрационными движениями в области слезных желез. Проводить специальный массаж необходимо на протяжении 14-21 дней.
Лучшие препараты
Массаж совмещают с применением следующих средств:
- Альбуцид. Глазные капли, которые хорошо уничтожают возбудителя дакриоцистита.
- Колларгол. Препарат капают по 4 раза в день до улучшения состояния.
- Сигницеф. Антибактериальный препарат, относящийся к группе фторхинолонов. При дакриоцистите детям, начиная с 9 лет, и взрослым рекомендовано проводить инстилляции по одной капле каждые 2 часа первые 3 суток. Затем по 4 раза в день на протяжении 5-14 суток (согласовывается с врачом).
- Фурацилин. Известный противомикробный препарат, раствором которого рекомендуется промывать глаза при дакриоцистите для устранения гноя.
- Тобрекс. Антибактериальный препарат, который применяют курсами, так как возникает привыкание и нужно, чтобы восстановилась чувствительность к нему.
- Витабакт. Витабакт при дакриоцистите применяют для промывания глаз. Судя по отзывам опытных мам, препарат слабенький и дает положительный результат в сочетании с Тобрексом или с Фуциталмиком. Применяют дважды в сутки курсом 10 дней.
Гомеопатия
Многие народные целители, утверждают, что знают, как вылечить дакриоцистит гомеопатическими препаратами.
При дакриоцистите гомеопаты рекомендуют следующие средства:
- Аргентум нитрикум 30. 7 шариков растворяют в 1/3 стакана воды. Дают по чайной ложке 7 раз в день.
- Пульсатилла 6. Гранулу растворяют в 1/3 стакана воды и дают раствор по чайной ложечке ребенку каждые 2 часа на протяжении 2 дней.
- Силицея 6. Это гомеопатическое средство чередуют с Пульсатиллой 6, проводя аналогичную терапию каждые 2 часа до улучшения состояния.
- Аргентум нитрикум 12. Одну гранулу средства растворяют в десертной ложке воды и дают ребенку однократно.
В качестве дополнительно способа лечения гомеопатические препараты можно применять, предварительно согласовав все свои действия с врачом.
Зондирование
Если после двух месяцев лечебный массаж не приносит облегчения, назначают зондирование. С помощью устройства (конусообразного зонда) в слезных протоках пробивают пленочку и расширяют канал для нормального отведения слез. Многие мамочки не хотят проводить зондирование, боясь, что это такое болезненное испытание для малыша. Процедура действительно неприятная, но иногда она просто необходима для здоровья малютки.
Оперативное лечение
Операция показана в случаях, если развился хронический или вторичный дакриоцистит. Детям до года назначают малотравматичные операции, при которых вместо скальпеля применяют лазер, вмонтированный в эндоскоп. После них на лице не остается следов. Операция позволяет обойтись без нахождения в условиях стационара, использования анестезии. Детям старше 3 лет, как и взрослым, проводят дакриоцисториностомию.















































