Чем лечить частое мочеиспускание
24 апрель 2017

 Причины расстройства могут быть самыми разнообразными. Считается нормой появление частого желания опорожниться, если: женщина (мужчина) выпивает много жидкости, пьет много кофе и чая, пиво. Кофе обладает мочегонной способностью, вызывает расширение сосудов в течение получаса после употребления, затем оно вызывает обратный эффект – сосуды сужаются. Содержащиеся в зеленом и черном чае эфирные масла и аминокислоты оказывают расслабляющее действие на сосуды, усиливая выделение мочи.
Причины расстройства могут быть самыми разнообразными. Считается нормой появление частого желания опорожниться, если: женщина (мужчина) выпивает много жидкости, пьет много кофе и чая, пиво. Кофе обладает мочегонной способностью, вызывает расширение сосудов в течение получаса после употребления, затем оно вызывает обратный эффект – сосуды сужаются. Содержащиеся в зеленом и черном чае эфирные масла и аминокислоты оказывают расслабляющее действие на сосуды, усиливая выделение мочи.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Участились позывы к мочеиспусканию, а вы не употребляли большое количество воды, мочегонные препараты – это может быть симптомом расстройства функционирования мочеполовой системы. Целый ряд заболеваний и расстройств характеризуется частым мочеиспусканием:
- Цистит. Существует первичный и вторичный цистит, острый и хронический, а также инфекционный и неинфекционный. Вызвать заболевание могут: застой крови в сосудах малого таза, камни в почках, опухоли, острые и хронические воспалительные процессы мочеполовой системы, травмы, переохлаждение, нарушение гормонального баланса. Характеризуется заболевание частыми позывами к мочеиспусканию, болью, появлением крови в моче.
- Пиелонефрит. Воспалительный процесс (неспецифического характера), поражающий лоханку почки, паренхиму и чашечку органа. Различают три типа: острое, хроническое течение заболевания и обострение хронического заболевания. Пиелонефрит характеризуется воспалительным процессом в почках, может протекать как гнойный или серозный пиелонефрит. Появляются сильные боли в области поражения почки (левой или правой), при сопутствующем поражении уретры и мочевого пузыря наблюдаются частые позывы к мочеиспусканию. Повышается температура тела, появляется озноб, тошнота и рвота.
- Пременопауза. Период пременопаузы характеризуется нарушением гормонального баланса, сопровождается различными расстройствами – сбоем менструального цикла, развитием опухолеподобных образований, воспалительными процессами. Из-за нехватки эстрогенов возникает неспецифический цистит, женщина испытывает постоянные позывы к мочеиспусканию.
- Миома матки. Все причины, вызывающие развитие опухолеподобного образования из гладкомышечных клеток стенки матки, до настоящего времени не изучены. Одной из причин развития миомы является нарушение гормонального баланса. Миоматозные узлы начинают увеличиваться, растет размер матки, она сдавливает сосуды, органы, находящиеся рядом. Давление на мочевой пузырь вызывает частое мочеиспускание.
- Опухоли мочевого пузыря, почек, матки. Злокачественные опухоли матки, мочевого пузыря, почек могут вызывать нарушение мочеиспускания.
- Аденома простаты, простатит. Простатит – это воспалительный процесс в предстательной железе, который вызывает рези при мочеиспускании, постоянное желание помочиться. Аденома предстательной железы – это доброкачественное образование, способствующее увеличению размера предстательной железы и частому желанию к мочеиспусканию.
- Сахарный диабет. Одним из признаков болезни является частое мочеиспускание. Позывы возникают из-за развития патологии мочевыделительной системы, большой потребности в воде при сахарном диабете. Высокий уровень глюкозы не дает почкам ее вывести – это вызывает повышенную жажду, организм пытается разбавить концентрацию глюкозы. Прогрессирующий диабет негативно влияет на нервные окончания, больной перестает нормально контролировать тонус мочевого пузыря.
Частые позывы в туалет появляются у женщин с развивающейся беременностью. На ранних сроках позывы возникают из-за перестройки гормональной системы и влияния на мочевыделительную функцию определенных гормонов, на более поздних сроках растущая матка начинает давить на мочевой пузырь, вызывая частые позывы к мочеиспусканию.
Содержание
Частое мочеиспускание как признак беременности
- Задержка месячных – самый очевидный признак беременности, но далеко не единственный (узнайте, какие еще признаки могут подсказать вам о наступившей беременности из статьи Самые первые признаки беременности>>>);
- После оплодотворения ваш организм начинает меняться, подстраиваясь под новые условия. Многие мамочки отмечают, что самочувствие на начальных сроках оставляет желать лучшего: возникают недомогание и слабость. Причина тому – снижение иммунитета, что делает организм женщины очень уязвимым;
- Во время беременности вы можете словно превратиться в другого человека. Предпочтения в еде, сексуальные аппетиты – иногда все это становится совершенно другим. Если раньше нравилось только сладкое – беременность будет «требовать» пряных маринованных продуктов;
- А вот к маленьким слабостям вроде вредных привычек (алкоголю или сигаретам) часто вырабатывается полное отвращение – организм старается всеми силами защитить еще не рожденного малыша;
- Меняется и само тело. Грудь становится больше, а чувствительность в разы увеличивается. Значительно усиливается приток крови к малому тазу, матка при этом увеличивается. Внизу живота появляется чувство наполненности, что часто принимается за ложный позыв к посещению туалета.
Знайте! Вместе с этим появляется частое мочеиспускание при беременности на ранних сроках. Особенно заметно это во время сна. Если раньше вы могли встать в туалет один раз за ночь, то теперь количество походов может увеличиться до 3-7 раз. При этом позывы не должны сопровождаться болью или каким-то ощутимым дискомфортом.
Причины частого мочеиспускания
Частое мочеиспускание у женщин при беременности – абсолютная норма. Существует несколько причин таких изменений:
- Гормональная перестройка сказывается на работе почек и мочевого пузыря;
- Объем жидкости в вашем организме изменяется: появляются околоплодные воды, которые обновляются каждые несколько часов, выводясь из организма мамы естественным путем;
- Почкам достается двойная нагрузка: им приходится избавляться не только от продуктов обмена организма будущей мамочки, но и «очищать» малыша;
- Вместе с ростом плода матка становится все больше, надавливая на мочевой пузырь, из-за чего он может вместить в себя меньшее количество мочи. А о том, как растет и развивается ребенок во время беременности, читайте в статье Развитие ребенка в утробе матери>>>;
- Учащается мочеиспускание еще и при изменении состава мочи и повышении в ней кислой среды. Такое происходит при употреблении острых специй и белковых продуктов, а также во время беременности.
После четвертого месяца положение временно изменится: матка «сдвигается» к брюшной полости, давление на мочевой несколько ослабляется (узнайте об этом периоде, то, что вас интересует из статьи 2 триместр беременности>>>). К концу срока оно снова возрастет: ребеночек будет опускаться ниже, готовясь покинуть материнский организм. Именно поэтому характерно частое мочеиспускание на большом сроке беременности и в самом ее начале.
Частое мочеиспускание во время беременности особенно заметно именно в ночное время суток. Днем вы можете столкнуться с задержкой жидкости в тканях нижних конечностей, что обычно приводит к сильной отечности. Своеобразная разгрузка происходит ночью, когда тело находится в максимальном покое. Почки же наоборот работают с двойной силой, выводя лишнюю жидкость. Итог – учащенное мочеиспускание.
Ранние сроки беременности – причины частого мочеиспускания
Изменения в женском организме начинают происходить практически сразу после зачатия. Выработка гормонов, обновление метаболизма, новые биологические реакции – все это необходимо для того, чтобы сохранить беременность. И перемены, конечно же, сказываются на состоянии мамы и частоте мочеиспускания. Подробнее об изменениях в организме будущей мамы подробно рассказано в статье 1 триместр беременности>>>
- Большое значение играет «гормон беременности» — прогестерон. Он ослабляет мышечные волокна, чтобы позволить организму подстроиться под увеличивающийся рост плода. Сказывается это и на мочевом пузыре. Он становится слабее и не может удерживать привычный объем мочи, требуя более частых испражнений.
Частое мочеиспускание в 3 триместре
Частое мочеиспускание при беременности в третьем триместре возвращается или даже появляется впервые, если на ранних сроках вам удалось избежать такой неприятности.
- Матка становится очень крупной, несмотря на то, что все еще находится очень высоко;
- Растущий малыш влияет и на объем крови, циркулирующей в организме мамы;
- Также увеличивается количество околоплодных вод, которые создают дополнительную нагрузку на мочевой, делая его слабее;
- Еще к этому времени начинают работать почки ребенка. Продукты его жизнедеятельности попадают в организм мамы через пуповину, а «отдуваться» за все придется вашей мочевыводящей системе.
Ближе к сроку родов малыш опускается ниже к малому тазу мамы. Общее самочувствие в это время обычно улучшается – давление на легкие и желудок снижается, проходит изжога, но частота «туалетных позывов» увеличивается. При этом снижается объем выводимой жидкости во время мочеиспускания. Появляется еще и риск недержания: небольшое количество жидкости непроизвольно выводятся при чихании, кашле или смехе.
Что должно насторожить будущую маму?
Несмотря на то, что частые позывы к мочеиспусканию во время беременности – норма, иногда они могут свидетельствовать о развитии воспалительного процесса. Вам нужно внимательно прислушиваться к собственному организму. При патологиях, походы в туалет сопровождаются сопутствующими тревожными симптомами:
- резью в области мочевого пузыря;
- процесс мочеиспускания становится болезненным;
- внизу живота часто возникает тянущая боль;
- после мочеиспускания появляется жжение.
Внимание! О подобном сбое можно узнать еще до появления таких дискомфортных ощущений. Обращайте внимание на цвет мочи: если она мутная – значит, имеются бактерии. Чтобы обезопасить себя и своего малыша, необходимо сдать анализы. Какие еще анализы необходимо сдавать в это период, узнайте из статьи Какие анализы сдают при беременности>>>.
Как известно, беременность снижает иммунитет, из-за чего сопротивляемость различным инфекциям падает. Возрастает риск развития распространенных заболеваний мочеполовой системы, к которым относятся:
- Уретрит;
- Гломерулонефрит;
- Цистит (статья по теме: Цистит на ранних сроках беременности>>>);
- Пиелонефрит.
Любое из этих заболеваний может негативно сказаться на вынашивании. Кроме того, для лечения обычно используются антибиотики, которые не рекомендуется принимать будущей маме. При беременности подбирается особая терапия, состояние малыша постоянно отслеживается.
При отсутствии дискомфорта и боли не стоит переживать из-за частого мочеиспускания. По возможности? старайтесь не терпеть, а посещать туалет сразу же, как возникнет такое желание. Чтобы облегчить состояние, желательно исключить продукты с мочегонным эффектом: арбузы, огурцы, шиповник.
- Одежда будущей мамы должна быть свободной, чтобы не создавать лишнего давления на мочевой пузырь;
- Пить лучше простую чистую воду, но не позднее, чем за 1,5-2 часа до сна;
- Даже в случае недержания не используйте ежедневные гигиенические прокладки: они могут спровоцировать молочницу, которая на пользу малышу не пойдет.
Когда пройдет частое мочеиспускание?
- Первое время после родов от частых походов в туалет избавиться не получится: в вашем организме останется лишняя жидкость, избавляться от которой почки будут постепенно. Кроме того, во время родов организм сталкивается с сильнейшей стрессовой нагрузкой. Мочеиспускательный и мочевой каналы испытывают сильное сдавливание;
- Слишком полный мочевой пузырь помешает нормальному послеродовому сокращению матки. Игнорировать позывы к туалету нельзя: в противном случае возникает риск развития инфекционно-воспалительного процесса.
Фактически, нормальное мочеиспускание может избавить вас от ряда дополнительных проблем со здоровьем. Чтобы этого избежать, посещать туалет придется каждые 2-3 часа, буквально заставляя мочевой работать.
При этом ощущения во время мочеиспускания могут быть не самыми приятными. Если на промежность и стенки влагалища были наложены швы, моча будет их раздражать. Итог – неприятное жжение, которое будет вас беспокоить первые 3-4 дня.
К норме относится даже несущественное недержание мочи после беременности. Оправдано это временным ослаблением и чрезмерным растяжением мышц промежности. Избавиться от проблемы помогут специальные упражнения, укрепляющие мышцы тазового дна. В течение трех месяцев недержание проходит.
Читайте также:
- Когда проявляются первые признаки беременности?
- Молочница при беременности
- При беременности тянет низ живота
Причины приступов жжения
Наличие прогестерона — не единственный симптом. Приступы сопровождают девушек с патологиями в работе ЖКТ. Если при ранней постановке диагноза беременности изжога повторялась периодически, происходит её усиление. Изменения в организме могут вызывать серьёзные болевые ощущения. Это сигнал к тому, чтобы обратиться за консультацией к врачу. Задержка лечения неприемлема.
Неправильное питание — важный момент. Изжогу вызывают:
- Острая пища.
- Блюда с большим содержанием жиров, приготовленные на сковороде.
- Вода с газом.
- Соусы, майонез.
- Кислые фрукты.
- Сдобные изделия.
- Шоколадные конфеты.


- Напитки с кофеином.
- Хлеб преимущественно чёрный.
- Жирный творог, йогурт, пасты.
Любой человек имеет предрасположенность к приступам. Важно заметить, от каких продуктов она может возникать, исключить из употребления. Пересмотрите дневной рацион, проконсультируйтесь у гастроэнтеролога.
Факторы, оказывающие влияние на причины болезни
Они разнообразны и зависят от срока вынашивания.
- Главная сложность — изменившийся гормональный фон, вызванный ожиданием малыша. Вынашивая ребёнка, организм девушки насыщен специальным гормоном, расслабляющим силу мышц матки, чтобы она беспрепятственно росла, не подвергалась гипертонусу и сокращениям. Сфинктер, расположенный на границе желудка и пищевода, тоже оказывается расслабленным, поэтому желудочный сок и пища беспрепятственно возвращаются в пищевод. Это приводит к некомфортному состоянию.
- Внутрибрюшное давление повышается. Это препятствует обычной работе сфинктера. Как результат – приступ изжоги.
- Высокое содержание гормонов оказывает воздействие на процесс переработки пищи, замедляя сокращение мышц и продвигая съеденную пищу из пищевода. Как результат – удлинение времени переваривания, вызывающее дисфункцию желудка и приступы жжения.

- Масса плода увеличивается, матка теснит внутренние органы. Это объясняет тем, что в пищеводе и желудке появляется кислота. Кислотность желудочного сока становится больше, что усиливает неприятное ощущение тепла за грудиной либо в верхней части живота.
Как избавиться от изжоги
- Употребляйте пищу небольшими количествами в семь приёмов, на любом сроке.
- Кушайте за два часа до сна.
- Используйте диетическое мясо.
- Употребляйте паровую пищу, используйте мультиварку.
- Не лежите. Лучше погулять и просто постоять после еды. Оптимальна прогулка на свежем воздухе. Можете заняться чтением.
- Ранний сон.
- Спите на высокой подушке, желательно сидя. Пока будущий ребёнок крохотный, он не давит на внутренние органы. Можете отдыхать, лёжа на левом боку, на спине. Изжога ослабнет, кровообращение в плаценте стабилизируется, что положительно сказывается на состоянии малыша.
Что есть и какой распорядок дня установить:
- Молочные продукты.
- Корень имбиря.
- Мюсли на основе злаков.


- Минеральная вода без газа либо с выпущенным газом. Её пьют в перерывах между едой.
- Носите одежду свободного кроя. Не стоит надевать зауженные юбки и брюки, различные пояса.
- Не наклоняйтесь без необходимости в первые недели.
- Незамедлительно откажитесь от курения. Оно не только провоцирует приступы изжоги, но и вызывает гипоксию плода.
Лечение изжоги в период ранней стадии у беременных
Лекарственную терапию назначает только доктор. Антациды могут быть использованы беременными женщинами в исключительной ситуации, когда иные применяемые средства не дают желаемого эффекта. Указанная группа медицинских препаратов нейтрализует кислоту, содержащуюся в желудочном соке за счёт угнетения секреции. Изжога обязательно пройдет. К полезным препаратам относятся Ренни, Маалокс, Альмагель. В начале приступов изжоги Ренни назначают в дозировке: разжёвывать не более двух таблеток за приём. В случае необходимости использовать через три часа. Количество таблеток не должно превышать 16 за сутки. При проведении планового лечения 1-2 таблетки пьют за час до еды четыре раза в сутки.
Народные методы
Выбирая народные средства, будьте внимательны. Проконсультируйтесь с лечащим врачом, узнайте принципы действия. То, что идеально помогает одной беременной женщине, может травмировать вторую. Пообщайтесь с беременными на форумах, в социальных сетях.
Особо хочется отметить использование соды. Её частое представление в виде панацеи от изжоги, как первый способ помощи, всем известно. Предлагаемый вариант не подойдёт! В качестве разового средства применение возможно. Но находящуюся в ожидании ребёнка женщину приступы преследуют постоянно. Сода купирует его, но вызовет более сильные проявления. Это вещество стимулирует выделение кислоты в область желудка. В итоге, лечение солью натрия губительно сказывается на организме.
Народные медицинские справочники предлагают методы, способные помочь избавиться от жжения в груди:
- пить подогретое молоко вне приёмов пищи;
- употреблять овсяную кашу;
- тщательно разжевать и съесть отмоченную ложку гороха, гречки;
- пить сваренный из кисло-сладких ягод, фруктов домашний кисель;
- попробовать мятные конфеты, отвар из этой травы;
- экзотические папайя, ананас приводят к тому, что приступ проходит;
- морковно-картофельный сок до еды поможет убрать неприятное жжение;
- корень аира, превращённый в порошок, залить водой и использовать до того, как начинается приступ;
- чудесно поможет и корень имбиря.
Изжога на ранних сроках беременности не создаёт угрозу правильному развитию эмбриона, жизни матери. Это неприятное явление, с которым справляются быстро. Следуйте рекомендациям гинеколога, обратитесь к народной медицине, проводите свободные дни, совершая прогулки на свежем воздухе. Вы сведёте интенсивность приступов к минимуму либо забудете о них. Помните – все это временные неудобства. Их полагается пережить, держа в голове важную мысль – скоро у вас родится ребёнок! Все обязательно закончится хорошо!
Рвота при беременности — основные причины и лечение
Если питье вызывает рвоту, попробуете сосать лед и пейте небольшими глотками между перерывами пищи, а не во время. Многим помогает минеральная вода, или чай с имбирем. Можно порезать лимон и вдыхать его аромат. Это хорошо устраняет тошноту и рвоту.
Больше гуляйте на свежем воздухе. Это способствует обогащению крови кислородом и благотворно сказывается на здоровье будущей мамы и малыша. Принимайте необходимые витаминно-минеральные комплексы. Они восполняют дефицит необходимых микроэлементов, которые выходят из организма во время рвоты. Избегайте неприятных запахов, вызывающих у вас неприятные ощущения.
Рвота при беременности желчью
Рвота с желчью при беременности происходит тогда, когда она очень частая, или происходит заброс содержимого в двенадцатиперстную кишку и желудок. Это называется дуодено-гастральный рефлюкс. Появление желчи очень тревожный симптом. Это бывает и на голодный желудок, поэтому проснувшись, обязательно что-нибудь съешьте и запейте небольшим количеством воды. При появлении желчи в рвотных массах вам нужно срочно вызвать скорую помощь.
Рвота с кровью при беременности
Появление крови в рвотных массах во время беременности говорит о синдроме Мелори-Вейса. Если это происходит многократно, то рвотные движения способствуют, появлению трещинок на слизистой оболочке желудка там, где он переходит в пищевод. Это очень опасно для беременной женщины. Наличие крови может говорить и он язве желудка или о варикозном расширении вен пищевода.
Понос и рвота при беременности
Появление поноса на фоне тошноты и рвоты возникает при кишечных инфекциях. Это дизентерия, сальмонеллез, обострение гастроэнтерита. Они сопровождаются повышением температуры тела. Это крайне опасно, поэтому необходимо срочно вызвать врача.
Сильная рвота при беременности
Если беременная женщина бережно относится к себе и соблюдает необходимый режим, то стильная рвота встречается очень редко. Это тяжелое заболевание, которое приводит к нарушению важных систем и органов. Возникает дисбаланс в углеводном, солевом и жировом обмене. Появляется гиповитаминоз, скопление токсинов в организме, изменение обмена веществ и появляется метаболический ацидоз. Возможны изменения в почках, печени и других органах. Женщина плохо себя чувствует, у нее упадок сил, повышенная раздражительность и головные боли. При частых, более двадцати раз в сутки приступах из организма выходит не толь вода, но и пища. Это сопровождается повышенным слюнотечением, что значительно отягощает состояние и приводит к потере веса. Кожа становится дряблая и сухая, изо рта неприятно пахнет ацетоном, на языке виден налет. При пальпации живот болезненный. Возникает тахикардия, и наблюдается повышение температуры тела до 38 °С. В моче появляется белок, а анализ крови показывает увеличение содержания азота и билирубина. Склеры могут быть желтого цвета из-за проблем с печенью. Если во время не принять необходимые меры, то при нарастании интоксикации и дистрофии, есть вероятность комы и летального исхода. Тяжелый прогноз дают следующие симптомы:
- длительная тахикардия;
- нарушения со стороны нервной системы;
- повышенная температура тела;
- желтуха.
Лечение проводится в стационаре и включает комплекс мероприятий:
- восстановление нервной системы;
- нормализация водного баланса и питания;
- лечение сопутствующих болезней;
- восстановление обменного процесса в организме.
Создаются условия благоприятного эмоционального фона и покоя для беременной женщины. Необходимо дождаться полного выздоровления, чтобы рвота не возобновилась снова. Успешно применяются методы психотерапии и гипноза. Пища принимается лежа и маленькими порциями. Она должна быть обогащенной витаминами и хорошо усваиваться.
Похожие статьи:
Постоянно тошнит, не беременна
Токсикоз при беременности
Тошнота на ранних сроках беременности
Рвота по утрам
Рвота у новорожденного
Рвота при беременности – клинический признак, который может быть как следствием естественного физиологического процесса, так и определённого заболевания. О характере первопричинного фактора могут свидетельствовать и сами рвотные массы – особенно опасными являются примеси желчи и крови на 36 неделе беременности.
Этиология
Понос и рвота при беременности могут выступать клиническим проявлением как определённого недуга, так и внешних негативных факторов воздействия. К последним следует отнести:
- неправильное питание – в рационе недостача витаминов и минералов, преобладает жирная, острая пища;
- частые стрессы, нервное напряжение;
- несоблюдение режима дня;
- недостаточное количество выпиваемой жидкости в сутки.
Также следует отметить, что рвота при беременности на ранних сроках является естественной физиологической реакцией организма на изменения. Однако, если приступы рвоты довольно частые, есть риск развития обезвоживания, что крайне опасно для здоровья ребёнка и самой матери.
Рвота желчью при беременности может выступать клиническим проявлением таких недугов:
Рвота с кровью при беременности может быть проявлением замершей беременности, поэтому следует незамедлительно обращаться за медицинской помощью. Кроме этого, этот признак может свидетельствовать о таких заболеваниях:
Также рвота во время беременности может выступать клиническим проявлением таких нарушений в работе организма:
- пищевое отравление;
- кишечная инфекция (сальмонелла, норовирус, ротавирус);
- панкреатит.
Кроме заболеваний гастроэнтерологического характера, подобный симптом может быть реакцией организма на определённые медикаменты или фитоотвары, что также обусловлено физиологическими изменениями в организме беременной женщины.
Нужно понимать и то, что проявление этого симптома можно рассматривать как естественный физиологический процесс только на ранних сроках беременности, не позже второго триместра. На поздних сроках, в особенности на 36 неделе беременности сильная рвота однозначно указывает на определённый патологический процесс в организме, в том числе и что касается непосредственно развития плода. Поэтому следует срочно обращаться за медицинской помощью, игнорирование этого признака на таком этапе развития беременности крайне опасно для жизни.
Классификация
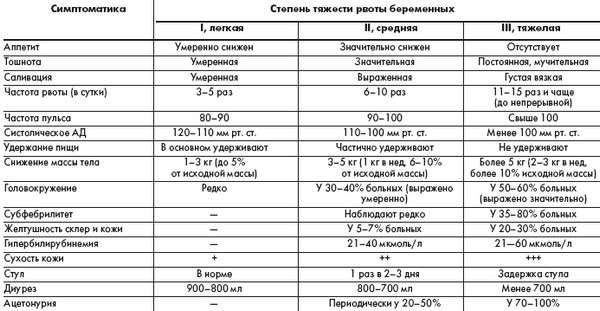
Различают несколько степеней тяжести проявления рвоты во время беременности:
- слабая – приступы рвоты наблюдаются не более 5 раз в сутки, женщина в общем чувствует себя хорошо, дополнительной симптоматики, кроме тошноты, не наблюдается;
- средняя – рвота до 10 раз в сутки, общее ухудшение самочувствия, симптоматика начальной стадии обезвоживания;
- тяжёлая – приступы сильной рвоты больше 10 раз за сутки, диарея, обезвоживание.
 Степени тяжести рвоты при беременности
Степени тяжести рвоты при беременности
При симптоматике средней стадии развития такого симптома требуется госпитализация женщины, так как это отклонение от нормального протекания беременности.
Симптоматика
Так как это клиническое проявление неспецифического характера, то общей клинической картины нет. Характер симптоматики будет зависеть от провоцирующего фактора. В том случае, если тошнота и рвота при беременности не будут обусловлены заболеванием, то дополнительных признаков нет.
Если рвота с кровью во время беременности спровоцирована язвой желудка, то возможно проявление следующих дополнительных симптомов:
- сильная боль, локализация будет зависеть от места развития патологического процесса;
- «голодные боли» — неприятные ощущения в желудке уменьшаются после того, как человек что-то съест;
- изжога и рвота;
- жидкий стул, который может быть довольно частым (до 5 раз в сутки).
Также подобный симптом может выступать клиническим проявлением гастрита, что будет характеризоваться следующим образом:
- тошнота сопровождается слабостью;
- ощущение тяжести и полноты в подложечной области;
- сильная сухость во рту;
- язык может быть обложен серым налётом;
- изжога;
- отрыжка с кислым вкусом;
- неприятный привкус во рту;
- урчание в животе, повышенный метеоризм;
- длительные запоры могут сменяться приступами диареи;
- ухудшение аппетита.
Рвота с кровью может быть обусловлена варикозным расширением вен пищевода или желудка, что провоцируется циррозом печени и характеризуется следующей клинической картиной:
- повышенная температура тела;
- тяжесть и боль в области правого подреберья;
- желтушность кожи;
- кал становится обесцвеченным;
- частые позывы к мочеиспусканию, моча становится насыщенного тёмного цвета;
- сосудистая звёздочка по телу;
- кожный зуд, который со временем только усиливается;
- снижение аппетита, общее недомогание;
- резкие смены настроения.
Нужно понимать и то, что подобные клинические проявления во время беременности особенно опасны, так как речь идёт о здоровье не только матери, но и ребёнка. К тому же в качестве терапии можно использовать далеко не все препараты, что существенно усложняет лечение таких опасных заболеваний.
Если рвота желчью при беременности обусловлена дискинезией желчевыводящих путей, то будет присутствовать следующая клиническая картина:
- боль в области пупка и правого подреберья;
- тошнота может усиливаться после приёма пищи;
- повышенное потоотделение;
- учащённое мочеиспускание;
- нестабильный стул – длительные запоры чередуются с диареей;
- отрыжка воздухом;
- неприятный привкус во рту;
- вздутие живота, ощущение переполненности даже от минимального количества потребляемой пищи;
- раздражительность, резкие перепады настроения.
Ввиду того что некоторые клинические проявления этого заболевания могут присутствовать и при нормальном течении беременности, многие не обращаются своевременно за медицинской помощью, что может провоцировать развитие серьёзных осложнений, в том числе и вынужденное прерывание беременности.
Проявление подобного симптома на поздних сроках также может быть обусловлено обострением хронической формы панкреатита или холецистита, что будет характеризоваться следующими клиническими проявлениями:
- сухость в ротовой полости и неприятный привкус;
- изжога, отрыжка;
- повышенный метеоризм, вздутие живота;
- нестабильный стул;
- отсутствие аппетита;
- высокая температура тела;
- сильные боли в животе;
- сильная рвота с желчью, что особенно опасно на 36–38 неделе беременности;
- резкая потеря веса;
- общее ухудшение самочувствия.
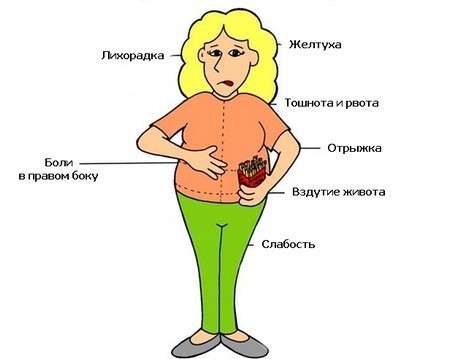 Симптомы холецистита при беременности
Симптомы холецистита при беременности
Не исключение проявление этого клинического признака при развитии онкологических процессов в области ЖКТ. В этом случае дополнительная симптоматика может на начальном этапе отсутствовать, что приводит к несвоевременной диагностике со всеми вытекающими последствиями. При таком этиологическом факторе может присутствовать следующая симптоматика:
- жидкий стул чёрного цвета со зловонным запахом, что свидетельствует о наличии крови в каловых массах;
- резкая потеря веса;
- симптоматика анемии;
- сильные боли в животе;
- слабость, резкие перепады настроения.
Сильная рвота при беременности, вне зависимости от характера сопутствующих признаков, может крайне негативно сказываться на здоровье будущей матери и ребёнка, поэтому обязательно нужно обращаться за медицинской помощью.
Диагностика
При проявлении этого симптома нужно обращаться за консультацией к акушеру-гинекологу. Во время обследований может понадобиться дополнительная консультация гастроэнтеролога, эндокринолога, онколога, инфекциониста.
Программа обследования может включать в себя следующие мероприятия:
- личный осмотр со сбором общего анамнеза;
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ крови на онкомаркеры;
- общий и бактериологический анализ кала;
- УЗИ органов брюшной полости;
- КТ и МРТ;
- УЗИ плода.
По полученным результатам исследования врач может определить первопричинный фактор и определить наиболее эффективное лечение.
При средней и тяжёлой стадии проявления этого симптома требуется госпитализация. Приём медикаментозных препаратов следует свести к минимуму, так как они могут навредить здоровью ребёнка. В целом врач может назначить следующее:
- противорвотные;
- сорбенты;
- для улучшения работы печени;
- ферменты.
Обязательно включается в лечение диетическое питание, обильное питье. При тяжёлой степени проявления этого симптома на поздних сроках (на 34–36 неделе беременности) питание через рот исключается, питательные вещества вводят внутривенно, так же как и необходимые препараты.
Первая степень проявления рвоты при беременности устраняется следующими методами:
- оптимальное количество жидкости в сутки. Для этого хорошо подходит минеральная вода без газа, отвар шиповника, мелиссы;
- употребление чая с лимоном и имбирём;
- натощак можно выпивать стакан воды с лимоном;
- включение в рацион продуктов, которые богаты на пиридоксин – рыба, куриное мясо, яйца, фасоль, авокадо.
Также, если нет противопоказаний, то для устранения тошноты можно употреблять слабый отвар зверобоя.
Принимать какие-либо препараты или средства народной медицины, без консультации у профильного врача, в этом случае недопустимо.
Профилактика
Полностью исключить тошноту со рвотой во время вынашивания ребёнка невозможно. Однако можно свести к минимуму интенсивность проявления этого симптома, если следовать таким рекомендациям:
- оптимальный, для такого состояния организма, рацион;
- соблюдение режима дня, достаточное количество отдыха, здоровый сон;
- своевременное и правильное лечение всех заболеваний, в особенности со стороны ЖКТ;
- исключение стрессовых ситуаций, психоэмоционального перенапряжения.
Также нужно помнить о важности профилактического осмотра у профильных врачей.
Поделиться статьей:
Период ожидания ребеночка для мамы является самым счастливым и тревожным. Радость беременности может омрачить токсикоз, сопровождающийся тошнотой, рвотой. Как реагировать на него будущей маме, какое состояние считается нормой, а какое отклонением?
Причины возникновения рвоты при беременности
Распространенное явление у женщин «в положении» — тошнота, рвота. Чаще всего данные симптомы проявляются в первом триместре. Ученым точно неизвестно, какие обстоятельства способствуют развитию токсикоза. Однако проведенные исследования выявили несколько теорий:
- Изменения, происходящие в центральной нервной системе, вызывающие расстройство пищеварения, повышенное слюнотечение. Избыточное количество слюны вызывает тошноту, рвоту. Кроме этого женщины, у которых до зачатия были заболевания органов пищеварения подвержены токсикозу.
- Возрастание количества ХГЧ, гормона, образующегося при беременности, в крови провоцирует развитие токсических состояний.
- Существует предположение, что при помощи токсикоза происходит отсеивание ненужных веществ будущему малышу.
Токсикоз является патологическим состоянием в любом случае, поскольку он может отрицательно воздействовать на развитие плода. Будущий ребенок подвергается кислородному голоданию, недостатку необходимых микроэлементов. Токсикоз может вызвать преждевременные роды или выкидыш.
Признаки раннего токсикоза
Рвота при беременности на ранних сроках считается распространенной формой токсикоза. Случается он в первом триместре вынашивания ребенка и представлен следующими признаками:
- Тошнота, выраженная сразу после пробуждения.
- Отсутствие или снижение аппетита.
- Низкое артериальное давление.
- Неадекватные вкусовые предпочтения, непереносимость различных запахов.
По степени выраженности токсикоза, выделяют три формы:
- Первая степень, характеризуется рвотными позывами до 5 раз за день. Чаще всего это случается утром, или после еды. Данная стадия сопровождается изменениями в настроении беременной, снижением аппетита, незначительными потерями веса.
- Средняя степень представляет собой учащение рвоты до 10 раз в течение дня. При этом происходит большая потеря веса, увеличивается ритм сердечных сокращений, иногда повышается температура тела.
- Тяжелая степень является опасным состоянием, сопровождается практически не прекращающейся рвотой. Самочувствие беременной быстро ухудшается, нарушается баланс воды и солей в организме. Такое состояние требует медицинской помощи, лечения в стационаре. Отдельные случаи требуют прерывания беременности, если под угрозой жизнь матери.
Как облегчить состояние беременной
Для успешной борьбы с симптомами токсикоза, не требующими госпитализации, женщине стоит настроиться психологически на его скорое завершение. Кроме этого существуют некоторые рекомендации:
- Для борьбы с утренними приступами тошноты, рвоты помогут крекеры, сухарики, съеденные сразу же после пробуждения. Вообще, при таком состоянии чувства голода стоит избегать. Кроме этого разрешено съесть банан, лимон, мандарин. Можно приготовить отвар мяты.
- Необходимо исключить из рациона горячую, жирную, копченую, консервированную пищу.
- Нужно выпивать значительное количество негазированной минеральной воды.
От газированных напитков лучше отказаться, тем более, если они содержат красители и добавки.
- Остановить выбор на здоровом, дробном питании.
- Принимать витамины, прописанные врачом, ведущим беременность.
- Организация здорового сна, ежедневных прогулок на свежем воздухе.
Также во время беременности стоит отказаться от вредных привычек, неправильного питания, поскольку это способствует развитию осложнений на протяжении беременности, во время родовой деятельности. Использование в питании вредных продуктов может привести к отравлениям.
Рвота при беременности: в чем ее опасность и как справиться с недугом?
Важные составляющие профилактики — режим дня и рациональное питание, прогулки на свежем воздухе. Продолжительность сна не менее 9 часов в сутки. Правильное питание — одно из основных условий благополучного течения беременности. Пища должна быть разнообразной и содержать все питательные вещества: белки, жиры, углеводы, витамины, микроэлементы. До 20 недель беременности рекомендуется четырехразовое питание, а после 20 недель — уже пяти-шести разовое, последний прием пищи — за три-два с половиной часа до сна.
Основным в рационе питания беременной является белок — 250 грамм в сутки. При этом 70% — доля животных белков (рыба, мясо, птица, яйца, творог, сыр). Остальные 30% — растительный белок (бобовые, крупы, орехи).
Потребность в жирах составляет около 80 грамм в сутки, из них — 40 грамм животных жиров (сливочное масло, сметана) и 40 грамм растительных жиров.
Необходимое количество углеводов в сутки — 400-450 грамм (преимущественно фрукты, овощи, капуста, зеленый салат, а так же хлеб, крупы, макароны, сухофрукты).
В период беременности следует ограничить употребление сахара, кондитерских изделий, сладких десертов, газированных сладких напитков. Прием жидкости до 22 недель — 1,5 литра в сутки, после 22 недель — 1-1,2 литра. Количество соли в сутки не более 5 грамм, исключите копченые, соленые, острые, жареные продукты, крепкие куриные и мясные продукты.
Потребность организма в витаминах во время беременности значительно возрастает. К сожалению, витаминов, содержащихся во фруктах, овощах и других продуктах, не хватает, поэтому принимайте витамины для беременных (Элевит, Пренатал, Прегнавит и др.).
Единственный витамин, избыток которого вреден во время беременности и может привести к порокам развития плода, — витамин А. Его количество, достаточное для организма, содержится в пище и витаминах для беременных.
Говоря о пороках развития плода, отметим значение фолиевой кислоты, ее недостаток в организме, особенно на ранних стадиях беременности, также ведет к порокам развития плода. Для их профилактики за месяц до планируемой беременности и в течение ее первых 12 недель принимайте фолиевую кислоту по одной таблетке три раза в день.
Период вынашивания ребенка для женщины — один из самых счастливых. Но это и время большой ответственности, ведь от вас зависит здоровье будущего малыша. Благополучное течение беременности должно стать крепким фундаментом дальнейшего здоровья и счастливой жизни мамы и ребенка. Нравится
Наши рекомендации:Токсикоз беременности“Утренняя болезнь” будущей мамыБеременность: что делать с токсикозомПолезная тошнотаНародные средства борьбы с ранним токсикозом
Название раздела: Проблемы и решенияИсточник информации: по материалам сайта longlash.biz
 Во время беременности у женщины возникает частая тошнота и рвота. Часто она беспокоит на раннем сроке, является одним их симптомов токсикоза. У некоторых женщин рвота может возникать в третьем триместре, она говорит, что у женщины поздний гестоз. Рвота во время беременности – это редкое явление, самостоятельно проходит, не нужно специальное лечение. Опасна во время беременности обильная рвота, которая приводит к обезвоживанию.
Во время беременности у женщины возникает частая тошнота и рвота. Часто она беспокоит на раннем сроке, является одним их симптомов токсикоза. У некоторых женщин рвота может возникать в третьем триместре, она говорит, что у женщины поздний гестоз. Рвота во время беременности – это редкое явление, самостоятельно проходит, не нужно специальное лечение. Опасна во время беременности обильная рвота, которая приводит к обезвоживанию.
Симптомы
Клиника уретрита зависит от клинической формы заболевания.
Неосложненный острый уретрит проявляется совокупностью местных симптомов, среди которых:
- Жжение, рези по ходу мочеиспускательного канала при мочеиспускании.
- Частые позывы к мочеиспусканию.
- Выделения из влагалища в случае наличия инфекции половых органов.
Общие симптомы, такие как повышение температуры, плохое самочувствие тошнота проявляются при тяжелых осложненных формах уретрита и на фоне выраженного иммунодефицита.
Важно! В связи с особенностями развития уретрита, как заболевания, сопутствующего инфекциям половых органов, его клиника может быть не выражена на фоне клиники основного заболевания.
При проникновении инфекции в вышерасположенные отделы мочевыделительной системы (в мочевой пузырь или почки) проявляется соответствующая симптоматика.
Осложнения хламидиоза при беременности
Хламидиоз представляет серьезную угрозу для здоровья матери и ребенка. Хламидии при беременности провоцируют возникновение различных осложнений, в зависимости от стадии беременности и наличия сопутствующих провоцирующих факторов, являясь частой причиной невынашивания. На ранних сроках при возникновении угрозы прерывания беременности возможны выкидыши. Если возбудитель болезни проник в слизистый слой матки, то может развиться такое состояние, как вторичная плацентарная недостаточность, при которой на фоне сформировавшейся плаценты возникает кислородное голодание плода (внутриутробная гипоксия). Суть этой патологии в том, что хламидии при беременности провоцируют образование патогенных иммунных комплексов, что в свою очередь нарушает дыхание и питание плода, в некоторых случаях приводя к его гибели. В более поздние сроки беременности на фоне токсикоза второй половины и угрозы прерывания могут наступить преждевременные роды и рождение недоношенных, «незрелых» детей. Хламидии при беременности нередко приводят к отслойке плаценты и разрыву плодных оболочек, а также к многоводию и слабости родовой деятельности. Внутриутробное заражение плода при хламидиозе не характерно из-за наличия в крови матери антихламидийных антител, осущетвляющих защиту ребенка. А передача инфекции от матери к ребенку происходит во время родов при прохождении малыша через инфицированные родовые пути. В этом случае, попадая на слизистые оболочки ребенка, хламидии могут вызывать у него инфекции дыхательных путей, пневмонии, конъюнктивиты, отиты.
По материалам:
1. «Внутриутробные вирусные инфекции».//Вопросы практической педиатрии. – 2006. Буданов П.В., Асланов А.Г.2. «Влияние виферонотерапии беременных с урогенитальными инфекциями на состояние неспецифического иммунитета у новорожденных». Малиновская В.В., Дмитриева Е.В., Паршина О.В., Гусева Т.С., Новикова С.В., Бочарова И.И., Гайдерова Л.А.
Loading …
Пройти другие опросы
Читайте также:
Свечи Виферон при герпесе

Герпес в интимной зоне

Профилактика ОРВИ и гриппа у беременных женщин
Профилактика
Предупредить боли при мочеиспускании во время беременности несложно. Необходимо следовать определенным рекомендациям, которые позволят во много раз снизить риск воспалительных явлений в мочеполовой системе. Вот некоторые из них:
- Пить достаточное количество жидкости.
- Правильно питаться.
- Носить удобное нижнее белье из хлопка.
- Вытирать промежность в направлении от лобка.
- Своевременно менять гигиенические прокладки.
- Ежедневно принимать душ.
- Поддерживать нормальный показатель кислотности во влагалище.
- Опорожнить мочевой пузырь перед половым актом и после него.
Если женщине во время беременности больно мочиться, нужно сделать все для выяснения причины такого состояния. От этого будет зависеть проводимое лечение и его результат. Только своевременное обращение к врачу сможет уберечь от неблагоприятных последствий.
Какое мочеиспускание считается частым у женщин
Суточное количество мочеиспусканий зависит от физиологических особенностей организма и в норме составляет 3-7 раз.
Мочеиспускание чаще 10 раз в сутки является причиной для обращения к врачу, даже если процесс протекает без боли.
У урологов существует ряд определений для частого и нарушенного мочеиспускания:
- полиурия — обильное выделение мочи (свыше 3-х л в сутки);
- никтурия — преимущественно ночные позывы к мочеиспусканию (чаще 1 раза).
- инконтиненция — непроизвольное вытекание урины;
- поллакиурия — объемы выделяемой мочи не изменяются, но она выделяется из мочевого пузыря малыми порциями;
- энурез — процесс опорожнения происходит непроизвольно в ночное время.
Если очень частые позывы к мочеиспусканию вызывает беспокойство или выделение урины сопровождается болью, необходимо проконсультироваться со специалистом.
Зависимость от времени суток
При жалобах пациенток на учащенное мочеиспускание врача интересуют подробности, в том числе и то, в какое время суток мочевой пузырь беспокоит чаще.

Это может помочь в диагностике болезни:
- если учащенное мочеиспускание беспокоит по утрам, днем и ночью, то речь идет о хронических инфекциях;
- появление днем отечности при учащенном мочеиспускании вечером и ночью может быть признаком недостаточности в работе сердца;
- учащенное мочеиспускание перед сном может указывать на употребление мочегонных препаратов, большого количества жидкости или пищи, обладающей диуретическим действием.
Дополнительные симптомы
Если учащенное мочеиспускание вызвано не физиологическими причинами, а патологией, то проявляются и другие симптомы. Стоит обратиться к врачу, если возникают следующие состояния:
- боль внизу живота или пояснице, отдающая в пах, спину;
- при выведении урины возникают боли, рези, жжение, дискомфорт;
- появляется кровь в моче, слизь, гной или другие примеси;
- возникает частое мочеиспускание, но моча не выделяется или выделяется в малых количествах;
- из влагалища появляются белые выделения, жжение и зуд во влагалище;
- появляются нарушения в работе желудочно-кишечного тракта — запоры, вздутие живота;
- повышается температура, появляются сильные боли в пояснице;
- возникает тошнота, рвота, диарея;
- появляется недержание мочи;
- беспокоит неутолимая жажда, слабость, быстрая утомляемость;
- тянет низ живота.

Лечение
Чтобы избавиться от частого мочеиспускания, важно выяснить, что стало его причиной. В некоторых ситуациях требуется прием медикаментов, проведение физиопроцедур, прием гормональных препаратов.
Иногда чтобы остановить прогрессирование заболевания требуется оперативное вмешательство.
К какому врачу обратиться
Частое мочеиспускание у женщин может иметь разные причины, в зависимости от которых потребуется помощь следующих специалистов:
- уролога;
- гинеколога;
- инфекциониста;
- невролога;
- нефролога;
- эндокринолога.

Лекарства
Существует ряд препаратов, которые рекомендуется принимать при частом мочеиспускании: Дистигмин бромида, Спазмекс, Тропсия хлорид. Данные препараты назначает врач.
В некоторых ситуациях достаточно пить растительные средства или травяные настои.
Оперативное лечение
При учащенных мочеиспусканиях к хирургическому вмешательству прибегают не так часто. Операции назначаются при онкологических заболеваниях, тяжелых патологиях мочевыделительной системы, образовании крупных камней.
Физиотерпаия
В качестве дополнительных процедур назначаются:
- диадинамическая токовая терапия;
- синусоидальные модулированные токи;
- электрофорез;
- лампа Соллюкс;
- УВЧ-терапия;
- метод Дарсонваль и др.

Длительность курса и продолжительность каждой процедуры определяется врачом.
Упражнения
Самым популярным методом укрепления мышц мочеиспускательного канала, мочевого пузыря и тазовой области являются упражнения Кегеля. Эти упражнения просты, и пациенты могут выполнять их самостоятельно.
Народные средства
Фитотерапия нередко включается в терапевтический курс. При частом мочеиспускании можно употреблять следующие средства:
- отвар зверобоя;
- настойка из петрушки и ботвы моркови;
- настой кукурузных рылец, липового цвета;
- отвар из пастушьей сумки, корня и листьев крапивы.