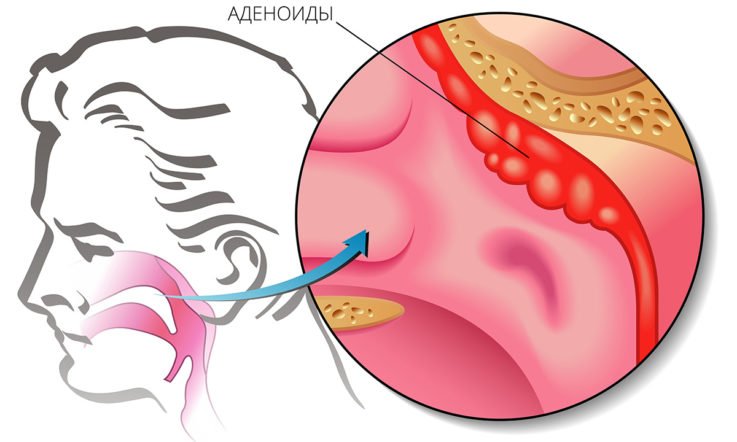
Аденоидит у детей представляет собой острое или хроническое воспаление увеличенных в размерах носоглоточных миндалин — аденоидов.
Аденоиды сами по себе – достаточно распространённое явление в педиатрической практике. Наиболее часто они встречаются в возрасте 6-12 лет и проявляются затруднением носового дыхания, снижением слуха и изменением формы носа (в тяжелых случаях). Состоят аденоиды из гиперплазированной лимфоидной ткани, разросшейся вследствие частых простудных заболеваний носоглотки.
Содержание
- 1 Диагностика
- 2 Лечение фарингита
- 3 Причины аденоидита
- 4 Виды аденоидита
- 5 Клиническая картина
- 6 Постановка диагноза
- 7 Осложнения аденоидита
- 8 Лечение
- 9 Профилактика
- 10 Анатомия и функции глоточной миндалины
- 11 Из-за чего формируются аденоиды?
- 12 Степени аденоидов
- 13 Клинические признаки аденоидов у ребёнка
- 14 Классификация аденоидита
- 15 Симптомы аденоидита
- 16 Осложнения аденоидита
- 17 Диагностика
- 18 Заключение
- 19 Удалять или нет
- 20 Как удаляют аденоиды у детей
- 21 Аденоиды у взрослых
- 22 Ангина и аденоиды
Диагностика
Диагностика фарингита у детей и взрослых обычно не вызывает затруднений и базируется на сборе анамнеза, данных осмотра и результатов лабораторных методов исследования. Стандартная перечень диагностических методик включает в себя:
- визуальный осмотр глотки;
- фарингоскопию – обследование при искусственном свете при помощи лобного рефлектора;
- мазок с поверхности небных дужек и задней стенки глотки;
- общий анализ мочи и крови.
В особо тяжелых случаях как взрослому пациенту, так и ребенку может потребоваться биопсия с последующим гистологическим исследованием клеток слизистой оболочки глотки.
Во время диагностики важно дифференцировать острый фарингит и острый тонзиллит (ангину). Они имеют схожее течение, однако в первом случае симптоматика касается преимущественно глоточной стенки, а во втором воспаление локализуется в области небных миндалин. Также в ряде случаев может потребоваться дифференциальная диагностика с синдромом Стивенса − Джонсона и болезнью Кавасаки. Следует понимать, что далеко не всегда можно самостоятельно отличить одно заболевание от другого, поэтому очень важно своевременно обратиться за консультацией к специалисту.
Лечение фарингита
Методика лечения фарингита выбирается врачом индивидуально, с учетом стадии патологического процесса и характера воспаления.
В большинстве случаем при неосложненном остром фарингите назначение антибиотиков не требуется. Обычно достаточно симптоматической терапии, включающей щадящую диету, горячие ножные ванны, согревающие компрессы на переднюю поверхность шеи, молоко с медом, паровые ингаляции и полоскание горла. Взрослым при остром фарингите обязательно следует прекратить курение.
Из лекарственных препаратов в основном назначают антисептики и анестетики для местного применения. Одним из таких препаратов является спрей МАКСИКОЛД® ЛОР. Он может применяться при лечении фарингита у взрослых и детей с 3-х лет. МАКСИКОЛД® ЛОР обладает широким спектром антимикробного действия, а также оказывает обезболивающее и обволакивающее действие.
В случаях повышения температуры тела применяют жаропонижающие (нестероидные противовоспалительные лекарственные препараты).
Терапия фарингита у детей
Лечение фарингита у детей чаще всего проходит в амбулаторном домашнем режиме. Для снятия воспаления применяются орошения задней стенки носоглотки аэрозольными или спреевыми препаратами, например, такими, как МАКСИКОЛД® ЛОР. Удобство его применения заключается в длительном действии (до 12 часов) и возможности двухкратного применения в сутки. Часто детям очень нравятся противовоспалительные и местноанестезирующие средства, выпускаемые в форме пастилок, конфет и леденцов для рассасывания с разными вкусами. Хорошие результаты дает сочетание медикаментозного лечения и физиотерапевтических процедур.
В осложненных случаях при лечении фарингита у детей могут быть использованы системные антибиотики в виде таблеток, капсул или суспензий для перорального приема.
Список препаратов, применяющихся при терапии острого вирусного фарингита у ребенка, включает в себя:
- противовирусные;
- местные антисептики
- местные анестетики
- жаропонижающие;
- средства от непродуктивного (сухого) кашля;
- муколитики (при влажном кашле);
- гомеопатические;
- иммуномодуляторы;
- спазмолитики (только при наличии спазма сосудов, сопровождающегося похолоданием конечностей).
- При лечении фарингита, проводимого в домашних условиях под контролем лечащего врача, ребенку можно делать ингаляции, ножные горчичные ванночки, орошения, смазывания слизистой глотки местными антисептическими и восстанавливающими препаратами, а также используют согревающие компрессы (на область горла).
- При возникновении осложнений показана срочная повторная консультация отоларингологом или госпитализация в специализированное отделение.
- В профилактике фарингита имеет значение своевременное лечение зубного кариеса, синуситов, простуды, гриппа, укрепление иммунитета.
Терапия фарингита у взрослых
- Особенности лечения фарингита у взрослых пациентов зависят от причины появления и стадии заболевания.
- Если патология вызвана длительным воздействием раздражающих веществ на дыхательные пути, то в первую очередь необходимо нейтрализовать это воздействие, после чего провести симптоматическое лечение. В данной ситуации пациенту в дальнейшем рекомендуется исключить воздействие раздражающих факторов – использовать средства индивидуальной защиты (например, маски или респираторы) или сменить место работы.
- При гипертрофии слизистой оболочки лечение фарингита у взрослых осуществляется с помощью частых орошений и полосканий солевыми, содовыми растворами или травяными противовоспалительными отварами.
- При наличии грануляции лимфоидной ткани в ходе лечения фарингита применяются специальные препараты, обладающие прижигающим действием. При их неэффективности пациенту рекомендуется пройти процедуру криотерапии или лазерной деструкции.
В качестве физиотерапевтического лечения назначаются ингаляции с гидрокортизоном, фонофорез с прополисом, УВЧ и ультразвуковая терапия.
Важно! Лечение фарингита у взрослых предусматривает полный отказ от курения и употребления алкогольных напитков.
При любой форме заболевания из рациона следует исключить пищу, раздражающую слизистую оболочку глотки: горячие, холодные, кислые, острые, соленые блюда. Также рекомендуется обильное питье (1,5–2 л в день). Дополнительным средством, которое может облегчить симптоматику фарингита, является применение увлажнителей воздуха. Медикаментозная терапия назначается только врачом и проводится под его строгим контролем. Для облегчения симптомом раздражения в горле широкого используется местные антисептические средства и анестетики. Одним из препаратов, обладающих комплексным терапевтических действием (антисептическим и обезболивающим), является спрей МАКСИКОЛД® ЛОР. Помимо прочего спрей МАКСИКОЛД® ЛОР обладает обволакивающим действием, смягчая неприятные ощущения в горле при фарингите.
Причины аденоидита
Аденоидит у детей возникает только при условии имеющегося увеличения носоглоточной (глоточной) миндалины. Факторами, способствующими присоединению воспаления являются:
- вирусные и бактериальные инфекции;
- переохлаждение;
- снижение иммунной защиты;
- имеющиеся в организме очаги хронической инфекции (включая кариес);
- неправильное питание с избытком углеводов и недостатком белков;
- воздух, содержащий большое количество пыли и вредных испарений;
- недостаточное поступление витаминов с пищей.
Чаше всего аденоидит возникает при ОРВИ, простудах или ангинах.
Виды аденоидита
По выраженности клинических симптомов и скорости развития патологических реакций, выделяют:
- Острый аденоидит – развивается стремительно, симптомы болезни нарастают быстро на фоне имеющейся инфекции носоглотки;
- Хронический аденоидит – длительно протекающее заболевание, со смазанной клинической картиной. В данном случае, воспаленные аденоиды сами становятся очагом хронической инфекции.
Клиническая картина
Симптомы аденоидита у детей зависят от формы заболевания (острый или хронический).
Симптомы острого воспаления аденоидов:
- быстрый подъем температуры тела до высоких цифр;
- выделения из носа сначала слизистого, потом слизисто-гнойного характера;
- затруднение носового дыхания, стекание слизистых выделений по задней стенке глотки;
- постоянные симптомы жжения и першения в носоглотке;
- слабость, утомляемость, потеря аппетита;
- покраснение горла, храп;
- увеличение регионарных лимфоузлов (поднижнечелюстных);
- могут появляться симптомы головной и ушной боли.
Заболевание протекает остро, симптомы воспаления начинают стихать на 4-5 сутки болезни. Если лечение не было проведено вовремя, острый аденоидит может осложниться отитом, потерей слуха или перейти в хронический.
- температура выражена не значительно или совсем отсутствует;
- ребенка беспокоит постоянная заложенность носа, невозможность носового дыхания и храп;
- возможны ощущения кома в горле, утренний кашель, небольшая боль в горле;
- гнусавость голоса.
Протекает хронический аденоидит в течение длительного времени, иногда месяцами или годами. При обострении, вызванном присоединение инфекции, хронический аденоидит может клинически проявляться как острый.
Постановка диагноза
Постановка диагноза острого или хронического воспаления аденоидов у детей осуществляется на основании характерных для заболевания симптомов и средств лабораторной и инструментальной диагностики:
- Риноскопия. В данном случае, исследование полости носа и аденоидных разрастаний производится с помощью зеркала через рот. Проявляется аденоидит покраснением аденоидов, их отеком, наличием на поверхности аденоидов слизи или гноя.
- Рентгенологическое исследование области носа. Проводится для определения площади разрастания аденоидов и исключения гайморита.
- Эндоскопия аденоидов. Проводится данное исследование с помощью фиброскопа, и является более точным чем риноскопия.
- Пальпация аденоидов – их исследование с помощью пальца, заведенного за мягкое небо. Проводится для определения консистенции аденоидных вегетаций.
Для определения микроорганизма, вызвавшего аденоидит, и определения его чувствительности к антибактериальной терапии, производится мазок со слизистой оболочки аденоидов с дальнейшим его бактериологическим посевом.
Лечение аденоидита у детей включает в себя целый комплекс процедур. Первоочередно, необходимо механическое удаление из полости носоглотки скопившейся слизи и гноя. Производится это с помощью различных промываний и отсасывания слизи вакуумом.
После промывания, возможно лечение с помощью лекарственных средств:
- носовые спреи с сосудосуживающим эффектом;
- антибактериальные носовые спреи;
- лечение с помощью противовирусных средств и антибиотиков системного действия (назначаемых внутрь);
- при повышении температуры выше 380С, лечение дополняется приемом жаропонижающих и противовоспалительных препаратов;
- при аллергической природе воспаления аденоидов, лечение должно обязательно включать антигистаминные препараты.
Не медикаментозное лечение:
- постельный режим и контроль питания;
- повышенная питьевая нагрузка. Пить лучше кислые теплые морсы или минеральные воды;
- физиолечение: лазеротерапия, магнитотерапия, лечение озоном;
- при стихании острого воспаления, возможно хирургическое лечение, в виде удаления разросшейся лимфоидной ткани.
Осложнения аденоидита
Если лечение острых форм воспаления не было проведено в полной мере, то могут развиться такие осложнения как:
- воспаление среднего уха, с постепенным ухудшением слуха, вплоть до полной глухоты;
- фарингит, ларингит, бронхит (в следствии стекания слизисто-гнойных выделений по стенке глотки);
- при переходе воспаления на пазухи носа, у детей возникают признаки гайморита;
- при тяжелом течении, в воспаление могут вовлекаться мозговые оболочки, что особенно характерно для детей младшего и грудного возраста.
Похожие статьи
 Что делать при ларингите в домашних условиях у ребенка
Что делать при ларингите в домашних условиях у ребенка
 Что такое фарингит и как его лечить у детей
Что такое фарингит и как его лечить у детей
 Проявления аллергического ринита у детей, его лечение и профилактика
Проявления аллергического ринита у детей, его лечение и профилактика
Лечение
В современной медицине используются различные методики лечения аденоидита у детей.
Медикаментозным способом
При аденоидите нередко назначаются антибиотики, такие как:
Сегодня врачи стараются назначать максимально щадящие антибиотики, без помощи которых обойтись не всегда удаётся.
Также при лечении рекомендуются следующие капли в нос:
Назонекс;Колларгол;Протаргол;Полидекс и др.
Закапывать данные препараты следует после тщательного промывания носоглотки.
Кроме того, родителям рекомендуют укреплять иммунитет ребёнка, для этого назначается витаминотерапия.
Хирургическое лечение
Удаление глоточных миндалин хирургическим вмешательством называется в медицине аденотомией . Не все врачи рекомендуют такой способ лечения данного заболевания, объясняя это двумя причинами:
Во-первых, аденоиды быстро вырастают и снова будут воспаляться, а любая операция, даже такая простая, как аденотомия, — стресс для детей и родителей.Во-вторых, глоточные миндалины выполняют барьерно-защитную функцию, которая в результате удаления аденоидов окажется потерянной для организма.
Сегодня существует два варианта подобных операций: традиционная и эндоскопическая аденотомия. Первый метод был предложен в конце XIX века американским хирургом М. Бекманом, но его применяют в большинстве детских больниц и по сей день. Операция проводится под местным наркозом (ребёнку впрыскивают в нос раствор лидокаина). Врач вводит в носоглотку специальный инструмент – аденотом – и вырезает ткань аденоидов. Длится такая операция 2–5 минут.
К минусам такого метода относится то, что ребёнок находится в сознании, и операция может стать для него психологической травмой. К тому же велика опасность обильного кровотечения, а после вмешательства в носоглотке остаются части лимфоидной ткани, что может привести к повторному её разрастанию и воспалению.
Чем меньше возраст ребёнка, которому проводится операция, тем выше риск рецидива.
Эндоскопическое удаление аденоидов применяется с конца 90‑х годов. Операция выполняется под общим наркозом, что приводит к удлинению сроков госпитализации (до недели) и расширению предоперационного обследования, в которое дополнительно включаются ЭКГ, биохимический анализ крови, консультации невропатолога и анестезиолога.
Ход операции таков:
Под контролем эндоскопа, введенного в носоглотку через нос, врач удаляет аденоиды.При помощи шейвера (гибрид бормашины и электроотсоса) сначала разрушается ткань аденоидов, затем они вытягиваются из носоглотки.
При проведении эндоскопической операции у малыша не возникает психологической травмы. Эндоскопический контроль позволяет максимально полно удалить лимфоидную ткань и уменьшить риск послеоперационного кровотечения. Однако данный метод пока применяется не во всех больницах.
Даже после удаления хронически воспалённых аденоидов необходимо найти и устранить причину их разрастания. Этой проблемой должны заниматься одновременно 4 врача: педиатр, отоларинголог, иммунолог-инфекционист и аллерголог.
Народные способы лечения аденоидита
Дополнительными методами лечения аденоидита считаются рецепты народной медицины. Для этого родителям необходимо предварительно проконсультироваться с врачом, чтобы согласовать возможные способы лечения народными средствами. Это могут быть промываниях носоглотки различными лекарственными травами. Отвары из них приготовить легко: измельчённые травы смешиваются в равных пропорциях, затем 2 ст. ложки сырья заливаются кипятком (50 мл) и 10 минут кипятятся. Отвар затем настаивается 2 часа и процеживается. Можно использовать следующие сборы для промывания носоглотки при детском аденоидите:
Зверобой, вереск, мать-и-мачеха, хвощ полевой, календула;Кипрей, ромашка, семена моркови, подорожник, хвощ полевой, корневище змеиного горца;Лепестки белой розы, тысячелистник, семена льна, лесная земляника (листья), корневище солодки, берёза;Череда, клевер, ряска малая, корневище аира, зверобой, полынь.
Родители должны понимать, что лечение аденоидов у детей народными средствами должно производиться только в качестве дополнительной терапии и только с разрешения лечащего врача. Помните, что фитотерапия может спровоцировать аллергические реакции.
Профилактика
Меры по предупреждению детского аденоидита предполагают:
Создание для малыша комфортной психологической атмосферы.Укрепление иммунитета различными методиками (витаминизация, закаливание, приобщение к спорту, доступ свежего воздуха, полноценное питание).Поездки на курорты.Максимальная защита от переохлаждения организма, инфекционных и простудных заболеваний.
Лечение трахеита народными средствами
Список антибиотиков для лечения трахеита представлен в статье по этой ссылке .
Лазерное лечение тонзиллита //drlor.online/zabolevaniya/gortani-glotki-bronxov/angina/lazernoe-lechenie-xronicheskogo-tonzillita.html
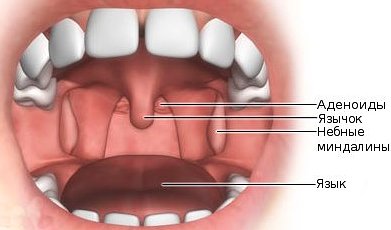
Анатомия и функции глоточной миндалины
Миндалины являются скоплениями лимфоидной ткани, которые локализуются в области ротовой полости и носоглотки. В организме человека их всего насчитывается шесть штук: четыре парные (нёбные и трубные) и две непарные (язычная и глоточная).
Совместно с лимфоидными гранулами и боковыми валиками, находящимися на задней стенке глотки, они образуют так называемое лимфатическое глоточное кольцо, которое окружает вход в пищеварительные и дыхательные пути.
Глоточная миндалина крепится к задней стенке носоглотки своим основанием на месте перехода носовой полости в ротовую. Увидеть её без использования специального оборудования не представляется возможным.
Каждая миндалина является неотъемлемой частью иммунной системы, вместе они выполняют барьерную функцию, препятствуя тем самым дальнейшему проникновению в организм различных патогенных агентов. В них образуются лимфоциты – клетки, которые отвечают за клеточный и гуморальный иммунитет.
У новорождённых детей и малышей первых месяцев миндалины недоразвиты и ещё не выполняют свою функцию должным образом. В дальнейшем под влиянием постоянно атакующих патогенных вирусов, токсинов и бактерий начинается активное развитие структур глоточного кольца. Глоточная миндалина при этом формируется активнее других, что объясняется расположением её в самом начале верхних дыхательных путей. Складки её слизистой оболочки удлиняются, утолщаются и приобретают вид разделённых бороздками валиков. Примерно к двум-трём годам она достигает полного развития.
Из-за чего формируются аденоиды?
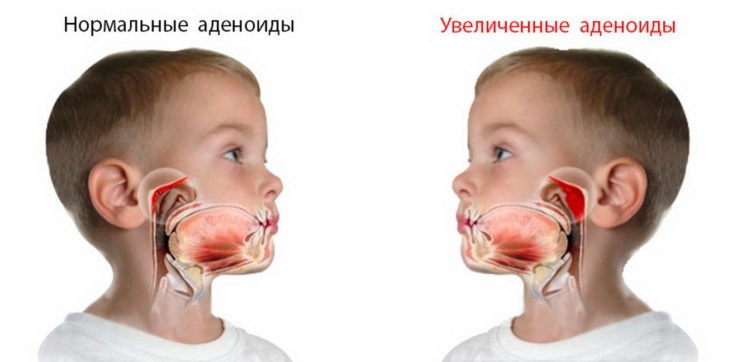
Разрастание лимфоидной ткани и увеличение глоточной миндалины является характерным признаком для любых простудных и вирусных заболеваний. При ОРВИ ребёнок не может полноценно дышать носом, однако, как правило, это длится не больше недели. Перечислим случаи, когда наблюдается увеличение миндалин, и почему ткани не уменьшаются длительное время.
- Частые острые респираторные заболевания. Если ребёнок регулярно контактирует с заражёнными людьми, то он довольно часто болеет. Это особенно выражено при слабом его иммунитете. В таком случае миндалины приходить в норму просто не успевают и постоянно находятся в отёкшем виде. Данное состояние наиболее часто наблюдается у ослабленных детей, которые регулярно посещают детские коллективы (ходят в детский сад).
- Инфекция. Большинство инфекционных заболеваний имеют такое проявление в совокупности с прочими симптомами. Если ребёнок внезапно перестал дышать носом, но при этом нет никаких выделений, нужно его осмотреть на наличие сыпи, а также следить за температурой. Миндалины могут быть увеличенными при гриппе, скарлатине, кори, краснухе, дифтерии, коклюше и др.
- Ослабленный иммунитет. Если ребёнок не имеет полноценного и здорового питания, не гуляет на свежем воздухе, постоянно переносит инфекционные заболевания, то его иммунитет очень слабый. Также защитные силы маленького организма снижаются, если малыш дышит сухим пыльным воздухом или живёт в неблагоприятной экологической обстановке. Слишком частое употребление сладкого, искусственных красителей и консервантов, ароматизаторов, а также переедание очень пагубно влияют на общее состояние организма.

- Аллергия. Постоянно увеличенное и воспалённое состояние глоточной миндалины может свидетельствовать о регулярном контакте организма с аллергенами. То есть, аденоиды формируются в ответ на раздражение слизистой. Таким образом, аллергеном может быть всё что угодно: пыльца растений, пищевые продукты, шерсть животных, пыль и т.д.
- Наследственность. В некоторых случаях предрасположенность к увеличению лимфоидной ткани заложена на генетическом уровне. А именно, такая патология называется лимфатизм. Она приводит также к ухудшению нормального функционирования щитовидной железы: малыш становится апатичным, вялым и легко набирает вес.
- Осложнения. Иногда склонность к появлению аденоидов у ребёнка – это результат различных проблем у мамы в период беременности. К ним относятся: внутриутробная гипоксия и травмы плода, приём антибиотиков, приём сильнодействующих лекарственных препаратов, алкоголя или наркотиков, особенно на ранних этапах беременности.
В группе риска появления аденоидов находятся дети в возрасте от трёх до семи лет, которые регулярно посещают детские коллективы и имеют постоянный контакт с инфекциями. Верхние дыхательные пути у маленького ребёнка достаточно узкие и даже при незначительном отёке глоточной миндалины они полностью могут перекрываться и значительно затруднять или делать вовсе невозможным дыхание через нос. Однако у детей более старшего возраста вероятность возникновения аденоидов резко снижается, поскольку после семи лет размеры носоглотки увеличиваются, а миндалины, наоборот, начинают атрофироваться. Аденоиды уже в меньшей степени доставляют дискомфорт и мешают дыханию.
Степени аденоидов
В зависимости от размеров, принято различать три степени аденоидов:
- 1-я степень: миндалины небольшие и перекрывают верхнюю часть носоглотки не более чем на треть; проблемы с дыханием через нос бывают у детей лишь при горизонтальном положении тела, в основном по ночам;
- 2-я степень: глоточная миндалина значительно увеличена и примерно на половину перекрывает просвет носоглотки, при этом у детей носовое дыхание затруднено как днём, так и ночью;
- 3-я степень: аденоиды занимают почти весь просвет носоглотки, поэтому ребёнок вынужден дышать ртом круглосуточно.
Клинические признаки аденоидов у ребёнка
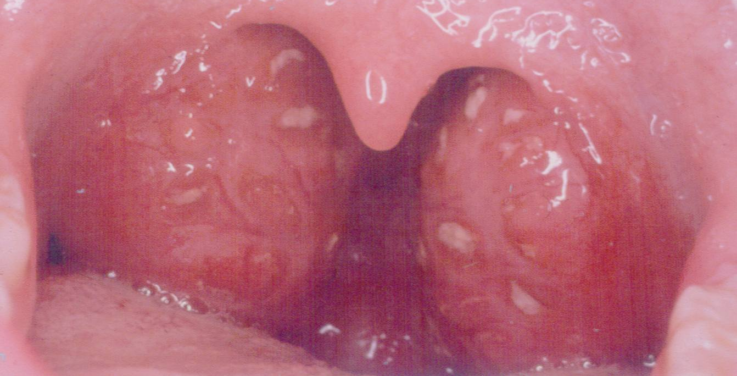
Основным и самым очевидным симптомом, по которому можно заподозрить аденоиды у ребёнка, является регулярное затруднённое дыхание через нос и заложенность при отсутствии выделений из него.
Характерными признаками аденоидов являются:
- расстройства сна, малыш спит некрепко, почти всегда с открытым ртом, часто просыпается и плачет во сне;
- сопение, храп, задержки и остановки дыхания во сне;
- сухой кашель по утрам;
- пересыхание слизистой рта;
- частые тонзиллиты, фарингиты, риниты;
- гнусавая речь, изменение тембра голоса;
- вялость, капризность, быстрая утомляемость, раздражительность;
- боли в ухе, снижение слуха, частые отиты из-за перекрытия канала, который соединяет носоглотку и ушную полость;
- ухудшение аппетита;
- головные боли.

У детей на фоне аденоидов развивается такое осложнение, как аденоидит, которое может иметь острый или хронический характер. В первом случае он сопровождается болью и чувством жжения в носоглотке, повышением температуры тела, общей слабостью, насморком и заложенностью носа, слизисто-гнойными выделениями, а также болезненностью и увеличением ближайших лимфатических узлов.
Как правило, у взрослых аденоидит является результатом недолеченного в детстве воспаления глоточной миндалины. В том случае, когда впервые развиваются симптомы этого заболевания у взрослого человека, для начала следует исключить опухолевые заболевания носоглотки, своевременно обратившись за помощью к специалисту.
Классификация аденоидита
- По протяжённости заболевания принято выделять острый, подострый и хронический аденоидит.
Острый аденоидит у детей является одним из проявлений острых респираторных заболеваний как бактериального, так и вирусного происхождения и ограничивается длительностью около пяти-семи дней. Он преимущественно характеризуется катаральными проявлениями на задней стенке носоглотки на фоне повышения температуры тела до 39ºС.
Подострый аденоидит наблюдается чаще всего у детей с уже увеличенными аденоидами. При этом отмечается поражение нескольких групп миндалин. Средняя продолжительность воспалительных проявлений около трёх недель. У ребёнка после выздоровления некоторое время ещё возможно вечернее повышение температуры тела до 37 — 38ºС.
Хронический аденоидит у детей длится от полугода и больше. К его классическим признакам присоединяются симптомы поражения соседних органов, воспаления воздушных пазух и верхних дыхательных путей (отит, гайморит, фронтит, ларингит, трахеит, бронхит и др.).
- Хроническое воспаление глоточной миндалины по клинико-морфологическим признакам делится на катаральный, экссудативно-серозный и гнойный аденоидит.
Отдельной клинико-морфологической единицей принято рассматривать аллергический аденоидит, который развивается в совокупности с другими симптомами повышенной чувствительности организма к аллергену. Он зачастую ограничивается проявлениями аллергического ринита (риноаденоидит).
- В зависимости от тяжести симптомов, распространённости и общего состояния больного выделяют следующие виды аденоидита:
- поверхностный;
- компенсированный;
- субкомпенсированный;
- декомпенсированный.
Симптомы аденоидита
Аденоидит у детей имеет ряд симптомов, представленных ниже.
- Затруднение носового дыхания. Оно может быть как с насморком, так и без него. У грудных детей это проявляется вялым сосанием, а иногда даже полным отказом от питания. У детей старшего возраста при затруднении дыхания через нос наблюдаются изменения голоса, он становится гнусавым. При этом рот у них остаётся постоянно открытым. Носогубные складки по этой причине сглаживаются, а лицо при этом принимает апатичный вид.

В таких случаях при хроническом течении аденоидита наблюдаются нарушения формирования лицевого скелета: узкое твёрдое нёбо с высоким расположением, изменённая форма верхней челюсти и нарушенный прикус из-за выпячивания вперёд резцов. В дальнейшем это приводит к нарушению артикуляции (произношения звуков).
- Насморк. Как правило, он проявляется жидкими выделениями слизистого или гнойного характера из носа.
- Болезненность в глубоких отделах носа. Интенсивность и характер её различны: от лёгкого щекотания и царапанья до интенсивных болевых ощущений давящего характера, которые переходят в головную боль без чёткой локализации. Боль в носу зачастую усиливается во время глотательных движений.
- Громкое сопящее дыхание и храп во время сна. В таких случаях сон становится беспокойным, поверхностным и сопровождается страшными сновидениями. Такой симптом может возникать даже при аденоидах 1-й степени.
- Кашель. Он чаще возникает ночью или под утро и, как правило, носит характер приступов. Зачастую провоцируется попёрхиванием слизью или гноем, отток которых затруднён через носовые ходы.
- Болезненность и увеличение подчелюстных и шейных лимфатических узлов, которые прощупываются в виде перекатывающихся шариков под кожей.

- Боль в ушах и ухудшение слуха. Этот симптом появляется в случае распространения воспалительного процесса на трубные миндалины.
- Повышение температуры тела. Она более характерна для острого аденоидита и возникает внезапно, поднимаясь до 39ºС и выше, сопровождаясь при этом признаками общей интоксикации (головная боль, слабость, отсутствие аппетита и т.д.). Температура при подостром и хроническом воспалении глоточной миндалины поднимается достаточно медленно на фоне местных проявлений аденоидита.
- Дефект развития грудной клетки. Как правило, он развивается у детей с длительным хроническим течением аденоидита и объясняется изменением объёма вдоха и выдоха. Такой признак носит название «куриной груди» (грудная клетка, сжатая с боков, с выдающейся вперёд грудиной по типу «киля»).
- Изменения в поведении. Ребёнок становится вялым и безучастным. У него значительно снижается успеваемость в школе из-за снижения внимания и повышенной утомляемости. Он начинает отставать от своих сверстников в физическом и умственном развитии.
Осложнения аденоидита
Затяжное течение, ослабленный иммунитет, несвоевременное лечение и сухой микроклимат в помещении провоцируют распространение инфекции, а также вовлечение рядом расположенных органов в патологический процесс. При этом могут формироваться следующие патологические состояния:
- отит;
- ларингит;
- тонзиллит;
- трахеобронхит;
- синусит;
- заглоточный абсцесс;
- пневмония.
Диагностика
Аденоидит у детей выставляется на основании жалоб больного (или родителей ребёнка), истории заболевания и результатов врачебного осмотра и обследования.
Во время осмотра врач выявляет гиперемию (покраснение) задней стенки глотки, а также характерные данному процессу полосы стекания слизисто-гнойных выделений по ней из носоглотки. Проводя заднюю риноскопию при помощи специальных зеркал, доктор может увидеть увеличенную в размерах глоточную миндалину с гнойным налётом.
Для определения выраженности и характера воспаления назначается общий анализ крови. Также важен микробиологический анализ мазков с поверхности аденоидов на чувствительность к антибактериальным препаратам и микрофлору. Дополнительно может быть проведено рентгенологическое исследование или эндоскопия носоглотки.
Медикаментозная терапия
Медикаментозное лечение аденоидов эффективно лишь при первой, реже — второй степени, когда у них ещё не слишком большие размеры, и при этом выраженные нарушения дыхания через нос ещё отсутствуют. При третьей степени его проводят только в случае наличия у детей противопоказаний к оперативному лечению.
Данная терапия направлена на снятие отёка, воспаления, очищение носовой полости, устранение насморка и укрепление иммунитета. С этой целью применяются следующие препараты:
- сосудосуживающие капли;
- гормональные противовоспалительные назальные спреи;
- местные антисептические средства;
- антигистаминные препараты;
- солевые растворы для увлажнения и очистки носовой полости;
- средства для укрепления иммунитета.
У некоторых детей увеличение глоточной миндалины обусловлено её отёком, который вызван аллергической реакцией. В таком случае необходимо не только местное, но и системное назначение антигистаминных препаратов.
Физиотерапия
Она используется при аденоидах совместно с медикаментозной терапией с целью повышения её эффективности.
Чаще всего детям назначают лазеротерапию. Поскольку низкоинтенсивное лазерное излучение способствует снятию воспаления и отёка, а также оказывает антибактериальное действие. Обычный курс лечения составляет 10 сеансов. Рекомендуется проходить по 3 курса в год.
Помимо лазеротерапии применяется ультрафиолетовое облучение на область носа, озонотерапия и электрофорез с лекарственными препаратами.
Также очень полезны для детей с аденоидами занятия дыхательной гимнастикой, климатотерапия, курортное лечение и отдых на море.
Оперативное лечение
Аденотомия (удаление аденоидов) — самый эффективный метод лечения при третьей степени, когда из-за нарушения носового дыхания значительно ухудшается качество жизни. Операция проводится в плановом порядке в условиях стационара ЛОР-отделения строго по показаниям. Данная процедура не занимает много времени, и при отсутствии осложнений ребёнка отпускают домой в этот же день.
Показаниями для проведения операции являются:
- неэффективность медикаментозной терапии;
- значительное затруднение или отсутствие носового дыхания;
- воспаления аденоидов до четырёх раз в год;
- рецидивирующие воспаления среднего уха;
- хронический синусит;
- нарушения слуха;
- деформация лицевого скелета и грудной клетки;
- остановки дыхания во сне.
Оперативное лечение противопоказано, если у ребёнка есть врождённые аномалии развития мягкого и/или твёрдого нёба, заболевания крови, повышенная склонность к кровотечениям, тяжёлые заболевания сердечно-сосудистой системы, а также воспалительный процесс в аденоидах. Кроме того, аденотомия не выполняется в течение месяца после проведения плановой прививки и в период эпидемий гриппа.
Операция почти всегда осуществляется под общей анестезией. Это помогает избежать психологической травмы, которую ребёнок получает при проведении процедуры под местным обезболиванием.
Эндоскопическая методика является малотравматичной, имеет минимальное количество осложнений, позволяет ребёнку вернуться к обычному образу жизни в течение короткого промежутка времени, а также сводит возможность рецидива к минимуму.
С целью профилактики послеоперационных осложнений необходимо соблюдать следующие правила:
- принимать лекарства, назначенные врачом;
- не употреблять горячую твёрдую пищу;
- ограничить физические нагрузки в течение двух недель;
- не посещать детские коллективы и места массового скопления людей;
- избегать пребывания на открытом солнце;
- не принимать ванны в течение трёх-четырёх дней.
Самостоятельное лечение аденоидов без консультации специалиста может привести к ухудшению состояния ребёнка. Поскольку невозможно в домашних условиях провести необходимый комплекс диагностических действий.
Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Удалять или нет
Удалять ли аденоиды? Да или нет? Комаровский говорит, что когда у ребенка сохраняется носовое дыхание, вероятность операции крайне невелика. Опасный период приходится на весенний сезон, когда высокая частота вирусных инфекций. После болезни, когда температура и аппетит в норме, миндалина остается еще увеличенной. Она не успевает уменьшиться до нормальных размеров, а ребенка уже отправляют в школу или детский сад и когда он снова подхватывает там инфекцию, миндалина опять увеличивается и выглядит теперь еще больше, чем раньше.
Смотрите также: Причины, лечение и диета при гастрите
Как высказывается Комаровский, удаление аденоидов у детей провоцируют сами родители, не давая детям окончательно выздороветь после болезни. Возвращаясь к вопросу, удалять ли аденоиды, Комаровский отвечает:
- нет (после операции, лимфоидная ткань у ребенка продолжает расти. По этой причине врачи оттягивают удаление аденоидов у детей в 2, 3, 4 года).
- да (когда есть показания к проведению операции: деформация скелета лица, нарушение дыхания через нос, храпение и одышка ночью, синуситы хронической формы, нарушение слуха, рецидивирующие отиты).
Аденоиды – это не трагедия, говорит Комаровский и удаление аденоидов у детей не ставит под угрозу их жизнь. Но, чтобы не понадобились операции или лечение агрессивными средствами с побочными эффектами, надо адекватно воспитывать ребенка, создавая для него нормальные условия.
Как удаляют аденоиды у детей
Как удаляют аденоиды у детей, можно посмотреть видео о детской клинике ЕМС (европейского медицинского центра). До операции проводится рентгенография носоглотки, которая позволяет сделать заключение о размерах лимфоидной ткани. После подтверждения диагноза назначают консервативное лечение. Если не получается вылечить препаратами, прибегают к операции.
В детской клинике ЕМС делали удаление аденоидов девочке 8 лет (о чем рассказывает видео) под интубационным наркозом, продолжительностью 10 минут. Операция прошла хорошо, и теперь девочка здорова.
Как удаляют аденоиды у детей, какими методами, с какими рисками или преимуществами, читайте в отзывах:
Аденоидэктомия (применяется местная анестезия).
Риски: неполное иссечение гипертрофированной ткани, после удаления возможно развитие повторного рецидива.
Плюсы: операция проходит не под общим наркозом, который нагоняет страх на многих родителей.
Эндоскопическое удаление (проводится под общим наркозом).
Отзывы: после вмешательства эндоскопа кровотечения случаются, но редко, а рецидивы исключены. Визуальный контроль хирургом всех манипуляций – это большое преимущество метода. Когда дети находятся под наркозом 20 – 60 минут, они спокойно спят и не чувствуют никакой боли, что важно для нервной системы и детской психики.
Лазерная редукция (прижигание) проводится только при патологии носоглоточной миндалины первой степени и выполняется с применением местной анестезии.
Полезные свойства лазера: процедура оказывает антибактериальный, противоотечный и противовоспалительный эффекты.
Коблация – новый метод, который проводится под местной анестезией.
Недостатки: после процедуры есть не высокий риск кровотечения, болезненность. Преимущество: не повреждаются здоровые ткани слизистой носоглотки.
После удаления аденоидов под общим наркозом или местной анестезией, у взрослых начинаются трудности, а у детей — побочные эффекты:
- повышение температуры до 38ºС (детям нельзя давать средства от жара с ацетилсалициловой кислотой);
- кровянистая рвота;
- нарушение стула;
- боли в животе.
Также бывают после операционные: отек слизистой носа, заложенность и гнусавая речь. Это тот случай, когда детям рекомендуется давать мороженное для пользы их здоровью. Как известно, такое лакомство имеет сосудосуживающий эффект.
Аденоиды у взрослых
После 12 лет аденоиды уменьшаются в размерах и к совершеннолетию атрофируются. В этом возрасте иммунная система становится зрелой и может самостоятельно противостоять инфекциям, без помощи линии первой обороны, к которой относятся шесть миндалин, в том числе носоглоточная.
Но на фоне гайморита, частых ринитов, синуситов и других инфекций верхних дыхательных путей, а также из – за нарушения функции щитовидной железы аденоидит развивается и в старшем возрасте.
Аденоиды у взрослых сопровождаются знакомыми симптомами: храпом, шумным дыханием, заложенностью носа, сухостью и болью в горле, кашлем. В большинстве случаев одновременно с аденоидами воспаляются миндалины. Они сужают дыхательные пути настолько, что ограничивают поступление воздуха в легкие. Днем, это компенсируется дыханием через рот, а ночью происходят короткие остановки дыхания, что приводит к преждевременному пробуждению. Такое состояние называется апноэ сна.
Это не опасно для жизни, но можно иметь осложнения:
- проблемы с сердцем;
- экссудативный отит (накопление слизи в среднем ухе);
- нарушение слуха;
- снижение работоспособности.
Аденоиды I степени с затрудненным дыханием только ночью можно вылечить комплексной терапией: народными средствами, сосудосуживающими каплями, антибиотиками, полосканием настойкой эвкалипта.
Большие аденоиды, II и III степени вылечить взрослым невозможно, им делают операцию.
На протяжении недели после удаления аденоидов есть ограничения в питании и образе жизни. Под запретом находится горячая, холодная, жесткая, кислая, соленая и острая пища. Не допускаются тяжелые физические нагрузки на организм, а также посещение пляжа, сауны, бани. Разрешаются только теплые домашние ванны.
Если остались вопросы, посмотрите видео, фото аденоидита у взрослых тоже может много прояснить о болезни.
Ангина и аденоиды
Лимфоциты являются нашими меленькими суперагентами, защищающими организм от вредоносных бактерий и вирусов. Если же иммунитет ослаблен по разным причинам – количество лимфоцитов уменьшается и организм человека становится восприимчивым к болезнетворным вирусам.
Первую атаку с такими микроорганизмами берут на себя небные миндалины, расположенные в носоглотке и имеющие ветвистое строение. При частых инфекционных заболеваниях и несвоевременном их лечении возникают воспалительные процессы в миндалинах, именуемые тонзиллитом.
Если же вовремя не справится с такой проблемой – она может перерасти в хроническую стадию и стать причиной разрастания носоглоточной слизистой (аденоидов). Так, аденоид является гиперплазией лимфоидной ткани миндалины.
Факты о тонзиллите и аденоидной инфекции
Чтобы правильно дифференцировать эти состояния, обратите внимание на следующее:
- Как миндалины, так и аденоиды представлены лимфатической и железистой тканями.
- Тонзиллит разделяют на две формы: острую (ангина) и хроническую, когда инфекция постоянно присутствует в области миндалин и провоцирует их уплотнение. Чаще всего, хронический тонзиллит диагностируется вместе с хроническим аденоидитом. Такое состояние имеет термин хронический аденотонзиллит.
- Симптомами обоих состояний является повышенная температура, неприятный запах изо рта, белесоватый зловонный налет на миндалинах, увеличение шейных лимфоузлов, болезненность и затрудненность глотания.
- Увеличение миндалин или зарастание аденоидами дыхательного просвета становится причиной ночного храпа и непроизвольных задержек дыхания (апноэ).
- При бактериальной этиологии заболевания назначается антибактериальная терапия, при вирусной – противовирусная поддерживающая.
- Часто причиной тонзиллита становятся стрептококки.
- Удаление аденоидов (аденотомия) и небных миндалин (тонзиллэктомия) показаны в следующих случаях:
- резкое увеличение и уплотнение миндалин или аденоидов;
- наличие постоянного очага инфекции в миндалинах, не поддающегося корректировке при помощи антибиотиков;
- присутствуют осложнения после перенесенных лор-инфекций;
- подозрение на злокачественное образование в аденоидах.
Симптомы
Тонзиллит могут вызвать частые заболевания ангиной.
Самыми характерными симптомами при тонзиллите и аденоидной инфекции являются:
- повышение температуры;
- воспаление, покраснение и увеличение небных миндалин;
- образование гнойного белесоватого налета;
- зловонное дыхание;
- увеличение шейных лимфоузлов;
- длительная заложенность носа и затрудненное дыхание;
- затрудненное глотание;
- боль в горле;
- осиплость голоса;
- головные боли;
- боли в области диафрагмы;
- отхождение мокрот с прожилками крови.
Лечение хронического аденотонзиллита предполагает как консервативный, так и хирургический подходы. Хирургический метод применяется только по показаниям или при неэффективности медикаментозного лечения в течении длительного периода.
Для эффективного лечения следует совмещать консервативный и народный методы.
Вирусные воспаления миндалин обычно предполагают прием иммуномодулирующих препаратов и постоянное наблюдение врача (для детей до 3-х лет и особ с пониженным иммунитетом – в условиях стационара).
[attention type=yellow]
В преимуществе случаев и при правильно подобранной терапии полное выздоровление наступает через 10-14 дней. Назначается промывание носа соляными растворами и полоскание горла антисептиком (например, фурацилином). Рекомендуется использование сосудорасширяющих капель для носа.
[/attention]
Начало болезни, характеризующиеся резким подъемом температуры без проявления признаков инфекционного заболевания, говорит о бактериальном происхождении. Следует сразу обратиться к врачу и сдать анализ на наличие стрептококка в организме. В случае позитивного результата, лечение предполагает антибактериальную терапию плюс полоскание рото- и носоглотки.
Тут не обойтись без постоянного контроля специалистов – поскольку ангина может давать ряд осложнений, таких как пороки сердца и ревматизм. А последующие разрастание аденоидной ткани, при запущенном состоянии, снижает сопротивляемость организма и несет ряд других осложнений.
Профилактика
Профилактика заболевания состоит в следующем:
- нужно своевременно лечить зубы;
- уделять внимание состоянию носовых пазух;
- заниматься закаливанием организма;
- заботиться о повышении иммунитета (правильное питание, здоровый сон, длительное пребывание на свежем воздухе);
- при первых признаках болезни не стоит заниматься самолечением, а сразу обращаться к врачу;
- полезно промывать носоглотку соляными растворами или отварами трав (зверобоя, ромашки).
При первых подозрениях на тонзиллит или аденовирусную инфекцию стоит незамедлительно обращаться к отоларингологу. В зависимости от состояния и степени пораженности миндалин, назначается лечение либо рекомендуется удаление воспаленных участков. Но, как и любое другое заболевание, тонзиллит и аденоидит легче предупредить, чем лечить.
Источник: http://InfoGorlo.ru/ad/tonzillit-i-adenoidy.html















































