Цитомегаловирус (ЦМВ) – это заболевание, которое относится к семейству герпесвирусов (Herpesviridae). Чаще всего оно протекает бессимптомно, но может привести к нарушениям центральной нервной системы и внутренних органов.
Возбудитель инфекции – Cytomegalovirus Hominis – был открыт в 1956 году. В настоящее время он так до конца и не изучен. Точно ясно лишь одно: однажды попав в человеческий организм, он там остается навсегда.
Этот очень привередливый вирус размножается только в благоприятных условиях и только в определенных клетках. Человек просто является носителем, но как только он заболевает, возбудитель начинает свою разрушительную деятельность.
Заражение происходит одним из следующих образов:
- воздушно-капельный путь и передача слюны через поцелуй;
- половой путь;
- переливание крови;
- роды и нахождение в чреве инфицированной беременной;
- питание ребенка грудным молоком зараженной матери.
Содержание
- 1 Врач назначил мне анализы на цитомегаловирус и результаты уже готовы. Как можно расшифровать их, и как по ним понять, есть ли у меня цитомегаловирус и может ли это быть опасно?
- 2 Опасность активного вируса во время вынашивания ребенка
- 3 Что представляет собой цитомегаловирус?
- 4 Заражение ЦМВ
- 5 Возможные осложнения
- 6 Анализ на ЦМВ при беременности
- 7 Какими могут быть варианты получения результатов расшифровки?
- 8 Профилактика ЦМВ
- 9 Инфекции во время беременности
- 10 Простуда во время беременности
- 11 Опасность цитомегаловируса во время беременности
- 12 Последствия для новорожденного
- 13 Проявление инфекции
- 14 Методы диагностики
- 15 Способы передачи инфекции
- 16 Симптомы цитомегаловируса при беременности
- 17 Диагностика цитомегаловируса при беременности
- 18 Лечение цитомегаловируса при беременности
- 19 Последствия цитомегаловируса при беременности
- 20 Что представляет собой цитомегаловирусная инфекция
- 21 Формы цитомегалии
- 22 Чем опасен цитомегаловирус
- 23 Пути передачи цитомегаловируса
- 24 Механизм развития цитомегалии
- 25 Как лечить цитомегаловирус
- 26 Что такое многоводие
Врач назначил мне анализы на цитомегаловирус и результаты уже готовы. Как можно расшифровать их, и как по ним понять, есть ли у меня цитомегаловирус и может ли это быть опасно?
Большинство людей впервые узнают о цитомегаловирусе (сокращенно ЦМВ или CMV) после того как врач назначает им (или их ребенку) анализы на эту инфекцию.
Получая результаты анализов, люди, как правило, интересуются ответами на 2 основных вопроса:
Первый вопрос: Как можно расшифровать результаты анализов?
Второй вопрос: Опасно или не опасно быть зараженным (или не зараженным) цитомегаловирусом и что нужно сделать, чтобы защитить себя или своего ребенка?
Для того чтобы ответить на первый вопрос и разобраться в ваших анализах, внимательно изучите ваш бланк с результатами и выберите из пунктов представленных ниже в этой главе, пункт, в котором есть обозначения или сокращения похожие на те, что есть в вашем бланке.
Просмотрев информацию, представленную ниже, вы увидите, что результаты анализов на цитомегаловирус, в зависимости от выявленных показателей, могут означать:
- Либо, что человек заразился цитомегаловирусом давно и в настоящий момент у него нет признаков активной инфекции
- Либо, что человек заразился цитомегаловирусом недавно и/или у него есть признаки размножения (реактивации) вируса в организме.
- Либо, что человек никогда прежде не контактировал с цитомегаловирусом
Именно эти заключительные выводы о времени, когда произошло заражение и о том продолжает ли вирус размножаться на данный момент, позволяют ответить на второй вопрос: опасно или не опасно быть зараженным цитомегаловирусом и что нужно сделать, чтобы защитить себя или своего ребенка?
Чтобы найти ответ на этот вопрос, просмотрите 3 следующих ниже пункта, в которых мы покажем к каким главам этой статьи вам нужно перейти, в зависимости от того какие выводы вы сделаете из ваших анализов:
Опасность активного вируса во время вынашивания ребенка
Особенно опасен ЦМВ при беременности, так как он может привести к серьезным нарушениям в развитии будущего ребенка и стать причиной его смерти. Путем передачи выступает плацента. Инфицирование плода может произойти и в процессе зачатия, когда возбудитель находится в мужской сперме, а также через плодные оболочки, и во время родов при прохождении плода через инфицированные женские половые пути. Особенно опасным считается внутриутробное заражение.
Умственная отсталость, потеря зрения или слуха, судороги – такими страшными последствиями для ребенка может обернуться цитомегаловирусная инфекция.
У родившегося ребенка, который заразился от матери во время беременности, внешние проявления ЦМВ могут заключаться в следующем:
- увеличение печени и селезенки;
- внутримозговые кальцинаты;
- микроцефалия;
- вентрикуломегалия;
- избыток жидкости (водянка) в грудной и брюшной полостях;
- желтуха;
- кровоизлияния на коже – петехии.
Степени опасности
Максимально возможную угрозу для плода представляет так называемая первичная инфекция, то есть когда ЦМВ впервые попадает в женский организм именно во время беременности. Срок беременности 4 – 22 недели особенно опасен в этом плане.
Реактивация вируса во время беременности сводит к минимуму опасность от его влияния на плод.
Симптомы и признаки инфицированности
Беременная должна тщательно следить за своим здоровьем, выполняя все рекомендации акушера-гинеколога. Ни в коем случае нельзя заниматься самолечением или пускать какие-либо отклонения в здоровье на самотек. Причиной для беспокойства должны стать симптомы гриппа, так как ЦМВ, протекающий в острой форме, имеет похожую симптоматику. Немного повышается температура тела, наблюдается общая слабость. Часто процесс протекает абсолютно бессимптомно, а выявление вируса происходит только при лабораторных исследованиях крови.
Группа риска
Так называемую группу риска составляют беременные женщины, преждевременно рожденные дети и люди с врожденным иммунодефицитом или СПИДом, с пересаженными органами или тканями. В последнем случае степень опасности гораздо выше, чем у беременных.
Норма цитомегаловируса при беременности
Чаще всего врачи в своей практике сталкиваются с тремя ситуациями:
- 1. При сдаче крови на анализ до беременности в результате исследования были обнаружены антитела к ЦМВ (IgG+). В таком случае у женщины уже не может быть во время беременности первичной инфекции, так как она уже была в прошлом.
- 2. Сдача крови на антитела к ЦМВ впервые произведена во время беременности, и антитела к вирусу обнаружены. В данной ситуации у женщины только может иметь место реактивация ЦМВ-инфекции при беременности. Вероятность серьезного поражения плода в данном случае составляет 0,1 %.
- 3. При сдаче крови на анализ и до, и во время беременности антитела к цитомегаловирусу обнаружены не были (серонегативная ЦМВ – IgG-, IgM-). Предположить какую-либо реактивацию в такой ситуации практически невозможно, поэтому повторное определение антител к цитомегаловирусу не проводится. Если наблюдаются ультразвуковые признаки предполагаемого поражения плода, то проводят исследование околоплодных вод на наличие ЦМВ и берут у плода пуповинную кровь на наличие IgM.
Таким образом, первые две ситуации можно считать нормой вируса при беременности.
Способы лечения вирусной инфекции
К сожалению, полностью вывести непредсказуемый цитомегаловирус из женского организма на сегодняшний день практически невозможно, однако противовирусный иммунитет во время беременности поддерживать вполне реально. Лечение заключается в принятии беременными иммуномодулирующих препаратов. Так, один раз в три месяца будущей матери ставят капельницы, а в случае обострения инфекции вводят Цитотек – специфический обогащенный иммуноглобулин. Ведение здорового образа жизни во время ожидания ребенка также оказывает положительное влияние на весь организм в целом.
Что представляет собой цитомегаловирус?
 Как известно, почти 80% населения планеты в той или иной форме поражала такая болезнь, как герпес. Проявляясь внешне в виде неприятной сыпи на коже и сопровождаясь небольшим дискомфортом в виде зуда, эта инфекция далеко не так безобидна, как кажется на первый взгляд. Причина этого в том, что вирусы данного типа невозможно уничтожить полностью – и, единожды оказавшись в организме, они остаются там навсегда.
Как известно, почти 80% населения планеты в той или иной форме поражала такая болезнь, как герпес. Проявляясь внешне в виде неприятной сыпи на коже и сопровождаясь небольшим дискомфортом в виде зуда, эта инфекция далеко не так безобидна, как кажется на первый взгляд. Причина этого в том, что вирусы данного типа невозможно уничтожить полностью – и, единожды оказавшись в организме, они остаются там навсегда.
При хорошо работающей иммунной системе небольшие колонии вирусов находятся «в спячке» — однако, при ее ослаблении, тут же дают о себе знать. Так же происходит и с ЦМВ – являющимся подвидом семейства вирусов герпесного типа.
Положительный цитомегаловирус был впервые обнаружен в 1956 году – и с тех пор стал настоящим бичом людей с ослабленным иммунитетом. Для беременных же он нес двойную угрозу, поскольку защититься от инфекции самому зародышу, вообще не обладающему иммунной системой, было нечем.
Заражение ЦМВ
Путей заражения цитомегаловирусом существует три:
- половой (все виды секса без использования презервативов – включая оральный и анальный);
- гемотрансфузия (переливание крови, пересадка донорских органов, использование многоразовых шприцов, искусственное осеменение, через плаценту от матери зародышу и т.д.);
- бытовой (поцелуи, общая зубная щетка, чашка для питья и пр.).
К счастью, последний путь заражения возможен только в тех случаях, когда вирус находится в активной фазе. Иначе носителями его являлись бы все 100% населения Земли.
Такое разнообразие источников переноса связано с тем, что носителем вируса может служить практически любая жидкость – особенно физиологическая (слюна, грудное молоко, сперма, слезы, моча, влагалищные выделения, кровь и т.д.).
Возможные осложнения
Еще одной проблемой, связанной с активацией цитомегаловируса в организме беременной, следует назвать нередко вызываемые этой инфекцией осложнения. Учитывая ослабление работы иммунной системы – женщина, у которой вовремя не купировали основное заболевание, может дополнить его и энцефалитом, миокардитом, плевритом, артритом, пневмонией, а также заработать расстройство вегетативной и сосудистой системы либо поражение того или иного внутреннего органа.
Самым худшим исходом – правда, наблюдающимся чрезвычайно редко – может стать серьезное поражение всего организма. В результате последовательно:
- воспаляются почки, поджелудочная железа, селезенка, надпочечники и печень;
- начинает функционировать со сбоями весь ЖКТ;
- поражаются легкие;
- воспаляются глаза.
В особо тяжелых случаях парализуются отдельные участки тела, а при переносе инфекции в головной мозг наступает смерть.
Анализ на ЦМВ при беременности
Почему сдача анализов настолько важна? Главная причина – в невозможности ни выявить эту инфекцию никаким иным путем, ни отличить ее первичные внешние проявления от сходных признаков, свойственных многим другим заболеваниям.
Как в современной медицине выявляются все герпесоподобные TORCH-инфекции такого типа? В настоящий момент – с помощью комбинации 4-х широко известных методик.
- Полимеразная цепная реакция. Осуществляется путем изучения реакции РНК (содержащей информацию о вирусе) на определенные химические реагенты. Для получения дезоксирибонуклеиновой кислоты беременной берутся любые физиологические жидкости, хотя мазок является приоритетным.
- Цитологическое исследование. Основано на очень крупных размерах инфицированных клеток, легко различающихся в микроскоп во взятом у женщины физиологическом материале (слюне, моче и т.д.).
- Серологическое исследование. Базируется на выявлении в крови строго определенных антител, продуцируемых иммунной системой матери для борьбы именно с ЦМВ.
- Иммуноферментный анализ (ИФА). Является наиболее современной разновидностью предыдущего метода, и основывается не только на обнаружении иммуноглобулинов в сыворотке, но и на подсчете объемов двух различных типов этих белков – М и G.
Первые из них, M (или IgM), являются «передовым отрядом» иммунного ответа, и связывают вирусные тела уже спустя 1-1,5 месяца после их активизации и начала стремительного деления. Далее – со строго определенной скоростью – их число уменьшается, уступая место стандартным иммунным белкам типа G (иначе — IgG).
Какими могут быть варианты получения результатов расшифровки?
- IgM отсутствуют, IgG – в пределах нормы (организм не заражен вирусом, но безусловная профилактика такого заражения должна проводиться);
- IgM отсутствуют, IgG – выше нормы (у женщины – хронический ЦМВ в пассивной стадии, что означает отсутствие прямой опасности, но существование риска при резком падении уровня иммунитета активировать вирус);
- IgM обнаружен в больших количествах (произошло инфицирование либо реактивация, и болезнь необходимо срочно начинать лечить).
Важно! Любой врач-гинеколог обязательно будет рекомендовать каждой женщине сдать тест на ИФА еще до того, как планировать забеременеть. Это требуется для того, чтобы установить естественный – и очень индивидуальный – нормальный уровень в организме белка IgG. Тогда, впоследствии, кратное (обычно в 4 и более раз) возрастание его объемов и будет свидетельствовать о переходе ЦМВ в активную фазу.
Профилактика ЦМВ
Независимо от того, является ли женщина, собирающаяся рожать, носительницей ЦМВ или нет, профилактические меры для предупреждения заражения (или реактивации уже находящегося в организме вируса) она принимать обязана. Что для этого необходимо?
Исключить половые связи со случайными партнерами (или, по меньшей мере, в обязательном порядке пользоваться презервативом). Собственно говоря, это лучший способ обезопасить себя и своего будущего ребенка не только от ЦМВ, но и от множества прочих, куда более опасных болезней.
Всегда блюсти как личную гигиену, так и сохранение в чистоте своего жилища. Ничего нового в этом плане изобретать не надо, поскольку правила давно известны:
- не пользоваться чужими туалетными принадлежностями и посудой;
- следить за чистотой рук – моя их после туалета, улицы, перед и после еды;
- не трогать грязными руками кожу;
- регулярно делать в квартире влажную уборку и т.д.
Постоянно следить за укреплением собственной иммунной системы. Здесь тоже нет нужды «изобретать велосипед» — достаточно заниматься гимнастикой, больше времени проводить на свежем воздухе, а также не брезговать закаливающими процедурами.
Ни в коем случае не забывать о сбалансированном питании. Иначе говоря – есть часто, но понемногу, следить за соотношением белков, жиров и углеводов, употреблять достаточно витаминизированной пищи и в то же время не изнурять себя диетами.
Обязательно сдать все необходимые анализы еще ДО запланированного зачатия. Причем убедить сделать то же самое и своего мужчину.
При появлении симптомов, напоминающих обычную простуду, беременной женщине необходимо тут же показаться врачу. И ни в коем случае не уповать на самолечение – поскольку постановка диагноза может оказаться неправильной.
И главное – не относиться с пренебрежением ко всем перечисленным выше профилактическим мерам. Цитомегаловирус, проявившийся в период беременности, чрезвычайно опасен – и доводить дело до необходимости его лечения лучше не стоит.
Инфекции во время беременности
Виды скрытых инфекций
Скрытые инфекции бывают бактериальные и грибковые:
- хламидиоз
- уреаплазмоз
- микоплазмоз
- гарднереллез
- кандидоз
Уреаплазмос при беременность врачи не рекомендуют лечить антибиотиками.
Опасны при беременности вирусные инфекции:
- герпес
- цитомегаловирус
- папилломавирус
Угроза для беременности — скрытое течение трихомониаза, сифилиса или гонореи.
Путь передачи скрытых инфекций — половой. Исключением можно назвать цитомегаловирус, который часто распространяется воздушно-капельным путем.
Какие из скрытых инфекций опасны для беременных?
Организм женщины во время беременности наиболее уязвим ослабленным иммунитетом. Будущие мамочки подвергаются воздействию различных болезнетворных организмов.
Инфекции, которые находились в «спящем» состоянии способны реактивизироваться не оказывая воздействие на плод. В организме уже имеются специфические антитела, выработавшиеся при первичном заражении. Перед планированием беременности обоим партнерам необходимо сдать анализы на скрытые инфекции.
Большую опасность представляет именно первичное заражение во время беременности. Заражение опасными инфекциями

Среди скрытых инфекций самый больший вред причиняют:
- Хламидиоз при беременности – вызывает воспалительные процессы в половых органах. Вследствие этого образуются спайки в маточных трубах. Хламидиоз является причиной раннего выкидыша, задержки развития, нарушения целостности пузыря и преждевременных родов. У женщин с этой инфекцией дети рождаются с конъюнктивитом, воспалением половых органов, бронхитом или пневмонией
- Гонорея – заболевание с 50% зараженных без симптомов. Женщины склонны к такому протеканию чаще мужчин. В этом случае происходит внутриутробное заражение плода — гонококковый сепсис или конъюнктивит, вульвовагинит, отит и офтальмия. Из-за этой инфекции развивается полная слепота
- Герпес – заражает ребенка генитальным герпесом, проходя через родовые пути. Если вирус попал через плаценту, тогда развиваются тяжелые неврологические проблемы новорожденных — энцефалит. Последствие заболевания — серьезные нарушения в плане неврологии или гибель ребенка
- Цитомегаловирус – опасен первичным заражением. Инфекция вызывает врожденные пороки развития плода. Частая патология — потеря слуха, церебральный паралич, поражение внутренних органов. Если женщина переболела этим вирусом до беременности, то реинфекция ребенку не страшна.
.
- Трихомониаз – заражение детей чаще происходит во время родов, так как трихомонады не способны проникать через плаценту. Инфекция вызывает преждевременное отхождение вод и роды. Из-за этой болезни появляется воспаление плодных оболочек – хориоамнионит, что может стать причиной внутриутробной смерти
- Сифилис – возможно заражение внутриутробно, с развитием серьезных осложнений, и в процессе родов. Случается также рождение мертвого плода
Любая из скрытых инфекций требует специализированного лечения.

Лечение допустимо на определенных сроках беременности и поможет значительно снизить возможный риск развития патологий.
Простуда во время беременности
Простуда в период беременности — частое явление, так как за девять месяцев вынашивания ребенка женщина застает сезон холодов. У беременных женщин иммунитет снижается, поэтому вероятность заболеть простудой повышается в разы.
Симптомы простуды у беременных
Один вид простуды не опасен для развивающегося плода, а другой угрожает его жизни. Сложно определить риск для плода по симптомам заболевания, так как признаки разных видов ОРЗ трудно различить. Классические симптомы:
- кашель
- жар
- лихорадка
- боль в горле
- насморк
Если беременность протекает без особых осложнений, то бояться за жизнь малыша не стоит.
Симптомы простуды у беременных:
- высокая температура держится несколько дней
- насморк уменьшает количество кислорода для плода
- плохой аппетит ограничивает необходимое количество внутриутробного питания ребенка
Лечение простуды во время беременности
Сразу же, как только появились первые симптомы простуды, нужно обратиться за медицинской помощью. До этого необходим строгий постельный режим и проследить, чтобы беременная
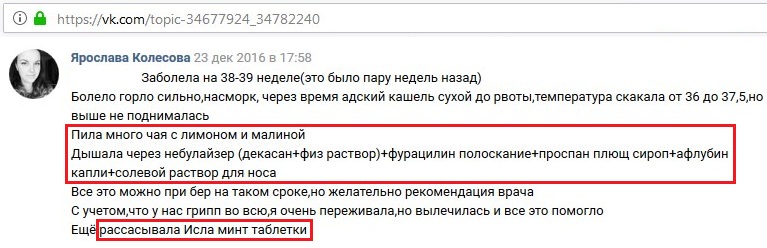
Пить много чая если это не вызывает отечность. Если температура не очень высокая, то сбивать ее не нужно, ведь организм таким образом борется с вирусами. Достаточно, что бы беременная
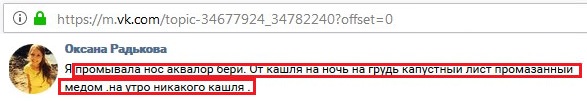
В большинстве случаев вирус не навредит плоду, так как плацента – хороший защитный барьер.
Более серьезные лекарства, а тем более антибиотики, принимать только по назначению лечащего врача!
Степень влияние простуды на плод, зависит от срока беременности:
- На маленьком сроке вирус влияет на жизнедеятельность плода вплоть до выкидыша
- На сроке от 4 до 12 недели беременности, простуда отражается на развитии внутренних органов ребенка вплоть до полной остановки роста и развития того органа, который в данный момент формировался
- После 12 недели вирус не вызывает патологий, потому что все органы уже сформированы. Но простудное заболевание иногда вызывает у плода воспаление какого-нибудь органа
Вирус плохо влияет на плаценту — создаутся дефицит кислорода и питательных веществ. Угрозой здоровья для плода может быть не только сам вирус, но и симптомы заболевания.
Опасность цитомегаловируса во время беременности
Особенность этого представителя герпеса — длительное скрытое паразитирование в клетках человеческих тканей. Заражение происходит легко: вирус распространен повсеместно, передаётся контактно-бытовым или воздушно-капельным путем. Носители могут не догадываться о присутствии в организме патогена много лет. Активность его сдерживается специфическими антителами. Манифестные формы течения инфекции возникают при снижении иммунитета:
- после трансплантации внутреннего органа, переливания крови;
- употребления иммуносупрессивных медикаментов;
- при заражении другой инфекцией.
На ранних стадиях беременности естественная защита организма снижена. Женщина становится более восприимчива к любого рода заболеваниям. Спящие внутренние инфекции, не сдерживаемые иммунитетом, могут реактивироваться. При первичном заражении цитомегаловирус у беременных может протекать в острой форме.
Возбудитель легко преодолевает плацентарный барьер, внедряясь в ткани плода. При скрытом носительстве, начавшемся задолго до начала беременности вероятность внутриутробного заражения составляет около 3%. Если инфекция свежая — проникла в организм будущей матери после зачатия, опасность поражения ребёнка увеличивается в несколько раз и составляет более 50%. Для формирования защитных антител к вирусу требуется несколько недель и патоген в это время размножается, не встречая сопротивления. Передача возбудителя плоду происходит на любых сроках.
При поражении внутренних половых органов возникает угроза прерывания беременности. Выкидыши и преждевременные роды при первичной инфекции происходят в 10–15% случаев. Заражение в первом триместре повышает риск нарушения структуры плаценты, отслойки или сращения её с маткой, что чревато последующими массивными кровотечениями.
Последствия для новорожденного
Беременность и цитомегаловирус — крайне опасное сочетание для здоровья и жизни ребёнка. В зависимости от периода заражения возможны внутриутробные нарушения, недоношенность, отсроченные проявления заболевания через несколько месяцев после рождения.
Возможные последствия:
- затяжная желтушность;
- темно-синие пятна на коже;
- микроцефалия;
- гипотрофия, сниженный мышечный тонус, тремор;
- нарушение сосательного рефлекса;
- сонливость, вялость, отсутствие физической активности;
- нарушения кроветворения;
- снижение остроты зрения и слуха;
- полиорганная недостаточность;
- отставание в моторном и психическом развитии.
Если заражение произошло во время родов, признаки заболевания появляются обычно через 1,5–2 месяца и напоминают ОРВИ. Справиться с ними помогают материнские антитела, поступающие с грудным молоком.
Проявление инфекции
Острое течение цитомегаловируса при беременности вызывает симптомы, похожие на грипп:
- увеличение подчелюсных лимфоузлов;
- повышенное слюноотделение, слезотечение;
- отечность слизистых, кашель, ринит;
- ноющие мышечные боли;
- физическую слабость.
Интоксикация может вызывать нарушения функций печени, почек и лёгких. Вероятно развитие вагинитов: воспаления слизистой влагалища с обильными голубовато-белыми жидкими выделениями.
Методы диагностики
Анализ на наличие инфекции в организме помогает оценить риск для будущего ребёнка. Информативными являются лабораторные методики:
- Культуральная. Представляет помещение взятых проб в благоприятные для размножения вируса условия.
- ПЦР. Определяет ДНК патогена в любых биосредах даже при наличии ничтожно малого количества патогенов.
- Цитология. Обнаружение вируса по клеточным изменениям в биоптатах тканей.
- ИФА. Серологический анализ, основанный на образовании в сыворотке специфических систем антител под воздействием провоцирующих агентов.
Если в ходе обследования в мазке или крови беременной женщины обнаружен цитомегаловирус, решающее значение имеет фаза и интенсивность течения болезни.
Способы передачи инфекции
Инфекция передаётся следующими способами:
- Заражение при зачатии ребёнка
- Заражение через плаценту от матери к плоду
- Бытовой способ передачи
- Передача от матери ребёнку, с грудным молоком. При передаче вируса через грудное молоко риск развития патологий минимален.
- Трансфузионный способ заражения (при проведении операций, переливания крови).
Во время беременности женщина более подвержена заражению различными инфекциями в связи со снижением защитных функций организма. Диагноз цитомегаловирус при беременности, звучит для женщины как нечто очень страшное, но не всегда этот страх оправдан.
Наивысшая вероятность того что ребёнок получит по наследству ЦМВ, происходит в том случае, если мать инфицируется вирусом впервые во время беременности. Если же у матери в крови находятся антитела к цитомегаловирусу, то болезнь не представляет особой опасности для плода.
Симптомы цитомегаловируса при беременности
Симптомы цитомегаловируса при беременности чаще всего не вызывают особых опасений у женщины и гинеколога, так как начальные проявления инфицирования очень напоминают заурядную простуду. Течение ЦМВ зависит от состояния защитной системы организма женщины и от формы течения инфекции.
В норме иммунная система даёт отпор вирусу и в большинстве случаев он никак себя не проявляет или же проявляется симптомами ОРЗ: ломота в теле, повышение температуры, увеличение лимфатических узлов, головная боль, насморк. Главным отличием ЦМВ от ОРЗ является длительность течения клинических симптомов. Признаки цитомегаловируса при вынашивании ребёнка проявляются до 8 недель, в то время как обычная простуда проходит по истечении двух недель. В редких случаях цитомегаловирус при беременности может проявляться в виде мононуклеозободобного состояния, которое напоминает симптомы, проявляющиеся при мононуклеозе (высокая температура, головные боли).
При ослабленном иммунитете, цитомегаловирус способен провоцировать различные осложнения в виде воспалительных процессов в лёгких, суставах, мышцах сердца и других органах. В редких случаях, возможно развитие генерализованного процесса, который поражает организм в целом.
Диагностика цитомегаловируса при беременности
Цитомегаловирус и беременность понятия трудносопоставимые, особенно при первичном заражении беременной женщины, когда имеется большой риск появления всевозможных патологий плода. Анализ на цитомегаловирус при планировании беременности должна пройти каждая женщина во избежание нежелательных последствий для плода.
Комплекс обследований при диагностике ЦМВ включает в себя:
Серологические анализы крови (наличие IgG и IgM иммуноглобулинов) – благодаря данному методу можно выявить антитела к ЦМВ. Наличие иммуноглобулинов IgG говорит о том, что инфицирование произошло ранее и уже выработаны антитела. Обнаружение IgM иммуноглобулинов указывает на первичное внедрение инфекции в организм. В случае отсутствия IgG и IgM иммуноглобулинов женщина автоматически заносится в группу риска, так как в организме антител к вирусу нет. Отсутствия IgG и IgM – считается нормой, однако, повышается риск первичного заражения, а это чревато последствиями для здоровья плода. Детям, которые рождены от инфицированной матери впервые 12 недель жизни проводят анализы крови на наличие антител к IgG и IgM. Обнаружение в крови ребёнка иммуноглобулина IgG не является явным признаком врождённой цитомегалии, а присутствие IgM иммуноглобулина свидетельствует о течении острой фазы инфекции.
- Полимеразная цепная реакция – этот вид диагностики позволяет выявить ДНК ЦМВ. ПЦР является точным методом исследования, и его расшифровка не составляет особого труда. В качестве материала для обследования чаще всего применяется кровь, но возможно и исследование других биоматериалов с помощью мазков. Наличие ДНК вируса говорит о том, что цитомегаловирус дал положительный результат.
- Бактериальный посев – с помощью этого метода диагностики можно выявить присутствие инфекции и стадию, в которой она находится в организме (ремиссии, первичного заражения либо же реактивации). Материалом для посева чаще всего служит мазок слизистой влагалища, однако, могут использоваться и другие биоматериалы. Взятие мазка не требует особой подготовки. В мазке при наличии инфекции будут выявлены клетки цитомегаловируса.
- Цитологическое обследование с помощью микроскопа – при проведении данной процедуры материалом для обследования служит слюна и моча женщины. В случае положительного результата в материалах будут найдены гигантские клетки ЦМВ.
Лечение цитомегаловируса при беременности
Лечение цитомегаловируса при беременности зависит от формы течения инфекции (скрытая или активная), представляет ли она угрозу для жизни. Лечение в основном направлено на поддержание иммунитета и сохранение вируса в латентном состоянии. Известно, что после первичного внедрения ЦМВ, он остаётся в организме на всю жизнь, в связи с этим полному излечению он не подлежит.
Когда результат обследований на цитомегаловирус положительный, но инфекция протекает в латентной форме, врачи назначают употребление препаратов, укрепляющих иммунитет. Целесообразно применение рецептов народной медицины, которые способствуют укреплению защитных функций организма.
В случае если инфекция протекает в активной фазе и становится угрозой для плода, дополнительно назначаются противовирусные препараты, направленные на устранение клинических симптомов. Основная цель лечения вируса при беременности – это стремление избежать появления тяжёлых последствий для плода.
Последствия цитомегаловируса при беременности
Если анализ на цитомегаловирус положительный, то в некоторых случаях это несёт угрозу для нормального развития плода. Наиболее высокая вероятность заражения ребёнка от матери происходит при первичном инфицировании во время вынашивания.
Последствиями заражения цитомегаловирусом при беременности на ранних сроках, может стать мертворождение и выкидыш, на более поздних сроках повышается вероятность того что ребёнок родится с ЦМВ (врождённым) и будет иметь отклонения в развитии.
Младенческая смертность с признаками ЦМВ составляет до 30%. Такие высокие показатели смертности связаны с тем, что у детей с врождённой инфекцией, развиваются тяжёлые патологии жизненно важных органов.
Симптомы, которые могут возникать у новорождённого при положительном анализе на цитомегаловирус:
- Судороги
- Слепота
- Кровоизлияние в слизистые оболочки
- Высыпания
Последствиями инфицирования могут стать такие заболевания: гепатит, желтуха, пороки сердца, умственная отсталость, физические патологии, эпилепсия и другие.
Что представляет собой цитомегаловирусная инфекция
Характерный признак ЦМВ – сложная структура и морфологические свойства. Главная особенность – крупный ДНК-ген. Возбудителю свойственны медленное воспроизведение, высокая устойчивость, способность подавлять клеточный иммунитет. Инфекция ЦМВ поражает всех людей независимо от пола, возраста, социального статуса. Заражение передается от носителя к здоровому человеку в несколько этапов:
- Попадание возбудителя герпетической ЦМВ-инфекции в организм.
- Распространение вирусных частиц на поверхности слюнных желез.
- Внутри клеток вирус начинает активную репликацию, попадает в кровь.
- Репродуцируется в лимфоцитах крови и макрофагах иммунной системы.
- Распространение ЦМВИ вызывает вторичные иммунодефицитные состояния.
После заражения вирусные частицы ЦМВ невозможно вывести из организма. У человека формируются антитела IgG против вируса. При своевременном обращении к врачу удается поддерживать латентное (спящее) состояние вируса. Сильный иммунитет защищает человека, но при снижении иммунной активности вирус провоцирует развитие сопутствующих заболеваний – гепатита, панкреатита, пневмонии. Встречаются вместе цитомегаловирус и инфекция Эпштейна-Барр (мононуклеоз), могут возникать осложнения со здоровьем у зараженных детей. Коварство возбудителя в том, что сам цитомегаловирус не опасен для человека, но уничтожение им иммунных клеток вызывает иммунодефицитные состояния, серьезные болезни, осложнения.
Формы цитомегалии
Вирусное инфекционное заболевание, схожее с герпесом, при котором патогенные клетки с цепочкой ДНК поражают здоровые клетки организма, нарушают их внутреннюю структуру путем репликации генов, называют цитомегалией. Болезнь сопровождается образованием гигантских клеток цитомегал, значительно увеличенных в размерах. Классифицируют несколько форм болезни: врожденная и приобретенная цитомегалия острого и хронического типа по симптоматике, патогенезу, проявлениям.
Врожденная цитомегалия
Для педиатрии актуальной проблемой является врожденная форма ЦМВИ, возникающая при внутриутробном заражении ребенка. Заболевание характеризуется множественными пороками, поражением внутренних органов, в ряде случаев протекает бессимптомно. При выраженной клинической картине у ребенка могут диагностировать поражения головного мозга, печени, патологии органов зрения и слуха.

Первичный ЦМВ при беременности у 30-50% детей вызывает врожденную цитомегалию, когда вирус передается от матери к ребенку через плацентарный барьер. При диагностировании у беременной женщины вторичного заражения вирус к новорожденному передается редко. Опасность заболевания усиливается запоздалыми проявлениями цитомегалии. Признаки и последствия врожденной формы заболевания:
- На ранних сроках вероятна гибель плода или тяжелые врожденные уродства.
- На поздних сроках пороки развития отсутствуют, возникают заболевания.
- Основной признак врожденной формы ЦМВИ – поражение головного мозга.
- У многих женщин дети рождаются недоношенными, с низкой массой тела.
- Дополнительный признак ЦМВ – геморрагический синдром с сыпью на теле.
- Заражение протекает с кровоизлияниями под кожу, слизистые оболочки.
- Пороки развития: аномальное строение почек, поражение легких, пищевода, гепатит, цирроз печени, желтуха, анемия, пневмония, колит, энтерит.
Течение врожденной цитомегалии у детей характеризуется задержкой психомоторного развития (речь, движения, восприятие), частыми простудами, хроническими болезнями. Если внутриутробное заражение протекает остро с присоединением сопутствующих инфекций, не исключен летальный исход после рождения. Заражение матери может сильно отразиться на здоровье вынашиваемого ребенка, поэтому важна пренатальная (дородовая) диагностика и обязательный забор крови на анализ у новорожденных при подозрении на ЦМВИ.
Приобретенная цитомегалия у новорожденных
Эта форма заболевания менее опасна, чем внутриутробное заражение. В большинстве случаев протекает бессимптомно. Болезнь развивается после рождения и на первых неделях жизни. Основные симптомы проявляются через один-два месяца в виде отставания в развитии, сниженной или повышенной двигательной активности, судорог, нарушений зрения, слуха, подкожных кровоизлияний, сыпи.
Цитомегаловирус у детей может осложниться хроническим гепатитом, воспалением легких, сахарным диабетом, панкреатитом. Бессимптомное течение часто переходит в скрытую форму. Приобретенная инфекция не дает тяжелых осложнений, если развитие ЦМВ контролировать, повышая иммунитет ребенка.

Мононуклеозоподобный синдром
Частой формой цитомегаловирусной инфекции является мононуклеозоподобный синдром после выхода ребенка из периода новорожденности. Клинические признаки схожи с заражением вирусом Эпштейна-Барр. Характерные особенности:
- Длительность инкубационного периода – 20-60 дней.
- Симптомы неотличимы от заболевания гриппом.
- Длительная лихорадка с ознобом, температурой 38-39°C.
- Утомляемость, боли в мышцах и суставах, недомогание.
- Кожная сыпь, увеличение лимфатических узлов.
- Першение в горле, головная боль, реже – пневмония.
Продолжительность болезни – от двух недель до двух месяцев. Если нет подозрения на пневмонию, госпитализация и специальное лечение не требуется. Достаточно использовать препараты, облегчающие симптомы, жаропонижающие средства.
Цитомегаловирусная инфекция у лиц с ослабленным иммунитетом
Снижение эффективности защитной функции наблюдается у взрослых пациентов с хроническими заболеваниями. Проявления ЦМВИ начинаются с недомогания, потери аппетита, общей слабости, повышения температуры. Неудовлетворительное состояние иммунитета создает благоприятные условия для распространения вируса. Группа риска:
- пациенты после трансплантации внутренних органов;
- больные СПИДом, ВИЧ-инфицированные пациенты;
- новорожденные при внутриутробном заражении.
Для роста и размножения ЦМВ идеальные условия обеспечены при попадании в организм человека с ослабленным иммунитетом. На фоне прогрессирования цитомегаловирусной инфекции обостряются хронические заболевания.
Чем опасен цитомегаловирус
Приобретенная инфекция протекает в форме мононуклеозоподобного синдрома. Клинические проявления сложно отличить от инфекционного мононуклеоза, вызванного другими вирусами. Первичное заражение может протекать бессимптомно, при вторичной активации возбудителя у здоровых людей и пациентов с ослабленным иммунитетом возможны осложнения:
- Заболевания легких – сегментарная пневмония, плеврит (отек).
- Болезни печени – гепатит, повышенный уровень ферментов.
- Кишечные инфекции – диарея, стул с кровью, боли в животе.
- Воспаление головного мозга, которое может осложниться тяжелыми неврологическими симптомами или привести к летальному исходу.

Серьезную угрозу представляет ЦМВИ для беременных женщин. Внутриутробное заражение на ранних сроках может привести к гибели плода, на последних месяцах – к нарушениям со стороны нервной системы, тяжелым уродствам.
Пути передачи цитомегаловируса
В организме человека ЦМВ может находиться в двух формах – активной и неактивной. В спящем (латентном) состоянии при сильном иммунитете вирус неопасен, при снижении защитных функций механизмы зараженной клетки активируются и провоцируют сопутствующие заболевания. Носитель ЦМВ может не подозревать об инфекции, заражая других людей. Основные пути передачи:
- Воздушно-капельный – передается от человека к человеку со слюной.
- Половой – заражение возможно при длительных половых контактах.
- Трансплацентарный – возможность заражения плода в утробе матери.
- Гемотрансфузионный – во время переливания крови, при пересадке органов.
Кроме того, заразиться цитомегаловирусом можно при использовании средств личной гигиены, принадлежащих носителю. Возбудитель активируется при частых стрессах, переохлаждении организма, иммунодефицитных состояниях. Болезнь инфекционного характера при отсутствии должного лечения перетекает в опасную генерализованную форму.

Механизм развития цитомегалии
Цитомегаловирусы поражают только человека, избирая его организм в качестве хозяина. Механизм развития ЦМВИ зависит от способа заражения, генетической предрасположенности, первичности или вторичности инфицирования, состояния иммунной системы. Особенности поражения:
- после попадания в организм вирус внедряется в клетки;
- отмечается иммунный ответ – начало воспалительных процессов;
- происходят поражения внутренних органов и тканей;
- формируются гигантские клетки-цитомегалы с инфильтратом;
- отмечается общетоксический эффект и нарушение функций органов.
Инфекция может протекать по локализованному или генерализованному типу. Локальное сосредоточение цитомегал обнаруживается в околоушных, челюстных, подчелюстных слюнных железах с воспалением окружающих тканей, вызванным иммунной реакцией организма. При генерализованном типе инфекции изменения затрагивают все органы.
Как лечить цитомегаловирус

В современной медицине не существует универсального способа, с помощью которого можно полностью вылечить цитомегаловирус. После инфицирования вирусные клетки навсегда остаются в организме, человек становится носителем заболевания. При сильном иммунном ответе лечение не требуется – вырабатываемые антитела защищают пациента от развития инфекции. Если иммунитет слабый, заболевание протекает с сопутствующими симптомами и изменяет привычное состояние организма. Консервативная терапия включает:
- При мононуклеозоподобной форме (признаки простуды) назначают препараты симптоматического действия.
- Взрослым пациентам с низким иммунитетом при активном развитии инфекции прописывают Ганцикловир, Панавир, Цидофовир, Фоскарнет.
- Для подавления активности вирусных клеток, восстановления пораженных тканей, органов назначают иммуноглобулины Цитотект, Мегалотект, Неоцитотект.
- Чтобы восстановить и усилить иммунную функцию организма, больным прописывают иммуномодуляторы Виферон, Генферон, Лейкинферон.
- Для лечения цитомегаловируса у детей используют те же препараты, что и для взрослых, но в сниженной дозировке, и лекарства, снимающие симптомы болезни.
- Беременным женщинам назначают Цитотект при острой форме болезни и Виферон, если вирусные клетки обнаружены в шейке матки.
В качестве профилактики цитомегаловируса больным назначают витамины группы В, минеральные комплексы. В зависимости от того, в каких органах локализована инфекция, пациенты должны знать, какой врач лечит цитомегаловирус. Неонатолог, педиатр помогут при заболевании у детей. При поражении органов зрения и слуха – офтальмолог, ЛОР-врач. Беременным женщинам терапию назначает гинеколог, больных со сниженным иммунитетом наблюдает пульмонолог, иммунолог.

Лечение цитомегаловируса народными средствами включает прием составов, укрепляющих иммунитет:
- Чаи из малиновых и смородиновых листьев с медом придают силы организму.
- Отвары из смесей багульника, череды, березовых почек, тимьяна, тысячелистника.
- Лекарственные отвары из ольхи, солодки, аптечной ромашки, левзеи, череды.
- Настой из корней аира, бадана, пиона, девясила, солодки, плодов рябины.
- Включение в рацион свежего лука и чеснока снижает риск заражения ЦМВИ.
Настои из лекарственных трав и сборов для детей готовят из половины порции сырья, рекомендуемого для взрослых пациентов.
В целях профилактики в комнате больного пациента можно распылять масло чайного дерева. Чтобы уменьшить вероятность перехода вирусных клеток из латентного (спящего) состояния в активную фазу, рекомендуется укреплять иммунитет всеми доступными способами. Цитомегаловирус поражает людей любого пола и возраста, навсегда оставаясь в организме. Если иммунитет сильный, вирусные клетки спят и не наносят вред здоровью человека. Поэтому важно укреплять иммунитет, правильно питаться, заниматься спортом, а женщинам стоит сдавать анализы на IgG перед планированием беременности.

Что такое многоводие
Многоводием при беременности называется избыточное накопление амниотической (околоплодной) жидкости в матке.
Её основные функции — защита ребёнка от повреждений, инфекций и его питание. Малыш регулярно глотает её, после чего она выводится в виде мочи из организма. Так происходит контроль количества окружающей плод жидкости. В ряде случаев этот баланс по каким-то причинам нарушается, и количество околоплодных вод увеличивается.
Для расчёта общего объёма вод врачи используют индекс амниотической жидкости, определяющийся во время УЗИ. Он представляет собой сумму четырёх величин: матку условно делят на 4 квадрата, проводят измерения самого большого пространства в каждом, затем суммируют показатели. Существует таблица нормы количества амниотической жидкости, которая изменяется на разных этапах беременности. Если показатели индекса выходят за пределы указанных в таблице, то диагностируется многоводие.
Таблица норм индекса амниотической жидкости:
В зависимости от этих показателей, различают разные виды многоводия.
- Острое.Острое многоводие подвержено ранней диагностике. Оно представляет собой резкое увеличение околоплодных вод и является очень опасным. Развитие может произойти за считанные сутки и даже часы. Состояние женщины резко ухудшается, оно чревато разрывом матки.
- Хроническое.Развивается более умеренно, чаще всего диагностируется на последних сроках беременности и не имеет ярко выраженных симптомов. В связи с этим диагностика такой патологии достаточно затруднена. Она тоже может иметь негативные последствия.
- Умеренное.Умеренное многоводие диагностируется при отсутствии внешних изменений в состоянии беременной и каких-либо жалоб. Оно указывает, что отклонение от нормы незначительное, амниотическая жидкость увеличивается постепенно. При такой форме заболевания есть все шансы на самостоятельные роды после полноценного вынашивания. Хотя определённые последствия для ребёнка всё равно будут.
Чтобы избежать такой патологии, нужно чётко представлять себе, почему она возникает, и как обезопасить себя от возможного многоводия.