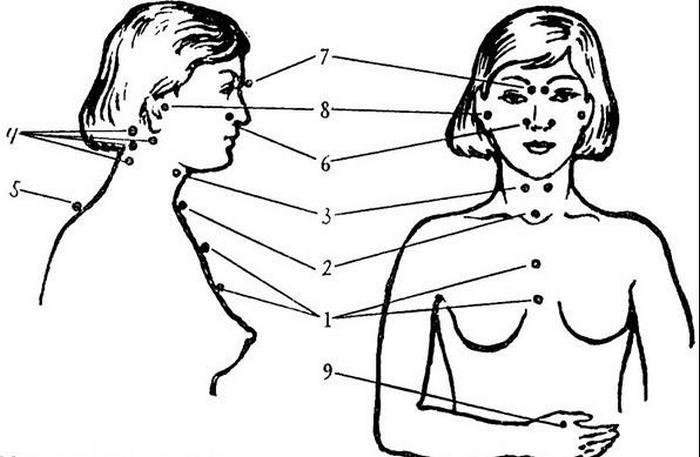
Диагностика токсинов клостридий
На нашем сайте представлена продукция для лабораторной диагностики токсинов клостридий.
- Иммунохроматографические тесты
- Реагенты для ручных методик
- Наборы для диагностики и идентификации
- Реагенты для микробиологичеких исследований Oxoid (Великобритания)
- Диагностические наборы дисков и полоски.
Содержание
- 1 Характеристики возбудителя
- 2 Эпидемиология
- 3 Формы и симптоматика
- 4 Диагностика
- 5 Лечение
- 6 Профилактика
- 7 Как происходит заражение
- 8 Клиническая картина заболевания
- 9 Лечение
- 10 Симптомы
- 11 Профилактика
- 12 Симптомы столбняка
- 13 Возможные осложнения
- 14 Курс терапии
- 15 Профилактика
- 16 Болезнь Альцгеймера – что это такое?
- 17 Каковы причины и механизмы развития патологии?
- 18 Существуют ли группы риска для этой болезни?
- 19 Профилактика заболевания
- 20 Заключение
Характеристики возбудителя
Сlostridium difficile (клостридиум диффициле) относятся к распространенной разновидности патогенных бактерий. Инфицирование ими считается главным фактором диареи и летальных исходов.
Эти микробы являются грамположительными спорообразующими строго-анаэробными. Выглядят, как огромные длинные палочки, имеющие посередине выпуклость.
Обладают:
- способностью продолжительный период функционировать в окружающей среде (внешней);
- устойчивостью к обработке теплом и многочисленным антибиотикам.
Эти штаммы провоцируют образование следующих патологий:
- энтеротоксин А;
- цитотоксин В;
- белки, которые снижают сокращения кишечника.
Классификация механизмов образования:
- травматический, где входом инфекции являются раны, вызываются следующими категориями клостридий – tetani и perfringens;
- энтеральный, провокаторы болезни попадают вместе с зараженной, смешанной едой, ими выступают – difficile либо botulinum.
Данные патогенные микроорганизмы производят токсические вещества и сопровождаются такими расстройствами:
- ботулизм;
- столбняк;
- газовая гангрена;
- клостридиальная инфекция от зараженной пищи.
Эпидемиология
Клостридиум диффициле находятся в составе обычной микрофлоры ЖКТ, половых органах женщин, иногда на кожных покровах. Также содержаться в почвах, воде, в желудочно-кишечном тракте животных.
Зачастую живут в толстой кишке, реже в тонкой и ротовой полости. В основном функционируют у грудных детей и в пожилом возрасте. Нормальная величина этих микроорганизмов не бывает выше 0,01-0,001 процента. Если употребляются антибиотики, увеличивается от 15 до 40%.
Частота колонизаций в кишечнике зависит от следующих факторов:
- продолжительность госпитализации;
- употребление антибиотиков и прочих медикаментов;
- общая тяжесть состояния больного человека.
В клиниках данный паразитирующий микроорганизм распространяется, как споры, обладающие устойчивостью к воздействию определенных антисептических и дезинфицирующих средств.
Основными переносчиками являются:
- постельные принадлежности;
- полотенца;
- мебель;
- инструменты;
- пищу – мясные, молочные продукты, немытые овощи и фрукты;
- руки медработников.
К негативным факторам относятся:
- неблагоприятная экология;
- стрессовые состояния;
- продолжительность употребления гормональных препаратов и антибиотиков;
- плохой иммунитет;
- врожденная недоношенность малыша;
- расстройства центральной нервной системы;
- затяжное нарушение режима сна;
- инфекции, распространяющиеся в больницах;
- ОРЗ, ОРВИ;
- хирургические вмешательства.
Формы и симптоматика
Клостридиоз обладает проявлениями, которые отмечены:
- Ботулизм. Считается одной из опаснейших инфекций, которая развивается, если в человеческий организм проникает ботулотоксин. Начальные признаки – сильнейшие болевые ощущения эпигастрия и в голове, испражнения становятся жидкими, возникает интоксикация и учащенная рвота, лихорадочное состояние, плохое самочувствие в целом.
Могут нарушиться зрительные функции, перед глазами двоится, плавают «мушки», предметы различаются не четко. Далее возникает афония, дисфагия, офтальмоплегия, паралич, парезы мышц глотки и гортани. Заключительная стадия – образование отдышки, удушья, чувства стесненности и сжатия в грудной клетке.
- Столбняк. Относится к острейшей инфекционной патологии. Развивается при контакте с Клостридиум Тетани (палочка), которые присутствуют повсеместно. При этом синтезируется мощное ядовитое вещество – нейротоксин, поражающий мозг в голове и спине. Факторами летального исхода являются параплегии миокарда (главная мышца сердца) и органов дыхания. Зачастую возникает у детей от трех до семи лет. Связывается с частыми получениями травм, потому что они много двигаются.
- Газовая гангрена. Является специфическим поражением глубоких порезов и ран. Образуется в результате проникновения клостридий перфингенс (Clostridium perfringens), первые симптомы появляются спустя двое суток. В повреждениях создаются нужные условия, чтобы бактерии быстро росли и развивались – нет кислородного питания, присутствуют умершие клетки. В итоге производятся токсические вещества, возникает тяжелейшая интоксикация. Ткани разрушаются, появляется отечность и смерть. Сопровождается крепитацией, которая образуется посредством пальпации, зловонным запахом из ран, лихорадочным состоянием.
- Диарея, вызываемой патогенными штаммами. Частота хождения в туалет больше, чем трижды в 24 часа. Самое распространенное явление. Варьируется от обычной легкой, которая проходит самостоятельно после прекращения лечения антибиотиками, до очень страшной – профузная холероподобная, которая вызывает быстрое обезвоживание (дегидратацию).
- Колит, ассоциированным клостридиями. Выражается выходом фекалий от трех до пятнадцати и более раз в день. Испражнения очень жидкие, в основном содержат воду, в низу живота возникают спазмы, сопровождающиеся сильными болезненными ощущениями, температура – субфебрильная либо фебрильная, в крови присутствует небольшой лейкоцитоз.
- Псевдомембранозный колит. Клиническое течение схоже с предыдущим расстройством, но более тяжелое. При эндоскопии выявляются округлые, немного выпуклые желтоватые бляшки из омертвевшего эпителия, который пропитывается фибрином.
- Токсический мегаколон. Является самым страшным последствием либо осложнением предыдущей патологии, имеющей фульминантный характер. Проявления: выявляется огромная, более семи сантиметров в диаметре, атония и дилатация в толстой кишке, сопровождается огромной локализацией клостридий из тракта в кровяные артерии, может возникнуть шоковое состояние или полиорганная недостаточность. Применяется рентгенографическая диагностика.
- Перфорациея толстого кишечника. Относится к тяжелейшему осложнению псевдомембранозного колита, вызванного Сlostridium difficile. Выражается тем, что мускулы передней брюшной стенки перенапрягаются, прекращаются кишечные шумы, возникает болезненный синдром слева либо справа живота, дальнейшее образование огромного перитонита.
Диагностика
Обследование всех разновидностей клостридиозов начинается с знакомством признаков патологии, выявление взаимосвязей с причинами образования – травмирование, употребление антибиотиков и гормонов, зараженная пища и прочее. Точный диагноз устанавливается с учетом многих параметров:
- история болезни;
- эпидемиологические причины;
- медицинские проявления.
Диагностика токсинов клостридий заключается в осуществлении следующих лабораторно-инструментальных методах:
- микроскопические для выявления грамположительных палочек, имеющих немного скругленные кончики и споры;
- бактериологические, анализами для которых являются различные выделения (из ран, фекалии, рвота, урина, кровь, трупные останки);
- биологические изучения выполняются на специальных лабораторных мышках, чтобы определить клостридии, токсичные вещества ими выделяемые и как их нейтрализовать;
- антигенное диагностическое тестирование;
- ускоренная диагностика позволяет исследовать фекалии (используется иммуноферментное анализирование), чтобы установить наличие энтеротоксинов;
- биопсией слизистых ЖКТ можно выявить воспалительные процессы;
- определение опасных возбудителей и их продуктов деятельности посредством серодиагностики;
- инструментальная, к которой относятся рентгенографические проверки, выявляющие газовые скопления в органах и тканях;
- эндоскопия;
- томография.
Лечение
Своевременное выявление C. Difficile посредством диагностики токсинов клостридий, поможет назначить правильные терапевтические мероприятия.
Клостридиозы относятся к патологическим расстройствам, которые важно проводить только в стационарных условиях и оказывать высококвалифицированную помощь. Если пациент обладает диспепсической симптоматикой и интоксикацией, то выполняется промывание желудка и ставится очистительная клизма. На протяжении первого дня рекомендована специальная диета.
Терапия посредством лекарственных препаратов подразумевает использование:
- антитоксических сывороток и иммуноглобулинов, направленных на нейтрализацию отравляющих веществ при возникновении столбняка и ботулизма;
- антибиотиков, к которым клостридии имеют высокую чувствительность – Азитромицина, Кларитромицина, Цетриаксона, Цефазолина, Амоксиклава, Метронидахола, Ванкомицина;
- пробиотиков и пребиотиков – Аципола, Бифиформа, Лактофильтрума, Хилак-Форте, Линекса, Энтерола, которые нацелены на нормализацию кишечной микрофлоры и биоценоза;
- инфузионные действия, чтобы восстановить баланс жидкости, применяют внутривенные вливания Реополиглюкина;
- антигистаминными и кортикостероидными препаратами при очень тяжелейших расстройствах;
- гепаторпротекторами, ферментами, энтеросорбентами, витаминами, жаропонижающими средствами, ноотропами, сердечными гликозидами, чтобы убрать определенную симптоматику.
Профилактика
Мероприятия, которые помогут предупредить возникновение патологий, отмечены:
- соблюдать санитарно-гигиенические нормативы и правила;
- употреблять высококачественную пищу;
- не приобретать продукты питания на стихийных рынках, где отсутствует эпидемиологический контроль;
- скрупулезно мыть и обрабатывать термическим образом еду, особенно молочные и мясные;
- поддерживать здоровую микрофлору ЖКТ и укреплять иммунитет;
- постоянно осуществлять влажную уборку помещений посредством специальных дезинфицирующих средств;
- если в доме живут четвероногие питомцы, то рекомендуется периодически водить их к ветеринару на осмотр;
- своевременно выявлять и изолировать инфицированных больных;
- быстро устанавливать возбудителей и носителей клостридий;
- употреблять антибиотические препараты строго при врачебном назначении;
- соблюдать санитарно-гигиенические условия в лечебно-профилактических организациях и учреждениях.
Запрещается заниматься самолечением, чтобы не усугубить болезнь. При начальных признаках срочно обращайтесь к опытным врачам.
Как происходит заражение
Столбнячная палочка (Clostridium tetani) распространенна повсеместно в почве, и переноситься благодаря травоядным животным и грызунам совершенно не причиняя им никакого вреда.
Кроме того палочка условно безопасна и для человека и может какое-то время находиться с ним в тесном контакте присутствуя на подошве обуви, одежде, под ногтями и даже в желудке. Главными составляющими для развития заболевания являются:
- отсутствие иммунитета против столбняка и дифтерии;
- наличие ссадины, пореза, микротрещины на коже;
- реакция и период размножения бактерии спорами.
При размножении, бактерия выбрасывает споры, которые и являются причиной развития заболевания. Споры для своего выживания ищут подходящую среду обитания, каковой и являются любые раны обеспечивающие легкое проникновение спор во внутрь и отсутствие воздуха. Проникая в мышцы и слизистую, споры столбняка начинают выделять токсин, который с током крови разноситься по всему телу вызывая поражение нервной системы, и провоцирую судороги.
Заражение столбняком может произойти при глубоком ранении, когда одновременно попадают в рану пыль или почва, особенно опасны глубокие раны острыми предметами, которые закрываясь, обеспечивают спорам столбняка отсутствие воздуха, то есть благоприятную среду для размножения. Болезнь вызывает страшные и непредсказуемые побочные эффекты.
Столбняк у детей в цивилизованных странах довольно редкое явления, однако необходимо помнить что период, сколько действует прививка против столбняка, равен 10 годам. Соответственно у 12 летних детей при отсутствии ревакцинации защиты от столбнячной палочки нет.
Особенно опасно заболевание для новорожденных. Ее признаки – это когда бактерия проникает через плохо обработанную пупочную рану, если роды проводились не в медицинском учреждении или же за малышом был плохой уход в первые недели после родов. Как показывает статистика у не привитых мам, дети зараженные столбняком не имеющие пассивного иммунитета, имеют короткий инкубационный период развития заболевания со смертельным исходом в более 68% случаев. После этих цифр вопросов нужна ли прививка ребенку против этой болезни, у родителей возникнуть не должно.
Клиническая картина заболевания
Возбудитель заболевания размножается только при отсутствии кислорода, чем глубже и уже рана, через которую он проник в организм, тем быстрее происходит выделение токсинов. Инкубационный период длиться в среднем от 3 до 15 дней, однако бывают случаи, что симптомы инкубационного периода менее суток или же более 2 месяцев. Чем короче продромальный период – тем сложнее переноситься заболевание.
Когда нейротоксин выделяемый бактериями столбняка попадает в мускулы, он поражает нервные клетки, при этом первые признаки и симптомы заболевания будут покалывание и тянущая боль в месте, через которое произошло заражение. Если это порез или ожег, то такие симптомы воспринимаются как само собой разумеющееся и жалобы ребенка на такие побочные явления, как боль не ассоциируются с тем, что малыш заболел столбняком. Насторожить должны симптомы тревожности и реакция раздражительности у малыша, а так же запор, когда есть боли в животе.
Далее токсичная реакция распространяется с током крови и проникает в спинной мозг и центральную нервную систему, поражая при этом нейроны. Появляются первые признаки и симптомы того, что малыш заболел – тризм (судороги жевательных мышц) и резкий пронзительный плач у младенцев.
Судороги жевательных мышц у грудничков могут препятствовать сосанию груди, и ребенок быстро истощается, иногда судороги настолько сильны, что отсутствует возможность открывать рот. Вместе с тем могут появиться такие побочные эффекты, как мимическая улыбка, при которой уголки рта опущены и в то же время немного приподняты, выражение сочетающие в себе и улыбку и плач одновременно. У новорожденных при плаче может возникать апноэ (задержка дыхания на несколько секунд), а так же проявляются судороги, сводящие локтевые суставы и запястья, кулачки младенца при этом так же сжимаются, а все тело может подрагивать. В таких случаях нужна срочная госпитализация.
У детей постарше столбняк развивается не так стремительно как у новорожденных, и могут присутствовать промежуточные и побочные симптомы, такие как:
- задержки мочи и запор;
- приобретение слизистой синюшного оттенка;
- повышенное потоотделение;
- повышенная температура;
- изменение голоса;
- твердый живот.
В фазе развития болезни возникает ригидность мышц – все тело сводиться судорогами. В некоторых случаях возникает опистотонус, при котором, ребенок выгибается дугой на постели, вены его набухают, лицо синеет или бледнеет.
Все эти симптомы, указывающие на причину заболевания, могут отсутствовать, так как проявляется столбняк по-разному, и то на сколько короче инкубационный период, тем выше угроза асфиксии, отека легких или остановки сердца в результате нарушения кровообращений.
Лечение
Лечение столбняка у детей проводиться только в условиях госпитализации и заключается в следующих этапах:
- Обработка раны, через которую проник возбудитель, хирургическим путем;
- Введение внутримышечно противостолбнячной сыворотки (прививка против столбняка при травме);
- Для устранения токсинов вводят иммуноглобулин, полученный от донора ревакцинированного анатоксином;
- Так же вводят анатоксин для стимуляции выработки у ребенка собственного иммунитета;
- Проводят процедуры для уменьшения судорог у больного;
- Обеспечивают полный покой с минимальными раздражителями;
- Полноценное питание для восстановления сил ребенка.
Симптомы
Симптомы и признаки ботулизма включают:
- Слабые, вялые мышцы через 12-36 часов после попадания внутрь зараженной пищи;
- Двоение изображения;
- Сухость во рту;
- Нарушения речи;
- Затрудненное глотание;
- Рвота и спазмы.
Симптомы и признаки, требующие экстренного вмешательства, включают:
- Быстро прогрессирующие слабость или параличи;
- Затрудненное дыхание.
Симптомы, как правило, начинают проявляться в течение 3 часов — 14 дней после попадания в организм токсина.
Профилактика
В целях профилактики ботулизма следуйте следующим рекомендациям:
- Не употребляйте консервы из вздувшихся банок, потому что они могут быть заражены.
- Подвергайте консервы термической обработке.
- Не давайте детям до 2 лет мед, поскольку в меде могут присутствовать бактерии, вызывающие ботулизм.
Источники:
Симптомы столбняка
Обычно понять сколько времени требуется до появления первых признаков столбняка у человека достаточно непросто. Ведь болезнь развивается в каждом случае по-своему и инкубационный период может составлять от 1-3 до 20-30 дней. Скорость развития патологии преимущественно зависит от глубины повреждения и количества столбнячных палочек, попавших в рану. Немаловажным фактором является ее локализация раны.
Симптомы столбняка у человека проявляются постепенно и первоначально они будут такими:
- Болевые ощущения в месте ранения;
- Излишняя раздражительность;
- Сильная головная боль.
По мере развития столбняка симптомы усиливаются и человека преследуют постоянные приступы судорог. Они проявляются на любой раздражитель, например, свет, шум и звуки. Мышцы лица и вовсе сковывает сильный спазм, который не дает возможности пошевелить нижней челюстью. Во время судорожного приступа для больных столбняком свойственна своя определенная поза, в которой они выгибаются дугой и тянутся головой к пяткам. Такие припадки длятся от 5-10 секунд до 10-15 минут и за этот временной промежуток люди тратят огромное количество энергии, поэтому сильно истощаются. По мере развития болезни судороги возникают все чаще, а их длительность возрастает. На запущенных стадиях перерывов между приступами фактически нет. Больной не теряет сознание и чувствуют жуткую боль. Во время приступа человек начинает скрежетать зубами, ощущает страх и кричит. Когда судороги прекращаются больной не может уснуть без помощи медикаментов несмотря на истощение.
Помимо основных симптомов, у болезни есть и вторичные признаки, например, из-за проблем с открытием челюсти, больного постоянно мучает жажда и голод. Приступы судорог также оставляют свой след, ведь сокращаются все мышцы, включая анус и сфинктер, поэтому сходить в туалет у человека не получается. На этом фоне наблюдается повышение температуры до 39-40°.
Иногда возникает не тяжелая форма патологии. Для нее свойственны лишь спазмы отдельных групп мышц, например, лица, поэтому такой тип столбняка не так опасен, но встречается он крайне редко.
Клинические проявления от инфекции длятся около месяца, а полностью избавиться от болезни можно только через 50-60 дней с момента первых симптомов. Работать человек сможет только после периода восстановления, так как у него наблюдается скованность движений, стягивание суставов (контрактуры) и сдавливание позвонков (компрессия).
Выздоровление наступает примерно в половине случаев, потому как у больного часто возникают проявления болезни способные привести к летальному исходу, такие как:
- Судороги дыхательных мышц и гортани;
- Учащенный пульс;
- Заторможенное дыхание;
- Температура тела свыше 40-42°.
У детей столбняк проявляется так же, как и у взрослых, но они болеют только распространенными формами болезни, то есть судороги их беспокоят по всему телу. Летальные случаи у малышей встречаются чаще, так как неокрепший организм не справляется с более чем 30 приступами в день.
Возможные осложнения
Любая тяжелая болезнь оставляет свои следы и столбняк не исключение. Из-за него возникают такие осложнения:
- Сепсис;
- Разрывы мышечной ткани и связок;
- Переломы;
- Воспаление легких и бронх.
Летальный исход также является последствием заболевания и возникает он из-за таких ситуаций:
- Шока, вызванного болью;
- Перелома позвоночника;
- Удушья;
- Остановки сердца.
У малышей недуг часто сопровождается пневмонией и постепенно к ней прибавляется малокровие и сбои в работе желудочно-кишечного тракта.
Курс терапии
Все процедуры, направленные на лечение столбняка, выполняют в больничных условиях. Их основная задача состоит в том, чтобы вывести токсины, вырабатываемые столбнячной палочкой из организма.
В курс лечения входят такие шаги:
- Лечение раны;
- Ликвидация судорожных приступов;
- Контроль за температурой тела, pH крови, а также за тем, чтобы у больного не возникло обезвоживание;
- Устранения инфекции в месте заражения;
- Вывод токсина из организма;
- Поддержка внутренних органов, а также головного и спинного мозга.
Инфицированные люди содержатся в темной и тихой комнате, чтобы не допускать малейших раздражителей. Устраняют инфекцию из раны путем небольшой операции. Хирургическое вмешательство требуется, чтобы качественно и полностью убрать столбнячную палочку из места повреждения, особенно если ранение глубокое.
Чтобы нейтрализовать токсин врачи используют средство, которое называется лошадиная сыворотка (противостолбнячная). Доза вкалываемого препарата зависит от возраста больного и его состояния. Кроме этого лекарства, зараженным людям вкалывают человеческий иммуноглобулин для восполнения недостающих антител.
Симптомы и лечение взаимосвязаны и облегчают состояние больного обычно с помощью противосудорожных медикаментов и нейролептиков. Если случай достаточно запущенный, то помогают лишь миорелаксанты.
Профилактика
В нынешние время в мерах профилактики выполняется обязательная вакцинация от столбняка у детей и по желанию раз в 5-10 лет у взрослых. Малышам делают прививки строго по плану начиная от 3 месяцев и заканчивая 17 годами. Для взрослых людей нет плановой вакцинации, но есть рабочие специальности, например, землекопы и строители, для которых такая процедура обязательна.
Если у взрослого человека ранее не было прививок от столбнячной палочки, то первая вакцинация будет двойной, а затем не чаще чем раз в 5-10 лет. Для людей, которые пережили эту патологию исключений нет, ведь после столбняка не остается длительной защиты и со временем можно заразиться болезнью вновь.
Срочная вакцинация от инфекции может потребоваться в таких случаях:
- При тяжелых поражениях конечностей, например, из-за язвы, гангрены и т. д.;
- Если был получен серьезный ожог или обморожение;
- При осложнении во время родов или аборте;
- В случае получения травмы на загрязненной местности;
- После операций и ран в ЖКТ.
Для выполнения срочной вакцинации потребуется столбнячный анатоксин. В случае отсутствия первичной вакцинации необходимо сделать дополнительные инъекции лошадиной сыворотки и человеческого иммуноглобулина. Если дело касается беременной, то желательно выполнить процедуру после родов.
Столбняк является крайне тяжелым инфекционным заболеванием, которое при ране, особенно возникшей на стопе может попасть в организм. Пережить проявления болезни может не каждый, поэтому следует сделать вакцинацию, не дожидаясь первых признаков недуга.
Болезнь Альцгеймера – что это такое?
Болезнь Альцгеймера – это постоянно прогрессирующее нейродегенеративное заболевание, которое поражает головной мозг и сопровождается деменцией коркового типа. Этот тип деменции характеризуется нарушением памяти, афазией, апраксией, акалькулией и другими очаговыми расстройствами высших психических функций.
На снижение мнестических функций люди обращали внимание ещё в древние времена. Учёные Римской империи и Древней Греции связывали это явление со старческими изменениями в организме.
В 1901 г. немецкий психиатр Алоис Альцгеймер столкнулся с пациенткой, которая в свои 50 лет медленно теряла рассудок по непонятным причинам. Женщину звали Августа Детер. Учёный курировал больную на протяжении 6 лет и после её кончины опубликовал результаты своих наблюдений.
В течение следующих нескольких лет появилось множество описаний подобных состояний у пациентов. Впервые в них патология упоминалась, как болезнь Альцгеймера. А ещё один не менее знаменитый немецкий психиатр Эмиль Крепелин выделил болезнь Альцгеймера в отдельную нозологию, назвав её также пресенильной деменцией.
На протяжении почти 70 лет диагноз болезнь Альцгеймера выставлялся исключительно молодым больным, у которых выявляли первые признаки деменции до 60 — 65 лет. Но после международной конференции 1977 г., посвящённой данной проблематике, было принято решение, что пресенильная и сенильная деменция это одно и то же заболевание, которое отличается только временем манифестации.
Эта нейродегенеративная патология головного мозга не щадит ни бедных, ни богатых. В своё время этим заболеванием страдали бывший президент США Рональд Рейган, английский писатель Терри Пратчетт, актриса Рита Хейворт, ирландская писательница Айрис Мёрдок и многие другие. Болезнь Альцгеймера послужила сюжетом для множества художественных фильмов («Дневник памяти», «Не хочу забывать», «Айрис» и т.д.) и книг.
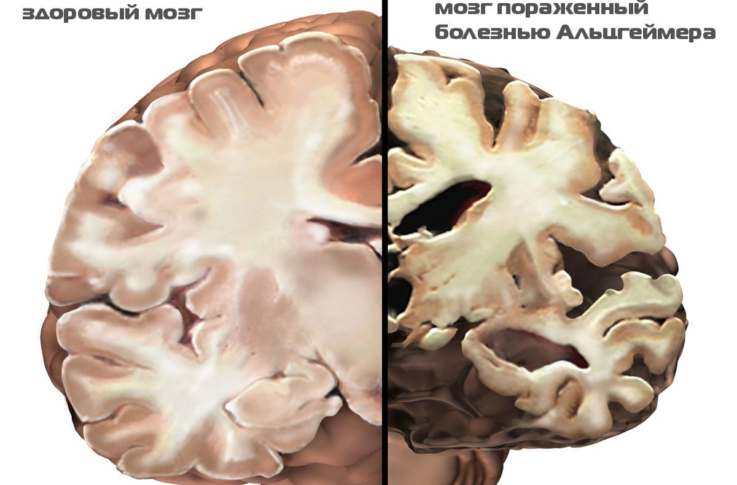
Женский пол подвержен болезни Альцгеймера в 2 — 2,5 раза больше, чем мужской.
Выделяют два вида заболевания:
- болезнь Альцгеймера с ранним началом (2-й тип) или, так называемая, пресенильная деменция альцгеймеровского типа. В таком случае первые признаки патологии появляются до 65 лет;
- болезнь Альцгеймера с поздним началом (1-й тип или сенильная деменция альцгеймеровского типа). При этом заболевание начинается после 65 лет.
Однако такое разделение довольно условно, так как болезнь Альцгеймера начальные симптомы может «скрывать» длительное время. В большинстве случаев до наступления развёрнутой стадии заболевания её принимают за обыкновенное возрастное снижение интеллектуально-мнестических функций (старческое слабоумие).
Некоторые источники приводят термин «синдром Альцгеймера», подразумевая болезнь до момента её подтверждения клиническими и инструментальными методами исследования.
Заболевание начинается постепенно, с симптомов, на которые длительное время никто не обращает внимания, списывая их на усталость и психоэмоциональное истощение. Первым, что бросается в глаза, является истощение кратковременной памяти. Больной не способен воспроизвести недавние свои действия и события. По мере прогрессирования болезни возникает нарушение долговременной памяти, ухудшается речь, когнитивные функции.
С течением времени пациент утрачивает способность ориентироваться в пространстве, навыки самообслуживания, даже основные жизненно необходимые действия, как принятие пищи, для них становятся невыполнимыми.
До сих пор заболевание считается неизлечимым. Смерть при болезни Альцгеймера наступает не в результате дегенеративных изменений в головном мозге, а осложнений, которые развиваются в ходе заболевания (к примеру, застойная пневмония или септические осложнения пролежней).
Каковы причины и механизмы развития патологии?
Болезнь Альцгеймера причины имеет до настоящего времени так и не изученные. За последние десять лет было предложено около 15 теорий развития этой патологии, но ни одна из них не отвечает на все вопросы. Болезнь Альцгеймера пока остаётся загадкой для учёных.
Мнения исследователей сходятся в одном: существуют наследственная и спорадическая формы заболевания. Медико-генетические исследования доказали наличие мутации генов, расположенных в хромосомах 1, 14, 19 и 21.
Это подтверждается тем, что при болезни Дауна, когда возникает трисомия по 21-й хромосоме (то есть у человека присутствует лишняя хромосома), болезнь Альцгеймера встречается намного чаще и имеет более раннее начало.
Семейная форма болезни Альцгеймера наследуется аутосомно-доминантно (10% случаев). У таких больных манифестация патологии начинается уже в молодом возрасте и быстро прогрессирует, несмотря на проводимую терапию.
Генетические мутации наблюдаются и не при аутосомно-доминантном наследовании. В таком случае риск заболеть повышается в 4 — 4,5 раза у ближайших родственников пациента, а если в роду имелось более 2 случаев болезни Альцгеймера, то риск увеличивается в 40 раз.
Существует три самых распространённых гипотезы патогенеза болезни Альцгеймера, которые скорее дополняют друг друга, чем противоречат:
- холинергическая теория;
- амилоидная теория;
- теория дезинтеграции тау-белка.
Согласно холинергической теории болезнь Альцгеймера спровоцирована недостаточностью нейромедиатора ацетилхолина. Это подтверждается эффективностью антихолинэстеразных препаратов на начальных этапах заболевания. Затем в патогенезе ведущая роль переходит скоплению амилоидных и нейрофибриллярных агрегатов.
Дефицит ацетилхолина связывают с атрофическими процессами в области базальных ядер головного мозга, в частности ядра Мейнерта, нейроны которого продуцируют этот медиатор.

В конце двадцатого века была выдвинута гипотеза, в которой первопричиной развития болезни Альцгеймера был назван бета-амилоид. Гены, кодирующие данный белок, находятся в 19-й и 21-й хромосомах. В результате мутации происходит избыточный синтез амилоида, что приводит к образованию специфических агрегатов (сенильных бляшек). Также следы этого белка обнаруживаются в нейрофибриллярных клубочках и стенках мозговых сосудов.
Однако не доказано, что увеличение образования сенильных бляшек ведёт к более быстрому прогрессированию болезни. Скорее скопление амилоида приводит к запуску таупатии и апоптозу нейронов.
К сожалению, эта теория не объясняет всего многообразия симптомов при болезни Альцгеймера, и до сих пор не найдена взаимосвязь между каскадом нейродегенеративных процессов, на которую можно было бы повлиять с помощью лекарственных средств.
Не менее популярной является гипотеза, в которой рассматривается роль тау-белка в возникновении болезни Альцгеймера. Этот белок в норме находится на микротрубочках, которые представляют собой транспортную систему клетки, доставляя питательные вещества от тела нейрона к отросткам. В результате гиперфосфорилирования тау-белка происходит нарушение структуры микротрубочек и их агрегация. Это приводит к образованию нейрофибриллярных клубков, которые становятся причиной преждевременной гибели клеток.
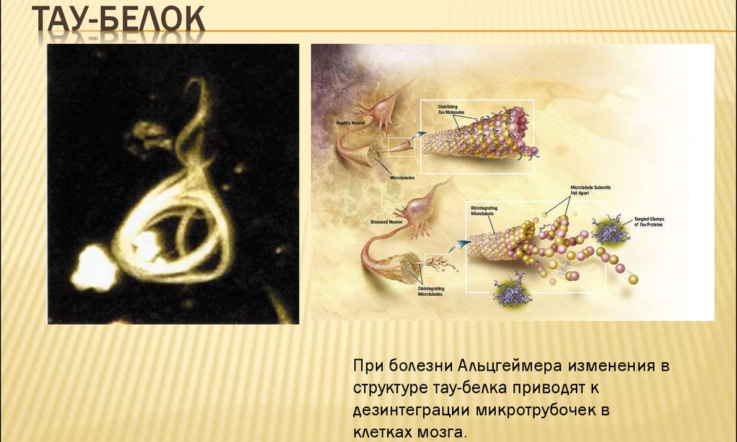
Нейрофибриллярные агрегаты обнаруживаются не только при болезни Альцгеймера, но и при других патологиях нервной системы, сопровождающихся интеллектуально-мнестическими нарушениями (деменция с тельцами Леви, болезнь Паркинсона и т.д.), а также в процессе нормального физиологического старения.
На данном этапе исследований неизвестно, как именно бета-амилоид и тау-белок нарушают функционирование клеток. Предполагают, что эти агрегаты изменяют гомеостаз ионов кальция в клетке, что провоцирует их апоптоз.
У пациентов, страдающих болезнью Альцгеймера, обнаруживается диффузная атрофия коры головного мозга, сопровождающаяся уменьшением его массы и величины извилин, расширение борозд и желудочков мозга. При этом патологические изменения в большей мере распространяются на лобную, теменную и височную доли.
При патоморфологическом исследовании головного мозга определяется апоптоз нейронов в коре мозга, в гиппокампе, в базальном ядре Мейнерта. Отростки «выживших» нервных клеток также подвергаются дегенеративным процессам. Возникает нарушение в структуре пре- и постсинаптических мембран.
Обычно тяжесть болезни Альцгеймера коррелирует с морфологическими изменениями в мозге – количеством сенильных бляшек, нейрофибриллярных клубочков, числом разрушенных синапсов.
Существуют ли группы риска для этой болезни?
За многие годы изучения болезни Альцгеймера был выявлен ряд состояний, которые являются факторами риска её развития. Не всегда их можно скорригировать, так как некоторые из них — это физиологические процессы.
К факторам, на которые невозможно повлиять ни при каких обстоятельствах, относят:
- женский пол;
- пожилой возраст;
- наследственность (случаи семейной болезни Альцгеймера);
- перенесённый затяжной стресс;
- частые или тяжёлые черепно-мозговые травмы;
- психические расстройства (особенно депрессии);
- работа, не связанная с интеллектуальными нагрузками, отсутствие высшего образования и т.п.
Факторами, которые приводят к хронической ишемии структур нервной системы и на которые в большинстве случаев можно повлиять, являются:
- гипертоническая болезнь;
- распространённый системный атеросклероз (особенно атеросклероз церебральных сосудов);
- цереброваскулярные заболевания (энцефалопатии, инсульты, васкулиты и т.д.);
- гиперлипидемии (повышенная концентрация холестерина и липидов низкой и очень низкой плотности в крови);
- сахарный диабет, нарушение толерантности к глюкозе, гипотиреоз и некоторые другие эндокринные заболевания;
- хроническая дыхательная и сердечно-сосудистая недостаточность.

К полностью корригируемым факторам относят:
- злоупотребление кофе, энергетическими и спиртными напитками;
- табакокурение;
- нездоровый сон (сон, который длится менее 6 часов в сутки);
- отсутствие адекватных физических нагрузок;
- ожирение любой степени;
- малая когнитивная нагрузка в повседневной жизни.

Профилактика заболевания
До настоящего момента не разработаны медикаментозные меры профилактики болезни Альцгеймера. Все существующие способы предотвратить эту нейродегенеративную патологию направлены на устранение или уменьшение влияния существующих факторов риска.
Итак, чего стоит придерживаться, а чего избегать, чтобы снизить вероятность развития болезни Альцгеймера:

- необходимо следить за уровнем артериального давления, особенно это актуально для людей достигших 40-летнего возраста. При возникновении артериальной гипертензии следует принимать гипотензивные препараты;
- важно контролировать уровень сахара крови. Если вы страдаете сахарным диабетом, то в обязательном порядке должны придерживаться диеты (стол №9) и принимать заместительную терапию (инсулин) либо сахароснижающие препараты;
- при развитии других эндокринных патологий (к примеру, гипотиреоза) также не стоит пренебрегать гормональной заместительной терапией;
- считается, что средиземноморская диета уменьшает риск возникновения цереброваскулярных патологий и деменции. Она включает довольно частое (минимум 3 раза в неделю) употребление рыбы и морепродуктов, богатых омега-3 жирными кислотами; каждодневное потребление свежих фруктов и овощей, оливкового масла первого отжима; в рационе должны присутствовать в большом количестве кисломолочные продукты (кефир, нежирный йогурт, сыры). Позволяется употребление сухого красного вина до 140 — 150 мл в сутки. Необходимо избегать быстрых углеводов (сахар, конфеты, сдоба), жирной, жареной пищи;
- следует придерживаться здорового режима труда и отдыха, иметь полноценный сон (7 — 8 часов). Причём за 2 — 3 часа до отхода ко сну желательно исключить использование мобильных телефонов и компьютеров;
- не стоит забывать об адекватной физической нагрузке. Лучше всего себя в плане релаксирующего эффекта зарекомендовали плавание, йога, пилатес, бег трусцой;
- также важны прогулки на свежем воздухе;
- для борьбы со стрессом нужно использовать специально разработанные психологические методики, арттерапию, анималотерапию, принимать в моменты сильного психо-эмоционального напряжения седативные средства (глицин, афобазол, фенибут, успокаивающие настойки: валериана, пион);
- для профилактики снижения когнитивных и мнестических функций нужно «тренировать» мозг: разгадывать кроссворды, ребусы, больше читать, разучивать стихи, применять специальные методики запоминания;
- нельзя злоупотреблять алкоголем и кофеинсодержащими напитками (кофе, энергетики);
- отказ от курения также является важной профилактической мерой;
- при повышенном уровне холестерина в крови и ожирении необходимо придерживаться диеты и принимать гиполипидемические препараты (наиболее эффективна группа статинов: аторвастатин, розувастатин, крестор, аторис).

Необходимо помнить, что соблюдая эти правила, можно хотя бы незначительно, но снизить риск развития болезни Альцгеймера.
Заключение
К сожалению, болезнь Альцгеймера до сих пор остаётся в ряду неизлечимых патологий. Науке неизвестно ни одного случая стабилизации состояния пациента или исчезновения симптомов заболевания. Ежедневно ведутся сотни разработок эффективных средств борьбы с этим недугом.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…