Пищевая аллергия может развиваться на любые продукты питания. Чаще всего подобная реакция возникает на белки, реже гистаминовый ответ провоцируют жиры и углеводы. Иммунная система воспринимает еду как инфекционный компонент и начинает усиленно вырабатывать антитела. В результате появляются местный отек, покраснение, ринит и слезотечение.
Оглавление:
- Почему возникает недуг?
- Что такое псевдореакция?
- Основные симптомы
- Список распространенных аллергенов
- Особенности лечения
- Какие продукты вызывают самую сильную реакцию?
Причины появления
Истинная аллергия встречается достаточно редко, страдают недугом около 2% населения. У некоторых людей диагностируется непереносимость определенной пищи или психосоматическая реакция, когда человек внушает себе, что эта еда для него вредна.
Причины:
- наследственная предрасположенность;
- добавление в продукты красителей (сульфиты), консервантов;
- заболевания пищеварительного тракта.
При попадании аллергена в организм вырабатываются особые белки-антитела, которые способствуют выбросу гистамина. Усиливается приток крови, что объясняет покраснение тканей и образование отека. Вместе с кровотоком патологические тела доставляются к легким и выводятся из организма во время чихания.
Пищевая аллергическая реакция у детей объясняется незрелостью иммунной системы, высокой степенью проницаемости стенок кишечника, недостаточной выработкой панкреатических ферментов. Чаще всего возникает на яйца, молочные изделия, ракообразные, морскую рыбу, орехи, пшеницу, моллюски, кукурузу и шоколад. Патологические проявления в большинстве случаев проходят без какого-либо лечения к 2–3 годам ребенка. Встречаются и перекрестные виды патологии. Например, при аллергии на креветки гистаминовые симптомы могут появляться и при употреблении в пищу других морепродуктов.
Содержание
Псевдоаллергическая реакция
При нарушении работы органов ЖКТ могут возникать симптомы пищевой аллергии на употребляемые продукты, но при этом иммунная система не вовлекается в патологический процесс. Недуг сопровождается образованием кожной сыпи, отека Квинке, тошнотой, головокружением, мигренью.
Псевдореакцию может вызывать:
- тунец;
- земляника, клубника;
- красные сорта вин;
- пивные дрожжи;
- маринады;
- оранжевый краситель тартазин (газированные напитки, кондитерские изделия).
Наиболее часто встречается индивидуальная непереносимость некоторых видов продуктов питания. Патология вызвана недостаточностью пищеварительных ферментов или психическими заболеваниями. Аллергическая реакция развивается на коровье молоко, глютен (белок, содержащийся в бобовых). Основными показателями заболевания являются метеоризм, боли в животе, диарея, тошнота, анемия.
Симптомы и признаки
Клинические проявления заболевания могут наблюдаться со стороны пищеварительной, респираторной системы, в ротовой полости, на поверхности кожи:
- ринит;
- слезотечение, конъюнктивит;
- стоматит, хейлит слизистых оболочек ротовой полости, гортани;
- крапивница, эритема;
- тошнота, рвота;
- осиплость голоса;
- диарея;
- вздутие живота;
- кожный зуд;
- приступы удушья, отек Квинке.
Симптомы могут проявляться в течение нескольких минут или спустя 2–3 часа. Первым является припухлость губ, увеличение размеров языка, отек гортани, затруднение при проглатывании пищи и жидкости. Позже присоединяются остальные признаки, больному становится трудно дышать, у него понижается артериальное давление, развивается анафилактический шок. Без проведения своевременного лечения может наступить летальный исход.
Какие продукты могут вызвать аллергическую реакцию?
Пища животного происхождения:
- креветки, омары, устрицы, мидии;
- молочные изделия;
- телятина, свинина, мясо утки;
- яйца;
- сельдь, форель, тунец, камбала, палтус, хек.
Растительные продукты, вызывающие пищевую аллергию:
- пшеничная, кукурузная крупа, мука, ячмень, солод, гречка;
- тростниковый сахар;
- ягоды, фрукты;
- картофель, помидоры, перец, баклажаны;
- фасоль, соя, чечевица, бобы, горох;
- арахис, лесные, грецкие орехи;
- петрушка, укроп, кинза, сельдерей, тмин, лук, чеснок;
- все виды капусты;
- свекла;
- цитрусовые;
- виноград, изюм;
- имбирь, куркума;
- какао, шоколад;
- грибы.
Почти все продукты питания кроме соли и сахара содержат различные аллергены. Во время термической обработки агрессивность раздражителей может снижаться.
Симптомы пищевой аллергии у взрослых
Пищевая аллергия – это явление, при котором организм человека страдает непереносимостью определенных компонентов, которые содержатся в продуктах питания.
Такой вид аллергии значительно снижает качество жизни, ведь человеку, который ей страдает, следует строго придерживаться определенного рациона питания. Давайте узнаем, в чем причины возникновения пищевой аллергии.
Согласно мнению медиков, в 95% случаев пищевая аллергия передается по наследственности.
Однако если родители или один из родителей страдали ею, не факт, что ребенок унаследует аллергию.
Большинство детей остаются предрасположенными к возникновению аллергической реакции, при этом не страдают от ее проявлений.
Но более 50% детей, у которых возбудители аллергии находятся в крови, начинают испытывать ее первые симптомы еще в раннем детстве.
Не обязательно, что ребенок будет чувствителен к тому же аллергену, от которого страдал его отец/мать: бывает так, что дите страдает от аллергии к другому продукту.
В остальных 5% аллергия начинает проявляться в зрелом возрасте.
В таком случае причиной ее возникновения является неправильная дозировка медицинских препаратов, антибиотиков.
Пищевыми аллергенами называют те продукты питания, которые вызывают симптомы аллергической реакции у человека.
Наиболее распространенными продуктами, на которые у людей обнаруживается аллергия, являются:
- коровье молоко;
- куриные яйца;
- хлебные злаки;
- экзотические фрукты и овощи, которые не выращиваются регионально;
- морепродукты;
- арахис;
- мед;
- шоколад.
- в пищеварительном тракте замедляется процесс выработки вещества IgA, которое отвечает за нормальное переваривание пищи и всасывание полезных веществ из еды в жизненно важные органы;
- в слизистой оболочке тонкой кишки происходят воспалительные и атрофические процессы, которые сопровождаются впитыванием белковых молекул. Таким образом, нарушается обмен веществ;
- к стенкам кишки прекращают прикрепляться продукты обработки пищи. Организм перестает получать оптимальное количество питательных веществ.
Стоит сказать, что самостоятельно определить, какой именно продукт вызвал неожиданные симптомы, невозможно.
Диагностика проводится исключительно клиническим путем, при этом учитываются индивидуальные характеристики здоровья пациента.
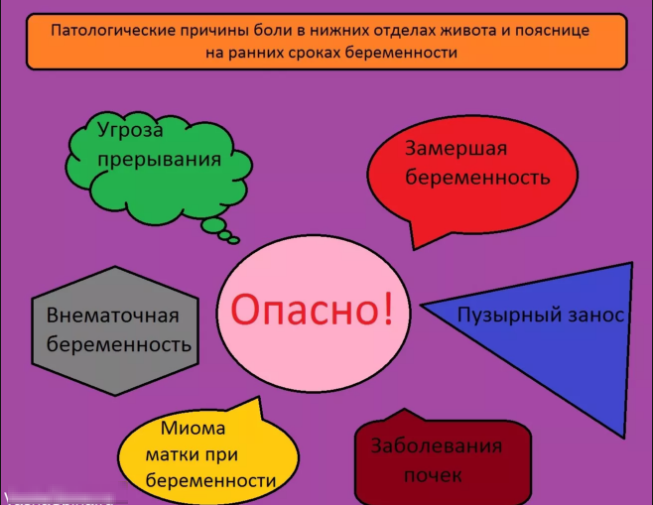
Фото: Реакция на яйца
Механизм возникновения аллергической реакции происходит в несколько этапов, первым из которых является постоянное употребление «запретного» продукта в пищу.
При этом происходят следующие биологические реакции:
Все эти процессы наблюдаются только при систематическом употреблении продукта-аллергена в пищу. Стоит сказать, что он действует локально, то есть непосредственно на пищевой тракт.
Причины возникновения
В разном возрасте существуют нюансы, объясняющие появление аллергических реакций. Основная причина – повышенная сенсибилизация (чувствительность) детского организма к определённым продуктам и их компонентам.
Степень аллергизации зависит от:
Избежать сыпи, зуда, отёчности, мокнущих участков кожи легко – не давайте ребёнку продукты сверх нормы, рекомендуемой для его возраста. Не делайте исключений в честь дня рождения, праздника и так далее. Потом будут мучиться все.
Деление по уровню аллергизирующей активности. Степень опасности:
Мамы и, особенно, бабушки! Внимательно прочитайте этот раздел! Задумайтесь над своими действиями!
Помните! Нежелание родителей изучить элементарные правила лечения ребёнка-аллергика, незнание профилактических мер бывает опасным для жизни (отёк Квинке).
- нередко тяжёлые формы аллергии с опасными симптомами вызывает отказ от выполнения рекомендаций врача;
- не все взрослые внимательно слушают специалиста, не всегда знают, как предупредить приступы аллергии.
- шоколадных конфет («Он же любит сладкое, ну, пусть съест всего одну конфетку!», – а там две, три, и так далее);
- цитрусовых («Ребёнку нужны витамины»);
- ароматных ягод клубники («А если ему хочется!»);
- яиц, жирного молока («А как же без белка»).
- яркую сыпь, красные или бледные пятна на теле, лице;
- мокнущие участки, волдыри, мелкие пузырьки;
- слабую или сильную отёчность слизистых;
- насморк (выделения прозрачные), чихание;
- слезотечение, покраснение конъюнктивы;
- поражение полости рта – стоматит;
- боли в желудке, колики, диарею, тошноту, рвоту.
- крапивница; (О крапивнице у детей написано здесь; о крапивнице у взрослых прочтите в этой статье);
- отёк Квинке;
- экзема;
- аллергический ринит;
- стоматит;
- бронхиальная астма;
- васкулит.
- ярко выраженная пищевая аллергия. Симптомы аллергической реакции наблюдается сразу после приема аллергенного вещества внутрь. Аллергические признаки проявляются очень быстро и имеют ярко выраженный характер;
- скрытая. Симптомы проявляются спустя какое-то время, после чрезмерного употребления аллергенных продуктов и их постепенного накопления в организме. Часто скрытая форма пищевой реакции приводит к развитию хронических заболеваний, вследствие того, что признаки аллергии становятся заметными только на поздних стадиях реакции.
- круглогодичная. Признаки аллергии не проходят на протяжении всего дня;
- температурная. Любое, даже самое минимальное снижение температуры приводит к развитию симптоматики;
- сопутствующая. Специфическая реакция организма происходит даже на запахи пищи, а не только на ее прием внутрь;
- скачкообразная. Проявления аллергии наблюдаются даже после употребления гипоаллергенных продуктов.
- Токсический. Реакция токсического характера может произойти после употребления в пищу продуктов, в состав которых входят примеси токсических веществ. Скорость и степень развития симптоматики в этом случае зависят от дозировки и свойств этих токсических соединений.
- Нетоксический. Такой характер непереносимости пищевых продуктов может иметь 2 механизма развития:
- пищевая аллергия. Сюда относятся аллергические реакции на продукты питания, которые происходят в результате нарушения иммунной системы;
- пищевая непереносимость. К ней можно отнести аллергические реакции, имеющие не иммунологический характер. Она возникает благодаря системным сопутствующим заболеваниям, которые характеризуются нарушением процесса всасывания питательных веществ.
- яды,
- пищевые продукты,
- медикаменты,
- растения.
- период предвестников,
- период разгара,
- период выхода из шокового состояния.
- Patch-тест – аппликационное накожное тестирование;
- анализ крови на иммуноглобулин E, которые тесно связан с механизмом протекания атопических аллергических реакций;
- кожные и провокационные пробы.
- стабильно пониженное артериальное давление;
- хронические боли в области сердца, которые возникают из-за продолжительной ишемии;
- хроническая усталость, вялость и заторможенность.
- астма,
- аллергический ринит,
- мастоцитоз,
- экзема.
- Высокоаллергенные продукты в рационе. Это одна из главных причин пищевой аллергии у детей всех возрастов. Нарушение гипоаллергенной диеты, длительное и чрезмерное употребление какого-либо высокоаллергенного продукта приводит к выраженным симптомам пищевой аллергии.
- Пищевые добавки. Наличие аллергенов в продуктах питания для детей может быть скрытым. В мясе нередко обнаруживаются антибиотики, в мясопродуктах — соя, в кисломолочных продуктах и кондитерских изделиях — различные опасные консерванты, красители, эмульгаторы и т.д.
- Пряности и газированные напитки. Ускоряют всасывание аллергенов и усугубляют аллергическую реакцию. Также спровоцировать аллергию могут соленые, острые, кислые, копченые блюда, повышающие всасываемость аллергенов.
- Функциональная незрелость ферментной системы и органов ЖКТ. У детей недостаточно высокая кислотность желудочного сока и активность ферментов. Чаще всего у малышей до 3 лет наблюдается непереносимость лактозы и глютена.
- Заболевания и патологии ЖКТ. Если у ребенка есть признаки гастрита, энтерита, колита и других заболеваний ЖКТ, чаще всего у него наблюдаются аллергические реакции на прием некоторых видов пищи. После перенесенных инфекций, приема антибиотиков также может быть нарушена микрофлора кишечника.
- Психогенный фактор. Пищевая аллергия чаще бывает у впечатлительных, легкоранимых, тревожных, замкнутых, подавленных малышей. Одни дети могут проявлять стойкую нелюбовь к еде, очень мало едят, имеют плохой аппетит. Другие же, наоборот, едят слишком много, имеют избыточную массу тела. И первый, и второй случаи объясняются психологическими причинами. Современные аллергологи все чаще относят аллергию (в том числе и пищевую) к психосоматическим заболеваниям.
- Генетическая предрасположенность. Если у кого-то из родителей наблюдалась в детстве (или наблюдается) пищевая аллергия, у ребенка она может диагностироваться с высокой вероятностью.
- Реакция на коже. Один из первых признаков пищевой аллергии. Чаще проявляется в виде покраснения, крапивницы, сухости, шелушения, зуда, жжения кожи.
- Реакция ЖКТ. При пищевой аллергии у ребенка могут наблюдаться тошнота, рвота, диарея, запор, изжога, отрыжка, вздутие, колики, боли в животе.
- Респираторные признаки. В редких случаях бывает кашель, заложенность носа, насморк, конъюнктивит аллергического характера.
- Общая слабость. Ребенок может быть вялым, апатичным, жаловаться на головные боли, плохое настроение, сонливость.
- Диета кормящей мамы. Даже если у малыша нет никаких признаков аллергии, кормящей маме необходимо исключить из меню высокоаллергенные продукты. Также мамам рекомендовано вести пищевой дневник, чтобы можно было отслеживать реакцию грудничка на молоко.
- Выбор искусственной смеси. Если у ребенка на искусственном питании есть выраженные признаки аллергии, врач порекомендует перейти на низколактозную или безлактозную смесь. При исчезновении симптомов устанавливается, что причина аллергии — непереносимость лактозы, содержащейся в обычных смесях для питания. Также у малыша может быть аллергия на сою, которая входит в состав детского питания.
- Осторожный и своевременный прикорм. Часто признаки пищевой аллергии у грудничка появляются с началом прикорма. Необходимо учитывать важные правила: не вводить прикорм слишком рано, не начинать его с молочных продуктов, и тем более с мясных. Первые блюда прикорма — это овощные пюре без добавления томатов. Затем вводятся каши без глютена — гречка, рис, кукуруза, после них — кисломолочные продукты. После 9 месяцев можно предлагать нежирное диетическое мясо. Рыба и яйца должны появиться в рационе только после года.
- цельное коровье молоко;
- соя;
- белок злаков;
- яйца;
- рыба;
- красные, оранжевые фрукты, овощи, цитрусовые.
-
Аллергия на молоко: симптомы, лечение, фото
Аллергия на молоко: симптомы, лечение, фото, на белок коровьего молока Аллергия на молоко – это…
-
Аллергия на антибиотики: фото, симптомы и лечение
Как проявляется аллергия после антибиотиков Антибиотики – величайшее достижение человечества. Тысячам людей они спасли жизнь.…
-
Аллергия на алкоголь: фото, симптомы и лечение у взрослых
Что делать при возникновении аллергии на алкоголь? Термин «аллергия» обозначает повышенную чувствительность организма на всевозможные…
- Пищевые аллергены (шоколад, цитрусовые, соя, куриные яйца, коровье молоко, красные и желтые фрукты, морепродукты, мед).
- Бытовые аллергически компоненты — шерсть домашних животных, чешуя рыб, пылевой клещ.
- Контактные воздействия — косметика, моющие средства, окрашенные ткани.
- Физические факторы — холод, солнечное излучение, давление, действие вибрации.
- Инфекции, злокачественные опухоли.
- Аутоиммунные патологии, эндокринные болезни, глистные инвазии.
- В отдельную группу смешанных крапивниц относят папулезную и пигментную формы, идиопатическую и психогенную крапивницу.
- Определение общей и специфической фракции иммуноглобулина Е,
- Качественное и количественное выявление антител к иммуноглобулинам G и Е.
- Кожный тест с использованием специфических антигенов (бытовых, пищевых, биохимических, а также растительных и животных).
- При развитии хронической крапивницы дополнительно проводится определение фракций комплемента С3 и С4.
- возникновение крапивницы после механического раздражения кожи указывает на дерматографический вариант болезни;
- холодовую крапивницу можно диагностировать после теста по Дункану (помещения кубика льда на кожу предплечья);
- акватестированием (приложением компресса с прохладной водой) диагностируют аквагенную крапивницу;
- Когда болезнь спровоцирована действием аллергена, необходимо принять меры по его элиминации. При потреблении патогена с пищей нужно промыть ребенку желудок и дать сорбенты. При укусе пчелы или осы — осторожно удалить жало из ранки, промыть ее и нанести крем, снимающий симптомы аллергии. Для детей разрешены негормональные местные препараты, также возможно применение крема от солнечных ожогов, компресс из уксуса.
- Высыпания нельзя расчесывать для избежания вторичной бактериальной инфекции. Для избежания царапин может понадобится обстричь ребенку ногти.
- При значительном зуде кожи можно применять антигистаминные лекарства третьего и четвертого поколения.
- Если у ребенка наблюдаются тревожные симптомы — нарушение дыхания, головокружение, тахикардия, обморок, многократная рвота, нужно вызвать скорую помощь. Эти признаки могут возникать при интоксикационном синдроме, сердечной или дыхательной недостаточности.
- После элиминационных процедур нужно обеспечить ребенку обильное теплое питье, подойдет слабощелочная минеральная вода, растворы для оральной регидратации из аптеки. Средство для питья можно приготовить самостоятельно, добавив грамм пищевой соды на литр воды.
- Основное правило лечения и профилактики осложнений крапивницы иммунного генеза — ограничивание патогенных факторов. Для этой цели была разработана элиминационная диета по Адо. Разрешенные продукты в этом рационе — свежие и отварные овощи, фрукты, овощные и мясные нежирные супы, каши, отварное мясо, кисломолочные продукты, хлеб. Ограничивать нужно потребление шоколада, меда, продуктов с ароматизаторами или красителями, куриных яиц, орехов, кофе и пряностей.
- Дозированное голодание применяют как лечебное средство при сочетании крапивницы и пищевой аллергии. Этот метод помогает вывести из организма аллергические компоненты, уменьшает выраженность интоксикации. В зависимости от состояния ребенка, голодание может длится от 12 часов до 2-3 дней. Во время воздержания от пищи рекомендовано выпивать полтора литра чистой воды. Очистительные клизмы применяют параллельно голоданию для очищения организма.
- После окончания голодания можно начинать вводить в рацион продукты, начиная с 100-200 грамм. В день можно употреблять 1-2 вида пищи, например отварной картофель и овощи, или отварное мясо и каша. Каждые 2-4 дня вводят новый продукт, до достижения полноценного привычного питания. Последним вводят продукт, который мог вызвать у ребенка сыпь. Этот метод питания используют для предварительной диагностики аллергии на пищевой продукт.
- Препаратами первой линии для лечения острых приступов и рецидивов заболевания являются антигистаминные 2 или 3 поколения в таблетированном виде. Лекарства первой генерации у детей не используют из-за множества побочных действий. Вот некоторые из них — сонливость и седативный эффект, снижение мозговых функций, сухость слизистых, загущение мокроты у детей, страдающих бронхиальной астмой. Препараты второго и третьего поколения не вызывают значительных негативных реакций, эффективны и безопасны даже для маленьких детей.
- Сорбенты применяют для связывания токсинов и патогенных веществ, уменьшения всасывания пищевых аллергенов в желудке и кишечнике. Маленьким детям показано применение сорбентов на основе диоксида кремния, так называемые «белые» энтеросорбенты.
- Идиопатический тип крапивницы не имеет специфического лечения, применяют симптоматическую терапию для облегчения симптомов болезни. К нему относится гипоаллергенная диета, принципы которой наведены выше, антигистаминные средства, топические и системные глюкокортикостероиды.
Ещё большее недоумение вызывает сознательное нарушение простых правил горе-родителями и «сердобольными» родственниками. Аллергологи, терапевты с сожалением констатируют: надежда «на авось», беспечное отношение к последствиям встречается часто.
Возможно, вы сами произносили эти фразы или слышали их от родственников малыша, страдающего от аллергических реакций. Чаще всего возмущение вызывает необходимость отказаться от:
Проявления аллергии ярко выражены. Немедленно обращайтесь к врачу, если вы заметили у ребёнка:
Обратите внимание! Часто высыпания на коже зудят, хотя при некоторых видах аллергических реакций зуд и жжение отсутствуют.
«Неправильные» продукты вызывают немало аллергических заболеваний. У детей-аллергиков часто диагностируется:
Разновидности пищевой аллергии
Пищевая аллергическая реакция может иметь 2 формы:
Скрытую пищевую аллергию можно разделить на некоторые виды пищевой аллергии:
Впервые развитие пищевой реакции происходит в детском возрасте и наблюдается у людей, страдающих от заболеваний желудка, кишечника или желчного пузыря. В зависимости от реакции непереносимости организмом продуктов питания, пищевая аллергия может носить следующий характер:
Личная гигиена ребенка
Также должна проводиться с соблюдением некоторых условий. Температура воды должна быть не сильно высокой, а сама продолжительность купания не больше 15 минут. Для мытья используются гипоаллергенные шампуни, мыло, гели.
Пищевая аллергия у детей может усиливаться при проживании в доме животных. Поэтому для полноценного лечения будет лучшим не заводить домашних животных и даже рыбок. Сухой корм для рыб является сильнейшим аллергеном. В помещении должна проводиться ежедневная влажная уборка.
Своевременное лечение, правильней уход и строгое соблюдение диеты помогут малышу быстрее справиться с недугом.
ПОЛЕЗНО ПОЧИТАТЬ : Аллергия у детей, симптомы, лечение.
allergiik.ru
Смотрите так же:
Причины развития анафилактического шока
Причина возникновения анафилактического шока одна – попадание в организм человека аллергена. При этом аллергены, которые могут спровоцировать такую реакцию, в медицине разделяют на четыре группы:
Яды
Еще несколько десятилетий назад считалось, что анафилактический шок может возникнуть исключительно от попадания в организм ядов, преимущественно, при укусах змей и насекомых. Чаще всего, помимо пресмыкающихся, такое развитие ситуации наблюдалось при укусах ос и пчел, зачастую многочисленных. Но так как в последнее время все чаще начали фиксироваться другие причины АФШ, процент развития такой аллергической реакции от поражения ядами, в отношении общего числа анафилактических шоков, резко сократился. Это вовсе не значит, что людей стали меньше кусать перепончатокрылые и змеи – в абсолютном исчислении количество таких случаев сохраняется на прежнем уровне.
Пищевые продукты
Количество зафиксированных АФШ, возникших от контакта или употребления пищевых продуктов, выросло в разы в последнее время. Объясняется это растущим объемом использования различных удобрений и средств повышения качества продуктов. Причем аллергию с последующим развитием анафилактического шока могут вызывать достаточно безобидные, на первый взгляд, вещи: пшеница, молоко, яйца, орехи. Но в большинстве случаев, сильную аллергическую реакцию вызывают пищевые добавки, усилители вкуса и красители. Так что для собственной же безопасности в выборе продуктов питания стоит отдавать предпочтение натуральным наименованиям. Как и в случае с ядами, острая аллергия с последующим развитием анафилактического шока может развиваться даже после первого контакта с аллергеном, что является достаточным стимулом для осторожного отношения к новым элементам собственного рациона.
Медикаменты
Развитие АФШ в последние годы все чаще фиксируют при использовании медикаментов, причем, зачастую – весьма безобидных на первый взгляд. В медицине собралась достаточно обширная база данных, согласно которой острую аллергическую реакцию могут вызывать препараты группы пенициллинов, иммунные сыворотки, кровезаменители. С чем это связано – остается загадкой, так как тот же пенициллин известен в медицине очень давно.
Для минимизации рисков развития анафилактического шока, спровоцированного медикаментами, особенно важно строго придерживаться всех предписаний врача и проводить накожное тестирование назначенных препаратов.
Растения
Попадание в организм аллергенов растительного происхождения достаточно часто становится причиной простых аллергий. Многие познали на себе все «прелести» тополиного пуха или цветения остро пахнущих растений. В принципе, серьезные осложнение аллергической реакции и развитие анафилактического шока от растительных аллергенов – явление достаточно редкое, но наличие аллергии на растения является дополнительным фактором риска.
Анафилактический шок: симптомы
Симптоматика АФШ развивается на протяжении определенного времени, которое для удобства разделяют на три периода:
Период предвестников
Во время этого периода у человека, в первую очередь, проявляется резкая реакция в месте поражения аллергеном. Выражается она в виде опухлости, отека и зуда при внешнем воздействии поражающего вещества, или же в виде резкой боли, тошноты, рвоты и затрудненного дыхания при попадании аллергена внутрь организма. Кроме того, предвестником развития анафилактического шока выступает резкое падение уровня артериального давления, ощущение дискомфорта и тревоги у человека.
Период разгара
Во время следующего периода развития анафилаксии, у пациента продолжает падать артериальное давление, весьма вероятна потеря сознания, появляется синюшность конечностей и губ, холодный пот, тахикардия и шумы при дыхании. Именно здесь критическую роль играет квалифицированная медицинская помощь, которая остановит дальнейшее развитие АФШ.
Период выхода из состояния анафилактического шока
Завершающая стадия анафилаксии является наиболее длительной по времени. Она может продолжаться на протяжении нескольких дней. Пациенты во время этого периода продолжают чувствовать общую слабость, апатию, отсутствие аппетита. При этом постепенно начинают исчезать симптомы анафилактического шока, характерные для первых двух периодов. К человеку приходит сознание.
Классификация анафилактического шока по тяжести протекания
Кроме того, анафилактический шок разделяют на три типа, в зависимости от тяжести протекания. Каждый из них характеризуется определенными симптомами и сложностью купирования шоковой реакции. Для наглядности, характеристику степеней тяжести анафилаксии приведем в форме таблицы:
| Форма протекания АФШ | Легкая | Средняя | Тяжелая |
| Симптомы | Зуд в месте поражения аллергеном, высыпка на коже, чувство жжения кожного покрова, возможен отек Квинке. При этом состояние человека позволяет ему пожаловаться на симптомы, что дает возможность оказать своевременную помощь. | К симптомам легкой формы добавляются удушье, холодный пот, боли в сердце, расширенные зрачки. В ряде случаев развитие анафилактического шока может сопровождаться носовым, желудочно-кишечным и маточным кровотечением. Зачастую человек испытывает проблемы с речью и теряет сознание, из-за чего не может оповестить о своем состоянии близких. | В тяжелой форме анафилактический шок развивается очень стремительно. Счет идет на секунды. Уже на протяжении минуты после поражения аллергеном человек теряет сознание, артериальное давление практически не определяется, пульс прощупывается слабо. Наблюдается тяжелое дыхание с характерным удлиненным выдохом, судороги, пена изо рта, синюшность всего кожного покрова. Сиюминутное отсутствие экстренной помощи приводит к летальному исходу. |
| Уровень артериального давления | 90/60мм.рт.ст. | 60/40мм.рт.ст. | Не определяется. |
| Длительность периода предвестников | До получаса, что позволяет взвешено оценить ситуацию и оказать необходимую помощь. | Период предвестников стремителен, по длительности не превышает пяти минут. | До одной минуты. |
| Длительность состояния без сознания | В большинстве случаев наблюдается обморочное состояние с немедленным пробуждением. | В бессознательном состоянии пострадавший находится до получаса. | Пациент молниеносно теряет сознание и не выходит из такого состояния. |
| Сложность купирования АФШ | При должном уровне неотложной медицинской помощи, лечение анафилаксии проходит быстро и эффективно без существенных последствий. | Эффективная экстренная помощь играет ключевую роль. При этом преодоление анафилаксии замедленное. После выхода из АФШ, пациенту требуется врачебное наблюдение на протяжении длительного срока. | Даже качественная экстренная помощь дает результат далеко не во всех случаях. Процент летальных исходов чрезвычайно высок. |
Первая мед помощь при анафилактическом шоке
Первым реанимационным действием при АФШ является немедленное введение в организм адреналина – противоаллергического препарата с немедленным действием. Для замедления всасывания аллергена им обкалывают место укуса (если аллергеном выступает яд пресмыкающихся или насекомых). Параллельно с этим адреналин вводят в противоположную конечность. Эффективным методом при сильно утрудненном дыхании является также введение адреналина под корень языка. При этом все эти инъекции нужно проводить очень медленно, чтобы не вызвать аритмию.
Отек гортани, которым зачастую сопровождается анафилактический шок, преодолевается за счет вышеупомянутого введения адреналина. Но если инъекция не дала результата и наблюдается нарастание дыхательной недостаточности, проводится интубация, коникотомия или трахеостомия – процедуры по вскрытию дыхательных путей для обеспечения доступа воздуха.
Дальнейшая медицинская помощь при анафилаксии предполагает стандартный набор реанимационных действий: введение глюкокортикоидов, терапию антигистаминными средствами, не сбивающими артериальное давление и не вызывающими аллергической реакции (супрастин и димедрол), и ингаляции увлажненным кислородом.
Параллельно с этим, в условиях медицинского учреждения должна осуществляться диагностика, направленная на определение аллергена, вызвавшего АФШ. К ней относятся ряд специфических исследований:
Вкупе с консультацией аллерголога, результаты этих анализов позволят в высокой долей точности определить аллерген и составить правильную схему дальнейшей восстановительной терапии.
Последствия анафилактического шока
Анафилаксия, даже после своевременного и качественного лечения, достаточно часто вызывает хронические нарушения в организме, которые дают о себе знать человеку на протяжении длительного периода времени. В частности, наиболее часто фиксируются следующие последствия:
Кроме того, перенесенный анафилактический шок может стать причиной возникновения в дальнейшем неврита, миокардита, диффузных поражений ЦНС, а также нерегулярных болей в суставах, грудной клетке и животе, тошноте и рвоте. Все эти последствия устраняются с помощью медикаментозной терапии, для проведения которой врача в обязательном порядке нужно ставить в известность о том, что вы перенесли анафилактический шок.
Профилактика анафилактического шока
Профилактика анафилаксии – вопрос очень обширный и при этом не до конца изученный. Конкретного перечня действий, которые исключат вероятность АФШ, не существует. Возможно только снизить вероятность возникновения анафилаксии и быть готовым оказать квалифицированную помощь тому, у кого возникла такая аллергическая реакция.
В первую очередь нужно помнить, что наиболее подвержены АФШ аллергики, вне зависимости от того, на какое вещество у них аллергия. Именно этой категории людей нужно быть особенно осторожными, максимально ограждая себя от воздействия аллергенных веществ.
Также к группе риска анафилаксии относят людей, которые болеют или переболели следующими заболеваниями:
У них существует высокая вероятность развития АФШ из-за контакта с продуктами питания и медицинскими контрастными веществами, которые используются для визуально усиления при радиологических исследованиях. При этом вероятность развития анафилаксии от отравления ядами и медикаментами у этой группы людей находится на нормальном уровне.
Во-вторых, нужно максимально осторожно относиться к приему медикаментов. Речь идет не о том, чтобы ставить под сомнения врачебные назначения, а о том, чтобы четко соблюдать предписанную схему лечения и любые инъекции осуществлять только после проведения кожных проб. Кроме того, каждый врач, назначая любой медикамент, должен помнить о препаратах, способных вызывать перекрёстные аллергические реакции, чтобы исключить вероятность развития анафилаксии по этой причине.
Со стороны медицинского персонала профилактика анафилактического шока заключается в знании принципов помощи при АФШ и наличии в больницах и медицинских пунктах антишоковой аптечки с необходимым минимумом препаратов для неотложной терапии.
В домашней же аптечке стоит иметь адреналиновые инжекторы – одноразовые инъекции адреналина, которые продаются уже в готовом к использованию виде. Даже одна инъекция препарата может сыграть ключевую роль в сохранении жизни человека во многих ситуациях, в числе которых и анафилактический шок. Практика наличия адреналина в домашних аптечках достаточно распространена на Западе, но у нас пока что не прижилась. Хотя в местах постоянного скопления людей: в школах, местах проведения массовых мероприятий, антишоковые аптечки лишними точно не будут.
Не только для анафилаксии, но и во многих других случаях, нелишним будет иметь навыки реанимационных процедур: непрямого массажа сердца и искусственного дыхания. Большинство из нас изучали эти методики в школе или в ВУЗах, но должное внимание этому вопросу не уделяется. При этом такие знания в сложных ситуациях не дадут вам поддаться панике и, возможно, спасут кому-то жизнь.
Причины заболевания
Что может спровоцировать пищевую аллергию у ребенка?
Как правило, не бывает какой-то одной причины пищевой аллергии. Если есть непереносимость какого-либо вида пищи, это может быть связано с незрелой ферментной, иммунной системой. Не последнюю роль здесь играет наследственность.
Как проявляется пищевая аллергия
Какие симптомы пищевой аллергии у детей?
На одни продукты бывает моментальная реакция (например, рыба, яйца, шоколад, цитрусовые) в виде кожных высыпаний, зуда. На другие продукты аллергия накапливается и проявляется через несколько дней или даже недель.
Пищевой дневник при лечении ребенка-аллергика в домашних условиях — незаменимая вещь. Записи помогут отследить, на какие блюда бывает аллергия. Также необходимо приучать ребенка старшего возраста к личной ответственности. Ведь при острой непереносимости некоторых продуктов может наступить анафилактический шок. О пищевой аллергии должны знать воспитатели и учителя. При тяжелых формах непереносимости продуктов не рекомендуется общественное питание.
Гипоаллергенная диета у детей до года
Пищевая аллергия у грудничка, который находится на грудном вскармливании, в большинстве случаев связана с питанием кормящей мамы. Но также причиной может быть перекармливание младенца, ранний прикорм, заболевания ЖКТ, перенесенные кишечные инфекции. На что следует обратить внимание?
Самые распространенные продукты, вызывающие аллергию у детей до года:
Аллергия на яйца, сою, цельное молоко, глютен обычно проходит к трехлетнему возрасту. Важно выдержать паузу и придерживаться в этот период строгой диеты, после чего можно понемногу вводить эти продукты в рацион малыша.
Диета при аллергии у детей — главный метод диагностики, лечения и профилактики заболевания. Важно организовать диетическое питание ребенка так, чтобы обеспечить организм необходимыми белками, жирами, углеводами, витаминами, клетчаткой, микроэлементами и при этом не нарушить энергетический баланс. Диетотерапия помогает не только облегчить состояние ребенка при обострении, но и полностью устраняет симптомы пищевой аллергии.
Вас может заинтересовать
Крапивница у детей на фото 8 штук с описанием
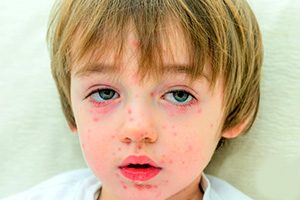
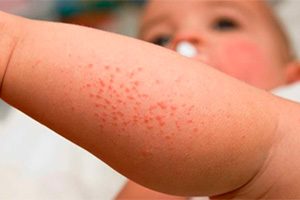
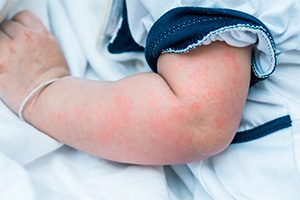
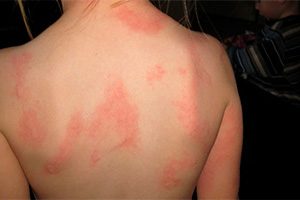
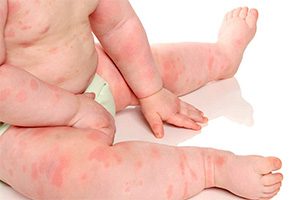
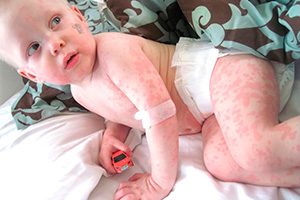
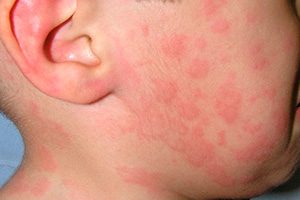
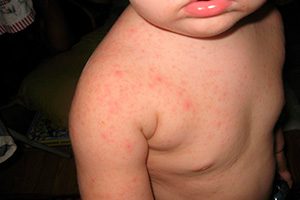
При наличии у больного стадий обострения и стихания процесса, а также при длительности высыпаний более 6 недель можно диагностировать хроническую крапивницу. Обе этих формы могут быть аллергическими, обусловленными иммуноглобулином Е, или же не аллергическими.
Специалисты выделяют ещё и такие клинические варианты крапивницы, как физическую (возникает под действием определенных внешних факторов, например холода), спонтанную и контактную. У некоторых пациентов диагностируют редкие формы этого заболевания, такие как адренергическая и холинергическая крапивница, мастоцитоз и семейная холодовая крапивница. У детей чаще всего встречаются острые формы болезни, вызванные аллергической реакцией.
Причины крапивницы у детей
Причины возникновения аллергической крапивницы — воздействие веществ с антигенной природой на организм с патологическими изменениями иммунной системы. При первом попадании аллергена в организм у ребенка не наблюдается никаких симптомов, но происходит сенсибилизация.
Этот термин означает первичное знакомство иммунитета с аллергенным компонентом. Далее происходит накопление в тучных клетках (мастоцитах) большого количества гранул гистамина. Это вещество — сильный медиатор воспаления и обусловливает такие симптомы аллергии, как покраснение, отек и сыпь.
При повторном попадании компонентов аллергена в кровяное русло они связываются с тучными клетками. Клеточная мембрана разрушается, происходит дегрануляция и выход медиаторов.
Крапивницу у детей могут вызывать такие факторы:
Крапивницу, которая не зависит от иммунных реакций ребенка, могут провоцировать:
Симптомы крапивницы
Основным проявлением этой патологии является крапивная сыпь, также могут появляться папулы с прозрачным содержимым. В этом случае большинство элементов расположены на волосистой части головы, лице, шее и верхней части тела.
Но сыпь может формироваться не только в вышеуказанных местах, но и на коже ладоней, подошв и слизистых оболочках. Начало болезни обычно внезапное. Первичным проявлением крапивницы выступает значительный кожный зуд, ее покраснение и отек. Затем на измененном фоне образовываются пузырьки.
При тяжелом течении сыпь может сопровождаться сильной болью, нарушением общего состояния ребенка, лихорадкой. Отек также может локализоваться вокруг суставов, на веках и губах.
Отек Квинке, или же ангионевротический, является серьезным осложнением крапивницы. Он характеризуется глубоким отеком дермы и подкожного волокна в области трахеи и гортани. Подскладочное пространство гортани может отекать, и это приводит к затрудненному прохождения воздуха.
Распознать это осложнение можно по таким симптомам: цианоз кончиков пальцев или области под глазами, носогубного треугольника, затруднение и свист при дыхании, пароксизмальный тяжелый кашель. При этом осложнении необходима неотложная медицинская помощь, поскольку при отсутствии патогенетической терапии возможен смертельный исход.
Появление у ребенка таких симптомов, как тошнота, многократная рвота, диарея может указывать на поражение слизистых пищевого тракта (пищевода, желудка). Поражение органов слуха и оболочек головного мозга проявляется слабостью, головокружением, тошнотой, головной болью.
Начинают обследование со сбора анамнеза болезни, а именно данных о начале болезни и возможной ее причине. Также врач спрашивает семейный анамнез и наличие у близких родственников аллергических заболеваний. Анамнестический поиск бывает довольно сложный, иногда приходится ретроспективно анализировать эпизоды болезни.
Для диагностики и определения этиологических причин крапивницы у детей необходимо выполнить ряд лабораторных и инструментальных анализов. Для постановки диагноза вначале выполняют общеклинические исследования, и при выявленных отклонениях проводят специфические анализы. К обязательным относят общий анализ крови и мочи, глюкозу крови, определение гельминтов и посев кала на микробный спектр.
Всем детям с сыпью необходимо проводить физикальный осмотр. Врач-дерматолог определяет локализацию элементов крапивницы, их размеры и форму, наличие пигментации или шелушения.
Активность болезни оценивают с помощью специальной шкалы Urticaria Activity Scale. Для определения специфического антигена, который провоцирует высыпания, необходимо провести ряд диагностических тестов:
Для постановки диагнозов холинергической или адренергической крапивницы проводят ряд провокационных проб:
В качестве дополнительных методов, используют биохимический анализ венозной крови, определение количества ферментов печени, мочевины и креатинина. Из инструментальных выполняют рентгенографию легких, УЗИ брюшной полости, ЭКГ. Может понадобится также расширенная диагностика инфекций для установления точной причины крапивницы. Когда после полноценного исследования причина не будет обнаружена, крапивница расценивается как идиопатическая.