Когда у ребенка повышаются кетоновые тела в моче, это не может не обеспокоить родителей. Сколько их должно быть у здорового малыша? Как повышение кетона в моче отразится на самочувствии ребенка? Какие опасные последствия ацетона в моче, как его лечить? На все эти вопросы родителям следует знать ответы до выявления симптомов недуга.
Когда у ребенка повышаются кетоновые тела в моче, это не может не обеспокоить родителей. Сколько их должно быть у здорового малыша? Как повышение кетона в моче отразится на самочувствии ребенка? Какие опасные последствия ацетона в моче, как его лечить? На все эти вопросы родителям следует знать ответы до выявления симптомов недуга.
Содержание
Как определяется ацетон в моче у ребенка
 Среди методов диагностирования определить повышенное содержание кетонов в моче у ребенка помогают такие лабораторные пробы: Ленге, измененная Ротеры, Лестраде, Легаля. Их проводят по направлению врача исходя из медицинских показаний.
Среди методов диагностирования определить повышенное содержание кетонов в моче у ребенка помогают такие лабораторные пробы: Ленге, измененная Ротеры, Лестраде, Легаля. Их проводят по направлению врача исходя из медицинских показаний.
Простой и популярный метод – экспресс-полоски на ацетон. Тест легко сделать дома при появлении запаха ацетона в моче, рвоте. Для получения результата тестовая полоска опускается на 2-3 минуты в мочу.
Таблица расшифровки результатов анализа мочи на кетоновые тела у ребенка
| Значение | Что означает |
|---|---|
| — | отрицательное, норма |
| + | слабоположительное |
| ++/+++ | положительное |
| ++++ | резко положительное, требуется госпитализация |
Выпускаются кето-тесты также в виде индикаторных полосок, которые при контакте с мочой меняют цвет. Возле каждого деления указано примерное содержание кетонов у ребенка в моче. Когда под рукой нет тестовых полосок, можно воспользоваться нашатырным спиртом. Несколько капель раствора добавляется в емкость с мочой ребенка.
Ярко-алый цвет означает повышение кетоновых тел в моче ребенка.
Редко бывают случаи, когда экспресс-тестирование ошибочно дает отрицательный результат. Следует обратиться к педиатру и пройти дополнительное обследование.
Возможные причины кетонурии у ребенка
 Развитию патологии может способствовать нехватка глюкозы, когда она излишне расходуется или мало поступает с пищей. Кетонурию или ацетонурию вызывает избыточное содержание в рационе жирной еды, белков при ограничении потребления углеводов. Некоторые продукты способны провоцировать повышение ацетона.
Развитию патологии может способствовать нехватка глюкозы, когда она излишне расходуется или мало поступает с пищей. Кетонурию или ацетонурию вызывает избыточное содержание в рационе жирной еды, белков при ограничении потребления углеводов. Некоторые продукты способны провоцировать повышение ацетона.
Повышенные кетоновые тела в моче у ребенка могут появиться в также по таким причинам:
- печеночная недостаточность;
- сильный психический стресс;
- лишний вес;
- нарушения метаболизма;
- проблемы с выработкой инсулина;
- инфекции кишечника, дизентерия;
- период восстановления после операций;
- глистная инвазия;
- сотрясение мозга;
- рак крови, желудка, тонкого кишечника.
Лишний кетон может являться следствием длительного плача, переутомления, высокой температуры, перегрева или переохлаждения, недоразвитости поджелудочной железы.
Виды и симптомы ацетонемического криза
Заболевание характерно только для детей. Кризисное состояние возникает на фоне повышения ацетона в моче, сопровождается комплексом симптомов:
- ацетонемическая рвота;
- отсутствие аппетита;
- обнаружение желчи, слизи, иногда крови в рвоте;
- частое сердцебиение;
- боязнь света;
- общая заторможенность, вялость;
- глубокое дыхание с шумом;
- обезвоживание – сухой язык, западание глаз;
- судороги;
- высокая температура;
- запах ацетона.
Выделяют первичный и вторичный ацетонемический криз:
| Разновидность | Характеристика состояния ребенка |
|---|---|
| Первичный, идиопатический | Нервно-артрический диатез. Причины его не установлены, системы организма при этом не поражаются. Кризу подвержены легковозбудимые, эмоциональные дети. Симптомы: плохой аппетит, расстройство сна, недобор веса, нарушения речи, недержание мочи ночью. |
| Вторичный | Спровоцирован другим заболеванием – ОРВИ, кишечной инфекцией, патологией почек, печени, диабетом и другими. |
Первая помощь при ацетонемический кризе
Важно вовремя купировать симптомы. Основные мероприятия можно провести дома. Вывести ацетон из организма помогают сорбенты, очистительная клизма.
В целях недопущения обезвоживания нужно давать ребенку много пить. Это следует делать маленькими глотками, чтобы не вызвать рвоту. Малышей принудительно отпаивают со шприца. Желательно употреблять сладкие напитки, чередуя их с простой водой. Электролитный баланс восстановят регидратационные растворы.
После криза нужно непременно измерить уровень сахара. Купировав симптомы, следует посетить педиатра. Желательно сделать УЗИ печени, сдать общий анализ крови.
Ацетонемический криз и ацетонемический синдром
Ацетонемия у детей проявляется комплексом характерных симптомов – ацетонемическим кризом. Если кризы повторяются неоднократно, то говорят о наличии у ребенка ацетонемического синдрома.
В зависимости от причин ацетонемии различают первичный и вторичный ацетонемический синдром. Вторичный ацетонемический синдром развивается на фоне других заболеваний:
- инфекционных, особенно протекающих с высокой температурой или рвотой (грипп, ОРВИ, кишечная инфекция, ангина);
- соматических (тиреотоксикоз, болезни органов пищеварения, печени и почек, сахарный диабет, анемия и т. д.);
- тяжелые травмы и операции.
- погрешность в диете;
- нервный стресс, боль, испуг, сильные положительные эмоции;
- физическое перенапряжение;
- длительное пребывание на солнце.
Первичный ацетонемический синдром чаще всего регистрируется у детей с нервно-артритическим (мочекислым) диатезом. Нервно-артритический диатез заболеванием не является, это так называемая аномалия конституции, предрасположенность к развитию определенных патологических реакций в ответ на внешние воздействия. При мочекислом диатезе отмечается повышенная нервная возбудимость, ферментативная недостаточность, нарушения в обмене белков и жиров.
Дети с нервно-артритическим диатезом худощавы, очень подвижны, возбудимы, часто опережают сверстников в умственном развитии. Они эмоционально неустойчивы, у них нередко отмечается энурез, заикание. Из-за обменных нарушений дети с мочекислым диатезом страдают болями в суставах и костях, периодически жалуются на боли в животе.
Пусковым фактором для развития ацетонемического криза у ребенка с нервно-артритической аномалией конституции могут послужить следующие внешние воздействия:
Почему ацетонемический синдром чаще возникает у детей?
Недиабетический кетоацидоз регистрируется главным образом у детей в возрасте от 1 года до 11–13 лет. Но ведь взрослые, как и дети, подвержены инфекциям, травмам и другим заболеваниям. Однако ацетонемия у них появляется обычно только как осложнение декомпенсированного сахарного диабета. Дело в том, что ряд физиологических особенностей детского организма предрасполагает к развитию кетоацидоза в случае провоцирующих ситуаций:
- Дети растут и много двигаются, поэтому потребность в энергии у них намного выше, чем у взрослых.
- В отличие от взрослых, у детей нет значительных запасов глюкозы в виде гликогена.
- У детей отмечается физиологическая нехватка ферментов, участвующих в процессе утилизации кетонов.
- Многократная рвота в ответ на любой прием пищи и жидкости или неукротимая (постоянная) рвота.
- Тошнота, отсутствие аппетита, отказ от еды и питья.
- Спастические боли в животе.
- Симптомы обезвоживания и интоксикации (снижение количества выделяемой мочи, бледность и сухость кожных покровов, румянец на щеках, сухой обложенный язык, слабость).
- Симптомы поражения центральной нервной системы – вначале ацетонемии отмечается возбуждение, которое быстро сменяется вялостью, сонливостью вплоть до развития комы. В редких случаях возможны судороги.
- Повышение температуры тела.
- Запах ацетона изо рта у ребенка, такой же запах исходит от мочи и рвотных масс. Это своеобразный приторный сладко-кислый (фруктовый) запах, напоминающий запах от прелых яблок. Он может быть очень сильным, а может быть еле уловим, что не всегда коррелирует с тяжестью состояния ребенка.
- Увеличение размеров печени.
- Изменения в анализах: ацетонурия, в биохимическом анализе крови – снижение уровня глюкозы и хлоридов, увеличение холестерина, липопротеидов; ацидоз; в общем анализе крови – увеличение СОЭ и количества лейкоцитов. В настоящее время ацетонурию легко определить в домашних условиях, используя специальные тест-полоски на ацетон. Полоску погружают в емкость с мочой, и при наличии ацетона ее цвет с желтого меняется на розовый (при следах ацетона в моче) или оттенки фиолетового (при выраженной ацетонурии).
Симптомы ацетонемического криза
При вторичном ацетонемическом синдроме на симптомы собственно ацетонемии накладываются симптомы основного заболевания (гриппа, ангины, кишечной инфекции и т. д.).
Причины и факторы повышенного ацетона в моче у детей
Что приводит к повышению уровня частого ацетона в моче у ребенка? Основной причиной этому является формирование излишнего количества кетонов, которые принимают участие в выработке нужного количества углеводов организмом. В норме кетоны должны практически отсутствовать – они распадаются на простые сахара, однако по тем или иным причинам этот процесс не завершается.
Кетоновые тела являются токсичными для организма – они проникают в органы и ткани и провоцируют разрушение систем и отравление организма. В результате происходит нарушение метаболических и окислительно-восстановительных процессов.
Говоря иначе, повышенный уровень ацетона в моче у ребенка демонстрирует наличие проблем с переработкой углеводов и их расщеплением – это способствует развитию различных патологий. Попадая с кровотоком в почки, это вещество выявляется в моче.
Причины повышенного ацетона могут быть следующими:
- отсутствие сбалансированного детского питания;
- развитие сахарного диабета;
- ведение неправильного образа жизни;
- патологии иммунной системы;
- нарушения метаболизма и работы эндокринной системы;
- патологии печени и почек;
- недостаток или чрезмерное количество потребляемой пищи;
- недостаточное потребление воды;
- частое переутомление физического или эмоционального характера;
- частое пребывание в стрессовых состояниях;
- развитие инфекционных патологий;
- дефицит минералов и витаминов;
- онкология;
- травмирование внутренних органов;
- нарушения синтеза ферментов;
- нарушения работы ЖКТ;
- врожденные патологии.
-
С-реактивный белок = СРБ = CRP – типичный белок острой фазы воспаления, вырабатывается в печени, содержится в плазме крови.
- СРБ — стабильный маркер воспаления.
-
С-реактивный белок – мощный активатор системы комплемента, он играет важную роль в стимуляции полноценного иммунитета.
- Диспансеризация пациентов пожилого возраста.
- Вычисление степени рисков сердечно-сосудистой патологии у пациентов, страдающих диабетом, гипертензией, тяжёлой почечной недостаточностью.
- Ранняя диагностика инсультов/прединсультных состояний, инфарктов/прединфарктных состояний у пациентов с гипертонией и ИБС.
- Раннее выявление послеоперационных воспалений/осложнений
- Мониторинг/оценка эффективности медикаментозной (статины, аспирин и др.) профилактики/лечения сердечно-сосудистой патологии.
- Диагностика аутоиммунных/ревматических болезней.
- Выявление опухолей, метастазирования.
- Диагностика инфекционных болезней.
- Динамичное наблюдение и оценка эффективности лечения воспаления/инфекции.
- в крови малыша слишком мало глюкозы. Причиной могут стать длительные и частые голодные промежутки и нездоровая еда. Или ферментопатия — плохое переваривание и усвоение пищи. Нехватка глюкозы может быть вызвана болезнью, умственным перенапряжением, излишней физнагрузкой или стрессом;
- избыток белков и жиров. Это случается, когда малыш ест много калорийной и острой пищи или при проблемах с пищеварением. Организм в такой ситуации должен усиленно перерабатывать белки и жиры, запуская процесс глюконеогенеза;
- глистная инвазия;
- приём антибиотиков.
- диабет. И хотя уровень глюкозы при этом находится в пределах нормы, её использование затруднено из-за нехватки инсулина. Действительно, ацетон в моче считается ранним проявлением СД, поэтому его анализ позволяет начать лечение болезни как можно раньше. Однако не у всех малышей с кетонурией обнаруживаются другие подтверждения диабета: жажда, похудание и высокая глюкоза. То есть, имеющийся в моче ацетон вызван другими проблемами;
- заболевания печени;
- гипертиреоз.
- тошнота и рвота стали слишком частыми;
- температура повысилась без видимых причин;
- желтоватый налёт на языке;
- малыш теряет в весе;
- хапах изо рта.
- после еды или питья у ребёнка начинается сильная рвота;
- жалобы на боли в животе;
- малыш оказывается кушать;
- кожа сухая и бледная, а щёчки красные;
- мочевыделение слабое и редкое;
- температура тела выше нормы;
- печень увеличена;
- головная боль;
- возбуждённое состояние быстро сменяется вялостью;
- в рвотных массах, а также моче и дыхании ребёнка явно чувствуется ацетон;
- лихорадка.
- 1 день. Нужно много пить (часто и по чуть-чуть) и почти ничего не есть;
- 2 день. Дайте малышу отвар на изюме и рисе и несколько сухариков. Если всё хорошо — рвоты не будет;
- следующие 3 дня ребёнок продолжает усиленно пить, есть печёные яблоки, принимать отвар из изюма с рисом, галеты. Рацион пополняется кефиром, паровыми блюдами, отварной рыбой и кашами. Супы следует готовить с фрикадельками из нежирного мяса;
- кормите ребёнка часто: по 5 раз за день. Порции должны быть небольшие. Сдабривайте каждую трапезу овощами.
- жирное мясо и рыба;
- шоколад и сдоба;
- копчёности;
- бобы и субпродукты;
- грибы и сухофрукты;
- апельсины и киви;
- баклажаны и томаты;
- фаст-фуд.
- дайте малышу 2 таблетки глюкозы. Если их дома не оказалось, можно попить щелочную минводу (без газа). Нужно выпить хотя бы литр в день;
- хорошо выводит ацетон сок белой черешни;
- обязательно имейте дома средства регидратации, например Регидрон или Гидровит. Можно сделать их подобие: взять в равных долях соль, сахар и соду и развести всё литром воды. Нагреть средство до комнатной температуры. Пить маленькими глотками (10 мл);
- попейте отвар изюма. Пропорции: 1 ст.л. изюма на стакан воды. Ягоды заварите и оставьте на 20 мин. Когда остынет – дайте ребёнку.
- физические и эмоциональные перегрузки,
- длительное голодание, отравление,
- вирусные инфекции, включая грипп,
- анемия,
- травмы,
- сахарный диабет,
- алкоголизм,
- низкоуглеводные диеты,
- беременность,
- онкология,
- сверхнормативное потребление белков.
- высокая температура,
- наследственный фактор,
- диатез,
- снижен иммунитет,
- дизентерия,
- переохлаждение,
- стрессы,
- прием антибиотиков,
- глисты,
- переизбыток жировых и белковых элементов,
- дефицит ферментов,
- переутомление, у активных детей,
- перенесенные болезни,
- серьезные патологии, которые провоцируют ацетонурию,
- голодание и плохое питание,
Ацетон у ребёнка, что делать?
Родители, которые уже неоднократно сталкивались с таким проявлением, смогут остановить развитие такого синдрома самостоятельно. Главное – вовремя увидеть и распознать. При малейших подозрениях необходимо проверить и определить уровень ацетона с помощью специальных тестовых полосок, которые продаются в аптеке и отпускаются без рецепта. Такие полоски должны обязательно находиться в домашней аптечке, если в доме есть ребёнок. Они смогут показать уровень ацетона (кетоновых тел) в моче малыша. Если результат теста положительный, то необходимо, чтобы ребёнок выпил как можно больше воды. Это нужно для выведения из организма токсических веществ. Расчёт необходимой жидкости проводится согласно пропорции: 120 мл воды на 1 кг веса ребёнка. Далее следует исключить из рациона некоторые продукты. Среди них: жирное мясо, колбасы, продукты с высоким содержанием углеводов (конфеты, торты и т.д.), сметана, киви и другие, которые способны раздражать слизистую желудка. В пищу надо включить каши, картофель, овощи, фрукты, нежирную рыбу и свинину, овощные супы, сухарики, печёные яблоки. Пить лучше компот из сухофруктов и зелёный чай. Это поможет очистить организм от шлаков и восстановить водный баланс.
Но если улучшений в состоянии ребёнка не наблюдается, тогда помощь специалиста просто необходима. Для борьбы с обезвоживанием и интоксикацией организма врач начнёт внутривенное введение жидкостей. И поэтому не стоит бояться и отказываться от капельниц.
pediatr.co.ua
Смотрите так же:
Что такое С-реактивный белок?
Причины повышения С-реактивного белка — воспалительные и инфекционные процессы, механические/химические/иммунные повреждения тканей, злокачественные новообразования.
В крови здорового человека СРБ обнаруживается в очень малых количествах. Его концентрация значительно возрастает в рамках защитной реакции организма — воспаления.
Тест на СРБ — доступный удобный метод диагностики, контроля и оценки эффективности лечения острых/хронических инфекционно-воспалительных, аутоиммунных, онкологических заболеваний и постоперационных осложнений.
С-реактивный белок был подробно изучен в 1930 году. Название «С-реактивный» он получил благодаря своей способности связываться с С-полисахаридом клеточной стенки стрептококка (Streptococcus pneumonia).
Физиологическая функция СРБ
Воспалённая ткань – сложный своеобразный барьер, локализующий микробы на месте их вторжения. Воспаление не только препятствует проникновению микробов в общий кровоток, предупреждая дальнейшее заражение, но и аккумулирует патогены из крови и лимфы для их дальнейшего уничтожения.
СРБ – один из 30 белков острой фазы воспаления (БОВ) — центральный компонент воспалительной реакции. Концентрация СРБ в плазме крови возрастает уже через 5-6 часов после начала патологического процесса, и, через 2-3 суток, достигает своего максимума. При бактериальных инфекциях уровень СРБ может повышаться в 10 000 раз. Когда стимул воспалительной реакции перестаёт действовать, синтез СРБ в печени прекращается, и его концентрация постепенно снижается: через каждые 19 часов — в 2 раза. После выздоровления показатели С-реактивного белка нормализуются полностью.
СРБ в крови — НОРМА
Вплоть до конца ХХ века измерение уровня С-реактивного белка проводилось классическим методом. Диапазон его чувствительности начинался с концентрации СРБ от 5,0 и выше мг/л.
Норма С-реактивного белка в крови для классического (старого) метода: СРБ – «отсутствует».
С внедрением в лабораторную практику высокочувствительного метода стало возможным более точное определение концентрации С-реактивного белка.
Референсные значения СРБ: 0,0 – 5,0 мг/л
Допустимые нормы С-реактивного белка для женщин, мужчин, детей
| Группа пациентов | СРБ |
| Взрослые м/ж | |
| Беременные женщины | |
| Дети | |
| Новорожденные |
При СРБ≥10 мг/л проводятся повторные, дополнительные исследования пациента для выявления/исключения болезни.
Определение уровня С-реактивного белка делают в биохимических/иммунологических лабораториях. Подготовка пациента: специальной подготовки не требуется. Кровь на плановый анализ забирают из вены, утром, натощак. Срочный забор крови на СРБ: «Cito»-образец можно взять в любое время дня.Объём образца: 5 мл крови.
Причины повышения С-реактивного белка
| Причина | Характер патологии | Степеньповышения СРБ |
| Острая инфекция | Бактериальное заражение, в том числе послеоперационная/ госпитальная инфекция | Значительное повышение80 – 1000 мг/л |
| Острая инфекция | Вирусная инфекция | Умеренное повышение10 – 20 — 30 мг/л |
| Воспаление различного генеза | Острое воспаление/обострение хронической болезни (болезнь Крона, ревматоидный артрит и др.) | Значительное повышение40 – 100 ->200 мг/л |
| Воспаление различного генеза | Хроническое воспаление | Уровень СРБ отражает тяжесть патологии |
| Воспаление различного генеза | Вялотекущее хроническое, в том числе аутоиммунное воспаление | Незначительное повышение 10 — 30 мг/л |
| Асептическое (неинфекционное) повреждение тканей | Травма | Тяжесть состояния коррелирует с СРБ: чем больше повреждение тканей, тем выше уровень С-реактивного белка в крови (до 300 и более мг/л) |
| Оперативное вмешательство | ||
| Отторжение трансплантата | ||
| Ожог химический/термический | ||
| Некроз сердечной мышцы — инфаркт | ||
| Ожирение | ||
| Диабет | ||
| Ишемический инсульт | ||
| Геморрагический инсульт | ||
| Атеросклероз | ||
| Злокачественные опухоли | Некроз солидных опухолей | Значительное повышение СРБ – плохой прогноз |
| Злокачественные опухоли | Миелома | Значительное повышение СРБ – плохой прогноз |
| Злокачественные опухоли | Прочие | Значительное повышение СРБ – плохой прогноз |
Повышение СРБ при тонзиллитах различной этиологии
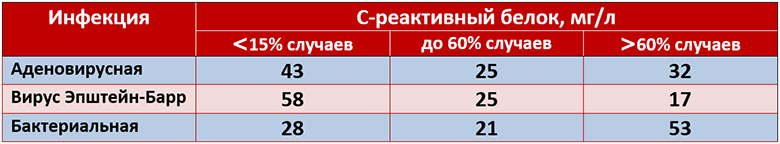
Высокочувствительный hs-СРБ и сердечно-сосудистая патология
Микротравмы и скрытое хроническое воспаление эндотелия сосудов — пусковой механизм атеросклеротического перерождения сосудистой стенки и формирования бляшек.
Благодаря высокочувствительному методу можно обнаружить уже малейшее повышение С-реактивного белка в крови и вычислить риски развития сердечно-сосудистой патологии.
Средняя норма hs-СРБ в крови у практически здоровых людей — 0,8 мг/л
| Высокочувствительный hs-СРБ | Риск развития с/с патологии |
| Низкий | |
| 1 – 3 мг/л | Средний |
| > 3 мг/л | Высокий |
К сожалению, в настоящее время для оценки рисков болезней сердца и сосудов зачастую используют единственный, далеко несовершенный тест на количество холестерина в крови.
Изменение СРБ-маркера эндотелиальной дисфункции
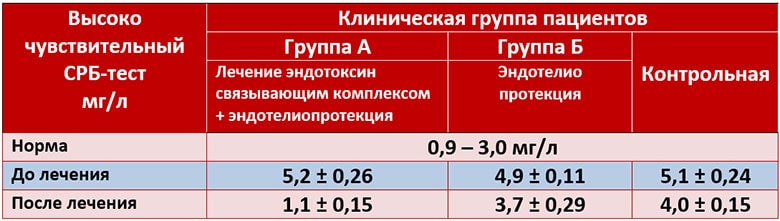
Сочетание тестов на СРБ и СОЭ

Тест на СОЭ(скорость оседания эритроцитов) – один из самых старых и простых методов обнаружения воспаления, который до сих пор проводится в гематологических лабораториях.
Тест на С-реактивный белок – более новый и точный метод обнаружения воспалительного процесса в организме.
Преимущества теста на СРБ по сравнению с тестом на СОЭ
| Свойство | С-реактивный белок | СОЭ |
| Скорость ответа на воспаление | Повышается уже через несколько часов после начала патологического процесса | Повышается медленно – в течение нескольких дней/недель |
| Чувствительность теста на воспаление | Высокая | Недостаточно высокая. При незначительном воспалении тест может быть ложноотрицательным |
| Специфичность | Не даёт ложноположительных результатов | На результаты анализа влияют изменения количества и формы эритроцитов. У больных, страдающих анемией, тест на СОЭ может быть ложноположительным |
Клиническая информация, которую дают оба этих теста дополняет друг друга. Поэтому, для уточнения диагноза имеет смысл проводить оба исследования одновременно.
Подробно об анализе СОЭ читайте: здесь
СРБ+СОЭДифференциальная диагностика
| Патология | СРБ | СОЭ |
| Асептическое повреждение тканей | Повышен | Норма |
| Вирусные болезни | Норма/незначительно повышен | Высокая |
| Хронический артрит | Норма/незначительно повышен | Высокая |
| Ревматоидный артрит | Повышен/высокий | Высокая |
| Системная красная волчанка (СКВ) | Норма/незначительно повышен | Очень высокая |
| Язвенный колит | Норма/незначительно повышен | Повышена |
| Болезнь Крона | Повышен/высокий | Высокая |
| Анемия с пониженным уровнем эритроцитов | Норма | Высокая |
| Серповидно-клеточная анемия | Норма | Низкая |
Показания к проведению теста на С-реактивный белок
Читайте далее: Ревматоидный фактор (Ревмофактор) повышен в анализе крови — что делать?
Читайте далее: Анализ на антистрептолизин-О (АСЛО) – что это, расшифровка, нормы в крови
Если биохимический анализ крови показал, что С-реактивный белок повышен — выясняют причину и локализацию воспалительного процесса, для чего проводят дополнительные исследования.
Читать дальше…

Что такое АСЛО в анализе крови – расшифровка, нормы у взрослых, причины повышения
Ревматоидный фактор в крови — причины повышения, нормы
Нажмите «ЗВЕЗДОЧКУ» сверху 🙂
Почему появляется ацетон в моче у ребенка?
 Попробуем разобраться. Нашему организму требуется энергия. Она берётся из глюкозы, которая входит в состав еды.
Попробуем разобраться. Нашему организму требуется энергия. Она берётся из глюкозы, которая входит в состав еды.
Основная часть расходуется на питание клеток, а некоторое количество накапливается печенью в виде соединения – гликогена. Его запасы у взрослых очень большие, а вот у малышей крайне малы.
Когда с ребёнком случается ситуация, требующая больших энергозатрат (стресс, высокая температура или физическое перенапряжение), гликоген начинает интенсивно расходоваться, и его может не хватить. В этом случае организм старается получить недостающую энергию из жировых клеток и начинается их расщепление.
В результате такой реакции, происходящей в печени, и синтезируются кетоны. Это токсичные соединения. Им дали общее название – ацетон. В норме кетоны расщепляются полностью и выводятся с мочой. Когда образование ацетона происходит быстрее его утилизации, он накапливается до критических величин и начинает разрушать клетки.
Первым страдает мозг. Ацетон раздражает и слизистую пищевода. В результате у ребёнка начинается рвота. Состояние, когда ацетона в моче становится выше допустимой нормы, называют кетонурией (или ацетонурией).
Причина может крыться в нарушении обменных процессов
и носить временный характер или быть следствием диабета
. В любом случае подобное состояние весьма опасно для ребёнка.
Физиологические причины появления повышенного ацетона в моче у ребёнка
Физиологические причины таковы:
Патологические причины возникновения кетонурии у малыша
Среди патологических причин возникновения кетонурии:
Нужно заметить, что ацетон очень часто обнаруживается у грудничков или малышей до года. Причина — перенесённая инфекция. Ведь детский иммунитет ещё не до конца сформировался, и ребятишки часто болеют.
Известный педиатр Е. Комаровский утверждает, что возникновение кетонурии у ребёнка определяется его индивидуальными физиологическими особенностями: запасами гликогена, скоростью синтеза липидов и способностью почек быстро выводить ацетон.
И поэтому есть малыши, у которых ацетон никогда не накапливается, даже в тяжёлом состоянии, а у других кетонемия возникает при любом заболевании.
От чего повышается у грудничка?
Избыток кетоновых тел может наблюдаться и в крови и моче новорожденного.
Тревожным «звоночком» для родителей должны стать такие симптомы:
Частой причиной этих проявлений становится отсутствие режима питания и неправильный рацион.
Если мама кормит грудью, ей следует больше кушать низкокалорийной еды, а жирную пищу свести к минимуму. Лучший выбор: куриное или индюшиное мясо, говядина, морская рыба. Забудьте про полуфабрикаты и продукты с ароматизаторами и прочими химическими добавками.
Лечение кетонурии у грудничка сводится к нормализации режима питания. Практикуйте закаливание ребёнка и чаще гуляйте с ним.
Если новорожденный находится на искусственном питании, то понизить ацетон можно путём добавления в его рацион углеводной пищи. Допустимо прикармливать малыша некислыми фруктами и овощами. Хорошим дополнением станет компот из сухофруктов.
Сопутствующие симптомы
Кетонурия у малыша проявляется следующим образом:
Кетонурию очень просто выявить в домашних условиях с помощью тест–полосок на ацетон. Если тестер розовеет от мочи, значит, следы ацетона присутствуют. Когда цвет полоски темнеет до фиолетового — интоксикация ярко выражена.
Не обязательно будут присутствовать все перечисленные признаки. Важно, чтобы родители, зная общую симптоматику ацетонурии, вовремя помогли ребёнку.
Надо отметить, что кетонурия обычно диагностируется у малышей в возрасте от 1 до 7 лет. Обычно она проходит после полового созревания. Если этого не случается, ребёнку необходимо полное обследование.
Замечено, что подобная клиническая картина чаще встречается у детишек худощавых и легковозбудимых. Кроме того, ацетон может появиться и после сильных негативных эмоций, вирусных инфекций и излишка жирной пищи.
Принципы лечения
Медикаментозные лекарства
Терапия лёгкой формы кетонурии состоит в следующем: как только вы почувствовали, что моча малыша стала вдруг пахнуть ацетоном, сразу дайте ему любую сладость. Это может быть конфета или сладкая вода, сок или чай.
Главная задача — не допустить обезвоживания организма. Поэтому давайте ребёнку больше жидкости. Если к концу первого дня малыш чувствует себя нормально, можно продолжить лечить его дома.
Но когда ребёнок отказывается от питья, последнее мочеиспускание было 4 часа назад, и его рвёт — срочно госпитализируйте малыша. В больнице ему поставят капельницу с глюкозой, и кетоны сразу понизятся. Также будет сделана клизма.
Дополнительно ребёнку дадут пропить Смекту или Энтеросгель. Чтобы увеличить мочеобразование, малыша усиленно отпаивают сладкой водой. Параллельно с лечением ацетономии, врач исследует кровь маленького пациента на сахар, чтобы исключить СД.
Диета при кетонурии
Во время ацетонемического криза ребёнка кормить нежелательно.
Когда приступ пройдёт, следует начать придерживаться лечебного питания:
А эта кетогенная еда должна быть сведена к минимуму:
Если у малыша приступы кетонурии происходят периодически, задача родителей – сделать всё необходимое, чтобы сократить их появление. Для этого нужно обратиться за помощью к педиатру. Вместе вы разработаете специальную диету для ребёнка.
Очень важным является и психологический момент: в семье должна быть спокойная обстановка. Берегите малыша от нервных переживаний: не ругайтесь сами и не кричите на ребёнка.
Терапия народными средствами
Если у малыша нормальное самочувствие, а тест показывает небольшой ацетон, попробуйте сделать следующее:
Причины появления ацетона в моче
Если человек здоровый, то кислота распадается на углекислоту и воду. Однако в патологических случаях, например при диабете, вырабатывание инсулина снижается, а потому жирные кислоты, а также аминокислоты полностью не могут окисляться. Такой недоокисленный материал и есть кетоны.
Исходя из общего анализа, кетоны в моче не содержатся в большом количестве, если организм здоровый. Однако если обнаружено повышение кетоновых тел в моче, что это значит? С медицинской точки зрения это своеобразное предупреждение, что нужно скорректировать образ жизни.
Если запах мочи отдает ацетоном ацетоном, это свидетельствует о том, в моче человека повышенное содержание кетоновых тел. Например, кетоны в моче сверх нормы можно обнаружить у диабетиков. Если же запах ацетона сильнее и похож на плодовый, яблочный, то отмечается более высокий уровень глюкозы. Важно также отметить, что кетонурия без глюкозурии исключает диабет. То есть, если у человека найден ацетон без наличия глюкозы, то данная болезнь никак не взаимосвязана с диабетическим заболеванием. При сахарном диабете в моче наблюдается нарушение нормы содержания ацетона и сахара.
Таким образом, медики утверждают, что при сахарном диабете возможны 2 типа болезни. Кетонурия для взрослых людей служит индикатором, который сообщает, что нарушен обмен веществ, и это в свою очередь связано со слабой производительностью инсулина. Это указывает на развитие диабета 1 типа, или появление хронического варианта заболевания второго типа. Однако в любом случае нужно провериться у врача, ведь могут возникнуть серьезные последствия — определение кетоновых тел в моче предупреждает о переходе болезни в острую и опасную стадию, когда может возникнуть даже гипергликемическая кома. Как определить причины болезни?
Общие причины возникновения кетонурии такие:
Возможно нахождение кетонов в моче у взрослого и ребенка. Интересно, что наличие кетоновых тел в моче возникает по нескольким причинам, которые указаны выше. Если показатель высокий, то он может повыситься дальше, а потому нужно в срочном порядке выявить пути возникновения кетонов.Появление кетонов в моче у ребенка
Наверное, все знакомы со случаями, когда у детей кетоны в моче проявляются при рвоте с запахом ацетона. Причины болезни у ребенка возможные такие, как плохое питание и усвоение углеводов, проблемы с жировым обменом, с поджелудочной железой. Если у детей отмечаются такие проявления, то следует обратиться в больницу, потому, что детский организм сигнализирует о сбоях.
Главными причинами появления кетонов в моче являются такие:
Лечение ацетонурии
Как происходит лечение ацетонурии? Механизм лечения довольно простой. При этих симптомах необходимо снизить в моче ацетон. Лечение происходит следующим образом, в первую очередь нужно питаться здоровой пищей совместно с правильным ведением распорядка дня. Если же показатели уровня ацетона повышены и повышаются дальше, то возможна госпитализация. В стационаре врач назначает лечение, включая диету и обильное питье, это первое и главное правило. Воду пить следует по одной чайной ложке каждые пятнадцать минут — тогда спустя время и выводятся все ацетоносодержащие элементы.





Загрузка…