Содержание
- симптомы, причины, диагностика, методы лечения диспепсии – медикаментозные препараты и народные средства при диспепсии.
- Классификация диспепсии желудка
- Причины возникновения диспепсии
- Симптомы диспепсии желудка
- Диагностические мероприятия
- Методы лечения диспепсии желудка
- Немедикаментозное лечение диспепсии
- Медикаментозное лечение
- Народные средства лечения диспепсии
- Возможные осложнения
- Профилактические мероприятия
- Диспепсия желудка и кишечника — способы лечения заболевания
- Диспепсия желудка и кишечника – что это такое?
- Симптомы, проявляющиеся при диспепсии
- Варианты протекания диспепсии желудка
- Формы диспепсии
- Виды диспепсии в зависимости от причин её появления
- Причины возникновения диспептических расстройств
- Заболевания, которые сопровождаются диспептическим синдромом
- К какому врачу необходимо обращаться при диспепсии?
- Диагностика заболевания
- Лабораторные методы исследования
- Инструментальные методы исследования диспептических расстройств
- Лечение диспепсии желудка и кишечника
- Осложнения и последствия, возникающие по причине диспепсии
- Гнилостная диспепсия
- Профилактика диспепсии желудка и кишечника
- Диспепсия желудка и кишечника – что это такое?
- Диспепсия желудка и кишечника — симптомы и лечение
- Понятие о диспепсии, ее виды и причины возникновения
- Симптомы диспепсии желудка
- Диагностика диспепсии желудка
- Лечебные мероприятия при диспепсии
- Питание при диспепсическом расстройстве
- Народные способы лечения желудка
- Профилактика диспепсического расстройства
- Диспепсия желудка: лечение, симптомы, препараты
- Этиология и патогенез
- Какие виды бывают?
- Как распознать: симптомы
- Представляет ли опасность?
- Как проводится диагностика?
- Как лечить?
- Эффективные препараты
- Лечение народными средствами
- Лечебная диета
- Гимнастические упражнения
- Как предупредить?
- Что делать при несварении желудка: симптомы и лечение диспепсии
- Причины несварения желудка
- Симптомы несварения желудка у взрослых
- Виды диспепсии
- Что делать при несварении желудка
- Точная диагностика
- Лечение диспепсии
- Препараты
- Народные средства
- Правильное питание
- Несварение у беременных женщин
- Несварение у детей
- Возможные осложнения
- Заключение врача
- что такое, симптомы и лечение желудочной диспепсии, диета
- Что такое диспепсия желудка
- Причины желудочной диспепсии
- Симптомы и признаки патологии
- Диагностика заболевания
- Лечение диспепсии желудка
- Диета
- Диспепсия (несварение желудка) — симптомы и лечение
- Диспепсия или несварение желудка
- Cимптомы несварения желудка
- Несварение желудка: что делать?
- Диспепсия у детей: обследования при несварении желудка у ребенка
- Питание и диета при несварении желудка
- Диспепсия: лечение несварения желудка
Содержание
- 1 Классификация патологии
- 2 Симптомы диспептических явлений у детей
- 3 Диагностика и лечение диспепсии у детей
- 4 Видео по теме
- 5 Виды диспепсий у грудничков
- 6 Причины возникновения
- 7 Симптомы болезни
- 8 Диагностика
- 9 О распространённости состояния
- 10 Какие существую формы расстройства?
- 11 Основные причины развития диспепсии
- 12 Механизм формирования
- 13 Профилактика
- 14 Заключение
- 15 Этиология и классификация недуга у малышей
- 16 Как быстро распознать заболевание
- 17 Диагностика и нормализация пищеварения
Классификация патологии
Как бы ни пытались специалисты провести классификацию данной проблемы, следует понимать, что это ещё не диагноз, а только набор симптомов, указывающих на патологию.
Диспепсию принято делить на несколько разновидностей:
- Алиментарная диспепсия у детей. Такое расстройство связано с потреблением новых продуктов, к которым ферментативная система ещё не подготовилась. Этот вид самый распространённый в период быстрого перехода на прикорм.
- Токсическая. Наблюдается при развитии условно-патогенной (кишечной палочки) и патогенной (сальмонеллы, шигеллы) микрофлоры, при понижении резистентности всего организма (снижении иммунитета). Токсическая диспепсия у маленьких детей протекает быстро и требует срочного вмешательства специалиста.
- Бродильная. В кишечнике развивается микрофлора, которая выделяет газы (процесс брожения). Бродильная диспепсия у ребенка возникает вследствие потребления излишне углеводистых продуктов. Новорождённые страдают от переполнения желудочка и несвоевременного выведения его содержимого в кишечник.
- Гнилостная. Появляется при чрезмерном переполнении и уплотнении содержимого кишечника (так называемый «завал»). В этом случае химус (содержимое кишечника) не может выйти своевременно и создаёт благоприятную среду для развития гнилостной микрофлоры. Признаками гнилостной диспепсии могут быть сильные боли в животе и зловонный запах испражнений.
- Органическая. Так называют патологию при установленных хронических заболеваниях ЖКТ (язва, панкреатит, холецистит и др.).
Симптомы диспептических явлений у детей
Простая диспепсия у детей проявляется более частыми испражнениями, до 4-х раз в день. Жалобы на боли в области живота или дискомфорт могут отсутствовать. Предшествует такому явлению снижение аппетита, отрыжка, срыгивание, вялость. Через 1-2 дня стул становится кашеподобным либо жидким.
Расстройства у представителей младшей группы проявляются быстрее. Для них характерны следующие проявления:
- жидкие испражнения будут наблюдаться уже на 3-4 акт дефекации;
- предшествуют выделениям колики, младенец мотает ножками и плачет, возможно выделение газов с каловыми массами;
- характер испражнений варьируется от однородного до комкоподобного с примесями слизи, хлопьев, крови;
- каловые массы приобретают разные оттенки: от молочно-белого до тёмно-коричневого;
- при осмотре можно выявить вздутие в области ниже рёбер;
- прослушивания живота легко выявляют звуки плеска, хлюпанья, бурления.
Тошнота, рвота, частая, неукротимая или перемежающаяся — это симптомы, которые сопровождают токсическую форму патологии. Иногда явно чувствуется, что малыш горячий. Жаропонижающие препараты должен назначить врач после тщательного обследования.
Острые боли в животе могут чередоваться с ноющими. Аппетит полностью отсутствует.
Диспепсия у ребенка раннего возраста сопровождается явлениями быстрого насыщения, переполнения желудка, что влечёт за собой отказ от приёма пищи.
Диагностика и лечение диспепсии у детей
Для диагностирования необходим осмотр у педиатра со сбором анамнеза, общими лабораторными исследованиями. При необходимости проводятся дополнительные анализы: УЗИ, бактериологический посев кала, исследование кала на яйца гельминтов и другие.
Лечение лёгкой формы диспепсического расстройства у детей проводится в домашних условиях, амбулаторно. При подозрении на кишечные инфекции (сальмонелла и др.) необходима госпитализация.
Пересмотр рациона — основа терапии. Проверьте всё на свежесть и доброкачественность. Не кормите малыша продуктами, не предназначенными для детского питания.
Грудничкам немедленно сокращают дозу при кормлении. Для этого 1-2 кормления заменяют водой или глюкозо-солевой смесью.
В рацион питания детей вводятся слизистые отвары: овсяный, кисельный. Применение кисломолочных продуктов с живой микрофлорой (бифидо- и лактобактериями) также дает положительный эффект.
Диагностика и лечение диспепсии у детей проводятся только под контролем квалифицированного специалиста.
Терапия может включать ферментативные препараты (панкреатин), сорбенты (активированный уголь), спазмолитики (для снятия болей), антибиотики (для уничтожения гнилостной микрофлоры).

Лечение патологии не может проводиться без контроля качества и количества потребляемой пищи. Кратность приёмов, состав рациона определяет врач после обследования и точно поставленного диагноза.
Исключите из меню жареное, жирное, кондитерские изделия и полуфабрикаты заводского изготовления. Рацион должен содержать натуральные кисломолочные продукты, каши, овощи и фрукты. Отдайте предпочтение нежирным сортам мяса и рыбы.
Диета, как правило, длится дольше, чем лечение, и переводить пациента на общий стол необходимо только по указанию врача.
Видео по теме
Доктор Комаровский рассказывает о том, когда боль в животе у ребенка должна насторожить родителей. Сочетание каких симптомов является однозначным поводом обратиться к врачу.
С этой статьей также читают:

Виды диспепсий у грудничков: симптомы и лечение
Болезни желудочно-кишечного тракта занимают лидирующие позиции в списке заболеваний детей и часто влекут за собой…
Виды диспепсий у грудничков
Диспепсия у новорожденных детей является предварительным диагнозом, первопричину возникновения которого нужно уточнить. В зависимости от факторов, повлекших за собой нарушение, выделяют следующие виды:
- Функциональная или простая диспепсия, как правило, появляется в результате употребления пищи определенного состава и имеет такие подвиды:
- бродильная диспепсия и её симптомы у грудничка появляются вследствие проникновения в кишечник бродильных микроорганизмов, чему предшествовало чрезмерное наличие углеводов в меню питания. Процессы брожения обеспечивают такие продукты, как мед, мучное, бобы, капуста, кефир;
- гнилостная диспепсия у грудничка, для которой свойственно превалирование гнилостных бактерий в кишечнике в результате нарушенного процесса переваривания белков и их гниения (яйца, мясо, молочные продукты);
- жировая форма заболевания проявляется после потребления в пищу чрезмерного количества жиров;
- Токсическая форма нередко развивается вследствие неправильного лечения функциональной. Важную роль в ее происхождении имеют кишечная палочка, сальмонелла, стафилококковая, вирусная инфекции и другие патогены.
- Парентеральный вид прогрессирует как «фоновый» недуг при другом заболевании. Он может появиться как при болезнях ЖКТ, так и при других патологиях инфекционного характера.
- Также у младенцев наблюдаются так называемые «пограничные состояния», которые не требуют лечения. Одно из таких состояний – физиологическая диспепсия новорожденных, характеризующееся расстройством стула у новорожденных на первой неделе жизни. Для неё характерные следующие состояния:
- Первородный кал – густая, вязкая масса темно-зеленого оттенка, которая выделяется в первые дни жизни ребёнка.
- После чего дефекация начинает происходить чаще, стул становится жидким, комковатым со слизью.
- А через несколько суток он переходит в кашицеобразную и однородную по цвету форму.
Причины возникновения
У грудничков главной первопричиной появления заболевания будет пищевой фактор (алиментарная диспепсия), проще говоря, недочёты в рационе ребёнка. Распространенными пищевыми причинами, из-за которых возникает диспепсия у новорожденных, могут быть:
- несоответствие объема и состава употребленной еды возможностям пищеварительной системы;
- кормление смесью, которая не отличается хорошим качеством;
- преждевременное введение прикорма;
- переедание;
- несформированность пищеварительного тракта;
- токсическое отравление (при токсической форме);
- ферментная недостаточность.
Патология преимущественно настигает детей, которые являются носителями и других болезней:
- нарушения центральной нервной системы,
- рахит,
- белково-энергетическая недостаточность,
- аллергическая реакция,
- экссудативно-катаральный диатез,
- малокровие,
- витаминная недостаточность,
- гельминтозы,
- недоношенность.
Как правило, диспепсия проявляется по причине того, что ферментативная функция системы пищеварения грудничка еще несовершенна и обладает неприспособленностью и повышенной чувствительностью к любым переменам в рационе.
Симптомы болезни
Чрезмерное количество еды, частое кормление, раннее введение прикорма, избыток мучного в ежедневном меню ребёнка могут стать причинами нарушения пищеварительной функции организма.
Диспепсия у новорожденных сопровождается следующими признаками:
- снижение веса,
- боли в желудке,
- несварение,
- рвота,
- также может беспокоить затруднённое опорожнение или стул наоборот становится жидким.
Во многих случаях факторы, предшествующие возникновению признаков патологии, остаются неустановленными.
При грудном вскармливании младенец теряет вес, у него частые рвоты и расстройство стула. Лечение медикаментами и другими средствами не оказывает должного влияния. Ребенок продолжает худеть, постепенно становясь похожим на скелет, а количество актов дефекации не стабилизируется. Наряду с этим никаких характерных особенностей рахита у грудничка не выявлено.
Диагностика
Как правило, диагностика диспепсии у детей включает в себя нижеперечисленные пункты.
- Анализ анамнеза заболевания, жалоб и жизни больного.
- Лабораторная диагностика:
- клинический и биохимический анализы крови;
- исследования кала на скрытую кровь;
- копрограмма при гнилостной диспепсии у грудничка – анализ кала.
- Инструментальные методы анализа:
- тест на кислотность желудка;
- эзофагогастродуоденоскопия (гастроскопия);
- импеданс-рН-метрия пищевода;
- исследование фрагментов слизистой желудка и дыхательный тест на наличие инфекции хеликобактер пилори;
- компьютерная томография (КТ);
- УЗИ органов брюшной полости;
- колоноскопия кишечника;
- электрогастрография;
- рентгенография;
- эзофагоманометрия и антродуоденальная манометрия.
Кроме различных исследований и анализов не лишним также будет проконсультироваться с гастроэнтерологом.
О распространённости состояния
Учитывая разделение диспепсии (ДП) на 2 больших класса – органическая, как проявление первичного заболевания, и функциональная, развивающаяся в результате дисбаланса взаимодействий «мозг – ЖКТ», общую статистику подвести чрезвычайно сложно. В течение жизни, наверное, каждый хотя бы раз испытывает дискомфорт, связанный с нарушением пищеварения. К врачу по этому поводу обращаются не все. ДП – ведущая жалоба на приёме у гастроэнтеролога, а распространённость её среди пациентов всех врачей около 40%, одинаково часто встречается у мужчин и женщин, городские жители болеют чаще. С возрастом количество лиц, страдающих диспепсией, увеличивается.

Какие существую формы расстройства?
Учитывает наличие подтверждения заболевания пищеварительной системы доступными методами, а также уровень поражения. Отнесение к той или иной категории имеет значение для подбора рациональной терапии.
По характеру жалоб (клиническим признакам), которые можно отнести к патологиям различных отделов ЖКТ, ДП может быть:
- пищеводной;
- желудочной;
- билиарной;
- кишечной.
По причине возникновения:
Органическая (ОДП)
ДП характерна практически для всех заболеваний органов пищеварения. Наиболее частые органические причины это:
- заболевания пищевода: эзофагиты различной природы (при гастроэзофагеальной рефлюксной болезни, инфекционные, в результате химических ожогов, лучевые и др.), дивертикулы, опухоли;
- болезни желудка: гастрит (неинфекционный, токсический, аллергический, радиационный и т. д.) язвенная болезнь, новообразования, различные изменения моторики;
- патология печени, желчевыводящих путей, поджелудочной железы: гепатиты, фиброз печени всех стадий, желчекаменная болезнь, паразитозы, постхолецистэктомический синдром; панкреатит с нарушением синтеза пищеварительных ферментов; онкозаболевания указанных органов;
- болезни кишечника: инфекционные и неинфекционные энтероколиты (в т. ч. язвенный колит и болезнь Крона), гельминтозы, врождённые нарушения усвоения питательных веществ (целиакия, недостаточность лактазы и других ферментов), дисбактериоз, ишемическая болезнь кишечника.
Функциональная (ФДП)
При тщательном обследовании с использованием современных методов, в том числе исследовании гистологических препаратов, не удаётся обнаружить причину возникновения симптомов ДП. В настоящее время существует несколько теорий происхождения ФДП, наиболее стройная и логичная, подтверждённая эффективностью специфических способов лечения, соответствующего характерного анамнеза – это теория нарушения связей по оси «головной мозг – кишечник», которое объясняют стрессовым воздействием. Среди функциональных ДП также есть разделение по вовлечённому отделу ЖКТ:
- заболевания пищевода — болевой синдром, функциональная боль в грудной клетке, функциональная дисфагия, неспецифические функциональные расстройства пищевода;
- гастродуоденальные заболевания — функциональная диспепсия, аэрофагия, функциональная рвота;
- кишечные заболевания — синдром раздраженной кишки (СРК), функциональное вздутие, запор, диарея, неопределенное кишечное расстройство (необходимо различать СРК и запор, а также функциональный запор, которые являются различными понятиями);

- функциональная абдоминальная боль — функциональный абдоминальный болевой синдром, неопределённая функциональная абдоминальная боль;
- билиарные расстройства — дисфункция желчного пузыря, дисфункция сфинктера Одди;
- аноректальные расстройства — функциональное каловое недержание, аноректальная боль, синдром levator ani, прокталгия, диссинергия мышц тазового дна.
Основные причины развития диспепсии
При ОДП зависят от первичного заболевания, при ФДП до конца не установлены, но общими для всех видов ДП этиологическими факторами будут:

- неправильное питание. Одинаковое значение имеют выбор продуктов и нарушение режима приёма пищи;
- вредные привычки. Курение, алкоголь, другие токсичные вещества, попадая в организм, оказывают влияние или непосредственно на слизистые оболочки ЖКТ, вызывая их раздражение и местное воспаление, или на пищеварительные железы, которые вынуждены работать в усиленном режиме и сами повреждаются токсикантами. Большинство инородных химических соединений действуют и на регуляцию пищеварения со стороны нервной системы;
- эмоциональные стрессы. Самое известное и красочное проявление ФДП при переживаниях носит название «медвежья болезнь», когда резко усиливается перистальтика кишечника, и в самый ответственный момент человек вынужден отлучаться в туалет; или неврогенная рвота, как проявление крайней степени волнения;
- физическое перенапряжение. В механизме возникновения ДП в этом случае играют роль несколько факторов: работа мышц пресса, синтез гормонов стресса, нарушение водно-солевого баланса;
- приём различных лекарств, наиболее часто явления ДП возникают при использовании антибиотиков, нестероидных противовоспалительных, препаратов наперстянки, теофиллина;
- инфицирование Helicobacter pylori. На территории Российской Федерации распространённость этого микроорганизма высока как у взрослых, так и у детей, нередки семейные случаи заражения. Данная бактерия вызывает хроническое воспаление стенки желудка, повышение её чувствительности к различным стимулам, например, нормальной кислотности желудочного сока или влиянию нервных импульсов на моторику.
Для ФДП выявлены следующие индивидуальные факторы риска:
- наследственность.
Выявлен особый генотип, при котором повышена восприимчивость органов ЖКТ к нервным импульсам и эндокринным влияниям, а также снижен порог болевой чувствительности, при отсутствии каких-либо сдвигов по результатам лабораторных и инструментальных обследований, пациента постоянно беспокоят различные диспепсические явления;


- психологический тип личности. У депрессивных, ипохондричных, эмоционально лабильных пациентов функциональный характер диспепсии встречается чаще.
Механизм формирования
Если причиной ДП являются органические заболевания, то симптомы становятся следствием структурных изменений поражённых органов и нарушения их функции. Основная роль в этом случае принадлежит местному воспалению под действием различных агентов: инфекционных, физических, химических или аутоиммунных процессов. Иногда имеет место прямое повреждение: ожог, ишемия или токсическое повреждение, ведущие к некрозу (умиранию клеток), и, опять же, местному воспалению вокруг очага. В результате воспаления или повреждения раздражаются болевые рецепторы, формируется отёк со сдавлением окружающих тканей или нарушением их двигательной активности, если речь идёт о полом органе, например, пищеводе, желудке, кишечнике.
При ФДП обычными диагностическими методами не удаётся обнаружить какие-либо отклонения от нормы в строении или биохимические маркёры дисфункции органов и тканей. Поэтому такой диагноз устанавливают только методом исключения известных заболеваний с подобной симптоматикой. Вспомогательным фактором может быть анамнестическая информация о стереотипной связи диспепсических жалоб со стрессовыми воздействиями на нервную систему, наследственности; особенности личности и поведения пациента: повышенная тревожность, ипохондричность и т. д. В XVIII веке диспепсия даже считалась нервным расстройством, наряду с истерией. В основе патогенеза лежит гиперчувствительность ЖКТ к нервным и гуморальным (обусловленным влиянием присутствующих в крови веществ – гормонов, солей, биологически активных субстанций, продуктов жизнедеятельности микроорганизмов и др.) импульсам, которые у здоровых индивидуумов не вызывают никаких реакций. Механизм такой гиперчувствительности остаётся неясным, несомненна только роль нервной системы, что подтверждается активацией различных участков головного мозга при поступлении пищи у здоровых и больных по результатам динамической магнитно-резонансной томографии.
Профилактика

Профилактикой возникновения и хронизации любого вида ДП является здоровый образ жизни в широком смысле понятия: соблюдение режима питания и диеты; отсутствие вредных привычек; психоэмоциональная гигиена, в т. ч. адекватное восстановление сил, полноценный отдых после стресса, при необходимости своевременное обращение к психологу.
Важно при появлении симптомов нарушения функционирования системы пищеварения не заниматься самолечением наугад, а обращаться за медицинской помощью, для обследования и комплексного лечения, чтобы избежать и осложнений, и затяжного течения заболевания, ведь известно, что чем раньше обнаружить болезнь и начать терапию, тем успешнее результаты.
Заключение
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Этиология и классификация недуга у малышей

Несварение желудка у ребенка требует неотложного лечения. Особенно опасно, если патология протекает у детей грудного возраста. Спровоцировать признаки диспепсического синдрома у новорожденных детей могут следующие факторы:
- введение раннего прикорма;
- недоношенность;
- наличие ферментативной недостаточности;
- переедание и недоразвитость пищеварительной системы;
- большие объемы пищи, с которыми не может правиться ЖКТ.
С возрастом причины диспепсии способны меняться. В подростковом возрасте причиной развития патологии, как правило, является злоупотребление фаст-фудом, полуфабрикатами, газированными напитками, переедание, еда на ходу или всухомятку. Также провоцирующим фактором может выступать изменение гормонального фона.
Согласно утверждению детского врача Комаровского, в группе риска диспепсии находятся все дети. Чаще патология наблюдается у малышей, имеющих склонность к аллергии, анемии, рахиту, диатезу катаральному, гиповитаминозу.
В зависимости от причины развития диспепсии у детей различается несколько разновидностей данного недомогания.
Классификация диспепсического синдрома у малышей представлена таким образом:
Парентеральная
Данная форма диспепсического синдрома возникает только в том случае, если имеется основной недуг пищеварительного тракта. При лечении требуется устранение причины возникновения основного заболевания.
Простая или функциональная диспепсия
Патология способна протекать в трех разных формах. Бродильная форма проявляется после того, как начинается активность бактерий бродильного типа, а также при избытке углеводов. Гнилостная форма болезни развивается по причине большого количества мяса в рационе. Что касается жирового типа, то он возникает из-за избытка жиров в меню.
Токсическая
Подобная форма расстройства пищеварительной системы проявляется при неправильном лечении функциональной диспепсии. Усугубление общего состояния происходит на фоне инфицирования кишечной палочкой, бактериями и разнообразными вирусами.
Как быстро распознать заболевание

Поскольку каждая форма диспепсии обладает собственными особенностями, чтобы начать лечение, стоит обратиться к доктору и пройти диагностику. Необходимо обращать внимание на такие симптомы, как беспокойство, частое срыгивание, чрезмерное газообразование, колики, отсутствие аппетита.
В случае функциональной диспепсии диарея проявляется до пятнадцати раз в сутки, что чревато истощением и обезвоживанием организма. В каловых массах, имеющих жидкую консистенцию, можно рассмотреть слизь и комочки белесого или желтоватого цвета. Токсическая форма патологии имеет яркие проявления: синюшность или бледность кожного покрова, высокая температура тела, судороги, обильная и частая рвота, обморок, пониженное давление. В данной ситуации нужная экстренная помощь медиков.
Диагностика и нормализация пищеварения
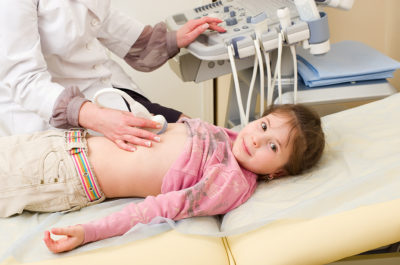
Когда у малыша возникает симптоматика диспепсии, важно срочно обратиться к доктору. Чтобы исключить течение таких патологий, как энтерит, колит, ферментопатия, гельминтоз, дисбактериоз, проводится обследование следующими способами:
- рН-метрия;
- рентген и УЗИ желудка;
- электрогастрография;
- зондирование – желудочное, дуоденальное;
- эзофагогастродуоденоскопия.
Проводится копрограмма, бактериальный посев каловых масс, анализ кала на гельминты и Хеликобактер Пилори, сдается моча и кровь на ферменты.
Вылечить простую диспепсию у ребенка можно в домашних условиях. В первую очередь необходимо соблюдать строгую диету. Чтобы избежать обезвоживания, нужно принимать специальные растворы – Оралит, Регидрон, глюкозу и хлорид натрия. Что касается дозировки, то ее нужно определять в соответствии с формулой: 150 миллилитров жидкости на 1 кг тела.
Для восстановления микрофлоры прописывают специальные эубиотики: Лактиале Беби, Бифидум, Линекс, а также Бифиформ. Симптоматическая терапия выбирается в зависимости от признаков патологии. Если имеется метеоризм, назначают такие препараты: Смекта, Атоксил и Энтеросгель. От коликов спасают клизмы с валерианой, специальные компрессы. Чтобы нормализовать пищеварительный процесс, прописывают Панкреатин, Креон. Также используются Дигестал, Мезим, Фестал.

В случае токсической формы несварения желудка лечение проводится в условиях стационара. В подобных условиях предпринимается ряд действий в определенном порядке: промывание полости желудка, обильное питье, регидратация лекарственными средствами, прием антибиотиков, проведение нормализации микрофлоры. Кроме этого, больному вводят жаропонижающие, сердечно-сосудистые и противосудорожные средства, которые способны устранить патогенную клиническую картину. Излечить функциональное расстройство можно в течение нескольких суток.
Детское несварение считается опасным явлением, требующим экстренного лечения. Не рекомендуется самостоятельно лечить ребенка. Необходимо обратиться к педиатру или гастроэнтерологу и строго придерживаться предписаний врача.