Оглавление:
- Аллергическая экзема: механизм развития
- Аллергическая экзема: фото, лечение, диета
- Аллергическая экзема
- Аллергическая экзема
- Причины возникновения
- Фото аллергической экземы: как выглядит
- Диагностика
- Лечение аллергической экземы
- Профилактика
- Осложнения и последствия
- Заразна ли и как передаётся
- Особенности у детей
- При беременности
- Видео про экзему
- Аллергическая экзема. Признаки, причины, лечение
- Причины и признаки болезни
- Признаки экземы
- Виды экзематозных поражений
- Основные принципы лечения
- Аллергическая экзема. Симптомы, лечение
- Аллергическая экзема. Симптомы
- Аллергическая экзема. Лечение
Содержание
Аллергическая экзема: механизм развития
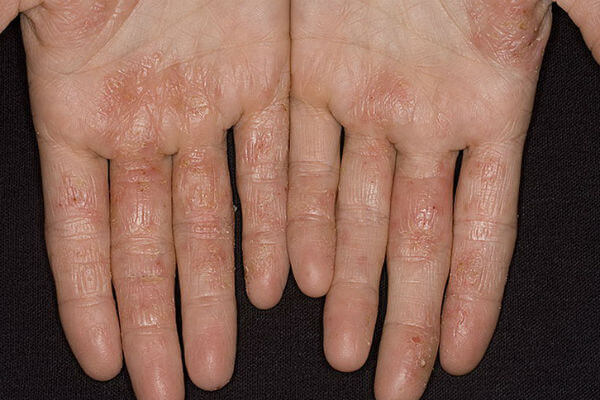 В первую очередь этой болезни подвергаются люди с пониженным иммунитетом. Она может проявляться на любой части тела (руках, ногах, лице). Также в зону риска заболевания входят и дети, поскольку именно у них иммунитет только начинает формироваться.
В первую очередь этой болезни подвергаются люди с пониженным иммунитетом. Она может проявляться на любой части тела (руках, ногах, лице). Также в зону риска заболевания входят и дети, поскольку именно у них иммунитет только начинает формироваться.
Аллергическая экзема — хроническая кожная болезнь, связанная напрямую с нервной системой, из-за чего внешние и внутренние факторы при раздражении вызывают экзему.
Медики считают, что основная причина возникновения аллергической экземы — это попадание в организм человека чужеродных инфекций, что и вызывает повышение гистамина.
Данная болезнь после контакта с аллергеном, проявляется уже через пару часов, поэтому ее легко выявить и приступить к немедленному лечению.
Аллергенные раздражители могут быть разные, но медицина отметила основные, из-за которых в большинстве случаях происходит возникновения болезни:
- Пищевые аллергены (молочные продукты, шоколад, разновидности орехов).
- Химические моющие вещества (бытовая химия, косметические средства).
- Лекарства, содержащие сульфаниламид и пенициллин.
- Стрессовое состояние также является возбудителем болезни.
- Кишечные инфекции.
- Болезни эндокринной системы (сахарный диабет т.д.).
- Наследственность.
В случае проявления аллергической экземы на ранней стадии следует сразу обращаться к врачу. Только специалист сможет правильно определить возбудитель, с помощью анализов и тщательного обследования.
В медицине (дерматологии) выявили несколько видов данной болезни, каждый вид отличается тем, что проявляется на определенной части тела человека, лечение подбирается индивидуально.
- Истинная экзема — пожалуй, самый сложный вид болезни. Ее причину практически невозможно выявить, поскольку раздражительные аллергены могут быть как внутренние, так и внешние.
- Атопическая экзема — это самый распространенный вид заболевания кожи. Чаще всего ей болеют люди, склонные к аллергии.
- Экзема профессиональная проявляется, когда человек долго контактирует с различными химическими веществами. Как правило, проявляется на руках. Сначала идет покраснение, затем зуд и высыпание, кожа начинает шелушиться.
- Микробная экзема проявляется на кожном покрове, где длительное время было грибковое заболевания.
- Варикозная экзема проявляется на ногах. Такому виду подвержены люди с варикозной болезнью.
- Себорейная экзема — проявляется там, где идет большое скопление сальных желез. Как привило это лицо, голова, уши. Такому виду больше подвержены дети, особенно в младенческом возрасте. Зачастую на голове в волосяном покрове проявляется плешь в виде пятна, которая потом начинает шелушиться.
Появляются первые симптомы достаточно быстро после контакта с возбудителем. Первый признак — это зуд, после которого появляются высыпания красного цвета, в дальнейшем место болезни начинает шелушиться, кожный покров становиться сухим. После чего появляются маленькие пузырьки, которые лопаются и образуют корочку. Чтобы аллергическая экзема не вступила в контакт с другими инфекционными заболеваниями, нужно приступать к немедленному лечению.
Ни в коем случае нельзя чесать место поражения, иначе болезнь может протекать тяжело, сопровождаясь болью и жжением.
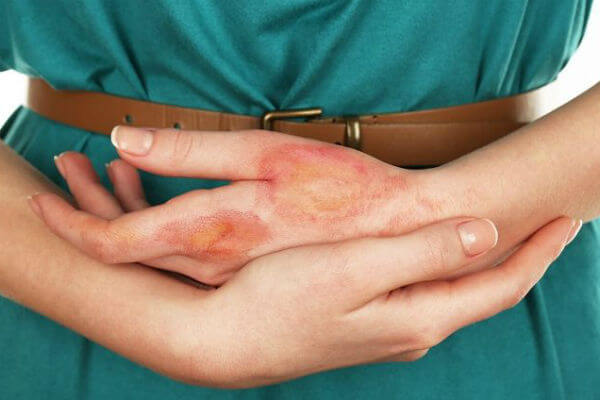 Также стоит отметить, что экзема может быть сухой и мокрой. Сухая экзема проявляется после возникновения внутренних заболеваний человека в организме, сопровождается сухостью кожи и шелушением. Мокрая экзема проявляется на руках и кистях. Возникает из-за постоянного контакта с химическими и ядовитыми веществами. Кожа оттекает и краснеет, что провоцирует появление пузырьков. После лопанья они превращаются в язвы, которые могут при некачественном лечении гноиться.
Также стоит отметить, что экзема может быть сухой и мокрой. Сухая экзема проявляется после возникновения внутренних заболеваний человека в организме, сопровождается сухостью кожи и шелушением. Мокрая экзема проявляется на руках и кистях. Возникает из-за постоянного контакта с химическими и ядовитыми веществами. Кожа оттекает и краснеет, что провоцирует появление пузырьков. После лопанья они превращаются в язвы, которые могут при некачественном лечении гноиться.
Если человек заболел аллергической экземой, помимо внешних проявлений также страдает и внутренняя нервная система. Появляется раздражительность, головные боли, нарушается сон. Если симптомы продолжают прогрессировать, необходимо проконсультироваться с врачом в данной области. Что касается детской аллергической экземы, то ее симптомы отличатся от взрослых.
Проявление аллергической экземы также внезапно, но более остро. Кожный покров сильно краснеет, сопровождаясь сильным зудом. После чего появляются пузырьки, которые сразу же лопаются, образуя корочки, только после этого кожа немного успокаивается. Как правило, такая форма у детей появляется в младенческом возрасте.
У подростков высыпания приобретают синий оттенок, появляется небольшой зуд. Лечится заболевание быстрее, но главное соблюдать все правила, так как болезнь может сразу рецидивировать.
Если ребенок заболел по наследству, то при хронической экземе он может болеть каждый сезон, особенно в моменты повышения авитаминоза в весенний и осенний период.
Аллергическая экзема: фото, лечение, диета
Все аллергические болезни требуют хорошего комплексного лечения.
Все происходит поэтапно:
- Первый этап устранения аллергена, который возбудил болезнь, заключается в сдаче анализов и первичного осмотра.
- Второй этап — это изменение образа жизни человека, отказавшись от всех вредных привычек, полноценный сон, ограничение в физических нагрузках, контроль питания, и исключение стрессовых состояний.
- Третий этап — это непосредственно лечение. Используются лекарства, как для внутреннего, так и для внешнего применения. Лечение длиться в зависимости от стадии развития болезни. Но не менее нескольких недель, с дальнейшими профилактическими действиями для предотвращения возникновения экземы снова.
Если была обнаружена аллергическая экзема, фото которой представлено в статье, назначаются следующие препараты:
- Ряд антигистаминных препаратов. Они предотвращают отечность, покраснения кожи и также снимают зуд.
- Кремы и мази на гормональной основе — обязательные лекарственные средства, которые устраняют симптомы болезни. Время применения не более 7 дней, назначаются индивидуально врачом.
- Препараты наружного применения (негормональные). Как правило, животного или растительного происхождения. Они снимают первые признаки экземы (зуд, шелушение, покраснение), останавливают развитие болезни, применяются длительное время.
- Препараты для иммунитета. Позволяют сбалансировать витаминные вещества в организме, повышают иммунитет, восстанавливают нервную систему.
- Энтеросорбенты. Восстанавливают работу кишечника и самого желудка, выводя из него все вредные токсины.
Детскую экзему лечат с помощью мазей и антигистаминных препаратов, также назначают физиотерапию.
Для тех, кто не приветствует современную медицину, народ создал свои лекарства от всех болезней, которые по сей день также пользуются популярностью. Такие рецепты не опасны, и если человек заболел аллергической экземой на ранней стадии можно воспользоваться несколькими бабушкиными рецептами.
 Картофель полезен в сыром виде, когда еще сохранились все полезные свойства. Очистив и натерев на терке, положите в марлю и наложите на экзему. Такую процедуру необходимо проводить несколько раз на день.
Картофель полезен в сыром виде, когда еще сохранились все полезные свойства. Очистив и натерев на терке, положите в марлю и наложите на экзему. Такую процедуру необходимо проводить несколько раз на день.
Капуста не менее эффективный овощ. Таким же образом делаем кашицу из свежей капусты. Примочки делаются дважды в день.
Морковку также часто применяют для лечения этого заболевания. Выжимаем сок, в него опускаем полностью кусочек марли или бинт, и потом прикладываем к больному месту.
Рецепты на основе рыбьего жира используются при мокрой экземе. Для этого потребуется высушить в духовке или другом бытовой технике три штуки грецкого ореха, далее размять ядра как можно мельче. К орехам добавляются три капли рыбьего жира. Мазь готова, смажьте пораженный участок кожи небольшим количеством.
Возьмите рыбью чешую и измельчите, к примеру, в кофемолке. Туда добавляют чуть-чуть рыбьего жира. Наносите мазь тонким слоем, два раза в день на место, где есть аллергическая экзема.
Такие рецепты подходят как для взрослых, так и для детей. В случае если болезнь уже приобрела сложную форму лучше обратиться к дерматологу.
Чтобы избежать аллергической экземы, необходимо тщательно следить за своим здоровьем, правильно питаться, отказаться от вредных привычек, вести здоровый образ жизни, жить без стрессов и регулярно проверяться у специалистов.
Следуйте следующим правилами:
 Избегать контакта с аллергенами, которым организм более подвержен.
Избегать контакта с аллергенами, которым организм более подвержен.- Лечить надежным способом все возникшие внутренние и внешние заболевания.
- Регулярно и правильно питаться.
- Ухаживать за кожей с помощью различных косметических средств, принимать комплексные витамины.
- Полностью отказаться от алкогольных напитков и табачных изделий.
- Оградить себя от стрессовых состояний, быть более позитивными.
- Не перегружать организм физическим трудом, спать не менее 8 часов, отдыхать на свежем воздухе.
- Надевать защитные перчатки при контакте с химическими и ядовитыми веществами.
Ознакомьтесь так же: Витамины при целлюлите какие
Для детей врачи рекомендуют больше бывать на солнце, особенно хорошо действует санаторно-курортное лечение. То есть чаще бывать на море, в тех условиях, где сбалансированный горный климат, так как воздух успокаивает кожный покров, дает расслабиться нервной системе, избавляет от стресса.
Не забывайте регулярно давать ребенку необходимые витамины, для повышения иммунитета и для восстановления их баланса. Также следите за питанием и оградите ребенка от стрессовых ситуаций.
Если соблюдать все предписания, то можно снизить до минимума риск возникновения аллергической экземы, как у детей разного возраста, так и уже у взрослого человека.
Не забывайте, что болезнь нужно лечить сразу, пока она не приобрела хроническую форму, ведь лучше предотвратить болезнь заранее, чем долго и упорно лечить ее, ограничивая себя в жизненных радостях.
Аллергическая экзема
В ответ на внешние или внутренние раздражители кожа некоторых людей покрывается сыпью воспалительного характера. Также аллергическая экзема сопровождается зудом и жжением, сильным шелушением и покраснением, иногда отечностью. На эпидермисе образовываются пузырьки, наполненные экссудатом, после вскрытия их место занимают плотные корочки.
Аллергическая экзема на лице и теле
Учитывая специфику симптомов описываемого заболевания, диагностировать его несложно. Трудности начинаются при разработке схемы терапии, так как не всегда удается выявить причины неадекватной реакции иммунитета.
Факторы, которые способны вызвать рассматриваемую болезнь:
- генетическая предрасположенность;
- сбой функционирования эндокринной системы;
- патологии пищеварения;
- нарушения обмена веществ;
- определенные медикаменты;
- прямой контакт с раздражителями (тополиный пух, химические вещества, пыль и другие);
- заболевания нервной системы;
- воспалительные процессы во внутренних органах.
Также аллергическая экзема на ногах и руках может возникнуть вследствие нарушений кровообращения в конечностях.
Известно, что представленная патология относится к мультифакторным недугам и прогрессирует на фоне не одной, а нескольких причин.
Лечение аллергической экземы на руках, ногах, лице и теле
Первое, что необходимо сделать при появлении первых симптомов данного заболевания – прекратить любые контакты с вероятными аллергенами.
Дальнейшая схема терапии включает:
- коррекцию питания;
- нормализацию сна;
- использование гипоаллергенных гигиенических средств и косметики;
- прием антигистаминных препаратов;
- ежедневное увлажнение кожи специальными кремами или мазями (их назначает дерматолог);
- нанесение на пораженные участки антисептических лекарств.
В тяжелых случаях врач может порекомендовать кортикостероидные противовоспалительные препараты местного применения.
Причины возникновения
Аллергическая экзема появляется вследствие повышенной реактивности организма, то есть избыточной реакции на раздражитель. Вещества, которые вполне нормальны для здорового человека, у больного могут вызвать сильную сыпь на теле, связанные с повышенной чувствительностью кожи к внешним и внутренним раздражителям. 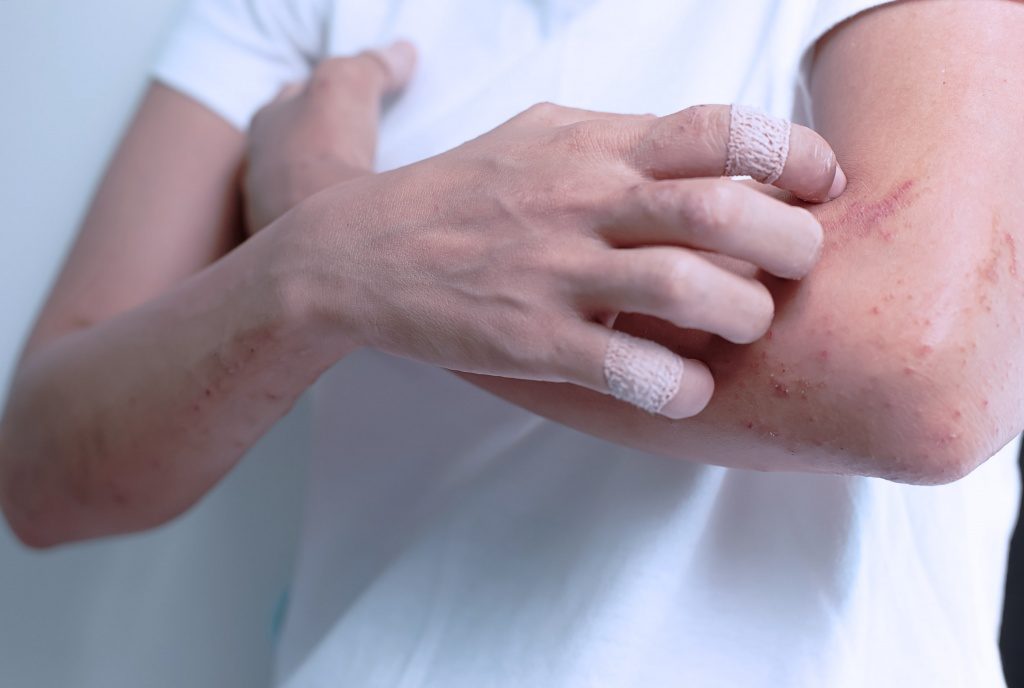
Нарушения нервной системы способствуют формированию болезни. У пациентов обычно наблюдаются психотравмы, вегетативно-сосудистые проблемы, стресс, нервные срывы, проблемы эндокринной системы и др.
Аллергическая экзема может начаться под действием следующих факторов:
- частые контакты с химическими веществами (стиральные порошки, репелленты, косметика, бытовая химия);
- частый и бесконтрольный прием сульфаниламидов, антибиотиков, других лекарств, вызывающих аллергию;
- наличие очагов инфекции, хронических процессов (хронические болезни горла, кариес, воспаленный аппендикс);
- частое употребление продуктов с повышенным аллергическим риском.
Несмотря на то, что экзема — полиэтиологическая патология, и ученые не сходятся во мнениях, каковы же причины ее появления, выделяют несколько факторов, которые способствуют болезни:
- Наследственность. К экземе особо расположены те, у чьих родителей она уже была. Особенно это проявляется у детей до 3 лет.
- Пищевая аллергия повышает вероятность экземы и других кожных патологий аллергической природы.
- Иммунные нарушения. Как только падает иммунитет, возрастает особая чувствительность организма к разным аллергенам.
- Частое нервное перенапряжение вызывает сбои в организме и аутоиммунные реакции.
Главное проявление аллергической экземы — выраженный зуд. Спустя время на том же месте появляются пузырьки разных размеров, которые разрываются, вызывают мокнутие, образование корочек, которые затем уплотняются. Кожа при этом шелушится, меняет цвет на более красный. 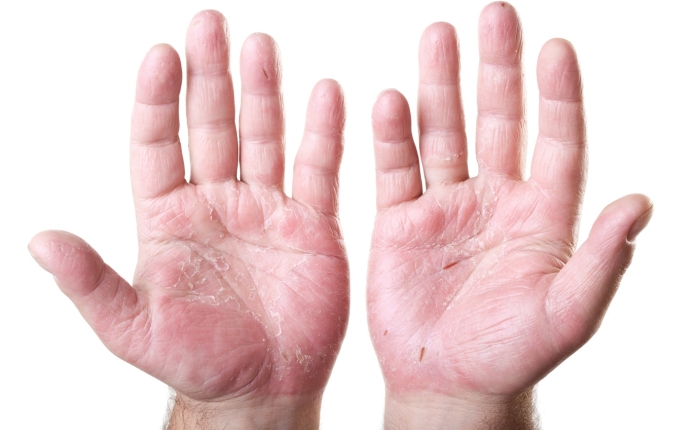
Экзема может локализоваться на любом участке кожи, но чаще располагается на конечностях и лице.
В целом, симптомы появляются в следующей последовательности:
- Покраснение.
- Образование папул.
- Формирование пузырьков.
- Разрыв пузырьков с мокнутием.
- Формирование корочек.
- Шелушение кожи.
Характерной особенностью экземы является то, что все эти симптомы присутствуют одновременно, поскольку разные участки кожи с различной скоростью подвергаются болезни.
В отдельных случаях возможны осложнения в виде вторичной инфекции и гнойничковых высыпаний. Наиболее тяжелым симптомом считается сильный зуд, который не успокаивается и даже вызывает нервные расстройства у больных. Именно на снятие этого симптома и направлена часть терапии против экземы.
Осложнения и последствия
Любой вид экземы, в том числе и аллергическая форма, может привести к двум типам осложнений — к вторичной бактериальной инфекции и гнойному воспалению кожи. Пузырьки экземы начинают наполняться гнойным содержимым, температура тела растет, появляется ухудшение самочувствия. Лечение производится исключительно в стационаре.
Эритродермия — еще одно серьезное осложнение экземы. Высыпания покрывают значительную часть кожи, из-за чего вылечить болезнь становится очень сложной задачей. 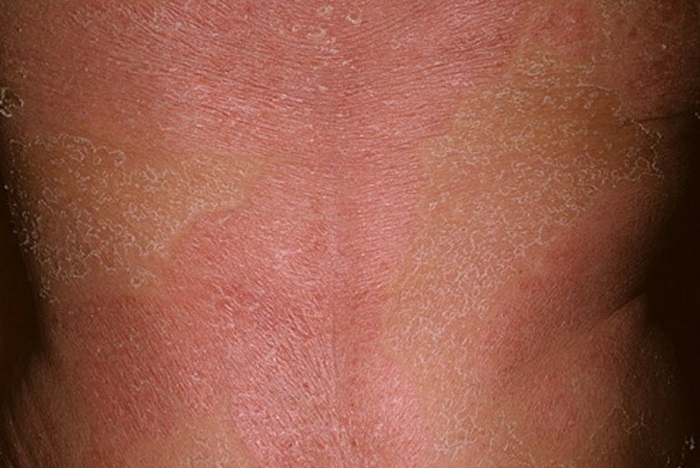
Особенности у детей
По мнению большинства медиков, экзема в детском возрасте появляется из-за перенесенного ранее аллергического диатеза. Хоть он не угрожает здоровью ребенка сам по себе, но указывает на то, что этот ребенок более подвержен аллергии, нежели другие дети. Иногда диатез переходит в более серьезную форму и перерождается в экзему. 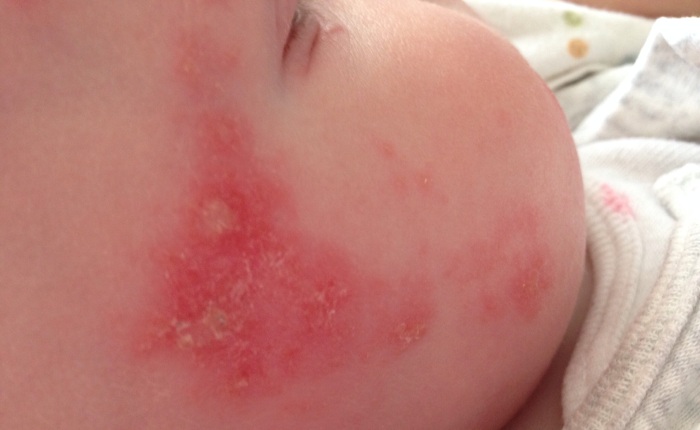
В отличие от болезни у взрослых, которая начинается чаще с поверхности рук, у детей экзема проявляется на щеках, а только после того поражает другие участки тела. Появляется зуд пораженных участков и сыпь. Отличие заболевания у детей заключается также в отсутствии жидкого содержимого внутри высыпаний. Они сухие.
Лечение болезни стандартное и включает те же принципы, что и для взрослых — применение местных кортикостероидных мазей, антигистаминных противозудных средств, рекомендации к изменению образа жизни, исключение аллергенов.
При беременности
Ввиду того, что этот дерматоз является неинфекционным заболеванием, ребенок, находясь в утробе болеющей экземой матери, не заражается ею. Да, у него повышается вероятность заболеть в будущем в связи с фактором наследственности, но наличие болезни у беременной женщины не оказывает прямого негативного влияния на плод.
Но есть ряд косвенных факторов, которые нужно учитывать:
- постоянный зуд делает мать более раздражительной, нервной;
- наблюдаются расстройства сна;
- у ребенка повышается вероятность заболеть;
- сенсибилизация организма матери делает и плод более склонным к аллергии.
При беременности важно лечить не только симптомы экземы (зуд, сыпь и др.), но и выяснить, какие проблемы в организме привели к обострению. Поэтому лечащий врач назначает обследования у гастроэнтеролога, ЛОРа, стоматолога и других узких специалистов, чтобы понять, нет ли в других органах патологий, которые привели к кожным высыпаниям.
Но более сложным является вопрос не диагностики экземы у беременных, а ее лечения. Ведь стандартная практика предполагает применение гормональных средств. Они при беременности противопоказаны, особенно, таблетированные формы. Местные гормональные препараты назначаются только в крайнем случае, когда от других средств нет эффекта.
Причины и признаки болезни
Часто используется термин экзема с дополнением «аллергическая». Это не совсем верно, аллергические реакции принимают участие в механизме развития болезни, совместно с другими негативными факторами.
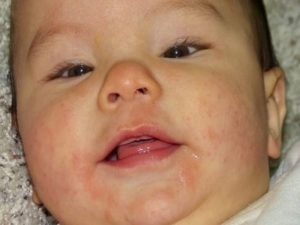 Экзема — это полиэтиологическое, то есть многопричинное заболевание. Относится оно к дерматитам. В эту группу также включены: аллергический дерматит, крапивница, атопический дерматит, токсидермия.
Экзема — это полиэтиологическое, то есть многопричинное заболевание. Относится оно к дерматитам. В эту группу также включены: аллергический дерматит, крапивница, атопический дерматит, токсидермия.
Причины развития этого заболевания и механизм, который задействуется под влиянием негативных факторов, пока до конца выяснить не удалось. Целый комплекс причин и факторов запускают хронический процесс, с трудом поддающийся терапии. Аллергию ученые признают ведущей причиной этого заболевания. Наряду с ней, главную роль в развитии этого недуга ученые отвели:
- нервной системе (стрессам, депрессиям);
- метаболическим нарушениям;
- иммунопатиям;
- эндокринным сбоям;
- патологии ЖКТ (в первую очередь дисбактериозам);
- отягощенной генетике.
В качестве дополнительных факторов, способствующих развитию патологии, немаловажную роль играют повреждения кожного покрова различного характера:
Ознакомьтесь так же: Озон против целлюлита отзывы
Среди страдающих от этого недуга встречаются пациенты обоих полов в равной мере. Выше риск развития экзематозного поражения у лиц:
- Активно контактирующих с аллергенами (бытовой химии, косметикой, репеллентами, агрессивными моющими средствами) дома либо на работе.
- Страдающих от хронических инфекций (кариес, хронический аппендицит, гайморит, фронтит, тонзиллит).
- Чьи кровные родственники страдают аллергозами.
- Злоупотребляющих медикаментами, особенно с антибактериальной и антимикотической активностью. В том числе, антибактериальными средствами гигиены.
- Грешащих употреблением явных аллергенов и фаст-фуда (шоколад, кетчупы, яйца, цитрусы).
Иногда экзема рассматривается не как самостоятельное заболевание, а как синдром, сопутствующий основной патологии.
Признаки экземы
Характерной чертой этого заболевания считается сильнейший зуд кожи и совместное присутствие в очаге элементов сыпи на всех 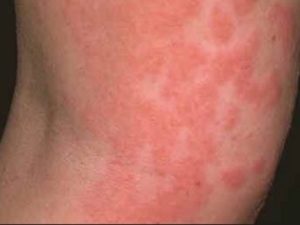 стадиях образования и заживления:
стадиях образования и заживления:
- покраснение;
- узелки (папулы);
- пузырьки (везикулы);
- эрозивные образования с мокнутием;
- корки (струп);
- шелушение.
Высок риск присоединения вторичной инфекции, тогда могу появляться пустулезные (гнойничковые) высыпания. Зуд интенсивный и изматывающий, вызывает нервные расстройства у пациентов и хроническую бессонницу.
Виды экзематозных поражений
Дифференцируют эту патологию по течению, локализации (месту расположения очага), по этиологии (основным причина, ее спровоцировавшим ее развитие), клинике. В случае когда ведущая причина развития экземы аллергическая, болезнь может протекать в острой форме, в виде вялотекущего хронического процесса и в подострой форме. Выделяют:
- собственно экзему (истинную или идиопатическую);
- микробную;
- микотическую;
- себорейную;
- профессиональную;
- детскую;
- варикозную;
- дисгидротическую и мозолевидную;
- сикозиформную экзему;
- и экзему сосков.
Идитопатической истинная экзема названа потому, что корни проблемы так и не были найдены. При этой патологии высыпания симметричны, обычно расположены на конечностях. Начинается заболевание с острой эритемы (сильного покраснения). Затем высыпают меленькие пузырьки, которые быстро вскрываются, истекая серозной жидкостью, поверхность становится влажной, затем подсыхает и берется корками. Далее наступает эпителизация. Процесс течет волнообразно. Больного мучает сильный зуд, приводящий к бессоннице.
Микробная форма возникает на месте гнойной инфекции (свищей, гнойных ран, ссадин, трофических язв). Очаги крупные, прослоек здоровой кожи нет, покрыты гнойным струпом. Такие эрозии асимметричны, склонны к периферическому расширению.
Микотический вариант развивается, как аллергия на продукты жизнедеятельности грибковых колоний. Это одна из форм вылечить которую очень сложно. Очаги такой экземы крупные, четко очерченные несимметричные.
Себорейная форма болезни развивается в местах богатых сальными железами у лиц, страдающих от себореи. В носогубных складках, на щеках, за ушами и на голове. Очаги похожи на гирлянды, покрыты желтовато-бурыми папулами.
Профессиональная развивается под влиянием производственных вредностей в месте контакта с агрессивной средой.
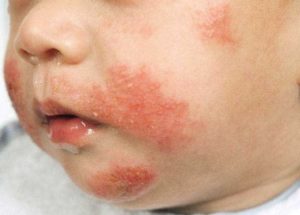 Для детской формы патологии характерно сильное мокнутие. В грудном возрасте эту патологию называют экссудативным диатезом.
Для детской формы патологии характерно сильное мокнутие. В грудном возрасте эту патологию называют экссудативным диатезом.
Варикозная форма болезни развивается чаще на нижних конечностях по ходу воспаленных и расширенных вен или вокруг трофических язв.
Характерным местом локализации для дисгидротической и мазолевидной формы считаются подошвы и кисти рук с ладонной стороны. Характерно слабое проявление эритемы и ярко выраженный гиперкератоз (утолщение кожи) на месте пузырьков.
Сикозиформная экзема развивается у лиц с хроническим воспалением волосяных фолликулов стафилококковой природы. Очаги мокнущие и сильно зудят.
Экзема у женщин на сосках характеризуется наличие пунцовых очагов, трещин, местами покрытых струпом и чешуйками. Эта форма развивается как осложнение чесотки или при травмах в результате не грамотного приложения ребенка к груди.
Основные принципы лечения
Для терапии этого изматывающего недуга используют средства общего и местного действия, медикаментозную терапию и физиотерапевтические процедуры. Тактика лечения предполагает купирование зуда и кожных проявлений и лечение основной причины болезни.
Общие методы
Как лечится аллергическая экзема зависит от формы, которую принимает патология и от ведущего этиологического фактора, но при любом виде подтвержденной экземы используют:
- антигистамины (Супрастин, Димедрол, Лоратадин, Эриус);
- седативные препараты (препараты валерианы или пустырника, комплексные средства);
- глюкокортикостероиды (гидрокортизон, Переднизолон).
Это основная линия терапии. Антигистамины используют в виде местных средств: мазей, гелей, спреев, болтушек, примочек. И в виде лекарств общего действия (таблеток и инъекций) совместно с успокаивающими препаратами. Если лечение было безуспешным или патология носит хронически-волнообразный характер пациентам назначаю глюкокортикостероиды. Дополнительной терапией служат:
- витаминные препараты (группы В и С);
- пре-, про-, симбиотики (Максилак, Бифиформ)
- грязелечение;
- озонотерапия;
- криотерапия;
- лазерная коррекция;
- облучение УФЛ;
- гипоаллергенная диета.
Врач подбирает индивидуально сочетание общих и местных средств. Иногда приходится несколько раз менять набор препаратов, чтобы подобрать наиболее эффективных комплекс. Особенно трудно бороться с экзематозными высыпаниями на руках. Учитывая, что кожа верхних конечностей подвергается постоянному воздействию агрессивных факторов внешней среды лечение обычно длительное. Приходится прибегать к специальным мерам (ношению защитных перчаток, повязок и т.д.), нельзя мочить руки в горячей воде, желательно избегать контакта с моюще-чистящими средствами.
Специфические методы
Это медикаментозная терапия, направленная на устранение ведущей причины заболевания. Если экзема носит микробный характер, назначают антимикробные средства, лечение бактериальной экземы предполагает применение антибиотиков. Если есть очаги хронической инфекции, их нужно санировать. При развитии варикозной болезни, назначаются препараты для лечения этого заболевания (ангиопротекторы, венотоники, антиагреганты).
Вспомогательные меры
Желательно устранить контакт с аллергеном, если это возможно или свести его к минимуму. Для стирки одежды и постельного белья следует использовать гипоаллергенные порошки. В одежде рекомендуется предпочитать натуральные ткани, не раздражающие кожу. Гипоаллергенная диета должна стать правилом жизни. По возможности желательно находиться в помещении с комфортным микроклиматом, не стимулирующим выделение пота. Лечение экземы не обходится без скрупулезного соблюдения норм гигиены. Водные процедуры при обширных очагах поражения придется минимизировать. Но в этом случае нужно советоваться со специалистом, потому что некоторым пациентам (особенно в педиатрии) помогают ванны с отваром дубовой коры, ромашки или череды. Мелкие пузырьки можно обрабатывать раствором Фукорцина или любыми спиртосодержащими растворами анилиновых красителей (1-2%).
Причины появления сыпи при крапивнице
Сыпь — обязательный атрибут крапивницы. И ее причины зависят от разновидности заболевания. Есть два основных типа патологии:
- Аллергический. При первом контактировании с веществом-провокатором он «запоминается» тучными клетками — посредством механизма с участием иммуноглобулина Е. При повторном контактировании с аллергеном организм проявляет гиперчувствительность и выдает немедленную реакцию. В кровь выбрасывается большой объем гистаминов, интерлейкинов и прочих веществ. Иммунная система воспринимает его как чужеродный и вредоносный организм.
- Псевдоаллергический. Формируется из-за воздействия внутренних и внешних факторов. Таких как бактериальный и вирусные инфекции, чрезмерная физнагрузка, температурные перепады. Иммуноглобулин Е и иммунная система в данном случае не затрагиваются.
Высыпания при обоих типах различны. Фото сыпи крапивницы есть в сети.
Цепочку внутренней реакции можно описать следующим образом: при контакте с веществом-провокатором проницаемость капиллярных стенок увеличивается.
Это приводит к возрастанию объема тканевой жидкости, кровь интенсивно приливает к коже, истонченные стенки капилляров не справляются и появляются зуд, покраснение, высыпания.
Список возможных аллергенов, приводящих к сыпи:
- пищевые продукты (море- и пчелопродукты, бобовые и орехи, фрукты);
- медикаменты (чаще — антибиотики, обезболивающие и противовоспалительные);
- бытовые средства (включают в состав агрессивные вещества);
- парфюмерные и косметические средства;
- пыль;
- животная шерсть и пух;
- яд насекомых (выделяется при укусе пчел, муравьев, шмелей и т.д.).
Это — наиболее распространенные случаи. Однако есть специфические аллергены вроде солнечного излучения и вибрации бытовых приборов. Что именно вызвало высыпания, выясняется в кабинете врача.
Симптоматика
Для крапивницы характерна сыпь в виде волдырей розовато-красного оттенка, которые слегка возвышаются над кожной поверхностью.
При аллергической форме высыпания отличаются следующими характеристиками:
- интенсивный зуд за несколько минут до появления сыпи;
- ярко-красный подтон образований (после надавливания приобретают белесый цвет);
- размер отдельных образований от 2-3 мм до 10-15 см;
- ровные и ясно очерченный края волдырей;
- область вокруг волдыря также красноватая.
Псевдоаллергическая уртикария имеет несколько видов высыпаний в зависимости от подтипа. Однако в целом они такие же, как и при аллергической.
Итак, какая сыпь при крапивнице:
- Солнечная крапивница. Мелкая сыпь с волдыристыми образованиями до 1-2 мм в диаметре. Цвет розовый, вокруг — красная окантовка. Проявляется через несколько минут после солнечного воздействия.
- Холодовая. Сыпь появляется неравномерно: либо сразу после воздействия холода, либо — спустя 10 часов. Размер волдырей — от совсем мелких точек до больших пятен. Локализация — на месте холодового воздействия.
- Аквагенная. Высыпания образуются на самых нежных участках и напоминают ожоги. Нередко прогрессируют. Кожа становится очень сухой. Иногда сыпи может не быть — только зуд.
- Механическая. Может проявляться в двух вариантах. Первый — царапинообразные волдыри, возвышающиеся над кожей и сильно зудящий. Ночью зуд интенсивнее. Второй вариант — круглые светлые волдыри с темно-красной окантовкой.
- Стрессовая. Образования крупные и округлые, могут сливаться в одно или несколько пятен. Оттенок розоватый и бледный. Иногда центр может быть белым, а окантовка — розовой.
- Холинергическая. Сыпь мелкая. Иногда настолько, что незаметна. Обычно выходит в верхней части туловища — на предплечьях, груди, спине, шее.
Таким образом, следует различать сыпь по типу крапивницы. При хронической уртикарии образования имеют правильную форму и ясно очерченные края. Локализация непостоянна и спонтанна. Цвет — менее красный, чем при остром протекании.
Высыпания у детей
Детские высыпания практически не отличатся от клинической картины у взрослых. Однако они более мелкие и могут проявляться быстрее и обильнее — из-за неокончательной сформированности иммунитета. Кроме того, высыпания могут выйти на слизистых — это происходит чаще, чем у взрослых.
Сыпь в виде крапивницы может перейти в розовато-коричневые узелковые образования. Напоминают мелкие пузырьки. Их важно не расчесывать. В противном случае сформируются эрозии и корки.
При длительном протекании сыпи симптомы могут осложниться. Появятся:
- беспокойность и раздражительность;
- проблемы с аппетитом;
- рвота;
- запор или понос.
Чаще всего патология проявляется из-за пищевых продуктов. Особенно при экссудативном диатезе, которым нередко страдают дети на искусственных смесях.
Следующие по распространенности причины — прогрессирование инфекции, аллергия, патологии ЖКТ и чувствительность к бытовым или косметическим препаратам.
Как правило, уртикария бесследно уходит примерно к 3-7 годам. Однако в редких случаях она может остаться на всю жизнь или перейти в другое заболевание — диффузный нейродермит.
Лечение сыпи при крапивнице
При сыпи крапивницы причины и лечение определяются доктором. Он исследует патогенез и назначит подходящие меры. Однако в любом случае первоочередная мера — исключить из жизни пациента провоцирующие факторы.
Пути терапии могут включать:
- Медикаментозные препараты внутреннего приема. Делятся на два типа — средства немедленной помощи и препараты курсовой терапии. Первые применяются однократно в сложных случаях, когда симптоматика осложняется. Как правило — в виде инъекций адреналина и других средств. Вторые назначаются врачом и часто включают сорбенты, антигистаминовые средства, иммуностимуляторы и кортикостероиды. Желательно применять медикаменты последних поколений.
- Лекарства наружного применения. Успокаивающие и антиаллергенные мази, кремы, гели. Применяются на всех стадиях болезни.Особенно эффективны в самом начале.
- Физиотерапия. Воздействие на больные участки ультразвуком, обучение ультрафиолетом, обработка кожи аппаратом Дарсонваль. Также могут назначить прием радоновых и сульфидовых ванн.
- Витамины. Нужны для улучшения иммунной функции. Нередко назначаются В-витамины, РР, С и А. Также будут полезны минералы вроде магния.
- Диета. Первоочередно — отказ от потенциальных продуктов-провокаторов. Во вторую очередь — правильный и разнообразный рацион, содержащий большой объем зелени, овощей и белков. В некоторых случаях показаны бифидобактерии.
Терапию важно начинать как можно раньше. В противном случаев сыпь может дать осложнения, а при определенных обстоятельствах — перейти в хроническую форму.
Профилактика сыпи и возможные последствия
В первую очередь важно регулярно показываться врачу — чтобы верно диагностировать патологию. Сыпь, похожая на крапивницу, может быть симптомом краснухи.
Остальные профилактические меры:
- забота о состоянии иммунной системы;
- регулярное применение успокаивающих и увлажняющих кремов и гелей;
- отсутствие перенапряжение и длительного стресса;
- избегание находиться в душном не проветриваемом помещении;
- ношение свободной одежды и обуви из натуральных материалов;
- периодический прием успокоительных (обговаривается индивидуально с доктором);
- регулярные легкие закаливания;
- соблюдение показанной диеты.
Также возможно применение народной медицины, однако предварительно стоит проконсультироваться в больнице.
Если протекание патологии хроническое, осложнения могут развиться по двум путям:
- Развитие инфекции. У пациента может сформироваться и прогрессировать грибковое или бактериальное заболевание. Причина — попадание возбудителя в поврежденные участки кожи, чему может способствовать расчесывание или длительная терапия антибиотиками.
- Гиперпигментация. Развивается вследствие продолжительного нахождения по солнцеизлучением. Лицам с хроническим протеканием уртикарии категорически противопоказано долго находиться на прямом солнце, а также пользоваться солярием.сыпь похожая на крапивницу
Также, во всех случаях крапивницы, у некоторых больных симптоматика может осложняться отеком Квинке. Отек обычно поражает лицо и гортань, вызывая проблемы с дыханием. Если вовремя не предпринять действия, возможен летальный исход.