Зондирование слезного канала у новорожденных считается крайним этапом лечения дакриоцистита. В случаях, когда консервативная медицина оказывается бессильной, рекомендуется прибегать к такой манипуляции. В чем ее суть, какие показания и противопоказания, а также другие рекомендации по уходу за больными глазками малыша описаны в этой статье.

Содержание
Содержание
- Причины развития дакриоцистита новорожденных
- Признаки непроходимости
- Зондирование слезного канала у новорожденного с целью уточнения причины воспаления
- Тактика лечения после установления диагноза
- Процедура проведения зондирования
- Мамины вопросы
- Видео по теме
Причины развития дакриоцистита новорожденных
Можно выделить причины, связанные с аномалиями развития слезного пути и возникшие вследствие каких-то проблем при нормальном развитии системы образования и выведения слез.
Врожденные причины:
- Аномалии развития глаз, век, костей черепа, носа.
- Нарушения строение лица при некоторых генетических патологиях.
- Узкий и короткий носослезный канал.
Причины, не связанные с дефектами развития
- Непроходимость слезного канала из-за закупорки его пробкой.
- Инфекции глаза.
- Опухоли.
Закупорка слезного канала слизистой пробкой — самая распространенная причина, требующая проведения зондирования.
 В период внутриутробного развития слезные точки и проток ребенка прикрыты пробкой — тонким слоем соединительной ткани. Когда ребенок рождается и делает первый вдох, эта пленочка лопается за счет давления воздуха в носу. Иногда такого не случается, например, из-за слишком плотной пленки или из-за слабого первого крика. Пленка остается во внутреннем уголке глаза над отверстиями, через которые слезы должны выливаться в носик или в носослезном канале, внутри. Слезы образуются постоянно (они нужны для нормальной работы глаза), а стекать им некуда. Скапливаясь в любом месте носослезного хода, они застаиваются, вызывают воспаление, растягивают ткани с образованием воспаленного мешочка.
В период внутриутробного развития слезные точки и проток ребенка прикрыты пробкой — тонким слоем соединительной ткани. Когда ребенок рождается и делает первый вдох, эта пленочка лопается за счет давления воздуха в носу. Иногда такого не случается, например, из-за слишком плотной пленки или из-за слабого первого крика. Пленка остается во внутреннем уголке глаза над отверстиями, через которые слезы должны выливаться в носик или в носослезном канале, внутри. Слезы образуются постоянно (они нужны для нормальной работы глаза), а стекать им некуда. Скапливаясь в любом месте носослезного хода, они застаиваются, вызывают воспаление, растягивают ткани с образованием воспаленного мешочка.
Признаки непроходимости
- Слезный застой. Можно увидеть, как даже у неплачущего малыша на нижнем веке и в уголке глаза скапливаются слезы.
- Хроническое слезотечение.
- Появление обильных выделений в глазах после сна. В народе это называют «закисший глазик».
- Припухлые веки.
- При утреннем туалете во время обработки глаз можно увидеть появление выделений из одного или обоих глаз. Выделения могут быть белесого, желтоватого, зеленого оттенка в зависимости от стадии процесса.
При отсутствии лечения симптомы усугубляются.
- Малыш реагирует плачем на прикосновение к глазу, особенно к уголку. Это говорит о боли.
- Сначала уголок, а затем глаз и верхняя часть носа становятся красными и отечными.
- Во внутреннем углу глаза скапливается гной.
- Формируется мешочек с гнойным содержимым.
Если и далее игнорировать эти симптомы и не провести зондирование слезного канала у новорожденных или другое лечение, развивается флегмона (гной распространяется по клетчатке), возможен прорыв гноя в носовые пазухи, головной мозг с развитием менингита.
Зондирование слезного канала у новорожденного с целью уточнения причины воспаления
 Если врач подозревает у ребенка дакриоцистит, то он проводит комплекс диагностических мер, которые позволят выявить причины данных симптомов и определить, на каком уровне возник застой слезной жидкости. Диагностирует и лечит это заболевание окулист (офтальмолог).
Если врач подозревает у ребенка дакриоцистит, то он проводит комплекс диагностических мер, которые позволят выявить причины данных симптомов и определить, на каком уровне возник застой слезной жидкости. Диагностирует и лечит это заболевание окулист (офтальмолог).
- Осмотр для определения состояния слезных точек.
- Мазок для исключения инфекции.
- Канальцевая проба. В глаза закапывается специальное красящее вещество — капли колларгол, напоминающие по цвету йод. В среднем за 5 минут колларгол должен исчезнуть: слезы растворяют его и уносят в носослезный проток. Если он задерживается дольше, есть основания предполагать затруднение оттока слез. Если же капли не исчезают дольше 10 минут, то слезный каналец считается непроходимым.
- При подозрении на затруднение или отсутствие оттока проводится носовая проба Веста. Она проходит практически одинаково с канальцевой, но в ноздрю со стороны проверяемого глаза закладывается ватная турунда, скрученный рыхлый жгутик. Если отток затруднен, то турунда окрашивается колларголом за 5 и больше минут. Если оттока нет совсем, то вообще не окрашивается.
- Необходима консультация оториноларинголога (ЛОР) для исключения патологии носа и черепа.
Тактика лечения после установления диагноза
Если выясняется, что проблемы с глазиком связаны с дакриоциститом, и возраст ребенка не превышает 4 — 6 месяцев, то используется двухэтапная схема лечения.
1 этап. Учитывая анатомо-физиологические особенности новорожденного и высокую вероятность того, что застой пройдет самостоятельно назначаются:
- Туалет глаз. Делают не менее двух раз в день. Используется кипяченая теплая вода или раствор фурацилина. Для каждого глаза используют отдельный ватный шарик или диск, который смачивают и проводят от наружного угла глаза к внутреннему (можно два-три раза).
- Массаж глаза в области слезного мешка. Его могут делать родители или бабушка, дедушка ребенка. Ногти взрослого, проводящего массаж, должны быть коротко подстрижены, лак недопустим. Перед массажем руки взрослого моются с мылом, высушиваются чистым полотенцем.
Техника массажа
- Снаружи носика примерно от его середины аккуратными надавливающими круговыми движениями указательным пальцем выдавливать содержимое канальца кверху. Дойти до внутреннего уголка глаза («мясца») — 7—10 раз.
- Собрать выделившийся гной или жидкость с помощью ватного диска.
- Круговыми надавливающими движениями начиная от области «мясца» скользить пальцем вниз, к крылу носа. — 5 — 8 раз.
- Надавливая и вибрируя пальцем массировать внутренний уголок глаза — не менее 10 секунд.
- Снова удалить выделения чистым ватным диском.
- Закапать лекарство по назначению врача.
Такой массаж осуществляют ежедневно, не менее 6 раз в сутки, в течение 1 — 3 месяцев по назначению врача.
Если массаж не помог или возраст ребенка приближается в 8 —12 месяцам, то проводится зондирование слезного канала — 2 этап лечения.
Процедура проведения зондирования
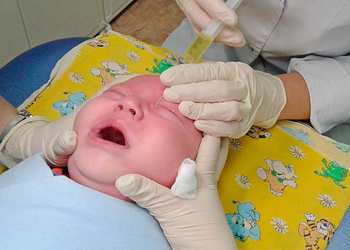
Зондирование проводят в поликлинике, в процедурном кабинете окулиста. Ребенка необходимо запеленать, чтобы он не размахивал руками. Мама (или медсестра) удерживают ребенка на руках, фиксируя голову.
В глазик закапывается анестезирующее средство (заморозка), благодаря которой ребенок не ощущает боли. Плач ребенка при проведении зондирования связан с испугом, непривычными ощущениями и манипуляциями.
Сначала зондируется (бужируется) верхнее отверстие, для чего веко оттягивают кверху. Затем проводится бужирование нижней точки и веко оттягивается книзу. В точки вводят конический инструмент для зондирования (зонд Зихеля), который расширяет их, его извлекают и вводят зонд Боумена. Зонд ведется по направлению к кости горизонтально, затем его разворачивают передним концом вниз и ведут вертикально. По пути хода зонда прорывается застывшая пленка. Далее слезный канал промывается лечебным раствором.
После зондирования
- В течение 1— 2 недель продолжается массаж слезных каналов.
- Назначают глазные капли с антибиотиками.
- В назначенное время показать ребенка врачу для оценки качества процедуры.
Мамины вопросы
- Может ли процедура зондирования проводится больше 1 раза?
Да, может. Примерно у 10 — 15% детей возникает необходимость повторной процедуры.
- Почему врач настаивает на зондировании слезного канала в таком раннем возрасте?
Потому что когда начинают прорезаться зубы, слизистая носа и слезного канала отекает, манипуляция болезненна и технически сложнее.
- Говорят, что иногда после зондирования нужна операция. Почему оно не помогло?
Как правило, связано это с серьезными патологиями, например, аномальным строением черепа или носа.
Причины непроходимости слезных каналов и показания к операции
Непроходимость слезного канала у некоторых новорожденных образуется следующим путем. Когда малыш находится еще в материнской утробе, его глаза защищены так называемой желатиновой пленкой, размещенной как раз в слезных каналах. Она предотвращает попадание околоплодных вод в слезные протоки, а также нос и дыхательные пути.
Когда ребенок рождается и первый раз кричит – от напряжения пленка лопается. В редких случаях такой процесс все же не происходит. Из-за того, что она сохраняет свою целостность – нет возможности для выхода слез, они накапливаются в слезном мешке и вызывают воспалительный процесс. Описанное явление является причиной дакриоцистита.
Симптомы наличия заболевания
- при легком надавливании на слезную пазуху из глаза вытекает гной;
- беспрерывное течение слез в любом состоянии ребенка либо их абсолютное отсутствие;
- гной выделяется без стимулирования.
При наличии указанных симптомов с целью окончательной постановки диагноза врач прибегает к таким манипуляциям: заливается специальная окрашивающая жидкость в глаз ребенка. Перед самой процедурой в ноздри необходимо поместить ватные жгуты. Необходимо подождать 5 минут, дать раствору стечь по всей слезной протоке.
Об отсутствии нарушений говорит окрашенная вата, так как в норме жидкость преодолевает слезный канал и попадает в нос. Если же окрашивание не случилась – врач диагностирует непроходимость каналов и назначает зондирование слезных каналов. Стоит учитывать, что лучше проводить вмешательство деткам, которым уже исполнилось 2-3 месяца, не раньше.
Если же ситуация экстренная, альтернативные методы лечения не помогли – зондирование можно провести и раньше. Родителям необходимо в обязательном порядке узнать информацию, почему гноятся глаза у новорожденному. Вовремя выполненные рекомендации помогут избежать серьезных проблем со зрением.
Показания для зондирования
- воспаление слезных каналов и мешка приобрело статус хронического;
- альтернативные методы лечения (капли, массаж) не помогают;
- беспрерывное течение слез;
- врач ставит под сомнение нормальность развития слезного канала.
Если все указанные симптомы присутствуют – зондирование слезных каналов у младенцев неизбежно, в противном случае дакриоцистит у новорожденных приведет к более плачевным последствиям, вплоть до лишения зрения.
Подготовка малыша к зондированию
 Операцию проводит детский врач-офтальмолог с высокой квалификацией в специально оборудованном глазном кабинете или клинике.
Операцию проводит детский врач-офтальмолог с высокой квалификацией в специально оборудованном глазном кабинете или клинике.
5 этапов подготовки к процедуре:
- Окончательный диагноз должны подтвердить на консультации отоларинголога, чтобы убедиться в отсутствии врожденного искривления перегородки носа.
- Сдается общий анализ крови, чтобы проверить свертываемость.
- За несколько часов до операции не разрешено кормить маленького пациента, чтобы исключить возможность срыгивания во время проведения.
- Перед самой манипуляцией грудничка необходимо туго запеленать, чтобы исключить вероятность хаотичного движения руками и ножками.
- Лучше, чтобы ребенок был выспавшийся и в хорошем настроении.
Как выполняется операция
Процедура зондирования проводится с применением местной анестезии и длится не больше 10 минут.
- Ребенку закапываются в глаза капли с обезболивающим эффектом.
- В слезные каналы врач вводит специальный стерильный инструмент под названием «зонд Зихеля», который имеет коническую форму.
- Благодаря особенной форме канальцы расширяются.
- Затем врач использует «зонд Боумена», который за счет своей длины вводится на необходимую глубину и разрывает пленку.
- Далее слезный канал нужно обильно промыть физиологическим раствором и продезинфицировать специальным средством.
- Последним этапом считается манипуляция с закапыванием окрашивающего раствора в глаза, описанная выше. Если ватка в носу приобретает цвет закапанной жидкости – это свидетельствует об успешном проведении операции.
Послеоперационный уход
Зондирование слезного канала у детей до года хоть и не занимает много времени, но считается микрооперацией, после которой пациенту положен специальный уход. После процедуры требуется выполнение следующих рекомендаций:
- несколько месяцев избегать вероятности простудиться или заболеть насморком (чтобы не допустить рецидива);
- проведение массажа слезных каналов в течение 7 дней;
- на протяжении недели закапывать в глаза специальные антибактериальные капли или закладывать мазь согласно прописанной дозировке.
В таблице приведены часто назначаемые после операции зондирования препараты.
| Название (форма выпуска, объем), возрастная категория | Способ применения, дозировка | Противопоказания | Побочные реакции | Средняя цена, руб. |
| ВИТАБАКТ (капли 0,05%, 10 мл), с рождения | В послеоперационном периоде препарат закапывают в конъюнктивальный мешок по 1 капле 3-4 раза/сут. | Повышенная чувствительность к компонентам препарата | Редко аллергические реакции в виде конъюнктивальной гиперемии | |
| ВИГАМОКС (капли 0,5%, 5 мл), от 1 года | Закапывают по 1 капле в пораженный глаз 3 раза в день | Повышенная чувствительность к любому из компонентов препарата или к другим хинолонам | Боль, раздражение и зуд в глазу, синдром «сухого» глаза, гиперемия конъюнктивы, гиперемия глаза | |
| ФЛОКСАЛ (мазь, 3 г), с рождения | 1,5 см полоски мази закладывают за нижнее веко пораженного глаза 2-3 раза/сут. | Повышенная чувствительность к компонентам Флоксала | Аллергические реакции, преходящая гиперемия конъюнктивы, чувство жжения, дискомфорт в глазах, зуд и сухость конъюнктивы, светобоязнь, слезотечение | |
| ЛЕВОМИЦЕТИН (капли 0,25%, 10 мл), от 1 года | Препарат закапывают в конъюктивальный мешок по 1 капле 3-4 раза/сут. | Угнетение кроветворения, заболевания кожи (псориаз, экзема, грибковые заболевания), новорожденные дети, индивидуальная непереносимость препарата | Возможно развитие аллергических реакций | |
| ТОБРЕКС (капли 0,3%, 5 мл), с рождения | Препарат закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза (или глаз) каждые 4 ч. | Повышенная чувствительность к компонентам препарата | Аллергические реакции | |
| ОФЛОКСАЦИН (капли 0,3%, 5 мл), от 1 года | Препарат закапывают по 1 капле в конъюнктивальный мешок больного глаза 2-4 раза в день. | Повышенная чувствительность к компонентам препарата и другим производным хинолонов | Преходящее жжение или дискомфорт в глазу, гиперемия конъюнктивы, нечеткость зрения, боли в глазу, ощущение зуда |
При одновременном применении Витабакта с другими офтальмологическими препаратами перерыв между закапываниями должен составлять не менее 15 минут.
Длительное применение антибиотика Вигамокса может приводить к избыточному росту невосприимчивых микроорганизмов, в том числе грибов. В случае возникновения суперинфекции необходимо отменить препарат и назначить адекватную терапию.
При использовании Флоксала имеется условие – при одновременном применении более одного препарата мазь следует использовать последней.
Если врач назначил Левомицетин, стоит знать, что у новорожденных печень недостаточно развита, чтобы связывать хлорамфеникол (активное вещество препарата), поэтому он может накапливаться в токсической концентрации и приводить к развитию «серого синдрома». В первые месяцы жизни капли назначают только по жизненным показаниям, при тяжелых случаях дакриоцистита у грудничков.
Тобрекс – антибиотик широкого спектра действия из группы аминогликозидов. Длительное применение этих глазных капель, как и в случае использования других антибиотиков, может привести к усиленному росту невосприимчивых микроорганизмов (также грибов). Рекомендуется делать посев до и после окончания лечения, если клинический результат неудовлетворительный.
Офлоксацин – эффективные капли при дакриоцистите новорожденных. Хоть данных о передозировке не существует, но в случае применения избыточной дозы препарата глаза следует промыть чистой водой комнатной температуры.
Возможные последствия процедуры

Поскольку зондирование относится к категории оперативных вмешательств, данная процедура может иметь ряд осложнений. Частым нежелательным последствием является рубец, который образовывается в месте прокола слезного канала. В таком случае увеличивается вероятность повторной закупорки протоки.
Реже может возникнуть индивидуальная реакция маленького организма на местную анестезию. Чтобы минимизировать вероятность появления неожиданных последствий после операции – стоит тщательно подготовиться к ее проведению, а также строго выполнять абсолютно все предписания врача.
Когда может понадобиться повторное вмешательство хирурга
Практически 100% проведенных операций зондирования слезного канала завершаются благополучно, и достигается желаемый эффект. Бывает очень редко, что улучшение в состоянии маленького пациента не наступает. В таком случае ребенок наблюдается месяц и потом повторно направляется на процедуру. Эффект от зондирования отсутствует по таким причинам:
- изначально неправильная диагностика (проблема заключается не в остром дакриоцистите);
- зонд проник на маленькую глубину, не достигнув пленки;
- после операции образовался рубец, который повторно закупорил протоку и вызвал воспаление.
Если улучшение не наступило по одной из последних двух причин – есть смысл в проведении повторного зондирования слезного канала.
Противопоказания к проведению операции
Есть 2 причины для отказа от операции:
- искривление перегородки носа;
- острое гнойное воспаление слезного мешка и окружающих его тканей (флегмона).
Если ребенок родился с уже искривленной носовой перегородкой или имеет врожденные аномалии в строении слезных каналов – делать зондирование просто не имеет смысла, так как нужны другие операции хирургического вмешательства.
В этих случаях делать процедуру нежелательно, так как ход операции может быть незапланированным, а последствия губительными. Но, тем не менее, в некоторых вариантах врачи всё-таки делают операцию и с противопоказаниями, так как каждый случай индивидуален. Если же при гнойном воспалении попытаться провести зондирование – можно усугубить ситуацию еще больше.
Альтернативные методы лечения без зондирования
При первичном обращении с проблемой врожденного дакриоцистита у новорожденного к врачу обычно назначается более консервативное лечение:
- специальный массаж;
- промывание глаз;
- закапывание капель.
Выполнение указанных рекомендаций в комплексе предотвращает операцию зондирования в 80 из 100 случаев. Если же манипуляции альтернативного лечения дакриоцистита у новорожденных не дали желаемого результата – назначается хирургическое вмешательство.
Касательно массажа стоит уточнить, что относится он к классу лечебных, поэтому перед проведением обязательно стоит узнать у доктора о технике, частоте, продолжительности его проведения.
Существует несколько общих правил выполнения массажа новорожденным при дакриоцистите:
- Руки необходимо тщательно вымыть, вытереть насухо. Ногти подстричь и подпилить, чтобы избежать нежелательного травмирования нежной кожи или слизистой глаза.
- Массажные движения рекомендовано выполнять мизинцем, круговыми движениями.
- После проведения массажа – промыть глаза ребенку, удалить из глаз все выделения. Промывать глаза можно приготовленным в домашних условиях настоем ромашки, чайной заваркой или раствором фурацилина. Жидкость должна быть комнатной температуры и каждый раз свежеприготовленной. Подробнее про то, как промывать глаза новорожденному рассказывается в отдельной статье.
- Закапать конъюнктиву специальными глазными антибактериальными каплями. Желательно, чтобы данный этап попадал на время перед сном – тогда эффект от препарата проявится лучше.
Зондирование слезного канала у новорожденных – процедура серьезная, но имеет и положительные стороны: скорость проведения, безболезненность для маленького пациента, невысокая цена. Когда существует необходимость в ее проведении – лучше не мешкать, а ускорить наступление счастливого момента для крохи.
Коротко о симптомах и причинах проблемы
При развитии ребенка внутриутробно глаза защищены пленочной пробкой, предохраняющей слезный канал от попадания околоплодной жидкости. Если во время рождения пленка не лопнула, в слезном мешочке начинает собираться жидкость, служащая подходящей средой для развития всевозможных бактерий и грибков. Также перекрыть слезный канал может искривленная носовая перегородка при врожденной аномалии.
Если недостаток замечен в роддоме, операция назначается в возрасте до 6 месяцев. Ранняя ликвидация патологии обеспечивает положительный эффект в 85 — 95% случаев. После года пленка постепенно твердеет, что осложняет лечение. У детей старшего возраста чаще случается рецидив, требующий повторного оперативного вмешательства.
Предварительно проводится полная диагностика, чтобы исключить заболевания с похожими симптомами.
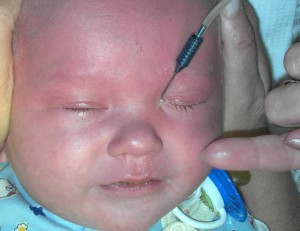
Признаки патологии слезного канальца:
- наличие припухлости в уголке глаза со стороны переносицы;
- слезотечение в то время, когда младенец не плачет;
- гнойные или слизистые выделения из одного или обоих глаз;
- слезки выступают, но не текут по щекам;
- после сна часто слипаются ресницы.
 Иногда симптомы врач путает с конъюнктивитом, назначая капли, лечение которыми не приносит облегчения. Затем ребенок направляется на обследование к глазному врачу. Необходимая диагностика:
Иногда симптомы врач путает с конъюнктивитом, назначая капли, лечение которыми не приносит облегчения. Затем ребенок направляется на обследование к глазному врачу. Необходимая диагностика:
- консультация окулиста, при которой подтверждается закупорка слезного канала у детей;
- анализ крови на скорость свертывания;
- биомикроскопия обоих или одного глаза;
- бакпосев содержимого слезного мешка, чтобы определить причину возникновения и реакцию на лекарства, назначенные окулистом;
- проба Веста, позволяющая проверить проходимость слезного пути. В один или оба глаза малыша закапывается подкрашенная специальным красителем жидкость, а в носовую полость вставляется ватная турундочка. Если жидкость свободно проходит в нос и на ватке появляется пятно краски, то проходимость канальца не нарушена;
- если предпринятых исследований недостаточно, назначается консультация других специалистов.
При выявлении непроходимости слезного прохода врач рекомендует провести зондирование. В зависимости от состояния малышу назначают массаж слезного мешочка. Его делает доктор амбулаторно и родители дома.
Процедура показана при дакриоцистите у детей, прочтите подробнее про эту болезнь.
Что провоцирует заболевание
Причиной непроходимости канала выступают:
- наследственная патология, передаваемая на генном уровне;
- получение травмы;
- гайморит, блефарит, туберкулез;
- непроходимость, вызываемая сифилисом;
- искривление носовой перегородки;
- атеросклероз.
Причины закупорки слезного канала могут иметь врожденные или приобретенные истоки.
Если не предпринимать лечебных мер, то гнойное выделение может заразить другой глаз, инфицировать ухо, перетечь в головной мозг. Откладывание операции по надуманным причинам способно вызвать осложнение: потерю или ослабление зрения. Если непроходимость канала для слез вызвана врожденными причинами, помочь малышу можно только после достижения шестилетнего возраста.
Как подготовиться к процедуре
Чтобы операция зондирования прошла успешно, необходимо правильно к ней подготовиться. За несколько дней по рекомендации врача следует настроить режим питания таким образом, чтобы ко времени процедуры малютка не принимал пищи, как минимум, 3-4 часа. Такое воздержание необходимо для детей возрастом до 6 лет.
- Следует отказаться от приема лекарств, несовместимых с анестезией и препаратами, которые будут применяться при оперативном вмешательстве.
- Желательно подготовить необходимое белье и пеленки, чтобы туго спеленать грудничка, предупреждая непреднамеренные движения ручками во время операции.
- Необходимо пройти консультацию у педиатра, чтобы исключить воспалительные простудные заболевания, дающие похожие симптомы.
Как проходит операция
Процедура производится при полной анестезии, которая у детей до года обычно не вызывает осложнений. Если малыш капризничает, разрешается побыть с ним одному из родителей, пока наркоз не начнет действовать.
Процедура при течении без осложнений длится 10 — 20 минут. Врач вставляет в слезный канал металлический зонд, похожий на проволочку с тупым наконечником. Инструмент удаляет пленку и расширяет проход для отхождения слез. Для проверки в отверстие заливается стерильный физраствор, который без задержки и препятствий выходит через носовую полость в полном объеме. Когда маленький пациент проснется после наркоза, в большинстве случаев он чувствует себя вполне нормально. Редко случается небольшая боль в месте зондирования, проходящая в течение 1-2 суток.
Через промежуток времени, определяемый лечащим врачом, ребенка следует привести на повторный осмотр, подтверждающий успешность операции.
Если окажется, что слезный канал не функционирует, как положено, требуется повторное вмешательство, которое также проводится под полным наркозом:
- в слезные каналы вставляются силиконовые трубочки, чтобы расширить проход до определенного размера. Через 6 месяцев их удаляют под общей анестезией. Оперативное вмешательство проходит без осложнений в 80% случаев;
- используется специальный резиновый шарик, который вводится в слезный проток и постепенно наполняется физиологическим раствором. Происходит расширение канала. Затем жидкость откачивается и резиновое изделие удаляется.
Уход за глазами после операции
Чтобы обезопасить глаза от попадания инфекции после зондирования слезных каналов у младенцев, применяют капли с антибиотиками практически сразу после процедуры. Рекомендуется использовать противомикробное лечение на протяжении 5 — 7 дней.
Также обязательно делают массаж слезных протоков и мешочка, так, как показал врач.
Необходимо подготовить раствор фурацилина, положив истолченную таблетку в 100 мл кипяченой воды. Смочив ватный диск, следует протереть глазки малыша от внешнего края к внутреннему. Для каждого глаза использовать новый тампон. Надавливающими движениями пальцев не менее 10 раз пройтись по слезному каналу в направлении переносицы. Если появится небольшая отечность – ничего страшного.
У малыша могут наблюдаться некоторые явления.
- Выделение небольшого количества крови из носа считается нормальным в течение 5 — 7 дней.
- Чихание и заложенность носовых проходов отмечается на протяжении 1-2 суток.
- В течение 1-2 дней могут случаться тошнота и рвота.
- Слезотечение иногда продолжается до 2 недель.
Разрешается купаться без ограничения, тереть глаза кулачками.
Если такие симптомы присутствуют дольше, рекомендуется обратиться к врачу – возможно, потребуется повторная операция.
Если после операции у малыша слезится, опух или стал красным глазик — срочно обращайтесь к врачу!
Возможные осложнения
Хоть вмешательство и не затрагивает окружающие органы, не делаются надрезы с образованием рубцов, полной безопасности гарантировать нельзя.
Следует без промедления обратиться за медицинской помощью, если наблюдаются последствия операции:
- кровотечение из слезного канала;
- сильное покраснение глазного яблока;
- выделение мутного или гнойного содержимого из-под век;
- повышение температуры тела, озноб, лихорадка;
- ребенок стал вялым, капризным.
Как реагируют дети на наркоз:
- у каждого десятого ребенка отмечаются тошнота, головокружение, головная боль на протяжении 2-3 дней после операции;
- у 1% наблюдается незначительное проявление аллергии.
Успех операции по освобождению слезного канала от пленки, мешающей свободному оттоку слез, зависит от совместных усилий врача и родителей. Не стоит пытаться решить проблему самостоятельно. Чем дольше отсрочивается операция, тем больше неприятных последствий может развиться.
Дакриоцистит у грудничков. Почему развивается и основные симптомы
 В утробе матери малыш постоянно находится в околоплодной жидкости, которая защищает его от различных вирусов и бактерий, создает комфортные условия для развития и обеспечивает постоянную температуру около тридцати семи градусов. Поэтому организм ребеночка, создает специальные защитные барьеры для данной жидкости, чтобы она не проникла в слезные канальцы. Для этого на период внутриутробного развития они прикрыты специальной желатиновой пленкой, которая после рождения малыша самостоятельно открывается. Но у около пяти процентов новорожденных разрыва не происходит и поэтому у них развивается такое заболевание, как дакриоцистит. Его суть в том, что слезная жидкость, которая вырабатывается организмом для омывания глазного яблока, не может стекать по слезному каналу в носовой, так, как он закрыт. В результате возникает воспаление в глазу. В это время у малышей наблюдается:
В утробе матери малыш постоянно находится в околоплодной жидкости, которая защищает его от различных вирусов и бактерий, создает комфортные условия для развития и обеспечивает постоянную температуру около тридцати семи градусов. Поэтому организм ребеночка, создает специальные защитные барьеры для данной жидкости, чтобы она не проникла в слезные канальцы. Для этого на период внутриутробного развития они прикрыты специальной желатиновой пленкой, которая после рождения малыша самостоятельно открывается. Но у около пяти процентов новорожденных разрыва не происходит и поэтому у них развивается такое заболевание, как дакриоцистит. Его суть в том, что слезная жидкость, которая вырабатывается организмом для омывания глазного яблока, не может стекать по слезному каналу в носовой, так, как он закрыт. В результате возникает воспаление в глазу. В это время у малышей наблюдается:
- припухлость внутренних уголков глаз;
- постоянное слезотечение;
- закисание глаз;
- выделение гнойного отделимого.
Как правило, недуг поражает один глаз. Симптомы очень схожи с конъюнктивитом бактериального происхождения. Но если своевременно не обратиться за помощью к специалистам и не начать лечение, то вероятность присоединения к дакриоциститу еще и конъюнктивита, практически стопроцентная.
Для того, чтобы устранить проблему необходимо провести зондирование слезного канала. Процедура неприятная и даже болезненная, поэтому ее проводят под местным обезболивание.
В зависимости от того, что стало причиной непроходимости слезного канала, подбирают и метод лечения. Он может быть консервативным или оперативным. К последнему прибегают в тех случаях, когда слезоотделение нарушено в результате искривления носовой перегородки или же наблюдается врожденная аномалия слезных канальцев. Уже во взрослом возрасте также может возникнуть дакриоцистит.
Основные причины непроходимости слезного канала
 И так, закупорка слезного канала возникает в следствии следующих причин:
И так, закупорка слезного канала возникает в следствии следующих причин:
1.У новорожденных:
- аномалия внутриутробного развития;
- плотная мембрана, закрывающая слезный канал;
- патологические роды (преждевременные);
- травмирование во время родов (неквалифицированные действия акушерского персонала);
- проникновение инфекции в глаза;
- попадание воды, во время купания.
- Во взрослом возрасте, закупорка слезного канала возникает в результате:
- отечных процессов во время острых респираторных болезней;
- образования полипов в носовой полости;
- синусита;
- механического повреждения канальцев при травмах глаз или век;
- нарушения целостности костной ткани в области орбиты и носа.
Кроме того, закупорка слезного канала приводит к тому, что жидкость теряет свои антибактериальные свойства, что позволяет патогенным бактериям беспрепятственно проникать в глаз. В следствии того, что слезная жидкость не отходит в носовой канал, она скапливается в слезном мешке и растягивает его. Внутри начинается воспалительный процесс, он может протекать вяло или принять острую форму. Глаза закисают и выделяется слизисто-гнойная субстанция.
Симптомы дакриоцистита у взрослых
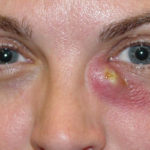 Признаки закупорки слезного канала, как правило, ярко выраженные с характерными симптомами. Если болезнь имеет хроническую стадию и вялое течение, то отмечается:
Признаки закупорки слезного канала, как правило, ярко выраженные с характерными симптомами. Если болезнь имеет хроническую стадию и вялое течение, то отмечается:
- отечность и припухлость в области слезного мешка;
- активное постоянное слезотечение;
- выделение гнойного секрета;
- гиперемия полулунной складки и конъюнктивы;
- растяжение слезного мешка.
Такое течение болезни может спровоцировать и присоединение других недугов, таких как конъюнктивит, блефарит, гнойная язва, кератит и даже образование бельма.
Острый дакриоцистит имеет выраженную симптоматику. У больного возникает полное или частичное сужение смыкания глаза, веки отекают. Появившаяся припухлость очень болезненна. Кожные покровы в области воспаленного слезного мешка гиперемированы. В некоторых случаях воспалительный процесс распространяется и на веки, щеки и даже спинку носа. Острая форма может вызывать озноб, лихорадку, дергающие боли в районе орбиты, а также интоксикацию.
Спустя пару дней после появления первых симптомов, образуется абсцесс. Он способен самостоятельно вскрываться. В результате появления фистулы, из нее постоянно выделяется гнойное содержимое и слеза.
Острая форма дакриоцистита, очень часто имеет повторные рецидивы.
Когда назначают зондирование слезного канала у детей
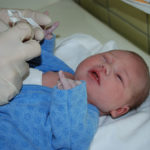 Зондирование слезного канала у детей, как правило проводят в возрасте до восьми месяцев. Основными показания к проведению данной манипуляции является точный диагноз, поставленный опытным офтальмологом. Первый признак непроходимости канала – это непроизвольное постоянное слезотечении. Когда присоединяются и другие симптомы, описанные выше, в том числе и гнойные выделения, повышение температуры тела, раздражительность, принимают решение о плановом проведение оперативного вмешательства по поводу зондирования слезного канала у малыша. Манипуляция проводится в условиях стационара, после чего назначается антибактериальная терапия.
Зондирование слезного канала у детей, как правило проводят в возрасте до восьми месяцев. Основными показания к проведению данной манипуляции является точный диагноз, поставленный опытным офтальмологом. Первый признак непроходимости канала – это непроизвольное постоянное слезотечении. Когда присоединяются и другие симптомы, описанные выше, в том числе и гнойные выделения, повышение температуры тела, раздражительность, принимают решение о плановом проведение оперативного вмешательства по поводу зондирования слезного канала у малыша. Манипуляция проводится в условиях стационара, после чего назначается антибактериальная терапия.
Возможные риски и осложнения
 Зондирование слезного канала у малышей считается вполне безопасной процедурой. Все манипуляции выполняются исключительно специалистом офтальмологом в условиях стационара, только стерильными инструментами и под местной анестезией.
Зондирование слезного канала у малышей считается вполне безопасной процедурой. Все манипуляции выполняются исключительно специалистом офтальмологом в условиях стационара, только стерильными инструментами и под местной анестезией.
Основной и важный момент, который должен обеспечить врач – это исключение проникновения гнойного содержимого слезного мешка в уши и здоровый глаз.
После зондирования, глаз промывают дезинфицирующим раствором, который исключает его инфицирование.
Лучше всего данную процедуру выполнять в раннем возрасте, максимум до года, однако желательнее провести бужирование слезного канала до пяти месяцев, поскольку дальше желатиновая мембрана становится толще и это усложняет сам процесс.
Для избежания рисков повторного воспалительного процесса, после зондирования следует беречь малыша от любых переохлаждений и простудных заболеваний, так, как насморк может вызвать нагноение.
Относительно осложнений, которые могут возникнуть после бужирования, то они крайне редки и возникают только лишь при неправильном проведении данной процедуры. И к ним относятся:
- спайка слезного канала, что может привести к рецидиву дакриоцистита;
- воспаление слезного мешка;
- длительное кровотечение (возникает в результате хирургической ошибки или при неправильной подготовке к операции, анализ на свертываемость крови – обязателен).
В остальном же квалифицированные действия офтальмолога во время оперативного вмешательства и после, в период терапевтических процедур, позволяют полностью исключить осложнения.
Техника проведения зондирования слезного канала
 Как уже говорилось выше, процедура зондирования слезного канала у детей, проводиться под местной анестезией. Для этого используют капли алкаина полпроцентного. Новорождённых и грудничков крепко пеленают, чтобы они своими ручонками и ножками не мешали офтальмологу проводить необходимые манипуляции. Также в обязательном порядке фиксируют голову, после чего раскрывают веко (нижнее или верхнее, в зависимости от локализации воспалительного процесса) и закапывают обезболивающий раствор. После чего, врач поступательными движениями вводит специальный зонд в слезный канал и проталкивает желатиновую пробку, а затем промывает его антисептическим раствором. Для бужирования используют конический зонд Зихеля, при помощи которого расширяют канал и длинный зонд Боумена, которым непосредственно разрывают мембрану.
Как уже говорилось выше, процедура зондирования слезного канала у детей, проводиться под местной анестезией. Для этого используют капли алкаина полпроцентного. Новорождённых и грудничков крепко пеленают, чтобы они своими ручонками и ножками не мешали офтальмологу проводить необходимые манипуляции. Также в обязательном порядке фиксируют голову, после чего раскрывают веко (нижнее или верхнее, в зависимости от локализации воспалительного процесса) и закапывают обезболивающий раствор. После чего, врач поступательными движениями вводит специальный зонд в слезный канал и проталкивает желатиновую пробку, а затем промывает его антисептическим раствором. Для бужирования используют конический зонд Зихеля, при помощи которого расширяют канал и длинный зонд Боумена, которым непосредственно разрывают мембрану.
Результат проверяют при помощи введения в слезный канал окрашенного физраствора. Для этого в носовые ходы вставляют тампончики из ваты. Если все прошло успешно, то они окрасятся в цвет физраствора.
Весь процесс зондирования занимает не более пяти минут. Все манипуляции безболезненны, но маленькие дети, как правило плачут. Это является нормальным. Ведь малышей обездвиживают, а в глаз направляют яркий свет. К тому же плач облегчает врачу попадание в слезный канал.
После бужирования в течении недели в обязательном порядке проводят антибактериальную терапию.
Ранние сроки проведения операции позволяют малышу легче ее перенести. В идеале – это возраст двух или трех месяцев, при необходимости зондирование делают и раньше.
Поздние сроки опасны тем, что желатиновая пробка перерождается в соединительную ткань и бужирование не поможет. Необходимо будет проводить более глубокое хирургическое вмешательство.
В некоторых случаях офтальмолог может порекомендовать терапевтические методы, с помощью которых можно устранить закупорку слезных каналов или по крайне мере, облегчить состояние малыша до проведения зондирования. Речь идет о массаже слезных каналов. Но выполнять его следует крайне осторожно. И так, прежде всего аккуратными движениями при помощи ватного или марлевого диска выдавливают влагу из слезного мешка. После воспаленный глазик закапывают раствором теплого фурацилина и тампоном убирают гнойные выделения. И только после этих, подготовительных процедур делают массаж. Он заключается в аккуратных толкательных движениях пальцами в области слезного мешка (технику должен показать специалист). Затем необходимо закапать глаз дезинфицирующим раствором. Такие процедуры необходимо делать несколько раз в день. В некоторых случаях такие действия помогают избежать операции.
Если закупорка слезных каналов вызвана искривлением носовых перегородок или патологическим строением каналов, то необходимо более обширная хирургическая операция по устранению причины. Ее проводят только по достижению ребенком шестилетнего возраста.
Что такое дакриоцистит
Непроходимость слезного канала наблюдается у всех новорожденных. Это анатомическая особенность развития эмбриона. При формировании дыхательной системы в утробе матери слезный канал закрыт тонкой эпителиальной перегородкой (пленкой), которая защищает дыхательную систему малыша от попадания околоплодных вод.
Когда малыш родился, набрал воздуха в легкие и первый раз заплакал, под давлением пленка разрывается, освобождая проходимость слезных канальцев.
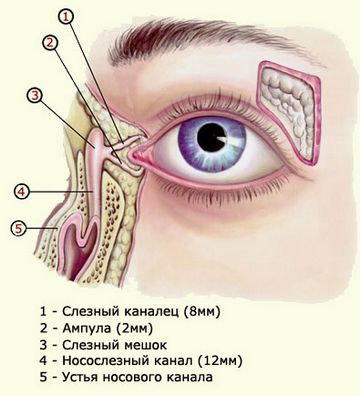
Слеза продуцируется в железе, которая расположена под верхним веком. Она омывает все глазное яблоко и копится в уголках глаз возле носа. Там расположены слезные точки – это два отверстия, за которыми находятся слезные каналы, верхний (поглощает 20%) и нижний (80%). Через эти канальцы слезы вытекают в слезный мешок, а затем в носовую полость.
Закупорка, обструкция, стеноз, слизистая пробка или просто узкий слезный канал у ребенка, который приводит к застою слезы, а впоследствии воспаляется, называется дакриоциститом.
Бывает врожденный (первичный) дакриоцистит у новорожденных, который проявляется сразу после рождения, а со временем проходит сам у детей до года. А бывает вторичный (приобретенный) дакриоцистит, проявляется он не сразу, не проходит после года и дольше, является следствием закупорки канальцев уже после рождения.
Слезы отвечают за увлажнение глаза, питание роговицы, содержат растворенные иммунные комплексы для борьбы с бактериями, которые попадают в глаз из воздуха. Вместе с липидным слоем слеза формирует глазную пленку, которая, помимо защиты от пересыхания, уменьшает трение между веком и глазным яблоком. Поэтому любое сужение или стеноз слезного канала нарушает процесс естественного слезообразования, естественной циркуляции, что приводит к осложнениям.
Последствия дакриоцистита у детей:
- гнойный, инфекционный конъюнктивит;
- синдром сухого глаза;
- снижение остроты зрения;
- флегмона слезного мешка;
- блефарит;
- появление свищей слезного мешка;
- развитие и генерализация инфекции.
Причины возникновения
Непроходимость слезного канала у новорожденного или грудничка объясняется отсутствием разрыва защитной пленки, которая дана нам при рождении. Либо же наличием сопутствующих спаек или слизистых пробок, от которых новорожденный не смог избавиться с помощью первого крика.
Причины дакриоцистита у новорожденных:
- анатомическая недоразвитость слезовыводящей системы;
- излишняя извилистость или сужение канальцев;
- аномалия расположения слезного мешка;
- искривление костей лицевого черепа;
- полипы, выросты, опухоли, которые физически перекрывают отток.
Дакриоцистит у детей постарше возникает вследствие травматизации, физического повреждения, воспалительного процесса или как осложнение более серьезного заболевания.
Симптомы болезни
Закупорку слезного канала у детей часто путают с обычным конъюнктивитом, лечат неделями не ту проблему. Чтобы отличить конъюнктивит от дакриоцистита, нужно внимательнее присмотреться к новорожденному малышу.
Симптомы дакриоцистита у новорожденных:
- Вы можете заметить, что периодически у новорожденного катится слеза с одного или обоих глаз без видимых причин, когда малыш улыбается. Это говорит о том, что слезе просто некуда деваться, а излишки вытекают по щекам.
- Далее происходит застой. Грязные слезы, омывавшие глазное яблоко, скапливаются в мешочке, образуя «болото». На этом этапе присоединяется воспалительный процесс, мы видим покраснение, припухлость, отечность, все признаки конъюнктивита.
- На следующем этапе дакриоцистита у новорожденного начинают закисать глазки, сначала только после сна, потом постоянно.
- Далее появляются гнойные выделения из глаз, а при надавливании на припухлость в проекции слезного мешка из него вытекает гной.
- Со временем процесс усугубляется, а антибактериальное лечение дает лишь временный результат.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный — это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Используйте препараты только в детской дозировке и строго соблюдайте правила и технику массажа.
Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является специальный массаж. Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу-вверх необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
Операция
Оперативное вмешательство является самым радикальным способом при дакриоцистите у маленьких детей и применяется только в том случае, если предыдущие методы не сработали. Тогда хирургическим путем восстанавливается проходимость. Процедура происходит в условиях стационара, под местной или общей анестезией.
Если после консервативного лечения дакриоцистита слезный канал у новорожденного так и не открылся, применяют:
- Искусственный прокол слезного канала у новорожденных.
- Пластику канала при аномалии строения.
- Бужирование, зондирование слезного канала.
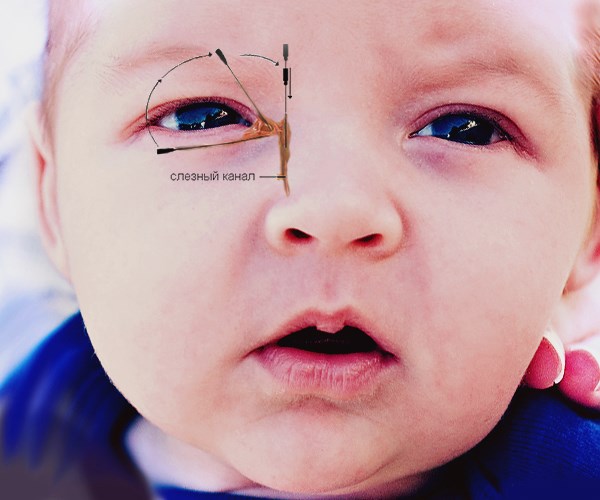
Самым популярным является зондирование. При этом в отверстие слезного канала вводится маленький тоненький зонд, который пробивает пробки, разрывает пленки, спайки, а также расширяет проходимость слезовыводящих путей. Процедура занимает несколько минут, безболезненная, но неприятная для новорожденного малыша. В некоторых случаях через пару месяцев зондирование повторяют.
Сохраните статью о детском дакриоцистите в закладках, поделитесь ей с друзьями в социальных сетях. Эта информация будет полезна всем, у кого уже есть малыш или тем, кто только готовится стать родителями.
Лечение
Воздействие лечебных мероприятий при дакриоцистите у новорожденных направлено на восстановление проходимости и функций носослезных каналов, ликвидацию воспалительных проявлений и санацию слезных систем.
Методы терапии:
- Массаж слезного мешка. Происходит ликвидация желатинообразной пробки (эмбриональной пленки). Правильному выполнению массажа обучается мама пациента. Систематические процедуры эффективны. Практически 35% детей, возраст которых не превышает двух месяцев, выздоравливают полностью.
- Промывание конъюнктивальной полости. Процедура проводится при помощи антисептических средств, травяных отваров комплексно с антибактериальными глазными каплями. К данной группе препаратов относится: Тобрамицин, Левомицетин, Гентамицин.
- Комплексная терапия: УВЧ, прием антибиотических препаратов. Назначение представленных средств будет зависеть от степени тяжести патологии.
- Зондирование слезных канальцев. Используется, если массажные и консервативные манипуляции не оказали лечебного воздействия. Эмбриональная пробка разрывается при помощи механического воздействия. Эффективность лечения достигается 95% случаях.
- Бужирование совместно с местным лечением. Проведенные курсы терапии полностью купируют воспалительный процесс, исключают рецидивы. После процедуры назначается медикаментозная терапия, продолжительность от 60 до 120 дней.
- Операция. Назначается, если малоинвазивные мероприятия безрезультатны. Дакриоцистит продолжает прогрессировать (до 7 лет), ребенку показано хирургическое вмешательство. Восстанавливается сообщение слезного мешка с носовой полостью.
Если формируется абсцесс или флегмон назначается вскрытие гнойной жидкости. После процедуры — прием антибиотических препаратов.
https://medglaza.ru/zabolevaniya/bolezni/dakriotsistit-novorozhdennyh.html