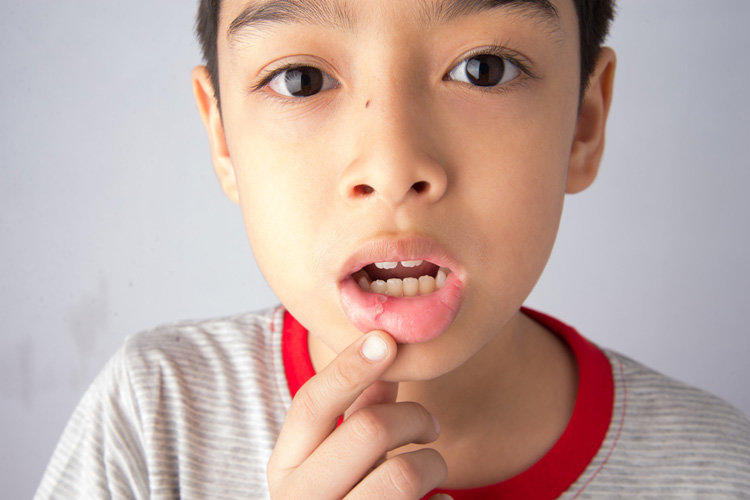
Квалифицированная помощь детского гинеколога доступна не всегда, лечение же вульвовагинитов часто требует незамедлительных мер, поэтому не следует неделями ждать очереди на приём к узкому специалисту, необходимо сразу обратиться к педиатру, который сможет оценить состояние гениталий маленьких пациенток и дать рекомендации по лечению выявленного заболевания.
Вульвит – воспалительный процесс, затрагивающий область наружных половых органов (от лат. vulva – собирательное понятие, объединяющее все анатомические структуры, относящиеся к наружным женским половым органам).
Вагинит – воспаление слизистой оболочки влагалища (лат. vagina).
Наиболее частым является сочетанное поражение вульвы и влагалища – вульвовагинит, который занимает лидирующую позицию в структуре гинекологических заболеваний детского возраста. Чаще всего заболеванию подвержены девочки в «нейтральный» период полового развития – от одного месяца до 8 — 9 лет, — что объясняется функциональной незрелостью половых органов, и, что немаловажно, недостаточной активностью иммунной системы и эндокринных желёз в этом возрасте.
Содержание
Возрастные особенности половых органов девочек и девочек-подростков
Детские гениталии имеют ряд анатомо-физиологических особенностей, которые не всегда позволяют дать адекватный отпор инфекционному процессу. К общим особенностям относятся:
- слабое смыкание малых и больших половых губ в задних отделах;
- слизистая оболочка имеет маленькое число складок;
- эпителий полового тракта истончён, размножение и обновление клеток замедленно;
- низкий уровень гуморальных факторов защиты (интерферонов и др.) в вагинальном секрете;
- преобладает кокковая флора;
- детское влагалище имеет нейтральный или щелочной уровень pH.
Особенности микрофлоры половых органов у девочек в зависимости от возраста и гормонального фона отражены в таблице 1.
Период новорождённости напрямую зависит от материнских гормонов, поступивших к малышке через плаценту. Эстрогены мамы стимулируют эпителиальные клетки влагалища девочки, которые созревают, ороговевают, накапливают гликоген, в общем, функционируют как у взрослой женщины. Влагалище заселяется лактофлорой, которая обеспечивает защиту слизистых от размножения болезнетворных микроорганизмов. Лактобактерии образуют перекись водорода, стимулируют образование интерферона и иммуноглобулинов, благодаря чему вульвовагинит у девочек первых трёх недель жизни практически не встречается.
«Нейтральный» период начинается после 20-го дня жизни и продолжается до 8 — 9 лет. Уровень материнских гормонов снижается, эпителий истончается, исчезают лактобактерии, происходит сдвиг pH (слабощелочная или нейтральная), а слизистая половых органов заселяется кокковой и бациллярной флорой.
Начало полового созревания. В среднем с 9-летнего возраста начинается половое созревание. Запускается выработка эстрогенов, под действием которых изменяется эпителий влагалища. Клетки созревают, в них накапливается гликоген, слизистая заселяется лактобактериями, pH смещается в кислую сторону (реакция слабокислая).
Подростковый возраст. К 13-летнему возрасту уровень эстрогенов продолжает расти, приближаясь к уровню взрослой женщины. Стимуляция эпителия эстрогенами приводит к его дальнейшему созреванию, размножению лактобактерий, реакция среды – кислая.

Таблица 1
Состав микрофлоры влагалища и динамика pH у детей разного возраста
| Возраст | Микрофлора влагалища | pH среды |
| Первые часы жизни | стерильно | |
| Первые сутки | кокковая флора | |
| 2-е — 3-и сутки | преобладание лактобактерий, небольшое количество кокковой флоры | кислая |
| 20-й день – 9 лет | лактобактерии отсутствуют, флора кокково-бациллярная | нейтральная или слабощелочная |
| 9 — 12 лет | лактобактерии в небольшом количестве | слабокислая |
| старше 12 лет | лактобактерии преобладают | кислая |
Основные возбудители и факторы, способствующие развитию вульвита
Конечно, анатомо-физиологические особенности строения половых органов играют определённую роль в развитии воспалительных заболеваний, но они есть у всех, а вот вульвиты и вульвовагиниты возникают, к счастью, не у всех девочек. Что же служит пусковым механизмом для развития воспаления? Все факторы условно можно разделить на предрасполагающие и причинные.
Причинные факторы бывают инфекционного и неинфекционного характера.
К неинфекционным относятся:
- механические (травмы, инородные тела, глистные поражения);
- химические (подмывание концентрированными растворами);
- термические (горячая вода, перегревание при несвоевременной смене подгузников);
- аллергические поражения слизистой.
Инфекционные факторы:
- бактерии;
- вирусы;
- грибы рода Candida.
Следует отметить, что именно инфекционным факторам отводится ведущая роль в развитии вульвитов и вульвовагинитов.
Воспаление в области наружных половых органов, начавшееся как асептическое, вскоре приобретает инфекционный характер по причине активации условно-патогенной флоры или присоединения патогенной.
Бактерии, по данным ряда авторов, вызывают до 75% случаев вульвитов у девочек в «нейтральном» периоде. При этом чаще всего с помощью лабораторных исследований обнаруживается неспецифическая флора: кишечная палочка, стафилококки (золотистый и/или эпидермальный), стрептококки, энтерококки, пептострептококки, бактероиды. Специфические возбудители (трихомонады, хламидии, уреа- и микоплазмы и др.) у детей встречаются редко. Воспалительные процессы, вызванные этими возбудителями, требуют особого подхода к диагностике и лечению, их обсуждение мы пока опустим.
В последние годы отмечается рост удельного числа вульвитов, вызванных сразу несколькими возбудителями (микробные ассоциации), что заставляет специалистов пересматривать подходы к лечению.
На долю вирусов приходится от 10 до 25% вульвовагинитов. Чаще всего у девочек 1 — 6 лет встречаются герпетические поражения вульвы. Реже воспаление может быть вызвано аденовирусами, парамиксовирусами и др.
Кандидозный вульвовагинит у детей до периода полового созревания встречаются не часто, как правило, на фоне сильного снижения иммунитета и приёма антибиотиков.
Предрасполагающие факторы:
- несоблюдение гигиены половых органов или, наоборот, чрезмерное «замывание» мылом (вымывается вся полезная флора);
- пренебрежение воздушными ваннами у малышей – влажная, тёплая среда в подгузнике способствует травмированию слизистых и размножению микроорганизмов;
- тесное синтетическое бельё;
- снижение защитных сил организма по причине недостатка в пище витаминов и микроэлементов при несбалансированном питании;
- наличие хронических заболеваний;
- синехии, врождённые аномалии развития половых органов;
- проблемы со стороны пищеварительного тракта, дисбактериоз кишечника.

Классификация воспалительных заболеваний вульвы и влагалища у девочек
В зависимости от длительности воспалительного процесса и степени его выраженности, вульвовагиниты делятся на:
- острые – ярко-выраженные проявления, длящиеся до 3 недель;
- подострые – менее выраженные симптомы, продолжительность от трёх недель до трёх месяцев;
- хронические – вялотекущий, с периодическими обострениями воспалительный процесс, длящийся более 3 месяцев.
В зависимости от этиологии заболевания, вульвовагиниты делятся на специфические и неспецифические.
К специфическим вульвовагинитам относят трихомониаз, хламидиоз, гонорею, микоплазмоз, кандидоз, генитальный туберкулёз, герпес и др.
Неспецифические вульвовагиниты могут быть первичными (инородные тела, инфекционные агенты, глистная инвазия, химические, механические факторы, вредные привычки) и вторичными (аллергические заболевания, обменные нарушения, экстрагенитальные очаги хронических инфекционных процессов, дисбактериоз).
Симптомы и жалобы
Несмотря на многообразие причин и факторов, способствующих развитию воспаления, острый вульвит у девочек имеет сходные клинические проявления.
Девочки, которые умеют говорить, будут жаловаться на зуд и жжение в области половых органов, боль при мочеиспускании, выделения из половых путей. При осмотре обнаруживается ярко-красная, отёчная вульва, выделения (бели) из половых путей различного характера и интенсивности (скудные, умеренные, обильные, гнойные, водянистые, сукровичные и т.д.). Возможно распространение воспалительного процесса на кожу бёдер, ягодиц, живота. Общее состояние страдает редко, в случае тяжёлого течения и отсутствия лечения могут развиваться неврозоподобные состояния из-за постоянного зуда, недосыпания.
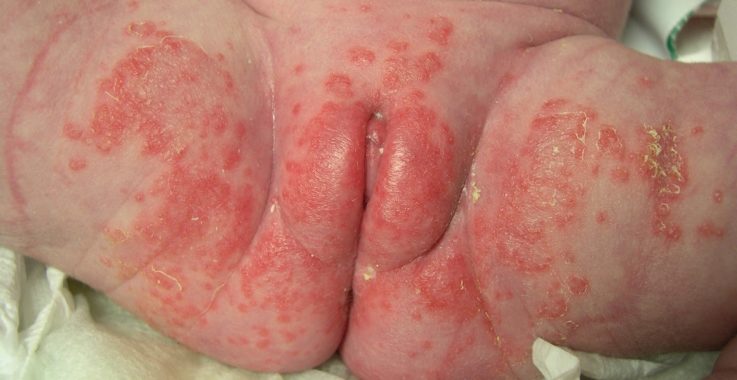
У девочек, которые не умеют разговаривать, вульвиты и вульвовагиниты становятся маминой «находкой». Родители обращают внимание на изменение поведения ребёнка, особенно во время мочеиспускания, они могут обнаружить выделения на подгузнике или трусиках, а при выполнении гигиенических процедур внимание привлекает покраснение половых губ у ребёнка, изменённый цвет слизистых и кожных покровов, их отёчность.
В зависимости от возраста, вульвит у ребёнка имеет разную степень выраженности клинических проявлений.
Материнские антитела и эстрогены способствуют «самоочищению» влагалища у новорождённых девочек, поэтому у них крайне редко встречается острое течение вульвитов.
В состоянии «гормонального покоя», когда отсутствует влияние эстрогенов, а уровень защитных клеток во влагалище значительно снижен, воспалительный процесс приобретает ярко-выраженный характер. Слизистая отёчна, гиперемирована, нередко изъязвляется, площадь поражения обширная, в процесс вовлекаются кожные покровы половых губ, лобка, бёдер, промежности. Зуд и жжение утомляют ребёнка, нарушается сон, появляется раздражительность.
В период полового созревания, когда активируется выработка женских половых гормонов, формируются естественные местные защитные механизмы слизистой, запускается механизм самоочищения, вульвовагиниты протекают подостро, малосимптомно. Отёк и гиперемия слизистой выражены незначительно, общее состояние страдает редко.
Диагностика вульвитов и вульвовагинитов
Конечно, в случае остро протекающего воспалительного процесса, даже человеку без медицинского образования достаточно взгляда, чтобы наверняка понять – это вульвит (вульвовагинит). Хуже дело обстоит при подостром или хроническом течении, когда большинство проявлений сглажены, и только опытный специалист может распознать признаки воспалительного процесса. Но не зависимо от того, насколько остро протекает процесс, следует помнить, что клинические проявления не позволяют достоверно установить причину, а это значит, что без тщательного обследования не удастся назначить адекватного лечения.
Конечно, доктор, чтобы не запустить воспалительный процесс в области гениталий и облегчить состояние ребёнка, может назначить лечение сразу, опираясь на личный опыт, и в большинстве случаев оно окажется эффективным. Но! Анализы всё же нужно сдать. Через несколько дней они будут готовы, и тогда можно будет при необходимости скорректировать лечение.
Следует выполнить забор материала для лабораторных исследований до начала применения антибактериальных (противовирусных, противогрибковых) препаратов.
Для того чтобы доктор мог правильно определиться с тактикой обследования и лечения маленькой пациентки, маме придётся ответить на множество вопросов. И не стоит удивляться, если специалист вдруг начнёт расспрашивать о том, как протекала беременность, роды, какие есть хронические заболевания у мамы и папы, в каких социальных условиях проживает ребёнок – всё это крайне важно для установления правильного диагноза. Кроме того, маме придётся вспомнить, чем болела девочка, какие лекарства принимались, есть ли аллергия, был ли контакт с инфекционными больными и многое другое.
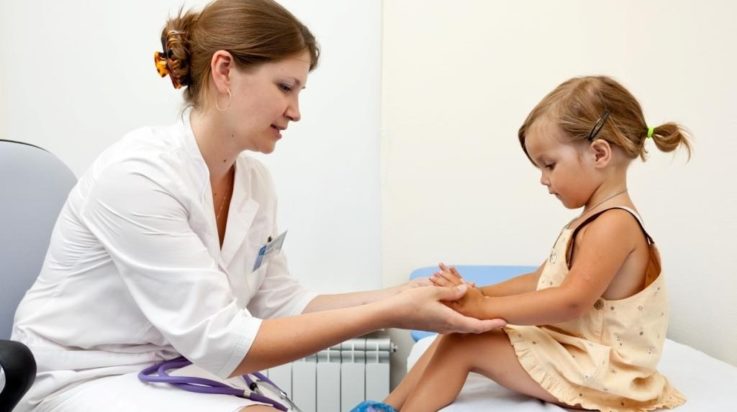
После тщательного опроса специалист приступит к осмотру. При вульвитах осмотрены будут не только половые органы у девочек, но также кожные покровы, слизистые полости рта, глазки. В обязательном порядке оценивается состояние лимфоузлов, пальпируется (прощупывается) живот. Во время осмотра половых органов доктор с согласия мамы выполняет забор материала для лабораторного исследования.
Лабораторные методы диагностики
Современные методы диагностики позволяют с лёгкостью обнаружить любого возбудителя. К какому методу прибегнуть в конкретной ситуации, решает доктор. Для подтверждения факта воспаления, оценки микробиоценоза влагалища достаточно обычного мазка. Для идентификации возбудителя необходимо бактериологическое исследование отделяемого половых путей. Оба эти метода доступны, информативны, результат анализа готов в течение короткого времени.
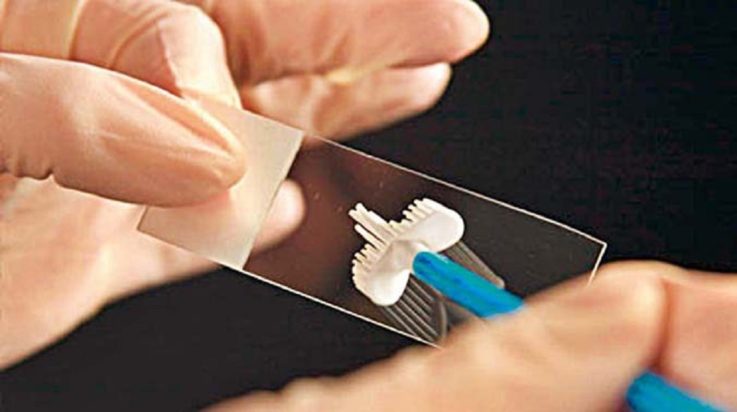
Однако в некоторых случаях приходится прибегать к более дорогим и трудоёмким методам диагностики. При длительных, не поддающихся лечению вульвитах, выполняется посев на флору и чувствительность к антибиотикам. Недостаток этого метода – длительное ожидание результатов, необходимость наличия специальных условий для роста микроорганизмов. Плюсы – достоверная идентификация возбудителя с указанием лекарств, наиболее губительных для него.
Полимеразная цепная реакция на современном этапе считается наиболее информативным методом. Позволяет установить точный диагноз при обнаружении небольшого числа возбудителей, участков их клеток, путём достраивания («клонирования») копий, идентичных полученным из материала. Преимущество метода – высокая информативность, относительно быстрое получение результатов. Недостаток – цена.
Помимо непосредственного обследования половых органов, для уточнения диагноза, доктор может назначить дополнительные методы – анализ мочи, анализ кала на яйцеглист, анализ крови (для обнаружения антител к определённым возбудителям), соскоб с конъюнктивы глаз.
Очень редко может быть применён инструментальный метод обследования – вагиноскопия – осмотр влагалища и влагалищной части шейки матки с помощью оптических приборов. К нему прибегают, если не удаётся выявить истинную причину рецидивирующих гнойных выделений. С помощью вагиноскопии удаётся обнаружить инородные тела, опухоли, полипы влагалища. У детей выполняется под наркозом.
Лечение вульвита у девочек
Лечение вульвита у девочек – сложная многоступенчатая задача, требующая дифференцированного подхода. Поскольку и возникновение, и развитие воспалительного процесса зависит от общего состояния организма, в большинстве случаев только местного лечения оказывается недостаточно. Необходим комплексный подход с коррекцией защитных сил организма, санацией хронических очагов инфекции.
Общее лечение и гигиена
Соблюдение личной гигиены позволяет ускорить процесс выздоровления. Подмывать девочку грудного возраста необходимо при каждой смене подгузников тёплой проточной водой без мыла. Мыло для гигиены половых органов рекомендуется применять 1 раз в неделю.
Не путать! Для очищения кожи ягодиц и промежности от каловых масс детское мыло можно использовать после каждого акта дефекации.
Девочку старше года (при условии отказа от подгузников) во время лечения вульвовагинита подмывать следует 3 — 4 раза в день тёплой водой без мыла, тщательно очищая половые органы от гнойных выделений. Трусики в период лечения меняют после каждого подмывания. У здоровых девочек рекомендуется ежедневная смена полотенца, а вот во время лечения вульвита лучше менять полотенце после каждого подмывания (удобнее в этот период пользоваться для просушивания половых органов после подмывания детскими пелёнками – легко стираются, быстро сохнут).

Влажные салфетки для гигиены половых органов в период лечения использовать НЕЛЬЗЯ! С их помощью инфекцию можно «втереть» в травмированную слизистую ещё глубже.
Общее лечение включает в себя санацию хронических очагов инфекции, лечение сопутствующих острых инфекций (конъюнктивитов, ринитов, диареи, бронхитов и др.), лечение аллергических реакций, а также назначение витаминов и диетотерапию. В острый период вульвовагинита рекомендовано ограничение углеводов, мясных бульонов, пряностей, маринадов и обогащение рациона овощами и фруктами.
Местная терапия
Местное лечение включает в себя механическое очищение слизистых от выделений с помощью лекарственных растворов (фурациллин, перекись водорода, риванол, хлоргексидин) или отваров и настоев трав с последующим нанесением на поражённые участки противовоспалительных мазей, кремов, линиментов.
Лекарственные травы (ромашка, кора дуба, календула, череда) могут применяться как для подмывания, так и для сидячих ванночек. Для получения эффективной лечебной концентрации травы заваривают из расчёта 5 — 7 грамм на 1 литр воды. Перед погружением поражённой области в отвар следует убрать выделения путём подмывания под проточной водой без мыла. Продолжительность сидячей ванночки – не более 5 минут. Если оставить ребёнка в ванночке более чем на пять минут, слизистая размокнет, и возбудитель может внедриться ещё глубже, т.е. такая процедура способна осложнить лечение, а не приблизить выздоровление.
В качестве готовых местных лекарственных форм для лечения неспецифических бактериальных вульвовагинитов применяются: Левомеколь, эмульсия синтомицина 5 — 10%, крем Далацин, Левасин. Для лечения кандидозных поражений применяются противогрибковые мази и крема – клотримазол, нистатин, миконазол; для лечения вирусных поражений – свечи с интерфероном, ацикловир. При необходимости доктор может выписать рецепт для изготовления лекарства в аптеке.

Системные препараты
При лечении вульвовагинитов в детском возрасте редко прибегают к назначению системных препаратов. Это может понадобиться при рецидивирующих формах неспецифических бактериальных вагинитов, при тяжёлом герпетическом поражении для ускорения процесса выздоровления местное лечение сочетают с назначением препаратов внутрь, при рецидивирующих формах кандидозного вульвовагинита.
А вот при лечении специфических бактериальных поражений (хламидии, микоплазмы, гонорея и др.) системное лечение показано всегда!
Народные методы лечения
В качестве народных методов лечения применяют настои и отвары лекарственных трав, о которых уже рассказано выше.
Профилактика вульвита
Для профилактики развития вульвита в детском возрасте достаточно соблюдать ряд нехитрых правил:
- уделять особое внимание личной гигиене девочки;
- следить за полноценностью и сбалансированностью питания;
- своевременно лечить инфекционные процессы половых органов у родителей;
- вовремя и в полном объёме лечить соматические заболевания у ребёнка.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!





Загрузка…
Причины возникновения вульвита
Заболевание может возникать само по себе или быть следствием инфекции вышележащих отделов половой системы.
Факторами, которые способствуют инфицированию, являются складчатость и уязвимость слизистой оболочки, усиленное кровоснабжение и высокая влажность.
Причинами первичного вульвита могут быть:
- Нарушение гигиены наружных половых органов (особенно у детей до года и дошкольного возраста).
- Ожирение и опрелости.
- Воздействие химических веществ (ежедневные прокладки, средства гигиены), физических факторов (температура) и механические травмы (расчесы, трение).
- Эндокринные заболевания, в частности, сахарный диабет.
- Воспалительные заболевания области промежности, геморрой.
- Псориаз и экзема.
- Опущение и выпадение влагалища.
Воспаление вульвы часто развивается на фоне кольпита, цервицита, эндометрита. Провоцировать вульвит могут следующие факторы:
- Беременность.
- Длительное лечение антибиотиками или неправильное их применение.
- Применение оральных контрацептивов с высоким содержанием эстрогенов.
- Лечение цитостатиками, глюкокортикоидами, лучевая терапия.
- Болезни эндокринной системы.
- Дисфункция яичников.
- Иммунные нарушения после тяжелой болезни, травмы.
- Глистные инвазии.
- Склеродермия или дистрофия вульвы.
Вульвиты часто возникают в детском и подростковом возрасте. У девочек патология часто вызывается стафилококками и стрептококками, у подростков чаще регистрируются кандидоз и бактериальный вагиноз. Если у ребенка имеется склонность к аллергическим реакциям, то риск развития заболевания увеличивается. В дошкольном возрасте основное значение имеют нарушение гигиены, контактная аллергия, энтеробиоз.
По клиническому течению выделяют три формы вульвита:
- Острый – длится не более 1 месяца.
- Подострый – до 3 месяцев.
- Хронический – более 3-6 месяцев.
В практике условно выделяют специфический и неспецифический вульвит. К первой группе относят воспалительные процессы, причиной которых являются инфекции, передающиеся половым путем (чаще всего трихомониаз, гонорея, генитальный герпес).
Если при бактериологическом исследовании обнаруживают стафилококки, кишечную палочку, энтерококки, протея, бактероидов или других представителей нормальной микрофлоры, то такой вульвит называют неспецифическим.
Чаще всего воспаление провоцирует смешанная флора. Грибковая инфекция — не редкость у женщин с гормональными нарушениями и иммунодефицитами.
Методы диагностики
Для диагностики вульвита большое значение имеет анамнез. Необходимо отметить факторы, которые увеличивают риск развития заболевания. Это помогает установить точную причину воспаления и правильно подобрать лечение.
Псориаз, сахарный диабет, лейкоз, склеродермия или постоянный прием глюкокортикоидов являются провокаторами, поэтому полное излечение невозможно при недостаточном контроле основного заболевания.
Важно оценить и такие факторы риска, как незащищенные половые акты, наличие нескольких половых партнеров, использование агрессивных химических средств.
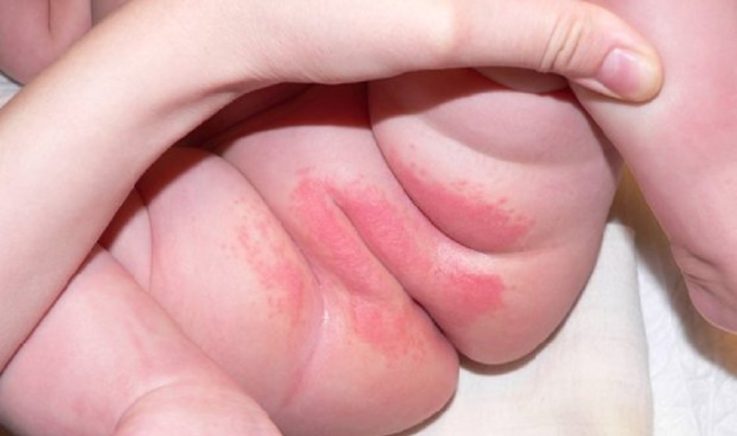
При осмотре можно выявить:
- Гиперемированную и отечную слизистую оболочку вульвы.
- Серозные или гнойные налеты.
- Выделения из половых путей разного характера, цвета и консистенции.
- Следы расчесов на вульве, язвы и эрозии.
- При атрофическом вульвите – истонченную слизистую с участками кровоточивости.
- Паховые лимфоузлы могут быть увеличены.
- У женщин во время гинекологического осмотра введение зеркал может быть очень болезненным.
Лабораторная диагностика включает следующие мероприятия:
- Мазок с поверхности вульвы.
- Мазок на флору и GN. При этом определяется 3-4 степень чистоты, в исследуемом материале большое количество лейкоцитов, преимущественно кокковая флора. При кандидозе определяются клетки и псевдомицелий грибов. При трихомонадном вульвите в мазке обнаруживаются трихомонады.
- Дополнительно может быть проведено бактериологическое исследование (бытовое название — бакпосев). Метод позволяет установить вид микроорганизма и его чувствительность к антибиотикам.
- При подозрении на ИППП рекомендуется проведение ПЦР на основные половые инфекции (ПЦР-12).
У женщин пожилого возраста необходимо дифференцировать атрофический вульвит от инфекционно-воспалительного. Обследование может быть дополнено кольпоскопией и взятием мазка на цитологическое исследование.
Во время осмотра отмечают сглаженность и истонченность слизистой оболочки вульвы и влагалища. При кольпоскопии эти признаки подтверждаются, наблюдаются аналогичные атрофические изменения во влагалище, отмечается неравномерное окрашивание по Шиллеру. При цитологическом исследовании в мазке определяются клетки базального и парабазального слоя.
Причины
Вульвит – это болезнь, возбудителями которой являются следующие бактерии, заболевания и явления:
- кишечная палочка;
- стафилококки и стрептококки;
- трихомонады;
- гонококки;
- хламидии;
- микробактерии туберкулеза;
- сахарный диабет;
- дерматозы;
- анемия;
- гиповитаминозы;
- аллергические и вирусные заболевания;
- энторобиоз;
- химическое или термическое воздействие;
- различного рода травмы слизистой вульвы;
- чрезмерное количество антибиотиков;
- нарушенный гормональный фон;
- свищи (патология развития ходов из мочевых путей и кишечника);
- ранки на половых органах;
- глисты гельминты;
- микроплазмы и уреплазмы.
Нередко причиной развития заболевания становится элементарное несоблюдение правил личной гигиены при менструации. Причины вульвита также включают в себя:
- злокачественные образования на шейке матки или яичниках;
- воспаления женских половых органов при вагините;
- воспалительный процесс в области цервикального канала матки при эндоцервите;
- поражение слизистой оболочки шейки матки при эндометрите;
- гнойные скопления в маточных трубах при пиосальпиксе;
- заболевания мочеиспускательного канала при уретрите или цистите;
- вирус простого герпеса.
Последствия
В отсутствии должного лечения вульвит у женщин может привести к таким осложнениям как:
- эрозия шейки матки;
- вульвовагинит;
- цервицит;
- вялотекущее протекание инфекционных заболеваний поражающих другие вышележащие органы;
- бесплодие.
Для ребенка это также опасное заболевание, которое может стать причиной следующих неприятных последствий:
- сращивание половых губ или синехия;
- развитие полипов;
- нарушение структуры влагалища;
- образование кандилом;
- нарушение детородной функции.
Группа риска
В группу риска попадают:
- женщины и девочки, не соблюдающие правила гигиены;
- женщины, ведущие беспорядочную половую жизнь;
- пациенты, страдающие аллергией;
- больные сахарным диабетом;
- дети со слабой иммунной системой.
В профилактических целях против вульвита рекомендуется регулярно проходить осмотр у гинеколога, следить за гигиеной и не запускать лечение правоцирующих заболеваний.
Симптомы и признаки
Для острой формы вульвита характерны следующие симптомы:
- жжение и зуд в области наружных половых органов;
- покраснения с гнойными ранками на слизистой оболочке вульвы.
Хронический вульвит протекает с частыми рецидивами и имеет характерные признаки:
- сильный зуд и жжение слизистой половых органов;
- болезненность при ходьбе и мочеиспускании.
Общие симптомы проявляются следующим образом:
- покраснение и отечность половых губ;
- зуд в области вульвы;
- ощущение жжения во влагалище;
- обильные выделения из влагалища неясного происхождения;
- дискомфорт во время мочеиспускания;
- состояние недомогания, сопровождающееся повышенной температурой тела;
- образование пузырьков с жидкостью, которые часто путают с вирусом генитального герпеса;
- диффузный характер гиперемии больших и малых половых губ;
- поражение наружных половых губ небольшими эрозиями с гнойными выделениями;
- увеличение паховых лимфатических узлов.
Стоит отметить, что в медицинской практике зафиксированы случаи скрытой формы вульвита, когда заболевание может выявить лишь опытный врач-гинеколог во время детального осмотра.
Если рассматривать по видам, то кандидозный вульвит также имеют характерные признаки:
- гипермия половых губ;
- отечность клитора;
- гипертрофия малых половых губ;
- язвочки на внутренней поверхности бедер и в половых органов;
- дискомфорт и нестерпимый зуд вульвы;
- болезненность при пальпации и мочеиспускании;
- белые творожистые выделения с неприятным запахом;
- болевой синдром во время полового контакта;
- повышение температуры и увеличение лимфатических узлов в паховой области.
Проявление любых из этих симптомов является тревожным сигналом о том, что следует как можно скорее посетить клинику гинекологии и пройти комплексное обследование у квалифицированного специалиста.
У девочек проблема проявляются в виде:
- зуда;
- жжения;
- угнетенного настроения на фоне воспалительного процесса причиняющего дискомфорт ребенку;
- отека половых губ и кожи вокруг них;
- болевые ощущения во время похода в туалет;
- характерных для данного недуга выделений из влагалища.
Наблюдаете у себя или у близких схожие симптомы? Запишитесь на приём!
Диагностика
Диагностика вульвита проводится для выявления этиологии заболевания, а также возбудителей, которые его провоцируют. Обследование вульвы осуществляется с помощью таких методов исследования:
- вульвоскопия;
- вагиноскопия.
Для более точной диагностики используется:
- микроскопическое исследование;
- бактериологическое исследование.
Виды и формы
Среди основных видов вульвита следует выделить:
- острый;
- подострый;
- хронический;
- кандидозный;
- аллергический;
- атрофический.
В процессе диагностики для постановки точного диагноза, учитываются формы вульвита:
- первичный;
- вторичный.
Острый вульвит
Диагностируется на основании:
- данных анамнеза;
- клинической картины;
- результатов лабораторного исследования отделяемого из половых органов.
Подострый вульвит
Протекает с менее выраженной симптоматикой и в медицинской практике встречается реже. Основные симптомы подострого вульвита проявляются в виде:
- зуда;
- специфических выделений.
Диагноз ставится после проведения лабораторных исследований.
Хронический вульвит
Диагностируется на основании:
- осмотра у врача-гинеколога;
- жалоб пациента;
- результатов бактериоскопического и бактериологического исследования.
Диагноз устанавливается после комплексного обследования и осмотра вульвы на кольпоскопе.
Вульвит кандидозный
Является дрожжеподобным грибковым заболеванием наружных половых органов и диагностируется следующим образом:
- проводится анализ жалоб пациента на боль, жжение и зуд;
- проводится осмотр наружных половых органов методом бимануальной пальпации;
- выявляются признаки воспаления методом микроскопии гинекологического мзка;
- проводится бактериологическое исследование выделений на чувствительность к препаратам группы антибиотиков;
- оценивается состояние вульвы и шейки матки с помощью кольпоскопии;
- составляется клиническая картина заболевания с учетом ранее перенесенных заболеваний половых органов и возможных оперативных вмешательств.
Вульвит аллергический
Поражает слизистую оболочку женских половых органов под воздействием различных аллергенов и проявляется следующими симптомами:
- ощущение зуда в области наружных половых органов;
- раздражение и покраснение слизистой вульвы;
- периодическое появление жжения.
Диагноз в этом случае основывается на:
- осмотре врача;
- симптомах и жалобах пациентки;
- результатах лабораторных исследований, которые назначает лечащий врач-гинеколог.
Вульвит атрофический
Развивается на фоне снижения эстрогенов, что вызывает истончения многослойного эпителия влагалища и проявляется:
- диспареунией (болезненность в области малого таза во время полового акта);
- сухостью;
- рецидивами воспалительного характера;
- зудом.
Диагностика атрофического вульвита включает в себя:
- осмотр у гинеколога на кольпоскопе;
- взятие мазка на микрофлору и определения pH влагалищной среды;
- проведение кольпоцитологии;
- взятие пробы Шиллера.
Данный вид встречается у женщин во время искусственной менопаузы и в пожилом возрасте.
Постлучевой вульвит
Является не индивидуальным заболеванием, а последствием. Возбудителем является процедура радиотерапии – прямого облучения вульвы.
Медикаментозное лечение
Вульвит лечится комплексно исходя из установленной клинической формы заболевания. В зависимости от этого терапия может включать в себя:
- медикаментозное противовоспалительное лечение;
- прием антибиотиков;
- применение противогрибковых препаратов;
- хирургическое устранение пораженных участков.
Лечение вульвита специфического и неспецифического характера заключается в:
- распознании факторов заболевания, способствующих его возникновению;
- устранении причины заболевания;
- проведении профилактической терапии, препятствующей повторному возникновению заболевания.
Таблетки и свечи используются с целью:
- устранить возбудитель, вызывающий воспалительный процесс;
- снять симптомы доставляющие дискомфорт;
- наладить микрофлору слизистой влагалища.
Свечи при лечении вульвита оказывают:
- антибактериальное и противогрибковое воздействие;
- подавляющее воздействие на рост грибка из рода Кандида.
Мази также оказывают антибактериальный эффект и назначается при таких явлениях:
- остром течении заболевания;
- наличии синехий;
- хронической патологической форме заболевания.
Целесообразно комбинирование таких мазей в зависимости от проявлений болезни.
В случае неэффективного медикаментозного лечения назначается:
- инфузная терапия;
- диатермокоагуляция;
- хирургические методы радиохирургии, кридеструкции, которые позволяют избавить пациента от обширного поражения.
Лечение кандидозного вульвита предполагает:
- местную и общую терапию с помощью противогрибковых препаратов;
- воздержание от сексуальных отношений на период лечения до полного выздоровления;
- сприцевание травяными настоями;
- прием витаминного комплекса для повышения иммунитета;
- правильный рацион.
Препараты в этом случае включают в себя:
- противогрибковые свечи
- противовоспалительные таблетки;
- стрептоцид для присыпки половых органов;
- ванночки с марганцовкой;
- применение анестезиновой и гидрокартизоновой мази.
Лечение атрофического вульвита предполагает медикаментозную терапию:
- прием гормональных препаратов;
- применение вагинальных свечей и мазей;
- курс препаратов направленных на восстановление эпителия влагалища и уменьшения климактерического синдрома;
- применение местных лекарственных средств, для нормализации рН влагалищного секрета;
- применение этиотропной локальной терапии.
Отзывы как врачей, так и пациентов свидетельствуют о том, что независимо от индивидуальных особенностей для большей эффективности лечение должно включать в себя диетотерапию. Прогноз при своевременном и адекватном лечении – благоприятный.
Профилактика заключается в лечении гинекологических и экстрагенитальных заболеваний, а также в соблюдении правил личной гигиены.
Народное лечение
Лечение вульвита в домашних условиях предполагает ряд мероприятий основанных на фитотерапии:
- спринцевание и ванночки из целебных трав при воспалениях наружных половых органов;
- применение примочек смоченных в лечебных отварах;
- употребление травяных настоев внутрь.
Для устранения зуда при вульвите актуальны такие народные методы:
- применение успокаивающих примочек, смоченных в травяном отваре зверобоя;
- отказ от острой и соленой пищи;
- использование тампонов из репчатого лука;
- подмывания серебряной водой и 2-х процентного перманганата калия;
- сидячие ванночки, настоянные на коре дуба.
Народные средства для внутреннего применения включают в себя:
- настой из калины (употреблять три раза в день по четверти стакана);
- цветки белой акации (просто разжёвываются);
- настой из зверобоя (принимать по четверти стакана в день);
- настой из крапивы (принимать по чайной ложки не менее трех раз в сутки);
- настой из листьев грушанки круглолистой.
Народное лечение при аллергическом вульвите требует осторожности к выбору трав и предполагает ряд следующих мероприятий:
- употребление сока листьев крапивы внутрь (по 1 чайной ложки 3 раза в день);
- употребление настоя калины внутрь;
- спринцевание настоем аптечной ромашки и луковой шелухи;
- применение ванночек из отвара сливовой коры, листьев календулы и песчаного бессмертника;
- прикладывание к воспаленному очагу примочек смоченных в отваре круглолистой грушанки.
Стоит отметить, что народное лечение вульвита с помощью травяных отваров и рецептов является дополнительным средством, которое помогает снять симптомы, но не излечивает причину заболевания. Эффективность излечения зависит от комплексной терапии, включающей медикаментозные препараты, назначенные опытным врачом-гинекологом с высокой квалификацией. В противном случае Вы рискуете перевести свою болезнь в хроническую форму со всеми вытекающими последствиями.
Вульвит при беременности
Недуг в этом случае проявляется также характерной симптоматикой в виде:
- жжения;
- зуда;
- покраснения и отека половых органов;
- болей при мочеиспускании;
- неприятных ощущений во время ходьбы;
- густых выделений, которые характерны при молочнице;
- образование между просветом малых половых губ белой пленки.
Проявления подобных признаков у беременной женщины требует срочного обращения к врачу и комплексного обследования для назначения эффективной терапии, не вредящей плоду.
Причины вульвита при беременности могут быть следующие:
- вторичная форма заболевания в результате раздражения наружных половых органов патологическими выделениями из влагалища, что также свойственно при кольпите;
- наличие в организме микроорганизмов трихомонады, хламидий, гонореи или других бактерий;
- заражение организма гонококками;
- хронические заболевания половых органов;
- диабет;
- нарушение правил личной гигиены;
- различные травмы половых органов;
- изменение гормонального фона;
- нарушение микрофлоры влагалища;
- частые стрессы;
- ослабление иммунной системы;
- аллергическая реакция на средства гигиены.
Появление восполительного процесса у беременных может быть спровоцировано физиологическими изменениями, связанными с вынашиванием плода, а также многими другими провоцирующими факторами. Диагностика должна проводиться лечащим врачом-гинекологом.
Лечение вульвита при беременности включает в себя:
- безвредные для организма бактериальные препараты;
- ванночки из травяных настоев;
- припудривания;
- применение мазей препятствующих дальнейшему развитию инфекции.
Стоит отметить, что при беременности запрещено употребление многих медикаментов и тем более антибиотиков в связи с негативным влиянием на развитие плода. Однако, любые воспалительные процессы во время беременности обязательно следует лечить, чтобы заболевание не перешло в хроническую формуи не навредило ребёнку.
Существует ряд ограничений в лечении вульвита у беременных:
- применять можно только щадящие безопасные средства в виде легких растворов для подмывания и только по назначению врача;
- полный отказ от антибиотиков;
- исключить пищевые раздражители.
Для безопасности здоровья плода во время беременности использование агрессивных препаратов лучше отложить.
Детский вульвит
Этот недуг является достаточно распространенным заболеванием внешних половых органов в раннем возрасте. У маленьких новорожденных девочек он может возникнуть по следующим причинам:
- развитие пеленочного дерматита;
- недостаток и избыток гигиены ребенка;
- воздействие гигиенических средств;
- купание в открытых водоемах;
- наличие в организме кишечных паразитов;
- физиологические особенности;
- слабый иммунитет;
- аллергическая реакция на средства гигиены, препараты и одежду;
- механические повреждения слизистой вульвы.
Вульвит у девочки грудничка может проявиться по причине:
- дефицита лактобактерий;
- повышенный pH влагалищной среды;
- инфицирования во время родов;
- раздражения слизистой оболочки вульвы ребенка на фоне пеленочного дерматита.
Вульвит у девочек 2-3 лет возникает на фоне:
- снижения защитных свойств организма;
- хронические очаги инфекции;
- наличие в организме глистов остриц;
- условно патогенной аэробной флоры;
- поражения половых органов различными вирусами;
- развитие дрожжевых грибков в слизистой влагалища;
- наличие в организме гонококков или хламидий;
- заражения дифтерийной палочочкой;
- глистных инвазий;
- неправильной гигиены;
- применение бактерицидного мыла, что запрещается в детском возрасте;
- раздражение слизистой от неправильно подобранного белья.
Чтобы предупредить вульвит у девочек до 5 лет и старше, требуется:
- строгое соблюдение правил гигиены;
- укрепление иммунной системы за счет правильно подобранного рациона и приема витаминов с полезными минералами;
- употребление кисломолочных продуктов;
- регулярный осмотр у детского гинеколога.
Диагностируется данная болезнь у детей на основании:
- осмотра детского гинеколога;
- жалоб ребенка;
- симптомов;
- лабораторных исследований.
Симптомы и лечение вульвита у детей
У грудничка должны встревожить Вас:
- появления у младенца опрелостей и раздражения в области вульвы;
- пересушенной кожи на поверхности половых органов;
- покраснений и отечности половых губ;
- беспокойного сна;
- постоянного плача ребенка.
Кандидозный вульвит у детей имеет ярко выраженную симптоматику:
- увеличение паховых лимфоузлов;
- обильные выделения;
- ребенок жалуется на жжение и сильный зуд в области половых органов.
Симптомы острого вульвита у девочек включают в себя:
- покраснения половых органов;
- отек клитора;
- распространение гиперемии на паховую область, бедра и лобок;
- ощущение сильного зуда в промежности;
- жжение в области половых органов во время ходьбы;
- боль при пальпации;
- дискомфорт во время мочеиспускания;
- появление на слизистой оболочке эрозий и небольших язвочек.
Симптомы хронического вульвита у ребенка проявляются также, как и при острой форме заболевания, только с частыми рецидивами. Малышка будет выражать свой дискомфорт постоянным плачем и почесыванием половых органов.
Лечение у девочек предполагает целый комплекс мероприятий направленных на:
- купирование возбудителя воспаления;
- снятие нестерпимых симптомов зуда и жжения;
- устранение причин болезни;
- улучшение общего состояния здоровья ребенка и его иммунной системы.
Лечение слипчивого вульвита у детей предполагает:
- сидячие ванночки с травяными настоями календулы, ромашки и зверобоя;
- подмывание антисептическими растворами марганцовки и фурацилина;
- прием седативных препаратов для устранения зуда.
В некоторых случаях при слипчивом вульвите назначается хирургическое вмешательство в виде рассечения малых половых губ.
Лечение недуга у грудничка заключается в следующем:
- проводится туалет наружных половых органов 2-3 раза в день отварами ромашки и легким раствором фурацилина;
- применяются мази местного назначения;
- соблюдаются правила гигиены.
Лечение детского аллергического вульвита у девочек включает в себя:
- исключение контакта с аллергеном;
- применение антигистаминных средств, в виде мазей и таблеток по предписанию врача;
- припудривание воспаленных зон.
Лечение острого вульвита у девочек предполагает:
- прием антибактериальных препаратов;
- применение противогрибковых средств местно в виде специальных мазей;
- дегельмитизацию;
- санацию пораженных участков;
- прием антигистаминных препаратов внутрь;
- проведения физиотерапии методом УФО и ультрафонофореза вульвы при использовании гелей и антисептических растворов;
- проведение дарсонвализации.
Лечение мазью при вульвите для девочек является эффективным местным методом лечения и, как правило, помогает снять отек и покраснения половых губ.
В данной статье представлена исключительно ознакомительная информация, которая не сможет заменить консультацию у опытного врача-гинеколога и, тем более, не сможет заменить комплексное обследование. При первых симптомах недуга у Вас или Вашего ребенка как можно быстрее следует записаться на прием к врачу. Вы сможете найти подходящего врача или ближайший центр гинекологии на нашем портале, воспользовавшись фильтрами поисковой системы, и выбрать специалиста по рейтингу, месту расположения или отзывам пациентов. Либо обращайтесь в нашу справочную службу, мы поможем подробрать нужного Вам специалиста. Не подвергайте себя и своих близких опасности, берегите свое здоровье!
Потница, опрелости, прыщики у младенца
- Перейти на страницу:
Сообщение Ja_Lisa » Пн июл 18, 2005 06:37
Боюсь, что эта зараза — герпес. приятного мало. Должна температура слегка повыситься. Они ужасно чешутся (вспомните герпес у себя на губе или спросите у кого есть). У моей были высыпания на слизистой горла. Лечили только анафероном и все. Ето иммунитет повышать надо. Его распознать несложно — там водянистые такие пузырики — потом лопаются на 3 день примерно, корочкой покрывают. На счет ацикловира вот не знаю — можно ли таким малявкам им мазать ?
Герпес — это версия, любой педиатр определит точно. Хотя нет, не любой, нам в горле только через 3 врача определили
Сообщение Snownight » Пн июл 18, 2005 12:28
Сообщение Irinka » Вт июл 19, 2005 08:34
Сообщение Snownight » Пт июл 22, 2005 18:52
Высыпания и прыщики в промежности у деток
Сообщение Umka » Чт июл 28, 2005 03:24
Помогите пожалуйста определить причину раздражения/высыпания на половых губах. Ляльке 10 мес, живем по-Комаровскому. Очень активная и жизнерадостная. Дней 10 назад днем долго ездили, поэтому были весь день в памперсе. Было жарко. Вечером обнаружили, что лялька «сопрела», немного покраснение на половых губах и в паховых складочках. На след. день были на море, целый день без памперса, но покраснение только усилилось. Через 2 дня раздражение расползлось, уже покрывает весь лобок, складочки паховые, кожа покрыта множеством мелких прыщичков с беловатыми водянистыми головками, которые постепенно лопаются, и на их месте образуется как-бы мокнущая язвочка. Почитали архив, думали глисты (собаку как раз за несколько дней до этого беспокоил зуд). Всей семьей пропили Пирантел. Тут как раз собачьи анализы подошли — ничего нету. Была версия, что аллергия на клубнику — были у знакомых на даче и дали ляльке пару ягод. Но клубники давно нет, а раздражение не проходит. Поменяли памперсы, салфетки влажные. Уже все перебрали, ну ничего необычного не происходило, никаких новых продуктов (кроме клубники), никакой новой одежды, порошков стиральных, голова честно говоря кругом уже идет. Сейчас вроде стало лучше, там, где все начиналось, прыщики прошли, кожа постепенно становится гладкой, но по краям (раздражения) конечно выглядит ужасно. Самое интересное, что ляльку это особо не беспокоит (поэтому и в поликлинику не идем), температуры нет, не капризничает, когда памперс меняешь — ручками трогает, но видно, что ей не больно. Ходим теперь все время в памперсе, потому что без него ей как-будто хуже. Я уже думаю, может это герпес? Меня саму мучает эта зараза с завидным постоянством. Но для этого нужно понижение иммунитета, а мы вроде не болели. Может кто сталкивался с похожей картиной?