Внематочная беременность представляет собой огромную опасность для здоровья. Если во время ее не обнаружить и не предпринять меры, то может наступить смертельный исход из-за потери крови. Когда яйцеклетка развивается в трубе или каком-то органе, это может привести к разрыву этого органа. Но если разрыва еще не произошло, беременная все равно может медленно терять кровь из-за мелких разрывов капилляров органа.
Внематочная беременность бывает двух видов:
- Прогрессирующая;
- Нарушенная (прерванная).
Прогрессирующая внематочная беременность очень опасна, так как на ранних сроках диагностировать ее практически невозможно. Практически отсутствуют какие-либо симптомы, размеры матки соответствуют требуемому размеру на данном сроке обычной беременности, кровотечений нет.
Нарушенная или прерванная внематочная беременность имеет более яркую картину – приступообразные боли внизу живота, кровотечение, артериальное давление падает, размер матки увеличен, часто при пальпации прощупывается болезненное мягкое образование справа или слева от матки.
Содержание
Диагностика внематочной беременности
Диагностировать внематочную беременность не всегда просто, особенно если речь идет о ранних сроках беременности. Первые симптомы и признаки внематочной беременности могут появиться с 4 по 10 неделю беременности. Однако не все женщины обращают на это внимание и консультируются с врачом.
Прерванную внематочную беременность необходимо во время диагностировать. Если диагностировать беременность и провести операцию до наступления шокового состояния, можно спасти жизнь женщины. Если диагностировать патологию до разрыва трубы или органа, то можно сохранить детородные функции женщины. Если операцию во время не провести наступит смерть.
Обычно врачи диагностируют внематочную беременность следующими способами:
- пальпация: при прощупывании можно обнаружить мягкое образование, похожее на опухоль;
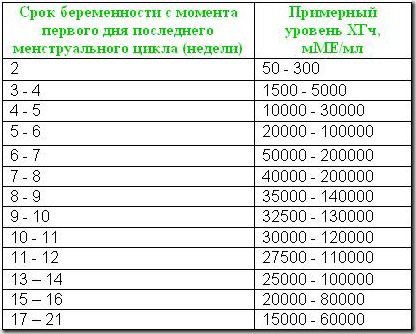
- анализы крови и мочи, по которым определяют уровень хорионического гонадотропина, который должен постоянно увеличиваться при нормальном течении беременности (при внематочной беременности уровень не меняется или ниже нормы);
- определяют уровень гормона прогестерона, который также увеличивается при нормальной маточной беременности;
- делают ультразвуковое исследование, которое может точно показать, есть ли плод в матке или нет. Если УЗИ показывает, что в матке нет плода, но все остальные признаки указывают на наличие беременности, диагностируется внематочная беременность.
Лучше всего прибегнуть к влагалищному УЗИ, так как оно может показать точную картину еще на 4-5 неделях, а обычное УЗИ только после 6 недели. В данном случае каждый день играет огромное значение.
Причины возникновения внематочной беременности
Внематочная беременность сегодня встречается все чаще и чаще и связано это с тем, что повысилось число женщин, страдающих различными гинекологическими заболеваниями уже с ранних лет жизни. Наибольшую опасность представляют перенесенные операции на фаллопиевых трубах и стерилизация. Стоит отметить, что увеличивают риск развития внематочной беременности и перенесенные аборты.
На самом деле любые гинекологические заболевания, как перенесенные, так и прогрессирующие могут стать причиной развития данной патологии.
Перечислим наиболее распространенные причины внематочной беременности на ранних сроках:
- воспалительные процессы придатков;
- снижение сократительной способности фаллопиевых труб;
- инфантилизм половой;
- функциональные нарушения в репродуктивной системе;
- дисфункция яичников;
- аборт;
- перенесенная ранее внематочная беременность и др.
Причины появления
Не всегда врачи могут сказать: какие точные причины возникновения внематочной беременности. Непроходимость труб может быть связана с воспалительными процессами, предшествующими тяжелыми родами или абортами.
Стоит выделить следующие причины возникновения подобной патологии:
- Хронический сальпингит — возникновение спаек в полости труб. Появляется после перенесенных инфекций и различных воспалений.
- Различные изменения маточных труб.
- Некоторые варианты контрацепции могут спровоцировать внематочную беременность: препараты мини-пили и спирали.
- Экстракорпоральное оплодотворение.
- Стрессовые ситуации.
- Гормональный сбой.
- Медлительность сперматозоидов.
Чтобы предотвратить подобное явление, стоит спланировать беременность заранее и пройти тщательное обследование.
Ранние симптомы внематочной беременности
Признаки внематочной беременности на ранних сроках не всегда определяемы, а тест не является точной диагностикой.
Распознать патологию помогут следующие симптомы:
- Выделения крови бордового цвета.
- Скудные выделения во время менструального цикла.
- Болевые и тянущие ощущения внизу живота.
- Болевые симптомы в плече и пояснице.
- Слабость и рвота.
- Повышение температуры тела.
- Снижение артериального давления.
- Головокружение.
Подобные симптомы нельзя игнорировать, нужно сразу же обратиться к врачу. Данное явление похоже на состояние, когда происходит выкидыш. Тест не поможет определить точно — есть ли внематочная беременность. Он может быть с разным результатом. Если тест отрицательный, а неблагополучные симптомы есть, то следует пойти в поликлинику.
Смотрите также: Лучшие и необходимые витамины для беременных
Тест выявляет наличие в моче гормона ХГЧ. При внематочной его уровень низкий, поэтому результат может быть отрицательный. Запасной тест всегда нужно хранить дома. Через некоторое время стоит проделать второй тест. Наличие даже тонкой и еле видимой полосы говорит о наличии беременности.
Способы устранения патологии
Диагностика внематочной беременности почти всегда требует хирургического вмешательства. Чем раньше выявлена проблема, тем ниже риск появления осложнений.
Кроме лапороскопии существуют другие методы избавления от патологии:
- Милкинг – это хирургический метод, с помощью которого оплодотворенную яйцеклетку выдавливают в матку, если она прикрепилась рядом. При этом целостность трубы не подвергается разрушению.
- Туботомия заключается в разрезании трубы на участке закрепления яйца. Если внематочная на большом сроке, то вырезается часть трубы.
- При тубэктомии производится полное удаление трубы, в некоторых случаях вместе с яичником, если жизнь пациентки в опасности.
Смотрите также: Как увеличить лактацию при грудном вскармливании
Последствия и дальнейшая беременность
Специалисты не рекомендуют планировать беременность сразу же после операции по удалению внематочной беременности.
Организму требуется время на восстановление и отдых. И перед новым зачатием необходимо провести специальную подготовку. По статистике после данной патологии шансов забеременеть становится меньше.
В профилактических целях можно использовать следующие меры:
- Правильно подобранное противозачаточное средство защитит от несвоевременного зачатия и возможных абортов, которые приводят к появлению спаечных процессов в трубах.
- Планирование рождения ребенка заранее позволяет хорошо обследовать организм и в случае необходимости пролечиться.
- Нельзя носить белье из синтетических материалов и допускать переохлаждения. Это поможет предотвратить воспаления в репродуктивной системе. Так что в холодный сезон каждой молодой женщине надо носить термобелье.
- Нужно регулярно консультироваться с гинекологом.
- Анализ на гормоны поможет выявить нарушения гормонального фона, которые могут влиять на репродуктивную деятельность.
- Не стоит забывать о правилах здоровья: полноценном питании, физических нагрузках и правильном режиме дня.
Восстановление после внематочной беременности
После внематочной беременности зачатие должно быть не ранее, чем через полгода. В период восстановления врач выпишет противозачаточные таблетки, которые помогут снизить риск возникновения внематочной беременности.
Нормальная беременность возможна и при наличии одной трубы. Перед этим важно пройти обследование. Труба должна быть полностью здоровой, без спаек.
Восстановление после операции включает лечение противовоспалительными препаратами. Также назначаются физиотерапевтические процедуры, состоящие из массажа, терапии УВЧ, лазерной и электростимуляции, в том числе из ультразвука.
Рекомендуется пройти обследование на УЗИ, которое поможет выявить наличие кист, фибром и разных патологий труб. В том числе, до беременности нужно сдать анализы на микоплазмы, хламидии и уреаплазмы.
Способы проверки проходимости маточных труб
После операции проводится дополнительное обследование, которое позволяет выявить проходимость труб. Процедура называется гистеросальпингография. Это рентгеновское обследование. При этом в цервикальный канал вводится специальный раствор, который проходит в матку. Во время процедуры доктор видит существующие нарушения или их отсутствие (рубцов и спаек).
От того что показала диагностика, может назначаться лапароскопия, которая позволит удалить спайки, и увеличить проходимость. После подобной операции разрешается не откладывать зачатие и пробовать забеременеть уже через полгода. Это самый надежный тест, помогающий определить проходимость труб.
Если внематочную беременность вовремя обнаружить, то можно избежать повреждений маточной трубы. На ранних сроках врачи назначают лапароскопию или даже медикаментозное лечение. При соблюдении рекомендаций и профилактических мер риск возникновения патологической беременности снижается, а в некоторых случаях исключается.
Признаки и симптомы
При наблюдательности женщина сама может заметить некоторые симптомы внематочной беременности, которые будут отражаться на состоянии её здоровья. Подводный камень таится здесь в том, что их очень часто принимают за ранние признаки обычной беременности и думают, что так и должно быть. Особенно те, кто вынашивает первого своего малыша.
Сомнения может разрешить исключительно врач, потому что первые признаки внематочной беременности на ранних сроках самостоятельно определить очень сложно. Они напоминают обычную беременность: это тошнота, сонливость, повышенный аппетит, увеличение и болезненность молочных желез. К специфическим же проявлениям медики относят следующие симптомы.
- Самые ранние признаки именно внематочной беременности — болевые ощущения при опорожнении кишечника и мочевого пузыря, которые со временем усиливаются. Чуть позже боль охватывает всю брюшную полость.
- Многие женщины интересуются, показывает ли тест внематочную беременность: он может показать разные отклонения, которые могут подтвердить только медицинские диагностики. Но при таком состоянии тест после задержки менструации обычно показывает одну из полосок гораздо бледнее другой, что связано с пониженным уровнем ХГЧ.
- В отдельных случаях даже продолжается менструация при внематочной беременности, потому что яйцеклетка закрепилась в неположенном месте.
- Внематочную беременность определить в домашних условиях помогут такие признаки ухудшения состояния, как сильная ноющая (схваткообразная или режущая) боль внизу живота вплоть до шокового состояния и кровотечения. Обычно это наблюдается, когда происходит разрыв трубы — это наиболее опасный момент, который при несвоевременной медицинской помощи заканчивается летальным исходом.
- Некоторые считают, что базальная температура при внематочной беременности отличается от нормы, но это не так: она может быть и повышенной (если уже начался воспалительный процесс), и пониженной (когда плод не развивается), и обычной.
- На вопрос, тошнит ли при внематочной беременности, определённого ответа быть не может, так как у всех этот симптом проявляется индивидуально. По такому признаку нельзя точно определить данное состояние.
Если знать, как проявляется внематочная беременность уже на ранних сроках, можно предотвратить опасные последствия и свести риск летального исхода практически к нулю. Своевременное обращение к врачу, правильная постановка диагноза, предпринятые медицинские меры — всё это позволяет сохранить здоровье женщины даже при таком опасном состоянии. Поэтому на курсах для будущих матерей специалисты-консультанты учат распознавать внематочную беременность по первым же симптомам, чтобы избежать нежелательных последствий. Как только появилось подозрение, необходимо тотчас же поделиться им со своим наблюдающим гинекологом.
Диагностика
Если первые признаки внематочной беременности были вовремя сообщены врачу, он назначает диагностику. Это различные обследования и анализы, которые помогут ему безошибочно и правильно поставить диагноз. От этого будет зависеть дальнейшее развитие событий, а самое главное — состояние здоровья женщины. К диагностическим мероприятиям в этом случае относятся следующие процедуры.
- Анализ крови на ХГЧ (гормон), уровень которого при таком состоянии, как правило, ниже, чем при обычном вынашивании ребёнка.
- Осмотр с помощью лапароскопа — специального медицинского жёсткого эндоскопа — позволяет очень точно визуально оценить физическое состояние матки, а также маточных труб, определить в брюшной полости количество крови. Кроме быстрого и достаточно точного диагноза лапароскопия при внематочной беременности позволяет выбрать максимально щадящую хирургическую тактику.
- Назначается и ультразвуковое исследование, однако внематочная беременность на узи определяется только после 5-ой недели. До этого срока сложно поставить точный диагноз. Хорошо видно неправильно развивающуюся яйцеклетку, когда кишечник и мочевой пузырь пустые, поэтому узи-диагностику проводят на голодный желудок и после мочеиспускания. Опытный специалист также выбирает в таких случаях трансвагинальный способ введения ультразвукового датчика. Когда он располагается близко к матке, её можно рассмотреть во всех деталях. Так что 5 недель — вот тот срок, когда можно определить внематочную беременность на узи наиболее точно.
Своевременная и правильная диагностика внематочной беременности помогает избежать опасных последствий, в частности — летального исхода. Грамотное лечение и соблюдение всех врачебных рекомендаций — гарантия сохранения женского здоровья даже в такой опасной ситуации. В этом случае реабилитационный период проходит менее болезненно и гораздо быстрее. При диагностических мероприятиях врач одновременно определяет вид внематочной беременности.
Классификация
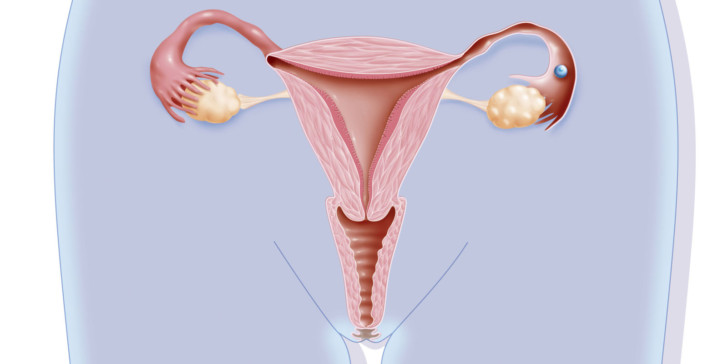
В медицине определяют разные виды внематочной беременности в зависимости от места её расположения и развития.
- Чаще остальных диагностируется внематочная трубная беременность, когда оплодотворённая яйцеклетка прикрепляется к стенке маточной трубы.
- Брюшная.
- Если сперматозоид проник в только что разорвавшийся фолликул, из которого ещё не было выброшено плодовое яйцо, последнее оплодотворяется, и в этом же месте начинает развиваться яичниковая внематочная беременность.
- В рудиментарном роге матки.
- Иногда во время обследования обнаруживаются сразу два плодных яйца — одно из них располагается, как положено, в матке, а другое — за её пределами. Когда диагностируется маточная и внематочная беременность одновременно, шансы сохранить малыша, который развивается в матке, есть, но они очень низкие. Хотя врачи для этого всегда делают всё возможное. Здесь большую роль играют сроки и состояние пациентки. Такую беременность в медицине называют гетеротропической.
- Бывает также неразвивающаяся внематочная беременность, которая по сравнению с развивающейся представляет меньшую угрозу для здоровья и жизни женщины. Она не так пагубно влияет на организм, если, конечно, не запущена и вовремя выявлена.
При любых из вышеперечисленных типов необходимо срочное лечение, которое после соответствующей диагностики назначает врач. Именно он решает, какой методикой воспользоваться, чтобы облегчить тяжёлое состояние беременной женщины.
После подтверждения диагноза врач назначает лечение внематочной беременности, которое зависит от сроков и тяжести состояния пациентки. Направлено оно прежде всего на прерывание неправильного вынашивания с минимальными потерями для организма женщины. Сначала — подготовка, затем — интенсивная терапия с применением хирургических приёмов, и, наконец, реабилитационный период. Существуют различные мнения по поводу того, можно ли сохранить внематочную беременность, но в 99% случаев это нереально. Обычно курс лечения предполагает использование следующих методик.
Медикаментозное прерывание внематочной беременности
- возможно только на самых ранних сроках;
- представляет собой введение в организм женщины гормонального препарата (это может быть Мифепристон или Метотрексат;
- он останавливает развитие эмбриона;
- таким образом провоцируется искусственный выкидыш;
- получил лицензию не так давно, поэтому применяется достаточно редко;
- требует очень тщательного медицинского обследования пациентки;
- возможен только при участии квалифицированного и опытного медперсонала.
Лапаротомия
- представляет собой удаление эмбриона через вскрытие передней брюшной стенки;
- ещё совсем недавно был единственным хирургическим методом лечения;
- сегодня к нему прибегают лишь в исключительных случаях, если времени для каких-то других действий уже нет (т. е. пациентка находится в очень критическом состоянии, которое грозит летальным исходом) или в больнице отсутствует современное оборудование.
Лапароскопия
Чаще всего проводится лапароскопия при внематочной беременности — хирургическое вмешательство с помощью оптического увеличения и работы миниатюрными инструментами. Она предполагает, что в брюшной стенке производится миниатюрный прокол, который в будущем не оставит практически никаких следов на теле. Такая операция позволяет во многих случаях сохранить в целости маточную трубу, что повышает шансы в будущем зачать, выносить и родить полноценного малыша без патологий. Хирургическое прерывание внематочной беременности производится двумя методами:
- туботомия — вскрытие маточной трубы, удаление из неё частей плодного яйца, их эвакуация из брюшной полости; данный метод лапароскопии позволяет сохранить маточную трубу в качестве органа, способного полноценно выполнять в будущем свою функцию;
- тубэктомия — удаление внематочной беременности лапороскопически на поздних сроках, когда сохранить трубу нет шансов.
Многие женщины интересуются, сколько длится операция при внематочной беременности: это зависит от тяжести пациентки и сроков. В среднем она занимает от 45 минут до 1 часа.
Если лечение было проведено полным курсом, всё было сделано грамотно и своевременно, нежелательные последствия внематочной беременности бывают минимальными. Однако при запущенных состояниях такое положение очень опасно для здоровья женщины как в настоящем, так и в будущем.
Последствия
При диагностировании данного состояния врачи стараются действовать как можно быстрее, потому что прекрасно представляют, чем опасна внематочная беременность и чем грозит малейшее промедление. Если с диагнозом опоздали и лечение не провели в нужные сроки, последствия могут быть самыми плачевными:
- на сроке в 6–8 недель — разрыв стенок трубы, обильное кровотечение в брюшную полость, гемморагический или болевой шок;
- трубный аборт: ситуация, когда эмбрион, отслаиваясь самостоятельно, попадает в полость брюшины или матки;
- большая вероятность повторной внематочной беременности;
- нарушение функциональности некоторых внутренних органов, которые могли пострадать от кислородного голодания из-за обильной кровопотери;
- при удалении трубы — бесплодие (не всегда);
- летальный исход.
Чтобы этого всего не допустить, необходимо внимательно прислушиваться к своему организму и сообщать о любых подозрительных симптомах лечащему врачу. После курса лечения внематочной беременности потребуется реабилитация с выполнением определённых предписаний, которые позволят женщине восстановиться после перенесённого стресса.
Реабилитация
Чтобы поправить пошатнувшееся здоровье и в будущем исключить подобные ситуации, потребуется восстановление после внематочной беременности — так называемый реабилитационный период. Его длительность будет зависеть от того, насколько опасным было положение женщины. В среднем продолжительность восстановления после лапароскопии составляет 2–3 недели. На реабилитационный период после удаления фаллопиевой трубы может потребоваться до 1,5 месяцев. Как правило, курс восстановления включает в себя следующие мероприятия:
- в первые дни после операции — обезболивающие (как рецептурные, так и нерецептурные) препараты для уменьшения дискомфорта в месте разреза;
- на 3-ий день после операции женщинам разрешают уже вставать с постели;
- к обычной жизни можно будет вернуться спустя 3 недели (при лапароскопии без удаления трубы);
- при более сложной операции — только спустя 1,5 месяца;
- воздержание от секса на 1–2 месяца;
- возможность зачать малыша не ранее, чем через 12 месяцев после лапароскопии;
- полноценный отдых на море для восстановления физических и моральных сил;
- курортно-санаторное лечение;
- пройти курс психологической поддержки.
Об особенностях реабилитационного периода в каждом отдельном случае женщине подробно расскажет врач. Чем точнее она будет выполнять данные ей предписания, тем быстрее её организм окрепнет после перенесённого стресса. Тем, кто представляет всю опасность подобного состояния, понимают, что в этом деле очень важна профилактика, которая позволяет предупредить развитие оплодотворённой яйцеклетки вне матки.
Болит ли живот на ранних сроках беременности. Норма или патология?

С момента зачатия ребенка с будущей мамой происходит множество незаметных на первый взгляд изменений. В результате этого может возникать дискомфорт в нижней части живота или в пояснице, подробнее об этом хорошо написано в статье https://www.syl.ru/article/329277/bolit-poyasnitsa-na-rannem-sroke-beremennosti-prichinyi-i-lechenie. Но не всегда он сигнализирует об опасности. Именно с вопросом о том, болит ли живот на первых неделях беременности, женщина чаще всего и спешит обратиться в женскую консультацию вместе с положительным результатом теста. Только врач может определить, чем вызван имеющийся дискомфорт и как его устранить.
Боли при беременности подразделяют на акушерские и неакушерские. В первом случае они могут быть вызваны физиологическими особенностями организма или же различными патологиями. К последним относятся внематочная беременность, преждевременная отслойка плаценты, самопроизвольный аборт. Неакушерские боли связаны с нарушением в работе органов, не относящихся к репродуктивной системе. Физиологические боли малой интенсивности можно назвать вариантом нормы. Они не опасны для женщины и плода. Между тем бывают случаи, когда беременной может понадобиться неотложная медицинская помощь.
Когда обращаться к врачу?

Незамедлительная помощь специалиста может понадобиться в том случае, если на ранних сроках беременности живот болит очень сильно или же дискомфорт сопряжен со следующей симптоматикой:
- боль острая, носит нарастающий характер и не проходит после принятия лежачего положения;
- болевой синдром сопровождается схватками различной интенсивности;
- наблюдается тошнота, рвота, нарушения в функционировании желудочно-кишечного тракта, снижение аппетита;
- появились кровянистые выделения из половых путей;
- болевые ощущения усиливаются при пальпации.
Указанные выше симптомы нельзя отнести к физиологической норме. Они свидетельствуют о патологических процессах, происходящих внутри организма.
Физиологические причины

Не опасны для матери и плода болевые ощущения, вызванные следующими факторами:
- Имплантация плодного яйца. Боль в нижней части живота может возникнуть за несколько дней до начала предполагаемой менструации, еще до задержки. Наиболее вероятная причина появления дискомфорта – внедрение оплодотворенной яйцеклетки в ткани матки.
- Растяжение связок матки. В этом случае болевые ощущения наблюдаются ближе к концу первого триместра. К этому сроку матка становится больше и немного меняет свое расположение (поднимается).
- Повышенное содержание в организме прогестерона. Без этого гормона невозможно нормальное вынашивание плода, поскольку именно он делает эластичными связки, суставы. Боль возникает по причине гормональных перестроек в организме.
- Утренние недомогания. Токсикоз (особенно рвота) является одной из распространенных причин, почему болит низ живота на ранних сроках беременности.
- Запор. Беременность затрагивает не только репродуктивную систему человека, но и пищеварительную. В результате этого возникает вздутие живота и затруднение дефекации.
Патологический характер боли на первых неделях беременности

К сожалению, далеко не всем женщинам, вынашивающим малыша, удается избежать неприятных ощущений в животе, возникающих на ранних сроках. При появлении боли важно своевременно оценить возможные риски наличия следующих патологий:
- Гипертонус матки. Такое состояние является наиболее распространенной причиной боли внизу живота на ранних сроках беременности. При гипертонусе матка становится «каменной», деформируется и мешает правильному расположению эмбриона в утробе. Это в свою очередь может привести к выкидышу. Гипертонус матки требует лечения и постоянного контроля со стороны врачей.
- Анэмбриония. С этой проблемой сталкиваются примерно пятнадцать женщин из ста. При анэмбрионии малыш становится нежизнеспособным на первых неделях беременности. Женщина кроме болевых ощущений может чувствовать недомогание, тошноту, рвоту, а вот такие симптомы, как токсикоз, набухание молочные желез, исчезают.
- Внематочная беременность. При несвоевременной диагностике это состояние может иметь негативные последствия для организма женщины и поставить под вопрос дальнейшие попытки забеременеть.
Внематочная беременность: опасные симптомы
Если имплантация оплодотворенной яйцеклетки произошла в одной из фаллопиевых труб, болевой синдром у женщины будет иметь следующие характерные особенности:
- боли схваткообразные, односторонние, носят постоянный либо периодичный характер;
- боль отдает в левое плечо (при разрыве трубы и кровотечении);
- сильное кровотечение или мажущие выделения (в зависимости от того, произошел разрыв трубы или только надрыв);
- сильная колющая боль, пронзающая брюшную полость.
В самом начале беременности боль может быть тянущей. Такое состояние может продолжаться от нескольких дней до месяца. Но внематочная беременность всегда заканчивается гибелью плодного яйца, разрывом фаллопиевой трубы и хирургическим вмешательством.
Причины боли в животе, не связанные с беременностью
Во время вынашивания малыша увеличивается нагрузка на все органы и системы организма. Одновременно с этим происходит снижение иммунитета, что может спровоцировать обострение хронических заболеваний:
- Пиелонефрит. При воспалении почек женщина ощущает тянущие боли внизу живота, отдающие в поясницу. Часто заболевание сопровождается повышением температуры, но иногда протекает и бессимптомно. Выявить пиелонефрит можно с помощью общего анализа мочи.
- Холецистит. При этом заболевании болевой синдром наблюдается в правой части живота. Одновременно с этим беременную одолевают рвотные позывы.
- Цистит. Воспалительное заболевание мочевого пузыря опасно для ребенка тем, что вредные микроорганизмы по детородным путям могут проникать прямо к плоду, нарушая его развитие. Цистит сопровождается частыми позывами и болями при мочеиспускании.
- Гастрит. При этом заболевании, которое больше характерно для второго триместра, но нередко возникает и на ранних сроках беременности, боль ощущается в верхней части живота, что объясняется сдавливанием желудка растущей маткой.
- Аппендицит. Болевой синдром возникает, когда орган воспален. В этой ситуации требуется неотложная помощь врачей и хирургическое вмешательство.
Диагностика патологии

При появлении на ранних сроках беременности боли любого характера и интенсивности женщина должна обратиться к гинекологу для консультации, обследования и лечения (при необходимости). Для постановки точного диагноза она будет направлена:
- на ультразвуковое исследование органов малого таза – поможет выявить внематочную беременность, новообразования и другие патологии матки;
- на сдачу анализов крови и мочи – позволит выявить патологические процессы вне репродуктивной системы.
Не стоит скрывать от врача информацию о ранее проведенных абортах, выкидышах, внематочных беременностях и заболеваниях. Это позволит избежать осложнений и подобрать более эффективную терапию.
Лечение болей в животе при беременности
Если после осмотра и ультразвукового исследования будет выявлено, что неприятные ощущения имеют физиологическую природу, врач может порекомендовать женщине дополнительный отдых, прогулки на свежем воздухе, полноценное питание. Медикаментозная терапия в этом случае не требуется. Если же причина болей заключается в патологических процессах в организме, в обострении хронических заболеваний, беременной будет назначено необходимое лечение:
- при гипертонусе матки – препараты спазмолитического действия;
- при внематочной беременности – хирургическое вмешательство с последующей гормональной терапией;
- при воспалительных и инфекционных заболеваниях – лекарственные препараты, не влияющие на нормальное внутриутробное развитие плода.
Боли в пояснице и их причины

С началом беременности в организме женщины начинается серьезная перестройка всех систем. Именно поэтому на ранних сроках возможно появление легких болевых ощущений не только внизу живота, но и в пояснице. Чаще всего такого рода дискомфорт не сказывается существенным образом на состоянии будущей мамы.
Если болит поясница на ранних сроках беременности, женщине рекомендуется:
- больше гулять на свежем воздухе;
- отдыхать при первой возможности;
- придерживаться здорового питания для профилактики проблем с кишечником.
Если же боль в пояснице будет сильной, сопровождаться головокружением и недомоганием, это серьезный повод обратиться к врачу. Подобные симптомы могут свидетельствовать об опасных заболеваниях мочевыводящих путей.
Профилактика болевого синдрома при беременности

Следующие советы помогут облегчить состояние женщины при дискомфорте в нижней части живота и пояснице:
- не переедать;
- проводить на свежем воздухе минимум четыре часа в день;
- включить в рацион продукты, облегчающие нагрузку на органы пищеварения, печень и почки;
- не принимать медицинские препараты, БАДы и даже витамины без назначения врача.
Стоит отметить, что все указанные выше рекомендации могут применяться только в том случае, когда причина боли на ранних сроках беременности выявлена и исключены всевозможные патологии и хронические заболевания.
Фотоматериалы предоставлены сайтом: https://www.syl.ru

Новости на Блoкнoт-Волжский
Диагностика внематочной беременности
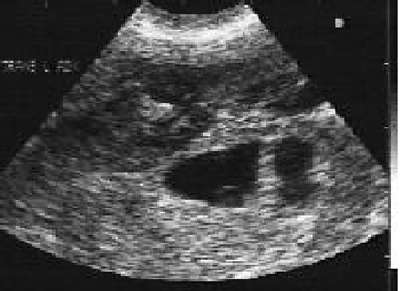 |
| УЗИ показывает комплекс массы вне матки. Масса более эхогенна по отношению к матке, и представляет собой внематочную беременность. |
Если вы прибываете в отделение неотложной помощи с жалобами на боли в животе, вы, вероятно, получите тест на беременность. Хотя эти тесты не сложные, они достаточно точные и быстрые, что способствует принять быстрое решение, имеющее решающее значение в лечении внематочной беременности.
Постановка диагноза начинается с тщательного сбора анамнеза. Врач спросит о ваших симптомах, перенесенных и хронических заболеваниях. После этого будет выполнен медицинский осмотр и различные тесты.
— Тест мочи на беременность, чтобы подтвердить наличие беременности. — Внешний осмотр для проверки эластичности и размеров матки, чтобы найти область, вызывающую боль, для пальпации увеличенной беременностью матки, или найти любую массу вне матки. — Анализы крови, чтобы определить количество гормона беременности, если Вы уже знаете, что вы беременны, или если анализ мочи положительный. Этот тест измеряет уровень гормона хорионического гонадотропина человека (ХГЧ), который вырабатывается плацентой. Этот уровень может помочь определить, здоровая беременность или внематочная. — Пункция прямокишечно-маточного углубления. Игла вводится через влагалище и позади матки, чтобы проверить наличие кровотечения. — УЗИ, чтобы проверить матку и фаллопиевы трубы на наличие или отсутствие беременности. Этот результат согласуется с результатами анализа крови (количественное betaHCG). В начале беременности, УЗИ может быть сделано трансвагинально, при помощи введения во влагалище специального устройства, которое делает снимок изнутри, а не снаружи, как при обычном ультразвуковом исследовании. — Лапароскопия. Тонкий телескоп вводится через небольшой разрез в брюшной полости, чтобы визуально диагностировать на внематочную беременность.
Даже с лучшим оборудованием, трудно диагностировать беременность менее чем через 5 недель после последней менструации. Если ваш врач не может диагностировать внематочную беременность, но не может исключить его, он может попросить вас повторять тесты мочи, крови и ультразвуковое исследование несколько дней подряд, пока не будет ясно, имеет ли место внематочная беременность.
Лечение внематочной беременности
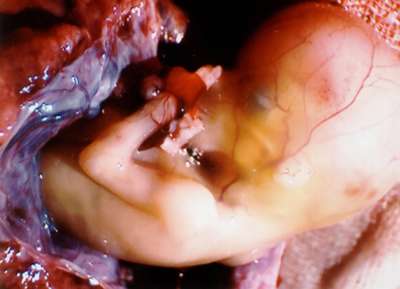 |
| 12-недельная внематочная беременность, которая в конечном итоге привела к гистерэктомии (удалению матки). |
Лечение внематочной беременности выбирается в зависимости от того, насколько стабильно состояние женщины, размера и расположения беременности.
Если диагноз внематочной беременности подтвержден, а срок ее еще мал, может быть применена легкая форма химиотерапии для некоторых пациентов с использованием препарата Метотрексат, чтобы предотвратить дальнейший рост эмбриона и избежать хирургического вмешательства.
Препарат Метотрексат работает, убивая клетки растущей плаценты, тем самым вызывая выкидыш беременности вне матки. Некоторые пациенты могут не реагировать на метотрексат, и им все же потребуется хирургическое лечение. Метотрексат приобретает все большую популярность благодаря высокой скорости успеха и низкому уровню побочных эффектов.
Пациенты, получающие Метотрексат, должны избегать употребления алкогольных напитков, витаминов, содержащих фолиевую кислоту, нестероидных противовоспалительных препаратов (НПВП), и половой жизни, пока врач не даст рекомендаций на этот счет.
Если беременность более 14 недель, вероятно, потребуется операция по удалению беременности. В прошлом это была серьезная операция, требующая большого разреза по всей тазовой области, в настоящее же время это может быть необходимо только в случаях чрезвычайного положения плода или обширных внутренних травм. Если врач подозревает, что маточные трубы имеют разрыв, необходима срочная операция, чтобы остановить кровотечение. В некоторых случаях, маточные трубы и яичники могут быть повреждены и должны быть удалены.
Но иногда внематочную беременность можно удалить с помощью лапароскопии, менее инвазивной хирургической процедуры. Хирург делает небольшой разрез в нижней части живота, а затем вставляет крошечную видеокамеру и инструменты через эти разрезы. Изображение с камеры отображается на экране в операционной комнате, что позволяет хирургу видеть, что происходит внутри вашего тела, не делая больших разрезов. Внематочная ткань удаляется хирургическим путем, поврежденные органы восстанавливаются или удаляются.
Внематочная беременность может быть удалена из фаллопиевых труб с помощью сальпингостомии или сальпингэктомии.
Сальпингостомия. Внематочное плодное яйцо удаляется через небольшой, продольный разрез в маточной трубе (линейная сальпингостомия).
Сальпингэктомия. Сегменты маточных труб удаляются. Оставшиеся здоровые маточные трубы могут быть подключены.
Клиника внематочной беременности
Внематочная беременность возникает вне нормального места крепления эмбриона, вне тела матки. Это очень опасная акушерская патология, так как кроме матки ни одно место в теле женщины не предназначено для вынашивания ребенка. Такая беременность заранее обречена на прерывание.
По природе имплантации эмбриона выделяется несколько форм внематочной беременности:
- трубная (локализуется в одном из сегментов маточной трубы);
- брюшная (прикрепляется в брюшной полости, на петле кишки или другом органе);
- яичниковая (зародыш локализуется на поверхности яичника);
- шеечная (имплантация происходит в зоне шейки матки).
Все эти локализации неблагоприятны для развития плаценты, питания плода и его роста, поэтому в разные сроки беременности, обычно в первые 6–8 недель, такая беременность прерывается с серьезными осложнениями здоровья женщины.
Причины развития
Внематочная беременность возникает вследствие следующих причин:
- наличие анатомических или функциональных препятствий внутри репродуктивной системы женщины, не дающих оплодотворенной яйцеклетке нормально имплантироваться;
- риск внематочной беременности увеличивается с возрастом;
- воспалительные процессы в малом тазу;
- образование спаек в трубах;
- имеющиеся хронические инфекции (хламидийная, микоплазменная и др.);
- повышают риск внематочной беременности внутриматочные спирали;
- проведение абортов, так как при них формируется воспаление в матке и маточных трубах.
Могут приводить к внематочной беременности:
- опухолевые процессы в малом тазу и матке;
- эндометриоз (перемещение участков эндометрия в нетипичное место);
- повышается риск внематочной беременности при операциях на малом тазу, трубах.
Предрасполагающими к внематочной беременности являются:
- аномалии половых органов;
- половая инфантильность (недоразвитие половых органов);
- чрезмерная длина маточных труб;
- нарушение гормонального влияния;
- эндокринные расстройства;
- применение искусственных методов оплодотворения.
Яйцеклетка начинает расти и размножаться в нетипичном месте, ее сосуды прорастают в окружающие ткани, формируя зачатки плаценты. Но другие органы, кроме матки, не способны растягиваться и давать сосуды для плаценты. Происходит разрушение окружающих тканей, отслойка плодного яйца и формирование кровотечения, порой опасного для жизни.
Признаки внематочной беременности
Определить внематочную беременность нелегко, в домашних условиях – невозможно. Поэтому очень важно рано вставать на учет, чтобы при появлении малейших сомнений вовремя получить квалифицированную помощь.
Первые признаки внематочной беременности не отличаются от обычной:
- происходит задержка менструации;
- становится положительным тест на беременность (хотя справедливости ради нужно заметить, что он не столь яркий и выраженный);
- могут быть небольшие боли в нижней части живота, отдающие в прямую кишку, может быть «мазня» из половых путей;
- признаки токсикоза слабые или отсутствуют совсем.
Маточная труба, яичник или брюшная полость не могут дать достаточно места для развития плодного яйца, и через 5–8 недель происходит отслойка плаценты, разрыв сосудов или маточной трубы с развитием кровотечения и проявлением приступов дурноты, потери сознания, резких болей в животе.
Происходит резкое побледнение, шум в ушах и развитие шока, необходима немедленная помощь врачей, проведение операции по остановке кровотечения и удалению остатков плодного яйца.
Иногда требуется переливание плазмы крови.
При разрыве трубы или разрыве яичника их зачастую приходится удалять.
Когда необходимо идти к врачу
При первых подозрениях на беременность, при положительном тесте, особенно если вы входите в группу риска по развитию внематочной беременности, необходимо вставать на учет в женской консультации или обратиться к практикующему акушеру-гинекологу.
Необходимо срочное обращение к врачу, если у вас:
- возникают боли в животе, в паху;
- есть задержка менструации;
- есть кровянистые или мажущие выделения.
Немедленно нужна скорая помощь при снижении давления; слабости; головокружении; потере сознания.
Симптомы и причины внематочной беременности
Различают прогрессирующую и прерванную (нарушенную) эктопическую беременность. Прогрессирующая беременность очень опасна, поскольку ее практически невозможно диагностировать на ранних сроках.
Симптомы патологической беременности до определенного срока совпадают с типичными признаками обычной беременности: увеличение веса, связанное с задержкой жидкости в организме женщины, набухание молочных желез, отсутствие менструации, повышение в плазме крови уровня ХГЧ (гормона беременности).
Большинство женщин начинают подозревать, что эмбрион развивается вне маточной полости, когда он уже достаточно крупный. В этот период развития яйца нередко появляются следующие признаки:
- При прерванной беременности падает артериальное давление, дыхание ускоряется, увеличивается размер матки, появляется приступообразная боль внизу живота, которая нередко сопровождается потерей сознания. При разрыве маточной трубы возникает внутреннее кровотечение, угрожающее жизни женщины. Не стоит медлить и ждать, пока беременность прервется сама по себе, а надо срочно обратиться к врачу.
- Болевые ощущения — они могут быть очень сильными, а в некоторых случая боль даже может провоцировать болевой шок. Боль тянущего характера, которую женщина чувствует в той части живота, где неправильно прикрепилась яйцеклетка.
- По результатам анализа концентрация ХГЧ (хорионического гонадотропина человека) не соответствует норме, предусмотренной для этого срока беременности.
- При ультразвуковом исследовании врач не может обнаружить эмбрион в маточной полости.
А причины внематочной беременности могут быть очень разные. Наиболее распространенная из них — спайки в брюшной полости и маточных трубах. Они возникают при хронических воспалительных процессах, которые развиваются при постоянных переохлаждениях, сниженном иммунитете, половых инфекциях, невнимательности женщины к гигиене и к своему здоровью.
Как говорят врачи, к причинам внематочной беременности можно отнести особенности физиологического строения и эндокринные нарушения.
Внематочная беременность: диагностика и лечение
Диагностика эктопической беременности обычно состоит из нескольких этапов:
- гинекологический осмотр;
- гормональный и клинический анализ крови;
- УЗИ (применяется влагалищный датчик);
- лапароскопия;
- пункция (помогает выявить внутреннее кровотечение);
- консультация хирурга.
При сомнительном диагнозе за состоянием пациентки наблюдают специалисты в условиях стационара. В экстренной ситуации, когда требуется срочное лечение внематочной беременности, назначается экспресс-анализ крови, УЗИ и гинекологический осмотр.
Лечение внематочной беременности чаще всего хирургическое. Вид назначенной операции зависит от выраженности симптомов патологии, от возраста и общего состояния пациентки, степени кровопотери.
Перечислим способы удаления плодного яйца, которые используют хирурги в настоящее время:
- Милкинг — выдавливание эмбриона из трубы матки (при этом целостность маточной трубы сохраняется);
- Сальпинготомия — удаление плодного яйца вместе с участком поврежденной маточной трубы (сохраняется возможность зачатия в будущем).
- Тубэктомия — удаление эмбриона с маточной трубой, а иногда и с яичниками.
- Лапароскопия — удаление эмбриона через прокол в брюшной полости с сохранением трубы матки.
Медикаментозное лечение внематочной беременности заключается в назначении гормональных препаратов, вызывающих искусственный выкидыш.
Почему так происходит?
Мы знаем, что для зачатия необходимо оплодотворение яйцеклетки. Однако затем зародышу нужно где-то прикрепиться, чтобы затем питаться от материнского организма.
Идеальным местом для этого является матка. Ее эластичность позволяет органу расти вместе с плодом и обеспечивать нормальный обмен веществ между матерью и ребенком. Но иногда бывает так, что плодное яйцо не достигает матки и прикрепляется на пути. Местом прикрепления могут стать:
- брюшная полость;
- шейка матки;
- стенки яичника;
- чаще всего – маточные трубы.
В этом случае беременность обречена на прерывание. Чаще всего это происходит самопроизвольно, но порой нужна хирургическая операция.
Признаки внематочной беременности
Если у женщины присутствует внематочная беременность, признаки на ранних сроках не всегда можно заметить. Они очень похожи на настоящую беременность:
- задержка месячных;
- набухание молочных желез;
- тест показывает 2 полоски, а зачастую не показывает наличия беременности, то есть тест отрицательный.
Единственным отличием могут быть небольшие кровянистые выделения, сопровождающиеся болезненными ощущениями в спине и нижней части живота.
Впоследствии признаки могут проявляться более отчетливо:
- Вагинальное кровотечение. Происходит в 80% случаев на раннем сроке. Это связано с имплантацией плодного яйца. Иногда кровотечения могут быть и при обычном зачатии.
- Сильная, острая боль в нижней части живота на ранних сроках.
- Тошнота, рвота. Далеко не во всех случаях беременность, в том числе маточная, сопровождается этим симптомом.
- Боли при мочеиспускании, дискомфорт в мочевом пузыре. Это связано с давлением, которое плод оказывает на мочевыводящие пути.
- Боль в плечах. Если произошло кровотечение, кровь, попадая в брюшину, раздражает диафрагму. Этот признак проявляется на поздних сроках, когда плодное яйцо разрастается и повреждает внутренние органы.
- Апатия, вялость, чувство постоянной усталости. При внематочной беременности оно эти симптомы ощущаются гораздо сильнее.
- Разрыв трубы. Многих женщин интересует: если присутствует внематочная беременность, на каком сроке лопается труба. Все индивидуально. Нельзя точно сказать, на каком месяце беременности это происходит. Большое значение имеют патологии маточных труб и других женских половых органов. Когда плодное яйцо разрастается, труба лопается.
- Головокружение, тахикардия, бледность. При появлении этих симптомов необходимо сразу обратиться к врачу.
Внематочная беременность – очень опасное явление. Если у вас появились подозрительные симптомы, обратитесь к врачу.
Причины внематочной беременности
Дорогие читатели, чтобы предотвратить внематочную беременность, нужно знать, по каким причинам она происходит:
-
Патологии маточных труб
. Рубцы, спайки, воспалительные процессы сужают проход, мешают продвижению плодного яйца и не дают ему прикрепиться в матке. Почему возникают рубцы или спайки? Они могут быть результатом воспалительных процессов, абортов, инфекционных заболеваний. Иногда это могут быть опухоли, предшествующие онкологии.
-
Особенности строения половых органов
. Порой маточные трубы изначально имеют «неправильную» форму. Они могут быть изогнутыми или недоразвитыми. Причиной появления таких аномалий является врожденный порок под влиянием внешних факторов (инфекций, алкоголя, приема лекарственных препаратов и т.д.).
-
Установка внутриматочной спирали
. Это средство контрацепции в последнее время становится все более популярным. Оно надежно защищает от маточной беременности, но не гарантирует защиты от внематочной. Если спираль носится больше обычного, это также может увеличить шансы на внематочную беременность.
-
Оральные контрацептивы
. Это средство для предотвращения беременности отлично подходит для нерожавших женщин. Иногда, чтобы свести к минимуму воздействие гормонов в составе препаратов, девушки прибегают к помощи так называемых мини-пили – противозачаточных средств, в которых отсутствует эстроген. Однако они могут помочь этой категории женщин только в сочетании с комбинированными препаратами.
- . Если женщина не может забеременеть самостоятельно, она может обратиться за помощью к искусственному оплодотворению. К сожалению, в 20 случаях из ста ЭКО заканчивается внематочной беременностью.
-
Гормональные нарушения
. При недостатке прогестерона беременность может прерваться или замедлится. В некоторых случаях эта проблема заканчивается прикреплением плодного яйца вне матки.
Чтобы вовремя выявить проблему, необходимо сдать анализы и пройти соответствующую диагностику.