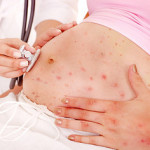

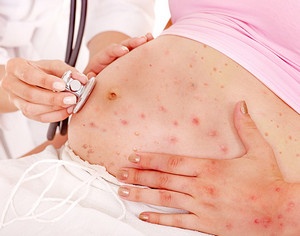
 Более половины людей в детстве переносили такое заболевание, как ветряная оспа. Наверняка, вы помните, как вы или ваш друг ходили, сверкая на солнце пятнами от дезинфицирующих средств, покрывающих маленькие язвочки, возникающие на коже. Однако есть люди, которым посчастливилось, или не посчастливилось, переболеть ветрянкой в детстве.
Более половины людей в детстве переносили такое заболевание, как ветряная оспа. Наверняка, вы помните, как вы или ваш друг ходили, сверкая на солнце пятнами от дезинфицирующих средств, покрывающих маленькие язвочки, возникающие на коже. Однако есть люди, которым посчастливилось, или не посчастливилось, переболеть ветрянкой в детстве.
А вот взрослые переносят ветрянку достаточно тяжело и у них она может вызывать серьезные осложнения. Ветрянка при беременности в некоторых случаях может быть опасна — это касается случаев заражения на поздних сроках. Что делать, если вы подхватили заболевание в подобный период своей жизни, мы узнаем из данной статьи.
Содержание
Опасность для матери
 Ветрянка у беременных переносится обычно очень тяжело. Организм, вынужденный поддерживать плод, находит не слишком много сил на борьбу с поразившим его вирусом. Как правило, мать чувствует такие симптомы, как слабость, упадок сил, подавленность, возможна даже затяжная депрессия, вызванная воздействием заболевания на нервную систему.
Ветрянка у беременных переносится обычно очень тяжело. Организм, вынужденный поддерживать плод, находит не слишком много сил на борьбу с поразившим его вирусом. Как правило, мать чувствует такие симптомы, как слабость, упадок сил, подавленность, возможна даже затяжная депрессия, вызванная воздействием заболевания на нервную систему.
Во время беременности также активно проявляются кожные симптомы — по всему телу открываются мелкие язвочки, которые являются источником заражения для окружающих вас здоровых людей.
Вне зависимости от того, какой триместр беременности застигла ветрянка, она опасна для матери из-за своих легочных осложнений.
У больного человека может развиться обструкционный синдром, или даже пневмония. Начинается все достаточно невинно — появляется небольшое покашливание, выделения из носа, а также мокрота в горле. Однако из-за ограничений в использовании препаратов, которые приходится соблюдать во 2-3 триместр, многие женщины терпят данное недомогание и доводят болезнь до той стадии, когда она становится по-настоящему опасной.
Поэтому, почувствовав первые простудные симптомы при ветрянке, немедленно обратитесь к врачу, который назначит соответствующее лечение.
 Как правило, при ветрянке назначают Ацикловир, но делают это исключительно на ранних сроках. Ветрянка у беременных может лечиться данным препаратом только до 20-й недели, так как впоследствии потенциальный ущерб для здоровья ребенка будет намного превышать положительный эффект, достигнутый благодаря применению этого средства.
Как правило, при ветрянке назначают Ацикловир, но делают это исключительно на ранних сроках. Ветрянка у беременных может лечиться данным препаратом только до 20-й недели, так как впоследствии потенциальный ущерб для здоровья ребенка будет намного превышать положительный эффект, достигнутый благодаря применению этого средства.
Данная методика лечения особенно опасна в третий триместр, поэтому ее заменяют простой поддерживающей терапией, а также послеродовым исцелением ребенка.
https://youtu.be/nNx0EurQDls
Чем опасно заболевание для плода?
При беременности ветрянка может передаться малышу вне зависимости от того, какой сейчас триместр вынашивания плода. Во время такого периода жизни будущей матери произошедшее внутриутробное заражение может привести к образованию у ребенка крупных кожных рубцов, которые способны серьезно повлиять на его внешность.
Ветрянка также опасна развитием неврологических проблем, в результате чего возникают дисфункции таких органов, как:
- мочевой пузырь (энурез);
- кишечник (энтериты, колиты, а также нарушения обмена веществ);
- дыхательные пути (астма, обструкционный синдром).
 Ветрянка у беременных нередко приводит к нарушениям развития ребенка, в частности, к замедлению роста конечностей. Во взрослом возрасте такие дефекты устраняются только в 25% случаев, поэтому нередкими являются ситуации, когда уменьшенные руки и ноги приводят к инвалидности человека и мешают ему вести нормальную жизнедеятельность.
Ветрянка у беременных нередко приводит к нарушениям развития ребенка, в частности, к замедлению роста конечностей. Во взрослом возрасте такие дефекты устраняются только в 25% случаев, поэтому нередкими являются ситуации, когда уменьшенные руки и ноги приводят к инвалидности человека и мешают ему вести нормальную жизнедеятельность.
Во время вынашивания плода рекомендуют избегать этого внешне безобидного заболевания еще и потому, что оно способно стать причиной задержек в интеллектуальном развитии ребенка. Если периодом заражения был первый или второй триместр, то вероятность появления такого отклонения будет намного выше, чем во время третьей части вынашивания.
Ветрянка и беременность плохо переносятся вместе, так как у ребенка после заболевания во время внутриутробного развития, могут наблюдаться проблемы со зрением. И, конечно же, в первые несколько лет жизни вероятность того, что он заболеет самой ветрянкой, или опоясывающим лишаем, причиной которого является тот же вирус, будет большей на 80%.
Однако болезнь никак не влияет на вероятность выкидыша и на замирание беременности, поэтому аборт вследствие ветрянки делают крайне редко.
Когда риск будет наибольшим?
Ветрянка у беременных может переноситься по-разному в зависимости от того, во время какого триместра началось заболевание. В частности, первый триместр является почти полностью безопасным — вероятность передачи болезни ребенку равняется примерно 0,25-0,5%, что можно считать ничтожным показателем. Однако на сроках между 13 и 20 неделей данный показатель немного вырастает и, по статистике, 1-2% матерей передают заболевание малышу во время внутриутробного развития.
 Беременность и ветрянка являются почти безопасным сочетанием между 20 и 36 неделями, так как в данный период вирус практически не способен проникнуть в околоплодные воды и стать причиной заражения ребенка. Единственная проблема, которая может возникнуть у малыша, мать которого болела ветрянкой — развитие опоясывающего лишая, достаточно тяжело поддающегося лечению.
Беременность и ветрянка являются почти безопасным сочетанием между 20 и 36 неделями, так как в данный период вирус практически не способен проникнуть в околоплодные воды и стать причиной заражения ребенка. Единственная проблема, которая может возникнуть у малыша, мать которого болела ветрянкой — развитие опоясывающего лишая, достаточно тяжело поддающегося лечению.
А вот третий триместр и, в особенности, последние недели перед родами, являются наиболее рискованными для перенесения заболевания.
Ветрянка у беременных после 36 недели передается плоду с вероятностью, которая достигает 50%. Единственный плюс, которым обладает перенесение заболевания в такое время — наличие в крови матери антител, которые позволяют болезни протекать без существенных симптомов. Ребенок может получить осложнения и заболеть в скором времени после родов опоясывающим лишаем, однако от ветрянки лечить его не придется.
В последние две недели до родов доля случаев передачи болезни малышу достигает 80%, причем в силу отсутствия необходимых антител он рождается пораженным ветрянкой. Для лечения врачи используют Ацикловир, а также Иммуноглобулин, однако течение заболевания может быть достаточно тяжелым и неприятным.
Опасность для матери
 Ветрянка у беременных переносится обычно очень тяжело. Организм, вынужденный поддерживать плод, находит не слишком много сил на борьбу с поразившим его вирусом. Как правило, мать чувствует такие симптомы, как слабость, упадок сил, подавленность, возможна даже затяжная депрессия, вызванная воздействием заболевания на нервную систему.
Ветрянка у беременных переносится обычно очень тяжело. Организм, вынужденный поддерживать плод, находит не слишком много сил на борьбу с поразившим его вирусом. Как правило, мать чувствует такие симптомы, как слабость, упадок сил, подавленность, возможна даже затяжная депрессия, вызванная воздействием заболевания на нервную систему.
Во время беременности также активно проявляются кожные симптомы — по всему телу открываются мелкие язвочки, которые являются источником заражения для окружающих вас здоровых людей.
Вне зависимости от того, какой триместр беременности застигла ветрянка, она опасна для матери из-за своих легочных осложнений.
У больного человека может развиться обструкционный синдром, или даже пневмония. Начинается все достаточно невинно — появляется небольшое покашливание, выделения из носа, а также мокрота в горле. Однако из-за ограничений в использовании препаратов, которые приходится соблюдать во 2-3 триместр, многие женщины терпят данное недомогание и доводят болезнь до той стадии, когда она становится по-настоящему опасной.
Поэтому, почувствовав первые простудные симптомы при ветрянке, немедленно обратитесь к врачу, который назначит соответствующее лечение.
 Как правило, при ветрянке назначают Ацикловир, но делают это исключительно на ранних сроках. Ветрянка у беременных может лечиться данным препаратом только до 20-й недели, так как впоследствии потенциальный ущерб для здоровья ребенка будет намного превышать положительный эффект, достигнутый благодаря применению этого средства.
Как правило, при ветрянке назначают Ацикловир, но делают это исключительно на ранних сроках. Ветрянка у беременных может лечиться данным препаратом только до 20-й недели, так как впоследствии потенциальный ущерб для здоровья ребенка будет намного превышать положительный эффект, достигнутый благодаря применению этого средства.
Данная методика лечения особенно опасна в третий триместр, поэтому ее заменяют простой поддерживающей терапией, а также послеродовым исцелением ребенка.
https://youtu.be/nNx0EurQDls
Чем опасно заболевание для плода?
При беременности ветрянка может передаться малышу вне зависимости от того, какой сейчас триместр вынашивания плода. Во время такого периода жизни будущей матери произошедшее внутриутробное заражение может привести к образованию у ребенка крупных кожных рубцов, которые способны серьезно повлиять на его внешность.
Ветрянка также опасна развитием неврологических проблем, в результате чего возникают дисфункции таких органов, как:
- мочевой пузырь (энурез);
- кишечник (энтериты, колиты, а также нарушения обмена веществ);
- дыхательные пути (астма, обструкционный синдром).
 Ветрянка у беременных нередко приводит к нарушениям развития ребенка, в частности, к замедлению роста конечностей. Во взрослом возрасте такие дефекты устраняются только в 25% случаев, поэтому нередкими являются ситуации, когда уменьшенные руки и ноги приводят к инвалидности человека и мешают ему вести нормальную жизнедеятельность.
Ветрянка у беременных нередко приводит к нарушениям развития ребенка, в частности, к замедлению роста конечностей. Во взрослом возрасте такие дефекты устраняются только в 25% случаев, поэтому нередкими являются ситуации, когда уменьшенные руки и ноги приводят к инвалидности человека и мешают ему вести нормальную жизнедеятельность.
Во время вынашивания плода рекомендуют избегать этого внешне безобидного заболевания еще и потому, что оно способно стать причиной задержек в интеллектуальном развитии ребенка. Если периодом заражения был первый или второй триместр, то вероятность появления такого отклонения будет намного выше, чем во время третьей части вынашивания.
Ветрянка и беременность плохо переносятся вместе, так как у ребенка после заболевания во время внутриутробного развития, могут наблюдаться проблемы со зрением. И, конечно же, в первые несколько лет жизни вероятность того, что он заболеет самой ветрянкой, или опоясывающим лишаем, причиной которого является тот же вирус, будет большей на 80%.
Однако болезнь никак не влияет на вероятность выкидыша и на замирание беременности, поэтому аборт вследствие ветрянки делают крайне редко.
Когда риск будет наибольшим?
Ветрянка у беременных может переноситься по-разному в зависимости от того, во время какого триместра началось заболевание. В частности, первый триместр является почти полностью безопасным — вероятность передачи болезни ребенку равняется примерно 0,25-0,5%, что можно считать ничтожным показателем. Однако на сроках между 13 и 20 неделей данный показатель немного вырастает и, по статистике, 1-2% матерей передают заболевание малышу во время внутриутробного развития.
 Беременность и ветрянка являются почти безопасным сочетанием между 20 и 36 неделями, так как в данный период вирус практически не способен проникнуть в околоплодные воды и стать причиной заражения ребенка. Единственная проблема, которая может возникнуть у малыша, мать которого болела ветрянкой — развитие опоясывающего лишая, достаточно тяжело поддающегося лечению.
Беременность и ветрянка являются почти безопасным сочетанием между 20 и 36 неделями, так как в данный период вирус практически не способен проникнуть в околоплодные воды и стать причиной заражения ребенка. Единственная проблема, которая может возникнуть у малыша, мать которого болела ветрянкой — развитие опоясывающего лишая, достаточно тяжело поддающегося лечению.
А вот третий триместр и, в особенности, последние недели перед родами, являются наиболее рискованными для перенесения заболевания.
Ветрянка у беременных после 36 недели передается плоду с вероятностью, которая достигает 50%. Единственный плюс, которым обладает перенесение заболевания в такое время — наличие в крови матери антител, которые позволяют болезни протекать без существенных симптомов. Ребенок может получить осложнения и заболеть в скором времени после родов опоясывающим лишаем, однако от ветрянки лечить его не придется.
В последние две недели до родов доля случаев передачи болезни малышу достигает 80%, причем в силу отсутствия необходимых антител он рождается пораженным ветрянкой. Для лечения врачи используют Ацикловир, а также Иммуноглобулин, однако течение заболевания может быть достаточно тяжелым и неприятным.
Симптоматика заболевания
Ветрянка у беременных протекает в обычном режиме. Период инкубации может занимать от 10 до 20 суток и только по истечении этого периода могут появиться первые признаки. К ним можно отнести:
- головную боль;
- ухудшение общего состояния;
- отсутствие аппетита;
- значительное повышение температуры тела.
Затем, примерно на 2 – 3 сутки на теле появляются характерные волдыри, которые заполняет прозрачная жидкость. Вначале появляются отдельные пузырьки, которых с каждым днем становится все больше. В целом образование новых высыпаний продолжается от 2 до 7 дней.
Поскольку в период вынашивания ребенка иммунная система женщины работает в ином режиме, чем обычно, то ветряная оспа у будущих мам протекает либо в средней, либо в тяжелой форме. Симптомы заболевания проявляются более ярко. Болезнь сопровождается температурой, сильной интоксикаций, а, следовательно, интенсивной головной болью. При этом наблюдается формирование обильной сыпи. Намного чаще встречаются атипичные формы инфекции.
30 % случаев всех заболеваний у беременных женщин получают такое осложнение как герпетическая пневмония. При этом возникновение риска развития тяжелой дыхательной недостаточности зависит от гестационного срока: чем больше срок беременности, тем выше вероятность.
Последствия
Беременная женщина очень внимательно соотносится к своему здоровью, поскольку именно от самочувствия мамы зависит здоровье будущего малыша и его развитие. Наибольшую опасность в этот период представляют вирусные заболевания, поскольку они способны причинить ребенку наибольший вред. И ветряная оспа – одно из них. Если посмотреть статистику, то ветрянка у беременных встречается не слишком часто.
1 триместр
 Прекрасно известно, что при беременности, особенно в первом триместре, любая инфекция опасна. И ветрянка не исключение, поскольку именно первые двенадцать недель – период закладки органов и тканей будущего ребенка. Плацента еще не сформирована, а потому не может защитить плод от инфицирования. Заражение происходит довольно редко. Но если у ребенка развивается внутриутробная ветрянка, то без последствий это практически никогда не обходится. Это может грозить гибелью плода, самопроизвольным выкидышем либо тяжкими уродствами органов и тканей, которые оказались пораженными. Также может иметь место поражение ЦНС, органов зрения и недоразвитию ног и рук ребенка. Как правило, все последствия внутриутробного заражения становятся известными лишь после проведения УЗИ второго триместра. Если осмотр выявит тяжелые уродства, несовместимые с жизнью, то беременность будет прервана.
Прекрасно известно, что при беременности, особенно в первом триместре, любая инфекция опасна. И ветрянка не исключение, поскольку именно первые двенадцать недель – период закладки органов и тканей будущего ребенка. Плацента еще не сформирована, а потому не может защитить плод от инфицирования. Заражение происходит довольно редко. Но если у ребенка развивается внутриутробная ветрянка, то без последствий это практически никогда не обходится. Это может грозить гибелью плода, самопроизвольным выкидышем либо тяжкими уродствами органов и тканей, которые оказались пораженными. Также может иметь место поражение ЦНС, органов зрения и недоразвитию ног и рук ребенка. Как правило, все последствия внутриутробного заражения становятся известными лишь после проведения УЗИ второго триместра. Если осмотр выявит тяжелые уродства, несовместимые с жизнью, то беременность будет прервана.
Инфицирование вирусом ветряной оспы в первом триместре не повышает риска возникновения замершей беременности или естественного выкидыша.
2 триместр
Если женщина заболела ветрянкой на этом сроке, то волноваться не стоит. Плацента к началу второго триместра уже полностью сформирована и отлично защищает малыша. Заражение практически полностью исключено, даже если болезнь у женщины протекает в тяжелой форме.
3 триместр
Болезнь, протекающая на поздних сроках гестации, очень опасна, но это лишь в том случае, если женщина заразилась уже после 36 недели беременности. И опасность увеличивается по мере приближения времени родов.
Дело в том, что организм женщины не успевает сформировать иммунитет к заболеванию и малыш может заразиться как перед родами, так и во время прохождения через родовые пути и уже в первые дни жизни. В этом случае у ребенка формируется врожденная ветрянка, которая протекает очень сложно. При этом поражается не только кожа и слизистые оболочки, но и внутренние органы с ЦНС.
Опасна ли ветрянка для беременных? Вопрос, волнующий многих женщин. Опасность представляет не само заболевание, а его последствия. Особенно неблагоприятный исход может наблюдаться, если женщина заболела в конце третьего триместра, т.е. непосредственно за несколько дней до родов. В организме матери не успевают выработаться антитела, способные купировать развитие болезни и тем самым защитить ребенка.
Если болезнь проявилась за 4 дня до родов, то в среднем внутриутробную ветрянку получают от 10 до 20% всех малышей. Не выживают при этом от 20 до 30% всех деток. Если высыпания появились больше 5 дней назад, то ребенок также может быть инфицирован, но течение болезни проходит в легкой форме, либо вообще бессимптомно.
В любом случае ребенку назначается пассивная иммунизация. Она снижает риск развития заболевания всего на 40%, но гарантированно помогает избежать летального исхода.
Ответ на волнующий вопрос будет звучать следующим образом: уровень опасности и для будущей мам, и ее малыша зависит от тяжести болезни и гестационного срока, на котором произошло инфицирование.
Профилактические меры
Чтобы полностью обезопасить своего малыша, женщинам еще на стадии планирования беременности необходимо провести анализы на наличие антител. Не нужно забывать, что беременность – не тот период, когда стоит делать прививки. К тому же и прием большинства лекарственных препаратов также запрещен. Поэтому лучше всего подстраховаться заранее. Врач может порекомендовать начать прием иммуноглобулина, который значительно повысит сопротивляемость организма.
Если по каким-либо причинам сделать этого не удалось, то следует исключить посещения детских садов и мест, где болезнь может распространяться очень быстро. Это больницы, школы. В идеале стоит свести общение с чужими детьми до минимума, поскольку ребенок может служить источником инфекции. Ведь ветрянка заразна уже на стадии инкубации.
Если возникла сомнительная ситуация и контакт с заболевшим человеком подтвержден, то необходимо сделать укол иммуноглобулина. Но данная мера поможет избежать заражения, лишь если лекарство попало в организм в течение первых 4 суток после контакта.
Просим оценить статью:
(Пока оценок нет)
Загрузка…
Дополнительная информация, надеемся будет Вам полезна
- Можно ли купаться
- Можно ли гулять
- Сколько длится
- Бесцветное средство
- Как снять зуд
- Первые симптомы
Как проявляется ветряная оспа?
Будущая мама уже на ранних сроках вынашивания плода подвержена различным инфекционным заболеваниям на фоне ослабленного иммунитета, и если беременная ранее не переносила ветрянку, контакт с больным станет решающим в появлении инфекции. Инкубационный период при этом составляет до 20 дней, после чего начинаются специфические симптомы.
Ветрянка при беременности проявляется следующими признаками:
- первые несколько дней сопровождаются головной болью, слабостью, раздражением, отсутствием аппетита, апатией;
- ухудшение общего самочувствия, повышение температуры тела;
- в конце первой недели появляются специфические для ветрянки пузырьки по всему телу.
Высыпания на коже у будущей мамы не отличается от других случаев, но так как ее организм работает в другом режиме, само заболеванием протекает в тяжелой или средней форме. В первый триместр заболевание усугубляется интоксикацией организма, головная боль имеет интенсивный характер и не снимается обычными препаратами. Во второй и третий триместр симптомы менее выражены, но опасность для плода остается.
После родов грудное вскармливание у женщин с ветрянкой не противопоказано, так как препараты для лечения (Ацикловир) не влияют на качество молока
Последствия ветрянки для плода
Ветрянка у беременных представляет угрозу для будущего малыша, как на ранних, так и на поздних сроках, но в разной степени. В первый и второй триместр беременности риск врожденных аномалий низкий, в отличие от такого заболевания, как краснуха. Ветрянка во время беременности не выступает показанием к искусственному прерыванию беременности, что подтверждает факт нормального вынашивания плода и рождения здорового ребенка. Так как ветряная оспа у беременных встречается относительно редко, проследить закономерность негативных последствий трудно, но наблюдения все же, показали, какие заболевания ребенка встречаются чаще, если инфекция присоединилась на ранних, поздних сроках и у кормящей матери.
Опасности в первый триместр
В первые недели вынашивания плода любая инфекция опасна для будущего ребенка. Иммунитет женщины в этот период максимально ослаблен и готов к принятию «чужеродного» тела в виде плода.
Ветрянка при беременности до 20 недели может закончиться следующими осложнениями:
- Внутриутробное заражение плода и его гибель на ранних сроках.
- Самопроизвольный выкидыш.
- Необратимые нарушения структуры тканей, и как результат, уродство органов.
- Тяжелое поражение центральной нервной системы.
- Недостаточное развитие мышечной и соединительной ткани.
- Недоразвитие нижних и верхних конечностей, непропорциональность тела.
- Нарушение зрения или полная слепота.
- Заболевания, несовместимые с жизнью и смерть ребенка в первые недели жизни.
Несмотря на большие риски для плода, в большинстве случаев рождаются нормальные дети, но с врожденной ветрянкой. Ветряная оспа у новорожденного протекает тяжело, и если женщина заболевает непосредственно перед родами, специалисты стараются задержать их на неделю. Если этого сделать невозможно, кормящей матери и ребенку вводится иммуноглобулин сразу после родов, что помогает избежать смерти, которая без лечения случается в 35%. Больного ребенка сразу переводят в инфекционное отделение и назначают курс противовирусного лечения.
Опасности во второй и третий триместры
Ветрянка у беременных на втором триместре не представляет опасности, плацента полностью сформирована и выполняет защитную функцию, препятствуя проникновению инфекции к плоду. Даже тяжелая ветрянка при беременности никак не сказывается на ребенке, но женщина при этом проходит комплексное лечение.
Заболевание в третий триместр протекает очень тяжело с негативными последствиями для ребенка и матери. Чем позже произошло заражение, тем больше риск тяжелого течения заболевания у ребенка с поражением головного мозга, центральной нервной системы, внутренних органов.
Чем опасна ветрянка беременным?
Ветрянка грозит осложнениями, как для самой беременной так и для ее плода. Приблизительно 10% беременных могут заболеть ветряной пневмонией, так же велика вероятность возникновения опоясывающего лишая. Так как у взрослых ветрянка проходит гораздо тяжелее, эта участь не минует и беременных. Как правило, болезнь протекает достаточно тяжело.
Основной проблемой для плода является риск врожденный дефектов. Если ветрянка возникла в первом триместре, риск врожденных дефектов составляет 0,5 – 1%. Если заражение происходит от 13 до 20 недели, вероятность осложнений составляет 2%. Если болезнь настигла за 5 дней до родов и 2 после, вероятность осложнений 20 — 25%.
Ветрянка при беременности в 1 триместре
Ветрянка на ранних сроках может повлиять на закладку органов малыша. Конечно, далеко не всегда болезнь воздействует на зародыш, и часто женщина благополучно переносит заболевание.
И все же ветряная оспа в первые недели вынашивания малыша нежелательное явление. Оно может привести к губительным последствиям:
- гибель ребенка или выкидыш, так же возможна замершая беременность;
- развитие заболеваний нервной системы;
- различные внутренние и внешние дефекты (зрения, конечностей, кожи).
Выявить какие-либо изменения в строении тела крохи позволит УЗИ. Если будут заметны патологии, гинеколог может предложить прервать беременность. Вовремя начатое лечение сводит риски заражения плода к минимуму.
Полезно прочитать: Все о ветрянке: инкубационный период, начальная стадия, 36 фото, разновидности.
Ветряная оспа во 2 триместре беременности
Что же может случиться с ребенком, если заболеть ветрянкой во втором триместре? Скорее всего, все будет хорошо. Этот период самый благоприятный из всей беременности и вероятность осложнений минимальна. Однако риск осложнений остается. Так же вероятность того, что дитя родится с синдромом врожденной ветрянки составляет приблизительно 2 %. Самый высокий риск если вы инфицированы между 13 и 20 неделями.
Синдром врожденной ветряной оспы характеризуется врожденными дефектами, чаще всего это рубцы на коже, уродливые конечности, аномально маленькая голова, проблемы со зрением и отставание в развитии.
На этом этапе течения беременности вирус не в состоянии вызвать преждевременные роды или привести к смерти плода.
Ветрянка на поздних сроках
Подвергнется ли малыш риску, если беременная заболеет ветрянкой в 3 триместре?
Если вы заболели ветряной оспой в начале третьего триместра, ваш ребенок, вероятнее всего будет в порядке. И вот почему: приблизительно через 5 дней после того, как вы заболели вирусом ваш организм вырабатывает к нему антитела и они в свою очередь передаются плоду через плаценту. Это дает ему защиту, которую не может дать его собственная незрелая иммунная система.
Самое рискованное время заболевания ветряной оспой за пять дней до родов и два дня после. В это время ребенок подвергается воздействию вируса, но не успевает получить от вас антитела. При этом существует очень высокая вероятность ( более 50 %), что разовьется ветрянка новорожденного. А это очень опасно и чревато серьезными осложнениями, опасными для жизни, особенно если не лечить.
Статистика в последний месяц беременности неутешительна: каждый второй малыш заражается от матери, а каждый пятый рождается больным.
Лечение ветрянки во время беременности
Как же будет проводиться терапия, если беременная женщина все же заболела ветрянкой? Ведь в этот период набор средств для лечения сильно ограничен. И все же некоторые лекарства врач может прописать:
- Жаропонижающее. Единственным препаратом от температуры может стать «Парацетамол». Принимать «Ибупрофен» или другие препараты от температуры не рекомендуется.
- Противовирусные. В первом триместре для купирования распространения инфекции разрешено принимать «Ацикловир». После 20 недели это лекарство запрещено.
- Зеленка. Применяется для подсушивания высыпаний на коже. Если сыпь локализуется в ротовой полости, можно пополоскать рот антисептиком. Иногда зуд может доставлять сильный дискомфорт. В этом случае можно растворить в воде таблетку валидола и протереть этим средством кожные покровы.
Не занимайтесь самолечением! Обратитесь к врачу за правильным назначением.
Как видите, лечение ветрянки в период беременности сводится в основном к поддержанию иммунитета. Так что лучше принять меры профилактики и не болеть!
Особенности протекания ветряной оспы при беременности
Ветрянка у беременных по своим симптомам и течению не отличается от болезни у других взрослых людей. Это вирусное заболевание вызывает герперовирус варицелла-зостер. Чаще всего он попадает в организм воздушно-капельным путём. Этот вирус живёт в воздухе до 10 минут и легко переносится ветром или через вентиляционную систему. Таким образом, вы можете заразиться от человека, с которым даже непосредственно не контактировали.
Коварная особенность ветрянки состоит в том, что первые симптомы могут проявиться только через 2 или 3 недели после заражения.
Болезнь протекает по следующей схеме:
- На начальной стадии ветрянки возникает слабость, повышается утомляемость, иногда ломит кости и суставы, как при ОРВИ.
- Затем поднимается температура, больного начинает лихорадить.
- Через 2-3 дня после первого недомогания на теле и лице появляются первые красные пятна, затем их сменяют узелки или волдыри.
- Через 1-3 высыпания подсыхают и покрывается корочкой, которая затем отпадает, не оставляя следов.
Как лечить?
Чем раньше будет начато лечение, тем эффективнее оно будет.
Очень хорошо, если больной человек обратился к врачу в течение 1–2 суток после возникновения высыпаний на теле. Специалист может выписать противовирусные препараты.
В настоящее время для лечения ветрянки используются средства, изготовленные на основе растительного сырья:
- флакозид;
- алпизарин;
- хелепин;
- госсипол.
При отсутствии противопоказаний используются ациклические нуклеозиды (например, ацикловир). При заболевании показана дезинтоксикационная терапия.
Лечение ветрянки при наличии зуда может осуществляться антигистаминными препаратами. Пораженные кожные покровы рекомендуется обрабатывать дезинфицирующим средством (например, раствором Кастеллани). Эта мера необходима для предупреждения бактериальных заражений.
В некоторых случаях врач выписывает антибиотики. Данные лекарственные препараты эффективны при возникновении осложнений.
Источники
- medpulse.ru
- biohimik.net
- stopvirus.info
- beautynet.ru
- nardar.ru
No related posts.
Особенности протекания ветряной оспы при беременности
Ветрянка у беременных по своим симптомам и течению не отличается от болезни у других взрослых людей. Это вирусное заболевание вызывает герперовирус варицелла-зостер. Чаще всего он попадает в организм воздушно-капельным путём. Этот вирус живёт в воздухе до 10 минут и легко переносится ветром или через вентиляционную систему. Таким образом, вы можете заразиться от человека, с которым даже непосредственно не контактировали.
Коварная особенность ветрянки состоит в том, что первые симптомы могут проявиться только через 2 или 3 недели после заражения.
Болезнь протекает по следующей схеме:
- На начальной стадии ветрянки возникает слабость, повышается утомляемость, иногда ломит кости и суставы, как при ОРВИ.
- Затем поднимается температура, больного начинает лихорадить.
- Через 2-3 дня после первого недомогания на теле и лице появляются первые красные пятна, затем их сменяют узелки или волдыри.
- Через 1-3 высыпания подсыхают и покрывается корочкой, которая затем отпадает, не оставляя следов.
Как лечить?
Чем раньше будет начато лечение, тем эффективнее оно будет.
Очень хорошо, если больной человек обратился к врачу в течение 1–2 суток после возникновения высыпаний на теле. Специалист может выписать противовирусные препараты.
В настоящее время для лечения ветрянки используются средства, изготовленные на основе растительного сырья:
- флакозид;
- алпизарин;
- хелепин;
- госсипол.
При отсутствии противопоказаний используются ациклические нуклеозиды (например, ацикловир). При заболевании показана дезинтоксикационная терапия.
Лечение ветрянки при наличии зуда может осуществляться антигистаминными препаратами. Пораженные кожные покровы рекомендуется обрабатывать дезинфицирующим средством (например, раствором Кастеллани). Эта мера необходима для предупреждения бактериальных заражений.
В некоторых случаях врач выписывает антибиотики. Данные лекарственные препараты эффективны при возникновении осложнений.
Источники
- medpulse.ru
- biohimik.net
- stopvirus.info
- beautynet.ru
- nardar.ru
No related posts.
Опасность ветрянки для плода
Течение болезни в период беременности — такое же, как у других людей (сыпь, температура). Но чаще всего в таких случаях ветрянка протекает в тяжелой форме и сопровождается разными осложнениями. Поэтому ветряная оспа опасна для беременности и плода. Но это не значит, что заболевшая будущая мама обязательно столкнется с осложнениями или рисками для малыша. Такие последствия являются редкими при своевременном обращении к врачу.
Важно придерживаться назначенного специалистом лечения и сделать анализ на аномалии развития, внутриутробные патологии. Если риски большие, врач может отправить пациентку на амниоцентоз или кордоцентез (суть анализа — в диагностике околоплодных вод и пуповинной крови).
Считается, что заболевание особенно серьезно в ранние сроки беременности или прямо накануне родов. Это обусловлено тем, что ребенок может получить врожденную ветрянку, так как в материнском организме не образовались антитела. Она переносится младенцем в крайне тяжелой форме и поражает внутренности. При активности вируса в предполагаемый срок родов врачи медикаментозно отсрочивают день родоразрешения. В ином случае ребенок незамедлительно помещается в инфекционное отделение и получает инъекцию иммуноглобулина.
В первом триместре
Все инфекции в начальный период вынашивания ребенка очень неблагоприятно влияют на этот процесс. Если женщина заболела, это может стать причиной пороков в развитии малыша или его внутриутробной смерти, поэтому контакт с носителем в это время запрещается.

Если возникла ветрянка на ранних сроках беременности, это может стать причиной высыпаний у плода, нарушений развития в коре головного и спинного мозга, недоразвития конечностей и т. д. О возникновении пороков можно узнать при УЗИ и скрининге, что проводятся несколько раз за беременность. Такие осложнения являются редкостью, так как нарушения развития плода в столь ранний срок обычно приводят к самопроизвольному прерыванию беременности или замершей беременности.
Лечение способно предупредить последствия.
Во втором триместре
Второй триместр (особенно после 20-ти недель) — самый безопасный, контакт с больным, носителем вируса не несет особых рисков. Плацента уже сформировалась и надежно защищает плод, поэтому для него нет негативных последствий, вне зависимости от того, как протекает заболевание у матери. Ветрянка у беременных на этих неделях не приводит к внутриутробным инфекциям.
В третьем триместре
Ветрянка для беременных на поздних сроках, особенно на последнем месяце, также нередко сопровождается опасностями. Врожденный герпес III типа развивается, когда роды происходят у зараженной в третьем триместре матери, поэтому врачи медикаментозно отсрочивают родовой процесс. Если попытка не удалась, матери и новорожденному нужно вводить инъекции иммуноглобулина, что предупредит летальный исход для малыша, хоть он и заболеет. Если новорожденный заболел, его помешают в инфекционное отделение для терапии.
Заболеть ветрянкой до 36-ой недели не страшно. Серьезность заболевания заключается в том, что в организме не успевают образоваться необходимые антитела, что и приводит к врожденной ветряной оспе новорожденного. Самым страшным является проявление симптомов болезни менее чем за 4 дня до родового процесса, так как примерно каждый 5-ый младенец умирает от осложнений болезни. Если заболевание у роженицы проявилось ранее, малыш перенесет легкую форму ветряной оспы.
Симптомы
Симптомы заболевания у беременной проявляются так же, как и у всех взрослых (считается, что у взрослых они больше выражены, чем в детстве). Инкубационный период составляет до 21-го дня.
Симптоматика ветряной оспы:
- плохое самочувствие;
- головная боль;
- пропадает желание есть;
- высокие показатели температуры тела;
- выступает сыпь через пару суток после ухудшения состояния;
- высыпания выглядят как пузырьки с прозрачной жидкостью;
- сыпь поражает все кожные покровы;
- высыпания продолжаются примерно неделю.
Когда болезню заразится беременная, болеть она будет в тяжелой или средней форме, так как защитные возможности иммунной системы уже на 2−3 неделе снижаются. Симптоматика хорошо заметна, также бывает, что болезнь протекает в атипичной форме.
Ветрянка на протяжении этих 9-ти месяцев нередко перерастает в герпетическую пневмонию, что протекает в особенно тяжелой форме на позднем сроке.
Что делать, если произошло заражение?
Влияние ветрянки на вынашивание малыша — крайне негативно, поэтому проявление симптоматики заболевания в это время, особенно перед родами или на протяжении 7-ми суток после них, является поводом для немедленного обращения к врачу.
Пациентке проводятся необходимые анализы. Обычно при подтверждении болезни и яркой симптоматике необходима госпитализация (вместе с новорожденным ребенком).
Причины для стационарного лечения:
- проблемы с дыханием;
- болезненные ощущения в грудной клетке;
- рвотные позывы;
- сильное высыпание;
- кружится голова;
- маточное кровотечение.
Если сыпь только проявилась, пациентке назначают «Ацикловир». Он помогает организму справиться с вирусом герпеса и предупреждает последствия. Несколько раз проводятся ультразвуковые исследования для проверки состояния малыша и околоплодных вод.
Заключительная неделя беременности очень важна, поэтому, если признаки болезни появились в это время, роженице и младенцу назначают иммуноглобулин, что вводится один раз и влияет на тяжесть болезни.
Проводится противовирусная терапия, рекомендуются антигистаминные средства. С первых дней возникновения сыпи не следует общаться с другими людьми.
Высыпания обрабатывают зеленкой или другим средством.
Была ли у кого-то ситуация, когда возникла необходимость делать рентген какой-либо части тела во время беременности?
К сожалению, никто из нас не застрахован. В том числе и во время беременности.
Беременная женщина может заболеть пневмонией, туберкулёзом, сломать ногу или получить другую травму. Ей может понадобиться стоматологическая помощь.
Чем опасно рентген-излучение во время беременности?
Рентген-излучение наиболее опасно в первом триместре беременности, когда происходит закладка всех органов и систем у плода. Во втором и третьем триместре эти риски ниже.
При МНОГОКРАТНЫХ рентген-исследованиях области ЖИВОТА на ранних сроках беременности потенциально возможны следующие осложнения:
- выкидыш,
- уродства плода,
- задержка роста плода.
Многократные рентген-исследования на более поздних сроках могут привести к нарушению интеллектуального развития ребенка.
ВАЖНО: ни рентген грудной полости/ конечностей/челюсти, ни однократный рентген брюшной полости не приведет к подобным последствиям.
Какова тактика для направления беременной на рентген?
Мне хочется, чтобы вы, как пациенты, поняли всю логическую цепочку врача, принимающего такое решение.
1. Выставляем предположительный диагноз и понимаем, что в данном случае нужен рентген.
2. Убеждаемся, что в конкретной ситуации мы не можем заменить рентген на другой метод исследования (например, УЗИ).
3. Взвешиваем соотношение риск-польза у матери и плода при рентгенологическом исследовании. Просчитываем все возможные варианты развития болезни и осложнения.
4. В очередной раз убеждаемся, что рентген все-таки нужен.
5. Направляем беременную на рентген по жизненным показаниям. Во время рентгена используем защиту (свинцовый фартук) для максимальной защиты плода — это называется экранирование.
6. Если женщина отказывается от рентгена, берём письменный отказ. Объясняем все возможные последствия, осложнения и варианты течения болезни при отказе от данного исследования.
7. Составляем план лечения и обследования таким образом, как будто наши опасения, которые мог бы показать рентген, подтвердились. Или выбираем выжидательную тактику (наблюдаем), если это возможно.
7. Используем все другие методы исследования для максимального подтверждения диагноза и назначения правильного и адекватного лечения!
Выводы:
Всегда взвешиваем риск-польза для женщины и плода. Что опаснее? Что мы не диагностируем заболевание (например, туберкулез), и не назначим своевременное лечение, или ВОЗМОЖНЫЕ последствия у плода от рентгена?
- По возможности, избегаем воздействие рентген-излучения во время беременности;
- Если есть возможность НЕ делать рентген, мы его НЕ делаем или заменяем на другой метод исследования (УЗИ, МРТ);
- Если рентген необходим по жизненным показаниям, то мы его делаем!
Что это значит по «жизненным показаниям»?
Это когда вероятность развития тяжёлых осложнений (в том числе, летальных) у матери сильно выше, чем ВОЗМОЖНЫЕ последствия у плода от рентгена.
Если рентген сделан на ранних сроках, до того, как женщина узнала о беременности, то информируйте об этом вашего акушера-гинеколога.
Но это НЕ является показанием к прерыванию беременности!
Больше информации: Рентген при грудном вскармливании
Источник:
https://www.fda.gov/radiation-emittingproducts/radiationemittingproductsandprocedures/medicalimaging/medicalx-rays/ucm142632.htm
Автор: Татьяна Неешпапа, @doctor_neeshpapa
Комментарии в Facebook
Ветрянка у детей — основные признаки заболевания, лечение и профилактика
 Ветряная оспа, известная как ветрянка, встречается, по большей части, у деток. Заболевание появляется благодаря вирусу из семейства герпеса и ею можно заразиться воздушно-капельным путем. После ветрянки у детей формируется пожизненный иммунитет, и оспа больше не сможет подкосить здоровье вашего чада.
Ветряная оспа, известная как ветрянка, встречается, по большей части, у деток. Заболевание появляется благодаря вирусу из семейства герпеса и ею можно заразиться воздушно-капельным путем. После ветрянки у детей формируется пожизненный иммунитет, и оспа больше не сможет подкосить здоровье вашего чада.
Инкубационный период ветрянки у детей
От момента, когда вирус только попал в организм, до дня, когда появятся первые симптомы, проходит небольшое количество времени, которое называется инкубационным периодом. Главный вопрос: когда возникает ветрянка у детей, сколько дней длится данный промежуток времени? Стандартное количество дней: 7-21. Никак не меньше недели, но может затянуться и до месяца.
Этапы инкубационного периода:
- Начальный. Ведите отсчет с момента, как ваш малыш был в контакте с носителем вируса. За некоторое количество дней недуг приспособится к условиям нового организма и начнет проявлять себя.
- Вторичный. Резко возрастает количество клеток вируса, и недуг начинает поражать слизистую верхних путей дыхания, а позже – инфицирует остальные части организма.
- Заключительный. Ветрянка у детей инфицирует кровь и расходится по всем клеткам. На этом этапе вирус поражает кожу ребенка и провоцирует первый основной симптом: сыпь. Организм борется с недугом, вырабатываются защитные антитела.
Когда заразна ветрянка у детей?
О том, как передается ветрянка у детей, следует знать каждой мамочке, чтобы ваш малыш не заразился от болеющих деток, или же сам не стал инфицировать других. Недуг в инкубационный период не опасен для окружающих, но может носить заразный характер в некоторые периоды:
- на момент возникновения высыпаний;
- за пару суток до появления первого водянистого прыщика;
- около 5 дней после образования последней язвочки.
Как лечить ветрянку у детей?
Прежде чем начать лечение ветрянки у детей, препараты для использования следует предварительно согласовать с лечащим врачом. Список распространенных средств:
- Каламин способен снимать зуд, успокаивать раздраженные участки кожи и подсушивать ранки. Данный препарат можно использовать даже при заражении самых маленьких карапузов.
- Фукорцин имеет множество преимуществ: он подсушивает быстрее зеленки, а также помогает при профилактике повторного заражения при расчесывании. Средство следует аккуратно применять при болезни детей до 12 лет.
- Ветрянка у детей средней или тяжелой формы требует применения Ацикловира. Препарат блокирует вирус, уменьшает его активность, средство сокращает острый период протекания недуга.
- Высыпания в ротовой полости малыша нуждаются в другом средстве, вышеперечисленные использовать нельзя. С волдырями на слизистой хорошо справляется Мирамистин, им следует полоскать рот не менее четырех раз в день. Если у вас грудничок, то смочите в растворе соску и дайте ее младенцу.
Ознакомьтесь так же: Вылечила грибок эфирным маслом
Ветрянка у детей – лечение в домашних условиях
Если у малыша не тяжелая форма заболевания и врач не назначил лечение в больничных условиях, то можно избавить дитя от недуга и дома. Позаботьтесь о постельном режиме в течение девяти дней, белье на кроватке следует менять как можно чаще, а нательное – обязательно ежедневно. Давайте ребенку больше жидкости, исключите кислое, соленое и острое из рациона питания.
При лечении ветряной оспы дома, пятна на теле обрабатывают в основном зеленкой, если сыпь на слизистой – проводят полоскания антимикробными средствами. Чтобы сбить температуру, используйте Ибупрофен или Парацетамол. Аспирин не следует давать малышам, чтобы не увеличить восприимчивость к синдрому Рейе. Не давайте карапузу возможности расчесать ранки: подрежьте коротко ногти или наденьте на ручки хлопчатобумажные перчатки. Сильный зуд возникает из-за обильного потоотделения, потому не стоит кутать дите в теплое одеяло.
У родителей возникает вопрос: можно ли гулять при ветрянке у детей? Хорошая погода за окном и отсутствие температуры у малыша позволяют проводить время на улице. Некоторое количество времени на свежем воздухе и под солнцем благоприятно скажутся на состоянии ребенка. Обязательно устраните контакты с кем-либо на улице, чтобы малыш не заразил других и сам не подхватил какую-нибудь инфекцию при ослабленном иммунитете.
Чем мазать ветрянку у детей, кроме зеленки?
Отойдя от привычного раствора бриллиантовой зелени, которым пользовались еще наши бабушки, можно найти массу препаратов, избавляющих от симптомов. Зная, чем лечить ветрянку у детей кроме зеленки, вы сможете выбирать препараты от зуда, исходя из их характеристик и эффективности:
- раствор фурацилина подойдет для полоскания ротовой полости и обработки половых органов, сыпи на коже;
- марганцовка (раствор 5 %) поможет уменьшить зуд и подсушит ранки;
- мазь Ацикловир, Герпевир, Виролекс – противовирусные средства – остановят размножение вируса на эпидермисе малыша;
- Каламин – лосьон с антисептическим действием, имеет охлаждающий эффект, снимает зуд;
- раствор фукорцина – антисептик, не хуже зеленки, притом смывается намного легче;
- раствор риванола – противомикробное средство, часто используется при зуде у малыша, легко смывается;
- метиленовый синий раствор (1-3 %) обеззараживает ранки, помогает справиться с сыпью на теле.
Чем снять зуд при ветрянке у ребенка?
Устранив зуд, вы успокоите малыша, избавив его от желания почесать ранку и от возможных рубцов на коже после болезни. Можно сделать ванночку со слабым раствором марганцовки, однако ответ на вопрос — можно ли мыться при ветрянке у детей, — будет отрицательным. После принятия ванны, не трите малыша полотенцем, а лишь обмакните. Антигистаминные препараты избавят дите от зуда, но перед использованием лучше получить консультацию своего лечащего врача:
- Лоратадин;
- Цетиризин;
- Фексадин;
- Тавегил;
- Фенистил (в каплях).
Прежде чем мазать ветрянку у детей какими-либо средствами, внимательно ознакомьтесь с инструкцией к препарату, а лучше, как и с другими средствами, спросите у врача, что для малыша подойдет больше. Лучшие мази и крема при зуде у детей:
- Ацикловир (противовирусный);
- Ирикар (гомеопатическое средство);
- Гистан (биологически-активная добавка без гормонов, в составе есть лекарственные травы). Внимание: не путайте рекомендуемый Гистан с Гистан Н! Последний – гормональный препарат, использовать его при ветряной оспе нельзя;
- Ла-Кри – эффективный крем от зуда и воспалений, имеет противоаллергическое действие.