Часто родители малыша, которому врач предписал сделать эхокардиограмму, не знают, что это такое и насколько оно вредно организму ребенка.
Часто родители малыша, которому врач предписал сделать эхокардиограмму, не знают, что это такое и насколько оно вредно организму ребенка.
У них возникает масса вопросов: как подготовиться к диагностике, что нужно с собой иметь, с какого возраста показан этот метод.
Содержание
В каких случаях назначают процедуру
Показаний для процедуры эхоКГ сердца ребенку может быть множество, вот главные из них:
- сомнения педиатра в правильности ритма при прослушивании стетоскопом, наличие шумов;
- после сосания груди или крика (или иной нагрузки, у старших детей после бега, прыжков) появление синевы над верхней губой (цианоз);
- грудничок плохо набирает вес;
- жалобы малыша на боль в области груди слева;
- быстрая усталость, одышка, потение при нормальных возрастных нагрузках;
- часто «ледяные» руки и ноги;
- повторное исследование через время после предыдущего УЗИ с выявленными нарушениями;
- отекают ноги;
- по направлению врача и др.
Обязательно должны делать эхокардиографию всем деткам в возрасте 1 месяц и год, а потом в подростковом возрасте — в 14 лет.
Что показывает УЗИ сердца
Детское УЗИ сердца поможет врачу поставить или подтвердить предполагаемый диагноз, потому что результаты показывают:
- есть ли в полостях сердца или сосудов на их внутренних поверхностях иди в просветах сгустки крови;
- наличие врожденных пороков;
- новообразования;
- отклонения размеров сердца или его отделов от нормы;
- наличие воспалительных процессов сердца;
- ишемию;
- инфаркт миокарда и др.
ЭхоКГ покажет достаточно точно, есть ли повод для волнений и насколько серьезно положение.
Как делается УЗИ сердца
 Ультразвуковое обследование сердца и сосудов делают ребенку в положении лежа, на спине (взрослого кладут обычно на левый бок).
Ультразвуковое обследование сердца и сосудов делают ребенку в положении лежа, на спине (взрослого кладут обычно на левый бок).
Грудь малыша обнажают, смазывают противоаллергическим средством в виде крема или геля (для лучшего скольжения датчика по телу).
Специалист, выполняющий диагностику сосудов сердца малыша, водит по грудной клетке датчиком, прибор посылает ультразвуки, которые отражаются от встречаемых на своем пути мышц, полостей разной длиной волн (в зависимости от плотности тканей).
Прибор фиксирует отраженные волны и получает размеры камер и желудочков сердца, сосудов, автоматически формируя отчет о диагностике.
Грудной младенец не должен быть голоден, тогда он будет вести себя более спокойно.
Маме необходимо взять с собой бутылочку с водичкой для питья, пару салфеток, чтобы снять гель с тельца малютки, а еще любимую игрушку, чтобы отвлечь от происходящего, непонятного ребенку, хотя диагностика выполняется, не причиняя совершенно никаких неудобств.
Плач не отразится на результатах (болезнь или есть, или ее нет), но всем будет комфортнее, если ребенок ведет себя спокойно.
Подготовки для УЗИ сердца никакой не требуется.
Показания к обследованию сердца
 Показано УЗИ сердца новорожденным детям, начиная с 5 дней от роду.
Показано УЗИ сердца новорожденным детям, начиная с 5 дней от роду.
Выполняется диагностика по направлению врача-педиатра или кардиолога, ели есть необходимость уточнить, имеется ли порок или другие заболевания, или же в плановом порядке – когда малышу исполняется 1 месяц, 1 год, 2 года.
Срочная узи-диагностика проводится при следующих показаниях:
- падение кровяного давления;
- сильная одышка;
- сильная боль в области сердца;
- аритмия.
Делают такую диагностику в поликлиниках или специальных центрах.
Расшифровка результатов. Нормы эхокардиоскопии
Результаты представлены в виде цифровых характеристик, диагнозом окончательным не являются и вполне понятны только специалисту-кардиологу.
В зависимости от состояния обследуемого, а также его возраста, образа жизни результаты отличаются, и могут быть сопоставимы только с нормой для аналогичной возрастной группы.
Основные нормативные показатели эхокардиоскопии:
| №№ п/п | Наименование | Норма | |
| Для новорожденного | Для взрослого | ||
| 1 | Толщина стенки левого желудочка (при переходе в систолу) | 4,6 мм | 10-16 мм |
| 2 | Толщина стенки правого желудочка (при переходе в диастолу) | 3,4 мм | 8-11 мм |
| 3 | Частота сокращений мышцы сердца (в минуту) | 120-140 | 70-76 мм |
| 4 | Толщина межжелудочковой перегородки (в систолу) | 4-8 мм | 10-15 мм |
| 5 | Толщина межжелудочковой перегородки (в диастолу) | 3-5 мм | 6-11 мм |
| 6 | Диаметр аорты | 18-35 мм | |
| 7 | Фракция выброса левого желудочка | 67-75% | Более 50% |
Следует понимать, что мужской и женский организмы, даже в возрасте новорожденного младенца, отличаются.
Это различие не существенно, и только врач может правильно расшифровать цифровые показатели и понять, что обозначает их отклонение от нормы в большую или меньшую стороны.
Возможные патологии
Врач-кардиолог, изучив и проанализировав результаты УЗИ, может сразу поставить диагноз, а в некоторых случаях могут потребоваться дополнительные исследования.
Чаще всего у детей встречаются возможные патологии в виде сердечных пороков:
- неполное заращение (есть отверстие) перегородки между желудочками(в этом случае будет увеличена толщина стенок сердца, увеличены размеры полостей в сердце);
- дефект межпредсердной перегородки в виде отверстия (на УЗИ в этом случае будут утолщены стенки предсердий, а в некоторых случаях будет виднеться и само отверстие, которого быть не должно);
- пороки митрального клапана (увеличение или уменьшение против нормы размера отверстия, посредством которого кровь проходит из одного желудочка в другой);
- сужение аорты (диаметр аорты на УЗИ будет сужен против нормы, а также определится больше нормативной толщина стенок желудочков, предсердий), и др.
Если у малыша есть воспалительные процессы в сердце, то будет нарушена функция выброса в сторону уменьшения против нормы, а также увеличены размеры всех сердечных полостей.
Результаты эхокардиоскопии дают возможность подтвердить диагноз или опровергнуть его.
При наличии пороков развития сердца или заболевания такое исследование важно как точностью, так и своевременностью, что увеличивает шансы на полное выздоровление.
Для чего проводят
Ультразвуковое исследование способствует полной оценке работы сердца ребенка, визуализации его структуры и строения. Процедура очень важна для выявления на ранних сроках заболеваний или подозрений на патологию и начало их устранения.
Пройти эхокардиографию предлагают в следующих случаях:
- Если во время обычного медосмотра педиатр заметил сердечные шумы.
- Ваш малыш периодически жалуется на болевые ощущения в грудной клетке с левой стороны.
- Новорожденный отказывается от груди или сосет ее с трудом, но при этом осмотр педиатра не показал никаких отклонений в его здоровье.
- Когда ребенок плачет, у него синеют губки и область вокруг рта.
- Ручки и ножки чада часто бывают холодными.
- В частных случаях наблюдаются беспричинные обмороки.
- Ребенок постоянно ощущает упадок сил и усталость, способен страдать одышкой и повышенной потливостью.
- Если родители стали замечать, что их отпрыск очень часто страдает простудными заболеваниями, в частности, у него постоянно возникает воспаление легких.
- Температура тела длительное время находится ниже нормы.
- Наблюдается сухой кашель, не являющийся признаком простуды.
- При ощупывании под ложечкой чувствуется дрожание, а на шее пульсация в области вен.
- Ребенок плохо набирает вес.
- В семье есть сердечники, значит, плохая наследственность.
- ЭКГ показало неоднозначные результаты.
- Младенцу УЗИ положено делать планово в один месяц и год.
У ребенка появились шумы в сердце? Не стоит беспокоиться, но следует посетить врача. Шумы существуют двух видов: функциональные и органические. Следует узнать у врача почему же они появились и какому виду принадлежат.
Кардиопатия способна настигнуть ребенка в любом возрасте, будьте бдительны, выражается она одышкой, нехваткой кислорода при дыхании, бледностью кожи, головокружением и аритмией.
Для младенца
Эхокардиография для новорожденного от одного до полутора месяцев является плановой процедурой и назначается всем малышам. Правда, есть случаи, когда обследование могут назначить младенцу сразу же после рождения. Такое решение специалисты принимают, если есть подозрение на патологию, например:
- При прослушивании наблюдаются шумы в области сердца.
- На кожных покровах наблюдаются синие пятна и неестественная «мраморность».
- Область вокруг рта грудничка синеет при плаче.
В случае неподтверждения отклонений повторная процедура не проводится. А вот если были замечены аномалии в работе или развитии сердца, ситуация берется под контроль врачей.
Многие специалисты рекомендуют в качестве профилактики проводить УЗИ сердца каждый год. Выявите малейшие отклонения от нормы и вовремя остаостановите овить появление аномалий.
Подготовка
Для того чтобы исследование не оставило негативного осадка, стоит позаботиться о следующих факторах:
- Взять с собой направление и амбулаторную карту, влажные салфетки, чистую проглаженную пеленку, бутылочку с питьем, соску-пустышку, любимую игрушку малыша, чтобы развлекать его во время процедуры.
- Желательно перед походом в поликлинику малыша хорошо покормить, это сделает его более спокойным.
- С детьми в более осмысленном возрасте лучше всего предварительно провести разъяснительную беседу, чтобы они не боялись.
- Если процедура проводится повторно, необходимо не забыть предыдущие результаты.
- Желательно знать рост и вес чада, на основе данных установите, соответствует ли им развитие органа.
В кабинете УЗИ ребенка придется раздевать, стоит дома одеть его в удобную одежду, снимаемую легко.
Совет: если в один день намечено обойти несколько кабинетов, то лучше всего начинать с УЗИ, так как ребенок должен быть спокойным, иначе обследование не будет полноценным.
Что показывает исследование
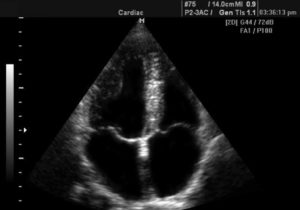
Специалист, который осматривает пациента с помощью ультразвуковой аппаратуры, видит:
- Камеры органа, их размеры, целостность и состояние.
- Стенки предсердий, желудочков, их толщину.
- Как работают клапаны и их состояние.
- Сосуды сердца.
- Кровообращение.
- Мышцы сердца.
- Присутствие или отсутствие жидкости в околосердечной сумке.
Благодаря обследованию выявляется большое количество кардиологических заболеваний. Помимо совпадения с нормами, врач учитывает телосложение, вес, рост и возраст детей.
Какие отклонения можно выявить
С помощью УЗИ сердца ребенку можно поставить следующие диагнозы:
- Врожденные пороки.
- Предсердные нарушения ритма.
- Инфаркт миокарда.
- Тромбы.
- Перикардит, эндокардит и другие воспаления органа.
- Новообразования.
- Нарушения сердечного ритма, аритмия.
- Ишемическая болезнь.
Вовремя проведенная диагностика помогает установить диагноз на ранних стадиях, что облегчит лечение и поможет избежать серьезных проблем со здоровьем.
Нормы и расшифровка
Нормы детской эхокардиографии определяют по следующим параметрам:
- Насколько эффективно работает сердце.
- Рассматривают структуру и размеры органа.
- Как функционирует кровоток.
- Были ли замечены новообразования.
Нормы для новорожденного:
- Левый желудочек, толщина стенки: 4,5 мм.
- Правый желудочек, здесь толщина: 3,3 мм.
- Мышца сердца, частота сокращений в минуту: 120 – 140.
- Межжелудочковая перегородка: 3 – 9 мм.
- Диаметр аорты: точных данных нет.
- Левый желудочек, фракция выброса: 66 – 76%.
Норма для детей старше:
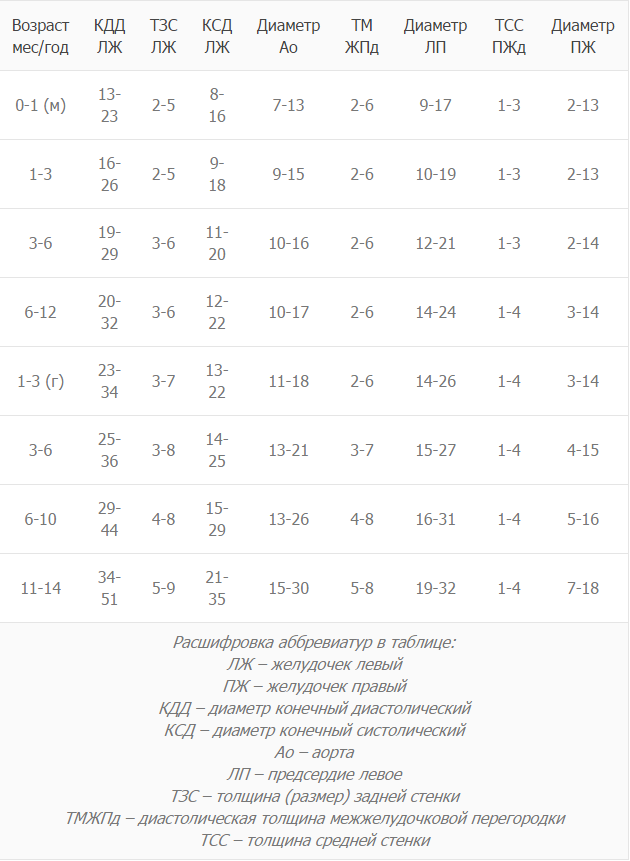
Все данные примерны и зависят от возраста и пола ребенка. Точную расшифровку может сделать только специалист, поэтому заострять на этом внимание дилетанту не стоит.
В чем отличия между ЭхоКГ и ЭКГ, и что лучше
ЭКГ у детей — электрокардиография, ее делают уже с первого года жизни младенца. Метод полностью безопасен для детского организма и помогает выявить особенности работы сердца.
Процедура фиксирует колебания ритма сердцебиения. С помощью электродов эти данные отражаются на кардиограмме. Особой подготовки такое обследование не требует.
Плохое ЭКГ может говорить о следующих отклонениях:
- Увеличении сердечных импульсов — мерцательной аритмии.
- Частом сердцебиении – тахикардии.
- Появлении дополнительных ударов – экстрасистолии.
- Аритмии.
Очень часто, чтобы удостовериться в показаниях ЭКГ, рекомендуют проводить УЗИ, оно поможет поставить окончательную точку в диагнозе.
К отличиям между этими двумя способами можно отнести:
- Есть определенные нарушения, выявляемые только тот или иной способ.
- Разная эффективность слежения за кровообращением.
- У каждого метода свои особенности обследования.
Кардиограмма основывается на записи электростатической деятельности в виде графика. Он показывает:
- Ритм пульса.
- Сколько ударов.
- Есть ли аритмия.
ЭхоКГ производится с помощью ультразвукового датчика и показывает на экране аппарата внешние отклонения органа. На вопрос, какой метод лучше, точного ответа нет, но чаще всего один дополняет другой.
В каких случаях назначается КТГ?
Исследование методом кардиотокографии проводят с целью раннего диагностирования патологического состояния плода. Обследование методом КТГ проводится, начиная с 28-32 недель беременности. Однако, для получения качественных и достоверных результатов наиболее лучшим сроком считается 32-я неделя. Связан данный срок с циклом активности плода, когда активное шевеление сменяется спокойствием. Самая высокая активность малыша приходится с 8-ми утра до 13-14 дня и в вечернее время с 20 и до 24 часов.
Показания для назначения КТГ:
- Если у беременной отрицательный резус фактор крови, существует риск возникновения гемолитической болезни у новорожденных малышей.
- В случаях, когда ранее случались выкидыши или проводилось прерывание беременности искусственным методом (аборт), также при преждевременных родах.
- Когда появляются осложнения во время беременности, например, слишком тяжелое проявление токсикоза, появляется субфебрильная температура тела, многоплодная или переношенная беременность.
- Различные отклонения в развитии плода и плаценте, которые были выявлены ранее, во время ультразвукового исследования.
- Когда в анамнезе беременной присутствуют нарушения в работе эндокринной системы, а также системные заболевания (такие, как анемия, диабет, болезни сердца и сосудов).
- Если в шевелении плода наблюдаются отклонения. Будущие мамочки чувствуют своего малыша и знают его поведение. Некоторые малыши, в мамином животике, ведут себя очень подвижно и спят очень короткий промежуток времени. А бывает, когда малыш днем спит, а в ночное время начинает активно шевелиться. Если поведение малыша вдруг изменилось, это может быть причиной для беспокойства.
- Если женщина перенесла грипп или ОРВИ, которые плохо отразились на общем состоянии здоровья.
- В случае, когда ранее проводилось лечение будущего малыша при каких-либо осложнениях. После пройденной терапии, беременной назначают КТГ в течении некоторого времени (от 2 до 4 недель).
- Во время проявления у беременной гестоза. Данное состояние может способствовать нарушениям в работе кровоснабжения плода, последствием чего является задержка развития будущего ребенка.
- Женщины, продолжающие употреблять алкогольные напитки вовремя беременности и курить. В данную группу также входят беременные наркозависимые, и те, которые находятся в стадии ремиссии.
- При наличии у беременной хронических заболеваний.
Кардиотогографическое обследование проходят однократно, если женщина ни на что не жалуется. Бывает первое исследование показывает некую патологию, тогда КТГ назначают повторно.
Как происходит КТГ-обследование при беременности?
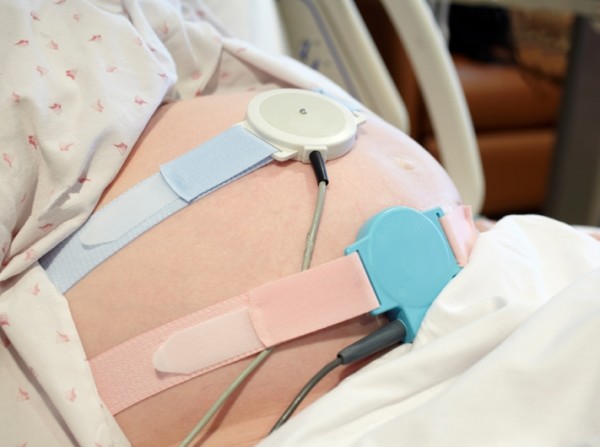
Для проведения КТГ используют специализированный датчик с эффектом ультразвуковых волн. Данный аппарат основан на эффекте Доплера. Устройство для КТГ, фиксируют на животе у беременной женщины, в районе, где наиболее четко прослушивается сердцебиение плода. Для правильного определения участка, где будут укреплять данное устройство, врач-акушер прослушивает живот женщины специальным акушерским стетоскопом. От датчика идет сигнальная ультразвуковая волна, которая доходит до сердца ребенка. После чего, она, отражаясь от сердца, возвращается вновь к этому же датчику.
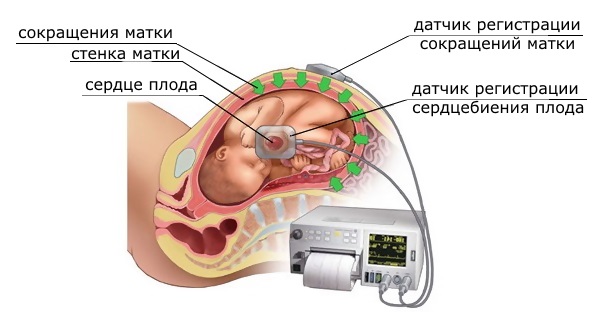
Информация, которую получили вследствие данного процесса, преображается в результаты сокращений сердца малыша за 1 минуту. На специализированной ленте появляются результаты КТГ разными методами: графиком, звуковым и световым.
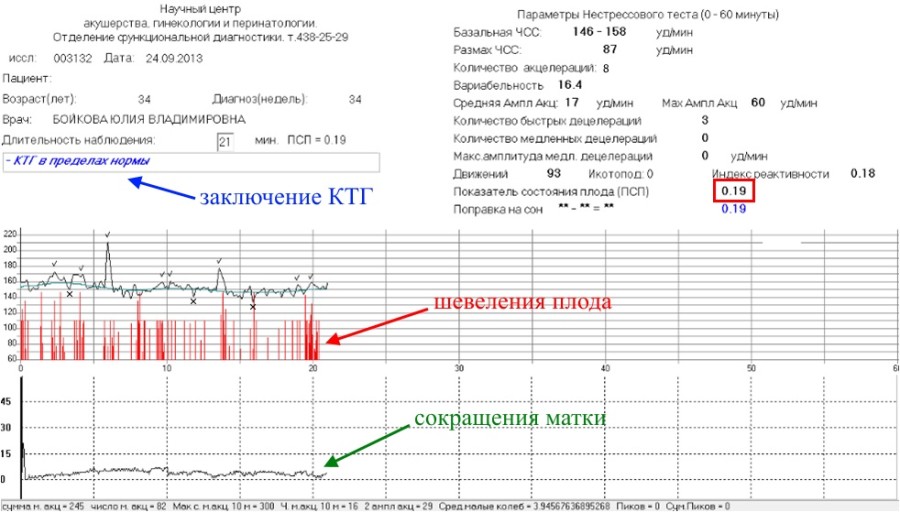
Если беременность проходит с осложнениями и отличными показателями предыдущих методов обследования плода, КТГ проходят около одного раза в семь дней.
КТГ не делают на полный желудок. После употребления пищи, в показателях крови повышается сахар, и это влияет на малыша, провоцируя его активность и повышая чувствительность на факторы внешней среды.
Как же расшифровываются конечные показатели КТГ?
Расшифровка конечных показателей КТГ, проводится специалистом с учетом таких данных, как: вариабельность ЧСС плода, базальный ритм, акцелерация, децелерация и двигательная активность плода. Такие показатели, в конце обследования, отображаются на ленте, и имеют вид графиков, разных по форме. Итак, рассмотрим подробнее выше перечисленные показатели:
-
- Вариабельностью (или амплитудой) называют нарушения частоты и регулярности сократительных движений ритма и амплитуды сердца, которые основаны на полученных результатах базального ритма. Если не наблюдается никакой патологии развития плода, показатели ЧСС не должны быть однообразны, это хорошо видно с помощью визуализации постоянной сменой числовых показателей на мониторе, во время обследования КТГ. Изменения в пределах нормы могут колебаться в диапазоне 5-30 ударов в минуту.
- Базальным ритмом обозначается средние показатели ЧСС малыша. Показателями нормы является биение сердца от 110 и до 160 ударов в одну минуту во время спокойствия плода и женщины. Если ребенок активно шевелится, ЧСС будет держаться от 130 до 180 ударов в продолжении одной минуты. Показатели базального ритма в пределах нормы означают отсутствие гипоксического состояния плода. В случаях, если показатели ниже нормы или выше, считается, что присутствует гипоксическое состояние, которое отрицательно сказывается на нервной системе малыша, которая находится в недоразвитом состоянии.
- Под акцелерацией подразумевают учащенное количество сердцебиения, сравнительно уровня показателей базального ритма. Показатели акцелерации воспроизводятся на кардиотокограмме в виде зубчиков, норма составляет от двух-трех раз за 10-20 минут. Возможно не большое увеличение учащенности до четырех раз за 30-40 минут. Патологией считается, если акцелерация и вовсе отсутствует за период в 30-40 минут.
- Децелерация – это снижение частоты сердечных ударов сравнительно со степенью базальных показателей сердечного ритма. Показатели децелерации имеют форму провалов или по-другому отрицательных зубьев. В пределах нормального функционирования плода, данные показатели должны полностью отсутствовать или совсем незначительно проявляться по глубине и длительности, и очень редко встречаться. После 20-30 минут КТГ исследования при проявлении децелерации, возникают подозрения в ухудшении состояния будущего малыша. Большое беспокойство в развитии плода вызывают повторное и разнообразное проявление децелерации во время всего обследования. Это может стать сигналом о наличии декомпенсированного стресса у плода.
Важность показателей состояния плода (ПСП)
После того, как готовы графические результаты КТГ исследования, специалист определяет значение показателей состояния плода. Для нормального развития ребенка эти значения будут меньше 1. Когда показатели ПСП составляют от одного до двух, это говорит о том, что состояние плода начинает ухудшаться и появляются некоторые не благоприятные изменения.
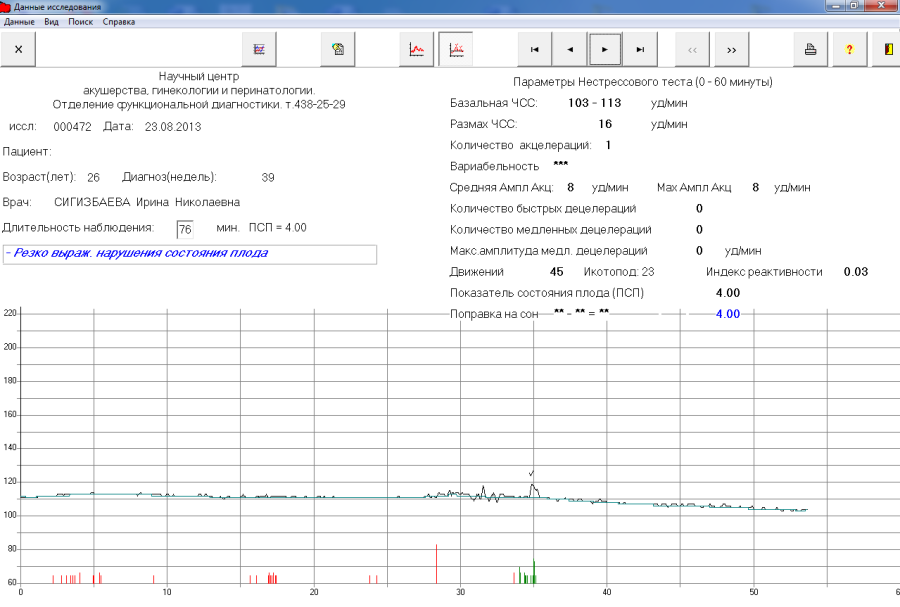
Когда показатели ПСП свыше трех, это значит, что плод находится в критическом состоянии. Но при наличие только таких данных специалист не может принимать никаких решений, сначала будет рассматриваться полностью анамнез течения беременности.
Нужно понимать, что не только патологические процессы в развитии малыша могут стать причиной отклонения показателей от нормы, это могут быть также некоторые состояния беременной и малыша, которые не зависят от нарушений (например, повышенные температурные показатели у беременной женщины или, если малыш находится в состоянии сна).
Какие патологические процессы можно выявить при исследовании КТГ?
Как же воспринимать результаты КТГ? Полагаясь только на полученные данные КТГ, невозможно окончательно определиться с диагнозом, так как патологические отклонения от 10-ти бальной нормы могут быть временным состоянием в ответ на какой-либо внешний раздражитель. Данная методика проста в исполнении и поможет без особых затрат выявить отклонения от нормы в развитии плода.
Метод КТГ поможет выявить следующие патологии:
- обвитие пуповиной или ее прижатие: данное состояние опасно тем, что кислород, поступающий к плоду от матери, может в полном объеме не доходить до ребенка. При начальном таком состоянии, плод компенсирует недостаточное количество полезных веществ и если вовремя не произвести необходимое лечение, для улучшения кровотока в пуповине, это состояние может ухудшиться;
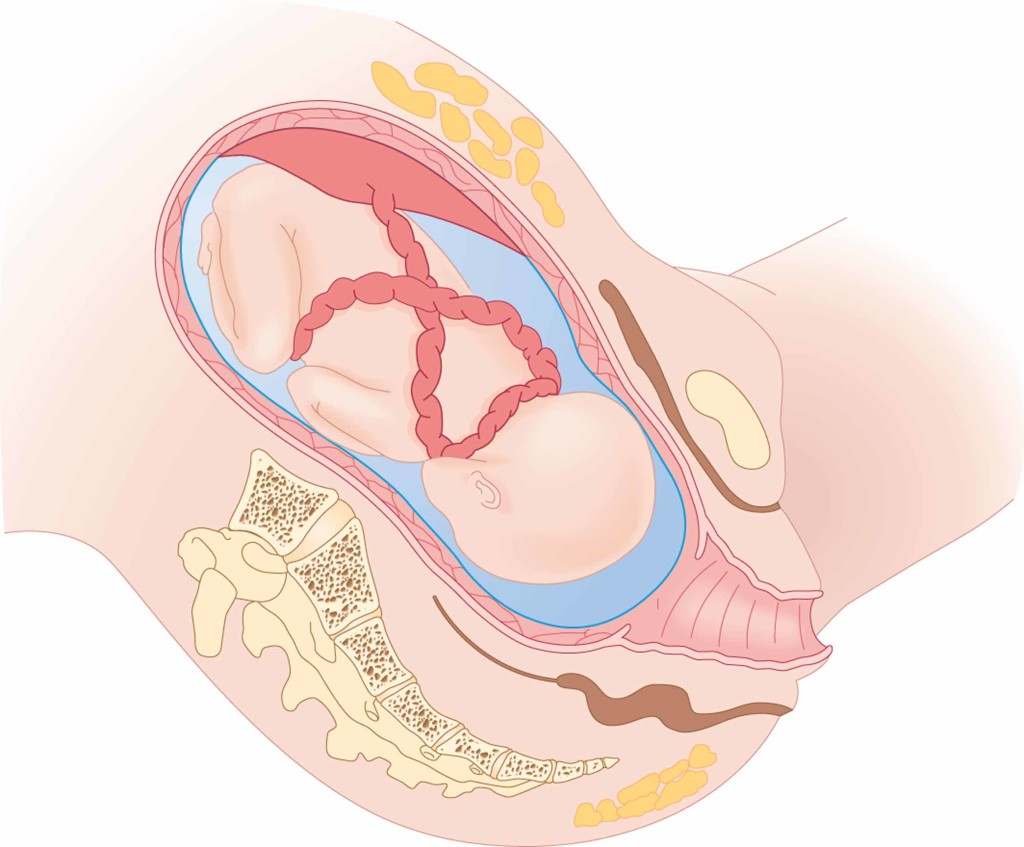
- изменения в сердечном ритме малыша: они могут появиться даже вовремя незначительных аномалий в развитии сердца;
- развитие гипоксического состояния у малыша: в данном случае, плод длительный период времени может использовать компенсаторные способности и недостаточное количество питательных веществ при КТГ будут проявляться в виде небольших отклонений;
- если болезни беременной могут отрицательно сказаться на состоянии малыша: КТГ обследование назначают каждый день, если женщина находится на стационарном лечении.
Когда при расшифровке КТГ были выявлены отклонения от нормы, врач назначает УЗИ, а также допплерографию. Если требуется, беременной расписывают лечение и повторное КТГ.