Оглавление:
- Почему чешется живот и как бороться с зудом?
- Зуд бывает разным
- Сыпь на животе
- У вас появилась сыпь? Это может быть сигналом опасной болезни!
- Сыпь на руках и животе причины
- Сыпь на руках и животе причины
- Как выглядит сыпь (виды сыпи)
- Сыпь при инфекционных заболеваниях
- Сыпь на коже при аллергических заболеваниях
- Сыпь при кожных заболеваниях
- Куда обращаться с сыпью
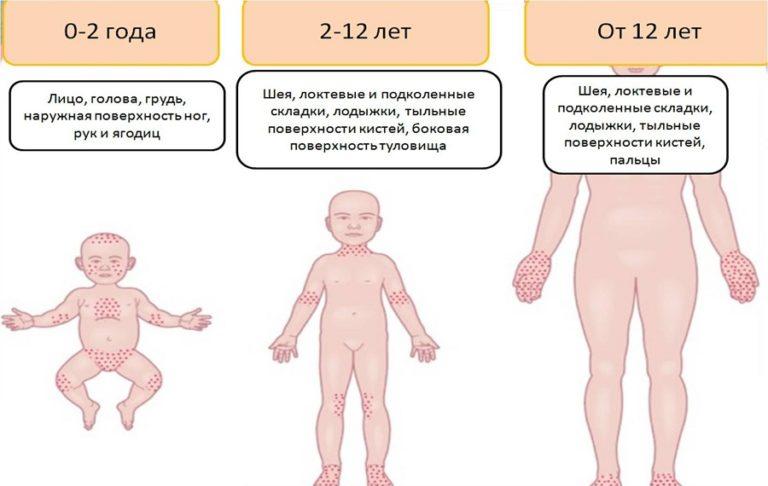
- Сыпь у ребенка: фото с пояснениями
Содержание
Мелкая сыпь у взрослого
Не меньше поводов для беспокойства при появлении высыпаний на теле должно быть у взрослого человека. Мелкая сыпь у взрослого может быть следствием детской инфекционной болезни: ветрянка, корь, скарлатина, краснуха. Для старшего поколения эти болезни проходят довольно тяжело, что обусловлено высокой температурой, общей вялостью. Нередки осложнения, например: воспаление легких. Но помимо детских инфекций сыпь может стать первым симптомом тяжелых болезней или же следствием их протекания: мононуклеоз, брюшной тиф, сыпной тиф, менингококцемия и множество других. Заболевание протекает остро и требует лечения в стационаре в палате интенсивной терапии. Точеное высыпание (сыпь плоская, при нажатии не бледнеет) может указывать на проблемы с сосудами. В таком случае стационарное лечение неминуемо. Стоит упомянуть и аллергию, как одну из наиболее распространенных причин возникновения высыпания у взрослых.
В принципе природа высыпания у взрослых и у детей может быть одинаковая. Разве, что для детей очень нехарактерным является красная мелкая сыпь, причиной которой стали проблемы с сосудами. А так все вплоть от крапивницы и детской инфекции до опоясывающего лишая может раскрасить как детей, так и взрослых. Конечно же, потница кристаллического типа совсем не характерна для старших. Также акне новорожденных и младенцев уж точно не грозит родителям.
Мелкая сыпь на лице, очень часто оказывается последствиями длительного пребывания под лучами яркого летнего солнца, что вызывает аллергию. Мелкая сыпь на лице также может быть угревой, вызванной половым созреванием. В любом случае при возникновении проблем с кожей на лице стоит обратиться к врачу, ведь неправильное лечение может усугубить ситуацию, что приведет к появлению рубцов на лице.
Причин для появления высыпаний на теле, а соответственно и для тревоги, может быть превеликое множество. Вот основные из них:
- Мелкая сыпь на теле спровоцирована кожными заболеваниями разнородного происхождения: потница, герпес, угри, грибковые заболевания, реакция на укус насекомого и чесотка.
- Высыпание спровоцировано корью, ветрянкой, оспой и прочими инфекционными заболеваниями.
- Сыпь стала следствием заболеваний крови или даже организма вцелом: ВИЧ-инфекция, сифилис, мононуклеоз и тиф.
- Аллергическая реакция организма.
Мелкая сыпь на руках
Высыпание на руках в основном может быть проявлением аллергии. Мелкая сыпь на руках может длительное время не проходить, поддерживаемая стрессами, психическими нагрузками и хроническими заболеваниями. Если не применить медикаментозного лечения, то простая безобидная сыпь перерастет в экзему.
Если на теле появилось мелкое высыпание, которое сопровождается только зудом, то скорее всего речь идет об аллергии или потнице (в основном для младенцев). Лучшим вариантом было бы прийти на прием к дерматологу, который подтвердит или же опровергнет диагноз. Если мелкая сыпь чешется и сопровождается температурой, то это возможно инфекция (ветрянка). В любом случае пациенту нельзя давать расчесывать ранки, чтобы тот не занес инфекцию под кожу или не спровоцировал экзему.
Мелкая сыпь на ногах
Высыпания на ногах и руках человека схожи по природе. Мелкая сыпь на ногах может быть проявлением грибковых заболеваний, таких как псориаз, красная волчанка и чесотка, связанных с поражением мягких тканей. Если других симптомов заболевания и высыпаний на теле больше нигде нет, то сыпь также можно списать на аллергию или потницу.
Мелкая сыпь на спине
В последние годы чаще к врачам с такой проблемой стали обращаться любители загара. Это обусловлено тем, что они используют некачественные крема, которые под действием солнца вырабатывают отравляющие вещества, взывающие аллергическую реакцию организма. Конечно, мелкая сыпь на спине может быть причиной другого рода аллергии. У маленьких детей потница вызывает на спине мелкое высыпание.
sblpb.ru
Элементы сыпи на теле
- пятно – небольшой участок кожи, который отличается цветом, не превышает уровень кожи, поэтому нет возможности прощупать;
- бляшка – это образование больших размеров, которое существенно выделяется на теле и обладает уплощенной формой;
- папула – горбик, диаметр, которого больше 0,5 см, хорошо прощупывается;
- пустула – полость, имеющая границы и гнойные массы внутри;
- пузыри – образования, размером 0,5 см, имеющие жидкость внутри.
- послеродовые высыпания;
- проявление инфекционных заболеваний – скарлатины, мононуклеоза, ветряной оспы, краснухи, кори;
- атопический дерматит;
- аллергическая реакция, развившаяся в результате применения средств гигиены, употребления пищи;
- механические повреждения кожи и реакция на укусы насекомых;
- проблемы со свертываемостью крови.
- Характер высыпаний: отдельные водянистые прыщи или сгруппированное высыпание. В начале болезни они наполнены прозрачной жидкостью, через 1-2 дня наполняются гноем. Вскрываются самопроизвольно, на их месте образуются долго незаживающие ранки и корочки. Прыщи болезненные, зудят.
- Локализация: чаще всего в области рта, гениталий и на губах, но может поражать и другие участки.
- Дополнительные симптомы: повышение температуры, головная боль, воспаление лимфоузлов, общее недомогание.
- Лечение: противовирусные препараты, антигистаминные и жаропонижающие средства.
- Характер высыпаний: группа пузырьков с прозрачным содержимым, которое мутнеет на 3-4 день. Сопровождаются сильным жжением и болезненностью пораженных участков. Корочки образуются через 2-3 недели.
- Локализация: нервные узлы на лице и голове, спине, затылке, плечах, шее, руках и ногах.
- Дополнительные симптомы: головная боль, температура до 39 градусов, нарушение работы ЖКТ, воспаление лимфоузлов, слабость.
- Характер высыпаний: мелкие пузырьки, наполненные светлой жидкостью. Сильно чешутся. Лопаются быстро, на их месте появляется небольшая ранка.
- Локализация: по всему телу.
- Дополнительные симптомы: повышение температуры, редко – кашель.
- Лечение: пузырьки обрабатывают антисептиком, назначают противоаллергические лекарства.
- Характер высыпаний: гнойные точки или пузыри до 10 сантиметров. Сыпь вызывает жжение и зуд.
- Локализация: сначала на лице, потом распространяются по всему телу.
- Дополнительные симптомы: интоксикация организма, температура до 38-39 градусов, лимфаденит.
- Лечение: антибактериальные мази, антибиотики, жаропонижающие препараты, гипоаллергенная диета, обработка сыпи зеленкой, борным спиртом.
- Характер высыпаний: пузырчатая сыпь с прозрачной жидкостью.
- Локализация: на разных участках тела и слизистых оболочках.
- Дополнительные симптомы: головная боль, тошнота, рвота, температура.
- Лечение: иммуномодуляторы, антибиотики, препараты, направленные на устранение симптоматики.
- Характер высыпаний: прозрачные водянистые пузыри с красным ободком.
- Локализация: в начале заболевания – в ротовой полости, далее – руки, ноги, живот.
- Дополнительные симптомы: слабость, повышенная температура тела.
- Лечение: противовирусные препараты, глюкокортикостероиды, антигистамины, жаропонижающие лекарства.
- Характер высыпаний: волдыри с небольшой корочкой. Появляются в месте заражения.
- Локализация: на месте кошачьих царапин.
- Дополнительные симптомы: воспаление лимфоузлов, интоксикация организма.
- Лечение: противовоспалительные и антибактериальные средства, противоаллергические препараты.
- лекарственные препараты;
- продукты питания;
- растения;
- домашние животные и насекомые;
- косметические средства;
- ультрафиолетовые лучи;
- плесневые грибы.
- Чай из шиповника, листьев черной смородины, мяты, зеленых побегов малины.
- Устраивать теплые ванны с настоем чабреца, лаванды, пустырника.
- Настой крапивы с лимоном.
- Сок сельдерея.
- Устранение покраснения, отека и зуда с помощью приема внутрь антигистаминных препаратов.
- Наружно — мази и гели на основе ГКС с противовоспалительным и антитоксическим действием.
- Успокаивающие ванны с шалфеем, ромашкой, лавандой.
- Примочки с питьевой содой, настойкой календулы.
- розовые пятна на одном участке коже или по всему телу;
- кожный зуд;
- появление пузырьков с прозрачным или кровянистым содержимым;
- бурые пятна с четкими границами на месте пузырей;
- утолщение кожи на месте высыпаний.
- ношением одежды из определенных материалов;
- воздействием косметических средств;
- лекарственными препаратами;
- определенными продуктами питания.
- Аллергические реакции – экземы
- Аллергия на пищевые продукты – крапивница
- Латексная аллергия – высыпания, зуд, отек
- Химическая аллергии – экзема
- Менингококковая инфекция – сыпь в виде пятен на коже
- Волчанка – сыпь на щеках в форме бабочки
- Сахарный диабет – сыпь
- Геморрагические лихорадки – сыпь
- Скарлатина – сыпь по всему телу
- Синдром токсического шока – сыпь, похожая на загар
- Острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Кровотечение надпочечников у новорожденных – сыпь
- Альвеолярный эхинококкоз – аллергическая сыпь
- Аутоиммунный гепатит – сыпь
- Бактериальный эндокардит – петехии (точечные кровоизлияния)
- Калифорнийский энцефалит – сыпь
- Болезнь Крона– сыпь
- Декомпрессионная болезнь – сыпь
- ВИЧ/СПИД – стойкая сыпь на коже
- Инфекционный эндокардит – петехии (крошечные красные пятна)
- Воспалительный рак молочной железы – сыпь на груди
- Аллергия на укус насекомого – крапивница
- Лейкемия – крошечные красные пятна (петехии), идущие под кожу
- Менингококковая инфекция – сыпь
- Миелодиспластический синдром – петехии (точечные кровоизлияния)
- Миокардит – сыпь
- Первичные расстройства иммунодефицита – экземы
- Сифилис – экземы в районе гениталий или сыпь, напоминающая прожилки мрамора (в зависимости от стадии болезни)
- Т-клеточный острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Токсемия – сыпь
- Диабет 2-го типа – сыпь
- пятна. Пятно – это покрасневший участок, не выступающий над уровнем окружающей его кожи. Покраснение связано с избыточным приливом крови. При надавливании на него пальцем пятно исчезает, а после прекращения давления появляется снова;
- узелки (папулы) – уплотненные участки, немного выступающие над уровнем кожи. Чаще всего папулы бывают округлыми или конической формы. Папулы могут сливаться между собой, образуя бляшки, иногда достаточно большие по площади (например, величиной с ладонь). При надавливании папула также теряет свою окраску;
- пузырьки (везикулы). Пузырёк – это элемент, как правило, округлой формы, возвышающийся над уровнем кожи и представляющий собой полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойнички (пустулы). Пустула – это пузырёк с гнойным содержимым. Кожа у основания пустулы также может быть затронута воспалением;
- волдыри – бесполостные элементы круглой или овальной формы, немного возвышающиеся над уровнем кожи, возникающие в результате ограниченного и остро протекающего отека.
- участки гиперпигментации или депигментации (кожа теряет свою естественную окраску, становясь либо темнее, либо обесцвечиваясь);
- шелушения (образуются чешуйки – частицы отмирающего верхнего слоя кожи);
- эрозии (поверхностное повреждение кожи, возникающее в результате вскрытия пузырька и гнойничка). В тяжелых случаях могут возникнуть язвы – нарушение целостности кожи, захватывающие все слои кожи – до подкожной жировой клетчатки;
- при расчесах – ссадины, как поверхностные, так и глубокие;
- корка (образуется в результате высыхания отделений мокнущей поверхности – например, на месте лопнувших пузырьки, гнойничков, а также язв и эрозий);
- участки лихенификации (уплотнения кожи с усилением её рисунка) и др.
- акне (угревая сыпь) – проявляется в виде папул и гнойничков на коже лба, щек, носа и подбородка;
- псориаз;
- грибковые заболевания;
- чесотка (вызывается микроскопическими паразитами).
- Менингококковая инфекция.
- Краснуха
- Детская розеола
- Коревая сыпь (корь)
- Скарлатина
- Ветряная оспа
- Необходимо вызвать врача на дом, чтобы не заражать других деток на приеме.
- До прихода врача сыпь ничем не обрабатывать, так как это затруднит установку правильного диагноза.
- Нарушение гигиены. Если своевременно не сменить подгузник или не подмыть ребенка, создается благоприятная среда для развития опрелостей и появления высыпаний.
- Применение теплоизолирующей одежды. Чепчики, шапочки и белье, не пропускающее воздух, приводит к обильному выделению пота, который провоцирует появления признаков миллиарии.
- Нерегулярность водных процедур. Приводит к скоплению на поверхности кожи пыли, грязи, слущенных клеток эпителиальной ткани. Это не только способствует развитию среды для появления бактерий, но также нарушает терморегуляцию.
- Применение синтетической одежды. В детском возрасте детская кожа более тонкая, чем взрослая, поэтому она способна поглощать до 1% кислорода. Ношение одежды, не пропускающей воздух, приводит к появлению парникового эффекта.
- Использование жирных кремов или мазей. После нанесения, крем оставляет на поверхности кожи пленку, которая препятствует теплоотдаче и нарушает механизмы питания.
- Повышенная температура тела, возникающая при простудных заболеваниях или болезнях, которые сопровождаются гипертермией.
- Длительное нахождение в душном помещении или на улице при повышенной влажности и температуре воздуха.
- Аллергическая реакция на материал, из которого изготовлено нательное белье.
- красная;
- папулезная;
- кристаллическая.
- отечность кожных покровов;
- появление мелких трещин или язвочек, которые издают неприятный запах;
- повышение температуры тела;
- раздражение, зуд и дискомфорт, приводящий к беспокойному поведению малыша;
- явно выраженная сыпь.
- белая – когда место поражения покрывают пузырьки с жидкостью белого оттенка;
- желтая – при которой жидкость имеет желтоватый цвет.
- пиелонефрит;
- воспаление легких;
- отит;
- сепсис;
- экзема.
- выбор одежды из натуральных тканей по погоде;
- избегание чрезмерно тугого пеленания, постоянного применения подгузников и гигиенических салфеток, содержащих химические компоненты;
- проветривание комнаты ребенка;
- соблюдение правил гигиены;
- закаливание и прием воздушных ванн;
- грудное вскармливание;
- ежедневное купание;
- использование гипоаллергенных порошков для стирки детских вещей.
- Макулы или попросту пятна – это элементы высыпаний, которые находятся на одном уровне с кожным покровом и не возвышаются над поверхностью.
- Волдыри выступают над уровнем кожи. Имеют шершавую поверхность и плотное внутреннее жидкостное содержимое.
- Папулы по своему внешнему виду походят на узелки, они находятся в толще кожного покрова – это цельное новообразование, не имеющее внутренней полости, размер которого колеблется от головки булавки до зерна чечевицы.
- Пузыри представляют собой полости с прозрачным внутренним содержимым. Когда внутри пузыря образуется гной, то его называют пустулой, то есть гнойным пузырем.
- Эритема – это часть кожи, возвышающаяся над остальной. Она характеризуется резко очерченными краями. Такие косметические кожные дефекты, как правило, красного цвета и проявляется у тех людей, кто склонен к аллергии различного происхождения, например, пищевой на красные ягоды, фрукты и яйца, или медикаментозной
- Эрозии и язвочки – элементы, которые отличаются между собой по размерам. Они появляются на месте поврежденных кожных покровов, которые подвергаются воспалительным или травматическим изменениям.
- Корочки – появляются на месте пузырей, язв, пустул и эрозий. Формирование корочек – это знак наступления процесса выздоровления.
- инфекционные и паразитарные заболевания;
- аллергические реакции;
- болезни крови и сосудов;
- отсутствие правильной гигиены.
- Скарлатина. Для нее характерна красная шершавая сыпь, локализующаяся не только на ногах, а по всему телу. Также симптомы этого заболевания – высокая температура и покраснение языка.
- Корь. Еще одним инфекционным заболеванием, сопровождающимся сыпью, является корь. Она проявляется мелкими красными покраснениями на ногах и по всему телу. При ней у ребенка также появляется насморк, кашель и лихорадка.
- Ветряная оспа. Сыпь выглядит как пузырьки с прозрачной жидкостью, они покрывают все тело и сильно чешутся.
- Краснуха. Сопровождается мелкой розовой сыпью, которая появляется сначала на лице, а затем поражает все тело. Характерно для краснухи увеличение лимфоузлов и повышение температуры.
- Везилокупустулез. Достаточно неприятное заболевание, проявляющееся мелкими гнойничковыми прыщиками белого или светло-желтого цвета.
- Энтеровирусная инфекция. Характеризуется заболевание только сыпью. Она расположена на ладонях или стопах и не вызывает у ребенка какого-либо дискомфорта.
- Опрелости. Часто локализуются в складках кожи, в том числе в подколенной области. Кожа приобретает красный цвет, сыпь имеет вид язвочек и эрозий.
- Крапивница. Представляет собой патологический процесс, характеризующийся высыпанием сильно зудящих волдырей. Может сопровождаться лихорадкой, желудочно-кишечными расстройствами.
- Аллергия – одна из самых распространенных причин высыпаний. Аллергическая сыпь на ногах сопровождается появлением насморка и слезоточивости. Аллергеном может являться практически все что угодно, начиная от продуктов питания, заканчивая лекарствами и средствами бытовой химии. Обычно сыпь сопровождается зудом, она может локализоваться только на ногах (если аллерген действует непосредственно на них) или распространиться на все тело.
- Сывороточная болезнь. Введение чужеродного белка приводит к появлению зудящих высыпаний на коже, а также снижению давления, рвоте, поносу.
- Стафилодермия. Характеризуется возникновением сыпи с гнойным содержимым. единичного или множественного характера.
- Еще одной распространенной причиной является псориаз, он проявляется в виде красных пятен, которые чаще всего поражают локти, колени и волосистую часть головы.
- Токсическая эритема. Появляется на второй день жизни ребенка и представляет собой красные пятна разной величины. Кроме пятен, наблюдаются волдыри, пузырьки, гнойнички.
- Коллагенозы. Узелковый периартериит и системная красная волчанка сопровождаются наличием самых различных высыпаний, часто с кровоизлияниями.
- Сыпь у ребенка, расположенная между ног – не что иное, как пеленочный дерматит. Он возникает при несоблюдении правил гигиены.
- Многоформная экссудативная эритема. Типичным местом локализации являются поверхности стоп и суставов. Сыпь полиморфного характера, состоит из пятен, папул, пузырьков.
- Строфулюс. Морфологическим высыпным элементом является волдырь, в центре которого находится твердая папула. Может появиться красное пятно с такой же папулой.
- Сыпь имеет вид небольших пятнышек, неравномерно расположенных. Чаще всего пятнышки появляются небольшими кучками на различных участках тела.
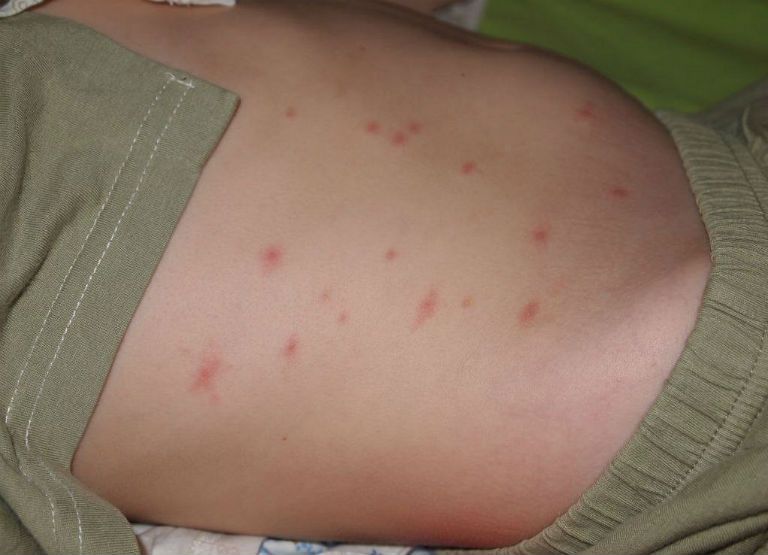
- Сыпь может иметь вид папул. От пятнышек различается прежде всего размером. Папулы не менее 5 мм, и цветом, цвет пятнышек менее насыщен, тогда как у папул насыщенный красный или розовый цвет.
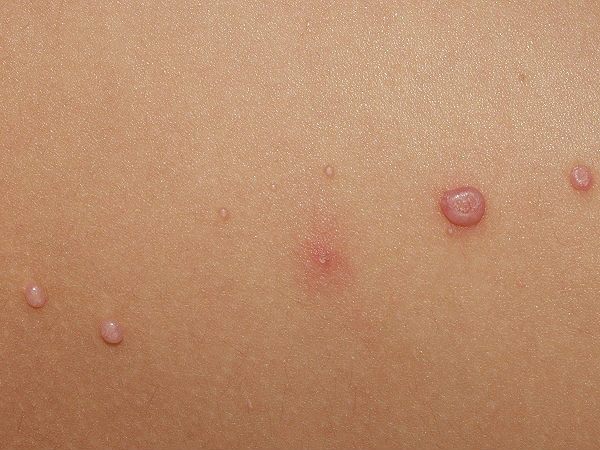
- Бляшки – тогда представляется из себя одну из разновидностей сыпи.
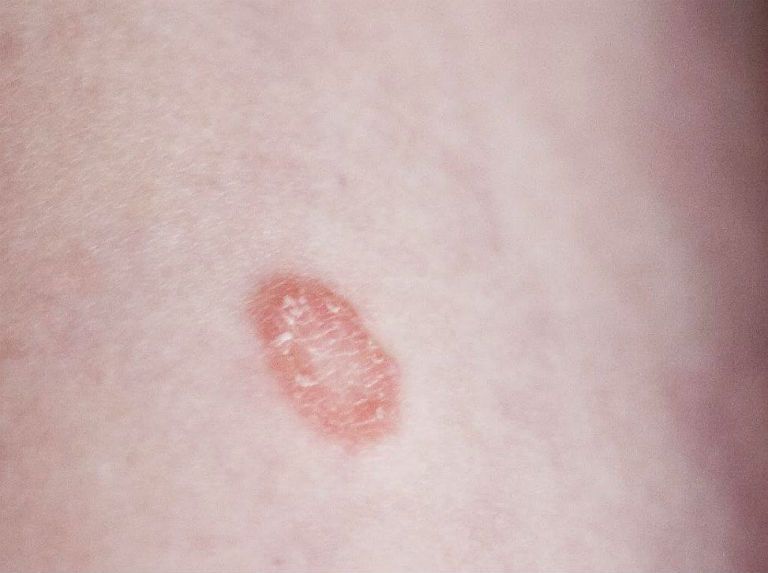
- Одна из формы сыпи – это сыпь с гноем внутри, которые имеют четкие контуры.
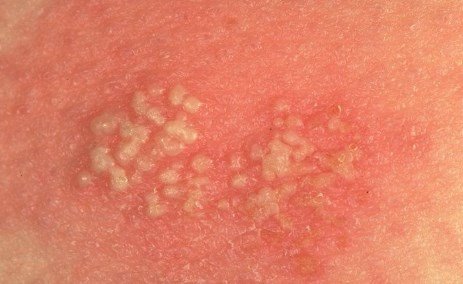
- Везикула – виды сыпи, представляющий из себя небольшие по размеру пузыри с жидкостью внутри.
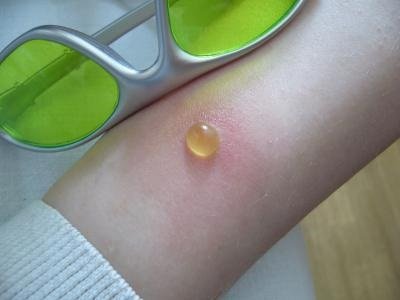
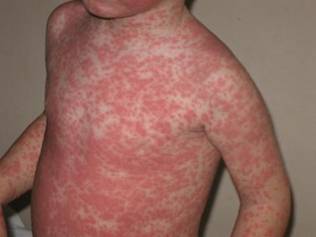
- Корь:
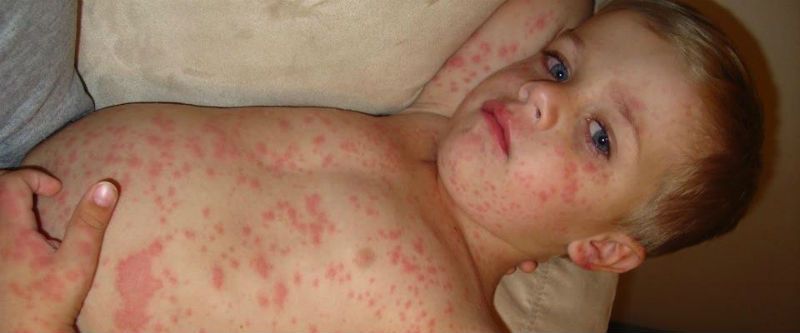
- Ветрянка у детей:
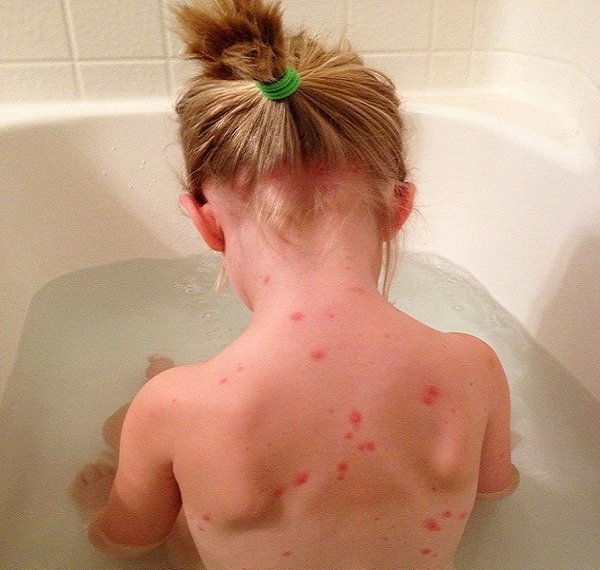
- Скарлатина:
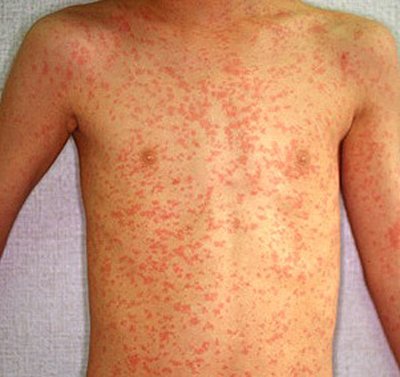
- Краснуха у ребенка:
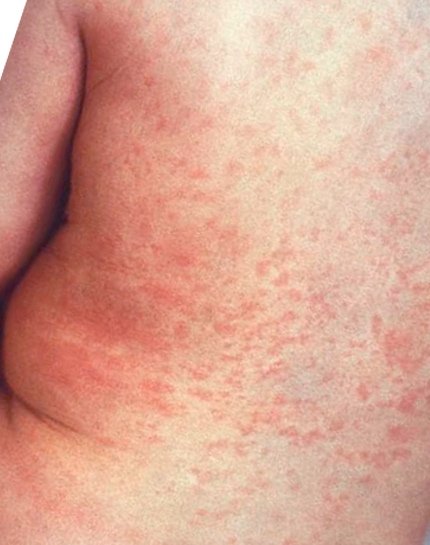
- Инфекционный мононуклеоз и эритема:
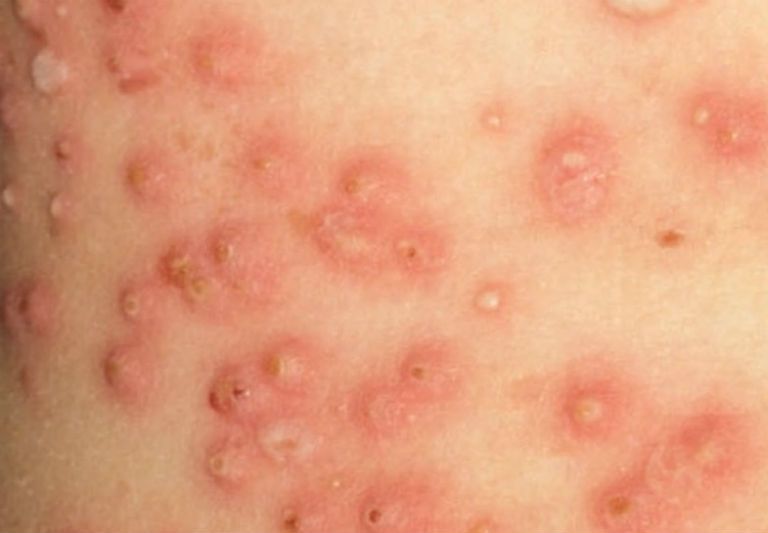
- Импетиго:
Красная мелкая сыпь на теле у ребенка
У многих маленьких детей тело может покрываться сыпью. Возникать она может по различным причинам. В некоторых случаях это не представляет опасности, но иногда такие высыпания свидетельствуют о серьезных заболеваниях. Родители при появлении подозрительной сыпи должны показать ребенка врачу, который определит причину недуга и порекомендует, что делать дальше.
Сыпь на теле у ребенка может возникать по следующим причинам:
Рассмотрим эти причины более подробно.
Волдыри на коже, вызванные инфекционными заболеваниями
Волдыри на теле у ребенка часто являются симптомом различных инфекционных заболеваний. При этом высыпания сопровождаются другими проявлениями. Инфекционная сыпь может иметь вид одиночных пузырьков или сгруппировавшихся прыщиков. По внешнему виду волдырей и местам локализации можно судить о возбудителе заболевания. Виды инфекционной сыпи с пояснениями:
Водянистые прыщики могут возникнуть вследствие заражения паразитами. Пузырьковую сыпь на животе, стопах и между пальцев рук и ног вызывает чесоточный клещ. Сыпь сильно чешется, особенно в ночное время. Волдыри преобразуются в розовые пятнышки через несколько дней после появления. Лечат заболевание наружными средствами (например, мазь Бензилбензоат) и антигистаминными препаратами.
Грибок стопы может проявляться небольшими водянистыми волдырями на ступнях и пятках. Грибковая инфекция способна проникнуть в организм при посещении общественных бассейнов или спортзала. Часто она сопровождается зудом и шелушением кожи. Лечат инфекцию на ножке при помощи противогрибковых мазей и гелей, иногда применяют таблетки.
Виды аллергии у детей разного возраста
Чаще всего кожную сыпь вызывает именно аллергия. Пятна могут появиться практически на любом участке кожи, иметь разный характер и форму. Рассмотрим одни из самых распространенных кожных сыпей.
Прыщи могут появляться не сразу, их возникновению могут предшествовать отек и гиперемия кожи. Как правило, они появляются в области ягодиц ребенка.
Аллергические прыщи могут быть как крупными, так и мелкими. Как правило, их цвет красный.
Такая сыпь возникает внезапно и сопровождается зудом, а также шелушением кожи. При устранении аллергена сыпь проходит бесследно.
Прыщи могут вызывать самые различные аллергены:
Иногда волдыри являются результатом на действие медикаментов.
Но чаще всего это бывает следствием на укусы насекомых и цветения растений.
Также раздражающий антиген может попасть в организм при вдыхании, контакте с шерстью или химическими веществами или во время еды.
При обнаружении волдырей у ребенка непозволительно самостоятельно их вскрывать.
Если же это произошло самопроизвольно, поверхность кожи следует немедленно обеззаразить дезинфицирующим средством и хорошо забинтовать.
Покраснения чаще всего возникают при контакте с:
Также присутствует физический фактор развития покраснений.
При понижении температуры окружающей среды некоторые дети могут реагировать на это, что вызывает покраснения.
Ситуация будет усугубляться в зимнее время.
Фото: Покраснение от памперса
Пятна – это основной симптом при сенсибилизации.
Они могут появляться на разных участках кожных покровов.
Все зависит от вида антигена, который проник в организм и начал прогрессировать.
Пятна в виде укуса комара зачастую появляются в результате пищевых аллергенов.
При отказе от продуктов, на которые возникает повышенная чувствительность, такие пятна проходят.
Фото: Пятна на щеках
Разнообразие подтипов крапивницы
Дермографическая крапивница
Уртикария возникает на том участке тела, который испытывает трение, расчесы, давление. Полоса-волдырь размещается в направлении воздействия механических или физических раздражителей. Предрасположенность к такой реакции обусловлена наследственностью, особенностями кожного покрова, дисбактериозом кишечника, глистными инвазиями, внутренними заболеваниями. Рекомендуется оградить кожный покров больного ребенка от воздействия травмирующих факторов. Назначают прием антигистаминных препаратов второго и третьего поколений.
Что давать ребенку из арсенала народных средств, процедуры:
Холинергическая крапивница
Появляются волдыри, покраснение и сильный зуд, как от ожогов крапивы. Локализуется на лице, на коже верхней части тела. Сыпь возникает в течение 5–60 минут после воздействия провоцирующего фактора: потоотделения при физических нагрузках, во время подвижных игр, после принятия горячей ванны, душа, прогулки в сырую погоду. Исследователи выяснили, что реакция усиливается при эмоциональном напряжении.
Холинергический подтип крапивницы сопутствует патологиям пищеварительной системы, щитовидной железы. Поэтому обсуждение проблемы, как быстро проходит крапивница, бесполезно начинать без лечения основного и сопутствующих заболеваний. Нужно соблюдать гипоаллергенную диету, принимать антигистаминные препараты, одевать ребенка по погоде, следить, чтобы тело не перегревалось и не переохлаждалось. На элементы сыпи можно наносить мази с успокаивающими компонентами. Чтобы вылечить холинергическую крапивницу, необходимо контролировать физические нагрузки, температуру воды для купания и умывания ребенка.
Идиопатическая крапивница
Случается, что крапивница после сна у ребенка проявляется покраснением кожи, чувством жжения, зудом и появлением волдырей. Если в ходе обследования не установлена этиология, то это идиопатический подтип. Причинные факторы чаще всего связаны с аутоимунными процессами в организме. Если уртикария принимает хронический характер, то волдыри периодически возникают на коже и проходят после курса терапии.
Одновременно проводится терапия сопутствующих заболеваний пищеварительной системы, нарушений обмена веществ. Необходимо позаботиться, чтобы в рационе не было продуктов-аллергенов. Применяются для лечения детей и взрослых энтеросорбенты — препараты «Энтеросгель», «Лактофильтрум», «Смекта». Назначают пре- и пробиотики для устранения дисбактериоза и нормализации микрофлоры кишечника. Это такие препараты как «Хилак форте», «Дюфалак», «Бифидумбактерин», «Лактобактерин», «Линекс», «Бифиформ».
Можно давать пить чай с шиповником, ромашкой, кукурузными рыльцами. Улучшают состояние кожи ребенка ванны с настоями ромашки, череды. При сильном расчесывании может присоединяться бактериальная инфекция. В этом случае вопрос, можно ли купать ребенка при крапивнице, следует обсудить с врачом. Применяются обтирания пораженных участков раствором уксуса в воде, примочки со свежим соком лимона.
Пигментная крапивница у детей
Дерматоз получил свое название из-за появления красных или багровых пятен на месте первоначальных волдырей. Причиной становится избыточное накопление тучных клеток или мастоцитов в коже, внутренних органах. Еще одно название заболевания — «мастоцитоз». Тучные клетки аналогичны базофильным лейкоцитам крови, содержат гистамин и принимают участие в развитии аллергических реакций.
Как выглядит мастоцитоз:
Лечение пигментной крапивницы — симптоматическое. Назначают антигистаминные препараты с цетиризином, системные и местные ГКС . Возможно применение цитостатиков , например «Фторурацила», фотохимиотерапии (ПУВА-терапии).
Народные средства позволяют уменьшить раздражение и снизить интенсивность зуда кожи. Принимают внутрь сок или настой корня сельдерея (2 десертные ложки перед основными приемами пищи). Дают ребенку пить перед сном настойку валерианы, отмеряя количество капель в соответствии с возрастом. В течение дня предлагают пить чай из шишек хмеля и листьев мелиссы (1:1). Для примочек, компрессов и ванн используют отвар коры дуба, настой череды.
zdorovyedetei.ru
Сыпь на животе
Являясь самым большим органом в теле человека, кожа выполняет довольно большое количество функций. Одной из них является секреторная. Кожный покров отвечает за деятельность потовых и сальных желез, а также осуществляет выделительную функцию. Кроме того, кожа ежедневно подвергается огромному количеству воздействий, как внешней среды, так и в результате работы органов организма, и некоторые из этих факторов могут вызывать появление сыпи.
Причины появления сыпи на животе у взрослых
Появление сыпи на животе может быть обусловлено различными причинами.
Наиболее вероятной причиной мелкой сыпи на животе становится аллергическая реакция организма. Она может быть вызвана внешними и внутренними раздражителями:
Как правило, аллергическая сыпь на животе чаще всего чешется. Зуд в таком случае проходит после принятия антигистаминного средства.
Крапивница является одним из самых распространенных кожных проявлений аллергии. При ней появляются мелкие высыпания на коже, которые со временем объединяются в крупную папулу.
Ознакомьтесь так же: Как использовать чистотел при дерматите
Повышенное потоотделение может стать причиной возникновения потницы – красной сыпи на животе и в паху, которая чешется. Кроме того, потница возникает при активном физическом труде, ношении синтетических материалов, при использовании жирных кремов. После устранения причины, такая сыпь через несколько часов бледнеет и полностью исчезает через несколько дней, при соблюдении правил гигиены и применении специальных средств.
Еще одной возможной причиной появления сыпи в области живота у взрослого человека может стать вторичная стадия сифилиса. При этом сыпь может выглядеть по-разному, иногда она настолько мелкая и не вызывает никаких ощущений, что человек замечает ее только на приеме у врача.
При кожных заболеваниях сыпь является главным симптомом. Например, сыпь и зуд на животе могут стать признаками дерматита или псориаза.
Инфицирование чесоточным клещом может вызвать не только появление красной сыпи на животе, но и высыпаний между пальцами рук, в сгибах локтей и коленей.
Колебания гормонального фона могут вызвать сыпь на животе у беременных женщин, которая проходит после родов.
Вирус герпеса, который находится в организме большинства людей, в период активизации может вызвать высыпания в виде пузырчатой сыпи в области живота по линии нижнего ребра.
Несмотря на то, что многие заболевания, вызывающие сыпь на животе считаются детскими, иногда они могут появиться и во взрослом возрасте при сниженном иммунитете. Корь, скарлатина, ветрянка – эти вирусные заболевания характеризуются высыпаниями не только на животе, но и на всем теле. Например, скарлатина сопровождается появлением сильного зуда и сыпи внизу живота. Через несколько дней зуд утихает, а кожа в этом месте начинает шелушиться. А при ветрянке сыпь может распространяться по всему телу. Кроме кожных проявлений, у человека ухудшается общее состояние, поднимается высокая температура. Вирусная сыпь, как правило, имеет яркую окраску и выраженную структуру.
Лечение сыпи на животе
Лечение сыпи на животе, как, впрочем, и на других частях  тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
Лечение сыпи, как правило, начинается с устранения первопричины ее появления и сопровождается применением местных наружных средств:
Возможно применение иммуномодулирующих и противовоспалительных средств.
У вас появилась сыпь? Это может быть сигналом опасной болезни!
О чем могут говорить высыпания на коже? На какие признаки следует обратить внимание, если у вас появилась сыпь? Стоит ли относиться к сыпи серьезно и какие именно заболевания могут стать причиной появления сыпи? В каких случаях появление сыпи представляет угрозу жизни человека?
Бывает ли сыпь без причины?
Сыпь может появиться у любой возрастной группы и указывать на относительно легкие заболевания – грибковые инфекции (скажем, стригущий лишай или контактный дерматит); заболевания умеренной тяжести: аллергию, ветряную оспу, крапивницу или паразитарные инфекции кожи (например, чесотку). Сыпь может иметь место и в некоторых серьезных, даже опасных для жизни случаях: при менингите или тяжелых аллергических реакциях, которые включают анафилаксию и аллергическую пурпуру.
В зависимости от причины, сыпь бывает краткосрочной и быстро исчезает, например, после бритья или восковой депилляции. Она может также возникать внезапно, будучи вызвана воздействием аллергенов – химических веществ или растений, таких, как ядовитый плющ. Причинами более затяжной сыпи бывают, например, ветряная оспа или хроническая экзема.
А вот плохо заживающая сыпь на ногах – классический признак хронического заболевания, например недиагностированного сахарного диабета, как 2-го, так и 1-го типа.
Симптомы и диагностика
Высыпания отличаются по времени появления, характеру элементов и сопутствующим симптомам. Сыпь может возникнуть сама по себе или в сочетании с другими проявлениями основного заболевания. К другим симптомам можно отнести лихорадку, насморк, покраснение глаз, кашель, чихание и др.
Диагностику сыпи и ее причин начинают с изучения истории болезни (аллергены, инфекции и т.д). Также проводится комплексный медицинский осмотр.
Если как причину сыпи подозревают аллергию – для точности диагноза проводятся кожные тесты. Так к коже пациента приклеивают небольшие количества аллергенов, чтобы определить, какие вещества запускают аллергические реакции. С той же целью может быть сделан радиоаллергосорбентный тест (РАСТ) крови. При подозрении на пищевую аллергию, пациенту могут предложить вести журнал для записи тех продуктов, которые вызывают аллергическую реакцию, включающую сыпь.
Постановка диагноза также подразумевает ряд других тестов, для обнаружения основных и потенциальных заболеваний, таких как менингит и другие инфекции. Диагностика может включать в себя полный анализ крови, который определит наличие инфекционного процесса. При подозрении на менингит проводится спинномозговая пункция.
Сыпь – проявление опасных заболеваний
Некоторые из болезней, которые могут быть причиной сыпи, потенциально опасны или смертельны, если оставить их недиагностированными. Вот некоторые из них с описанием возможного характера высыпаний:
Лечение включает в себя диагностику сыпи, лечение основного заболевания и его причин. Обычно применяют антибактериальные (юнидокс), противомикробные, противогрибковые и иммуностимулирующие препараты. Некоторые болезни могут быть легко и успешно вылечены, в то время как другие потребуют более интенсивного лечения.
Как выглядит сыпь (виды сыпи)
Наиболее часто сыпь на коже образуют следующие элементы:
Вышеперечисленные элементы называются первичными, поскольку возникают на чистой коже.
В процессе болезни на месте сыпи появляются и вторичные элементы:
Сыпь при кожных заболеваниях
Сыпь на теле также может быть проявлением таких кожных заболеваний, как:
Покраснение кожи вызывается также потницей (для грудных детей – типичная реакция на перегревание), укусами насекомых и т.д.
Как определить, какая инфекция вызвала сыпь?
Сыпь при менингококковой инфекции обычно выражена в виде фиолетовых либо красных пятен, расположенных на нижней части туловища.
Данная сыпь сопровождается повышенной температурой, тошнотой, рвотой, стонущий крик, жесткие, резкие движения или наоборот вялость ребенка.
Краснуха проявляется в виде круглых или овальных плоских розовых пятен диаметром 3-5 мм, расположенных на туловище и конечностях.
Наблюдается увеличение лимфатических узлов, повышенная температура. Через два-три дня сыпь проходит.
Детская розеола — загадочная болезнь, первыми симптомами которой является повышенная температура до 39 градусов. Через три дня температура нормализуется, на теле появляется мелкая розовая сыпь. Сначала она располагается на спине, потом распространяется на живот, грудь и ручки малыша.
Сыпь не зудит, однако малыш может быть капризен. Специального лечения не требует, но консультация доктора не помешает.
Корьевая сыпь (корь) начинается с повышения температуры до фебрильных цифр, к которой присоединяются отсутствие аппетита, кашель, насморк, далее следует конъюнктивит. Через некоторое время появляется сыпь в виде ярких розовых пятен, которые могут сливаться между собой.
Сначала поражаются кожа за ушками и на лбу, затем быстро распространяется на все тело. Сыпь держится 4-7 дней.
Скарлатина проявляется в повышении температуры, страшной боли в горле, увеличении миндалин.
К концу первого дня болезни на верхней части туловища появляется яркая мелкая пурпурная сыпь, которая вскоре распространяется на все тело, кроме носогубной складки.
Высыпания при ветряной оспе меняют свой вид в течение времени. Сначала сыпь выглядит как мелкие пузырьки с прозрачным содержимым, потом содержимое мутнеет, волдыри прорывают и образуется корочка.
Для этого вида сыпи характерно подсыпание. Сыпь доставляет ребенку дискомфорт, так как сильно чешется. Болезнь сопровождается повышенной температурой.
Причины возникновения
Основной причиной появления потницы является патологическое нарушение работы потовых желез, характеризующееся закупоркой выводного канала отмершими клетками эпителия, что вызывает воспаление.
В группе риска находятся недоношенные младенцы, дети с избыточной массой тела или находящиеся на искусственном вскармливании. Наличие диабета или рахита отягощают течение миллиарии.
У новорожденных
У грудничка признаки потницы возникают из-за физиологических особенностей организма. Причиной появления миллиарии у малышей является неразвитый механизм терморегуляции. В период нахождения в материнской утробе, ребенок пребывал в комфортных условиях с оптимальной температурой среды. После рождения потовые железы грудничка начинают активнее работать для регуляции температуры.
Также спровоцировать развитие потницы могут следующие факторы:
Причины появления потницы у деток практически ничем не отличаются от факторов, вызывающих развитие недуга у грудничков. Разница заключается в том, что в большей степени на организм ребенка начинают оказывать влияние внешние факторы.
К причинам, вызывающим развитие миллиарии, относят:
Как быстро вылечить потницу у грудного ребенка подскажет видео от Ольги Папсуевой.
Классификация и симптомы
Существует три разновидности потницы:
Каждая из них имеет свои особенности и отличительные симптомы, описание которых ниже.
Общими признаками, указывающими на начальную стадию болезни являются:

Иногда возникновения потницы сопровождается крупнобугристыми образованиями, локализованными в пораженном месте.
Папулезная потница
Появление связано с длительным пребыванием на жарком и влажном воздухе.
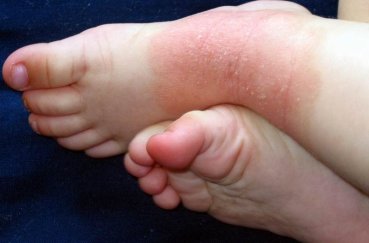
Характерными признаками данной разновидности миллиарии служат мелкие пузырьки телесного оттенка, диаметр которых варьируется от 1 до 2 мм. Преимущественно местом локализации высыпаний являются боковые поверхности груди и живота, реже она появляется на руках или ногах.
Также папулезная форма сопровождается чрезмерной сухостью кожи и сильным шелушением.
Характерный признак заболевания — появление однородных пузырьков в устьях потовыделительных желез. Узелки огенно-красного цвета с воспаленным ободком не образуют сплошных пятен, а расположены по отдельности. Прыщики доставляют ребенку дискомфорт, болезненные ощущения и покалывания в области наибольшей концентрации сыпи. Наблюдается в шейных складках, локтевых сгибах, младенческих перетяжках, расположенных на руках и ногах.
Болезнь длится несколько недель. Ухудшает ситуацию высокая температура воздуха и влажность. При несвоевременном лечении колонии быстро растут и увеличиваются.
Кристаллическая
Эта форма проявляется в виде высыпания большого количества мелких пузырьков белого или прозрачного цвета, диаметром не более 1 мм. По мере развития болезни они сливаются, образуя на коже крупные зоны поражения. Через несколько дней сыпь подсыхает и пузырьки лопаются, оставляя на поверхности кожи корочки.
При присоединении вторичной инфекции возникает еще две видовые формы миллиарии:
По месту локализации
Потничка поражает различные части тела ребенка и может располагаться как на определенном участке, так и распространяться дальше.
В области шеи и спине
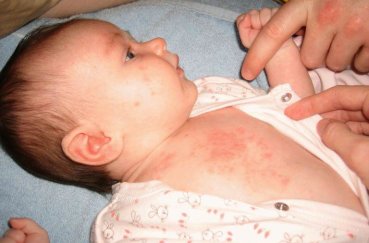
Очень часто потница поражает шейный отдел позвоночника. Это связано с применением в грудном возрасте специального бандажа, служащего для поддержания неокрепшей шеи малыша. Воротник создает благоприятную среду для развития опрелостей и сыпи. Может проявляться в виде небольших красноватых точек, при этом сама кожа влажная на ощупь.
Поражение на спину может перейти с шейного отдела, чаще покраснение и сыпь поражают верхнюю часть спины.
На голове
В числе причин, приводящих к чрезмерному потоотделению кожи головы — заболевания щитовидной железы или патологии сердечной мышцы. Сыпь на голове обычно красного или розового цвета.
В области подмышек
Подмышечные впадины у маленького ребенка служат местом потенциального развития миллиарии. Это обусловлено наличием складок, которые являются излюбленным местом появления опрелостей. Причинами, помимо прочего, могут стать тугое пеленание или натирание одеждой.
На ягодицах и участках паха
В паховой области болезнь проявляется преимущественно множественными покраснениями без выделения одиночных прыщиков. Нежность кожи и слабая развитость иммунной системы приводит к одновременным осложнениям в виде опрелостей или присоединения инфекции.
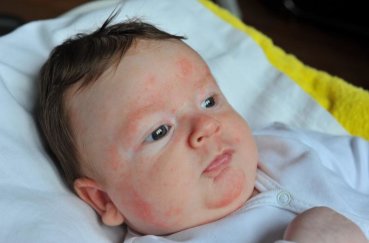
На лице
Подобная локализация потницы встречается достаточно редко. Как правило, её появления на поверхности кожи лица является следствием перехода покраснения с области шеи или головы. Преимущественно лицевая потница имеет аллергическое происхождение и не причиняет дискомфорта.
Визуально представить, как выглядит потница, в зависимости от места локализации, можно по фото с пояснениями.

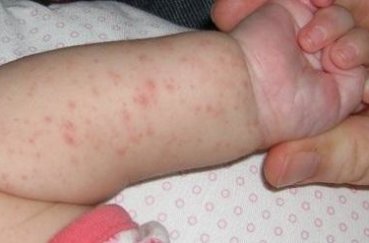
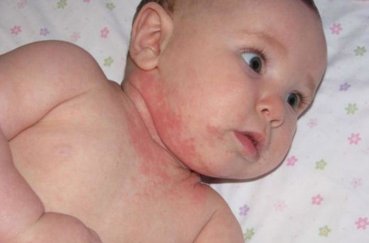
Возможные осложнения и последствия
При наличии простудного заболевания или ослабленного иммунитета потница может спровоцировать развитие пиодермии. Это гнойное поражение кожи, возбудителем которой являются стафилококк и стрептококк.
Жидкость, наполняющая пузырьки, приобретает желтый оттенок, что означает образование гноя. Параллельно наблюдается резкое повышение температуры, слабость, чувство тревоги.
Последствием запущенной формы становится развитие следующих болезней:
Профилактика
Профилактическими методами предотвращения потницы являются:
![]()
Загрузка …
Что думает доктор Комаровский о потнице и способах ее лечения в ролике от канала Интер.
Почему появляется сыпь на ноге в виде красных точек
Когда появляется сыпь на ногах в виде красных точек у взрослого, следует проанализировать характер высыпаний.
Именно изучение свойств папул, пузырей, гнойничков и других образований на кожных покровах позволяет специалистам в большинстве случаев правильно установить причину, и диагностировать возможное заболевание.
У взрослых самыми частыми проявлениями сыпи являются:
Формирование мелкой красной сыпи на нижних конечностях может свидетельствовать о какой-либо патологии кожного покрова или являться признаком развития патологии в организме.
Причины сыпи на ногах у ребенка
Причины появления сыпи у детей можно разделить на четыре основные группы:
Инфекции, проявляющиеся высыпаниями
Для начала необходимо исключить инфекционные заболевания, одним из проявлений которых, также является сыпь:
У маленьких детей часто встречается потница, которая является следствием перегревания организма. Проявляется она мелкими красными прыщиками в виде пузырьков. Локализуются они в складках кожи, на шее, в паху и подмышками. На ногах такая сыпь у грудничка появляется в самых запущенных случаях.
Заболевания, провоцирующие сыпь
Есть и другие причины сыпи на ногах:
Сыпь на ногах у крохи может быть причиной укусов насекомых, к примеру, постельного клопа. Характерной особенностью его укусов является то, что расположены они в ряд. Так что, если вы увидите на ноге у ребенка череду мелких прыщиков, на маленьком отдалении друг от друга, не пугайтесь, это не симптом заболевания. А вот обработку постельного белья малыша и дезинсекцию помещения придется провести.
Причина сыпи может быть неожиданной. Вспомните, не бегал ли накануне ваш ребенок по траве. Может быть, в зарослях ему попалась крапива, или трава исколола ножки, и началось раздражение.
Сыпь на теле у ребенка
Сыпь на теле у ребенка может появляться по причинам разного характера. Чаще всего это последствия или признаки болезненных состояний малыша. Важно отметить, что сыпь просто так не может появиться. Для выяснения причин нужен визит к врачу.
Именно по причинам появления выделяются типы сыпи. Пример классификации:
Сыпь у ребенка по всему телу без температуры
Причинами появления этой сыпи может быть множество. К примеру:
Все эти заболевания в большинстве случаев не сопровождаются температурой. Но сыпь в 99% есть. И не стоит родителям паниковать. Сыпь у ребенка по всему телу без температуры – всего лишь ответ детского организма на вирус внутри него.
Также причиной появления сыпи без сопровождения температуры может послужить «классическая» потница у ребенка: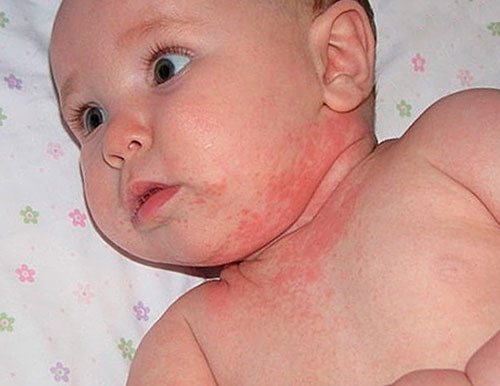
или акне: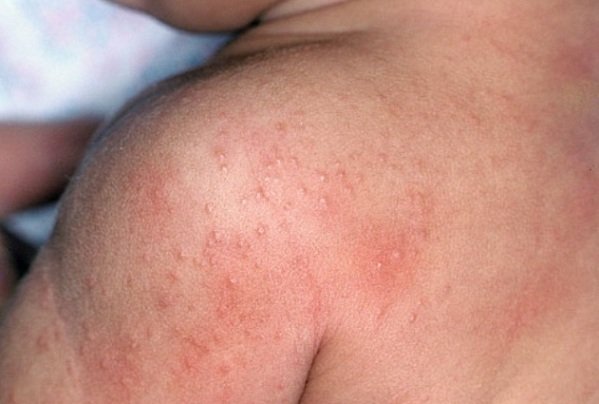
В чем заключается правильное поведение родителей в этом случае. Во-первых, никакой паники; во-вторых, сразу же вызвать врача для обследования; в-третьих, обязательно наблюдать за состоянием ребенка в дальнейшем всё передать специалисту. И последнее, строго следовать всем предписанным инструкциям от лечащего врача.