Причины, лечение и профилактика стоматита во время беременности
 Для каждой женщины беременность является сложным и ответственным периодом в жизни. Организм начинает работать за двоих, что приводит к гормональным изменениям и снижению иммунитета.
Для каждой женщины беременность является сложным и ответственным периодом в жизни. Организм начинает работать за двоих, что приводит к гормональным изменениям и снижению иммунитета.
Нарушение защитных функций является отличной платформой для развития различных инфекционных заболеваний, лечение которых усложняется наличием противопоказаний у большинства медикаментов.
Помимо всех прочих, наиболее частым инфекционным заболеванием во время беременности является стоматит. По статистике ему подвержена каждая вторая женщина в положении.
Недуг поражает слизистую оболочку рта и причиняет дискомфорт, болезненные ощущения. Помимо неприятной симптоматики он несет в себе некоторые угрозы, как для самой женщины, так и ее малыша. По этой причине обнаружение и лечение стоматита во время беременности необходимо проводить по возможности максимально оперативно.
Содержание
Что провоцирует заболевание?
Причиной развития стоматита является недостаточная иммунная защита организма женщины в период вынашивания малыша. Однако пусковым моментом для развития недуга выступает один из факторов:
- Наличие вируса. Это может быть грипп или, например, герпес. Причем стоматит может выступать единственным признаком наличия
 инфекции или проявляться в комплексе с прочими симптомами.
инфекции или проявляться в комплексе с прочими симптомами. - Бактерии. Стрептококк и стафилококк считаются наиболее частыми возбудителями болезни и развиваются на фоне недостаточной гигиены ротовой полости.
- Развитие патогенных грибов сапрофитов.
- Раздражение ротовой полости, которое может возникнуть из-за курения или употребления кислых продуктов.
- Аллергической реакции. Причем такая патология могла ранее и не наблюдаться, а появиться исключительно на фоне гормональных изменений в период беременности.
- Травма. Это может быть термический ожог или механическое повреждение, вследствие которого появляется воспаление.
Следует отметить, что зачастую встречается не один, а комплекс факторов способствующих развитию недуга. Особенно это актуально для инфицирования на фоне травмы. Иногда признаки заболевания по этой же причине появляются после посещения кабинета стоматолога.
Как проявляет себя?
Основными проявлениями стоматита являются:
- дискомфорт в процессе приема пищи;
- покраснение во рту;
- образование небольших язвочек (афт), которые выглядят как пятнышки с четким красным контуром, покрытые белым налетом;
- обильное слюноотделение;
- чувство жжения во рту;
- повышенная чувствительность языка;
- повышенная температура тела, показатель которой напрямую зависит от запущенности заболевания и при отсутствии должного лечения может достигать 39-40 С.
- иногда проявлением аллергического стоматита может выступать отечность и затруднение глотания, дыхания.
Помимо стандартных симптомов заболевания у беременных при стоматите может наблюдаться подавленность, повышенная усталость. На фоне болевых ощущений появляются проблемы с приемом пищи. В целом болезнь негативно сказывается на настроении и общем самочувствии женщины.
При появлении первых признаков нарушения нужно обратиться к участковому терапевту или стоматологу, для назначения своевременного, безопасного для малыша и будущей мамы, лечения. Это поможет избежать всевозможных негативных последствий.
Традиционное лечение
Прежде всего, лечение стоматита направлено на устранение его причины, выяснить которую, поможет бакпосев. Если анализ покажет присутствие на слизистой бактерий, то назначается антибиотик.
 Учитывая «деликатное положение» женщины, врачи, на основе изучения карты пациента, и индивидуальной переносимости, могут отдать предпочтение Амоксициллину, Эритромицину либо иному препарату, являющемуся щадящим в каждой конкретной ситуации.
Учитывая «деликатное положение» женщины, врачи, на основе изучения карты пациента, и индивидуальной переносимости, могут отдать предпочтение Амоксициллину, Эритромицину либо иному препарату, являющемуся щадящим в каждой конкретной ситуации.
Грибок, провоцирующий недуг, устраняется применением противогрибкового медикамента. Помимо таблеток эффективным в этом случае является обычное содовое полоскание.
Вирусный стоматит лечиться по средствам противовирусных препаратов, назначить которые должен врач, поскольку большинство из них имеют существенные противопоказания. В лечение такого вида нарушения высоко эффективны различные спреи и обработка полости рта оксалиновой мазью, витамином А или облепиховым маслом.
Если причина заболевания не определена в результате мазка, то, скорее всего, она кроется в аллергической реакции. Для определения аллергена следует сделать пробы, после чего исключить его из повседневной жизни.
Как правило, это продукт питания, однако известны случаи, когда у беременных наблюдалась аллергия на зубную пасту или оральный прием некоторых медикаментов. Экстренно снять проявления болезни помогут антигистаминные средства, например Фексадин или Фенкарол. Они  безопасны для женщины, малыша и при этом эффективно снимут отек и жжение.
безопасны для женщины, малыша и при этом эффективно снимут отек и жжение.
Поскольку заболевание сопровождается значительными болевыми ощущениями, доктор может назначить обезболивающий местный спрей, который облегчит состояние пациента. Его использование должно проводиться строго в соответствии с рекомендациями указанными в инструкции, дабы не навредить малышу.
Народные средства
Возможно использование рецептов народной медицины, которые в большинстве своем являются доступными и абсолютно безвредными, в отличие от фармацевтических препаратов.
Именно поэтому они получили широкое распространение в лечении заболеваний у беременных.
В борьбе со стоматитом применяют:
- Полоскание ротовой полости настойкой чайного гриба. Процедуру можно выполнять до пяти раз в день.

- Полоскание отваром дубовой коры. Для этого на стакан кипятка добавляют 3 столовые ложки измельченного вещества. Настояв полчаса, и процедив имеющийся чай, получается отличное бактерицидное средство.
- Сок каланхоэ и алоэ используется для смазывания ротовой полости. Он оказывает, успокаивающее, заживляющее свойство.
- Полоскание отваром тысячелистника. Для приготовления лекарственного средства пол литра кипятка, с добавлением двух столовых ложек сухой травы, в течение 15 минут томят на водяной бане. Приготовив отвар, ему дают пару часов настояться, после чего процеживают и используют.
Конечно, стоит понимать, что применение только средств народной медицины не всегда дает желаемый результат. Избавиться от заболевания можно только при комплексном подходе к лечению.
Особенности развития стоматита у детей и беременных — как его избежать и чем лечить:
Диета и гигиена
Поскольку базовой причиной развития болезни является нарушение иммунитета, то в необходимо уделить внимание приему необходимых витаминов и микроэлементов, а также соблюдению диеты.
Она должна включать прием:
- мяса;

- не жирной рыбы;
- молочных продуктов;
- бульонов;
- свежих овощей и фруктов нейтрального вкуса.
Диета также предусматривает исключение из рациона:
- острых, кислых и соленых продуктов;
- сладостей;
- грубой пищи;
- газировки, кофе, кислых соков;
- злаков.
Следует отметить, что полезной заменой сладостям является мед. Благодаря своим противовоспалительным и антибактериальным свойствам он выступает в качестве лекарственного средства.
Для исключения раздражения и получения микротравм полости рта рекомендуется всю пищу, включая мясо, рыбу и фрукты перемалывать до состояния каши.
Количество приправ и соли должно быть минимальным, поскольку эти компоненты не только причинят дополнительный дискомфорт, но и воспрепятствуют скорейшему заживлению афт.
 Предпочтительным питьем является чай, отвар ромашки или шиповника, компот и обычная питьевая вода. Следует отметить, что потребляемая еда и напитки не должны быть горячими или холодными – они должны быть теплыми.
Предпочтительным питьем является чай, отвар ромашки или шиповника, компот и обычная питьевая вода. Следует отметить, что потребляемая еда и напитки не должны быть горячими или холодными – они должны быть теплыми.
Помимо курса лечения и соблюдения диеты особое внимание необходимо уделять уходу за полостью рта. Правильный уход основывается на регулярном использовании антибактериальной пасты. После приема пищи, следует полоскать рот содовым раствором, специальным ополаскивателем или обычной кипяченой водой.
Вопрос профилактики — важнейшая задача
Каждая беременная женщина, зная, что находится в зоне риска, должна принять все необходимые меры для предотвращения его развития.
Предохранить себя от стоматита достаточно просто, для этого необходимо соблюдать следующие правила:
- придерживаться здорового образа жизни с постоянными прогулками и выдерживанием режима отдыха;

- выполнять все правила гигиены, использовать качественные пасты, зубную нить, ополаскиватели для рта;
- потреблять пищу максимально насыщенную витаминами и микроэлементами;
- тщательно мыть все потребляемые фрукты и овощи;
- избегать травм мягких тканей рта, не употреблять очень горячих напитков или грубых продуктов, отказаться от курения;
- принимать все назначенные доктором витаминные комплексы.
Приведение меры позволят не только избежать стоматита, но и укрепят здоровье и иммунитет в целом самой матери и ее ребенка.
Несмотря на широкое распространение стоматита, он не должен вызывать у заболевшей беременной женщины панику, поскольку при своевременном обращении к специалисту отлично поддается лечению.
Помимо этого придерживаясь приведенных не сложных рекомендаций по предупреждению заболевания во время беременности, каждая мама сможет проявить свою любовь к малышу и позволить ему родиться здоровым.
Причины появления герпеса на губах во время беременности
Основной и единственной причиной является тот самый ослабленный иммунитет (как вы уже поняли, снижения защитных функций организма просто не избежать). Данное заболевание может проявиться из-за действия следующих факторов:
- Переутомление;
- Переохлаждение;
- Вредные привычки;
- Простудные заболевания (читайте статью по теме ОРВИ на ранних сроках беременности>>>);
- Стресс;
- Прием лекарственных средств;
- Авитаминоз;
- Гормональные изменения.
Однажды переболев герпесом, человек остается с этой болезнью навсегда и отныне является носителем вируса. Для беременной женщины, которая уже является носителем, болезнь во время беременности не опасна (но, как минимум неприятна).
Герпес может передаться только от человека, который является носителем вируса. И передается он несколькими способами:
- Воздушно – капельный;
- Бытовой;
- Личный контакт с инфицированным человеком;
- От матери ребенку по родовым путям.
Симптомы герпеса
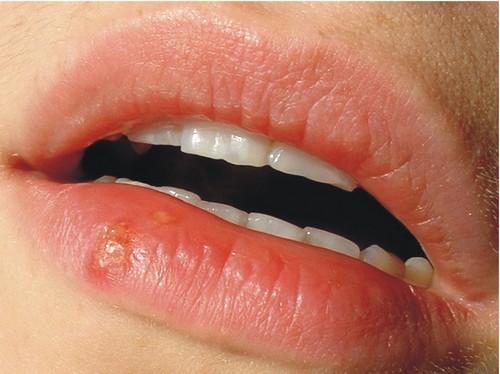
Вы заметили у себя на губе странные пузырьки, которые сопровождаются неприятными ощущениями? Это и есть тот самый герпес.
Сначала появляется зуд в уголках губ (реже, на слизистой рта), но этот момент можно и пропустить, не отреагировать (мало ли что может чесаться?). Образуются пузырьки, которые через несколько дней лопаются.
Важно! Жидкость, выходящая из пузырьков заражена вирусом, важно рану содержать в стерильности и не допустить распространения герпеса на другие участки тела.
После того как жидкость вышла, рана подсыхает и покрывается коркой. В зависимости от формы герпеса, может проявляться еще и общая слабость, боль в суставах, повышение температуры тела.
Три формы герпеса
- Первичная – самая опасная для плода, при которой нет антител к вирусу;
- Рецидивирующая – возникает повторное инфицирование. Антитела к вирусу в организме обнаружены;
- Бессимптомная – герпес действует в организме без внешних проявлений и является безопасным.
Внимание! Если признаки герпетической болезни появились не только на лице, но и на половых губах женщины, то это грозит заражением ребенка.
Как лечить герпес во время беременности?
Если так случилось что вы все таки увидели на своих губах признаки герпеса – не паникуйте! Знайте, что правильное и своевременное лечение герпеса сводит к минимуму все риски.
- Постарайтесь начать лечение как можно раньше, лучше уловить тот момент когда кожа на губах начнет чесаться – это первый звоночек;
- Лечится герпес на губах при беременности медикаментозно, с помощью противогрибковых средств, в виде крема или мази;
Знайте! К примеру, препараты ацикловира действуют исключительно местно и не проникают в кровь и плаценту – то что надо!
- После того, как пузырьки прорвались и вся жидкость вышла лечение проводится с помощью витамина Е, который имеет ранозаживляющее действие;
- В случае, когда иммунитет беременной женщины сильно ослаб, возможно прохождение иммуномоделирующего курса с помощью натуральных иммуномодуляторов (эхинацея, элеутероккок, женшень) или витаминных комплексов для беременных;
- Немаловажны также здоровый сон, полноценный отдых и рациональное питание. Подробно о питании рассказывается в нашем курсе Секреты правильного питания для будущей мамы>>>.
Из рациона лучше исключить простые углеводы (сладости) и добавить курицу, морепродукты, овощи, фрукты, которые помогут не дать герпесу распространиться.
Кроме медикаментозного лечения, женщина должна строго соблюдать правила личной гигиены:
- Мыть каждый раз руки после контакта с лицом (губой в частности);
- Не сдирать корочки самостоятельно (понятно, что руки как будто чешутся, но делать этого все же не стоит);
- Лучше отказаться от косметики в период обострения инфекции (к примеру, можно перенести вирус на помаду или блеск для губ и получится замкнутый круг – все новые и новые инфицирования).
При правильном лечении герпес проходит через 4-7 дней.
Профилактика герпеса при беременности
«Предупрежден – значит вооружен» не так ли? Желательно заниматься процессом планирования беременности и сдать анализ крови, по результату которого будет видно, есть ли антитела к вирусу герпеса в крови или нет. О том, какие еще анализы нужно сдавать в период ожидания малыша, читайте в статье Какие анализы сдают при беременности?>>>
В случае, если антитела обнаружены – можно вздохнуть спокойно и наслаждаться беременностью. Но если не обнаружены — существует риск заражения плода и женщина просто обязана соблюдать меры предосторожности и беречь себя от этого вируса.
Для того чтобы не заразиться герпесом при беременности женщина должна:
- всячески избегать контакта с человеком, который имеет характерные для герпеса высыпания (те самые пузырьки);
- поддерживать высокий уровень сексуальной культуры – один половой партнер и желательно использование презерватива;
- незамедлительно обрабатывать антисептическими средствами места, на которые возможно попал вирус;
- в обязательном порядке иметь исключительно личные средства гигиены;
- после поездок в общественном транспорте или нахождения в местах скопления большого количества людей обязательно мыть руки.
Что делать, если герпес появился на половых губах?
Так называемый «Генитальный герпес» — это инфекционное заболевание, вызванное вирусом герпеса, которое характеризуется высыпаниями на слизистых оболочках половых органов, шейке матки. Чаще всего передается половым путем, реже – бытовым способом.
- Различают первичный герпес (женщина заболела впервые в жизни):
- И вторичный (активизируется инфекция, которая уже живет в организме).
Важно! Наиболее опасным является первичный герпес, при котором вероятность инфицирования плода составляет 60%.
Симптомы генитального герпеса
Они очень схожи с симптомами обычного герпеса на губах, только поменялось место дислокации:
- Отек и покраснение зараженных мест;
- Появление высыпаний;
- Неприятные ощущения в области высыпаний;
- Повышение температуры;
- Боль в мышцах, общая слабость;
- Вагинальные выделения. (Одним из неприятных явлений во время беременности может быть молочница, подробнее читайте в статье: Молочница при беременности>>>.
Если у женщины появились симптомы герпеса на половых губах на последнем триместре беременности — ей показано плановое кесарево сечение для того, чтобы исключить прямой контакт ребенка с местом инфицирования. О том, что происходит в этот период с мамой и малышом узнайте из статьи 3 триместр беременности>>>.
- Лечение проходит медикаментозно с помощью мазей, кремов, гелей, которые действуют исключительно местно (ацикловир, ализориновая мазь, оксолиновая мазь);
- Можно использовать масло облепихи или шиповника – лишними не будут (оказывают ранозаживляющее и антисептическое действие).
Опасен ли герпес при беременности и чем?
В каком бы триместре беременности не произошло инфицирование герпесом – существует большой процент риска для ребенка.
- Самым уязвимым периодом для плода является 1 триместр беременности. Вирус с легкостью проникает в кровь и распространяется по всему организму. Возможен вариант проникновения через плаценту к плоду (а это целых 90% случаев), что очень опасно. Может вызвать самопроизвольный аборт;
- Во II триместре вирус не менее опасен и может увеличить риск выкидыша, врожденные патологии плода. Вызывает сбои в формировании и росте плода. Читайте о том, какие изменения происходят с малышом, в период беременности в статье Развитие ребенка в утробе матери>>>;
- В III триместре герпес, при тяжелых формах, может вызвать преждевременные роды (о том, как начинаются роды, читайте в статье 39 неделя беременности: предвестники родов>>>), ребенок может родиться мертвым;
- Во время родов герпес может спокойно передаться от матери к ребенку, при непосредственном контакте проникает в ткани организма ребенка.
Знайте! Возбудитель генитального герпеса становится причиной смертности 50% новорожденных, а также составляет очень высокий риск инвалидности выживших малышей.
Рецидивирующий (вторичный) герпес абсолютно безопасен для плода, поскольку антитела в крови матери защищают плод от поражения инфекцией.
Следуйте мерам предосторожности, сдавайте анализы и будьте здоровы!
Читайте также:
- Понос при беременности
- Горечь во рту при беременности
- Плохой анализ мочи при беременности
Чем обуславливается появление болезни?
Появление стоматита может быть обусловлено множеством факторов:
- инфекция бактериального характера – при расстройстве гигиенических норм;
- аллергическая реакция – на определенный вид продуктов питания или зубную пасту;
- заболевания вирусного характера – при инфицировании может появиться герпетический стоматит;
- раздражение слизистой оболочки ротовой полости – если кушать кислые продукты или курить;
- болезни в хронической форме – анемия, лейкемия, авитаминоз, синдром Бехчета;
- инфекция грибкового происхождения — кандидозный стоматит;
- от употребления антибиотиков или иных медикаментов.
Встречается и комбинация нескольких провоцирующих факторов – в результате травмы состоится инфицирование бактериальной инфекцией.
Признаки стоматита у беременных
Поставить диагноз этого заболевания можно при наличии характерных признаков:
- ощущение неудобства подчас употребления еды и разговора;
- присутствие болезненных язв в ротовой полости;
- повышенная чувствительность языка;
- повышенное отделение слюны;
- повышенная температура тела;
- неприятный запах изо рта.
У детей, и у взрослых практически идентичные симптомы стоматита. Однако, подчас вынашивания малыша они могут комбинироваться с признаками иных патологий.
Последствия при отсутствии лечения
Огромное преступление против матери и ребенка – это игнорирование болезни. Последствиями стоматита подчас беременности могут быть:
- снижение защитных функций организма;
- повышение температуры, а после нехватка воды в организме и опасность для малыша;
- воспалительный процесс в слизистых носа и глаз;
- воспаление слизистой оболочки ротовой полости беременной женщины и заражение стоматитом ребенка. Бывает, когда будущая мама не вылечила стоматит до момента появления на свет младенца.
Профилактика стоматита у беременных
Не учитывая довольно невеселую статистику, подчас беременности все возможно предотвратить появление стоматита. Профилактические действия совсем несложные:
- регулярно придерживаться гигиены полости рта, используя специальные пасты, которые не содержат лауриловый сульфат натрия, способствующего подсушиванию слизистой, ополаскиватели и зубную нить;
- принимать контрастный душ;
- придерживаться режима дня;
- кушать свежую и чистую полноценную пищу;
- интенсивные прогулки пешком;
- употребление пищи и напитков комнатной температуры;
- прогулки на свежем воздухе и достаточный сон;
- контролирование числа потребляемых витаминов, включая и специальные витаминные комплексы для беременных;
- избавление от очагов появления инфекции еще на стадии планирования беременности.
Причины возникновения
В ротовой полости постоянно находится огромное количество различных микроорганизмов. Но серьезных заболеваний они не вызывают потому, что помимо них, на слизистой есть защитные клетки, способные противостоять любой атаке патогенных бактерий. Такую функцию выполняет лимфоидная ткань носоглотки.
Если же иммунитет по какой-то причине ослабился, то болезнетворные микроорганизмы активизируются и способны в короткие сроки распространиться по всей поверхности ротовой полости. Такими провоцирующими факторами могут оказаться:
- зубной камень, как рассадник патогенной микрофлоры;
- плохая гигиена зубной поверхности;
- нехватка витаминов, особенно групп В и С;
- курение;
- различного рода травмы и повреждения слизистой;
- склонность к аллергическим реакциям;
- наличие герпеса;
- заболевания зубов и десен;
- грибковое поражение слизистой;
- хронические или острые заболевания желудочно-кишечного тракта (например, гастрит, дисбактериоз, колит);
- химические ожоги от кислот или щелочей.
Беременные женщины отличаются склонностью к заболеванию, так как гормональные перепады организма и резкое понижение иммунитета приводят к активизации патогенных бактерий.
Признаки
У каждого человека стоматит будет выглядеть по-своему, но врачи определяют заболевание по основным ярким симптомам:
- наличие язвенных образований по всей полости рта (на языке, губах, деснах, миндалинах);
- покраснение слизистой;
- легкая отечность мягких тканей;
- в некоторых случаях такие образования могут кровоточить;
- острая боль в процессе приема пищи;
- повышение температуры тела;
- ощущение сухости во рту;
- нездоровый налет на языке;
- характерный неприятный запах;
- общая слабость организма;
- в особо тяжелых случаях чувствуется мышечная боль;
- бывают приступы тошноты или рвоты;
- нередко проявляется расстройство кишечника.
Виды
В выборе адекватного лечения врачу очень важно установить два фактора – почему оно возникло и какая форма патологии беспокоит пациента. Для этого медики разработали классификацию заболевания, по которой определяется разновидность поражения:
- грибковое (кандидозное) – появляется при снижении иммунной защиты, авитаминозе или ухудшении гигиены, выглядит как творожистый белый налет на всех слизистых поверхностях рта;
- катаральное – характеризуется наличием желтоватого оттенка образований, плохим запахом и появлением чрезмерной кровоточивости десен;
- афтозное – отличается особыми язвочками, которые имеют круглую форму, а в диаметре могут быть от 1 до 5 мм, покрыты белой пленкой, а по кругу ограничены красным ободком, могут сливаться между собой и становиться более крупными по размеру;
- язвенное – как результат запущенной катаральной формы заболевания, когда общее состояние пациента значительно ухудшается (повышается температура тела, увеличиваются лимфоузлы, болит голова);
- бактериальное – при переохлаждении организма и снижении иммунной защиты патогенные микроорганизмы провоцируют сложную форму патологии, она чаще характерна для людей, страдающих гонореей или туберкулезом, но может проявляться и при осложненном прорезывании третьих моляров;
- вирусное – отличается образованием характерных пятен на слизистой, а также сопутствующим заболеванием (корь, ветрянка, герпес), носит название, соответствующее основному возбудителю инфекции (например, герпесный).
Отдельно еще выделяют ангулярный стоматит, который имеет локализацию в области уголков рта. В народе он называется «заедами», доставляет не меньше дискомфорта, чем основное заболевание.
Какие могут быть последствия?
Стоматит – это не просто воспаление слизистых оболочек ротовой полости, но опасное инфекционное заболевание. При отсутствии лечения оно может распространяться по кровеносным сосудам и лимфатическим путям, разнося опасные бактерии по всему организму.
При беременности на ранних сроках данное заболевание особенно опасно для плода, так как именно в этот момент у него формируются основные жизненные органы и системы. Если от матери к ребенку передается инфекция, то она провоцирует различные патологии, что в данном случае окажется необратимым процессом.
Также стоматит грозит усугублением состояния пациентки и появлением серьезных последствий:
- обезвоживание;
- некротизация окружающих тканей;
- гангрена;
- потеря зубов;
- образование пустот в мягких тканях ротовой полости.
У беременных это вызывает значительное снижение иммунитета, отклонения в развитии плода, угроза прерывания беременности или преждевременных родов. Но если обратиться к врачу на ранних стадиях заболевания, то его легко можно вылечить с помощью современных средств.
Видео: особенности стоматита у беременных.
Профилактические меры
Чтобы не допускать образования болезненных язвочек во рту, стоматологи рекомендуют придерживаться таких простых правил:
- Проводить ежедневную тщательную гигиену ротовой полости, чистить зубы после каждого приема пищи и полоскать дополнительно специальными растворами.
- При беременности не забывать посещать стоматолога для профилактических осмотров и своевременно лечить обнаруженные проблемы.
- Дважды в год удалять зубной камень, налет, проводить профессиональную чистку, чтобы не провоцировать распространение патогенных бактерий во рту.
- Больше употреблять свежих овощей и фруктов, а количество сладостей и вредных продуктов уменьшить.
- Не провоцировать механического или химического повреждения слизистых оболочек, что может произойти даже от приема слишком кислых или горячих напитков.
- Поддерживать иммунитет на высоком уровне, избегать простудных заболеваний и принимать поливитаминные комплексы.
- Отказаться от вредных привычек, таких как употребление алкоголя и курение.
Как выглядит воспаление десен во время беременности?
Симптомы заболевания у беременных женщин мало отличаются от таковых у других людей, однако некоторые особенности все же имеется. В этот период воспаление чаще всего протекает в двух основных формах: катаральной и гипертрофической. Для первой характерно образование большого количества зубного налета желтого цвета; кроме того, ткань десен бывает при этом выражено отечной, чувствительной и кровоточивой. Поражение затрагивает практически всю поверхность десен, в некоторых случаях — на обеих челюстях. Чаще всего эта болезнь встречается на втором-третьем месяце беременности.
Гипертрофическая форма является еще более тяжелой формой заболевания, которая нередко развивается вслед за катаральной. Обычно симптомы гипертрофического воспаления десен возникают не раньше четвертого-пятого месяца срока и начинаются с нижней челюсти. При этом также происходит интенсивное разрастание мягких тканей десны, что является следствием хронически протекающего воспалительного процесса. Резкий неприятный запах, кровотечения, а впоследствии — расшатывание и потеря зубов сопровождают это заболевание.
Однако даже если десна воспалились во время беременности, заболевание вовсе не обязательно должно принять тяжелую форму — чтобы избежать этого, достаточно вовремя принять меры профилактики. Необходимо тщательно следить за состоянием зубов и десен у женщины, чтобы вовремя обнаружить признаки воспаления. Первыми проявлениями могут стать:
- Болезненность при чистке зубов
- Отек десен
- Изменение цвета слизистых оболочек (покраснение, синюшность)
- Кровоточивость при чистке, употреблении твердой пищи
По этим признакам начинающееся воспаление можно распознать на ранних стадиях — уже со второго месяца беременности. Многие женщины обнаруживают, что зубы и десны стали более чувствительными, а на зубной щетке при чистке остается кровь. Некоторые из них из-за этого чистят зубы реже или менее тщательно, что также приводит к увеличению активности патогенной микрофлоры и развитию воспаления.
Когда беременным женщинам требуется удаление зуба?
Беременность – особое состояние организма, при котором происходит его гормональная перестройка. Она необходима в связи с вынашиванием плода, но ее побочными эффектами являются снижение иммунитета и дефицит некоторых веществ в организме (например, кальция, укрепляющего кости и зубы). В результате кариес развивается быстрее, чем обычно, к тому же увеличивается риск воспаления десен.
К сожалению, в ряде ситуаций удаление зуба – единственный выход. Можно привести несколько примеров:
- острая зубная боль, которую приходится испытывать постоянно и с которой не удается справиться обычными методами лечения;
- воспаление, распространившееся по всей ротовой полости;
- серьезная травма челюсти или зубов, не позволяющая сохранить либо восстановить зуб;
- сильная боль при пульпите (воспаление нерва);
- возникновение кисты зуба или какого-либо иного злокачественного образования, угрожающее беременности.
Игнорирование любой из перечисленных выше проблем может привести к опасным последствиям для здоровья матери и ее еще не родившегося ребенка.
Последствия герпеса во время беременности
Существует 8 видов герпеса, однако наибольшего распространения имеют первый и второй тип заболевания. Герпес 1 типа проявляется высыпаниями на слизистых области носоротового треугольника, 2 типа – на внешних и внутренних половых органах, на промежности.
Сопровождается заболевание повышением температуры, ломотой в суставах, общим недомоганием и головными болями.
Однако многие списывают эти симптомы на ОРВИ, а появление высыпаний приписывают последствиям простуды. И, в результате такой оценки герпесвируса, мало кто допускает, что эта инфекция может причинить существенный вред здоровью.
Тем временем герпес во время беременности более чем опасен.
Он может повлечь за собой такие негативные явления:
- Гибель плода
- Выкидыш на ранних этапах, преждевременные роды на поздних сроках
- Патологии в развитии ребенка
- Тяжелое течение беременности
Также, от больной матери происходит заражение плода еще внутриутробно. Если же наблюдается генитальный герпес во время беременности, то инфекция может попасть к плоду по маточным трубам или через канал шейки матки.
Но девушкам, которые имеют активную форму вируса, что периодически обостряется, не следует отказываться от материнства.
В большинстве случаев, если заражение произошло задолго до зачатия, опасность для малыша минимальна.
Ведь в организме уже есть антитела к противостоянию вируса.
Наибольшую опасность герпесвирус имеет при первичном заражении женщины. В таком случае наблюдается бурная реакция организма на вирус, сопровождающаяся резким ухудшением самочувствия беременной. Если женщина заметила, что появились высыпания (мелкие пузырьки) в области рта или на половых органах, поднялась температура, «крутит» суставы, то следует незамедлительно обратиться к своему гинекологу.
При рецидиве заболевания у беременной, которая уже давно заразилась герпесом, организм преимущественно сам справляется с инфекцией.
Достаточно будет провести стандартную терапию (преимущественно, местную). При этом, от матери к ребенку может передаться как герпесвирус, так и антитела к нему.
Герпес на первом триместре беременности
В наибольшей степени опасен вирус герпеса на ранних сроках беременности. Заражение женщины на первых 12 неделях после зачатия крайне нежелательно. Для малыша заражение герпетической инфекцией на этом этапе беременности опасно в первую очередь гибелью. Очень часто герпесвирус провоцирует выкидыш.
Процент заражения плода составляет практически 100 %, если женщина впервые болеет этой инфекцией.
Даже если беременность не прервется, то тяжелых пороков развития вряд ли удастся избежать. Поэтому, настоятельно гинекологи рекомендуют девушкам не ждать 12-й недели, чтобы стать на учет, а приходить в женскую консультацию сразу, после зачатия. А еще лучше – планирование этого события проводить под консультацией специалиста.
Таким образом, можно будет обеспечить своевременное выявление и предупреждение опасности заражения вирусом. Если же заражения не удалось избежать, и плод выжил, женщина должна находиться под пристальным наблюдением врачей.
Придется пройти ряд процедур по изучению состояния плода, его развития. Если будут выявлены серьезные патологии, то врачи могут предписать прерывание беременности.
Женщины, руководствуясь материнским инстинктом, часто в истерике пытаются отказаться от этой процедуры. Но такое предписание в медицинской практике ставиться в том случае, когда есть риск для жизни женщины.
Если беременность не будет прервана, то вероятность того, что выкидыш не случиться на более поздних этапах беременности очень маленькая.
При этом, для материнского организма тяжелая беременность окажется большим испытанием и скажется не только на ухудшении состояния здоровья, но и на дальнейшей способности к деторождению.
Поэтому, если заражения не удалось избежать, рекомендуется следовать указаниям лечащих врачей.
Герпес на 2 триместре беременности
Знать о том, опасен ли герпес при беременности, следует каждой женщине и близкому окружению. Ведь в период беременности аккуратно относиться к здоровью будущей матери должна не только она сама. Следует понимать, что в период беременности женский организм концентрирует все свои силы на формирование и поддержание ребенка. При этом существенно снижается иммунитет материнского организма, она становиться уязвимой для многих инфекций. Как это ни странно, но наиболее уязвимы женщины на втором триместре беременности. К этому времени будущая мама свыкается со своим интересным положением, пережила первый токсикоз и чувствует себя более спокойно. При этом существенно теряется бдительность. Поэтому, как раз на 4-6 месяце наблюдается большое количество женщин с различными заболеваниями. В том числе – с герпесом.
Как это ни странно, но наиболее уязвимы женщины на втором триместре беременности. К этому времени будущая мама свыкается со своим интересным положением, пережила первый токсикоз и чувствует себя более спокойно. При этом существенно теряется бдительность. Поэтому, как раз на 4-6 месяце наблюдается большое количество женщин с различными заболеваниями. В том числе – с герпесом.
Читайте также
Герпес на первых неделях беременности
Во 2-м триместре формируются:
- Нервная система
- Органы зрения
- Сердце
- Органы пищеварения
- Формируются части тела
Опасность инфицирования заключается в том, что оказывается удар именно на эти органы и системы. Может случиться выкидыш или преждевременные роды (на 6-м месяце). Если ребенок выжил, то наблюдается дальнейшее развитие организма с патологиями.
Особенно часто наблюдаются аномалии психического и нервного развития.
Может развиться порок сердца. После заражения на этом этапе, рожденный малыш слабо приспособлен к самостоятельной жизни. Имеет много проблем с ростом и развитием.
Герпес на 3 триместре беременности
О том, насколько опасна простуда на губах при беременности на последних сроках, врачи до сих пор ведут споры. В принципе, все органы и системы уже заложены и идет интенсивный рост малыша. Однако сказать, что он до конца сформирован нельзя.
По мнению специалистов, безопасность герпес на губах во время беременности может иметь лишь в том случае, если женщина давно была носителем вируса и имеет антитела.
Если же в последние недели беременности произошло первичное инфицирование, то последствия будут негативные и для малыша, и для матери. Женский организм в это время уже истощен и слишком уязвимый для малейшего инородного вмешательства.
В это время, из-за инфекции герпеса могут наблюдаться такие последствия, как:
- Резкое осложнение беременности
- Поражение нервной системы ребенка,
- Инфицирование внутренних систем малыша
Осложнения
Чтобы избежать негативных последствий следует регулярно посещать гинеколога. В частности, он сможет объяснить, опасен ли герпес на губах при беременности и как его лечить, без вреда для плода. Халатное отношение к своему здоровья, может вызвать развитие плода с нарушениями на всех этапах беременности.
Опасаться следует как проявления генитального так губного герпеса. Ведь попасть вирус к малышу может через слизистые оболочки и плаценту, так и через кровь, по пуповине.
Терапия новорожденных при инфицировании их герпесом
Вероятность заражения детьми герпесом еще в период беременности опасен патологическим развитием многих систем и органов, в частности: печени, органов зрения, дефекты ротовой полости, порок сердца и др.
Инфицированный организм малыша будет ослабленным и болезненным. Для назначения правильной терапии, сразу после родов врач неонатолог назначает обследование малыша. Проводится внешний осмотр тела и слизистых, берутся мазки и анализы крови на наличие вируса. Если кровь плода была заражена еще до рождения, то наличие увеличенных клеток вируса определятся при анализах. В дальнейшем, малышу будет назначено лечение видарабином (капельница), ацикловиром.  Первый месяц после родов новорожденный будет находиться под пристальным контролем специалистов. В дальнейшем будут даны рекомендации родителям по уходу за ребенком и проведению профилактических курсов приема иммуностимулирующих препаратов.
Первый месяц после родов новорожденный будет находиться под пристальным контролем специалистов. В дальнейшем будут даны рекомендации родителям по уходу за ребенком и проведению профилактических курсов приема иммуностимулирующих препаратов.
О существовании герпесной инфекции большинство жителей планеты знают не понаслышке, а из собственного опыта. Этот вирус имеет способность легко распространяться через любую жидкую среду: слюну, кровь, слизь, мочу, сперму и т.д. При этом, попадая в организм человека, вирус поселяется в нем навсегда. Но проявляться активно может не всегда и не у всех. Обычно, активное развитие герпеса происходит у людей с пониженным иммунитетом или в результате резкого его снижения. Люди же, у которых достаточное количество витаминов и полезных микроэлементов в организме, являются пассивными носителями герпеса (после заражения им). Несмотря на то, что этот вид инфекции давно известен медицине и имеет масштабное распространение среди населения, люди редко относятся к нему серьезно. Часто люди считают его заболеванием, которое не имеет негативного влияния на здоровье, а лишь периодически проявляется в виде высыпаний и «вавок» в области рта. Но это не совсем так.
Читайте также
Ветрянка инкубационный период у взрослых заразность
Читайте также
Афтозный стоматит лечение быстрое и эффективное
Читайте также
Инфекционный мононуклеоз симптомы у взрослых
Читайте также
Герпес у детей на губах лечение
Последствия хламидиоза
Уникальность этого заболевания в том, что даже у переболевшего человека в дальнейшем не вырабатывается иммунитет на этот вирус. Вот почему нет вакцинации и, следовательно, методов профилактики инфекции. Список осложнений, которые возникают при хламидиозе, обширен. Для мужчин это:
- воспаление уретры;
- простатит;
- везикулы и орхиты;
- развитие бесплодия
У представительниц женского пола, которые чаще болеют ЗППП из-за физиологических особенностей репродуктивной системы, возникает опасность следующих последствий после инфицирования:
- эктопия шейки матки;
- хламидийный кольпит;
- инфекция яичников, придатков, фаллопиевых труб;
- воспаление прямой кишки;
- препятствие фаллопиевых труб и тенденция к адгезии;
- сальпингит;
- бесплодие.
В случае с беременным пациентом список последствий для будущей матери и ее ребенка увеличивается. При заражении околоплодной жидкости, которую ребенок периодически проглатывает, его организм получает инфекцию, которая приводит к воспалению зрительного и слухового аппаратов. Нарушения нервной системы становятся причиной развития энцефалопатии и других серьезных заболеваний. Все внутренние органы такие как печень, сердце, почки, которые еще не созрели до нужных форм и, соответственно, не получили адекватной защиты, подвергаются влиянию инфекции.
Если говорить о здоровье беременной женщины, то наличие хламидийного вируса в организме во много раз увеличивает риск самопроизвольного выкидыша. Аборт, застывшая беременность — последствия острой хламидии на ранних сроках беременности. Хламидиоз также вызывает полигидрамниозы, усиливает токсикоз, что значительно усложняет ход беременности. Выявление инфекции в начале беременности и успешное лечение, позволяет сохранить беременность и родить здорового ребенка.
Симптомы хламидиоза
Симптоматика при хламидиозе может не наблюдаться в течение длительного времени, но в связи с беременностью ослабленный организм посылает сигналы первых симптомов уже через 1-3 недели после инфицирования. Признаки хламидий включают в себя:
- выделения из половых органов или уретры, обычно без цвета и запахов;
- упадок сил, апатия, гипоксия, ярко выраженное желание спать;
- спазмы в области матки, усиливающиеся с потеплением и купанием;
- парурия, сопровождающаяся легким жжением.
В медицине имеет место такое понятие, как синдром Рейтера, причиной которого являются патогенные бактерии. Этот синдром включает в себе поражение мочеиспускательного канал, зрительного аппарата и поражение сосудистой системы.
Женщина, которая следит за состоянием тела и организма, сразу может заметить изменения, которые в самом начале покажутся несущественными. В период беременности ранние симптомы можно объяснить тем, что происходит реорганизация организма в подготовке к родам, и никак не заподозрить наличие инфекции. Именно поэтому врачи чтобы не довести проблему до родов, настаивают на прохождении полного обследования уже на ранних этапах беременности. Секс-партнеру также предлагается полное обследование и при необходимости лечение, параллельно с женщиной. Если курс лечения пройдет только женщина, инфекция вернется с первым незащищенным половым актом, перечеркивая все усилия врачей.
Диагностика хламидиоза
Большинство женщин узнают о заражении хламидиями только после регистрации в женской консультацией из-за ярко выраженной симптоматики, или встав на учет по беременности. Сигналы о том, что проверку на хламидии не следует откладывать, следующие:
- Неспособность к зачатию во время незащищенных половых контактов;
- Спонтанные выкидыши;
- Наличие других видов ЗППП
Хламидийный вирус относится к внутриклеточному, что усложняет его обнаружение в классической группе анализов. Поэтому для тестирования требуется не только биоматериал со слизистой оболочки, но и с живых тканей. Обязательно необходимы общий анализ мочи и крови, у мужчин образец спермы.
Чтобы удостовериться в диагнозе хламидиоза используется метод РИФ — реакция прямой иммунофлуоресценции), основанный на выявлении антител к существующим антигенам. Но он не является основным, поскольку не дает полной картины болезни и подробного описания определенного штамма микроорганизмов. Кроме того, используется ПЦР-диагностика — определение ДНК патогена.
Метод характеризуется высокой стоимостью и технологичностью. Метод культивирования и гибридизация требуют много времени, но результатом является более полное описание болезни и точная картина методов лечения. Выбор лекарственного препарата, исследуется на определенный штамм, что позволяет прогнозировать дальнейшее поведение инфекции и корректировать скорость восстановления.
Молекулярный метод, как и иммунохроматографический метод, является более точным, но он проводится только в сетевых клиниках, где имеются необходимые технические условия и квалифицированые медработники. Обращение к такому обследованию может быть получено от лечащего врача, но оно будет осуществляться за счет самого пациента.
При обнаружении признаков заражения плода необходимо провести обследование околоплодных вод на наличие хламидийной инфекции. Процедура проводится под наблюдением ультразвукового аппарата. Своевременный метод поможет защитить ребенка от серьезных последствий.
Профилактические меры хламидиоза
Наиболее надежной профилактикой первичной и рецидивирующей инфекции является постоянство в половых отношениях и использование методов контрацепции.
А также серьезное отношение к созданию семьи и планированию беременности, которая требует сдачи всех анализов во избежание проблем со здоровьем на момент вынашивания ребенка.
Детский доктор. Инфекции во время беременности.
 Watch this video on YouTube
Watch this video on YouTube
Причины стоматита у беременной
После зачатия в организме женщины начинаются существенные гормональные перестройки, вследствие чего снижается иммунитет. Условно-патологические микроорганизмы. А также скрытые вирусы – герпес, получают возможность проявить себя. Появляется кандидозный, вирусный, бактериальный стоматит.
В связи с тем, что защитные механизмы ослабевают, в организм могут проникнуть болезнетворные микроорганизмы извне — стафилококки, стрептококки. Начинается патологический процесс. Увеличивается риск развития болезни при наличии:
- Хронических болезней ЖКТ;
- Вредных привычек;
- Дисбактериоза кишечника;
- Аллергии;
- Герпеса;
- Интоксикации;
- Молочницы;
- Неправильного питания;
- Физической усталости;
- Нервного истощения;
- Не долеченных зубов;
- Нарушения гигиены полости рта;
- Жесткой зубной щетки.
Существенно увеличивается риск развития стоматита у беременной при туберкулезе, сахарном диабете.
Лечение стоматита у беременной
При первых признаках нужно обратиться за помощью к специалисту. Лечением занимается стоматолог, может проконсультировать гинеколог. Заниматься самолечением не стоит, поскольку многие профессиональные препараты могут причинить вред ребенку, а народные оказаться неэффективными. Медикаментозную терапию должен назначать специалист. В большинстве случаев схема терапии следующая.
- Используют антисептические, антибактериальные препараты местного действия – Хлоргексидин, Фурацилин, Стрептоцид. Осуществляют полоскание ротовой полости до 4 раз в день. Антисептики останавливают размножение болезнетворных микроорганизмов, снимают воспаление, болезненность, способствуют заживлению язвочек. Чтобы улучшить действие препаратов удаляют белый налет с помощью перекиси водорода.
- При вирусном стоматите назначают Оксолиновую мазь, Интерфероновую, Бонафтоновую, Теброфеновую. Наносят на пораженные участки до 3 раз за сутки.
- При сильной боли допускается применение местных обезболивающих средств. Используют Лидокаин, Бензокаин, тримекаин, сок алоэ, каланхоэ.
- Для заживления язвочек, восстановления слизистой рекомендуют масло облепихи, календулы, шиповника, прополисную мазь, ванилин. Для полоскания ротовой полости готовят отвар из ромашки, календулы, шалфея, коры дуба, зверобоя.
Чтобы укрепить иммунитет, ускорить процесс выздоровления, предотвратить рецидив назначают витамины, рекомендуют придерживаться диеты.