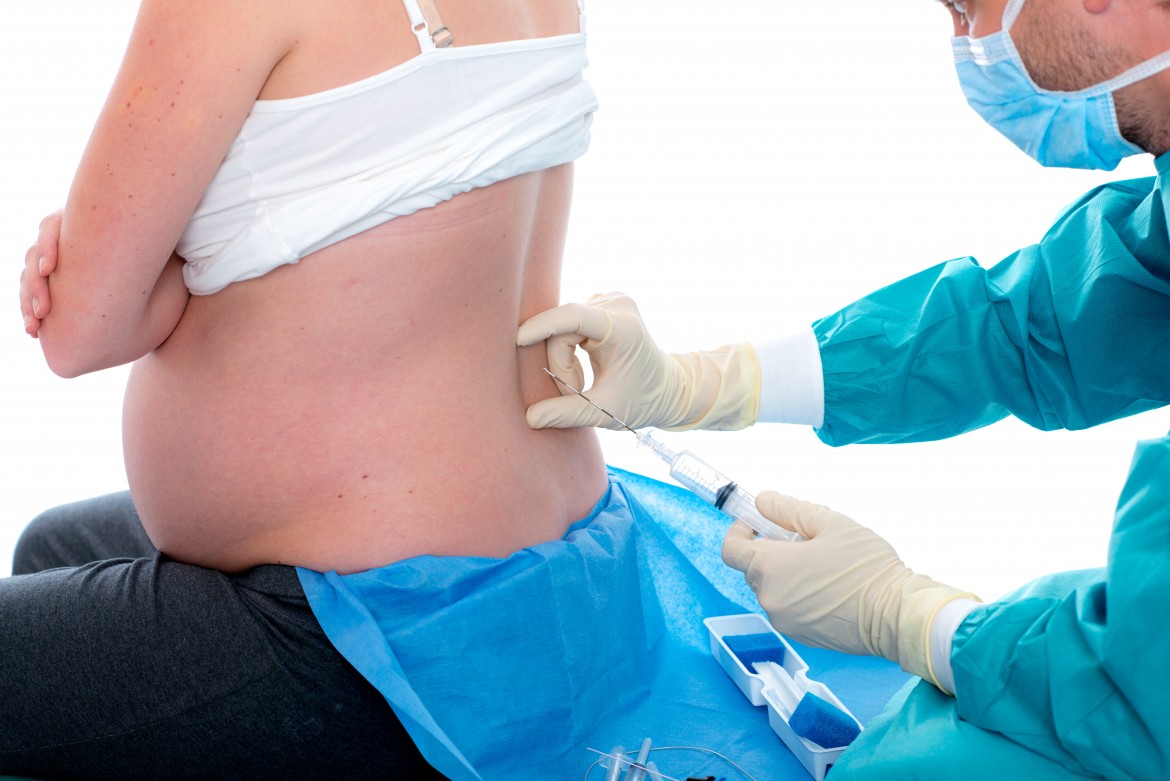
При операции кесарева сечения может применяться общий наркоз и местная (регионарная) анестезия. Местная анестезия может быть спинно-мозговая и эпидуральная. В данной статье рассмотрим факторы, влияющие на выбор метода анестезии при кесаревом сечении. Также разберем, в каких ситуациях женщина может выбирать вид анестезии, и в каких ситуациях этот выбор делают только врачи.
От чего зависит метод анестезии при кесаревом сечении
Метод обезболивания при кесаревом сечении врачи выбирают с учетом таких основных факторов:
состояние беременной (роженицы),состояние плода,плановость или экстренность операции,наличие квалифицированного анестезиолога-реаниматолога,безопасность применяемых медикаментозных средств для матери и плода.При проведении операции экстренного кесарева сечения, в большинстве случаев, наркоз общий. В этом случае нельзя говорить о выборе метода обезболивания (самой женщиной), потому как решают врачи, и решение, как правило, в пользу общего наркоза.
Подробнее об экстренном кесаревом сечении можно прочесть в статье Экстренное кесарево сечение.
Итак, если у женщины проходит экстренное кесарево сечение, то, как правило, наркоз именно общий, так как требует меньше времени (в сравнении с регионарными методами). Если кесарево плановое, тогда врачи оценивают состояние роженицы и плода. Поэтому, при плановой операции, если нет противопоказаний для определенных видов анестезии, то женщине предоставляется выбор.
Показания к общему наркозу при кесаревом сечении
Если кесарево сечение производится в экстренном порядке.Отказ пациентки от региональной анестезии.Если есть противопоказания для местной анестезии.При поперечном, косом положении плода.Примечание. На сегодняшний день при поперечном и косом положении плода операция может проводится и при региональной анестезии, но это не повсеместная практика, и решение будет зависеть от конкретного врача и конкретного роддома. Предпочтения и пожелания самой роженицы вряд ли будут учитываться.
При выпадении петель пуповины.При наличии осложнений, которые ведут к удалению матки.При акушерских кровотечениях.При системных инфекциях.При некоторых заболеваниях ЦНС.Подробно о плановом кесаревом сечении можно прочесть в статье Плановое кесарево сечение.
Противопоказаний для применения общего наркоза практически нет.
При общем наркозе женщина погружается в глубокий сон, ничего не видит, не слышит, не чувствует.
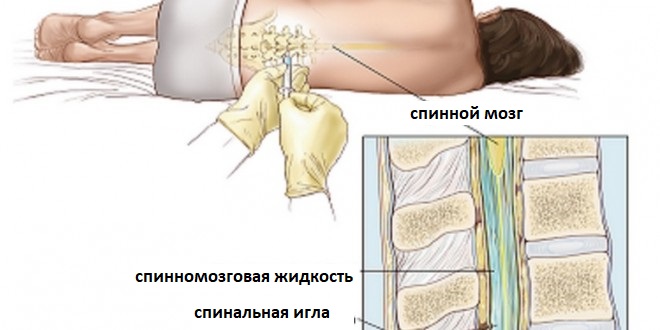
Теперь рассмотрим местные (регионарные) способы анестезии. Их два, спинномозговая и эпидуральная анестезия. При обоих видах анестетик вводится в поясничную область. Главное отличие одного вида от другого в том, на какую глубину выполняется прокол, и какое количество анестезирующего вещества вводится. При местном (регионарном) обезболивании «отключается» нижняя часть тела женщины, и она при этом находится в сознании.
Подробно о спинальной анестезии можно прочесть в статье Анестезия при кесаревом сечении. Спинальная анестезия. Подробно об эпидуральной анестезии — в статье Анестезия при кесаревом сечении. Эпидуральная анестезия.
Противопоказания для применения местной (регионарной) анестезии
Противопоказания, приведенные ниже, касаются и спинальной, и эпидуральной анестезии.
Травмы и деформации позвоночника.Отказ больной от данного вида обезболивания.Воспаление в области предполагаемого прокола.Пониженное артериальное давление у роженицы.Внутриутробная гипоксия плода.Наличие кровотечения у роженицы.Предполагаемое кровотечение у роженицы.В общем, можно сделать следующий вывод о выборе вида анестезии. Оценивайте возможности своего конкретного роддома и его специалистов. Если есть сомнения в мастерстве анестезиологов,- то лучше предпочесть общий наркоз. Спросите своего врача, что он посоветует конкретно Вам. Ведь врач видит эти операции почти каждый день, и точно в курсе, насколько хорошо конкретные анестезиологи знают свое дело. Правильно нужно подойти к выбору роддома при кесаревом сечении.
Содержание
Чем отличаются спинная и эпидуральная анестезия в технике выполнения?
Разница не велика, но она есть:
- Инструменты. При эпидуралке используют самую толстую иглу для инъекции, а во втором случае – самую тонкую.
- Место инъекции. При спиналке оно строго определенно – между 2-м и 3-м спинным позвонком. При эпидуралке любой участок позвоночника.
- Глубина введения препарата.
Хоть это всего 3 пункта, но это разные абсолютно процедуры. Чем отличается спинальная анестезия от эпидуральной с точки зрения клинических эффектов? А вот тут как раз они практически одинаковы. Оба метода направлены на то, чтобы обезболить пациента, расслабить мышцы. Единственным отличием можно считать время, когда подействует анестезия. При спинальной достаточно пяти минут, и пациент полностью перестанет чувствовать все, что находится ниже места инъекции. При эпидуральной анестезии время действия 15-20 минут.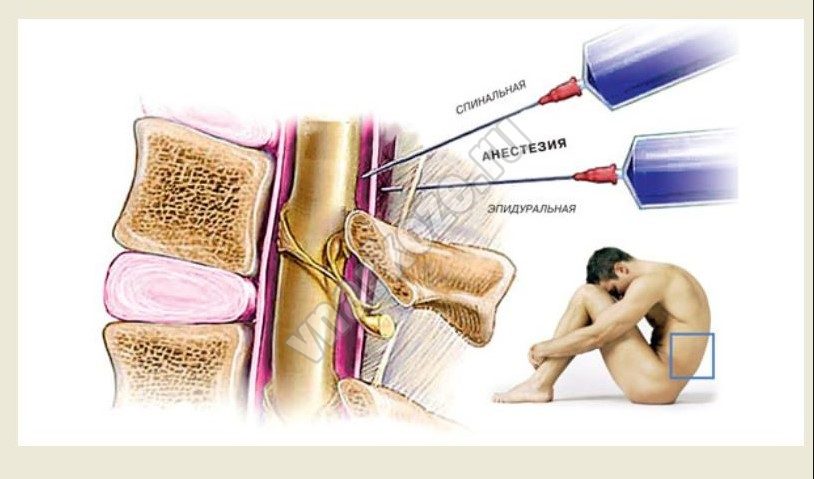
Спинальная и эпидуральная анестезия: отличия с точки зрения показаний и противопоказаний
На сегодня эти два методы полностью развели по показаниям, хотя в некоторых ситуациях они могут быть взаимозаменяемы.
Спиналка назначается при:
- Проведении вмешательств на ногах.
- При операциях ниже места укола. Сюда попадают гинекологические, проктологические вмешательства.
Эпидуральная люмбальная анестезия все чаще назначается при:
- Операциях на легких.
- Естественных родах в качестве обезболивания.
- В ситуациях, когда противопоказан общий наркоз, но нужна операция на внутренних органах.
- При плановом кесаревом сечении эпидуральная анестезия так же является приоритетной.
Оба методы противопоказаны при:
- Неврологических проблемах у пациента.
- Если проблема со свертываемостью крови.
- Деформация позвоночника.
- Инфекции и воспалении в месте, где должна проводиться инъекция.
Разница между спинальной и эпидуральной анестезией с точки зрения осложнений
Оба метода имеют практически одинаковые осложнения, разница только в частоте их проявления. К осложнениям относят:
- Часто возникает головная боль при спиналке. Подобный эффект проявляется почти в 10% случаев. А вот при эпидуралке только в 1%, но у этих пациентов наблюдается более сильная и продолжительная боль в голове.
- Анестезия «вхолостую». При спинномозговой анестезии меньше, чем у 1% пациентов не происходит обезболивание. А вот в случае эпидуралки – 5%.
- Остановка сердца во время процедуры. Такие случаи крайне редкие – 1 человек на 10 тысяч, но все же бывают. Согласно статистика, смерть от остановки сердца наступает в 3 раза чаще при проведении спинального обезболивания.
- Неврологические осложнения. Тоже случаются очень редко, их процент становит всего 0,04%. Но при эпидуральном обезболивание такой риск в два раза меньше, чем при спинномозговом.
Также при спиналке возможны такие осложнения, которых не бывает при эпидуралке:
- Менингит.
- Рвота.
- Блокада спинного мозга.
При эпидуралке возможно формирование эпидуральной гематомы после инъекции.
Спинномозговая и перидуральная анестезия: главные отличия
Если просуммировать все различия, то будет совсем небольшой список:
- Разные полости введения.
- Разная толщина игл.
- Разный путь действия.
- Один метод в 4 раза быстрее обезболивает, нежели другой.
- Разный процент осложнений.
Это все подводит к тому, что любой способ несет в себе и достоинства, и возможные недостатки. Но в любом случае эти два метода зарекомендовали себя лучше и безопасней, чем общий наркоз.
Преимущества и недостатки анестезий
К преимуществам эпидуралки относят:
- Разрешено проведение пациентам, страдающим от сердечно-сосудистых заболеваний.
- Пациент сохраняет способность двигаться, что в большинстве случаев приводит к тому, что такие больные раньше начинают ходить после оперативных вмешательств.
- Редко бывают головные боли после процедуры. Только в 1% случаев.
- Есть возможность обезболить только конкретный участок, который нужно.
К преимуществам спиналки относят:
- Очень быстрое действие препаратов.
- Анестезиологу намного проще определить место, куда проводить укол.
- Быстрое восстановление после вмешательства.
- Не бывает токсического действия препаратов на организм.
Оба вида имеют и свои недостатки.
Недостатки эпидуралки включают в себя:
- Возможны судороги при операции.
- Случается, растяжение сосудов, которые снабжают кровью спинной мозг.
- Тяжело определить место для введения иглы.
- Лекарство действует только через 20 минут.
Недостатки спиналки такие:
- Обезболивание быстро перестает действовать.
- Возможно падение давления в период операции.
- Возможна брадикардия.
Частые осложнения при эпидуралке:
- Аллергия на препараты.
- Эпидуральный абсцесс.
- Эпидуральная гематома.
Частые осложнения при спиналке:
- Длительная головная боль.
- Аллергия на препараты.
- Блокада спинного мозга.
- Менингит.
- Тошнота до рвоты.
И при спинномозговой, при и эпидуральной анестезии возможны последствия, и к этому нужно быть готовым. Но если операция жизненно необходима, то анестезия, какой бы она не была, это меньшее из зол.
Эпидуральная или спинальная: что лучше
Лучше обойтись без любого вида наркоза, тогда и мучительного выбора не будет, и последствий. Но порой жизнь вносит свои коррективы, и выбирать все же приходится.
Если есть выбор избежать общего наркоза, использовав местный, так и надо сделать. Какой именно выбрать, должен решать непосредственно врач. Только он знает, состояние пациента, все нюансы его здоровья, ситуацию, при который требуется анестезия.
Если это естественные роды, то сейчас проводится в большинстве случаев эпидуралка, спинальная возможна при кесаревом или противопоказаниях к эпидуральной.
Оба средства призваны убирать болевой синдром, расслаблять мышцы. Поэтому, какой бы метод не был выбран, он справится со своей «работой».
До сих пор в медицине нет четкого видения, какой метод лучше. Все очень индивидуально, как с точки зрения пациента, так и врача.
Показания
Для каждого вида регионарной анестезии существуют определённые показания.
Перидуральная анестезия используется в следующих ситуациях:
- обезболивание родовой деятельности;
- оперативные вмешательства на сосудах и суставах нижних конечностей;
- для дополнения наркоза при тяжелых и обширных операциях на грудной и брюшной полостях.
Спинальная анестезия не имеет различий в показаниях. Помимо вышеперечисленных, она может использоваться при гинекологических операциях, в урологии и проктологии. Также она може применяться при операциях на органах грудной клетки.
Противопоказания
Для проведения обеих этих манипуляций существуют противопоказания. Они подразделяются на две группы — абсолютные и относительные.
Абсолютные противопоказания означают, что этот метод обезболивания для пациента неприемлем:
- бактериемия или сепсис;
- инфицированные процессы на коже в месте вкола;
- гиповолемический шок;
- нарушение свертываемости крови, прием антикоагулянтов;
- высокое внутричерепное давление;
- известная аллергия на лекарственные препараты для регионарной анестезии;
- категорический отказ пациента.
К относительным противопоказаниям относятся те, которые не учитываются, если польза от осуществления процедуры выше, чем риск:
- полинейропатия;
- прием минимальных доз гепарина;
- психические нарушения;
- заболевания нервной системы демиелинизирующего характера;
- патология сердца;
- потеря сознания.
Осложнения
Осложнения, которые можно наблюдать при анестезии, одинаковы в обоих случаях. Различается вероятность их возникновения. Какие осложнения и как часто можно наблюдать при спинальной анестезии или эпидуральной анестезии?
- Неэффективность обезболивания. Сохранение болевых ощущений при спинальной анестезии наблюдается у 1% пациентов. При эпидуральной это число несколько выше и достигает 5%.
- Наиболее частое осложнение — это головная боль, носящая достаточно выраженный характер. Механизм возникновения головной боли заключается в излитии спинномозговой жидкости через пункционное отверстие. При спинальной анестезии это осложнение можно наблюдать в 10% случаев. Так как эпидуральная анестезия не затрагивает пространство с ликвором, головная боль в этом случае возникает крайне редко — у 1% пациентов.
- Крайне редко возникают осложнения неврологического характера — частота их составляет 0,04%. Они заключаются в нарушении двигательной и чувствительной функции спинномозговых нервов. Появляется такое осложнение вследствие скопления крови в оболочечных пространствах.
- Прекращение сердечной деятельности. Такое осложнение встречается еще реже, чем предыдущее. Большинство случаев заканчивается благополучно, восстановлением нормального ритма.
Преимущества и недостатки
Рассматривать преимущества и недостатки этих видов обезболивания нужно, сравнивая их между собой и с общим обезболиванием — наркозом. Чем могут отличаться регионарная анестезия и наркоз?
- Пациент сохраняет ясное сознание во время операции, благодаря чему врач может общаться с ним и оценивать его реакцию.
- Влияние на жизненно важные органы сведено к минимуму.
- Нет тяжелого отхождения от обезболивания, как при наркозе.
- Возраст и общее состояние организма не являются противопоказаниями.
- Не нужна специальная подготовка, как при наркозе.
Все это относится к преимуществам регионарной анестезии перед наркозом. В чем недостатки этого метода обезболивания? Регионарная анестезия действует более короткое время. Есть вероятность, что анестетик не подействует и болевые ощущения сохранятся. Имеются определенные противопоказания к проведению манипуляции, которых нет у наркоза.
Между спинальной и эпидуральной анестезией отличия:
- прокол мягкой мозговой оболочки гораздо более травматичный, чем введение препарата в субдуральное пространство;
- для спинальной анестезии существует несколько больше противопоказаний;
- спинальное обезболивание более глубокое, но длится меньше, чем эпидуральное;
- установка катетера при эпидуральном обезболивании позволяет регулировать продолжительность действия препарата;
- эффект от эпидуральной анестезии наступает несколько медленнее.
Для того, чтобы объединить все преимущества этих видов обезболивания, их могут комбинировать — осуществлять эпидурально-спинальную анестезию. Чаще всего этот хороший способ применяется в акушерско-гинекологической практике.
Подготовка к манипуляции осуществляется обычным способом. Затем катетеризируется эпидуральное пространство, а через эпидуральную иглу проводится игла в спинальное пространство. Можно осуществить манипуляцию другим способом — между двумя позвонками провести перидуральный катетер, а на позвонок выше ввести спинальную иглу. Такая техника называется двухуровневой.
Эта методика лучше тем, что позволяет продлевать обезболивание столько, сколько понадобится. Также уменьшается количество вводимого анестетика за счет того, что задействуются оба спинномозговых пространства.
В любом случае, выбор вида обезболивания — спинальной или эпидуральной анестезии — зависит и от врача, и от пациента. Учитываются все преимущества и недостатки процедур и выбирается наиболее оптимальный для конкретной ситуации.
Есть ли сходства?
Честно говоря,
у этих двух методов обезб
оливания немало
общего, а различаютс
несколькими нюансами, которые, впрочем, имеют весомое значение в отдельных случаях.
Итак, прежде чем разбирать
отличается спинальная анестезия от эпидуральной
стоить обратить внимание на общие моменты, которые заставляют вас путаться.
-
Это региональная анестезия
, т.е. метод купирования болевого синдрома и чувствительности в конкретном месте.
Если рассматривать
именно обезболивание во время родовой деятельности
«отключается» нижняя половина тела
и при «спиналке», и при «эпидуралке»
-
Делается в поясничный отдел позвоночника.
-
Процесс подготовки к пр
оцедуре практически идентичен
В общем-то
все сходства заканчиваются.
Но стоит сказать, что оба этих метода широко используются в акушерской практике и применяются дл
я облегчения процесса родов у
женщины. Если быть точным, то две женщины из трех соглашаются на обезболивание и
просят поставить «эпидуралку»
, лишь бы не терпеть мучительные схватки.
Преимущества
Кажется, этот пункт очевиден
Но будет нелишним сказать пару слов в поддержку использования региональной анестезии в родах
. Главным и очень существенным плюсом является тот факт, что долгие периоды родов не
кажутся женщине выматывающими
Она не устает и не теряет силы во время схваток, потому как они перестают приносить сильную боль.Роженица может отдохнуть и
накопить силы на период изгнания плода – самый ответственный момент.
Хотя часто именно на потуги у будущей мамы практически не остается сил, если она решает «передышать» схватки самостоятельно.

Особенности
эпидуральной
анестезии
Эпидуральная анестезия подразумевает введение препарата в так называемое эпидуральное пространство – небольшую область, заполненную жировой тканью,
окружающую твердую мозговую оболочку. А она, в свою очередь окруж
ет сам мозг.
Через это
самое эпидуральное пространство проходит множество нервных окончаний. Поэтому, вводя анестетик в эпидуральную область, осуществляется блокада нервных окончаний, а не участка мозга, как в первом случае.
Этот нюанс и является главным отличием спинальной анестезии от эпидуральной.
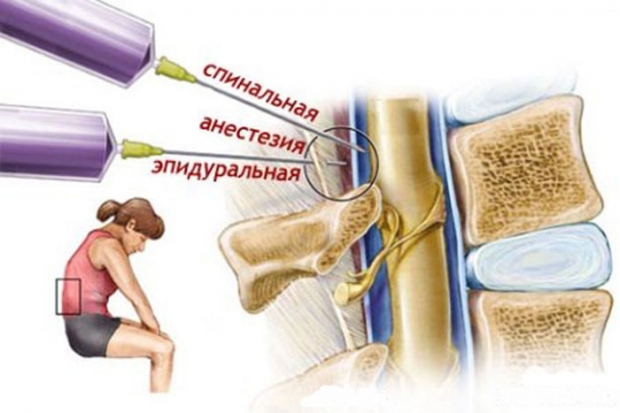
Итак, если рассматривать наш позвоночный отдел как некий слоеный пирог, то получается следующий порядок:
-
эпидуральное пространство;
-
спинальное пространство;
-
спинной мозг.
Эпидуральная анестезия дей
ствует на проходящие сквозь одноименную анатомическую область нервные окончания, а спинальная блокирует именно определенный участок спинного мозга.
Данный вид обезболивания, в отличие
от сравниваемого, может использоваться не только в области поясничного отдела, но и «отключать»
грудь, живот, нижние ко
нечности и область малого таза, и являться основным или дополнительным методом обезболивания при проведении операций или
облегчения состояния пациента
в постоперационный период.
Прокол осуществляется в области груд
ного отдела позвоночника, а в случае
блокады во время родовой деятельности – в области поясницы. При этом женщина должна сидеть, прижав как можно сильнее (в меру ее возможностей) подбородок к коленям, или лежа, в позе эмбриона, подобрав бедра к животу.
Игла в данном случае будет толще, а эффект от поступающего лекарства будет проявляться медленнее, чем при введении препарата в субарахноидальное пространство.
Однако эффект от такой процедуры может быть очень долгим: все зависит от того, как долго будет поступать препарат через установленный катетер.
Доза препарата существенно выше, чем таковая при провед
ении спинального об
боливания.
Как только подача лекарства прекращается, эффект обезболивания сводится на «нет».
Такая особенность сделала в
озможным регулировку поступления
анестетика самим больным в послеоперационный период.
Т.е. пациент без вмешательства медицинского персонала может самостоятельно контролировать степень обезболивания, а при необходимости отключить его полностью.
Кстати, иногда можно встретить понятие «перидуральная анестезия». Некоторые впадают в ступор, считая, что это какой-то особый метод, однако
это название – синоним общепринятого названия метода введения обезболивающего в эпидуральное пространство.
Кстати, о противопоказаниях:
-
носимость компонентов препарата;
-
отсутствие необходимого опыта у специалиста и условий для проведения процедуры;
-
кожные инфекции и воспалительные процессы в области введения иглы;
-
психические расстройства у пациента;
-
заболевания
сердечно-сосудистой
системы;
-
аномальное строение позвоночного столба;
-
врожденные пороки у плода, гибель плода в утробе
Эпидуральное обезболивание при оперативном родоразрешении
Эпидуральный вид обезболивания по своему эффекту очень схож со спинальной анестезией, однако отличия все же имеются. Например, эффект после введения лекарственного вещества развивается медленно, в течение 10-20 минут. Суть данного метода обезболивания при операции заключается во введении в межпозвоночное пространство анестетика, который блокирует передачу нервных импульсов в нервные корешки, в результате чего снижается их чувствительность.
Анестезиолог рассчитывает дозу наркоза индивидуально для каждой пациентки и вводит лекарство при помощи тонкой иглы в межпозвоночное пространство между стенкой спинномозгового канала и паутинной мозговой оболочкой. После этого игла извлекается, а в месте прокола остается гибкая трубка, через которую при необходимости во время вмешательства можно добавлять дозу анестетика.
Преимуществами эпидурального наркоза во время кесарева являются:
- обезболивание на высшем уровне;
- минимальный риск попадания в организм ребенка лекарственных веществ, в отличие от других видов анестезии;
- весь процесс родоразрешения женщина остается в полном сознании и может увидеть ребенка в первые секунды его жизни;
- при использовании данного вида наркоза риск развития послеоперационных кровотечений минимален.
Спинальный метод обезболивания
Принцип действия спинального обезболования при оперативном родоразрешении схож с эпидуральной анестезией – также блокируется передача нервных импульсов и нарушается чувствительность спинномозговых корешков. Главным отличием от эпидурального наркоза у спинальной анестезии является введение анестетика непосредственно в спинномозговой канал. Введение лекарства в спинной мозг проводится женщине в положении лежа на боку, при этом она плотно подживает к себе колени, чтобы анестезиолог легко попал иглой к месту назначения.
Данный метод обезболивания имеет ряд своих преимуществ:
- эффективное обезболивание и полное отсутствие каких-либо болезненных ощущений, как это иногда случается при эпидуральной анестезии;
- большее время обезболивания;
- быстрый эффект – чувствительность полностью исчезает уже через 5 минут после введения препарата в спинномозговой канал;
- низкая стоимость в сравнении с эпидуральной анестезией;
- меньшая болезненность процедуры, так как при этом виде анестезии не нужно оставлять катетер и добавлять лекарство в ходе операции.
Читайте историю родов — кесарево со спинальной анестезией.
Какой наркоз лучше при оперативном родоразрешении?
Прежде всего, женщина должна осознавать, что использование любого вида анестезии (общей, спинальной или эпидуральной) сопряжено с рисками. При каждом из видов наркоза у женщины велика вероятность развития послеоперационных головных болей, нарушений в работе сердца и сосудов, болей в спине. Решить, какой именно вид обезболивания выбрать для проведения кесарева женщине поможет врач, в зависимости от ее общего состояния, самочувствия плода, работы сердца матери, однако чаще всего проводится именно спинальный наркоз.
Ирина Левченко, акушер-гинеколог, специально для сайта Mirmam.pro