О том, что существуют заразные детские болезни, знают все родители. Но как их распознать, чем они опасны и можно ли избежать заражения, знает далеко не каждый. От заражения некоторыми инфекциями помогает вакцинация, а от скарлатины, например, прививок не делают. Скарлатина может протекать и в легкой форме, но осложнения возникают очень серьезные. Важно точно установить диагноз заболевания, провести полный курс лечения.
Содержание:
- Как происходит заражение скарлатиной
- Формы скарлатины и их симптомы
- Типичная скарлатина
- Атипичная скарлатина
- Осложнения скарлатины
- Как протекает заболевание
- Протекание скарлатины у детей до 1 года
- Как отличить скарлатину от других болезней
- Диагностика
- Лечение скарлатины у детей
- Профилактика распространения скарлатины

Содержание
Формы скарлатины и их симптомы
Характерными симптомами скарлатины являются высокая температура тела, боль в горле (ангина), сыпь на коже и последующее сильное шелушение пораженных участков. Возможно типичное и атипичное протекание этого заболевания.
Типичная скарлатина
В зависимости от тяжести проявления симптомов типичной скарлатины различают несколько форм заболевания.
Легкая. Температура у ребенка не поднимается выше 38°С. Отсутствуют тошнота, рвота и головная боль. Ангина в гнойную форму не переходит. Язык краснеет, на нем появляются сосочки. Но пятен сыпи на коже немного, они бледные. В некоторых случаях сыпь вообще не появляется, кожа почти не шелушится. Температура и ангина существуют в первые 5 дней. Покраснение языка заметно около 10 дней. Такая форма болезни встречается чаще всего, так как лечение обычно начинается сразу при появлении первых симптомов. Способствует легкому протеканию скарлатины укрепление иммунитета, здоровое питание и хорошее физическое развитие детей.
Средней тяжести. Температура повышается до 39-40°С, возможно возникновение галлюцинаций и бреда. Появляется головная боль, тошнота, рвота. Учащается сердцебиение, возникает состояние так называемого «скарлатинового сердца»: появляется одышка и боль за грудиной. На коже образуется ярко-красная сыпь, сливающаяся в пятна.
Особенно обширные пятна образуются в области подмышек, паховых складок, на сгибах локтя. Краснота покрывает шею и лицо, причем область вокруг рта и носа (носогубный треугольник) остается белой. Миндалины покрываются гноем. После выздоровления наблюдается сильное шелушение кожи на месте побледневших пятен.
Тяжелая форма встречается редко, сопровождается температурой до 41°С с бредом и галлюцинациями. Высыпание очень сильное. По тому, какие симптомы преобладают, выделяют 3 типа тяжелой скарлатины:
- Токсическая скарлатина. Возникают проявления сильной интоксикации. Возможно наступление летального исхода.
- Септическая скарлатина. Гнойное воспаление распространяется на всю ротовую полость, среднее ухо, лимфоузлы.
- Токсико-септическая скарлатина, при которой сочетаются все симптомы. Такой тип заболевания является наиболее опасным.
Атипичная скарлатина
Она может также протекать в нескольких формах.
Стертая. Сыпь отсутствует, другие проявления выражены слабо. При этом осложнения возможны, больной является заразным.
Гипертоксическая. Встречается крайне редко. В основном наблюдаются признаки сильнейшего отравления, от которого ребенок может впасть в кому.
Геморрагическая. На коже и во внутренних органах появляются участки кровоизлияния.
Экстрафарингеальная. При этой форме скарлатины инфекция попадает в организм не через горло, а через порезы на коже.
Осложнения скарлатины
Появление осложнений связано с быстрым распространением инфекции, воспалением различных органов. Кроме того, последствия болезни могут появиться из-за воздействия эритротоксина, поражающего почки, нервную систему, разрушающего эритроциты крови.
Ранние осложнения возникают уже в острой стадии заболевания. К ним относятся:
- гнойное воспаление среднего уха (отит);
- воспаление околоносовых пазух (синусит);
- увеличение и воспаление лимфатических узлов (лимфаденит);
- пневмония;
- воспаление почек (нефрит);
- воспалительное поражение миокарда – сердечной мышцы (миокардит);
- флегмонозная ангина – гнойное воспаление тканей, расположенных вокруг миндалин.
Поздние осложнения появляются не сразу, а приблизительно через 3-5 недель. Причина этого – поражение токсинами иммунной системы, появление аллергической реакции на белки, содержащиеся в стрептококковых бактериях. Эти вещества по составу аналогичны белкам тканей человеческого сердца и суставов. Вследствие накопления подобных веществ в организме возникает, например, ревматизм (воспаление соединительной ткани различных органов). В первую очередь поражаются сердце, сосуды и суставы. Осложнение возникает как при длительном протекании скарлатины, так и при повторном попадании стрептококков в организм недавно переболевших детей.
Примечание: Именно поэтому рекомендуется подержать малыша дома еще хотя бы 2 недели после выздоровления, чтобы не произошел случайный контакт с бактерионосителями.
Видео: Осложнения скарлатины. Заболевание у детей, профилактика
include(‘files/ad2.php’);?>
Как протекает заболевание
Наблюдается несколько периодов развития скарлатины:
- инкубационный (накопление инфекции в организме);
- начальный (появление первых признаков болезни);
- острая стадия (разгар болезни с наиболее тяжелыми проявлениями и значительным ухудшением самочувствия больного);
- заключительный (выздоровление).
Инкубационный период (с момента заражения и до появления первых симптомов) длится от 3 до 7 дней, а иногда продолжается даже 12 дней. В течение всего этого времени ребенок является распространителем инфекции. Заразиться от него можно примерно за день до того, как появляются первые признаки заражения.
Начальная стадия заболевания продолжается 1 сутки. При этом начинает сильно болеть горло. Малыш не может нормально есть и разговаривать, симптомы ухудшения самочувствия нарастают. Высыпания на коже вызывают зуд. В наиболее тяжелых случаях из-за сильного жара больной начинает бредить.
Если наблюдается легкая форма скарлатины, то сыпь может отсутствовать, а температура не поднимается выше 38°С.
Острая стадия болезни продолжается до 5 дней. При этом держится высокая температура, сильно болит голова, ребенка тошнит и рвет. Проявляются яркие симптомы отравления эритротоксином.
Точечки сыпи сливаются, темнеют. Резко выделяется своей белизной носогубный треугольник. Горло красное, болит. Язык малиновый, отекший. Нередко появляются отит, пневмония и другие ранние осложнения.
Выздоровление. Через несколько дней проявления начинают ослабевать. Стадия выздоровления может продолжаться от 1 до 3 недель, пока полностью не исчезнет сыпь и не перестанет шелушиться кожа. Она отслаивается на руках, ногах и даже на ушах и в области подмышек. Постепенно бледнеет язык, перестает болеть горло.
Если курс лечения не был доведен до конца и с первыми признаками выздоровления его прекратили, то воспаление может вспыхнуть в области внутренних органов, головного мозга (возникает хорея – непроизвольные телодвижения, вызванные необычным сокращением мышц).
Следует подчеркнуть: Заболевший скарлатиной остается заразным, начиная с последних суток инкубационного периода (за 24 часа до появления сыпи и лихорадки) и до истечения 3 недели со времени начала болезни. В это время его нельзя водить в детский сад или школу. Желательно соблюдение постельного режима и ограничение контакта с окружающими.
Как отличить скарлатину от других болезней
Красная сыпь на коже может появляться и при некоторых других болезнях: кори, краснухе, атопическом дерматите. Гнойное воспаление миндалин также необязательно является проявлением скарлатины, так как поражение миндалин и ближайшей к ним области возможно, например, и при дифтерии.
Скарлатину можно отличить по следующим признакам:
- «Пылающий зев». Рот и горло красные, отечные. Область покраснения отделяется от неба резкой границей.
- «Малиновый язык» — отечный язык малинового цвета, на котором выделяются увеличенные сосочки.
- Точечная сыпь на красной отекшей коже. Особенно густо сыпь расположена в складках кожи и на сгибах конечностей.
- Белый носогубный треугольник.
- Шелушение кожи после начала выздоровления. На ладонях и ступнях она сходит полосами, а в остальных местах – мелкими чешуйками.
При осмотре больного врач надавливает пальцем на сыпь. Она при этом исчезает, а потом появляется снова. Для скарлатины характерно наличие высокой (от 38.5 до 41°С) температуры.
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
 В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.
Симптомы кори у взрослых
При возникновении кори у взрослых основные симптомы остаются такими же, как и у детей, но тяжесть течения болезни у взрослого человека будет выражена больше. Это особенно заметно в период высыпаний, во время бактериемии, когда вирус интенсивно размножается в крови.
Основными симптомами кори у взрослых являются:
- увеличение температуры (лихорадка) до 38 — 40 °C;
- головные боли, слабость;
- снижение аппетита;
- конъюнктивит, ринит, светобоязнь;
- сухой, надсадный кашель;
- охриплость голоса;
- коревая энантема – крупные красные пятна на мягком и твердом небе;
- сыпь на коже (на лице, туловище, руках, ногах);
- возможен бред, нарушение сознания;
- дисфункция кишечника и др.
Инкубационный период при заражении корью продолжается у взрослых 1-3 недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
- Катаральный период (начальный). Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
- Стадия формирования высыпаний. На пятый день на коже человека появляются высыпания. Они распространяются сверху внизу – сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Корь проявляется типичной для нее обильной ярко-красной сыпью в виде пятен, имеющих тенденцию к слиянию. Сыпь держится на коже на протяжении 1 – 1,5 недель и носит пятнисто-папулезный характер. Пигментация, которая появляется на месте сыпи, также имеет нисходящий характер, то есть появляется в направлении от головы к ногам.
- Стадия реконвалесценции. Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых людей заболевание корью протекает особенно тяжело. Часто к основному заболеванию присоединяется пневмония и бактериальные осложнения. Иногда последствием заболевания может стать слепота и значительное ухудшение слуха.
Одним из самых опасных осложнений кори является вирусный менингоэнцефалит (воспаление мозговых оболочек), приводящий к летальному исходу в 40% случаев. Вирус кори сильно подавляет иммунитет взрослого человека, вследствие чего обостряются хронические заболевания и приобретаются новые.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
- Стертая (митигированная) форма кори. Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
- Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
- Гипертоксическая. Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Обычно лечение кори проводят в домашних условиях. Доктор будет вас периодически посещать в этот период и следить за течением болезни. Он выпишет вам необходимые лекарства, порекомендует хорошо питаться и пить много жидкости, а также принимать витамины А и С.
Лечение в инфекционном отделении больницы требуется в таких случаях:
- когда появились серьезные осложнения;
- тяжелое течение болезни, сильное отравление организма (интоксикация);
- невозможно изолировать больного от других членов коллектива (в интернате или в армии).
В домашних условиях при наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
- парацетамол;
- ибупрофен;
- ибуклин.
Назначаются противовирусные препараты:
- циклоферон;
- кагоцел;
- ингавирин.
При насморке назначаются сосудосуживающие средства:
- ринонорм;
- вибрацил;
- тизин.
Для снятия воспаления в носоглотке применяют:
- мирамистин;
- ингалипт;
- полоскания ромашкой, шалфеем, календулой.
Антибактериальная терапия назначается только при развитии бактериальных осложнений (например, при пневмониях, отитах).
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение.
Причины скарлатины у детей
Скарлатина у детей – недуг, отличающийся контактным типом и довольно высокой степенью заразности, который распространяется воздушно-капельным путем и возникает в холодное время года.
Пиковые показатели заболеваемости обычно выпадают на октябрь-ноябрь и февраль-апрель.
В указанные периоды детский организм максимально расположен к восприятию различного рода инфекционных агентов, и помимо всего прочего, в данное время характерна наибольшая скученность детей в учреждениях дошкольного и школьного типа. Данный фактор способствует провоцированию повышения шансов заразиться.
У скарлатины возбудитель принадлежит к гемолитическим стрептококкам, отличительной чертой которых, как правило, выступает А-образная структурность молекулы ДНК, что способствует скорейшему распространению внутри организма малыша.
На сегодняшний день медицина располагает сведениями относительно 50 штаммов указанного возбудителя, причем все они обладают дольно высокой степенью опасности как для слизистых оболочек верхних путей дыхания, так и для иммунитета. Данная группа микробов может вызвать гнойные процессы в острой форме по верхним дыхательным путям ребенка, а также затронуть лимфатическую систему, и, кроме того, придаточные пазухи носа и среднего уха.
Потому довольно часто можно наблюдать осложнения в форме отитов среднего уха, фронтита, синусита, заглоточного абсцесса. В течение продолжительного периода времени есть возможность сохранения регионального лимфаденита, что подразумевает воспаление подчелюстных и шейных лимфоузлов.
У возбудителя скарлатины есть свойство эффективной адаптации к условиям неблагоприятного характера, которыми может обладать окружающая внешняя среда. Для данного недуга характерно продолжительное время находиться в замороженном виде, а при воздействии на него более высокими температурными режимами он может достаточно долго не утрачивать свойств к адаптации, сберегает свою вирулентность и в высушенном состоянии.
Для скарлатины являются губительными условия кипячения, подвергание ультрафиолетовому излучению, а также веществам дезинфицирующего характера.
Наибольшая опасность для человеческого организма состоит в том, что стрептококки продуцируют два вида специфических токсинов.
Один из указанных токсинов характеризуется разрушением клеток крови, а также эпителиальных тканей и слизистых оболочек в организме ребенка.
Для второго токсина характерным является отношение его к особо мощным аллергенам, способным изменить иммунологический статус больного человека, и при этом инициировать процессы аутоиммунного характера, довольно трудно поддающиеся корректированию в перспективе. Данный токсин производит литические ферменты, способные к разрушению почти всех типов тканей в организме человека, включая волокна мышц и гиалуроновые хрящи.
Исходя из данного обстоятельства, возникают осложнения по опорно-двигательному аппарату ребенка, а также негативные изменения в его сердечнососудистой системе.
Следует учитывать, каковы пути заражения данной болезнью от больного организма к здоровому. Наиболее распространенным и действенным путем выступает контактный и воздушно-капельный.
Выделение возбудителя в окружающую среду происходит вместе со слизью и мокротой. Максимальные показания заразности выпадают на первые несколько часов после появившихся типичных симптомов.
Для дошкольного возраста детей характерен пищевой путь заражения. Также реально заразиться при нарушении правил персональной гигиены, а также при некачественном соблюдении режима изоляции заболевшего малыша.
Самой подверженной заражению возрастной категорией детей является категория от двух до десяти лет. Во время первого года жизни ребенка еще действует врожденный иммунитет на этот возбудитель, исходя из чего довольно редки случаи заражения скарлатиной в таком раннем возрасте.
Для скарлатины характерен инкубационный период в пределах от 12 часов до недели. В течение указанного временного промежутка стрептококк распространяется в кровеносной и лимфатической системе организма ребенка, с параллельным активным размножением и продуцированием вышеуказанных токсинов специфического толка.
Базовыми инициаторами скарлатины у детей выступают: отсутствие специального иммунитета, ослабление организма посредством количества и продолжительности заболеваний простудного характера. Немаловажную роль при этом процессе играет корректное соблюдение канонов личной гигиены, а также превентивные методы по недопущению распространения инфекции внутри дошкольных коллективов малышей.

О симптомах и лечении инфекционного мононуклеоза у детей вы можете узнать в нашей статье.
Чем лечить колики у новорожденных, читаем тут.
Как лечить опрелости у новорожденного, читайте по ссылке http://klubmama.ru/zdorove/detskie-bolezni/oprelosti-u-novorozhdennyx-chem-lechit.html
Лечение скарлатины у детей
Терапия скарлатины обычно производится в домашних условиях, аналогично, как и при заболеваниях ангиной. Госпитализируют обычно больных с тяжелой и среднетяжелой формой болезни, а также тех лиц, среди домочадцев которых имеются маленькие дети возрастом от 3 месяцев до 7 лет, а также учащиеся первых двух классов, не переносившие скарлатину.
Дети, которые заболели скарлатиной, должны быть подвержены изоляции в рамках отдельно выделенного помещения. Кроме этого, для такого ребенка следует выделить отдельный набор посуды, а также средства личной гигиены, чтобы уменьшить шансы контактирования здоровых лиц с предметами быта больного.
Прекращать изоляционные мероприятия по отношению к больному ребенку следует лишь при полноценном выздоровлении и при пропадании всех вышеуказанных симптомов болезни, однако, не ранее 10 дней после начала заболевания. Детей, которые переболели скарлатиной в домашних условиях, следует выпускать для посещения учебных заведений лишь спустя не менее 12 суток с полного выздоровления таковых.
Детям, которые должны посещать учреждения дошкольного типа или первые классы школы и которые не переболели скарлатиной, находившиеся в контакте с больными, не позволителен допуск к общественным местам в течение недели с момента изоляции больного ребенка. Если же имело место общение с инфицированным индивидом в ходе полного периода болезни, такие дети не должны допускаться в коллективы в течение 17 суток с момента начала контакта.
Общепринятые способы лечения скарлатины у детей
Детям необходимо придерживаться постельного режима на протяжение от недели до 10 дней. Предусматривается также прием антибиотических препаратов.
Госпитализация больных производится, как правило, при тяжелой и осложненной форме скарлатины, а основная масса больных проходит лечение в условиях дома. Рекомендуется соблюдение постельного режима в течение примерно 6-7 суток (больше – при тяжелом течении заболевания). За данный период медикаментозное лечение заключается в основном в употреблении антибиотиков.
Целесообразность лечения ребенка в условиях стационара определяется по усмотрению врача. В обязательном порядке госпитализируются дети с тяжелой формой скарлатины, а также малыши из закрытых коллективов (если нет возможности изолирования в условиях дома по причине отсутствия такового).
Если течение болезни легкое или среднетяжелое, то лечение может производиться в условиях дома. Для осуществления превентивных мероприятий по недопущению осложнений в течение всего периода сыпи и еще примерно 3-5 суток после ребенку рекомендуется постельный режим строгого характера.
Высокая температура у ребенка без симптомов: причины и лечение вы можете узнать в нашей статье.
Как сбить температуру у ребенка, читаем тут.
Про крапивницу у детей, читайте по ссылке http://klubmama.ru/zdorove/detskie-bolezni/krapivnica-u-detej-simptomy-i-lechenie-foto.html
Диета для больных должна иметь щадящий характер, а именно – все блюда должны быть из протертых и проваренных ингредиентов, в полужидком или жидком виде. Не допускаются термически экстремальные блюда, а конкретнее, еда должна быть только теплой (не горячей и не холодной). Ребенку рекомендовано обильное питье для ускорения метаболизма (обмена веществ) и скорейшего вывода из организма вредных токсинов. Следом за утиханием проявлений болезненного состояния, ребенку стоит постепенно начинать давать обычную, привычную для него пищу.
Как правило, из лекарственных препаратов должны назначаться антибиотические (эритромицин) и антиаллергические (супрастин, тавегил) средства. В условиях дома данные препараты обычно назначаются в таблетированной форме, а в условиях лечебного заведения, как правило, в форме инъекций.
Все ли группы населения склонны к заболеванию скарлатиной?
Как и указывалось ранее, основной контингент для заражения – дети от 2-х до 7-ми лет, из них примерно 40% восприимчивы к данному недугу. Среди более маленьких детей и среди взрослых индивидов случаи заболевания довольно редки.
Рекомендации по лечению скарлатины:
- Теплый чай из липы;
- Согревающие компрессы на шею;
- При воспалении глаз – холодные примочки;
- От судорог и головных болей избавят также холодные примочки;
- Слабительное средство + теплая ванна;
- При колющих ощущениях в ушах можно применить ватный комочек, смоченный в водке.
Источник заражения: можно ли заболеть скарлатиной?
Источник инфекции — больной скарлатиной, наиболее опасен в эпидемиологическом отношении больной легкой стертой формой. Также можно заразиться скарлатиной от больных:
- стрептококковой ангиной,
- бронхитом,
- ринофарингитом.
Больной заразен с начала болезни. Длительность заразного периода колеблется от нескольких дней до нескольких недель, при неосложненном течении на фоне лечения антибиотиками ребенок через 7-10 дней не представляет эпидемической опасности для окружающих.
Пути передачи инфекции: основной путь — воздушно-капельный, реже — контактно-бытовой — через предметы обихода, одежду больных, игрушки, инфицированные продукты (молоко).
Эпидемиологический процесс течет волнообразно, с периодическими подъемами (примерно каждые 3-4 года). Отчетливая сезонность: осенне-зимние месяцы.
Смертность при скарлатине в Петербурге в начале 20 века: 15 % от заболевших людей, у детей до 1 года — 50%. Сейчас смертность от скарлатины, благодаря программам лечения, профилактики, сведена к нулю.
Профилактика при скарлатине: как не заболеть?
Укрепляйте организм
Общее укрепление организма поможет предотвратить развитие скарлатины.
Для уменьшения риска заражения скарлатиной, нужно соблюдать правила:
- питание ребенка, взрослого человека должно быть рациональным, содержать все необходимое организму;
- соблюдайте личную гигиену, чистоту места проживания, регулярно осуществляйте уборку помещение и проветривание;
- ведите здоровый образ жизни, занимайтесь спортом, закаливайте организм;
- лечите в полной мере и своевременно воспалительные заболевания рта, носоглотки: отит, синусит, тонзиллит, гингивит.
Опасна ли скарлатина для беременных женщин?
Скарлатина при беременности нежелательна.… При беременности лучше не контактировать с больным. Если контакт имел место, начали проявляться признаки заболевания горла, срочно обратитесь за помощью к врачу. Заниматься самолечением инфекционных болезней не рекомендуют. Лечение беременных и детей должен проводить специалист.
Профилактика скарлатины в очаге инфекционной вспышки
Лиц, которые переболели скарлатиной, ангиной допускают в детские учреждения или на работу в таком порядке:
- детей детских учреждений закрытого типа дополнительно изолируют после выписки на 12 дней в том же учреждении (при наличии соответствующих условий для изоляции);
- детей, входящих в детские коллективы (детский сад, школа), допускают в коллектив через 12 дней после полного выздоровления;
- взрослые, входящие в группу риска распространения заболевания, после полного выздоровления переводятся на другую, эпидемиологически безопасную работу, где они работают в течение 12 дней;
- если в очаге вспышки скарлатины в течение 7 дней после госпитализации больного наблюдается случай возникновения ангины – такой больной также не допускается в данное учреждение на протяжении 22 суток с момента заболевания.
Профилактика скарлатины распространяется также на коллектив, в котором был выявлен больной. На группу накладывают карантин на 7 дней с измерением температуры, осмотром зева на наличие ангины и кожи на наличие высыпаний.
Всех контактных с больным лиц санируют с помощью томицида на протяжении 5 дней (полоскания зева раствором 3-4 раза в сутки). Также профилактика скарлатины проводится в том помещении, где находится больной (текущая дезинфекция).
Медицинское наблюдение за перенесшими скарлатину или ангину лицами проводится в течение 30 дней с момента выписки. По истечении 7-11 суток после выздоровления проводят первое обследование больного, второе проводится через 3 недели, если патологий не наблюдается, больного снимают с диспансерного учета.
Специфическая профилактика скарлатины: вакцинация
Сейчас, профилактика скарлатины с помощью вакцинации не осуществляется. Вакцина, разработанная для ее профилактики, не доказала эффективность. Причем вакцина обладает большой аллергической активностью, вызывает множество осложнений.
Поэтому профилактику скарлатины проводят гамма-глобулином, выделяемым из сыворотки крови человека. Использование препарата возможно для профилактики у маленького ребенка, если он контактировал с больным или носителем скарлатины.
Видео по теме
Доктор Комаровский: скарлатина у детей, симптомы, лечение, профилактика
Пока мир не знал антибиотиков, эта болезнь была крайне опасна, особенно для детей — речь идет о скарлатине. Все что нужно о ней знать расскажет доктор Комаровский.
Детская скарлатина: профилактика, симптомы, лечение
Раньше детская болезнь скарлатина считалась одной из самых трудно вылечиваемых и страшных детских болезней. В давние времена она унесла немало детских жизней. Как ни развивалась наша медицина, но и на сегодняшний день скарлатину не считают простой болезнью, хотя стали известны причины заболевания и методы его лечения. Главное отрицательное воздействие состоит в том, что эта болезнь может дать очень сильное стойкое осложнение. Детскому организму переносить такие отрицательные влияния просто невыносимо. Обязательно вызывайте врача, когда возникают подозрения, что у вашего ребёнка скарлатина.
Как можно заразиться скарлатиной ребенку и взрослому
Болезнь характеризуется как детское инфекционное заболевание, которое вызывается гемолитическим стрептококком. В основном такая болезнь приспособлена к детям, но бывают случаи заболевания взрослых людей, не имеющего иммунитета к такому виду заболевания. Вещество, о котором мы уже упоминали — гемолитический стрептококк проникает в кровь и выделяет яд, определённые токсины, которые, собственно, и вызывают это заболевание.
Заразиться скарлатиной можно воздушно-капельным путём, через различные предметы и от носителя гемолитического стрептококка, который может даже не подозревать о том, что он является носителем. Воздушно-капельным путём эта болезнь может передаваться при разговоре с больным, при кашле, при разговоре или чихании. В таких случаях стоит быть осторожнее и не входить в различные контакты с больными людьми.
Скарлатина у ребенка: лечение, основные симптомы и признаки
На видеоканале Ольги Папсуевой о скарлатине у детей, лечение антибиотиками, основные симптомы и признаки скарлатины. Смотрите видео о лечении народными средствами. Оставляйте отзывы.
Скарлатина у детей: симптомы, признаки
Первым симптомом скарлатины становится резкое повышение температуры. Как правило, за считаные часы ребёнок может пожаловаться родителям на то, что он ощущает невыносимый жар. Буквально за час температура может подскочить от привычных 36 градусов, до небезопасных 40. Безусловно, приём каких-либо средств без профессиональной врачебной консультации невозможен, да и вряд ли какие-то медикаментозные препараты смогут помочь в данной ситуации.
Вторым симптомом становится сыпь. Преимущественно она появляется на вторые сутки развития заболевания, ребёнок начинает жаловаться родителям на постоянный зуд. Помимо этого, для сыпи характерно и то, что место её точной локации определить практически невозможно. Дело в том, что она способна покрыть как всё тело ребёнка, так и отдельные его части и происходит это в индивидуальном порядке.
Третьим симптомом становится воспаление слизистой оболочки ротовой полости. Так, если родители попросят ребёнка открыть рот и высунуть язык, то они смогут различить некоторые очевидные признаки. Во-первых, это неприятный налёт. Во-вторых, резко увеличенные сосочки. В-третьих, в некоторых случаях заметными становятся и гнойнички.
Скарлатина: болезнь в багряных тонах. Детский доктор
Источник:
- Ужегов Г. Н. Официальная и народная медицина. Самая подробная энциклопедия. — М.: Изд-во Эксмо, 2012.
- Энциклопедия традиционных и народных методов лечения различных заболеваний у человека (электронная версия).
Скарлатина: лечение в домашних условиях
Довольно часто возникает скарлатина у детей, симптомы и лечение, профилактика, фото — это то, с чем родителей должен ознакомить врач. Меры терапевтической коррекции скарлатины будет назначать специалист только после осмотра пациента. При тяжелых случаях возможно стационарное лечение, но обычно скарлатина довольно быстро лечится в домашних условиях.
Во время лечения важно соблюдать следующие меры:
- Правильный уход за пациентом. Необходим постельный режим и ограничение активности даже после стихания первых проявлений болезни. Следует регулярно проветривать помещения, проводить в них влажную уборку. Нужно своевременно менять как постельное, так и нательное белье, отдавая преимущества натуральным материалам.
- Коррекция диеты. Предполагает обильное питье, можно давать пациенту чай, теплое молоко, компоты, морсы, минеральную воду. При снижении аппетита не стоит настаивать на приемах пищи: такая реакция является отражением интоксикации организма. Постепенно в рацион можно вводить супы, пюре, каши, тушеные овощи. Все продукты должны легко усваиваться и быть питательными. Из-за боли в горле рекомендуется подавать пищу в полужидком или жидком виде, чтобы пациенту было легче глотать. Нужно ограничить соленые, острые блюда. Дополнительно можно вводить витаминно-минеральные комплексы.
- Медикаментозная коррекция при помощи антибиотиков. Невозможно вылечить скарлатину без антибиотиков, какими-то другими таблетками или способами. Антибактериальная терапия является обязательной мерой. Антибиотические препараты назначает врач, при лечении нужно строго придерживаться его рекомендаций относительно дозировки, кратности приема и продолжительности курсовой терапии. Чаще назначаются препараты на основе амоксициллина (Флемоксин-солютаб, Амоксиклав, Амписид и ряд других). Возможно назначение макролидов (азитромицин, макропен, джозамицин). Сравнительно редко назначают антибиотики цефалоспоринового ряда.
- Жаропонижающие средства. Детям возраста до 12 лет подойдут такие лекарства, как Калпол, Панадол, Нурофен детский. Для пациентов старшего школьного возраста предусмотрено лечение нимесулидом, аспирином. Наиболее эффективно применение жаропонижающих медикаментов в форме свечей, по прошествии периода интоксикации возможно давать детям сиропы или таблетки. Можно сбить температуру и другими методами: обильное питье чая с малиной, клюквенного или смородинового морса, обтирания.
- Лекарства для обработки горла. Для этой цели хорошо подходят местные антисептики, только перед использованием нужно учитывать возрастные ограничения. Наиболее эффективны препараты: Гексорал, Ингалипт, Стоп-ангин, Тантум-верде, Каметон. Также полезно полоскать горло травяными отварами, раствором фурацилина. Возможно устранять симптоматику при помощи таблеток для рассасывания.
Симптомы скарлатины у детей
Скарлатина возникает преимущественно у детей, симптомы начинают проявляться спустя 1-7 дней после заражения — это инкубационный период скарлатины. В это время попавший в тело микроб размножается и активно выделяет токсины, но проявлений болезни еще нет.
Заболевание начинается остро — резкое повышение температуры и сильная боль в горле. Также у ребенка начинает болеть голова, начинается озноб и общее недомогание. Значительная интоксикация может провоцировать рвоту. При скарлатине дети жалуются на боли в горле при глотании, поэтому врач при осмотре обычно выявляет поражение миндалин — ангину.
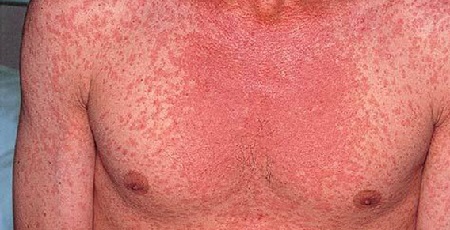
К концу первого дня от начала болезни в области щек, туловища и конечностей появляется розовая точечная сыпь на фоне гиперемированной кожи. Она вначале появляется в области шеи, затем распространяется на спину и верхнюю часть груди.
Сыпь наиболее интенсивна в области кожных складок локтевых сгибов и подмышечных впадин. Часто она сопровождается зудом. Лицо больного «пылает», но вокруг рта и носа остается бледный носогубный треугольник неповрежденной кожи (симптом Филатова). При надавливании на месте высыпания сыпь исчезает на время, но потом вновь появляется.
Именно сыпь при скарлатине у детей является основным, самым патогенным симптомом, и объясняется действием эритрогенного токсина на мелкокалиберные сосуды как в коже, так и в других органах.
Подведя итоги, выделим первые признаки заболевания:
- быстрое повышения температуры до 39-40С;
- гиперемии задней стенки глотки, миндалин, дуг язычка, мягкого неба;
- головная боль, ломота в мышцах, слабость;
- повышенная подвижности или, наоборот, апатия и сонливость;
- рвота, тахикардия;
- боли в горле, увеличения переднешейных лимфоузлов;
- покраснения языка и гипертрофии его сосочков.
- скарлатина;
- ангина;
- рожистое воспаление;
- стрептококковые пиодермии;
- кишечные инфекции;
- пиелонефрит;
- пневмонии;
- назофарингит;
- отит.
- повышение температуры выше 39 градусов;
- сонливость и вялость;
- постоянная тошнота, периодическая рвота;
- боль в области живота;
- головные боли.
- Легкая форма: легкая гиперемия зева, которую можно отметить на фото горла, болезненность, симптоматика интоксикации. Появляется бледная сыпь, но не во всех случаях. Таким образом, ответ на вопрос, скарлатина бывает ли без сыпи, является утвердительным.
- Тяжелая форма: повышение температуры, озноб, учащение пульса. Характерны симптомы интоксикации: тошнота и рвота. Сыпь у взрослых появляется в первые дни болезни, одновременно с болью и покраснением в горле. Фото сыпи отражает яркость тяжелой формы болезни. По мере прогрессирования возможны осложнения в форме отита, абсцессов в глоточной области, кровоизлияния в различные внутренние органы. В более позднее время возможен ревматизм, миокардит, гломерулонефрит.
- Правильный уход за пациентом. Необходим постельный режим и ограничение активности даже после стихания первых проявлений болезни. Следует регулярно проветривать помещения, проводить в них влажную уборку. Нужно своевременно менять как постельное, так и нательное белье, отдавая преимущества натуральным материалам.
- Коррекция диеты. Предполагает обильное питье, можно давать пациенту чай, теплое молоко, компоты, морсы, минеральную воду. При снижении аппетита не стоит настаивать на приемах пищи: такая реакция является отражением интоксикации организма. Постепенно в рацион можно вводить супы, пюре, каши, тушеные овощи. Все продукты должны легко усваиваться и быть питательными. Из-за боли в горле рекомендуется подавать пищу в полужидком или жидком виде, чтобы пациенту было легче глотать. Нужно ограничить соленые, острые блюда. Дополнительно можно вводить витаминно-минеральные комплексы.
- Медикаментозная коррекция при помощи антибиотиков. Невозможно вылечить скарлатину без антибиотиков, какими-то другими таблетками или способами. Антибактериальная терапия является обязательной мерой. Антибиотические препараты назначает врач, при лечении нужно строго придерживаться его рекомендаций относительно дозировки, кратности приема и продолжительности курсовой терапии. Чаще назначаются препараты на основе амоксициллина (Флемоксин-солютаб, Амоксиклав, Амписид и ряд других). Возможно назначение макролидов (азитромицин, макропен, джозамицин). Сравнительно редко назначают антибиотики цефалоспоринового ряда.
- Жаропонижающие средства. Детям возраста до 12 лет подойдут такие лекарства, как Калпол, Панадол, Нурофен детский. Для пациентов старшего школьного возраста предусмотрено лечение нимесулидом, аспирином. Наиболее эффективно применение жаропонижающих медикаментов в форме свечей, по прошествии периода интоксикации возможно давать детям сиропы или таблетки. Можно сбить температуру и другими методами: обильное питье чая с малиной, клюквенного или смородинового морса, обтирания.
- Лекарства для обработки горла. Для этой цели хорошо подходят местные антисептики, только перед использованием нужно учитывать возрастные ограничения. Наиболее эффективны препараты: Гексорал, Ингалипт, Стоп-ангин, Тантум-верде, Каметон. Также полезно полоскать горло травяными отварами, раствором фурацилина. Возможно устранять симптоматику при помощи таблеток для рассасывания.
К 3-5-м суткам заболевания самочувствие больного улучшается, температура тела начинает постепенно снижаться. Высыпания при скарлатине проходят примерно через неделю после начала заболевания, оставляя после себя сильное шелушение кожи, которая с поверхности ступней и ладоней слезает целыми пластами. Интенсивность шелушения напрямую зависит от обилия и продолжительности существования сыпи.
Скарлатина у детей, симптомы которой приносят инфицированному ребенку массу неудобств, серьезное заболевание, поэтому необходимо вовремя обратиться к доктору, чтобы не возникло осложнений. У взрослых иногда отмечается стертая форма течения заболевания, характеризующаяся незначительной интоксикацией, умеренным катаральным воспалением зева и скудной, бледной, кратковременной сыпью.
Легкие формы скарлатины лечатся в домашних условиях, тяжелые – в стационаре.
Больным детям назначают щадящую диету, десятидневный постельный режим и курс приема поливитаминов. Ребенку необходимо больше пить, чтобы выводить токсины из организма. После стихания острых симптомов постепенно осуществляется переход к обычному питанию.
Препаратом выбора для лечения и устранения причины возникновения скарлатины является пенициллин, его назначают курсом в течение 10 дней. В случае аллергии на пенициллин, лечение проводиться другими антибиотиками — эритромицин и цефазолин. Кроме антибиотиков, назначаются препараты – антигистаминные, препараты кальция, витамин С в повышенных дозах.
Скарлатина относится к заболеваниям, которые при своевременном лечении антибиотиками почти всегда заканчиваются благополучно, а без лечения — почти всегда заканчиваются тяжелыми осложнениями. Обязательным правилом для успешного лечения скарлатины в любой форме является соблюдение всех предписанных врачом рекомендаций.
Посещение детьми, переболевшими этим недугом, дошкольных учреждений и первых двух классов школ допускается после дополнительной изоляции на дому в течение 12 дней после выздоровления.
Если первые признаки скарлатины у детей не вызвали у взрослых опасений, и они не обратились вовремя к врачу, то могут возникнуть осложнения.
Инфекция может распространиться с миндалин, вызывая средний отит, синусит, лимфаденит. Поздние осложнения скарлатины, связанные с инфекционно-алергическими механизмами (кардиты, артриты, нефриты аутоиммунного генеза). В подавляющем большинстве случаев при своевременно начатом лечении и адекватной антибиотикотерапии заболевание имеет благоприятный прогноз, без развития последствий.
Скарлатина: инкубационный период заражения
Заражение скарлатиной возможно не только от того, кто непосредственно ею болеет. Источниками инфекций могут выступать пациенты с разнообразными формами стрептококковых инфекций, в том случае, если штамм бактерии относится к токсинпродуцирующим. Возможно заражение от больных с такими болезнями, как:
В очень редких случаях возможно заражение при контакте с носителями стрептококка.
Инкубационный период скарлатины у детей и у взрослых продолжается от 2 суток до 1 недели, реже — до 10 суток. Чаще всего он продолжается 3-4 дня. Инкубационный период представляет собой промежуток времени от момента заражения до момента проявления первых признаков болезни. Пациент становится заразным чаще всего за день до начала возникновения симптоматики. При выявлении случаев скарлатины в детском саду в обязательном порядке объявляется карантин.
Скарлатина: симптомы, признаки, фото
Скарлатина характеризуется острым, внезапным началом — симптоматика развивается буквально на протяжении нескольких часов. Итак, как проявляется это заболевание в детском возрасте, у мальчиков и девочек? Выделяют три основных группы клинических проявлений, которые имеет скарлатина, — признаки интоксикации, ангины и высыпаний.
Скарлатина у детей, симптомы и лечение, профилактика, фото — вот то, с чем можно ознакомиться в этом и последующих разделах статьи.
Интоксикация
Среди ее проявлений выделяют следующие:
Ангина
При скарлатине возникают симптомы вовлечения дыхательных путей в инфекционно-воспалительный процесс. Сначала проявления носят катаральный характер — на миндалинах нет налета.
Важным симптомом данного заболевания является так называемый “пылающий зев”: при осмотре горла пациента отмечается яркая, ограниченная гиперемия мягкого неба, миндалин, язычка и небных дужек. Эти структурные образования становятся насыщенно красного цвета. Такие симптомы возникают у детей, фото клинических проявлений отражают тяжесть воспалительного процесса.
Ребенок может предъявлять жалобы на боли в области горла, причем болевой синдром может иметь различную интенсивность — от легкого першения до выраженной болезненности. Детям становится трудно глотать, зачастую они отказываются от приемов пищи.
При дальнейшем прогрессировании процесса, особенно в случае пренебрежения мерами терапии, катаральные проявления сменяются лакунарными (появляется налет на миндалинах), фолликулярные (образование гнойных пробок и пузырьков), некротические (образование очагов некроза с разнообразным по оттенку налетом).
Также по мере прогрессирования болезни развивается воспаление регионарных лимфатических узлов, наблюдаются изменения в тканях языка. Поверхность языка покрывается беловатым налетом, а сквозь него видны увеличенные сосочки ярко-розового оттенка.
Спустя 2 дня после начала проявления симптомов язык становится ярко-красного цвета,
этот признак также называют “малиновым языком”.
Высыпания на коже
Сыпь у ребенка появляется спустя несколько часов после завершения инкубационного периода. Сначала появляется сыпь на лице,
потом сыпь на теле— на спине, животе, груди.
Постепенно высыпания распространяются дальше, захватывая всю кожу — характерны также сыпь на руках
и сыпь на ногах.
Самые яркие и обширные высыпания появляются на наиболее нежных кожных покровах — паховые, подколенные, подмышечные, локтевые складки, кожа на шее и в области лобка. На этих местах высыпания наиболее густые. При скарлатине сыпь (фото) розоватого или ярко-красного оттенка, мелкопятнистая.
Реже возникает геморрагическая сыпь, чаще наблюдаются петехии в форме точек коричневого или багрового цвета. Геморрагические высыпания часто сливаются, при этом образуются полосы, сохраняющиеся даже после того, как сыпь проходит.
Кожные покровы с высыпаниями становятся сухими и шершавыми. Для лица ребенка характерна отечность, красные щеки, вишневые губы, бледный носогубный треугольник.
Высыпания на лице, теле и конечностях в некоторых случаях проходят спустя часы, но чаще сохраняются в течение нескольких дней. После спадания сыпи кожные покровы шелушатся — на теле оно отрубевидное, а на конечностях — крупнопластинчатое.
Ответ на вопрос, чешется скарлатина или нет, является положительным. Характерен зуд умеренной интенсивности.
Скарлатина у взрослых: симптомы и лечение, фото
Конечно, чаще скарлатина развивается в детском возрасте, но это заболевание может поразить и взрослого человека. Скарлатина у детей, симптомы и лечение, профилактика, фото патологии — это крайне важно, но и у взрослых пациентов возможно довольно тяжелое течение болезни. Клиническая симптоматика выражается неявно, поскольку иммунная система борется с инфекционным агентом, и человек может не отличить скарлатину от привычного ОРВИ. В некоторых случаях скарлатина у взрослых имеет более выраженную симптоматику, начальная стадия характеризуется тяжелым течением.
Выделяют ряд клинических проявлений болезни у взрослых пациентов:
Скарлатина во взрослом возрасте также провоцирует сухость и шелушение кожных покровов. Лечение данного заболевания будет более подробно рассмотрено ниже.
Скарлатина: лечение в домашних условиях
Довольно часто возникает скарлатина у детей, симптомы и лечение, профилактика, фото — это то, с чем родителей должен ознакомить врач. Меры терапевтической коррекции скарлатины будет назначать специалист только после осмотра пациента. При тяжелых случаях возможно стационарное лечение, но обычно скарлатина довольно быстро лечится в домашних условиях.
Во время лечения важно соблюдать следующие меры: