Аритмия у детей встречается нередко, а её симптомы и разновидности мало отличаются от аритмий у взрослых.
- Причины
- Классификация
- Симптомы и диагностика
- Лечение
- Синусовая аритмия у детей
- Занятия в спортивных секциях
- Лечение и профилактика
Аритмией называют различные расстройства сердечного ритма и/или проводимости электрического импульса в сердце. Эти нарушения могут появится в любом возрасте, даже у ещё не рождённого плода. Они могут быть симптомами сердечных заболеваний, пороков сердца, но встречаются также и у относительно здоровых детей.
Часто аритмии выявляются случайно, при обследовании, поскольку симптоматически ребенок может не ощущать какие-либо сбои. Нарушения сердечного ритма могут быть самостоятельной врождённой или приобретенной патологией или быть проявлениями других расстройств и болезней.
Содержание
Причины
 Нарушения сердечного ритма у детей могут быть вызваны такими болезнями, как ревмокардит, эндокардит, различные пороки сердца, кардиомиопатия. Также расстройства ритма могут наблюдаться при соматических расстройствах, инфекциях, интоксикациях, патологиях нервной и эндокринной системы, передозировке лекарственных препаратов, психогенные расстройства, ВСД (бич нашего времени), нарушением баланса электролитов крови.
Нарушения сердечного ритма у детей могут быть вызваны такими болезнями, как ревмокардит, эндокардит, различные пороки сердца, кардиомиопатия. Также расстройства ритма могут наблюдаться при соматических расстройствах, инфекциях, интоксикациях, патологиях нервной и эндокринной системы, передозировке лекарственных препаратов, психогенные расстройства, ВСД (бич нашего времени), нарушением баланса электролитов крови.
Аритмии могут иметь наследственный характер. Расстройства ритма в младенческом возрасте чаще всего вызваны экстракардиальными факторами, в отдельности перинатальными патологиями (недоношенность, усложненная беременность, инфицирование), которые влияют на развитие проводящей системы сердца.
Классификация
Все аритмии классифицируют в 3 основные группы:
- расстройства автоматизма (синусоидная аритмия, тахикардия, экстрасистолия, брадикардия, мерцательная аритмия, трепетание желудочков),
- расстройства проводимости (блокады),
- комбинированные аритмии.
Экстрасистолии встречаются более чем у 20% здоровых детей и не являются опасными для здоровья, но некоторые вида аритмий, особенно пароксизмальная тахикардия, блокады сердца или мерцательные аритмии могут иметь тяжелые последствия вплоть до летального исхода.
Симптомы и диагностика
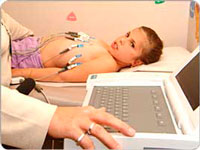
Чаще всего аритмии у детей диагностируют методом ЭКГ. В некоторых случаях применяют суточное мониторирование и чреспищеводное электрофизиологическое исследование.
Поскольку аритмии часто имеют бессимптомное течение, важно регулярно проходить профилактические просмотры с ЭКГ и как можно скорее обращаться к врачу при малейших признаках заболевания, особенно если у ребенка случаются обмороки. У младенцев могут наблюдаться такие проявления аритмии:
- одышка;
- бледность или синюшность кожных покровов;
- плохой сон, периодические эпизоды беспричинного беспокойства, плача;
- плохой аппетит, слабое прибавление в весе;
- вялость.
У ребёнка постарше могут наблюдаются практически аналогичные взрослым симптомы:
- ощущение дискомфорта, болей, одышки после физической нагрузки;
- обморочные состояния;
- слабость, значительная утомляемость;
- сердцебиение, ощущение перебоев в работе сердца.
Для оценки частоты сердечного ритма у ребёнка, применяются специальные возрастные нормы:
| Возраст | Сердечных сокращений в минуту |
|---|---|
| младенец | до 140 |
| старше года | до 120 |
| 5 лет | до 110 |
| 10 лет | 90 |
| подросток (12-15 лет) | как и у взрослых, 60-80 |
Если сердечный ритм вашего ребёнка не вписывается в приведённые нормы, то это означает лишь необходимость обследования. При этом он может быть абсолютно здоров.
Причины патологии
- Злоупотребление алкоголем, табакокурение, прием наркотических препаратов
- Включение в рацион питания большого количества продуктов и напитков, содержащих кофеин
- Побочное действие некоторых лекарств
- Психоэмоциональные нагрузки и тяжелый физический труд
- Соматические заболевания (ишемическая болезнь сердца, последствия инфаркта миокарда, артериальная гипертензия, заболевания надпочечников и щитовидной железы)
- Черепно-мозговые травмы
- Климактерий
Клиническая симптоматика
Клинически различные нарушения ритма могут никак не проявляться, то есть пациент сам не предъявляет жалоб либо предикторы аритмии выявляются в ходе профилактического или любого другого осмотра (при регистрации ЭКГ, осмотре терапевтом)При клинически выраженном течении можно выделить ряд симптомов:
- тахикардия (учащение ЧСС)
- брадикардия (замедление ЧСС)
- ощущение перебоев в работе сердца
- ощущение инородного тела, тяжести в груди
- изменение частоты и глубины дыхательных движений
- общая слабость
- потеря сознания (в крайне тяжелых клинических случаях)
Осложнения аритмии
При несвоевременном лечении данного патологического состояния могут возникнуть следующие осложнения:
- Ишемический либо геморрагические инсульты
- Инфаркт миокарда
- Застойные явления в малом либо большом кругах кровообращения
- Тромбообразование
Диагностика аритмий
Достаточно часто многие виды аритмий клинически ничем не проявляются, поэтому выявить их возможно случайно при профилактическом осмотре (осмотр терапевтом, регистрация ЭКГ),либо при случайной госпитализации в стационар (в ходе обследования).
Методы диагностики:
- Электрокардиография
- Холтеровское мониторирование АД
- Эхокардиография
- Ультразвуковое исследование сердца
Золотым стандартом в диагностике аритмий является ЭКГ, но недостаток этого метода заключается в том, что на пленке фиксируется лишь определенный фрагмент, но нельзя проследить работу сердечной мышцы за сутки, как при Холтеровском мониторировании. Для более тщательного и подробного исследования структур сердца и сосудов используют такие методы исследования как эхокардиография и УЗИ сердца.
Принципы лечения аритмии
- Режимные мероприятия
- Диетотерапия
- Медикаментозная терапия
Необходимо помнить! Прежде чем начинать лечебные мероприятия необходимо совершенно точно знать причину данного патологического состояния и является ли оно патологическим вообще. После установления причины врачу будет легко подобрать правильное лечение и избежать осложнений заболевания.
В случае, если аритмия является не самостоятельной нозологией, а осложнением любого другого патологического состояния, то необходимо устранять не следствие, а причину, его вызвавшую.
Режимные мероприятия
Необходимо делать легкие физические упражнения (приседания, легкие пешие прогулки и плавание по утрам) для укрепления сердечной мышцы и лучшей ее работы. Необходимо разработать совместно с инструктором правильный комплекс упражнений для получения должного эффекта и стараться избегать чрезмерных физических нагрузок ( подъем тяжестей, скоростной бег, прыжки, силовые тренировки на все группы мышц)
Диетотерапия
Необходимо исключить из рациона питания маринованные, соленые, жирные и жареные блюда. Стоит употреблять как можно больше свежих овощей (капуста, картофель, свекла, петрушка) и фруктов (яблоки, бананы, курага, изюм), насыщенных витаминами и микроэлементами, которые необходимы для реализации различных метаболических процессов в организме.Важно! Немаловажную роль в диетотерапии играет именно витаминная нагрузка и потребление продуктов, богатых определенными микроэлементами, в особенности калием (бананы,курага,зелень) и магнием (бобовые, семечки, орехи, авокадо).
Медикаментозная терапия
Препаратами выбора являются антиаритмические препараты, которые способны воздействовать на электрическую активность клеток миокарда, на процесс проведения электрического импульса от одного пучка к другому.
Выделяют 4 основные группы данных препаратов
Антагонисты быстрых Na каналов:
- 1А – увеличивают время реполяризации («Хинидин»,»Прокаинамид»)
- 1В – укорачивают время реполяризации («Лидокаин»,«Мексилетин»)
- 1С – не влияют на время реполяризации («Пропафенон», «Этацизин», «Априндин»)
Бета-блокаторы — блокируют адренергические рецепторы миокарда:
- «Конкор»
- «Ацебутолол»
- «Надолол»
Антагонисты K каналов:
- «Амиодарон»
- «Нибентан»
- «Сематилид»
Антагонисты Ca каналов — препятствуют прохождению ионов кальция по одноименным каналам к мышечным волокнам,что снижает сократительную активность миокардаВыделяют 2 группы данных препаратов:
- Блокаторы недигидропиридинового ряда: «Нифедипин», «Амлодипин»
- Блокаторы дигидропиридинового ряда: «Верапамил», «Галлопамил»
Необходимо помнить! Дозировки препаратов и способ их введения зависит от морфофункциональных характеристик больного и тяжести его состояния
Профилактика нарушений ритма
- Лечение соматических заболеваний и регулярная диспансеризация по данным состояниям (ишемическая болезнь сердца, гипертоническая болезнь)
- Правильное сбалансированное питание (богатая витаминами и микроэлементами продукция);
- Легкие физические нагрузки (утренняя зарядка, пешие прогулки по свежему воздуху, плавание), занятие ЛФК по специально разработанной схеме
- Правильный режим труда и отдыха
- Категорический отказ от табакокурения, употребления спиртных напитков, кофе, крепкого чая
- Контроль за массой тела (профилактика ожирения)
- Психоэмоциональный покой
Общее описание заболевания и группы риска
Сердечной аритмией называют состояние, связанной с неполадками в сердце, из-за чего орган утрачивает способность ритмического сокращения. По статистике, примерно 15% от болезней сердца связано с аритмией, и без неотложного лечения состояние грозит сердечной недостаточностью, иногда – фатальным исходом.
Важно! Аритмия встречается даже у здорового человека. Причиной становится простуда, стресс, чрезмерное употребление алкоголя.
В том или ином виде аритмия встречается у 1% людей на планете. С возрастом риск проявления болезни растет, и к 60 годам достигает 10%. Мужчины страдают аритмией в 1,5 раза чаще женщин. У детей и подростков диагностируется 0,6% врожденных болезней, сопровождающихся аритмией, и 8% связанных с приобретенными патологиями.
В группе риска находятся люди среднего и предпенсионного возраста, и этому есть объяснения:
- перетружденный организм;
- израсходована большая часть потенциала здоровья;
- перенесенные болезни и травмы;
- профессиональная вредность.
К другим причинам, провоцирующим сбой в работе сердца, относят наследственность, повышенное давление, болезни щитовидки, сахарный диабет, электролитные нарушения, употребление стимуляторов.
Симптомы аритмии сердца
Как уже упоминалось, аритмия проявляется по-разному, все зависит от частоты сокращений сердца, ритмичности работы органа, а также его влияния на церебральную, внутрисердечную, почечную гемодинамику. Чаще жалобы на аритмию сопровождаются такими симптомами:
- слабость во всем теле;
- учащенное сердцебиение;
- тяжесть в грудине;
- ощущение, что в груди жидкость;
- предобморочное состояние;
- обширная боль;
- головокружение;
- ощущение нехватки воздуха.
Окружающие могут заметить, что у человека с аритмией лицо приобрело серый оттенок. Это связано с неравномерным приливом крови к голове.
Осложнения
Последствия аритмии могут быть, как внутренними, так и внешними. Ко вторым относят состояние, когда у человека возникает головокружение, а он в это время работает на высоте, переходит проезжую часть либо ведет транспортное средство, работает за станком. Что касается внутренних осложнений, иногда возникает сердечная недостаточность, отек легких, стенокардия. Опасные для жизни последствия аритмии:
- сердечная астма;
- отек легких;
- нарушение гемодинамики;
- ишемия мозга;
- снижение АД до критического состояния;
- тромбоз;
- тромбоэмболия;
- кардиогенный шок;
- фибрилляция желудочков сердца.
Справка: Наличие разновидности аритмии, опасной для жизни, повышает риск внезапной смерти до 15% в течение 5 лет с момента проявления патологического состояния.
Диагностика
Пациента принимает терапевт либо кардиолог. Он собирает анамнез, анализирует жалобы, замеряет пульс. Далее назначается аппаратное обследование:
- ЭКГ. К груди, ногам и рукам крепятся электроды, аппарат оценивает фазы сокращения сердца, интервалы между ними.
- ЭхоЭКГ. Исследование с помощью ультразвука визуализирует камеры сердца, движение стенок и клапанов, их размеры.
- Суточный мониторинг ЭКГ (метод Холтера). Пациент сутки носит с собой регистратор, который фиксирует данные о сокращениях сердечной мышцы в состоянии покоя, под нагрузкой и т.д.
Врач выясняет, является ли аритмия самостоятельным состоянием, либо сопровождает какое-либо заболевание. Помимо этого, определяется вид аритмии из перечисленных выше. Далее назначается лечение с учетом возраста и состояния пациента, типа нарушений сердечного ритма.
Лечение аритмии сердца
Терапия зависит от причин, вызвавших патологическое состояние, возраста пациента, других факторов. Не всегда выбор падает на медикаменты, поскольку это может негативно сказаться на организме. Может применяться диета, народная медицина, лекарства, точечный массаж, дыхательная гимнастика, гомеопатия, хирургия. Противоаритмические лекарства по способу воздействия делят на 4 класса:
- Блокаторы натриевых каналов.
- β-адреноблокаторы.
- Блокаторы кальциевых каналов.
- Блокаторы калиевых каналов.
Лечение аритмии сердца у детей
Функциональная аритмия не требует лечения, родителям рекомендуется правильно организовать режим дня своего ребенка, уделять внимание его полноценному отдыху и нормировать физическую активность, не превышая норму. Клиническая аритмия лечится медикаментозным и хирургическим способом.
Вне зависимости от вида нарушения, терапия изначально направлена на исключение факторов, провоцирующих сбой сердечного ритма. Речь идет о лечении ревматизма, отмены лекарств с побочными действиями, санации очагов инфекции хронического типа (кариес, аденоиды, тонзиллит и пр.).
Лекарственная терапия сводится к приему антиаритмических средств, а также нормализаторов электролитного баланса в сердечной мышцы, средств для улучшения обмена веществ в ней. Нормализовать баланс электролитов помогают препараты магния, калия. Средства от аритмии – верапамил, пропранолон, амиодарон, прокаинамид. Поддерживать метаболизм в миокарде поможет кальция пангамат, рибоксин и кокарбоксилаза.
Если выявлена резистентность к лекарствам у детей, проводят малоинвазивную операцию – криоабляцию или радиочастотную абляцию аритмогенных зон, также предусмотрена имплантация кардиовертер-дефибриллятора либо электрокардиостимулятора.
Лечение аритмии сердца у взрослых
Терапевтический подход направлен на предотвращение формирования сгустков крови, которые могут стать причиной инсульта. Медикаменты назначаются для нормализации сердечного ритма, снижения риска возникновения сердечно-сосудистых патологий.
При брадикардии с невыраженными причинами используют кардиостимуляторы – устройства, которые устанавливают в зоне ключицы. Электроды от прибора посылают электрические импульсы, которые проходят по сосудам к сердцу, стимулируя ритмичное сокращение миокарда.
При тахикардии назначаются препараты, позволяющие контролировать ритм сокращений сердца, восстановить нормальное сердцебиение, предупредить осложнения. Если выявлена мерцательная аритмия, выписывают медикаменты, разжижающие кровь. Когда диагностирована фибрилляция предсердий, назначают лекарства, восстанавливающие синусовый ритм.
Иногда медикаментозное лечение не помогает, врачи рекомендуют хирургическое вмешательство. Особенно, если коронарная артерия серьезно поражена. В таком случае прибегают к коронарному шунтированию для улучшения тока крови к сердцу. Если пульс недостаточный, а сокращения сердечной мышцы активные, проводится радиочастотная абляция – операция, во время которой хирург выполняет проколы в рубцовой ткани, неспособной провести электрические импульсы.
Питание: ограничения по продуктам
Учитывая, что нередко аритмию провоцирует дефицит калия в организме, целесообразно употреблять больше продуктов, в которых много этого микроэлемента. Это петрушка, черная смородина, бананы, сухофрукты, картофель, семечки подсолнуха, капуста. Дополнительно организму нужен кальций. Его можно получить из свеклы, кукурузы, морепродуктов и рыбы, молочных продуктов и орехов. Полезны при аритмии отруби, дрожжи, огурцы и горох, фасоль и шпинат, гречка – в них содержится магний. Из методов кулинарной обработки рекомендуется выбирать варку, приготовление на пару и запекание в духовке.
Жареные блюда полностью исключены. Сладости нужно ограничить, включая все кремовые изделия. Также под запрет попадают консервы, маринады, соленья и копчености, острые приправы, жирное мясо, алкоголь в любом виде.
Важно! При аритмии особое внимание уделяется питьевому режиму – врач даст рекомендации, сколько пить, и какие именно напитки.
Рекомендации по напиткам следующие:
- исключить содержащие кофеин (чай, кофе, энергетики с гуараной);
- употреблять до 1,5 л жидкости в день, не более, чтобы не перегружать сердце;
- налегать на травяные чаи – с липой, ромашкой, мятой, также разрешена негазированная столовая минералка, зеленый чай (не крепкий).
Больше пользы от диеты будет, если выполнять упражнения, направленные на улучшение состояния сердечной мышцы.
При появлении первых симптомов аритмии следует сразу обращаться к врачу, не дожидаясь осложнений. На начальном этапе удается оперативно нормализовать состояние щадящими средствами, если упустить момент – последствия могут быть тяжелыми.
Сохраните ссылку на статью, чтобы не потерять!
Также читайте
- УЗИ малого таза у женщин: как проходит процедура
- Хламидиоз: симптомы, лечение и профилактика
- Эндометрит: причины, симптомы и принципы лечения
Записаться на прием к врачу
Особенности заболевания
Синусовой аритмией называют группу болезней, которые характеризуются нарушением сердечного ритма, частоты его биения и силы сокращений мышцы. Причиной выступает неправильно образующиеся импульсы, которые формируются в синусовом узле. Меняется проведение импульсов к сердцу, что провоцирует развитие аритмии.
Именно синусовый узел при нарушениях вызывает такое явление, как синусовая аритмия сердца. Само количество ударов часто остаётся на нормальных показателях для детского возраста, но промежутки или интервалы между ними становятся разными. В некоторых ситуациях у детей процесс сердцебиения учащается или замедляется. Это говорит о тахиаритмии или брадиаритмии соответственно.
Синусоидная или синусовая аритмия (СА) считается наиболее безопасной. В большинстве случаев прогноз благоприятный. Нужно только периодически наблюдаться у кардиолога и предотвращать возможные обострения.
Есть несколько периодов, когда аритмия у детей наиболее вероятна:
- с 4 до 8 месяцев;

- промежуток между 4 и 5 годами;
- от 6 и до 8 лет;
- в подростковом периоде.
То есть вероятность столкнуться с СА в 8 лет или в 10 выше, чем в 1 год. Когда ребёнку исполняется 1 год, желательно сделать ЭКГ. В течение первых лет жизни электрокардиограмму лучше проходить регулярно. В 5 лет, как и в 6 или 7 лет, вероятность развития аритмии при соответствующих факторах довольно высока. Она не снижается и в 8 лет.
Взрослым, детям и подросткам, начиная от 10 лет или 12, стоит каждый год проходить обследование, если в раннем возрасте были выявлены признаки СА. При взрослении у подростка симптомы могут возобновиться. Изменения ритма сердца лучше держать под постоянным контролем, даже если очередная кардиограмма указывает на полностью здоровую сердечно-сосудистую систему.
Результаты ЭКГ
Зная, что такое СА сердца у ребёнка, родителям стоит задуматься о посещении кардиологического отделения. Даже если ЭКГ показала аритмию синусового типа, не паникуйте и не переживайте.
У малыша вероятность СА не так высока. Нарушение не считается опасным для жизни или здоровья, но требует определённого вмешательства для корректировки нормальной работы сердечной мышцы.
Синусовая аритмия бывает дыхательной и не дыхательной. Второй тип считается более опасным. Дыхательная СА часто проявляется из-за некорректно проведённой процедуры электрокардиограммы. Ребёнка кладут на холодную поверхность, подключают холодные датчики, из-за чего рефлекторно дети начинают задерживать дыхание. Это отражается на данных прибора. Чтобы исключить этот фактор, нужно сделать повторно ЭКГ и создать для пациента комфортные условия. Если сделать только одну кардиограмму, есть вероятность ошибочных показаний.
Если сравнивать с обычной аритмией, то при синусовой количество ударов не меняется, то есть сердцебиение остаётся нормальным. Изменяются промежутки между этими ударами. Они могут быть длиннее или короче нормы.
Это позволяет определить вид СА, которая может быть:
- выраженной;
- умеренной.
Про них следует поговорить отдельно.
Выраженная
Выраженная синусовая аритмия у ребёнка носит название дыхательная. Это объясняется прямой связью ритма сердца с дыханием (вдохи и выдохи, их глубина и интенсивность).
Проявление выраженной СА обычно объясняют неравномерным развитием систем детского организма. Патология не так опасна, она менее выражена и не оказывает воздействия на функции сердца. Но дыхательная аритмия способна вызывать нарушения в работе системы кровообращения и провоцировать развитие соответствующих заболеваний.
Дыхательную СА делят на несколько подвидов в зависимости от происхождения:
- Врождённая. Это значит, что у детей были определённые нарушения во время внутриутробного развития, они страдали гипоксией и испытывали дефицит получаемых питательных веществ.
- Наследственная. Такая аритмия у детей возникает из-за родителей, у которых были серьёзные нарушения сердечно-сосудистой системы. Наличие генетической предрасположенности требует обязательного контроля врача, периодических обследований и соблюдения мер профилактики.
- Приобретённая. Эта аритмия у детей считается самой распространённой. Провокаторами развития нарушения выступают стрессы, психоэмоциональные нагрузки и сильные переживания. Чаще всего развивается такая синусовая аритмия у подростков из-за их психоэмоциональной неустойчивости в этот период взросления.

Опасаться выраженной аритмии не стоит. Но потенциально она способна привести к развитию некоторых опасных заболеваний:
- брюшному тифу;
- артериальной гипертензии;
- бруцеллёзу;
- гипотермии;
- печёночной недостаточности и пр.
Малыша рекомендуется с раннего возраста водить в кардиологическое отделение для контроля состояния сердечной мышцы. Это могут быть простые профилактические мероприятия. Вероятность развития осложнений на фоне выраженной синусовой аритмии минимальные.
Умеренная
А умеренная синусовая аритмия у ребёнка считается более опасным нарушением. Оно обычно долго никак себя не проявляет, но разрушительные процессы уже начались.
Умеренная аритмия у детей проявляется неожиданно и вызывает:
- длительные приступы боли в области сердца;
- тяжесть в грудной клетке;
- одышку.
Вскоре признаки исчезают, словно ничего не было, но затем возвращаются опять.
УСА может проявляться как результат какого-нибудь заболевания, не имеющего прямой связи с нарушениями в работе сердечно-сосудистой системы.
Причины и провоцирующие факторы
Статистика показывает, что признаки СА способны проявиться в 6 месяцев, в 6 лет и в 16 у детей и подростков. Это накладывает определённую ответственность перед родителями за своих детей. Нужно обязательно прислушиваться к жалобам и обращать внимание на изменения их состояния.
Есть несколько причин, из-за которых у детей как пяти месяцев, так и пятнадцати лет может запуститься механизм развития синусовой аритмии:
- Заболевания инфекционного характера, которые сопровождаются сильной интоксикацией детского организма, существенной потерей жидкости (обезвоживание), повышенной температурой и лихорадкой.

- Наличие врождённых пороков сердечной мышцы. Здесь контроль нужно вести постоянно и активно заниматься профилактикой возможных осложнений.
- Предрасположенность, передающаяся по наследственности. Если у малыша родители страдали не дыхательным типом синусовой аритмии, вероятность передачи такой патологии наследникам достаточно высокая.
- Вегетососудистая дистония. Может выступить провокатором развития сердечно-сосудистых заболеваний.
- Миокардит. Это воспалительный процесс, который затрагивает сердечную мышцу. Возникает из-за вирусного или бактериального инфицирования.
- Сердечные опухоли.
Не все потенциальные причины можно предотвратить. Но если вы знаете о проблемах со здоровьем своего ребёнка, внимательно следите за его состоянием и оперативно реагируйте на любые негативные изменения.
Да, фибрилляция предсердий, то есть мерцательный тип аритмии, намного опаснее и проявляется в виде беспорядочных и хаотичных биений сердечной мышцы. Но при любом нарушении ритма нужно незамедлительно поставить точный диагноз и приступить к лечению, если оно требуется.
Методы диагностики
СА не во всех случаях проявляется в виде заметных и ярко выраженных симптомов. Но подозрения на аритмию синусового типа могут быть при:
- жалобах на боль в области грудной клетки и сердца;
- постоянной усталости;
- состоянии подавленности;

- головокружениях;
- неприятных ощущениях после любой физической нагрузки.
Если вы заметили у своего ребёнка отёк на лице или посинение области носогубного треугольника, это уже признаки более опасных патологий.
Малейшие подозрения не всегда должны быть поводом бежать в больницу. Проведите сначала проверочные манипуляции в домашних условиях. Вам нужно положить свою ладонь на левую сторону груди ребёнка или пощупать пульс на запястье. Постарайтесь определить, какая частота и глубина сокращений сердечной мышцы.
Взрослые дети могут сами указать на изменения их самочувствия. Малыши говорить не способны. К внешним признакам СА у грудничков относят:
- незначительное увеличение веса;
- одышка;
- посинение кожных покровов;
- бледность кожи;
- состояния беспокойства без объективных причин;
- нарушение режима сна;
- плохой аппетит.

Всё это косвенные симптомы. Потому оптимальным решением станет посещение клиники и проведение процедуры электрокардиограммы.
Особенности лечения
Большинство случаев синусовой аритмии у пациентов детского возраста и подростков не требует применения лекарственных препаратов для лечения.
Медикаменты могут назначить, если подтвердили диагноз и выявили нарушения, требующие использования каких-то средств. Детям, у которых выявили плохую проводимость сердца, выписывают приём адреналина. В случае мерцания предсердий назначают препараты типа «Хинидина».
Медикаментозное воздействие применяется редко. Основой лечения выступает изменение образа жизни маленького пациента. Нужно перевести его на более щадящий режим, снизить уровень нагрузок и защитить от пагубного воздействия потенциальных провокаторов обострений аритмии.
Лечение сводится к нескольким основным принципам.
- Физическая активность. Переходить на полностью лежачий малоподвижный образ жизни нельзя. Но от занятий спортом и чрезмерных нагрузок придётся на время отказаться. По мере взросления синусовая аритмия проходит, что позволяет ребёнку возвращаться к занятиям любимым видом спорта и даже становиться профессиональным спортсменом. В период лечения нужно снизить нагрузки, но стараться оставаться подвижным. Простые прогулки на улице вполне подойдут.

- Моральные и психические перенапряжения. В маленьком возрасте дети подвержены сильному влиянию окружения. Ссоры в семье, плохие отношения в садике или школе негативно сказываются на психоэмоциональном состоянии здоровья. Это может отразиться на работе сердечно-сосудистой системы. Постарайтесь изолировать от морального и психического переутомления своих детей. Некоторым может быть полезно временно перейти на домашнее обучение. Но лишать ребёнка возможности общения с друзьями нельзя.
- Питание. Рацион должен быть здоровым, питательным и безопасным. Желательно отказаться от жирной, жареной и копчёной пищи, минимизировать продукты, в которых содержится большое количество холестерина. Есть нужно 3 – 5 раз в день, но маленькими порциями.
- Приём медикаментов. Если врач принял решение о необходимости курса лекарственных препаратов, нужно чётко придерживаться его рекомендаций и не нарушать периодичности приёма. При заметных улучшениях до окончания назначенного курса отказываться от дальнейшего приёма лекарств нельзя. Также оперативно реагируйте, если в процессе медикаментозного лечения возникли побочные эффекты от препаратов. При обращении к врачу, он обязан заменить средства и назначить альтернативные лекарства, не провоцирующие такие реакции организма.
Синусовую аритмию нельзя назвать опасной патологией. Но игнорировать её проявления недопустимо. При первых же признаках нарушения сердечного ритма отведите детей к кардиологу, пройдите комплексное обследование и следуйте дальнейшим инструкциям лечащего врача.
.Помните об ответственности, которую вы несёте перед своими детьми. Они не всегда могут рассказывать о своём плохом самочувствии, либо могут преувеличивать, выдумывать болезни для получения какой-то личной выгоды. Лучше перестраховаться, обратившись за консультацией, чем потом устранять последствия заболеваний.
Спасибо за внимание! Обязательно подписывайтесь, приглашайте на наш сайт своих друзей и оставляйте комментарии!














































