Ретинопатия – патологические изменения сосудов сетчатки глаза невоспалительного характера, приводящие к нарушению кровоснабжения в ее ткани и возникновению дистрофических процессов, что влечет за собой атрофию зрительного нерва и необратимую слепоту. Фоновыми называют патологические изменения, происходящие на фоне каких-либо системных заболеваний.
Ретинопатия – патологические изменения сосудов сетчатки глаза невоспалительного характера, приводящие к нарушению кровоснабжения в ее ткани и возникновению дистрофических процессов, что влечет за собой атрофию зрительного нерва и необратимую слепоту. Фоновыми называют патологические изменения, происходящие на фоне каких-либо системных заболеваний.
Содержание
Виды ретинопатии
В офтальмологии ретинопатии принято подразделять на первичные и вторичные. И те и другие вызваны патологическими изменениями в сетчатке невоспалительного характера. К первичным ретинопатиям специалисты относят:
- Центральную серозную ретинопатию
- Острую заднюю многофокусную ретинопатию
- Наружную экссудативную ретинопатию
Вторичные ретинопатии, возникающие на фоне заболевания или патологического состояния организма, подразделяют на:
- Диабетическую
- Гипертоническую
- Травматическую
- Ретинопатию болезней крови
Кроме того, существует совершенно отдельный вид заболевания — ретинопатия недоношенных.
Как проявляется ретинопатия
Общим признаком всех видов ретинопатий являются нарушения зрения. Это может быть как снижение остроты зрения и сокращение его полей, так и появление перед глазами темных пятен или точек. В некоторых случаях, из-за отслойки сетчатки, перед глазами могут появляться «искры» и «молнии». Нарушения зрения при ретинопатии часто сопровождаются кровоизлияниями внутрь глаза или разрастанием сосудов, из-за чего возникает покраснение белка (диффузное или локальное). Тяжелые степени ретинальных сосудистых изменений приводят к изменению цвета зрачка и нарушению его реакции на свет. Патологический процесс нередко сопровождается болевыми ощущениями и присоединением общих симптомов: головной боли, тошноты, головокружения.
В зависимости от вида ретинопатии, симптоматика может несколько меняться.

Диагностика
Выявление ретинопатии и патологических изменений ретинальных сосудов требует проведения следующих офтальмологических исследований:
- Офтальмоскопии
- Периметрии
- Тонометрии
- УЗИ глаз
- Измерения электрического потенциала сетчатки
- Флуоресцентной ретинальной ангиографии
Перечень необходимых методов исследования утверждает лечащий врач. Для пациентов с сахарным диабетом обследование обязательно проводится дважды в год. Для беременных женщин – раз в триместр срока беременности.
Младенцы должны пройти обязательное профилактическое офтальмологическое обследование не позднее второго месяца жизни. Новорожденные, входящие в группу риска ретинопатии, проходят первое обследование в трехнедельном возрасте и затем должны обследоваться каждые две недели, пока идет формирование сетчатки.
При ретинопатии недоношенных, после проведенного лечения обследования должны повторяться каждые 2-3 недели. В случае обратного развития заболевания по завершению процесса формирования сетчатки, профилактические обследования необходимы ребенку каждые полгода, пока он не достигнет возраста 18-ти лет.
Лечение ретинопатии
Главным в лечении вторичных ретинопатий, является компенсация вызвавшего ее заболевания. Параллельно проводится непосредственное лечение ретинальных сосудистых изменений, с применением консервативных и хирургических методов. Выбор их остается на усмотрения врача после проведения диагностических исследований, в соответствии с видом и стадией выявленного заболевания.
При консервативной терапии ретинопатии лечение заключается в закапывании определенных глазных капель. Это, как правило, растворы витаминных комплексов и гормональные препараты.
Широко применяемыми хирургическими методами лечения являются лазерная и криохирургическая коагуляция сетчатой оболочки. При необходимости, может быть назначена операция витрэктомия.
В случае ретинопатии недоношенных, на ранних стадиях заболевания возможно самопроизвольное излечение, которое не отменяет обязательного наблюдения офтальмолога и педиатра. В отсутствии самопроизвольного положительного исхода заболевания, маленьким пациентам может быть проведена лазеркоагуляция сетчатки, криоретинопексия, склеропломбирование или витрэктомия.
Из физиотерапевтических методов воздействия, наибольший эффект лечения некоторых видов ретинопатии (диабетической, в том числе) показывает гипербарическая оксигенация – воздействие на ткани сетчатки кислородом под высоким давлением.

Причины ретинопатии недоношенных
Выделяют такие причины у новорожденных:
- роды раньше установленного срока;
- недостаточная масса тела у недоношенных детей;
- проведение больше 3 дней искусственной вентиляции легких после того, как ребенок родился;
- кислородотерапия, что длится больше 1 месяца;
- изменения кровеносной, нервной и дыхательной систем;
- плохое состояние новорожденного;
- внутриутробная инфекция;
- сопутствующие патологии у матери и ребенка;
- осложнение родовой деятельности;
- дети не замечают предметы, а позже перестают их видеть;
- очень близко начинают разглядывать картинки или близко перед собой держат предметы;
- если у ребенка уже низкое зрение, он не замечает, когда ему закрывают глаза рукой;
- внезапное возникновение косоглазия.
Стадии ретинопатии и их проявление
Классификация по стадиям заболевания у недоношенных детей
Признаки у детей при прогрессировании этих стадий
Выделяют такие признаки ретинопатии у недоношенных детей:
Фазы протекания ретинопатии у недоношенных
Выделяют «+» болезнь, что указывает на прогрессирование болезни и характеризуется такими проявлениями:
- появление ригидности зрачка;
- помутнение стекловидного тела;
- увеличивается количество кровоизлияний в сетчатку и стекловидное тело.
- масса тела при рождении менее 1500 грамм;
- нестабильное общее состояние малыша после родов;
- внутричерепные родовые травмы;
- ишемия мозга;
- родовые кровотечения;
- сепсис;
- анемия;
- хронические воспалительные патологии у матери;
- генетическая предрасположенность;
- мозговые кровоизлияния;
- наличие сопутствующих заболеваний;
- тяжелые внутриутробные инфекции.
- недостаточный вес при рождении (менее 1400 грамм);
- нестабильное общее состояние;
- необходимость в дополнительной оксигенотерапии.
- отсутствие сосудов на периферии сетчатки;
- застойные капилляры в заднем полюсе;
- плохое расширение зрачков даже при введении медикаментов;
- внутриглазные кровоизлияния;
- двухсторонняя лейкокория.
- плохая видимость предметов, расположенных на дальнем расстоянии;
- моргание одним органом зрения;
- косоглазие;
- в зрительном процессе участвует только один глаз;
- ребенок подносит игрушки близко к лицу.
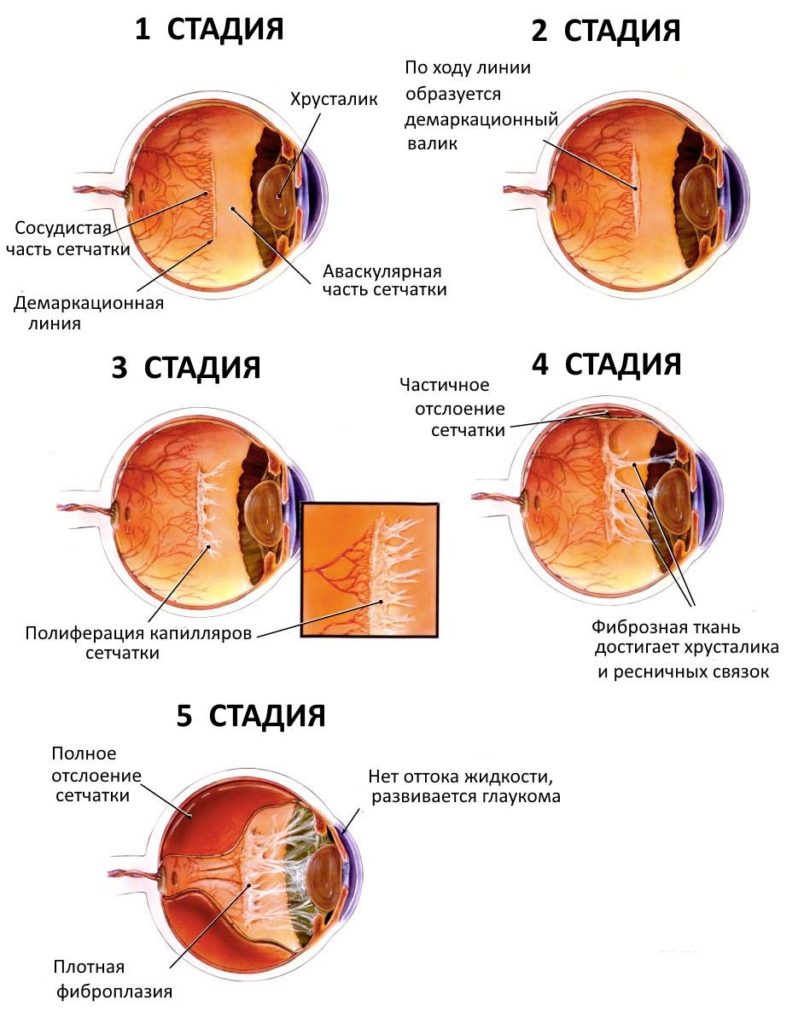
- Первая. Часть сетчатки, в которой успели сформироваться сосуды, и участок без сосудов, разделяются между собой линией, которую принято называть разделительной или демаркационной.
- Вторая. Разделительная линия становится более толстой и грубой, на ее месте образуется гребень, возвышающийся над сетчатой оболочкой.
- Третья. Начинается процесс формирования патологических сосудов, прорастающих к макулярной части глаза.
- Четвертая. Начинается отслоение сетчатки, стекловидное тело мутнеет и рубцуется.
- Пятая. Сетчатая оболочка полностью отслаивается, зрачок расширяется и приобретает серый оттенок. Фокусировка зрения отсутствует, ребенок не видит предметов.
- лазерная коагуляция;
- криокоагуляция аваскулярной зоны.
- косоглазие;
- астигматизм;
- близорукость;
- катаракта;
- глаукома;
- гемофтальм;
- амблиопия;
- фиброз стекловидного тела.
- Ангиоспазм – обратимые изменения сосудов сетчатки.
- Ангиосклероз – необратимые сосудистые изменения. Сама сетчатка еще не поражена, поэтому клинических проявлений нет.
- Ангиоретинопатия – появление кровоизлияний, отложений пигмента, дегенеративных очагов. Сетчатка вовлечена в процесс, появляются первые признаки снижения качества зрения.
- Ангионейроретинопатия – в процесс вовлекается зрительный нерв. Зрение резко ухудшено.
- непроходимость сосудов (тромбоз, атеросклероз);
- заболевания сосудов (ангиопатия);
- сгущение крови;
- анемия;
- повреждение сосудистой стенки при сахарном диабете, артериальной гипертензии;
- травмы глаз;
- наследственность.
- туман перед глазами;
- плавающие пятна;
- размытое, нечеткое зрение;
- сужение или выпадение участков полей зрения;
- микропсия – предметы кажутся более мелкими, чем на самом деле;
- потеря центрального зрения с сохранением бокового;
- полная слепота на поздних стадиях.
- офтальмоскопию – осмотр глазного дна для первичного обнаружения изменений на сетчатке;
- ФАГ (флюоресцентную ангиографию сосудов сетчатки) с целью оценки состояния сосудов и кровотока в них;
- УЗИ глаз для общего представления о структуре органа;
- электроретинографию – оценку биоэлектрической активности клеток сетчатки;
- ОКТ (оптическую когерентную томографию) – послойное исследование глаза;
- офтальмологические тесты (визометрию, периметрию и т. д.) с целью оценки уровня сохранности зрительных функций.
- терапия, направленная на основную патологию;
- консервативная терапия, направленная на восстановление микроциркуляции сетчатой оболочки глаз;
- терапия кислородом (оксигенобаротерапия);
- лазерная коррекция нарушений;
- хирургическое лечение.
- Витамины: таблетки «Черника-Форте», «Аевит», «Аскорутин», «Мильгамма».
- Растворы для расширения сосудов: «Пентоксифиллин», «Кавинтон».
- Средства для улучшения кровотока и обменных процессов: «Солкосерил», «Вазобрал».
- При тромботической причине назначают препараты для рассасывания кровяных сгустков: «Гепарин», Варфарин».
- Атрофия зрительного нерва – при атеросклеротической причине.
- При высоком давлении крови значительно падает зрение, возможна слепота.
- Кровоизлияние, помутнение хрусталика, отслойка сетчатки с полной слепотой – при сахарном диабете.
- При травмах глаз или болезнях кроветворной системы может развиться слепота.
- Травмирование глаз;
- Гипертония;
- Диабет любого типа;
- Атеросклероз;
- Заболевания крови;
- Травмирование грудной клетки;
- Период токсикоза у беременных женщин.
- Наружная;
- Острая задняя;
- Серозная центральная;
- Диабетическая;
- Гипертоническая;
- Ретинопатия в результате заболеваний крови;
- Травматическая;
- посттромботическая.
- Фоновая ретинопатия и ретинальные сосудистые изменения – расширение глазных ретинальных вен и капилляров с образованием микроскопических аневризмов. Такие аневризмы выглядят как маленькие точки красного цвета, другой симптоматики на данной стадии не обнаруживается.
- Вторая препролиферативная стадия – образование небольших кровоизлияний на сетчатке глаза, начальная стадия отечности. Откладывается жировой экссудат. Все эти проявления не являются необратимыми.
- Пролиферативная третья стадия – прорастание в стекловидное тело новых сосудов, в которых также образованы аневризмы. При увеличении кровоизлияний деформируется стекловидное тело. В результате сетчатка глаза отслаивается, что трудно поддается даже хирургическому восстановлению.
- Первая стадия – ангиопатия с обратимыми изменениями в артериолах;
- Вторая стадия – ангиосклероз с уплотнением сосудистых тканей и органическими поражениями сосудов;
- Третья стадия – ретинопатия с патологическими очагами сетчатки и снижением зрения, изменения обратимы при лечении гипертонии;
- Четвертая стадия – нейроретинопатия с отечностью нерва, накоплением экссудата и отслоением сетчатки.
- Гипоксия;
- Выделение транссудата;
- Посттравматическое кровоизлияние;
- Помутнение сетчатки глаза;
- Нарушение зрительного нерва;
- Артериальный спазм.
- Офтальмоскопия;
- Периметрия;
- УЗИ;
- Лазерное сканирование;
- Ангиография;
- Тонометрия.
- Избегать тяжелых стрессовых ситуаций;
- Обращаться за помощью к специалистам, если имеет место постоянная головная боль невыясненной причины;
- Заниматься лечением имеющихся хронических заболеваний – атеросклероза, диабета, гипертонии, анемии;
- Избегать травмирования;
- Обогащать рацион витаминами РР, Е, В;
- Включить в рацион продукты, содержащие медь, цинк, хром, селен.
- Преждевременные роды до 34 недели;
- Глубоко недоношенные дети;
- Новорожденные с весом до 2000 грамм;
- Осложнения в период беременности и при родах, которые повлекли гипоксию мозга, кровоизлияния в мозг;
- Тяжелые инфекционные заболевания матери и плода в период вынашивания;
- Нестабильное состояние новорожденного, применение кислородных масок более 1 месяца, искусственной вентиляции легких более 3-ех дней;
- Световое воздействие на несформировавшуюся сетчатку глаз недоношенных детей;
- Генетическая предрасположенность;
- Патологии нервной системы, крови, органов дыхания.
- Формируется разделительная полоса или демаркационная линия между зрелой сетчаткой и сетчаткой без сосудов.
- Разделительная линия становиться более явной, она в виде гребня возвышается над поверхностью сетчатки.
- Появляются новые паталогические сосуды, которые растут от гребня к центру глаза. В области гребня появляется серая ткань, появляется уплотнение стекловидного тела, натяжение сетчатки, что рассматривается как тенденция к ее отслойке.
- Имеет место частичная отслойка сетчатки, когда рубцовая ткань врастает в сетчатку. Отслойка может происходить как на периферии, так и в области макулы сетчатки.
- Полная отслойка сетчатки, потеря зрения пораженного глаза.
- Малыш очень близко к лицу держит игрушку, рассматривает картинку, ему трудно различить предметы на большом расстоянии;
- Ребенок часто моргает одним глазом;
- Смотрит лишь одним глазом;
- Не возражает, когда ему закрывают пораженный глаз или же активно сопротивляется, когда закрывают здоровый;
- Внезапно появляется косоглазие, ухудшается зрение.
-
по локализации поражения в зрительном нерве;
-
по распространенности процесса (окружность глаза можно разделить, как часы — на 12 цифр и площадь патологии определяется по ее распространению на условном циферблате).
-
по стадии, от первой (с незначительными нарушениями и возможностью полного восстановления функций глаз) до 5-ой (деструктивной, с необратимыми рубцовыми изменениями и атрофией волокон зрительного нерва).
-
по течению: острому (с возможностью исцеления и регресса) или хроническому (с тенденцией к усугублению симптоматики), бывают случаи, когда ретинопатия недоношенных проходит самостоятельно и без серьезных осложнений на глазном дне (по статистике у 55-60 % детей), тяжелые формы развиваются у 10% малышей.
-
по происхождению: первичные, возникающие по неизученным причинам (серозная, экссудативная, острая многофокусная) и вторичные (травматическая, диабетическая; гипертоническая, ретинопатия болезней крови, посттромботическая), развивающаяся как следствие хронических болезней организма.
Причины возникновения
Ретинопатия у недоношенных детей является многофакторным заболеванием, возникающим под воздействием ряда факторов. Основной причиной развития патологии является недоношенность ребенка. И чем раньше родился малыш, тем выше вероятность возникновения проблемы. Чаще всего ретролентальная фиброплазия диагностируется у новорожденных, родившихся на свет менее, чем на 32 недели гестации. К факторам, провоцирующим развитию болезни, можно отнести следующие состояния:
Ретинопатия у недоношенных также может возникнуть в результате избыточного воздействия светом на незрелую сетчатку новорожденного. Внутри материнской утробы формирование ретинальных сосудов происходит в темноте, а яркий свет, возникший при появлении на свет, может вызвать серьезные нарушения.
Также распространенной причиной развития ретролентальной фиброплазии является кислородотерапия, в процессе которой происходит угнетение синтеза гликолиза, обеспечивающего обменные процессы в сетчатке. Под действием кислорода ткань начинает рубцеваться, сетчатка гибнет.
Риск поражения ретинальных сосудов увеличивается, если искусственная вентиляция легких осуществляется дольше 3 дней.
Симптомы ретинопатии недоношенных
Первые симптомы ретинопатии недоношенных возникают не сразу после рождения, а примерно на 4-8 неделе жизни. Заподозрить наличие заболевания у недоношенных детей можно по таким клиническим проявлениям:
Основным проявлением ретролентальной фиброплазии является остановка формирования сосудов и образование новых патологических капилляров, которые прорастают внутрь стекловидного тела, не обеспечивая сетчатке достаточного питания. В результате этого за хрусталиком образовывается соединительная ткань, провоцирующая отслоение сетчатки. Во время обследования также наблюдаются следующие клинические признаки:
У детей до 2-х лет ретинопатию сетчатки можно заподозрить по таким симптомам:
При таком заболевании наблюдается ухудшение зрения, ребенок не замечает предметы, расположенные вдали. Ретинопатия недоношенных чаще всего поражает оба органа зрения, однако степень выраженности патологии на глазах может отличаться. Во многих случаях проявления заболевания остаются незамеченными до 3-6 месяцев жизни, когда уже происходят необратимые изменения зрения.
Для ранней диагностики проблемы необходимо регулярно проверяться у врача.
Стадии развития
Развитие ретинопатии недоношенных происходит в 5 стадий:
Первые 3 степени развития патологического состояния принято считать активной формой ретинопатии, при которой организм ребенка развивается должным образом и заболевание может исчезнуть самостоятельно. Четвертая и пятая стадии являются рубцовой формой, лечение которой может быть только хирургическим и оно не всегда приносит положительные результаты. Прогрессирование заболевания происходит довольно стремительно, в течение нескольких месяцев, а то и недель.
Иногда встречается задняя агрессивная ретинопатия недоношенных, характеризующаяся резким прогрессированием и полным отслоением сетчатки.
Диагностика
Первое обследование ребенка проводится сразу после его рождения на свет. Однако в это время обнаружить патологию почти невозможно, поэтому повторный осмотр осуществляется спустя 1-2 недели. Начиная с 3 недели, проводится офтальмоскопия. Если возникли подозрения на ретинопатию недоношенных, то офтальмологическое обследование необходимо проходить каждую неделю до момента развития 1 степени или самостоятельной регрессии заболевания. Офтальмоскопия новорожденного осуществляется с помощью специальных капель для расширения зрачка. Для постановки более точного диагноза может проводиться УЗИ глазного яблока, оптическая когерентная томография и диафаноскопия.
Методы лечения
Как лечить заболевание? На 1-2 степени развития ретинопатии недоношенных часто наблюдается самоизлечение патологии, поэтому лечение данном этапе не проводится. Для профилактики рубцевания тканей сетчатки могут назначаться глюкокортикостероиды и витамины, различные клинические рекомендации. На 3 стадии, когда прогрессирование болезни почти необратимо, необходимо проведение хирургического вмешательства, которое может быть произведено 2-мя способами:
Операция будет эффективной, только, если проведется не позже, чем через 3 суток после обнаружения пролиферации. Лечение рубцовой формы ретролентальной фиброплазии также проводится хирургическое лечение, однако более сложное – склеропломбировка или витрэктомия.
Операция на 4 и 5 стадии ретинопатии глаз у недоношенных детей является малоэффективной.
Возможные осложнения
При несвоевременно начатом лечении ретинопатия недоношенных часто приводит к развитию таких негативных последствий:
На запущенной стадии патологического процесса начинается отслойка сетчатки, которая приводит к необратимой потере зрения.
Отслойка сетчатой оболочки может произойти не сразу, а лишь в пубертатном периоде, вследствие интенсивного роста глазного яблока.
Механизм возникновения и стадии
Чтобы понять, что такое и от чего бывает ретинопатия, нужно разобраться с механизмом возникновения патологии.
Ретинопатия глаз – совокупность невоспалительных патологических изменений сетчатки. Первично поражаются сосуды, что приводит к дистрофическим и атрофическим изменениям. Нарушенное кровоснабжение ограничивает поступление питательных веществ, кислорода к сетчатой оболочке. Недостаточное питание оболочек глаза нарушает их функции.
Первичные изменения в ретинальных сосудах сначала носят обратимый характер. По мере прогрессирования повреждения становятся необратимыми. Выделяют общие стадии течения патологии глаз:
Классификация
Ретинопатии глаз делят на первичные и вторичные. Первичные возникают самостоятельно, вторичные – это фоновая ретинопатия, т. е. развивается в качестве осложнения других заболеваний. Отдельно выносят ретинопатию недоношенных.
Каждый вид заболевания отличается подходом к терапии. Фоновые ретинопатии и ретинальные сосудистые изменения требует совместного наблюдения, обследования, лечения у офтальмолога и специалиста по основной болезни.
Далее разберем подробнее разные варианты болезни. Первые три – это первичные формы ретинопатии, возникшее самостоятельно. Остальные – вторичные, развившиеся на фоне других заболеваний.
Центральная серозная
Развитие центральной серозной ретинопатии связывают с предшествующими стрессами, сильными эмоциональными потрясениями. Этот вид патологии чаще бывает у лиц мужского пола от 20 до 40 лет. Поражение всегда только с одной стороны.
Признаком патологии выступает внезапное нарушение зрения. Человек резко начинает видеть размыто, перед пораженным глазом мешает темное пятно. Иногда отмечается искаженное восприятие предметов: размер кажется меньше, чем в реальности.
Такая симптоматика вызвана отслойкой сетчатки в области желтого пятна. При осмотре глазного дна она определяется как темное выбухающее пятно.
Острая задняя многофокусная
При офтальмоскопии визуализируются светлые субретинальные очаги поражения. Спустя время эти очаги рассасываются и оставляют депигментированные очаги. Вены сетчатки выглядят расширенными, извитыми; сама оболочка отечная. Поражение бывает односторонним или двусторонним. Субъективно человек видит перед глазами цветные или бесцветные пятна.
Наружная экссудативная
О появлении наружной экссудативной ретинопатии сетчатки говорят, когда происходит скопление кровяных сгустков между двумя оболочками глаза: сосудистой и сетчатой. В этом месте образуется соединительная ткань. Зрение становится размытым, нарушения прогрессируют, возможна полная слепота.
Характер поражения односторонний, течение тяжелое, чаще бывает у мужчин.
Гипертоническая ангиоретинопатия
На фоне артериальной гипертензии развивается гипертоническая ретинопатия. Стабильно высокое давление крови у гипертоников ведет к повреждению сосудистой стенки. Затрагиваются все сосуды, в т. ч. сосуды сетчатой оболочки глаз. Изменяется их ход, появляется извилистость, изменяется диаметр.
Диабетическая
Нестабилизированный уровень глюкозы крови при сахарном диабете рано или поздно оказывает повреждающее действие на сосуды сетчатки. Сетчатка испытывает недостаток кислорода, происходит развитие новых мелких сосудов. Позднее на глазном дне выявляются кровоизлияния.
Выделяют непролиферативную и пролиферативную диабетические ретинопатии. Непролиферативная ретинопатия – это начальные изменения в ретинальных сосудах, а пролиферативная – это последняя стадия болезни.
Зрение постепенно ухудшается, что в конечном итоге приводит к полной слепоте.
Травматическая
Травмы, контузии глаза способствуют скоплению невоспалительной жидкости между сетчатой и сосудистой оболочками. При офтальмоскопии это выглядит как светлое помутнение, т. н. берлиновское помутнение.
Атеросклеротическая
Такое заболевание как атеросклероз характеризуется образованием холестериновых бляшек, которые располагаются на сосудистой стенке. Бляшки постепенно разрастаются, сужая просвет сосуда. Это нарушает циркуляцию крови, что приводит к недостаточному питанию органов, в т. ч. глаз.
Когда атеросклерозом поражаются сосуды сетчатки, то возникают нарушения зрения. Симптом развивается постепенно, без лечения неуклонно прогрессирует.
Посттромботическая
Закупорка просвета сосуда глаз кровяным сгустком (тромбом) или эмболом (жировой каплей, газовым пузырьком и т. д.) резко ограничивает поступление крови к сетчатке. Возникает посттромботическая ретинопатия. Происходит кровоизлияние, которое обусловливает внезапное ухудшение зрения.
Ретинопатия недоношенных
Недоношенные дети, внезапно оказавшиеся в неблагоприятных для несформировавшегося организма условиях, имеют высокий риск патологии сетчатки. Ретинопатия возникает у детей, рожденных раньше срока весом до 1,5 кг.
Ретинопатия недоношенных может спонтанно регрессировать, а может прогрессировать. Подход к лечению решается в индивидуальном порядке в зависимости от степени поражения глаз.
Суть патологии заключается в нарушении микроциркуляции в сосудах сетчатки. Предрасполагают к плохому кровотоку следующие факторы:
Общие симптомы заболевания
Для ретинопатии характерны симптомы со стороны глаз:
Т. к. человеку приходится напрягать глаза, то возможны быстрая утомляемость, частые головные боли. Болевых ощущений в глазах ретинопатия не вызывает.
Микропсия или «Синдром Алисы в стране чудес»:
Диагностика
Объем обследований и дополнительные консультации других врачей определяет офтальмолог. Из офтальмологических обследований потребуются исследования для определения состояния сетчатки, ретинальных сосудов, наличия макулярного отека, а также оценки функций глаза. Для постановки диагноза проводят:
Может потребоваться консультация специалистов других профилей: терапевта, эндокринолога, кардиолога, невролога.
Как лечить ретинопатию глаз
При ретинопатии лечение определяется в зависимости от основной причины. Вторичные формы требуют лечения основной патологии (сахарного диабета, гипертонии, атеросклероза и т. д.). Для этого подключаются узкоспециализированные врачи.
Основные подходы к лечению:
Офтальмолог может назначать препараты для улучшения кровообращения, нормализации обменных процессов, укрепления стенки сосудов. Препараты:
Оксигенобаротерапия оказывает свой эффект за счет насыщения тканей кислородом.
Выраженные изменения, грозящие отслойкой сетчатки, требуют оперативного лечения. Проводят коагуляцию лазером – «припаивают» сетчатку на свое место. Это часто бывает при первичных формах патологии. При состоявшейся отслойке удаляют стекловидное тело – витрэктомия.
Обнаружение новообразованных сосудов или отека сетчатки требуют введения факторов роста эндотелия сосудов. Эта лекарственная группа оказывает влияние на кровоток, улучшая его характеристики.
Также предлагаем к просмотру видеообзор про лазерное лечение сетчатки глаз при ретинопатии:
Осложнения и прогноз
Первичные формы ретинопатии глаз отличаются положительным прогнозом. Практически во всех случаях можно добиться выздоровления с восстановлением зрительных функций.
А при вторичных формах прогноз менее благоприятен. Требуется лечение основной причины, стабилизация лабораторно-инструментальных показателей. Иначе патология будет прогрессировать с развитием осложнений:
Ретинопатия недоношенных обычно проходит бесследно. Иногда остаются последствия, такие как миопия, повышение ВГД, косоглазие, отслойка сетчатки.
Причины развития заболевания
Причинами заболевания могут выступать серьезные патологии организма, которые вызывают ретинопатию, как следствие. Но первичные формы этой патологии развиваются по непонятным причинам.
Причинами вторичной ретинопатии могут быть:
Также ретинопатия встречается у новорожденных. Это происходит по причине неправильного развития сетчатки глаза во время внутриутробного периода развития. Такая патология встречается у недоношенных детей и продолжает развиваться и после выхаживания новорожденных.
Классификация
Ретинопатию по причинам развития можно классифицировать как первичную и вторичную. Первичная форма подразделяется на такие виды:
Вторичная форма, развивающаяся вследствие имеющихся заболеваний, подразделяется на такие виды:
Заболевание, обнаруженное у новорожденных детей, не относят к этим группам и выделяют как отдельную патологию.
Диабетическая ретинопатия
Эта форма заболевания относится ко вторичным ретинопатиям и подразделяется на несколько стадий:
Диабетическая ретинопатия
Гипертоническая
Гипертоническая ретинопатия развивается на фоне почечной дисфункции и гипертонии. Наблюдается спазм сосудов с дальнейшим нарушением целостности стенок. Такая ретинопатия подразделяется на четыре стадии развития:
Травматическая форма
Также представляет вторичный вид и прогрессирует после травм грудной клетки и глаз. Симптомы ретинопатии при этом следующие:
У новорожденных
Этот вид не относится к первичным или вторичным, а выделяется в самостоятельный вид. Часто причиной ретинопатии у новорожденных детей становится незавершенный процесс формирования структуры глаз.
Поэтому детей отправляют на выхаживание в кислородные кувезы. Кислород способен разрушать глазные ткани, стимулируя организм к нормализации кровоснабжения глаз и росту новых сосудов.
Лечение этой формы начинают с трехнедельного возраста ребенка. При отсутствии лечения ребенку грозит косоглазие, отслоение сетчатки, близорукость или глаукома.
В будущем патология может и самостоятельно излечиться. Если этого не произошло, проблема решается лазерной коагуляцией.
Методы диагностики
Успешность лечения ретинопатии напрямую будет зависеть от того, на какой стадии обнаружен патологический процесс.
Для диагностирования необходимо пройти следующие обследования:
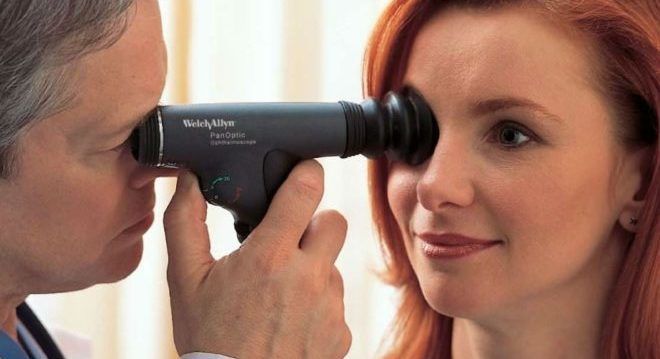
Также может быть измерен электрический потенциал сетчатки глаза.
Методы лечения
Даже при вторичных формах, развивающихся на фоне других патологий организма, лечением этой проблемы в первую очередь занимается окулист, сопоставляя свою тактику лечения с терапией основного заболевания.
Лечение может быть медикаментозным и оперативным. При медикаментозном лечении применяют капли с содержанием гормональных веществ и витаминных комплексов.
Если стадия требует оперативного лечения, методом может стать витрэктомия, лазерная коагуляция и криохирургическая коагуляция.
При лечении у недоношенных детей, требуется длительное наблюдение в педиатрии без использования каких-либо лечебных методик.
Если же заболевание не самоустранится, используют оперативные методы лечения.
Профилактика
Профилактические меры, предотвращающие развитие патологии, заключаются в следующем:
Перечисленные металлы входят в структурные единицы тканей глаз и способствуют улучшению метаболических процессов в зрительном аппарате, улучшают трофику тканей.
При первичных формах заболевания прогноз только благоприятный – современные методы позволяют не только устранить патологию, но и полностью восстановить зрение.
При вторичных формах ситуация несколько сложнее. При несвоевременном обращении к врачу, развиваются тяжелые заболевания глаз, такие как катаракта, отслоение сетчатки, атрофирование зрительного нерва и потеря зрения. Без устранения или хотя бы уменьшения влияния патологий на глазной аппарат, зрение будет ухудшаться. Потому в первую очередь нужно нейтрализовать причину.
В случаях с патологией у недоношенных детей, угроза зрению встречается очень редко. Чаще заболевание проходит самостоятельно, в остальных случаях лазерная коагуляция позволяет избавиться от патологии.
Факторы риска ретинопатия недоношенных
Основным фактором развития ретинопатии недоношенных является недоразвитость сетчатки новорожденного. Тем не менее, патологию стоит рассматривать как мультифакториальное заболевание, которое возникает в результате нескольких причин:
Стадии ретинопатии у новорожденных
При соответствующем уходе за недоношенными детьми в 60-80% случаев заболевание регрессирует. При этом чаще всего не прослеживаются остаточные изменения на глазном дне. Но в остальных случаях ретинопатия недоношенных стремительно развивается до рубцовых процессов и отслойки сетчатки.
Патология проходит следующие стадии своего развития:
Различают стадию «+» болезни, когда патология очень быстро прогрессирует и развивается задняя злокачественная форма. Патологические изменения происходят не только в сетчатке глаза, но и в радужке. Лечение малоэффективно, возможна полная отслойка сетчатки и потеря зрения.
Симптомы ретинопатии недоношенных
Симптомы ретинопатии недоношенных проявляются не сразу. Поэтому осмотр у офтальмолога новорожденного с риском развития патологии является обязательным. В дальнейшем важны наблюдения за малышом со стороны педиатра и родителей. Если появляются следующие признаки, следует немедленно направиться на прием к специалисту.
Классификация
Выделяют различные виды заболевания: