Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Склонность к развитию РА обусловлена генетически и связана с наличием у человека так называемого антигена гистосовместимости HLA B27.
Непосредственные причины РА:
- мочеполовая инфекция (хламидии, уреаплазма);
- кишечная инфекция (шигеллы, сальмонеллы, кампилобактер, иерсинии);
- поражение дыхательных путей (микоплазма и особый вид хламидий — Clamidia pneumoniae).
Большинство случаев РА у детей вызвано хламидийной инфекцией. Она может попасть в организм ребенка воздушно-капельным, контактно-бытовым путем или с частицами пыли, а также при прохождении через родовые пути. Половой путь передачи может наблюдаться у подростков.
Хламидии в организме быстро попадают внутрь клеток, где сохраняются в течение длительного времени. Часто у таких пациентов изменен иммунный ответ, что способствует хронизации заболевания. При наличии генетической предрасположенности у ребенка с хронической хламидийной инфекцией развивается РА.
Развитие РА после кишечной инфекции тоже связано с генетическими изменениями, а также с перекрестной реакцией организма на антигены бактерий и ткани собственного организма.
Содержание
- 1 Клиническая картина
- 2 Симптомы
- 3 Реактивный артрит как заболевание суставов
- 4 Реактивный артрит у детей
- 5 Причины реактивного артрита у детей
- 6 Диагностика
- 7 Симптомы
- 8 Методы лечения реактивного артрита
- 9 Клинические рекомендации для профилактики артрита
- 10 Диагностика
- 11 Симптомы РА у ребенка
- 12 Лечение артрита у детей
- 13 Прогноз и последствия
- 14 Диагностика артрита
Клиническая картина
Классическим проявлением РА у детей является синдром Рейтера: уретрит, конъюнктивит, артрит. Он начинается через 14 – 28 дней после перенесенной инфекции. Вначале развивается поражение мочеполовой системы, затем глаз, а потом и суставов.Урогенитальные симптомы выражены незначительно. У мальчиков возникает воспаление крайней плоти, появляется фимоз. У девочек развивается вульвит, вульвовагинит, цистит, в моче обнаруживаются лейкоциты. Такие проявления могут наблюдаться за несколько месяцев до развития артрита, что затрудняет диагностику.
Поражение глаз чаще проявляется конъюнктивитом, который быстро проходит, но склонен к рецидивированию. Иерсиниоз служит причиной тяжелого гнойного воспаления. Примерно у трети всех больных развивается иридоциклит, осложнением которого может стать потеря зрения. Такие признаки также могут развиваться задолго до поражения суставов.
Артрит поражает один или несколько суставов нижних конечностей: коленные, голеностопные, суставы пальцев стоп. Он развивается остро, иногда сопровождается лихорадкой, покраснением кожи над суставами, их отечностью. В других случаях проявления артрита не так выражены, но постоянно рецидивируют. Типичным является поражение первого пальца, «сосискообразная» деформация пальцев стоп за счет отека и покраснения кожи.
У мальчиков-подростков довольно часто присоединяются боли в местах прикрепления сухожилий, болезненность в пятке, скованность в шейном отделе позвоночника и в пояснице, поражение илеосакральных сочленений. У таких больных высок риск развития ювенильного анкилозирующего спондилоартрита.
Дополнительными признаками РА у детей служат изменения кожи ладоней и стоп (кератодермия), псориазоподобная сыпь, а также язвенное поражение полости рта (гингивит, стоматит), которое часто остается незамеченным.
В тяжелых случаях поражаются лимфоузлы, печень, селезенка, сердце, аорта.Иногда РА проявляется лишь суставным синдромом без поражения глаз и мочевыводящих путей. В этом случае диагностика его затруднена.
При затяжном (от 6 месяцев до года) или хроническом (более года) течении у детей возникает поражение позвоночника, суставов верхних конечностей. Артрит чаще становится симметричным. У таких детей вероятно развитие ювенильного анкилозирующего спондилоартрита.
Диагностика РА основана на выявлении возбудителей или антител к ним, характерной клинической картине с внесуставными проявлениями. Дифференцировать РА необходимо с инфекционными артритами (вирусный, туберкулезный, постстрептококковый, септический, болезнь Лайма), ювенильным ревматоидным артритом, ювенильным анкилозирующим спондилоартритом, ортопедическими заболеваниями (болезни Пертеса, Осгуд-Шлаттера, Кальве).
Для лечения хламидийной инфекции у детей чаще всего применяют антибиотики из группы макролидов (азитромицин, спирамицин, рокситромицин, джозамицин, кларитромицин) в течение 7 – 10 дней.
У детей старше 10 лет допустимо назначение фторхинолонов или доксициклина.При кишечных инфекциях используются аминогликозиды (амикацин, гентамицин), а у детей старше 12 лет – фторхинолоны.
При хроническом хламидийном артрите наблюдается недостаточная активность иммунитета, поэтому в схемы лечения включают иммуномодуляторы (ликопид, тактивин).
Для уменьшения боли и отека суставов назначают нестероидные противовоспалительные препараты (диклофенак, ибупрофен, нимесулид). Индометацин назначать детям не рекомендуется.
В период обострения артрита можно вводить глюкокортикостероидные гормоны в полость пораженного сустава. Этот метод помогает быстро подавить клинические признаки воспаления.
В тяжелых случаях применяется пульс-терапия глюкокортикостероидами или назначение иммунодепрессантов.
РА у детей чаще всего заканчивается выздоровлением. В более тяжелых случаях, особенно на фоне генетической предрасположенности, развивается хронический РА или ювенильный анкилозирующий спондилоартрит. После артрита, вызванного сальмонеллой, иногда начинается псориаз. В редких случаях РА трансформируется в ювенильный ревматоидный артрит.
Симптомы
- покалывание, покраснение, появление мучительной боли в суставах (на первых порах в ночное время);
- скованность движений, возникновение припухлостей, шишкообразных уплотнений;
- суставы «хрустят», «скрипят»; ощущается слабость в теле, повышение температуры, человек испытывает гриппозное состояние.
При возникновении перечисленных симптомов следует исключить самолечение народными средствами и немедленно обратиться к врачу.
Реактивный артрит как заболевание суставов
Реактивный артрит чаще всего развивается вследствие перенесенных вирусных или бактериальных инфекций. В процессе иммунного ответа на инфекцию в организме возникают антигены гистосовместимости, которые по ряду параметров напоминают суставную ткань.
Расправившись с инфекцией, иммунитет может переключиться на суставы. Такое воспаление носит не гнойный, а асептический характер.
По международной классификации (МКБ-10) данное заболевание имеет код М02.3 — болезнь Рейтера.
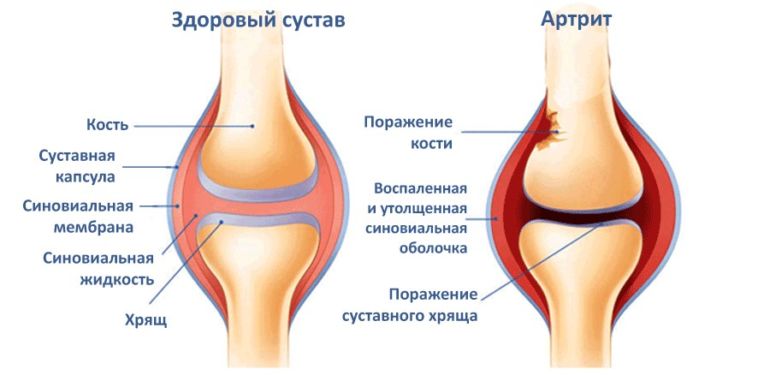
Реактивный артрит у детей
У детей заболевание проявляется далеко не всегда. Врачи предполагают, что решающую роль в возникновении болезни играет наследственный фактор.
Также имеет значение течение инфекции – болезнь развивается, если инфекция распространяется быстро, что приводит к массовому образованию антител. Иммунная система слабеет под таким напором, что и приводит к воспалительному поражению суставов.
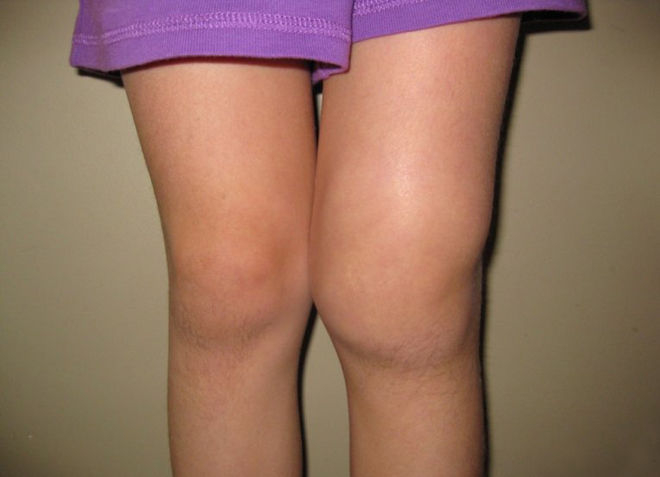
Иногда заболевание может развиться у ребенка еще до рождения. В этом случае он является не только наследственным, но и врожденным. Важно заметить, что даже врожденный реактивный артрит может проявиться лишь через несколько лет после рождения. Чаще всего это происходит при снижении иммунитета.
Причины реактивного артрита у детей
Чтобы разграничить реактивную и инфекционную форму болезни принято считать реактивной ту, которая развивается преимущественно после урогенитальных и кишечных инфекций.
Обычно реактивный артрит вызывают: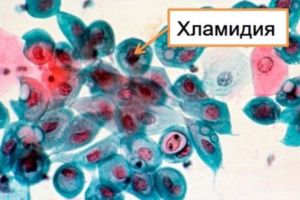
- Инфекции мочеполовой системы – уреаплазма, хламидии.
- Кишечные инфекции – сальмонелла, шигеллы и пр.
- Инфекции органов дыхания – хламидии и микроплазма.
Самой распространенной причиной является хламидийная инфекция. Она может передавать контактным или воздушно-капельным путем.
У подростков инфекция может передаваться и половым путем. Хламидии могут оставаться внутри клеток долго время. Что переводит заболевание в хроническую форму.
Диагностика
Диагностика реактивного артрита у детей может быть осложнена тем, что инфекция нередко протекает скрыто. Врач-ревматолог собирает анамнез и визуально осматривает ребенка.
В случае подозрения на воспаление суставов необходимо проводить проверку на наличие триггерных микробов:
- Анализ кала и мочи на предмет наличие болезнетворных бактерий.
- Проверка крови на наличие антител к антигенам микробов и ревматоидный фактор.
- Иммунофлюоресцентный анализ.
- Микробиологический анализ крови на наличие ДНК микробов.
- Культуральный анализ для выявления хламидий.
- УЗИ или МРТ сустава для выявления очагов воспаления в мягких тканях вокруг сустава.
Симптомы
Самым распространенным признаком реактивного артрита у ребенка является синдром Рейтера.
Он представляет собой целый комплекс симптомов, обычно следующий:
- воспаление суставов;
- конъюктивит;
- уретрит.
Также может наблюдаться:
- болезненность опорожнения мочевого пузыря;
- боязнь яркого света;
- блефароспазмы глаз;
- появления язв на роговице глаз.
Симптомы реактивного артрита на ранней стадии нетрудно спутать с аллергической реакцией или простудой.
Вирусный реактивный артрит
Вирусный артрит отличается быстрым течением – он развивается всего за одну-две недели. Также при вирусном артрите у ребенка на коже может появиться сыпь, увеличиваются лимфатические узлы. Суставы отекают, при движении отмечается боль. Поражаются в первую очередь небольшие суставы.
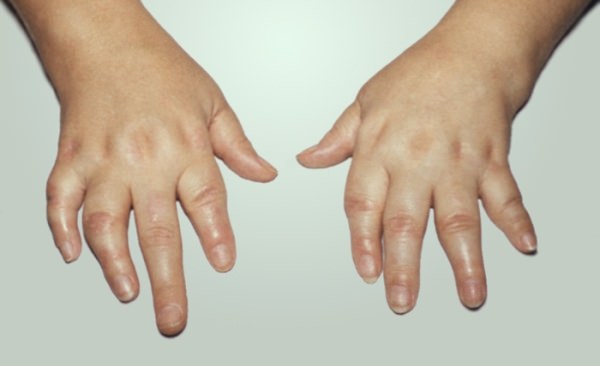
Острый артрит
Острый артрит характеризуется выраженным поражением сустава:
- Кожа вокруг него краснее, ткани опухают.
- Ухудшается общее состояние ребенка.
- Повышается температура тела в сочетании с локальной гипертермией.
- Воспаление суставов нижних конечностей может сопровождаться болевыми ощущениями в области позвоночника.
Рецидивирующий артрит
Рецидивирующая форма артрита проявляется через год после перенесенной острой стадии или позже. Ремиссия перед переходом заболевания в рецидивирующую форму может составлять полгода или более.
Симптомами рецидива могут быть: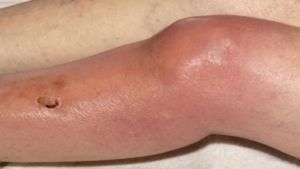
- повышение температуры;
- отек в области сустава;
- краснота кожи и болевые ощущения;
- помимо конечностей боли могут распространиться на позвоночник.
Инфекционный артрит
Инфекционный артрит отличает острое течение. Он сопровождается головной болью, лихорадкой, уменьшением аппетита и слабостью. Локально в области пораженных суставов отмечается отек, кожа становится горячей, движения болезненными.
Методы лечения реактивного артрита
Лечение артрита у детей сводится к назначению препаратов, снимающих воспаление и устраняющих инфекционное поражение суставов. После снятия острого воспаления рекомендуется физиотерапия и лечебная физкультура.
В запущенных случаях используется хирургическое вмешательство, чтобы откачать лишнюю воспаленную жидкость из сустава.
Медикаментозное лечение
Одним из главных элементов медикаментозного лечения реактивного артрита являются антибиотики. Они позволяют устранить главную причину заболевания – инфекционное поражение. Для детей антибактериальная терапия должна быть щадящей, особенно токсичные препараты используются лишь в крайних случаях.
Врач может назначить такие средства, как:
- Офлоксацин.
- Вильпрафен.
- Азитромицин.
Курс приема составляет до десяти дней, при необходимости его повторяют после семи дней перерыва.
Чаще всего антибактериальную терапию сочетают с препаратами-иммунокорректорами, которые позволяет нормализировать работу иммунитета.
Еще один обязательный элемент – нестероидные противовоспалительные препараты. Они позволяют уменьшить воспаление сустава, а главное – избавиться от болевого синдрома. Выбор средства и дозировки зависит от возраста ребенка.
Малышам обычно назначают:
- Парацетомол.
- Ибупрофен.
- Нимесулид.
- Мелоксикам.

Нестероидные средства применяются как внутрь, в виде таблеток или инъекций, а может использоваться местно в виде мазей и кремов.
Реактивный артрит коленного сустава
Реактивный артрит коленного сустава у детей вызывает больше всего проблем, так как этот сустав очень подвижен, а болевые ощущения в нем могут приносить ребенку сильный дискомфорт.
Лечение направлено не только на борьбу с инфекцией, но и на устранение блей. Для этого используются нестероидные противовоспалительные, при серьёзном поражении могут использоваться наиболее безопасные кортикостероиды, исключительно в виде местных препаратов: Адвантан (Метилпреднизолон), Бетаметазон или Преднизолон.
Реактивный артрит тазобедренного сустава
Артрит тазобедренного сустава также может вызывать сильный болевой синдром. Во время его лечения рекомендуется соблюдать постельный режим, к двигательной активности ребенок может вернуться лишь по мере облегчения течения болезни.
В процессе лечения используются антибиотики и противовоспалительные препараты. Возможны инъекции кортикостероидов в пораженный сустав в крайнем случае при сильных болях.
Другие методы лечения
После того как воспаления спадет, в лечение могут быть включены физиотерапия и лечебная физкультура. ЛФК поможет разработать сустав и уменьшить боли.
Среди физиотерапевтических методов выбирают:
- магнитотерапию;
- парафиновые аппликации;
- фонорез;
- ультрофиолетовое облучение — УФО;
- лазеротерапию.
В тяжелых случаях реактивного артрита может быть проведено хирургическое вмешательство. Оно заключается в удалении воспаленной синовиальной жидкости из сустава, а затем – во введении в полость препаратов, снимающих воспаление.
Лечение народными средствами
Многие народные методы хотя и не могут полностью вылечить реактивный артрит, используются в качестве вспомогательного лечения, облегчая симптомы и ускоряя выздоровление.
Одно из самых хороших и распространенных средств для суставов – это капуста.
Компресс из капустных листьев и меда помогает облегчить боль:
- Пару листов свежей капусты нагревают, поставив на них емкость с горячей водой.
- После этого их слегка разминают и наносят с одной стороны мед.
- Приложив получившийся компресс медом к пораженному суставу, лист оборачивают вокруг тела и покрывают целофаном.
- Сверху компресс желательно закрыть теплым шарфом или платком.
- Наносят компресс по вечерам, перед сном.
Воспаление поможет снять настой из семян крапивы и петрушки, цветков фиалки и листьев березы:
- Ингредиенты смешиваются в равной пропорции.
- После чего столовую ложку полученного сбора заваривают стаканом кипятка.
- Настаивают отвар три часа.
- Делят его на три части и пьют в течение дня.
Популярное народное средство для лечения суставов – это прогревания. Использовать его следует осторожно, чтобы не спровоцировать воспаление.
Для прогревания используют морскую соль. Ее нагревают до температуры теплой, но не обжигающей. После этого заворачивают в платок и прикладывают к больному суставу.
Клинические рекомендации для профилактики артрита
Самый главный совет родителям, чьи дети страдают реактивным артритом, — соблюдать все назначения врача. Только при условии комплексного лечения и выполнения всех клинических рекомендаций с болезнью удастся быстро справиться. Одной из самых больших проблем может стать соблюдение постельного режима, особенно для самых маленьких детей.
В качестве профилактики реактивного артрита необходимо принимать следующие меры:
- Своевременно проводить лечение вирусных и инфекционных заболеваний.
- Регулярно проходить обследование на предмет инфекций, в особенности хламидиоза, чтобы не заразить ребенка во время вынашивания.
- Проводить вакцинацию собак и кошек.
- Учить ребенка правилам гигиены.
- Укреплять иммунитет, принимать витамины, гулять на свежем воздухе, проводить закаливание.
- Объяснять подросткам правила половой гигиены и контрацепции.
Чем лучше питаться при реактивном артрите?
При реактивном артрите питание должно включать:
- Магний, калий, витамины – в особенности витамин С. Этот витамин укрепляет иммунитет и помогает уменьшить симптомы артрита.
- Также рекомендуется употребление зеленого чая, он выводит токсины и служит мощным антиоксидантом.
- Увеличивают количество фруктов и овощей — яблок, капусты, моркови и грибов.
Питаться детям нужно так, чтобы исключить их рациона следует жирные блюда, углеводы, снизить потребление сахара и соли.
Диагностика
Чтобы своевременно диагностировать РА у ребенка и избежать перехода болезни в хроническую ревматоидную стадию, вам необходимо проявить бдительность и вовремя отвести ребенка на диагностику. Исследования включают в себя рентгенографию, лабораторные анализы и динамическое наблюдение за развитием болезни.
Также необходимо провести следующие мероприятия:
- выявляется наличие генетической предрасположенности;
- проводится микробиологическое исследование для обнаружения возбудителя болезни;
- биохимический анализ крови выявит размеры воспаления и определит активность почек и печени.
Прямым подтверждением РА на фоне инфекции является обнаружение болезнетворных микроорганизмов в моче, кале или урогенитальных путях. Косвенно о инфекции может говорить наличие антител к антигенам микробов.
Симптомы РА у ребенка
Если вы заметили у ребенка следующие симптомы, то следует как можно скорее проконсультироваться у специалиста:
- болевые ощущения в крестце, пояснице, колене, голеностопе;
- припухлость одного или нескольких суставов (обычно воспаляется до четырех суставов);
- покраснение и нагревание кожи в области больного сустава;
- скопление жидкости в суставных полостях;
- боли в подошве стоп и пятках;
- опухание пальца на ноге или руке;
- прихрамывание.
Также есть ряд специфических симптомов, которые позволяют подтвердить диагноз именно реактивного артрита:
- конъюктивит;
- изъязвления слизистой рта;
- заболевания мочеполовой системы (уретрит, цервицит);
- ногтевые пластины желтеют и развушаются;
- кератодермия — ороговевшие высыпания на подошвах ног, на ладонях, а также в области паха.
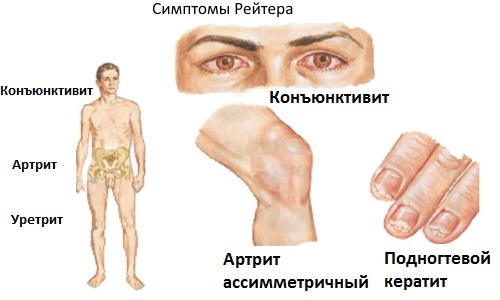
Одним из наиболее классических проявлений, позволяющих поставить диагноз реактивного артрита, является синдром Рейтера. Он проявляется в триаде симптомов: конъюктивит, уретрит и поражение суставов. Обычно этот синдром проявляется после хламидийной инфекции или шигеллы.
Синдром Рейтера при хламидийной инфекции
В этом случае триада симптомов не так ярко выражена и диагностика затруднена:
- у мальчиков проявляются — баланит, фимоз;
- у девочек — вульвит, цистит;
- катаральный рецидивирующий конъюктивит;
- проявления артрита могут проявиться лишь через пару месяцев после конъюктивита и уретрита. Они слабо выражены.
Если ваш ребенок проявляет признаки синдрома Рейтера: светобоязнь, болезненное учащенное мочеиспускание и постепенно присоединяется дискомфорт в суставах — как можно скорее обратитесь к специалисту!
Общими симптомами сопровождающими артрит являются:
- симптомы интоксикации (повышение температуры, озноб, снижение веса, диарея);
- увеличение лимфоузлов преимущественно в паховой области;
- поражения миокарда;
- гломерулонефрит (поражение почек);
- плеврит легких.
Лечение артрита у детей
Задача грамотного специалиста состоит в том, чтобы адекватно рассчитать необходимые дозы препаратов в зависимости от состояния малыша, его возраста и веса. Также врач назначит необходимый порядок действий и объяснить родителям какие меры они могут предпринять самостоятельно, чтобы облегчить состояние ребенку. Это могут быть специальные мази и крема.
В трудных случаях прибегают к введению в суставы гормонов-глюкокортикостероидов. Благодаря этому шагу малыш быстро почувствует облегчение от уменьшения воспаления. Также в периоды ремиссий ребенку могут быть назначены: ЛФК, магнитотерапия, электрофорез, ультрафиолет.
Как долго лечится РА? Это заболевание имеет длительное течение и серьезные причины, потому лечение занимает достаточно времени от нескольких месяцев до года. Если болезнь не запускать, то РА редко ведет к серьезным патологическим изменениям в суставах.
Если ребенку диагностировали реактивный артрит, то лечение обычно проходит комплексно в трех направлениях:
- этиотропное лечение — использование антибиотиков широкого спектра действия: тетрациклинов (Доксициклин), макролидов (Азитромицин, Кларитромицин) и фторхинолонов у подростков (Ципрофлоксацин, Офлоксацин);
- патогенетическое лечение — это применение препаратов-иммуномодуляторов. Используются либо для повышения сопротивляемости организма (Ликопид), либо для снижения активности иммунной системы при признаках реактивного спондилоартрита;
- симптоматическое лечение — направлено на уменьшение неприятных симптомов при помощи нестероидных противовоспалительных препаратов. Они уменьшают воспаление и снижают выраженность болевого синдрома. К ним относятся: мелоксикам, диклофенак, ибупрофен.
Антибиотикотерапия помогает лишь искоренить инфекцию вызвавшую РА.
Обычно терапия проводится амбулаторно, кроме тяжелых случаев сопровождающихся поражением внутренних органов.
Прогноз и последствия
Длительность течения болезни составляет в среднем два — три месяца. Время необходимое для лечения зависит от количества и серьезности проявлений и колеблется от полугода до года.
Чем опасен артрит? Реактивный артрит при своевременно начатом и адекватном лечении поддается терапии и гарантирует полное выздоровление. Но пациенты с выявленным антигеном часто получают болезнь в хроническую форму. Кроме того, запущенные глазные инфекции могут серьезно нарушить зрение. Наибольшую опасность при постановке диагноза — реактивный артрит, представляет его нетипичное течение. Дети могут не снижать свою активность так как болевой синдром проявляется у них часто не в движении а при надавливании на пораженный сустав. Поэтому обязанность родителей проявлять бдительность и сохранять здоровье своего ребенка.
Поэтому следует особое внимание уделять профилактике:
- следить за уровнем гигиены ребенка;
- провести антипаразитарную чистку если в доме есть домашние животные;
- следить за качеством питания;
- вылечивать полностью атипичные простуды. Не допускать их перехода в хроническую форму;
- укреплять иммунитет;
- родителям следить за своим здоровьем, в том числе и в сексуальном плане. Так как ребенок может заразиться от больной матери, а обнаружить потом инфекцию довольно трудно.
Диагностика артрита
Диагностика артрита основывается на совокупности клинической симптоматики, физикальных признаков, рентгенологических данных, результатов цитологического и микробиологического анализа синовиальной жидкости.
Пациенты с выявленным артритом направляются на консультацию ревматолога для исключения ревматической природы заболевания. Основным диагностическим исследованием при артрите служит рентгенография суставов в стандартных (прямой и боковой) проекциях.
При необходимости инструментальная диагностика дополняется томографией, артрографией, элекрорентгенографией, увеличительной рентгенографией (для мелких суставов).
Рентгенологические признаки артрита многообразны; наиболее характерным и ранним является развитие околосуставного остеопороза, сужения суставной щели, краевых костных дефектов, деструктивных кистозных очагов околосуставной костной ткани.
Для инфекционных, в том числе туберкулезных артритов, типично формирование секвестров. При сифилитическом артрите, а также вторичном артрите, развившемся на фоне остеомиелита, рентгенологически отмечается присутствие периостальных наложений в проекции метафизарной зоны трубчатых костей.
В крестцово-поздвздошных суставах при артрите на рентгенограммах определяется остеосклероз. Рентгенологическими признаками хронического артрита относятся подвывихи и вывихи суставов, костные разрастания по краям эпифизов.
С помощью диагностической термографии подтверждаются характерные для артрита локальные изменения теплообмена. УЗИ суставов помогают определить наличие выпота в его полости, а также параартикулярных изменений. Данные радионуклидной сцинтиграфии позволяют судить о реакции костной ткани и активности воспаления.
По показаниям проводится диагностическая артроскопия. Для определения степени функциональных нарушений в суставах при артрите используются методики измерения амплитуды пассивных и активных движений, подография (регистрация продолжительности отдельных фаз шага).
Характер воспаления при артрите уточняется с помощью лабораторного исследования суставной жидкости по ее вязкости, клеточному составу, содержанию ферментов и белка, наличию микроорганизмов. При необходимости проводится морфологическая оценка биоптата синовиальных оболочек.
Чтобы определить точный диагноз, больному придётся посетить не одного врача. После опроса все врачи направят пациента на сдачу анализов:
- Общий анализ крови, посредством которого выявляется количественный состав СОЭ. При повышенном показателе можно смело утверждать наличие артрита.
- Биохимический анализ проводится с целью определения фибриногена. Если анализ отображает повышенный состав, то это говорит о наличие воспалительного процесса.
- Иммунологические показатели отображают картину состава антител в крови.
Все перечисленные инструментальные способы не применяются для каждого пациента, доктор в индивидуальном порядке направляет на те или иные виды обследований. Зачастую достаточно одного/двух видов обследований, чтобы поставить точный диагноз.