Статья содержит информацию о том, какой должна быть норма объема щитовидной железы у женщин, а также о стандартных линейных размерах органа. Кроме того, здесь подробно описана такая патология, как гипоплазия щитовидки, с указанием причин ее развития и последствий для организма больного. Имеющаяся информация подтверждена видео в этой статье, а также фото материалами.
Содержание
Норма щитовидной железы по УЗИ: расшифровка показателей, нормальный объем
- Что показывает УЗИ щитовидки
Эндокринная система человека – это важнейший механизм регуляции всех жизненных функций организма.
Потому своевременная диагностика заболеваний дает шанс получить позитивный прогноз лечения. Одной из желез, которые обеспечивают нормальную работу организма, является щитовидная железа.
В ее функции входит секреция тиреоидных гормонов для поддержания гомеостаза.
Нормальные размеры щитовидной железы по УЗИ
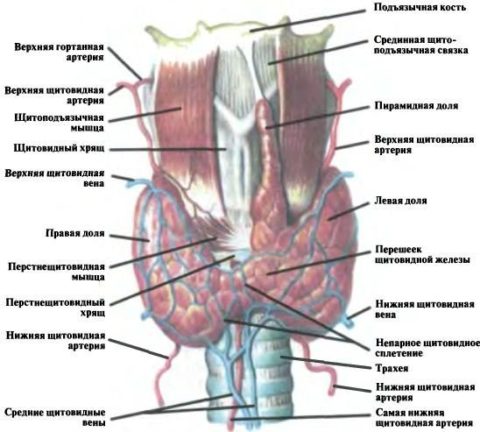
Расположена она на передней поверхности шеи, весит около 18 грамм, ее форма напоминает бабочку — 2 доли и перешеек. Нормальные размеры щитовидной железы по УЗИ составляют 4*2*2 см (доли) и 4–5 мм (толщина перешейка).
Для исследования патологических процессов, связанных с данным органом, используют такие методы диагностики: объективные, лабораторные и аппаратные методы обследования. При подозрении на заболевание и после консультации у врача-эндокринолога необходимо сдать кровь для определения уровня тиреоидных гормонов.
Затем для диагностики морфологических изменений железы назначают ее ультразвуковое исследование. Оно абсолютно безопасно, безболезненно, не требует предварительно подготовки и высокоинформативно. Расшифровка результатов УЗИ, постановка диагноза и лечения – это обязанность только врача соответствующей квалификации и специализации.
УЗИ щитовидной железы назначают в следующих случаях:
- подозрение на наличие заболеваний щитовидной железы различного генеза, подтвержденное объективно и лабораторно;
- контроль динамики лечения заболеваний щитовидной железы;
- профилактический осмотр железы (рекомендуют людям, которые живут в эндемических зонах, лицам старше 35 лет, женщинам, планирующим беременность);
- при наличии жалоб на бессонницу/сонливость, потерю/набор веса, агрессивность/апатию;
- генетическая предрасположенность, прохождение лечения гормональной терапией.
Ультразвуковая диагностика обычно проводится врачом-сонологом, занимает не более 15-20 минут. Затем протокол обследования отдают пациенту.
Что показывает УЗИ щитовидки
Расшифровка УЗИ – это финальная стадия диагностики. Проводят ее только врачи-эндокринологи. Они оценивают основные данные, которые внесены в специальный протокол сонологом.
На основании данных УЗИ можно поставить такие диагнозы: тиреоидит, узловой зоб, диффузно-токсический зоб, гипотиреоз, киста, опухоли
При проведении ультразвукового исследования обращают внимание на такие параметры:
- размер, форма, объем органа;
- парность и симметричность долей;
- локализация структур щитовидки по отношению друг к другу и остальным органам;
- эхогенность, однородность;
- морфологические особенности паращитовидных желез;
- состояние лимфатических узлов и других структур шеи.
Форма железы бабочкообразная. Размеры долей и перешейка также зависят от возраста и веса пациента, однако в среднем они составляют 4*2*2 см (доли) и 4-5 мм (толщина перешейка). Важно, чтоб доли были симметричные и одинакового размера. Паращитовидные железы не должны превышать 4*5*5 мм.
Также обращают внимание на контуры железы. Они должны быть четкие и ровные. Эхоструктура в норме однородная и не имеет особенностей. У здорового человека лимфатические узлы и другие структуры шеи обычно без изменений.
Важным критерием оценки здоровья щитовидной железы с помощью ультразвукового исследования является обнаружение различных уплотнений, узлов, а также доброкачественных и злокачественных новообразований в тканях и за пределами органа.
В заключении обычно отмечают такие параметры:
- акустический доступ (без изменений, затруднен);
- форма (не визуализируется, без изменений, с наличием тиреоидной ткани);
- расположение (традиционное, выше и ниже полюса);
- контуры границ (четкие, нечеткие);
- капсула (отсутствует, визуализируется);
- эхогенность (нормальная, локальная, диффузная, смешанная);
- эхоструктура (однородная, неоднородная);
- наличие новообразований (отсутствуют, визуализируются с детальным описанием локализации и параметров).
Если врач при расшифровке не обнаружил отклонений от нормы, тогда можно считать, что морфологически патологическая картина не прослеживается. В случае если были обнаружены изменения, тогда это может свидетельствовать о таких процессах:
- Диффузное увеличение тканей щитовидной железы дает возможность подозревать токсический зоб у пациента.
- При наличии полости круглой формы с четкими границами и жидкостью внутри можно говорить о кисте.
- Отечное состояние тканей может свидетельствовать о вирусной или бактериальной инфекции.
- Неоднородная структура и изменение эхогенности – это признаки воспалительных процессов.
- Наличие уплотнений, не связанных с тканью железы, может указывать на доброкачественную или злокачественную опухоль.
- Фиброзная ткань на месте нормальных тканей часто является признаком гипотиреоза.
Читайте также: Ультразвуковая диагностика аппендицита
Стоит подчеркнуть, что диагноз обычно ставят врачи на основании полного обследования пациента, и ультразвуковое исследование является только частью диагностических манипуляций.
Источник:
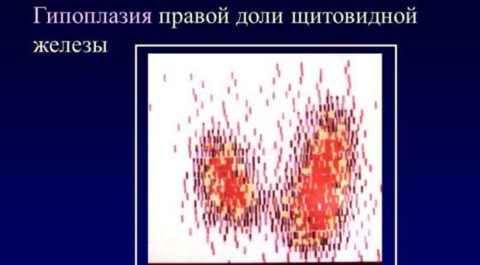
Гипоплазия щитовидной железы у взрослых, детей, подростков и женщин
Гипоплазия щитовидной железы – это недоразвитие щитовидной железы, которое сопровождается замедлением роста ее тканей и нарушением выработки гормонов.
Проявляется нарушением развития той или иной части железы (например, гипоплазия левой или правой доли) или диффузным уменьшением размеров органа. Гипоплазия щитовидной железы – врожденная патология.
При приобретенных изменениях аналогичного характера речь идет о гипотрофии щитовидной железы, данное состояние может развиться в любом возрасте.
Щитовидная железа – это орган внутренней секреции, который состоит из двух долей, соединенных узким перешейком, аккумулирует йод и продуцирует йодсодержащие гормоны. Размещается железа под гортанью (под щитовидным хрящом) перед трахеей.
Щитовидная железа вырабатывает два тиреоидных гормона (трийодтиронин и тироксин), которые имеют общие физиологические свойства и отличаются наличием или отсутствием в молекуле дополнительного атома йода.
Органами-мишенями данных гормонов являются практически все структуры организма.
Тиреоидные гормоны повышают артериальное давление, частоту сердечных сокращений, стимулируют рост и развитие организма, повышают уровень глюкозы в крови, стимулируют процесс глюконеогенеза в печени, эритропоэз в костном мозге, воздействуют на водный обмен и пр.
Гипоплазия относится к наиболее редким заболеваниям щитовидной железы.
Причины и факторы риска
Гипоплазия щитовидной железы является врожденным пороком развития, который возникает в результате влияния на организм беременной неблагоприятных экзогенных и/или эндогенных факторов.
По данным ряда исследований, имеется наследственная предрасположенность к гипоплазии щитовидной железы. Одной из частых причин является генетическая мутация.
Патологический процесс может развиваться на фоне тиреоидита, гипотиреоза, дефицита йода в организме беременной женщины. Среди основных факторов выделяют:
- аномалии первичной закладки зародышевых клеток;
- уменьшение количества амниотической жидкости;
- неправильное положение плода;
- травмы;
- воздействие на организм беременной высокой температуры, химических соединений, радиации;
- инфекционные процессы во время беременности;
- прием гормональных препаратов;
- употребление спиртных напитков, курение в период беременности.
Гипотрофия щитовидной железы у взрослого может быть обусловлена нарушениями функций гипофиза и гипоталамуса, доброкачественными или злокачественными новообразованиями, аутоиммунными заболеваниями, давлением соседних структур на щитовидную железу, недостаточным снабжением тканей кислородом, алкоголизмом, многолетним приемом тиреостатических препаратов, чрезмерным приемом йодсодержащих препаратов, лечением радиоактивным йодом или гормонсодержащими лекарственными средствами.
Степени заболевания
Выделяют гипоплазию щитовидной железы первой, второй и третьей степени.
Симптомы
Гипоплазия щитовидной железы легкой степени может не иметь выраженных клинических проявлений.
Наличие диффузной гипоплазии щитовидной железы у взрослых приводит к развитию нарушений сердечной деятельности. Размер сердца пациентов постепенно увеличивается, что сопровождается накоплением в полости перикарда жидкости.
На фоне сердечной недостаточности возникает хроническая почечная недостаточность, нарушения работы желудочно-кишечного тракта.
При гипоплазии щитовидной железы у женщин нарушаются функции репродуктивной системы, вплоть до бесплодия.
По мере прогрессирования гипотрофии патологического процесса у пациентов развиваются микседематозные отеки (накопление в полостях тела слизеобразной жидкости), которые проявляются сглаживанием контуров лица, отеками век.
Отечность слизистых оболочек носоглотки приводит к нарушениям дыхания, отек среднего уха обусловливает развитие нарушений слуха.
Кроме того, у больных снижается частота сердечных сокращений, отмечается бледность кожных покровов, похолодание конечностей.
Особенности протекания заболевания у детей
Источник:
Гипоплазия щитовидной железы: причины, симптомы, лечение
Гипоплазия щитовидной железы является редким недугом, представляющим собой патологическое состояние. При нем отмечается неполное развитие щитовидной железы.
Недоразвитие железы становится причиной того, что она не может выполнять все свои функции в полной мере, вследствие чего отмечаются сбои выработки гормонов. Кроме того, из-за заболевания происходит сильное замедление роста тканей этого органа.
Недуг может выступать как уменьшение в размерах диффузного характера всей железы или же как нарушенное развитие какой-либо части органа, например, гипоплазия левой доли щитовидной железы.
Оглавление
Недуг может вообще никак себя не проявлять, то есть заболевание может не иметь клинических проявлений или визуальных и функциональных недугов. Гипоплазия щитовидной железы у детей встречается у одного школьника из 2 тысяч, у одного новорожденного из 4 тысяч. В большинстве случаев этот недуг является врожденным.
Необходимо отметить, что гипоплазия щитовидной железы у взрослых именуется по-другому — атрофией. В целом оба этих недуга имеют общие особенности, в силу чего многие люди их приравнивают, однако гипоплазия, по своей сути, именно врожденное заболевание, в то время как атрофия может быть только приобретенной.
Другими словами, подобного рода патология у взрослых может появиться только при наличии определенных условий как внешней, так и внутренней среды.
Причины
Причины появления этого недуга не слишком-то и многообразны. Основной же причиной появления этого недуга является недостаток йода в организме будущей мамы. Для щитовидной железы этот микроэлемент является главным, так как он принимает участие в синтезе вырабатываемых щитовидной железой гормонов, таких как тироксин и трийодтиронин.
Другая, не менее важная причина появления этого недуга также связана с женским организмом. Речь идет о гипотиреозе у женщины, вынашивающей плод.
Если выявить этот недуг заранее и принять меры, заключающиеся в прохождении адекватного лечения, вероятность родить здорового ребенка многократно возрастет.
Именно по этой причине врач, у которого наблюдается беременная женщина, должен отправить ее и на сдачу гормонов щитовидной железы. Анализы гормонов щитовидной железы у женщин необходимы для исключения наличия этого недуга.
Также гипоплазия щитовидной железы у женщин может стать одной из патологий внутриутробного развития. В таком случае предугадать появление этого недуга невозможно.
Симптомы заболевания начинают проявлять себя практически сразу с появлением младенца. Но проблема заключается в том, что не все уделяют этому должное внимание.
Читайте также: Чего стоит ожидать от диагноза «аутоимунный тиреоидит»
Характерные признаки гипоплазии начинают показываться уже на третий месяц. Родители могут заметить, что у ребенка начинают появляться указывающие на недоразвитие тканей щитовидной железы признаки.
В целом отмечаются следующие симптомы заболевания, связанные с недостатком в организме тиреоидных гормонов:
- Плохой аппетит у ребенка, он все чаще начинает отказываться от материнской груди.
- Частые запоры.
- Постоянная вялость.
- Сильная сонливость, ребенок больше спит, чем бодрствует.
- Нарушается произношение большинства звуков.
- Отмечается появление длительной желтухи.
- У ребенка отсутствует адекватная реакция на различные раздражители вроде звуков и света.
- Голос становится хриплым.
Стоит отметить, что гормоны, вырабатывающиеся в щитовидной железе, играют важную роль в формировании ЦНС. Поэтому, если не восполнить дефицит гормонов в организме, у ребенка может развиться кретинизм, который будет тормозить как физическое, так и психологическое развитие. Кроме того, могут появиться и другие невралгические патологии и нарушения.
В случаях, когда недуг сильно прогрессирует, могут образоваться микседематозные отеки. В таких случаях отмечается скапливание слизеобразной жидкости в различных участках организма. Кроме того, появляются брадикардии и недостаточная циркуляция крови периферического отдела. Сердце со временем начинает увеличиваться в размерах.
Помимо этого, от недуга страдают и другие органы. Вследствие наличия нарушенной циркуляции крови происходит сбой в работе почечной системы. Также отмечается истончение слизистых оболочек желудка и кишечника.
Ущербу подвергается и моторная функция желудочно-кишечного тракта, вследствие чего появляются постоянные тошнота, рвота, запоры, кишечная непроходимость и т.п.
В силу этого присутствует кишечный просвет и нарушенное всасывание железа, у больного развивается анемия.
Лечение
Лечение гипоплазии заключается в гормонозамещающей терапии, которая будет сопровождать человека всю его жизнь. Если отнестись к недугу со всей серьезностью, то можно свести все последствия к минимуму. Если промедлить с назначением лечения, возможно только гормональное восстановление, невралгические же последствия обратить не получится.
Главным в лечении будет ранее диагностирование этого недуга, чем раньше начать борьбу с этим заболеванием, тем больше последствий удастся избежать.
Источник:
Виды гормонов щитовидки
Щитовидная железа вырабатывает 3 вида активных веществ, их синтез зависит от количества поступающего в организм йода. Единственный его источник – пища, поэтому при длительном дефиците или избытке микроэлемента возникает гипо- или гиперфункция органа. Метаболизм всех процессов замедляется или ускоряется, появляется симптоматика нарушения.
Щитовидная железа синтезирует следующие виды гормонов:
- кальцитонин;
- трийодтиронин;
- тироксин.
Первое вещество отвечает за метаболизм кальция, принимает участие в процессе формирования зубов, сращивания переломов, сокращении сердечной мышцы. Тироксин отвечает за деятельность головного мозга, его реактивность. Это вещество считают наиболее значимым для успешного наступления беременности, показатель нормы — 0,2-3,8 Мед/л.
Трийодтиронин – самый активный из всех гормонов щитовидки, повышает активность предыдущего гормона. Он также отвечает за усвоение ретинола (витамина роста), расщепление жиров, обмен белков.
При нарушении синтеза веществ щж появляются такие симптомы, как увеличение веса, репродуктивная дисфункция, аменорея или нерегулярная менструация. При планировании беременности дефицит веществ может привести к прерыванию беременности на любом сроке.
Гормоны щитовидки при беременности
Нагрузка на органы и системы матери неравномерна на всем протяжении вынашивания ребенка. В период формирования плода, до 12 недель, особенно важно обеспечить достаточное количество витаминов, минеральных веществ, гормонов.
2 триместр, до 24 недель, относительно безопасный период, поскольку органы уже сформировались, но плод еще слишком мал для того, чтобы давить на смежные органы.
Измерение гормонов щитовидной железы при беременности производится в каждом триместре развития плода для тех женщин, которые относятся к группе риска. Если в процессе вынашивания были обнаружены отклонения от нормы, и назначалась терапия, — то каждый месяц.
Диспансеризация обязательная для нескольких категорий дам:
- если в истории жизни были заболевания железы;
- при появлении симптомов нарушения;
- если близкие родственники страдали эндокринными нарушениями.
Для правильного результата нужно правильно подготовиться к исследованию. Наиболее правильный показатель будет утром, поэтому женщина обращается в лабораторию до 10 часов. Чтобы значение не исказилось, кровь сдают натощак, для исключения влияния препаратов щж их прием прекращают за неделю до исследования.
Когда доктор изучает гормоны щитовидной железы у беременных, то он ориентируется на норму для беременных. Изменение показателей индивидуально, и при незначительном отклонении специалист учитывает другие факторы: наличие жалоб, результаты дополнительных исследований (УЗИ).
Симптомы и виды отклонения
Признаками нарушения синтеза гормонов являются:
- сонливость;
- повышенная утомляемость;
- сухость кожи, ломкость ногтей и волос;
- появление одышки;
- снижение давления;
- отеки нижних конечностей;
- быстрые темпы прибавки веса.
Патологии щитовидной железы и беременность встречаются чаще в виде гипотиреоза, недостаточного производства гормонов. Ранняя диагностика позволяет избежать недоразвития или гибели плода, умственной отсталости.
Гипертиреоз – явление обратное, когда гормонов слишком много, и они вызывают повышение давления, тахикардию, повышение давления, гестоз на позднем сроке беременности, появление белка в моче. Это риск преждевременных родов, замершей беременности.
Контроль над уровнем гормона ТТГ, Т3 и Т4, своевременная нормализация фона – залог успешной беременности без осложнений. Женщина и доктор должны вместе следить за тем, чтобы на ранней стадии заподозрить отклонение от нормы и устранить его.
Обследование органа
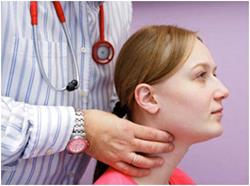
 Щитовидная железа, несмотря на свои небольшие размеры, считается самым крупным органом эндокринной системы, вес которой составляет 18-20 гр. Она состоит из двух долей и перешейка, который их соединяет. При определении нормы учитываются только размеры долей. Кроме ультразвукового исследования, орган осматривают при помощи пальпации. Для этого существует два способа:
Щитовидная железа, несмотря на свои небольшие размеры, считается самым крупным органом эндокринной системы, вес которой составляет 18-20 гр. Она состоит из двух долей и перешейка, который их соединяет. При определении нормы учитываются только размеры долей. Кроме ультразвукового исследования, орган осматривают при помощи пальпации. Для этого существует два способа:
- Врач осматривает железу стоя позади вас.
- Специалист пальпирует орган спереди.
Благодаря такому обследованию доктор имеет возможность определить плотность и однородность структуры, понять имеется ли болезненность, определить существование узлов. Щитовидная железа в норме имеет однородную структуру, нормальную плотность, болевые ощущения при пальпации отсутствуют. В случае, когда размер железы значительно ниже нормы, прощупать ее невозможно.
Основные параметры при обследовании УЗИ
 Более правильно оценить состояние органа у женщин можно при помощи ультразвукового исследования. А установить функциональное состояние, как правило, по анализам крови на гормоны.
Более правильно оценить состояние органа у женщин можно при помощи ультразвукового исследования. А установить функциональное состояние, как правило, по анализам крови на гормоны.
Наиболее важный показатель, определяющий его норму, является объем. У женщин объем щитовидной железы должен находиться в пределах 18 см3.
Когда он превышает норму, это указывает на нарушения в работе органа. Чаще всего превышенный объем говорит об узловых образованиях и воспалительных патологиях железы. Помимо этого, у женщин данный норматив может меняться в период вынашивания ребенка, полового созревания и климакса. При вынашивании ребенка объем возрастает, но после родов приходит в норму. В более пожилом возрасте, он значительно уменьшается.
 Кроме объема, немаловажным показателем является вес щитовидной железы. Чем больше масса дамы, тем больший вес у железы. Имеется специальная таблица, по которой можно узнать норму в зависимости от веса. Также нужно помнить, что длина долей у женщин составляет от 2, 5 до 4 см, ширина от 1, 5 до 2 см, толщина от 1 до 1, 5 см. В зависимости от менструального цикла и беременности показатели могут меняться.
Кроме объема, немаловажным показателем является вес щитовидной железы. Чем больше масса дамы, тем больший вес у железы. Имеется специальная таблица, по которой можно узнать норму в зависимости от веса. Также нужно помнить, что длина долей у женщин составляет от 2, 5 до 4 см, ширина от 1, 5 до 2 см, толщина от 1 до 1, 5 см. В зависимости от менструального цикла и беременности показатели могут меняться.
Дополнительными характеристиками, которые определяет УЗИ являются:
- Контуры органа.
- Структура тканей.
- Эхогенность.
- Наличие различных образований.
Норма щитовидной железы у женщин кроме объема и других перечисленных параметров, это также ровные и четкие контуры, однородная структура, отсутствие узлов и других образований.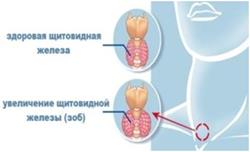
Чем чревато нарушение нормы
Если показатели в норме, женщинам не стоит волноваться, но если есть какие-либо нарушения, стоит задуматься, поскольку это подтверждает дисфункцию и некоторые болезни, затрагивающие щитовидку.
- Если нарушена структура органа, увеличенный объем и эхогенность, это практически всегда является признаком воспалительного процесса в щитовидной железе.
- Когда при обследовании обнаружены различного рода уплотнения, часто такой симптом является признаком доброкачественных или злокачественных опухолей, а также некоторых других заболеваний.
- При отеке органа и его увеличении чаще всего развиваются болезни, вызванные вирусом.
- Фиброзная ткань, вместо нормальной — показатель гипотиреоза, который характеризуется пониженным уровнем гормонов.
- Диффузное увеличение чаще всего говорит о наличии у женщины токсического зоба.
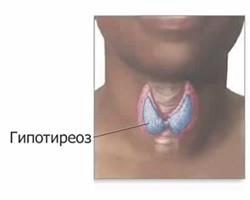 По результатам обследования щитовидной железы, если обнаружены какие-либо отклонения, специалист назначает определенное лечение, которое необходимо проводить в любом случае, дабы избежать серьезных проблем со здоровьем.
По результатам обследования щитовидной железы, если обнаружены какие-либо отклонения, специалист назначает определенное лечение, которое необходимо проводить в любом случае, дабы избежать серьезных проблем со здоровьем.
![]()
Похожие записи:
 Таблица размеров щитовидной железы в норме у женщин
Таблица размеров щитовидной железы в норме у женщин Характеристика симптомов заболеваний щитовидки у женщин
Характеристика симптомов заболеваний щитовидки у женщин Нормальные размеры и объем щитовидной железы
Нормальные размеры и объем щитовидной железы
Как чувствует себя будущая мама
На 12-й неделе организм беременной продолжает изменяться. Это связано с быстрым ростом ребенка и увеличением матки.
Основные изменения:
- размер матки составляет около 12 см в диаметре;
- вероятно появление пигментных пятен на лице;
- отмечаются повышенное давление и частое сердцебиение;
- матка поднимается, вследствие чего снижается риск выкидыша;
- к этому времени обычно уходит токсикоз, прекращается тошнота;
- изменение гормонального фона вызывает повышенную раздражительность.
Организм каждой женщины – уникален, а значит, ощущения могут отличаться от усредненных характеристик.
Состояние и настроение женщины на 12-й неделе беременности
Общее самочувствие характеризуется, как эмоциональное. Это происходит вследствие гормональной перестройки организма. Как результат, женщина становится плаксивой, вспыльчивой, чувствительной. Поддержать комфортное психологическое состояние беременной помогут близкие родственники и друзья.
На этом сроке важно придерживаться правильного питания и сдерживать эмоциональные всплески. Выполнение этих правил положительно влияет на благоприятное течение беременности.
Что происходит внутри, что чувствует ребенок
Активно происходят изменения и в организме ребенка. В это время у него уже сформировались все основные внутренние органы. Общие процессы развития связаны с:
- отшелушиванием верхних слоёв кожи;
- выработкой йода щитовидной железой;
- появлением ногтей;
- работой почек;
- выработкой гормонов и желчи;
- функционированием нервной системы и увеличением размеров мозга.
Ребенок начинает активно двигаться, реагировать на прикосновения и шум. Формируются индивидуальные черты лица.
Гормональный фон
Плацента выполняет функцию транспортировки в организм плода питательных веществ и кислорода. На 12-й неделе она еще не закончила своё формирование, это произойдет через 2-4 недели. Доставкой пищи данный орган не ограничивается. Она приобретает роль главного поставщика прогестерона, эстрогена и других гормонов, жизненно важных для здорового развития ребенка.
Общее состояние гормонального фона можно определить с помощью других элементов скрининга. Результат биохимического анализа крови способен показать наличие не только хромосомных отклонений, но и других патологий, включая гормональные.
Как именно пересмотреть питание
Рацион будущей мамы должен включать в себя разнообразие витаминных соединений Е и С. Важно преобладание йода, он способствует нормальному функционированию щитовидной железы.
Фолиевая кислота, или витамин В9, – еще один важнейший компонент, отвечающий за психическое развитие ребенка, срок вынашивания плода в допустимых рамках. Она лучше всего сохраняется в мясе и молоке.
Будущей матери важно потреблять такие продукты, как:
- мясо;
- рыбу;
- фрукты и овощи;
- молочные продукты;
- куриные яйца.
Вследствие агрессивной термической обработки продуктов теряется их насыщенность витаминами и полезными веществами, поэтому следует предпочитать пищу, приготовленную на пару, запеченную, отварную, тушеную. Из рациона нужно исключить жирные, острые, слишком соленые продукты.
Для чего нужна ультразвуковая диагностика в первом триместре беременности
Ультразвуковое исследование, наряду с биохимическим анализом крови, входит в регламент первого скрининга, который обычно проводится в период между 11-й и 14-й гестационными неделями. Он является обязательным для всех беременных. Пациентка имеет право отказаться от его прохождения, но при этом должна осознавать все риски, которым подвергает себя и младенца.
Скрининг на 12-й неделе беременности является важным шагом на пути к рождению здорового малыша. В ходе данной процедуры врач может:
- проанализировать рост и созревание плода;
- обнаружить патологии в формировании внутренних органов;
- сопоставить полученные результаты с установленными нормами;
- провести диагностику на предмет наличия угрозы прерывания беременности.
Нужно ли делать УЗИ до 12 недель
Проведение УЗИ до наступления 12 недель беременности является необязательным, если женщина не относится к так называемой группе риска. Сюда включены:
- первородящие женщины, ранние беременности которых заканчивались выкидышами;
- наличие генетических заболеваний одного или обоих родителей, в том числе, в предыдущих поколениях;
- ранее рожавшие пациентки, у детей которых был обнаружен синдром Дауна;
- если беременная на ранних сроках в лечебных целях принимала запрещенные медицинские препараты;
- женщины, достигшие 35-летнего возраста.
В перечисленных случаях наблюдающий гинеколог может направить будущую маму на внеплановое УЗИ.
Как делают УЗИ беременным на 12 неделе
УЗИ на 12-й неделе проводится по стандартной схеме внутренним (трансвагинальным) или внешним (абдоминальным) способами.
- Первый вариант предусматривает введение специального прибора с датчиком непосредственно во влагалище. После манипуляций иногда болит живот, в крайне редких случаях данная мера может привести к повреждению шейки матки.
- Второй вариант несет меньше рисков, но является недостаточно информативным инструментом для проведения точной диагностики. Он дает возможность получения изображения из брюшной полости в 3D-формате, УЗИ в таком случае осуществляется методом наружного исследования.
- Иногда врачи используют комбинированный подход с целью получения более детальных и точных результатов.
Что включает в себя первый скрининг
Обследование в конце первого триместра включает в себя:
- снимки и электронные данные, полученные после УЗИ;
- результаты общих клинических анализов крови и мочи при необходимости, биохимического теста – в обязательном порядке;
- заключение врача о состоянии матери и ребенка.
Врачи смотрят на соответствие развития плода установленным нормам и отсутствие дегенеративных патологий.
На что обращается внимание врачом во время проведения процедуры
Согласно с медицинским регламентом мониторинга беременности, 12-я неделя предусматривает плановый скрининг. По его результатам врач выявляет наличие возможных болезней, патологий и отклонений. В случае их обнаружения внимание беременной обращается на:
- возможные способы исправления проблем;
- назначение лечения, корректирование образа жизни, помещение пациентки под наблюдение;
- анализ выявленных отклонений и последствий, которые они могут повлечь.
При анализе физического развития ребенка оцениваются следующие данные:
- длина туловища;
- размер сердца плода;
- расположение органов, отсутствие патологий в их работе;
- остальные особенности строения тела.
В ходе УЗ-сканирования врач обращает особое внимание на состояние плаценты и полноту ее кровоснабжения через пуповину, в которой должны быть одна вена и две артерии. Распространенная патология – единственная артерия пуповины (ЕАП). Во многих случаях такое строение фиксируется у абсолютно нормальных детей, хотя иногда сочетается с пороками сердечно-сосудистой системы, приводит к задержке внутриутробного развития, является косвенным маркером синдрома Дауна. Выявление этого отклонения, тем не менее, не является основанием для наблюдения у генетика и назначения дополнительной диагностики, кроме контрольных УЗИ в 28 и 32 недели.
В конечном итоге проводится оценка размеров всех частей тела, их соотношения, делается вывод о протекании беременности как таковой. Определенные проблемы на ранних сроках поддаются устранению.
Норма УЗИ на 12 неделе беременности: таблица
После получения результатов УЗИ, которое входит в первый скрининг, их сравнивают с общими нормами. Сюда входят не только размер и вес плода, но и некоторые функциональные характеристики. Провести самостоятельный анализ можно на основании нижеприведенной таблицы.
| Наименование показателя | Норма |
| Рост | 8-10 см |
| Вес | до 19 грамм |
| КТР (копчико-теменной размер) | 51-59 мм |
| БПР (бипариетальный размер головы) | 18-24 мм |
| Толщина воротникового пространства | 0,71-2,5 мм |
| Длина бедра | 7-9 мм |
Нормы КТР
Показатели копчико-теменного размера (КРТ) должны находиться в диапазоне 51-59 мм (чаще всего – 55 мм). Небольшое отклонение (от 5 до 95 процентиль) не является маркером патологии, а может быть причиной неправильного определения срока, особенностями физического строения, наследственным признаком. Чтобы исключить отклонение, данный параметр сопоставляют с ростом, весом и другими данными.
Нормы БПР головы ребенка
С помощью УЗИ, входящего в скрининг, проводимый на сроке 12 недель беременности, возможно определение бипариетального размера головы ребенка (БПР). Средний БПР составляет примерно 21 мм. Он определяется как расстояние между теменными костями (от виска до виска по малой оси). Этот показатель является своеобразным индикатором правильности развития головного мозга. Нехарактерные параметры по отношению к сроку вынашивания могут говорить о наличии патологии. В некоторых случаях несоответствие может иметь место вследствие ошибочного определения даты зачатия плода.
Размер шейной складки, или ТВП
Толщина воротникового пространства (ТВП) и её несоответствие установленным параметрам может говорить о наличии хромосомных отклонений и заболеваний у плода. В настоящее время врачи при составлении группы риска учитывают нормы ТВП и важнейшие биохимические маркеры, показатели которых становятся доступными только после проведения анализа венозной крови.
Нормой толщины воротникового пространства считаются показатели в пределах от 0,7 до 2,5 миллиметров. При этом средние значения (1,6 мм) являются наиболее приемлемыми.
Увеличение кожной складки является одним из главных маркеров генетических отклонений. У детей с такими патологиями накапливается подкожная жидкость, появляется отечность, что влияет на значение ТВП.
Нормы длины носа, носовой косточки
Первое перинатальное скрининговое УЗИ призвано на ранних сроках установить наличие или отсутствие сложных болезней и патологий, связанных с вынашиванием ребенка. К числу важных параметров относят и длину носовой косточки. Считается нормальным, если она – более эхогенна относительно надлежащей кожи. Нормой длины носа на 12-й неделе беременности принято считать 1,8 мм.
Эта характеристика – важный индикатор генетических аномалий. Уплощение носа говорит о серьезных пороках развития.
Нормы ЧСС
С помощью ультразвукового исследования врачи определяют частоту биения сердца плода (ЧСС). Нормой на 12-й неделе считается 160 сокращений в минуту. В некоторых случаях сердцебиение может плохо прослушиваться в связи:
- особенным расположением плаценты;
- мало- или многоводием;
- многоплодием;
- повышенной активностью ребенка.
Нормы исследования эмбриональных структур
Исследование эмбриональных структур включает изучение:
- наружных ворсинчатых оболочек плодного яйца – хорионов. Из данного элемента формируется плодовая часть плаценты. Толщина хорионов в пределах нормы в первом триместре беременности соответствует показателю времени беременности в неделях, выраженному в миллиметрах. Для 12-й недели он равен 12 мм;
- водной оболочки – амниона. Амниотическая полость напрямую влияет на ход развития беременности. Отклонениями от нормы являются многоводие или маловодие.
Выделения: это нормально или нет
Определение патологии по выделениям производится на основании анализа их цвета и внешнего вида. Например, белые выделения образуются вследствие выработки прогестерона организмом беременной. Данный гормон важен для надежного закрепления и формирования плаценты. Вывод: белые выделения – это нормально. Они могут продолжаться на протяжении всей беременности, но обычно прекращаются с окончанием первого триместра.
Творожистые бели – явный признак кандидоза. В таком случае следует обратиться в больницу. В любом случае при наличии выделений лучше проходить регулярные консультации у врача.
Самыми опасными являются кровянистые или коричневые выделения. Они могут свидетельствовать об угрозе срыва беременности. При появлении подобных симптомов важно незамедлительно обратиться за медицинской помощью.
Что показывает УЗИ на 12 неделе беременности
Расшифровка результатов УЗИ выполняется квалифицированными врачами. В ходе этого этапа первого скрининга выявляются:
- многоплодие;
- физические характеристики плода;
- параметры матки, плаценты и околоплодных вод;
- маркеры, определяющие риски развития синдромов Патау, Эдвардса, Дауна;
- другие заболевания и патологии.
На данном этапе, как правило, не видно гендерных отличий.
Как определяют пол
Несмотря на то, что пол ребенка определяется уже в момент зачатия, увидеть его на первом УЗИ сложно, часто – невозможно. При наличии качественного изображения УЗИ на сроке в 12 недель определение пола способен выполнить только опытный врач при стечении благоприятных обстоятельств. Это делается путем оценки угла полового бугорка. Если он будет меньше 30° – девочка, в противном случае – мальчик.
Формирующиеся половые органы у девочек на данном этапе выглядят как 4 параллельные линии.
В каких случаях необходимо обязательно определять пол
Наличие тяжелых генетических заболеваний, передающихся по половому признаку в семье, могут вызвать крайнюю необходимость определения пола ребенка на раннем этапе беременности.
Насколько точные результаты определения пола ребенка в первом триместре беременности
На данном этапе вероятность достоверности полученных результатов с помощью УЗИ – низкая. Это связано с возможным увеличением половых органов у девочек или плохо сформированными гендерными признаками у мальчиков.
Биопсия ворсин хориона – это метод, способный дать наиболее точные данные, необходимые для того, чтобы определить пол ребенка на УЗИ при сроке в 12 недель беременности. Однако такой метод связан с повышением риска преждевременных родов.
Можно ли узнать пол ребенка без УЗИ
При невозможности определить пол с помощью УЗИ, прибегают к биопсии. Она предполагает взятие биологического материала путем проникновения под плодную оболочку. Важно понимать, что проведение инвазивных медицинских манипуляций с целью определения гендерной принадлежности ребенка нужно проводить исключительно в особых ситуациях. Это связано с тем, что данная процедура может привести к преждевременным родам.
Определить, будет мальчик или девочка на ранних сроках, можно, используя народные способы:
- по форме живота. Если он выпирает вперед, и его не видно сзади – мальчик;
- внешний вид, наличие большого числа пигментных пятен на лице говорит о беременности девочкой;
- темные соски свидетельствуют об ожидании рождения девочки.
Достоверность перечисленных признаков – невысока.
Типичные признаки проявления хромосомных отклонений
При наличии в семье разного рода генетических заболеваний возникает вероятность их унаследования ребенком. Существует ряд индикаторов, по которым можно определить болезнь. Такие признаки могут быть замечены после прохождения женщиной УЗИ-сканирования плода на 12-й неделе. К проявлениям патологий относят:
- несоответствие длины носовых костей и ТВП;
- неактивность плода;
- неправильный или медленный рост трубчатых костей;
- гипоксия;
- гиперэхогенность кишечника;
- увеличенный мочевой пузырь;
- киста головного мозга;
- киста пуповины;
- отечность в области спины и шеи;
- недоразвитость верхнечелюстной кости.
Что делать, если выявлены отклонения
При выявлении отклонений, поддающихся коррекции, важно начать своевременное лечение. Если курирующий гинеколог посчитает нужным, пациентку направляют на стационар.
Если же обнаруженная патология несовместима с жизнью, означает серьезную инвалидность или существенные дефекты внешности, важно принять взвешенное решение о сохранении или прерывании беременности. Все зависит от решения родителей. В подобных ситуациях рекомендуется обращение к опытным специалистам за психологической поддержкой.
Стоимость
Ценовая политика поликлиник и медицинских центров отличается друг от друга, как и уровень обслуживания.
В государственных учреждениях, где пациентка состоит на учете по беременности, все обследования выполняются бесплатно. В частных клиниках предлагается широкий выбор диагностических методик. Так, обычное трансвагинальное УЗИ стоит от 500 рублей, 3D- и 4D-сканирование – от 1000 рублей.
Цена зависит от следующих условий:
- ЗД-УЗИ при беременности на сроке 12 недель стоит немного дешевле, чем 4Д, но дороже, чем обычное;
- используемой аппаратуры, квалификации врачей, престижа клиники;
- дополнительных услуг, например, распечатки снимков ребенка или видеозаписи.
Что важно знать
Заболевания щитовидной железы все чаще встречаются в человеческой популяции, а особенно эта проблема актуальна для представительниц прекрасного пола, в силу некоторых особенностей их организмов:
- Более частых гормональных встрясок.
- Склонности ярко реагировать на переживания и стрессовые ситуации.
- Злоупотребления диетами, которые являются причинами нарушения обмена веществ.
Важно! Часто, на своих начальных стадиях, патологии щитовидной железы не дают яркой симптоматики, вынуждающей больных обращаться за помощью к медикам. Эти заболевания развиваются медленно, постепенно разрушая щитовидную железу.
Выявить их своевременно можно только при помощи инструментальных методов обследования. Врач, выполняя УЗИ или томограмму щитовидной железы, увидит несоответствие объема, структуры и линейных размеров органа их нормальным значениям, что позволит ему заподозрить определенное заболевание и своевременно начать борьбу за здоровье человека.
Строение
Данный внутрисекреторный орган по своему внешнему виду похож на бабочку и состоит из трех основных частей:
- Правой доли.
- Левой доли.
- Перешейка.
Интересно! Примерно у половины человеческой популяции имеется еще одна часть, — отросток, отходящий от перешейка,— пирамидальная доля.
Место расположения железы — передняя поверхность шеи в районе трахеи и боковые стенки гортани. При исследовании объема и линейных размеров органа, как правило, учитываются параметры его долей.
У девушек-подростков и молодых женщин щитовидка работает активно и редко их беспокоит. Однако, с возрастом, продукция гормонов падает.
Первыми признаками этого являются:
- Слабость при пробуждении.
- Нервозность без причины.
- Агрессивность.
При обследовании, даже пальпаторном, может быть выявлено увеличение объема щитовидной железы. Более точную картину продемонстрирует ультразвуковое обследование, цена которого доступна, а информативность, — достаточно высока.
Размеры органа
Нормальный объем щитовидной железы у женщин не превышает 18 см3. В случае отклонения от данной величины в большую сторону, можно заподозрить наличие разного рода воспалительных процессов, а также очагов узлообразования (см. Чем опасны узлы на щитовидной железе). Однако, у представительниц слабого пола размер железы может меняться и на фоне полного здоровья.
Причиной этого могут служить следующие случаи:
- Половое созревание (увеличение, затем — уменьшение до нормы).
- Беременность (увеличение, затем — уменьшение до нормы).
- Климакс (постепенное уменьшение).
С увеличением массы тела растут размеры органа.
Объем щитовидной железы, норма у женщин, таблица:
| Вес (кг) | Максимально допустимый объем (см3) |
| 50 | 15.50 |
| 60 | 18.70 |
| 70 | 22.00 |
| 80 | 25.00 |
| 90 | 28.40 |
| Более 100 | 32.00 |
У детей, не достигших шестнадцатилетия, объем щитовидной железы не должен превышать 15 см3. При этом разница по данному показателю между девочками и мальчиками ровесниками может составлять от 1 до 1.5 см3.
Нормальные объемы щитовидной железы для детей различных возрастных групп указаны в приведенной ниже таблице:
| Возраст (лет) | Объем органа (см3) |
| 6 | 4.00 – 5.50 |
| 7 – 8 | 6.00 – 7.00 |
| 9 – 10 | 7.50 – 9.00 |
| 11 | 9.00 – 10.00 |
| 12 | 10.50 – 12.00 |
| 13 | 12.50 – 14.00 |
| 14 | 14.50 – 15.00 |
| 15 | 15.50 – 16.00 |
До вхождения детей в подростковый возраст, объем щитовидной железы у представителей обоих полов примерно одинаковый, а вот после достижения двенадцатилетнего возраста, этот показателей у юных девушек растет быстрее, чем у парней.

УЗИ щитовидки
Данная методика дополнительных исследований является наиболее часто используемой для определения размеров железы.
УЗИ позволяет точно определить многие дополнительные параметры органа:
- Длину.
- Ширину.
- Объем.
- Толщину.
- Структуру.
Кроме того, ультразвуковое исследование щитовидки позволяет определить наличие и локализацию патологических очагов в тканях органа.
Некоторые особенности строения железы у женщин
Объем данного органа эндокринной системы у представительниц слабого пола не должен быть больше 18 см3. Когда женщина беременна, выработка гормонов щитовидной железы активизируется, для обеспечения чего объем органа возрастает в среднем на 1 см3.
Данный размер сохраняется в течении нескольких месяцев после рождения ребенка. Также некоторое увеличение объема щитовидки наблюдается у женщин, чьи железы имеют атипичное строение, — с, так называемой, дополнительной долей.
Интересно! Абсолютный размер желез у взрослых мужчин больше, чем у женщин. Однако, учитывая соотношение размеров органа к массе тела и росту, женская щитовидка занимает больший объем, чем мужская. Это оправдано необходимостью повышенной выработки гормонов во время менструаций, при беременности, рождении ребенка и выделении молока.
Расчет объема щитовидной железы производится по специальной формуле. Так как доли органа имеют эллипсоидную форму, то инструкция указывает, что его линейные параметры, — длина, ширина, высота перемножаются не только друг на друга, но и на специальный коэффициент, — 0.479.