Прививка Манту заключается в подкожном введении туберкулина – препарата неактивных туберкулезных микобактерий (палочек Коха). Для постановки пробы используется внутренняя поверхность предплечья.
Смысл исследования состоит в том, что после введения туберкулина к этому месту подтягиваются Т-лимфоциты, взаимодействовавшие с микобактериями туберкулеза, это провоцирует воспалительную реакцию в коже.
По размеру очага воспаления оценивают наличие или отсутствие реакции на туберкулезный возбудитель.
Если реакция есть, – значит, организм либо инфицирован, либо недавно привит (вакциной БЦЖ, содержащей микобактерии «бычьего» типа). Туберкулин является аллергеном, поэтому в предрасположенном к таким реакциям организме он может вызывать побочные действия. Перед его введением следует ознакомиться с противопоказаниями, и если они есть, использовать альтернативные методы диагностики для избегания побочных эффектов от прививки Манту.
Содержание:
- Сделали прививку: побочные эффекты и осложнения у ребенка
- Реакция после Манту — последствия у детей и взрослых
- Ребенок заболел, стал капризным, случился понос
- Дополнительные методы определения туберкулеза
- Полезное видео
К содержанию
Содержание
Сделали прививку: побочные эффекты и осложнения у ребенка
Дети впервые сталкиваются с пробой Манту в годовалом возрасте, поскольку более ранняя диагностика неинформативна в силу особенностей детского организма — повышенной кожной чувствительности младенцев.
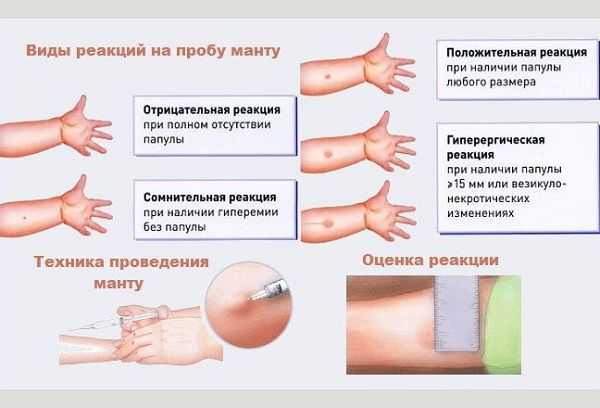
Оценку результата проводят через три дня после постановки пробы Манту. Папула (специфическое округлое уплотнение), образующаяся на месте введения туберкулина, может быть различных размеров:
- Отсутствует или имеет диаметр до 1 мм — расценивается как отрицательный результат, значит, в организме не выработаны антитела к туберкулину. В этом случае делают прививку против туберкулеза (БЦЖ);
- Папула размером от 2 до 4 мм свидетельствует о так называемой сомнительной реакции. Также трактуется покраснение без папулы;
- Как положительные расшифровываются реакции размером, превышающим 0,5 см, а точнее:
- 0,5-0,9 см — слабоположительная;
- 1,0-1,4 см — среднеположительная;
- 1,5-1,6 см — сильноположительная.
Детям такую процедуру проводят ежегодно вплоть до четырнадцатилетнего возраста.
При этом норма размера папулы различается и по возрасту ребенка:
- в годовалом возрасте — от 0,5 до 1 см;
- в двухлетнем возрасте (это пик иммунного ответа на туберкулин) — 0,8-1,6 см;
- после трех лет и до шести — не более 1 см;
- в шести-семилетнем возрасте реакция практически у всех отрицательна или сомнительна, так как к этому времени иммунный ответ ослабевает, детям в 7 лет делают повторно противотуберкулезную прививку;
- после вакцинации реакция в первые три года максимальна, а затем уменьшается, поэтому для семи-девятилетних детей нормальный размер папулы — 1,0-1,6 см, для 10-12-летних — 0,5-0,6, а в возрасте 13-14 лет реакция на туберкулин вновь снижается, поэтому результаты пробы отрицательны или сомнительны.
Фото 3. Именно против этих бактерий туберкулеза делается прививка Манту.
Взрослым такую диагностику проводят реже. Для этого должны быть показания в виде контакта с туберкулезными больными или необходимость повторного проведения противотуберкулезной прививки.
Кроме того, так определяют туберкулез в активной форме. У взрослых этот тест довольно достоверен, так как после четырнадцатилетия практически никого не ставит Манту, а значит, иммунный ответ может быть обусловлен только заражением.
При этом реакция у взрослых та же, что и у детей — папулообразование в месте где поставили Манту. Размеры папул при отрицательной или сомнительной реакции такие же, а вот в случае инфицирования организма туберкулезной палочкой слегка отличаются:
- 0,5-1,7 см — реакция положительная;
- > 2,1 см — заболевание в активной форме.
К содержанию
Полезное видео
Так почему же стоит относиться к пробе Манту осторожно? Подробное объяснение с точки зрения официальной науки рисков, возникающих при прививании человека и частых ошибок медицинской диагностики по определению наличия болезни.
Оцени статью:
Средняя оценка: из . Оценили: читател.
Поделись с друзьями!
Аллергические реакции как ответ на Манту
Побочные эффекты, которые может вызвать проба Манту, вызываются туберкулином, реже — фенолом. К ним относятся:
- повышение температуры, иногда до критических значений (выше 39 градусов), кашель, насморк;
- пищеварительные расстройства: запор или диарея, рвотные позывы;
- астенические реакции: головная боль, головокружения, общее плохое самочувствие;
- лихорадка, озноб;
- дерматические реакции: высыпания на коже, покраснения, отёчность некоторых участков;
- зуд, покраснение, болевые ощущения в области введения препарата.
Всё это признаки аллергии, и появление одного или нескольких из этих симптомов в любом сочетании, является поводом для обращения к педиатру. Однако в подавляющем большинстве случаев аллергическая реакция у ребенка развивается, если не учтены противопоказания к проведению пробы или не соблюдались правила поведения после ее введения. Кроме того, Манту ставят в учебных учреждениях осенью, в период обострения простудных заболеваний. Если у ребенка уже есть вирусная или другая инфекция, то кашель, насморк и температура могут быть проявлениями простуды, а не реакцией на диагностику. В большинстве случаев отзывы родителей, у которых ребенок заболел после Манту, говорят не о вреде пробы, а о том, что были не соблюдены правила проведения.
Абсолютные противопоказания к проведению
Чтобы не получить в качестве реакции на Манту осложнения, нужно понимать, в каких случаях проведение пробы недопустимо. Игнорировать противопоказания — значит, с большой долей вероятности получить аллергическую реакцию.
Нельзя ставить пробу, если у ребенка есть:
- дерматит, кожные заболевания любой этиологии;
- хронические заболевания в острый период;
- простудные и инфекционные заболевания, протекающие на момент проведения пробы;
- наличие любых аллергических реакций, уже имеющихся на момент диагностики;
- врождённые и приобретенные тяжелые неврологические заболевания, поражения головного мозга или периферической нервной системы;
- наличие тяжелых генетических патологий.
Проба Манту: делать или нет
Очевидным доводом в пользу проведения туберкулиновой пробы была и остаётся эпидемиологическая обстановка по туберкулезу в России. В отсутствие у ребенка противопоказаний манту проводить нужно. Если у вашего ребенка нет прививки БЦЖ, то он находится в группе риска, и Манту поможет на ранней стадии выявить опаснейшее заболевание туберкулез.
Чтобы проба не привела к развитию побочных эффектов и аллергии, соблюдайте несколько простых правил.
- Накануне пробы исключите из рациона потенциально аллергенные продукты.
- Если у ребенка есть какая-либо аллергия, необходимо давать ему антигистамины, они не влияют на реакцию Манту. Перед проведением пробы можно проконсультироваться с педиатром на предмет увеличения дозы антигистаминных препаратов, чтобы исключить нежелательную реакцию.
- Необходимо провести с ребенком беседу по правилам поведения после проведения процедуры. Нужно объяснить, что нельзя подвергать место инъекции воздействию воды, трению, не нужно чесать, трогать, тереть, ковырять.
Отказ от проведения туберкулиновой инъекции означает для родителей неизвестность относительно наличия или отсутствия у их ребенка опасного заболевания. Заражение туберкулезом может произойти где и когда угодно, а лечение тем эффективнее, чем раньше оно начато.
Аллергические реакции как ответ на Манту
Побочные эффекты, которые может вызвать проба Манту, вызываются туберкулином, реже — фенолом. К ним относятся:
- повышение температуры, иногда до критических значений (выше 39 градусов), кашель, насморк;
- пищеварительные расстройства: запор или диарея, рвотные позывы;
- астенические реакции: головная боль, головокружения, общее плохое самочувствие;
- лихорадка, озноб;
- дерматические реакции: высыпания на коже, покраснения, отёчность некоторых участков;
- зуд, покраснение, болевые ощущения в области введения препарата.
Всё это признаки аллергии, и появление одного или нескольких из этих симптомов в любом сочетании, является поводом для обращения к педиатру. Однако в подавляющем большинстве случаев аллергическая реакция у ребенка развивается, если не учтены противопоказания к проведению пробы или не соблюдались правила поведения после ее введения. Кроме того, Манту ставят в учебных учреждениях осенью, в период обострения простудных заболеваний. Если у ребенка уже есть вирусная или другая инфекция, то кашель, насморк и температура могут быть проявлениями простуды, а не реакцией на диагностику. В большинстве случаев отзывы родителей, у которых ребенок заболел после Манту, говорят не о вреде пробы, а о том, что были не соблюдены правила проведения.
Абсолютные противопоказания к проведению
Чтобы не получить в качестве реакции на Манту осложнения, нужно понимать, в каких случаях проведение пробы недопустимо. Игнорировать противопоказания — значит, с большой долей вероятности получить аллергическую реакцию.
Нельзя ставить пробу, если у ребенка есть:
- дерматит, кожные заболевания любой этиологии;
- хронические заболевания в острый период;
- простудные и инфекционные заболевания, протекающие на момент проведения пробы;
- наличие любых аллергических реакций, уже имеющихся на момент диагностики;
- врождённые и приобретенные тяжелые неврологические заболевания, поражения головного мозга или периферической нервной системы;
- наличие тяжелых генетических патологий.
Проба Манту: делать или нет
Очевидным доводом в пользу проведения туберкулиновой пробы была и остаётся эпидемиологическая обстановка по туберкулезу в России. В отсутствие у ребенка противопоказаний манту проводить нужно. Если у вашего ребенка нет прививки БЦЖ, то он находится в группе риска, и Манту поможет на ранней стадии выявить опаснейшее заболевание туберкулез.
Чтобы проба не привела к развитию побочных эффектов и аллергии, соблюдайте несколько простых правил.
- Накануне пробы исключите из рациона потенциально аллергенные продукты.
- Если у ребенка есть какая-либо аллергия, необходимо давать ему антигистамины, они не влияют на реакцию Манту. Перед проведением пробы можно проконсультироваться с педиатром на предмет увеличения дозы антигистаминных препаратов, чтобы исключить нежелательную реакцию.
- Необходимо провести с ребенком беседу по правилам поведения после проведения процедуры. Нужно объяснить, что нельзя подвергать место инъекции воздействию воды, трению, не нужно чесать, трогать, тереть, ковырять.
Отказ от проведения туберкулиновой инъекции означает для родителей неизвестность относительно наличия или отсутствия у их ребенка опасного заболевания. Заражение туберкулезом может произойти где и когда угодно, а лечение тем эффективнее, чем раньше оно начато.
Побочные эффекты и осложнения
Несмотря на то, что применяется туберкулин уже довольно давно, его механизм действия остается не совсем понятным. На самом деле до сих пор непонятно как туберкулин взаимодействует с иммунной системой человека. С одной стороны токсином не является, а с другой стороны и антигеном его не назовешь, ведь он не способен вырабатывать антитела. Но большинство специалистов приходят к мнению, что туберкулин является неполноценным антигеном.
Чтобы внести полную ясность, стоит понимать, что туберкулин не содержит в себе именно палочку Коха. Он содержит в себе только продукты ее жизнедеятельности с некоторыми добавками. Например, в препарате можно встретить хлорид натрия, фосфатный буферный раствор, стабилизатор Твин-80 и фенол.
Возможные побочные последствия:
- самым частым побочным явлением у детей на прививку Манту являются аллергии;
- у многих детей поднимается температура тела, появляется озноб, головокружения, тошнота, рвота;
- реже могут проявляться аллергический отек, астма и сильный зуд в области укола.
Но прививка Манту имеет весьма немалый список противопоказаний. Среди них: соматические заболевания, хронические инфекционные, астма, эпилепсия. Не рекомендуется проводить укол человеку, имеющего весьма много аллергических реакций различного генеза.
Нельзя проводить Манту в одно и тоже время с другими вакцинами. Если делать реакцию Манту наряду с другими вакцинами – результат может быть ложноположительным. Чаще всего введение туберкулина разрешается спустя один месяц после другого вида вакцинации. А с такими вакцинами как от кори и краснухи необходимо увеличивать интервал до полутора месяца.
Стратегии вакцинации
После инфицирования взрослые люди и дети становятся источником патогенных вирусных частиц на протяжении 14 суток до возникновения симптоматики и 21 дня после. При этом отмечается выделение вируса краснухи с уриной, каловыми массами. Однако особую опасность представляют новорожденные с врожденной краснухой. В подобных случаях вирус остается в организме ребенка до 12 месяцев, на протяжении которых дети способны инфицировать окружающих.
Важно! Поголовная вакцинация против краснухи населения позволит полностью исключить вирусную инфекцию из перечня заболеваний, способных поразить человека. Данный метод позволил победить смертельно опасное заболевание – черную оспу.
Поэтому сотрудниками Всемирной организации здравоохранения (ВОЗ) были разработаны 3 эффективные стратегии. Они направлены на снижение риска развития синдрома врожденной краснухи, циркуляции вирусных частиц в человеческой популяции. Выделяют такие тактики:
- Проведение вакцинации против краснухи у девочек в подростковом возрасте, пациенток репродуктивного возраста. Это позволяет сформировать устойчивую защиту против вирусной инфекции, полностью предотвратить развитие опасного синдрома у новорожденных.
- Прививки от краснухи проводятся у детей до 1 года, подростков, людей репродуктивного возраста (до 40 лет). Для полной ликвидации инфекции потребуется поголовная иммунизация населения в течение 15-20 лет.
- Вакцинация от краснухи в детском и подростковом возрасте (12 месяцев, 6-7 лет, 14-15 лет). Данная тактика направлена на ликвидацию циркуляции вируса в течение 20-30 лет.
Виды вакцинных препаратов
Вакцина против краснухи создана на основе ослабленных вирусных частиц. После инъекции возбудитель поступает в кровяное русло, вызывая развитие стертой симптоматики инфекции. Также вакцинация запускает иммунный ответ организма на поступление инородных тел. Как результат активно вырабатываются антитела против краснухи.
Важно! Вакцинация предотвращает возникновение инфекционного процесса при проникновении возбудителя краснухи в организм привитых людей.
Прививку от краснухи делают с использованием следующих вакцинных средств:
- Комбинированные (бельгийский Приорикс, американская MMR). Препараты включают в себя несколько видов ослабленных вирусов. Это позволяет сформировать у пациента иммунитет сразу против нескольких инфекций. Вакцины против кори, краснухи и паротита широко применяют для создания иммунитета у детей и женщин, планирующих беременность. Недостаток – высокая реактогенность, поэтому прививка нередко провоцирует развитие побочных реакций;
- Однокомпонентные: Эрвевакс (Англия), Рудивакс (Франция), Вакцина против краснухи живая (Россия). Препарат создан на основе только ослабленных живых вирусных частичек краснухи. Прививка переносится легко, редко провоцирует развитие побочных эффектов. Моновалентная вакцина от краснухи используется в основном у взрослых, для проведения экстренной вакцинации.
Многие родители стараются делать детям отдельно прививку от краснухи, кори и эпидпаротита, обосновывая свой выбор низким риском появления побочных эффектов. Но это мнение является ошибочным. В подобных ситуациях нагрузка на иммунную систему лишь повышается, ведь при каждом введении вакцины организм испытывает стресс. Поэтому на территории высокоразвитых государств широко используются комбинированные препараты для иммунизации.
Особенности вакцинации
Перед любой иммунизацией каждый ребенок в обязательном порядке проходит осмотр у педиатра. Это позволит исключить проведение вакцинации больному пациенту. Прививка от краснухи вводится внутримышечно. Детям до 12 месяцев инъекция ставится в бедро, пациенту старше 6 лет – в плечо или под лопатку. Манипуляция проводится в процедурном кабинете районной поликлиники.
Важно! Прививку от краснухи нельзя делать в ягодичную мышцу. В данной области хорошо развита подкожно-жировая клетчатка, которая снизит скорость всасывания вакцины. Также существует возможность повреждения седалищного нерва.
Вакцинацию от краснухи нужно проводить с учетом таких правил:
- Иммунизация должна проводиться специально обученным медицинским персоналам в асептических условиях;
- Введение вакцины от краснухи проводится одноразовым стерильным шприцем, который обладает тонкой иглой со скошенным срезом;
- Перед процедурой медсестра должна внимательно осмотреть вакцинный препарат. Если цвет вакцины от краснухи изменился, то суспензию вводить запрещено;
- Ампулу с вакцинным препаратом обрабатывают антисептиком, вскрывают непосредственно перед инъекцией;
- Кожу на ноге или руке следует обработать стерильным тампоном, предварительно смоченным в антисептическом препарате;
- Далее вводят вакцину против краснухи, место инъекции повторно обрабатывают антисептиком.
Достаточно часто родители отказываются от прививки от краснухи, потому что опасаются развития побочных реакций после вакцинации. Однако данный вакцинный препарат легко переносится, практически не вызывает осложнений. При этом стоит учитывать, что эффективность иммунизации достигает 95%. А соблюдение перечисленных требований позволит снизить риск инфицирования места укола, выраженность местных побочных эффектов.
График вакцинации
Согласно рекомендациям ВОЗ, на территории России используют следующий график вакцинации:
- Первую прививку от краснухи проводят детям до 12 месяцев (на территории прочих развитых государств – 9-15 месяцев);
- Вторую прививку от краснухи детям ставят в 6-7 лет. Две вакцинации помогают сформировать надежный иммунитет против инфекции до периода полового созревания;
- Ревакцинация проводится у детей-подростков в 13-15 лет.
Если женщина планирует беременность, то рекомендуют сделать дополнительную прививку против краснухи, если с момента предыдущей вакцинации прошло более 5 лет.
Важно! Определить наличие иммунитета к краснухе позволяет исследование крови на наличие антител к инфекционному заболеванию. Их отсутствие свидетельствуют о необходимости повторной иммунизации.
Важно помнить, что выраженность иммунного ответа к поступлению в организм вируса краснухи неодинакова, определяется индивидуальными особенностями. И длительность защиты от вирусного заболевания может варьировать от 5 до 40 лет. Поэтому сотрудники ВОЗ рекомендуют ставить взрослым прививку от краснухи каждые 10 лет.
Возможные побочные эффекты
У детей прививка от краснухи редко приводит к развитию побочных реакций, если ребенок абсолютно здоров, были соблюдены основные правила вакцинации. Во взрослом возрасте вакцинация переносится тяжелее – повышается риск возникновения нежелательной симптоматики.
У пациентов всех возрастных групп иммунизация может привести к следующим побочным эффектам:
- Покраснение и болезненность места инъекции. Возможно увеличение лимфатических узлов, которые расположены в зоне, прилегающей к месту укола (подмышечная область, шея);
- Слабость, незначительное повышение температуры, признаки общей интоксикации;
- Боли в суставах у детей старшего возраста.
Перечисленная симптоматика не требует специальной терапии. Достаточно редко приходится использовать обезболивающие и антипиретические препараты.
Если вакцинация проводится без учета противопоказаний, то возможно развитие таких состояний:
- Появление небольших пятен красного или фиолетового цвета – розеол. Сыпь не требует назначения противовирусных средств, проходит самостоятельно за 3-4 дня;
- Аллергические реакции: крапивница, ангионевротический отек;
- Развитие краснухи, если иммунизация проводится пациенту с выраженным иммунодефицитом.
Нужна ли иммунизация взрослым?
Прививка против краснухи рекомендована всем женщинам, достигшим репродуктивного возраста, если они ранее не болели вирусной инфекцией. Это позволит снизить риск развития тяжелых пороков развития у плода. Если у государства имеется финансовая возможность, то вакцинацию рекомендуют проводить у мужчин младше 40 лет. Это необходимо для снижения циркуляции возбудителя инфекции в популяции.
Важно! Прививки от краснухи, которые ставят мужчинам репродуктивного возраста, позволяют обезопасить от инфицирования контактирующих с ними женщин и детей.
На территории России прививка от краснухи взрослым проводится в возрасте 22-30 лет, когда большинство женщин стремится родить детей. К тому же у таких пациентов иммунитет после последней иммунизации в подростковом возрасте может ослабнуть. Поэтому женщинам необходима дополнительная защита. Прививка от краснухи помогает сформировать иммунитет на предстоящие10 лет.
Важно! В дальнейшем иммунизация выпадает на 33-39 лет. Вакцинацию не проводят, потому что пациентки данного возрастного диапазона редко рожают.
Вакцину от краснухи следует использовать у следующих групп населения, которые не прошли иммунизацию в детстве:
- Учащиеся колледжа и студенты;
- Сотрудники медицинских учреждений;
- Пациенты, которые часто путешествуют;
- Женщины, возраст которых находится в пределах 20-35 лет.
Опасность краснухи для беременных
 Особую опасность инфекционное заболевание представляет для беременных женщин. Будущая мама переносит инфекцию легко, однако у 80% пациенток внедрение вируса краснухи провоцирует тяжелые аномалии развития у плода. При этом исход заболевания определяется сроком беременности.
Особую опасность инфекционное заболевание представляет для беременных женщин. Будущая мама переносит инфекцию легко, однако у 80% пациенток внедрение вируса краснухи провоцирует тяжелые аномалии развития у плода. При этом исход заболевания определяется сроком беременности.
Наибольшую опасность представляет инфицирование женщины на сроке до 12 недель, когда происходит закладывание жизненно важных органов у плода. В подобных случаях развиваются пороки, несовместимые с жизнью. Поэтому беременность заканчивается отторжением плода и выкидышем.
Если инфицирование произошло после 20 недели беременности, то возможно несколько вариантов событий:
- Рождение полноценного ребенка. Это возможно только при своевременном и действенном лечении матери. Однако у новорожденного возможно развитие синдрома врожденной краснухи;
- Возникновение пороков развития. У младенца могут быть проблемы с сердцем, патологии нервной системы, заторможенность психического развития, поражения слухового и зрительного аппарата. Некоторые новорожденные дети умирают от осложнений в течение 1 месяца после родов.
Как вести себя до и после вакцинации?
Специальной подготовки к иммунизации не требуется. Однако чтобы реакция на прививку от краснухи не была интенсивной, врачи рекомендуют придерживаться таких рекомендаций:
- При склонности к аллергии следует за 2-3 дня перед инъекцией принимать антигистаминные препараты в возрастной дозировке;
- Часто болеющим детям показан прием общеукрепляющих средств за 7-10 суток до прививки. Это поможет снизить риск развития вторичной инфекции или обострения хронических патологий;
- Перед уколом не рекомендуют плотно завтракать;
- Если ребенок принимает витамин Д, то следует приостановить лечение за 3-4 дня до вакцинации. Терапию возобновляют спустя 5-6 суток.
После прививки не рекомендуют сразу покидать поликлинику. Врачи советуют оставаться на территории медицинского учреждения в течение 30 минут, чтобы персонал смог своевременно оказать помощь при развитии аллергии. При отсутствии температуры после прививки разрешены прогулки. Однако в течение нескольких дней необходимо избегать мест большого скопления народа, чтобы предотвратить контакты с инфицированными людьми.
Важно! Если ребенок посещает детский сад, то после прививки рекомендуют несколько дней посидеть дома.
После иммунизации не следует вводить в рацион новые продукты питания, чтобы избежать развития аллергической реакции. Питаться нужно дробно, избегая перееданий, употребления в пищу жирных продуктов. Следует пить больше жидкости (кисели, чистая вода, травяные чаи). Это позволит улучшить самочувствие пациента, будет способствовать быстрой эвакуации из организма токсических веществ.
Важно! Взрослым придется воздержаться от употребления алкоголя на протяжении 7 дней после иммунизации. Ведь алкогольные напитки будут препятствовать выработке иммунитета.
Противопоказания к иммунизации
От вакцинации рекомендуют отказаться в следующих ситуациях:
- Наличие в анамнезе осложнений после введения предыдущих вакцинных препаратов;
- Аллергия на Неомицин, аминогликозиды и прочие компоненты вакцины в анамнезе;
- Любое иммунодефицитное состояние (ВИЧ, онкопатологии, тяжелые патологии крови, тромбоцитопения);
- В период вынашивания ребенка;
- Женщинам во время лактационного периода;
- Острые инфекционные процессы или рецидив хронических патологий. Вакцинацию откладывают до полной нормализации самочувствия, устранения симптоматики;
- На фоне использования кортикостероидов, химиотерапии и прочих препаратов, которые вызывают иммунодепрессивное действие;
- Переливание крови на протяжении нескольких месяцев перед проведением вакцинации;
- Период восстановления после тяжелых операций;
- Проведение иммунизации в течение 3-4 недель.
Молодые родители нередко задаются вопросом, необходимы ли прививки против краснухи. Любой врач подтвердит, что иммунизация является важным и нужным процессом. Она позволяет защитить ребенка и взрослого от инфицирования опасными заболеваниями, снизить циркуляцию возбудителя краснухи в популяции.
(2 оценок, среднее: 4,00 из 5)
Загрузка…
Опубликовано
График прививок БЦЖ
В РФ придерживаются следующего графика вакцинации от туберкулеза:
- в течение первой недели жизни младенцев;
- при достижении 7 лет;
- в возрасте 14 лет.
В нашей стране прививочный укол ставят всем только появившемся на свет деткам. Принято считать, что данная мера применяется для всех родившихся детей только в государствах, где ситуация с туберкулезом обстоит остро. Если родители возражают, они могут воздержаться от введения вакцины. В европейских странах укол ставят младенцам, входящим в группу риска. Первую прививку делают на 3-4 сутки жизни малютки. Здесь он находится под наблюдением врачей. Поэтому проще отследить и нейтрализовать любую отрицательную реакцию.
Детей школьного возраста, достигших 7, 14 лет прививают не всех, выборочно. Чтобы определить необходимость иммунологического укола, детям вводится инъекция Манту. Реакция нужна для того, чтобы подтвердить или опровергнуть диагноз туберкулез. Результаты Манту становятся известны спустя 72 часа. Доктор измерит размер папулы и определит, когда нужно ставить прививку. Вакцину БЦЖ в 7 и 14 лет вводят при условии отрицательной реакции Манту.
БЦЖ и БЦЖ М — есть ли разница?
Существует две разновидности прививок:
Загрузка…
- БЦЖ;
- БЦЖ-М.
Первый вариант используется в процессе вакцинации доношенных детей. Второй вариант — для недоношенных деток и тех младенцев, кому прививку ставят уже в поликлинике, спустя определенное время после выписки. Отличие между вакцинами в том, что БЦЖ-М содержит только половину бактерий, входящих в стандартную дозу БЦЖ. Вакцина БЦЖ М предназначается для мягкого воздействия, но по своей эффективности она практически, ни в чем не уступает обычной. Ее можно применять в ряде случаев, когда использование основного вида вещества находится под запретом.
Какая должна быть нормальная реакция на прививку БЦЖ у ребенка?
После БЦЖ родителей волнует вопрос, прививка протекает нормально или с осложнениями? По каким факторам можно самостоятельно это определить. Итак, место введения вакцины, выглядит как округлый рубец, достигающий в диаметре 1 см. При нормальном развитии событий он белого цвета, а спустя срок в несколько месяцев, при корректном уходе, вовсе заживает, оставляя после себя маленький шрам, инфильтрат.
Наряду с этим, типичными считаются следующие ощущения и явные процессы:
- покраснение места укола, участок вокруг немного воспален;
- легкое нагноение, даже нарыв — не волнуйтесь, это тоже типичная реакция;
- плечо чешется, имеется небольшой зуд;
- припухлость в границах укола, не распространяющаяся на все плечо;
- иногда бывает повышение температуры (при отметке на градуснике более 38 C, проконсультируйтесь с педиатром).
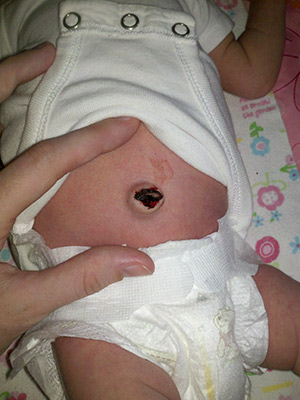
Все указанные симптомы относятся к нормальным. Дело в том, что место вакцинации затягивается, а организм борется с чужеродным телом. В результате он выработает иммунитет и станет сильнее. Внимание, если место введения вакцины кровит — обратитесь к доктору, так не должно быть. После введения вакцины след от инъекции может отсутствовать – значит, иммунная защита от туберкулеза не сформировалась. Вакцина сработала не эффективно. Тогда нужна повторная прививка, но при наличии отрицательной реакции Манту. Либо следует дождаться следующего прививания, назначаемого в семилетнем возрасте.
Какие могут возникнуть осложнения после прививки?
Осложнения БЦЖ имеют различный характер. Вот наиболее распространенные последствия:
- холодный абсцесс (если препарат введен подкожно, а не внутрикожно; осложнение проявляется спустя 1-1,5 месяца после укола, необходимо хирургическая операция);
- обширная язва в месте укола свыше 10 мм в диаметре (следовательно, у ребенка повышенная чувствительность к составляющим препарата; назначается местная терапия с занесением информации в медкарту);
- воспаление лимфоузла (начинается, когда микробактерии попали в лимфоузлы; требуется экстренное вмешательство, если диаметр лимфоузала увеличился на 1 см и более);
- келоидный рубец (реакция дермы на прививку; рубец — это красная, набухшая кожа в месте укола; значит БЦЖ повторно делать нельзя);
- генерализованная БЦЖ-инфекция (тяжелая степень осложнения, которая вызывается сложными иммунными отклонениями у ребенка; этот недуг поражает редко, на 1 млн привитых один заболевший);
- остеит ( туберкулез кости, развивается спустя полгода, два года после укола; заболевание свидетельствует о серьезных патологиях иммунитета ребенка; диагноз остеит выносят одному ребенку на 200 тыс детей, получивших препарат).
В роддоме перечисленные проблемы нельзя обнаружить. Они проявляются позднее. Мамам и папам необходимо самостоятельно наблюдать за обратной реакцией маленького организма и как следует ухаживать за малышом. При должном уходе сложности возникают весьма нечасто. Берегите своих деток, их здоровье в ваших руках.
Противопоказания к вакцинации
Имеются противопоказания, при которых прививку не делают:
- стандартную вакцину БЦЖ не ставят недоношенным детям (это детки, родившиеся с весом менее 2,5 кг);
- в случае иммунодефицита;
- если у ребенка внутриутробные инфекции, гемолитическая болезнь, гнойно-септические заболевания.
Запрещено проводить прививание при наличии кожных инфекций, недоброкачественных образований, отклонениях в нервной системе. Иными словами, нужно, чтобы ребенок на этот момент ничем не болел. Ребенку не ставят БЦЖ, если у его матери спид. Прививку по достижении семилетнего возраста не ставят повторно, если были отмечены серьезные осложнения в младенчестве. Родителям нужно знать, что в день прививания от туберкулеза младенцу нельзя ставить еще одну прививку. Это запрещено. Будьте внимательны и осмотрительны в этом вопросе.
БЦЖ — нужна ли эта прививка?
Туберкулез, особенно, когда болеют дети, довольно грозное заболевание. Родители помните, подписывая отказ от прививки, вы лишаете своего ребенка права на защиту от тяжелой инфекции! Безусловно, сегодня ведутся дискуссии на тему, чего больше в прививке: пользы или вреда для здоровья.
Выделим следующие положительные моменты:
- малое число последствий;
- осложнения — это большая редкость;
- минимум ухода за местом укола (купаться и намочить БЦЖ можно, нельзя расцарапывать и чем-либо смазывать);
- значительно понижает риск заражения туберкулезом;
- если инфицирование случилось, то болезнь протекает в более легкой форме;
- предотвращает летальный финал при туберкулезе.
Родители вправе решать, прививать ребенка или нет. Но не принимайте быстрых решений. Сначала проконсультируйтесь со специалистами. Нужно тщательно взвесить все плюсы и минусы. Туберкулез — страшное заболевание, уносящее огромное количество жизней. В последние десятилетия им чаще стали болеть дети. Берегите себя и своих близких, здоровья вам!
Загрузка…
Побочные действия и осложнения при исследовании
Медицине достоверно неизвестно как туберкулин взаимодействует с иммунитетом, но врачи утверждают, что он безопасен. Так, например, при сомнительном результате, повторная проба делается по истечении 3 месяцев. Это связано с усилением реакции на вакцину.
Препарат содержит очищенный туберкулин, фосфатные и хлоридные растворы и консерванты. Негативные последствия Манту обусловлены комбинацией этих веществ.
Побочные эффекты:
- Аллергия – крапивница, отёк слизистых, лица, кожный зуд. Тест считается безрезультатным, т.к. определить на что среагировал организм не представляется возможным. Осложнения после Манту в виде аллергии у ребенка могут наблюдаться не только в месте введения вакцины, но и на любом участке тела. Это самое распространенное отрицательное проявление тестирования.
- Лимфаденит – воспаление лимфоузлов под мышками, в паху, под челюстью. Наблюдается гипертермия, отёк, боль в месте воспаления.
- Лимфангоит – воспаление лимфососудов. Увеличение температуры, болевые ощущения, покраснение кожи над воспалением. Может развиться инфильтрация.
- Местные реакции – головная боль, тошнота, рвота, запор, отсутствие аппетита, быстрая утомляемость, сонливость. Возможно увеличение температуры тела в первые два дня до 40ºС. Педиатры утверждают, что такие проявления не влияют на результат пробы.
- Кожные высыпания с неустановленной этиологией.
Если Манту осложнения проявляются в таких формах, то необходимо вызвать специалиста для устранения последствий.
Любая реакция заносится в прививочный сертификат для дальнейшего наблюдения и исключения нежелательных проявлений. Детям, у которых выявлены нежелательные реакции на Манту, проверка проходит при помощи альтернативных методов исследования.
Причины негативных реакций на детский организм
Если у ребенка слабый иммунитет, то вероятность побочных действий возрастает. Однако существуют причины, которые способны вызвать нежелательные последствия у здорового ребенка.
- Несоблюдение противопоказаний.
- Индивидуальная непереносимость компонентов препарата.
- Ребёнка не осмотрел врач. Недавно перенесенное или вялотекущее инфекционное заболевание может спровоцировать отрицательные реакции. Ребёнка может рвать, а также могут появиться головные боли, которые усиливаются к вечеру.
- Ребёнок расчесал Манту или натёр мочалкой.
- Некачественная вакцина – нарушение технологии производства.
- Ошибка при проведении инъекции. Неквалифицированный или безответственный медицинский персонал может не соблюсти правил проведения реакции Манту. Нарушив стерильность, не правильно рассчитав дозировку, тем самым подвергнув здоровье ребенка опасности. Несоблюдение сроков годности.
- Инъекция введена неправильно. Необходимо знать, что проба вводится внутрикожно. Если на месте Манту выступила кровь сразу после инъекции, то результат будет ложным. Повторная проба возможна через год.
- Нарушение температурного режима при транспортировке или хранении препарата. Температура должна быть в рамках от +2ºС до +8ºС. Препарат годен на протяжении 2 часов поле вскрытия ампулы.
При выявлении негативных реакций, хронической аллергии или непереносимости компонентов вакцины, в целях избежания негативных реакций рекомендуется проводить диаскинтест. Это тестирование выявляет вирулентные штаммы микобактерий, провоцирующих туберкулез.
Зачем нужна проба?
Важно понимать, что Манту – не прививка, но знать, для чего ее делают, все же стоит. Реакция на наличие антител к туберкулезной палочке проверяется с целью диагностики туберкулеза. Это делается с целью выявления заболевания на ранней стадии и недопущения возникновения эпидемии. Передача туберкулеза происходит воздушно-капельным путем, а потому во время посещения учебных учреждений необходимо периодически проверять детей на носительство палочки Коха.
Непосредственно после рождения, чаще всего на третьи сутки, ребенку проводят прививку БЦЖ, в состав которой входят живые, но ослабленные палочки Коха. В ходе данной вакцинации организм должен выработать иммунитет против туберкулеза. Это не значит, что малыш не в состоянии заразиться, но снижается вероятность тяжелой формы заболевания.
Впервые проверку на наличие отзыва на туберкулин делают в годовалом возрасте. Если предварительная вакцинация прошла успешно, то антитела будут выделяться. А потому отсутствие видимых покраснений является таким же негативным результатом, как и гиперергическая реакция.
В чем основные плюсы диагностики:
- Манту позволяет выявить возбудителя заболевания в организме ребенка.
- Проверяется необходимость ревакцинации БЦЖ.
Родителям важно понимать, что проба не несет опасности для здоровья малыша. Это только метод диагностики, который необходим в первую очередь для врача, чтобы оценить состояние здоровья ребенка.
Важно! Наличие положительной пробы Манту – не повод для паники. При отсутствии сопутствующих симптомов нет необходимости назначать противотуберкулезную терапию.
Что такое реакция Манту?
Под реакцией Манту подразумевают инъекционное введение туберкулина подкожно. Это делается с целью определения отзыва иммунной системы на антигены туберкулеза. Определенная концентрация туберкулина считается безопасной для введения в организм. Под толщей кожи после введения образуется инфильтрат, куда устремляются антитела крови. Именно количество Т-лимфоцитов, которые пытаются бороться с микобактериями, и определяет степень иммунного ответа.
Ответ организма на антиген является стандартной реакцией. На месте прокола образуется затвердение, наблюдается отечность и местное повышение температуры. Данное явление называется папулой. Именно по внешним характеристикам последней и определяется состояние иммунитета ребенка. В зависимости от размера папулы медработник может сделать вывод о том, является ли человек носителем заболевания и есть ли у него какой-либо иммунный ответ по отношению к возбудителю туберкулеза.
Такого понятия, как прививка Манту не существует. Вакцинация предполагает, что после введения препарата у человека формируется иммунитет к возбудителю заболевания, как при проведении —прививки от столбняка—. С пробой Манту такого не происходит. Это диагностический метод, который позволяет выявить иммунный отзыв.
Процедура подкожного введения туберкулина практически безболезненна и обычно не вызывает непредвиденных осложнений. Однако есть некоторые факторы, способные повлиять на результаты. Есть несколько правил, которых лучше придерживаться после проведения диагностической процедуры.
После пробы Манту:
- Не стоит обрабатывать место укола моющими средствами, это способно смазать результаты.
- Нет необходимости обрабатывать папулу антисептиками, реакция может полностью отсутствовать.
- Избегать контакта с сильными аллергенами, иммунный ответ в данном случае усилится.
Многих родителей интересует можно ли мочить Манту. Не стоит избегать контакта с водой полностью, но длительно подвергать место прокола ее воздействию все же не стоит.
График вакцинации
Существует определенный график вакцинации против туберкулеза, которого чаще всего придерживаются педиатры. Но бывают случаи, когда прививки делаются не по графику, чаще всего это происходит при наличии хронических заболеваний у малыша, которые ослабляют иммунитет, например, при анемии. В таких случаях вакцинацию производят в индивидуальном порядке и под контролем специалистов.
Как производится введение вакцины и контроль над состоянием иммунитета:
- В течение недели после появления на свет малышу вводят вакцину БЦЖ, которая способствует выработку иммунитета против туберкулеза.
- Согласно календарю прививок, каждый год производится введение туберкулина и отслеживается реакция организма на палочку Коха.
- Если у ребенка реакция только усиливается с каждым годом, либо в семье есть инфицированные люди, то проба может проводиться чаще, до трех раз в год.
При неадекватном отзыве на пробу или необходимости более глубокой диагностики используются другие методы определения туберкулезного статуса ребенка. Диаскин тест – хорошая альтернатива Манту, давайте подробнее разберемся, что это.
Диаскин тест вводится подкожно, как и туберкулиновая проба. Это препарат, который был изобретен значительно позднее пробы Манту, а потому имеет меньшее количество противопоказаний и является более информативным. Именно этот тест позволяет определить наличие латентной формы туберкулеза у ребенка, которая способна при определенных обстоятельствах перерасти в серьезное заболевание. В таких случаях необходимо превентивное лечение, которое замедлит рост туберкулезной палочки. Обычно данная методика используется с восьмилетнего возраста. Перед проведением Диаскин теста целесообразен прием антигистаминных препаратов.
Способ и место проведения пробы Манту
Несмотря на то, что реакция Манту обычно хорошо переносится, ее проведение необходимо назначать не ранее, чем через месяц после плановой прививки. Особенно это касается комплексных вакцин, которые создают серьезную нагрузку на иммунитет, например, —АКДС—. Допускается два вида введения туберкулина: подкожно и внутрикожно, но преимущество все же отдается последнему методу введения.
Как производится введение препарата:
- Используется специальный шприц с тонкой укороченной иглой со скошенным кончиком.
- Объем препарата, который вводится, должен составлять 0,1 мл. При этом из ампулы набирается двойная доза, и первая из них выпускается в ватный тампон, смоченный в этиловом спирте.
- Проба Манту проводится на внутренней поверхности предплечья.
- Игла вводится вверх срезом, что обеспечивает полное погружение в кожу отверстия шприца.
- Необходимо немного приподнять кончик иглы, чтобы введение было внутрикожным.
- Под верхним слоем кожи образуется папула, от размера которой и будет зависеть оценка результатов.
- Проведение пробы рекомендуется с периодичностью раз в год до пятнадцатилетнего возраста.
- Каждый год рекомендуется чередовать руки, и не делать два раза подряд с одной и той же стороны.
- Во избежание потери сознания реакция проводится в сидячем положении.
- После проведения пробы Манту оценка результатов у детей производится через 48-72 часа.
Как избежать осложнений
Существуют определенные правила поведения, следуя которым можно минимизировать риск осложнений после проведения пробы и увеличить шансы на точный результат.
Как избежать неправильных результатов Манту:
- Не стоит допускать длительный контакт с водой, принятие ванны лучше отложить. Но это не значит, что мыть ребенка не стоит. Попадание грязи в ранку может спровоцировать нагноение.
- Полный запрет на расчесывание папулы.
- Не допускать контакта с аллергенами.
- Если наблюдается уплотнение или сильное покраснение места прокола, то можно принять антигистаминные препараты.
- Запрещается обрабатывать место прокола антисептиками, а также заклеивать лейкопластырем.
- Если, несмотря на все старания, ошибки в уходе были допущены, то об этом необходимо сообщить медицинскому работнику, который производит замеры папулы.
Обязательно побеспокойтесь о том, чтобы ребенок был полностью здоров на момент проведения пробы. Наличие в организме ребенка вирусов может усилить нагрузку на иммунную систему малыша и спровоцировать ухудшение состояния. Медицинский работник должен быть проинформирован о ранее перенесенных заболеваниях, а также хронических нарушениях, если таковые имеются.
Противопоказания и побочное действие
Как и у любой медицинской процедуры, у туберкулиновой пробы существует ряд противопоказаний. Их важно знать и учитывать во избежание негативных последствий. Стоит отметить, что чаще всего проба хорошо переносится детьми.
Противопоказания:
- Наличие кожных заболеваний любой этиологии. Данное состояние провоцирует ложноположительный результат.
- Аллергия в состоянии обострения.
- Острые инфекционные заболевания, в том числе и перешедшие в хроническую форму. Проба производится не ранее чем через месяц после выздоровления.
- Эпилептические припадки.
- Недавно перенесенная вакцинация.
Вовсе не обязательно, что побочные реакции возникнут, но знать о них следует в первую очередь для того, чтобы своевременно принять меры по их устранению.
Побочное действие туберкулиновой пробы:
- головокружение;
- тошнота и рвота;
- проблемы с аппетитом;
- снижение энергии;
- повышение температуры тела;
- появление аллергической сыпи.
Не стоит пускать на самотек негативные симптомы. Следует вызвать врача, чтобы он оценил состояние ребенка и степень опасности данного состояния.
Какой должна быть реакция?
После того, как была проведена реакция Манту у ребенка, стоит четко знать, какие нормы иммунного отзыва и отклонения существуют.
Реакция на введение туберкулина измеряется на второй-третий день после процедуры. Замеры производятся с помощью прозрачной линейки. Учитываются размеры папулы, а не покраснение вокруг нее. Если же папула отсутствует, то краснота может браться во внимание. Реакция Манту характеризуется тем, что размеры папулы в норме у детей с течением возраста должны изменяться. А соответственно, информативным может быть только учет показателей в динамике.
Как оцениваются результаты:
- Отрицательная – бугорок отсутствует, есть небольшое покраснение в месте укола. Это означает, что необходима ревакцинация БЦЖ, либо же организм еще не встречался с палочкой Коха.
- Сомнительная – есть покраснение, но без папулы, либо же размер бугорка не более 4 мм. Требуется повторное проведение пробы.
- Положительная реакция манту – есть ярко выраженная папула в пределах от 4 до 15 мм в диаметре. В зависимости от размера оценивается степень реакции на туберкулин. Подобное состояние говорит о том, что палочки туберкулеза попадали в организм, но болезни еще нет.
- Гиперергическая реакция – размер бугорка более 17 мм, возможно появление гнойничковый проявлений. Возможны два варианта: индивидуальная чувствительность к туберкулину или ребенок уже болен. В любом случае необходимо посещение специалиста для определения дальнейшей тактики действий.
Бывают случаи, когда возможно проявление ложноположительной реакции. Это может быть вызвано воздействием аллергенов на организм, а также наличием другого рода инфекционных заболеваний.
Куда вводится вакцина против дифтерии
Обычно место введения укола против дифтерии выбирается в зависимости от возрастной категории:
- дети – внутримышечно, часто в левое предплечье, бедро, под лопатку;
- взрослые – инъекция делается под кожу.
Когда следует делать прививание
Опять же, все зависит от возраста. Детей принято прививать по такому графику:
- в 3 месяца первая прививка от дифтерии;
- еще 2 укола в промежутке через 45 дней каждая инъекция;
- следующая вакцина от дифтерии в 1,5 года;
- далее в школьном возрасте – в 6, 14 и 18 лет.
Далее прививаться нужно самостоятельно через 5 лет после последнего укола, а следующая вакцина от дифтерии необходима каждые 10 лет жизни. Если же первая прививка против заболевания сделана во взрослом возрасте, то ему делают вакцинацию в 3 подхода:
- первая прививка от дифтерии – любой возраст;
- вторая — ровно через 30 дней;
- третья – через год;
- последующие вакцинации – через 10 лет каждая.
График приемлем лишь для людей без противопоказаний к вакцинации против дифтерии.
Виды вакцины от дифтерии
Инъекции разделяют на 3 вида:
- АКДС – самая известная нам с детстватройным противодействием (дифтерия, коклюш, столбняк), применяют для детей до 6 лет;
- АДС — против дифтерии и столбняка, применима людям с противопоказаниями к коклюшной вакцине;
- АДС-М – ее инъекции делают детям старше 6 лет и прививки от дифтерии взрослым, которые уже получали АКДС в детстве.